Похожие презентации:
Сестринская помощь при ожирении. Лекция 65
1. Новоуральский филиал Государственного бюджетного профессионального образовательного учреждения «Свердловский областной
медицинский колледж»специальность 34.02.01 Сестринское дело
Дисциплина ПМ.02 МДК.02.01
Сестринская помощь пациентам
терапевтического профиля
Лекция 65. Сестринская помощь при
ожирении
2. ОЖИРЕНИЕ
Ожирение (adipositas) - это хроническое рецидивирующеезаболевание, характеризующееся избыточным накоплением
жировой ткани в организме, приводящее к увеличению
массы тела.
По статистике на конец 20 века в мире насчитывалось 250
млн. больных ожирением, а по прогнозу ВОЗ к 2025 году
число больных ожирением составит 300 млн. человек.
В России по данным Института питания РАМН ожирение
наблюдается у 30%, а избыточная масса у 25% городского
трудоспособного населения.
По данным ВОЗ отмечено, что ожирение чаще наблюдается
у женщин, особенно в возрастных группах старше 50 лет
(50%
случаев).
Имеются
указания
на
большую
распространенность его у сельского населения.
3. ОЖИРЕНИЕ
Ожирение является фактором риска таких заболеваний, какатеросклероз, гипертоническая болезнь, сахарный диабет.
Среди лиц, страдающих ожирением, смертность выше и
наступает в более ранние годы.
Ожирение повышает риск смерти особенно в комбинации с
сердечно-сосудистыми
заболеваниями
и
сахарным
диабетом.
Так, в США установлено, что превышение веса над
нормальным на 10% увеличивает смертность в среднем на
30%.
В связи с этими данными ожирение следует рассматривать
как серьёзную медико-социальную проблему.
4. ОЖИРЕНИЕ. ЭТИОЛОГИЯ
Ожирениеявляется
многофакторным
гетерогенным
заболеванием, ведущие причины:
генетические,
демографические
(возраст,
пол,
этническая
принадлежность),
социально-экономические
(образование,
профессия,
семейное положение),
психологические и поведенческие (питание, физическая
активность, алкоголизация,
особенно злоупотребление пивом, курение, стрессы).
Ожирение может быть самостоятельным заболеванием
(первичное ожирение) или синдромом, развивающимся при
различных заболеваниях центральной нервной системы и
желез внутренней секреции (вторичное ожирение).
5. ОЖИРЕНИЕ. ЭТИОЛОГИЯ
1. Первичное ожирение развивается при избытке поступающей ворганизм с пищей энергии в сравнении с необходимыми
энергетическими расходами. Ведущим в развитии ожирения
является алиментарный дисбаланс, обусловленный избыточной
калорийностью пищи,
главным образом за счёт жиров животного происхождения и
углеводов (в 60% случаев первичного ожирения);
нарушение режима питания – употребление основной доли
суточной калорийности в вечерние часы; редкие, но обильные
приёмы пищи (40% всех случаев первичного ожирения).
Однако фактор избыточного потребления пищи не является
обязательным для всех форм ожирения. Имеются больные, у
которых в суточном рационе отсутствует повышение калорийности
пищи, но малая физическая активность создаёт в организме
избыточное накопление энергии и способствует увеличению массы
тела.
Конституциональный фактор ранее рассматривался как один из
ведущих, однако утверждение о значении гиперстенической
конституции в развитии ожирения не всегда подтверждается.
6. ОЖИРЕНИЕ. ЭТИОЛОГИЯ
2. Вторичное ожирениеЭндокринные формы вторичного ожирения встречаются:
1) при гипотериозе вследствие пониженного расходования калорий
организмом;
2) при инсуломе из-за полифагии, развивающейся в связи с
гипогликемией и усилением процессов липогенеза;
3) как результат болезни Иценко-Кушинга, характеризующейся
усилением глюконео- и липогенеза.
Церебральная форма вторичного ожирения, связана с развитием
полифагии в результате нарушения центральной регуляции
пищевого рефлекса, например, при:
синдроме Лоренса-Муна-Бидля,
синдроме Прадера-Вилли,
адипозо-генитальной дистрофии,
7. ОЖИРЕНИЕ. ПАТОГЕНЕЗ
нарушение регуляции баланса энергиинарушение межуточного обмена
повышение способности к образованию жира из экзогенно
вводимых жиров и углеводов
отложение жира в жировых депо и затруднение мобилизации жира
из тканей.
При избыточном поступлении энергии липогенез превышает
липолиз, что приводит к усиленному отложению триглицеридов в
жировых клетках-липоцитах.
Однако при крайних степенях ожирения, когда масса жира в
организме может увеличиваться в 10 раз, у больных наблюдается
не только гипертрофия, но и гиперплазия жировых клеток.
При ожирении понижается активность липолитических ферментов
в жировой ткани, в частности, липазы триглицеридов, что приводит
к их накоплению, и липопротеидлипазы, ведущему к снижению
расщепления липопротеидов.
Гипертрофированные липоциты слабее реагируют на адреналин,
норадреналин и другие липолитические вещества.
8. ОЖИРЕНИЕ. ПАТОГЕНЕЗ
Первичное ожирение характеризуется гиперинсулинизмом,нарушением толерантности к глюкозе, инсулинрезистентностью,
определяющейся
нарушением
инсулинрецепторных
взаимоотношений, увеличением содержания свободных жирных
кислот в крови, наклонностью к кетогенезу при голодании, к
гипертриглицеридемии.
Развитию ожирения и метаболических последствий существенная
роль отводится нейрогормональному медиатору, продукту гена
ожирения – лептину (от греч. Letros – тонкий). Этот гормон
вырабатывается в основном жировой тканью, передает в мозг
информацию относительно накопления энергии и активизирует
гипоталамические центры, регулирует её поглощение и расход.
Первоначально возникло предположение, что ожирение – это
следствие лептин-дефицитного состояния в организме. Однако
новейшие исследования показали, что у некоторых больных с
выраженной степенью ожирения наблюдается высокий уровень
лептина в крови. Это позволило допустить, что ожирение у
большинства детей и взрослых является следствием лептинрезистентности из-за дефектов в рецепторах данного гормона.
9. ОЖИРЕНИЕ. ПАТОГЕНЕЗ
Собственно жировая ткань и сама обладает эндо-, ауто- ипаракринной функцией.
Особенно выражены эндокринные функции у жировой
ткани, локализованной в области живота.
Жировая ткань обладает функцией саморегуляции
посредством системы: ЦНС – гипоталамус – жировая ткань.
Эта система имеет большое значение в регуляции
энергетического баланса.
При ожирении нарушается гармоничное (адекватное)
функционирование этой системы. Жировая ткань начинает
вырабатывать в большем количестве вещества, которые
препятствуют включению эндогенного жира в метаболизм.
В результате поступление энергии в организм с пищей
превышает траты организма, что еще больше способствует
отложению жира (патологический замкнутый круг).
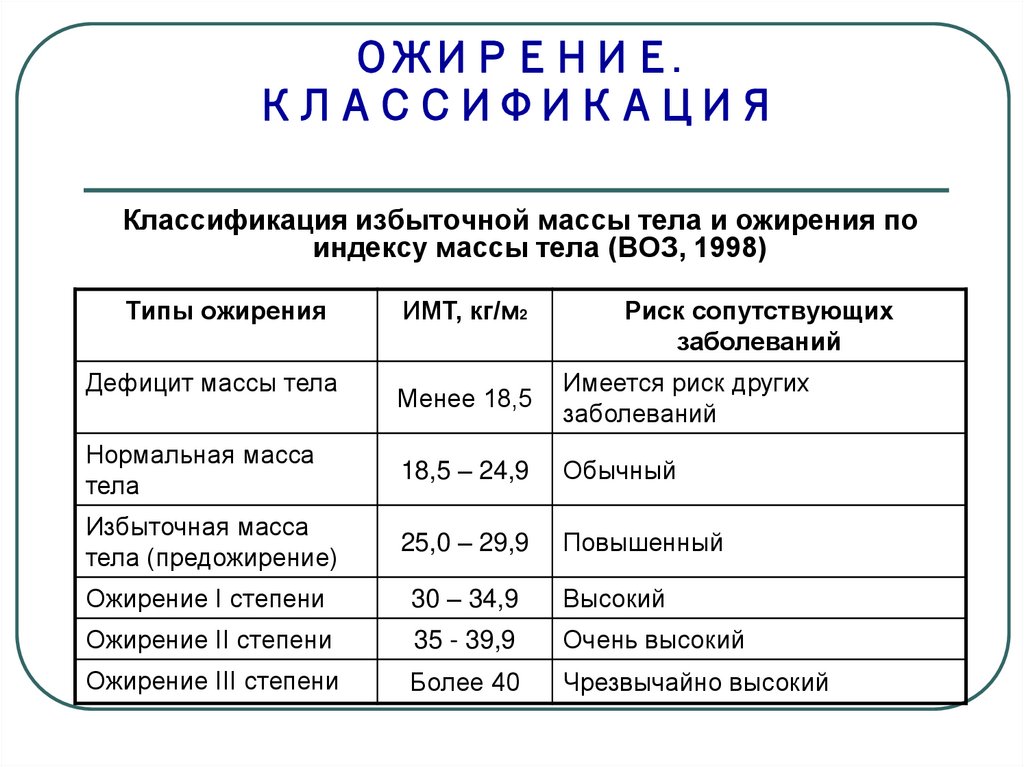
10. ОЖИРЕНИЕ. КЛАССИФИКАЦИЯ
По этиологическому принципу:алиментарно – конституциональное;
гипоталамическое;
эндокринное,
ятрогенное.
По типу отложения жировой ткани:
абдоминальное (андроидное, центральное),
гиноидное (ягодично – бедренное),
смешанное.
11. ОЖИРЕНИЕ. КЛАССИФИКАЦИЯ
Наиболее распространённой является классификация,выделяющая:
А) первичное, или алиментарно-экзогенное ожирение,
характеризующееся
при
отсутствии
каких-либо
заболеваний, превышением показателя идеальной массы
тела вследствие накопления жира. Оно является наиболее
распространенным и составляет более 75% всех случаев
ожирения;
Б) вторичное ожирение наступает в результате эндокринных и
церебральных заболеваний.
В связи с тем, что опасно не само ожирение, а его
последствия – риски, разработана и широко используется
классификация по индексу массы тела (ИМТ), позволяющая
определить этот риск и выработать тактику лечения данных
пациентов.
12. ОЖИРЕНИЕ. КЛАССИФИКАЦИЯ
Классификация избыточной массы тела и ожирения поиндексу массы тела (ВОЗ, 1998)
Типы ожирения
Дефицит массы тела
ИМТ, кг/м2
Риск сопутствующих
заболеваний
Менее 18,5
Имеется риск других
заболеваний
Нормальная масса
тела
18,5 – 24,9
Обычный
Избыточная масса
тела (предожирение)
25,0 – 29,9
Повышенный
Ожирение I степени
30 – 34,9
Высокий
Ожирение II степени
35 - 39,9
Очень высокий
Ожирение III степени
Более 40
Чрезвычайно высокий
13. ОЖИРЕНИЕ. КЛАССИФИКАЦИЯ
В связи с тем, что наиболее опасным считаетсяабдоминальное (андроидное) ожирение, имеет значение
величина окружности талии. У мужчин увеличение талии до
94 см и выше; а у женщин – 80 см и выше является риском
развития заболеваний, сопутствующих ожирению.
Окружность талии и риск развития метаболических
осложнений (ВОЗ, 1998)
Повышенный риск
Высокий риск
Мужчины
≥94 см
≥102 см
Женщины
≥80 см
≥88 см
14. ОЖИРЕНИЕ. КЛАССИФИКАЦИЯ
Характер распределения жировой ткани можно определитьс помощью коэффициента окружность талии/ окружность
бедер (ОТ/ОБ). Величина ОТ/ОБ, свидетельствующая об
абдоминальном типе ожирения:
- для мужчин более 1,0
- для женщин более 0,85.
Доказано, что при ОТ 100 см и выше, как правило,
развивается метаболический синдром и значительно
возрастает риск развития сахарного диабета 2-го типа,
артериальной
гипертонии,
атеросклероза
и
его
последствия, подагры, остеоартритов, желчнокаменной
болезни, репродуктивной дисфункции, синдрома ночного
апноэ,
онкологических
заболеваний,
варикозного
расширения вен нижних конечностей, геморроя.
Ожирение может привести к инвалидизации пациентов в
молодом возрасте и снижению общей продолжительности
жизни.
15. ОЖИРЕНИЕ. КЛИНИКА
Сочетание полифагии и симптомов нарушения функции органов исистем, которые испытывают повышенную нагрузку из-за ожирения:
заболевание развивается постепенно,
вначале самочувствие больного не меняется;
в последующем появляется утомляемость, слабость, иногда апатия,
одышка, сонливость, повышенный аппетит, полидипсия,
присоединяются жалобы, связанные с заболеваниями, которые, как
правило, сочетаются с ожирением (атеросклероз, хронический
холецистит, остеохондроз, остеоартроз и др.),
наблюдается сухость или потливость, грибковые и воспалительные
заболевания, опрелости, нарушения трофики кожи.
на ранних стадиях ожирения избыточные отложения жировой
клетчатки наблюдаются на туловище, в области плеч, живота, на
бедрах, лице, при прогрессировании – в области предплечий и
голеней,
при резко выраженном ожирении кожные складки в области живота,
спины имеют вид свисающих участков кожи с подкожной клетчаткой
большой толщины, толщина кожной складки достигает 5-6 см.
16. ОЖИРЕНИЕ. КЛИНИКА
При ожирении выявляются выраженные изменения со стороныразличных органов и систем.
Органы желудочно-кишечного тракта:
- развиваются: гиперсекреция желудочного сока, гиперхлоридрия и
морфологические изменения слизистой оболочки желудка:
повышается аппетит,
появляются симптомы диспепсии из-за нарушения переваривания,
симптомы расширения желудка
- жировая инфильтрации печени,
- хронические холециститы и холангиты (причиной которых являются
нарушения холестеринового и пуринового обмена),
- нарушения функции желчного пузыря,
- панкреатиты.
17. ОЖИРЕНИЕ. КЛИНИКА
Эти процессы приводят к дальнейшему увеличению живота,нарушению диафрагмального дыхания, развитию гипоксии,
вследствие этого со стороны органов дыхания наблюдаются
признаки дыхательной недостаточности.
Причиной её может быть уменьшение дыхательной ёмкости лёгких
в результате высокого стояния диафрагмы и уменьшения ее
подвижности из-за избыточного отложения жира.
Эти больные чаще страдают острыми респираторными
заболеваниями из-за снижения иммунологической защиты.
У них чаще возникают пневмонии, хронические бронхиты,
пневмосклероз.
Появляется одышка, вначале при физической нагрузке, а затем и в
покое, нарушения ритма сна.
18. ОЖИРЕНИЕ. КЛИНИКА
Прогрессируютсимптомы
сердечной
и
дыхательной
недостаточности.
Ранним и распространённым поражением сердца является
миокардиодистрофия, проявляющаяся одышкой, глухостью тонов
сердца, сердечной недостаточностью.
При ожирении рано развивается ишемическая болезнь сердца,
поражение сосудов мозга и нижних конечностей.
Часто они сочетаются с артериальной гипертензией.
У этих больных чаще наблюдаются варикозное расширение вен и
тромбофлебит.
Никтурия наблюдается приблизительно у 2/3 больных, причем у
половины из них она сопровождается изостенурией.
Частые проявления почечнокаменной болезни у этих больных
связаны с нарушениями жирового обмена и большой частотой
воспалительных процессов в почках и мочевыводящих путях.
19. ОЖИРЕНИЕ. КЛИНИКА
Поражение суставов (артрозы) – почти обычное явление приожирении. Оно связано с увеличением нагрузки на суставы и
обменными нарушениями. Часто у этих больных возникают вывихи
и подвывихи, что связано с неадекватностью нагрузок на связки
суставов. Спондилоартроз – так же обыденное явление у этих
больных. Чем выше степень ожирения, тем более выражены
изменения в суставах.
Нарушение водно-солевого обмена клинически проявляется
пастозностью, отеками.
Первичное ожирение оказывает существенное влияние на
функциональное состояние желез внутренней секреции, что
наиболее
ярко
проявляется
гиперинсулинемией,
гиперкортицизмом (уровень кортизола в крови никогда не
достигает таких значений, как при болезни Иценко-Кушинга),
снижением секреции соматотропного гормона, у женщин также
гипофункцией яичников с нарушениями менструального цикла.
20. ОЖИРЕНИЕ. КЛИНИКА
Проявления вторичного ожирения определяются основнымзаболеванием. Среди эндокринных форм вторичного ожирения
выделяют гипофизарную, надпочечниковую, гипотиреоидную,
гипоовариальную и климактерическую.
Гипофизарное
ожирение
(болезнь
Иценко-Кушинга)
характеризуется быстро прогрессирующей прибавкой веса с
типичным перераспределением подкожной клетчатки (избыточное
отложение на лице и туловище при худых конечностях). Кожа
тонкая с выраженными трофическими нарушениями (красные и
белые полосы растяжения, как правило, на животе, бедрах, в
подмышечных областях, иногда на спине и ягодицах). Характерны
матронизм (круглое красное лицо), очаговая или тотальная
алопеция (выпадение волос), стойкая артериальная гипертензия,
аменорея или резкое снижение потенции и либидо, нарушение
функции других желез внутренней секреции. Экскреция с мочёй
17-оксикортикостероидов резко повышена, содержание кортизола
в крови выше нормы в 2-3 раза.
21. ОЖИРЕНИЕ. КЛИНИКА
Надпочечниковое ожирение определяется наличием опухоликоры надпочечников или АКТГ – продуцирующей опухолью
различной
локализации.
По
клиническому
течению
надпочечниковое ожирение близко к гипофизарному, однако
содержание гормонов коры надпочечников в крови и их экскреция
с мочой обычно значительно выше. Типичны гипертрихоз,
выраженные нарушения функции половых желез.
Гипотиреоидная форма вторичного ожирения связана с
понижением липолитической активности жировой ткани и
ослаблением
всех
обменных
процессов
в
результате
недостаточности тиреоидных гормонов. Симптомы гипотиреоза
сочетаются с ожирением, которое характеризуется равномерным
избыточным отложением жировой ткани.
Гипоовариальное ожирение развивается у 30 – 60% женщин
после
удаления
яичников.
Клинически
развивается
посткастрационный синдром, а ожирение характеризуется
типичным распределением подкожной клетчатки (на животе,
бедрах, иногда груди).
22. ОЖИРЕНИЕ. КЛИНИКА
Климактерическое ожирение сочетается с вегететивнососудистыми и нервно-психическими нарушениями. По внешнимпроявлениям оно близко к гипоовариальному ожирению.
Церебральная форма вторичного ожирения характеризуется
быстрым прогрессированием, избыточное отложение жировой
ткани наблюдается на туловище и конечностях. Своеобразной
формой церебрального ожирения является болезнь БарракераСимонса (прогрессирующая липодистрофия), характеризующаяся
избыточным отложением жировой клетчатки главным образом на
бедрах и ногах в виде галифе при резко выраженной худобе
верхней половине туловища и лица.
23. ОЖИРЕНИЕ
Проблемы настоящие:нарушение профессиональной, а затем и
непрофессиональной деятельности из-за одышки,
нарушения движения;
заболевания суставов,
головокружения;
избыточный прием пищи из-за полифагии;
нарушение выделения – запоры.
24. ОЖИРЕНИЕ
Потенциальные проблемы: риск развитияатеросклероза, ИБС,
ЖКБ,
сахарного диабета,
репродуктивной дисфункции,
синдрома ночного апноэ,
варикозной болезни вен,
МКБ,
подагры,
остеоартритов,
онкологических заболеваний;
может развиться дефицит самоухода;
риск травматизации и инфицирования кожи, особенно в
местах кожных складок, на внутренней поверхности бедер,
под грудными железами.
25. ОЖИРЕНИЕ ЛЕЧЕНИЕ И УХОД
Лечение направлено на:снижение массы тела,
снижение риска развития осложнений,
формирование у пациента мотивации к лечению и
приобретению практических знаний, помогающих добиться
снижения массы тела.
1. Режим зависит от имеющихся осложнений. При их
отсутствии или в стадии компенсации режим направлен на
повышение энерготрат и повышения тонуса ЦНС.
Рекомендуются следующие физические нагрузки: ходьба,
желательно на свежем воздухе; плавание, аэробика, лыжи и
т.д. Подбор вида, длительности и интенсивности нагрузок
проводит врач. От пациента требуется регулярно
заниматься, уметь контролировать интенсивность нагрузки
и ее переносимость. Уметь рассчитывать расход энергии.
26. ОЖИРЕНИЕ ЛЕЧЕНИЕ И УХОД
2. Диета – стол № 8.Обеспечивает
рациональное и сбалансированное, но
низкокалорийное питание.
Цель диеты – повысить обмен веществ и уменьшить запасы
жира в организме, то есть снизить массу тела.
В питании уменьшают калорийность в первую очередь за
счёт жиров, а во вторую - углеводов.
Питание должно быть разнообразным с достаточным
количеством белка, витаминов и минералов.
Объём
пищи достигается за счёт малокалорийной
клетчатки, создающей чувство насыщения.
Следует избегать продуктов, вызывающих повышение
аппетита.
Соль необходимо ограничить.
Принимать пищу нужно не менее 4 – 5 раз в день.
27. ОЖИРЕНИЕ ЛЕЧЕНИЕ И УХОД
2. Диета – стол № 8.Важное значение при ожирении имеют разгрузочные дни,
назначаемые врачом один – два раза в неделю.
Предложить вести «Дневник питания» с целью анализа
пищевого рациона, оценки реально съеденной пищи,
периодичности питания, ситуаций, провоцирующие лишние
приёмы пищи.
Следует помнить!
Изменение
питания это не временное ограничение.
Изменить питание нужно раз и навсегда.
Темп снижения массы тела должен быть умеренным – не
более 1 кг в неделю.
Снижение массы тела на 5 – 15% сопровождается
значительным
улучшением
течения
сопутствующих
заболеваний.


























 Медицина
Медицина








