Похожие презентации:
Язвенная болезнь желудка и 12-перстной кишки. Гастриты, их разновидности. Энтериты, колиты, синдром раздражённого кишечника
1.
Язвенная болезнь желудка и12-перстной кишки. Гастриты,
их разновидности. Энтериты,
колиты, синдром
раздражённого кишечника.
2.
Язвенная болезньЯзвенная болезнь (ЯБ) представляет собой
хроническое рецидивирующее
заболевание, протекающее с
чередованием периодов обострения и
ремиссии, основным признаком которого
является образование дефекта (язвы) в
стенке желудка и двенадцатиперстной
кишки, проникающего - в отличие от
поверхностных повреждений слизистой
оболочки (эрозий) - в подслизистый слой.
3.
Этиология язвенной болезниЯзвенная болезнь издавна считается мультифакториальным
заболеванием с полигенным типом наследования. В настоящее время
принято считать, что этиологическая структура язвенной болезни
базируется на трех основных факторах:
1) наследственно-конституциональный фактор;
2) экзогенные факторы;
3) эндогенные факторы.
4.
Этиология язвенной болезни1. Наследственная предрасположенность является одной из важнейших причин развития
язвенной болезни. По разным данным, от 20% до 70% детей с язвенной болезнью
двенадцатиперстной кишки имеют родителей или ближайших родственников, страдающих
этим же заболеванием.
Современная наука располагает данными о многочисленных генетических маркерах язвенной
болезни, среди которых:
1) принадлежность к 0 (I) группе крови и сопутствующая ей гиперплазия обкладочных клеток;
2) так называемый несекреторный статус (неспособность выделять со слюной и желудочным
соком антигены системы АВН, которые отвечают за выработку гликопротеинов слизистой
оболочки желудка);
3) недостаток фукогликопротеинов в желудочной слизи;
4) высокое содержание пепсиногена 1 в крови;
5) высокие показатели содержания ацетилхолина и холинэстеразы в сыворотке крови;
5.
Этиология язвенной болезни2. Экзогенные факторы. К ним принято относить "фоновые" ситуации,
нередко сопровождающие жизнь:
нервно-эмоциональное напряжение
нарушение режима дня и питания
грубые алиментарные погрешности
Немаловажную роль играет недостаток в пище микроэлементов,
витаминов, белка. Негативную роль в развитии язвенного дефекта
играет длительный и беспорядочный прием ЛП (нестероидных
противовоспалительных препаратов, салицилатов, некоторых
антибиотиюв, сульфаниламидов).
6.
Этиология язвенной болезни3. Эндогенные факторы. Наибольшее значение
имеет нервно-рефлекторное воздействие на
желудок и двенадцатиперстную кишку со стороны
других пораженных органов ЖКТ (печени, желчного
пузыря, поджелудочной железы, кишечника), а
также сердечно-сосудистой, мочевыделительной,
эндокринной систем.
Одним из важнейших эндогенных (инфекционных)
факторов в настоящее время считается НР
(Helicobacter pylori). По некоторым данным, на
долю язвенной болезни, ассоциированной с НР, у
взрослых пациенте приходится 56% дуоденальных
язв и 38% язв желудка.
7.
ПатогенезПо современным представлениям, патогенез язвенной болезни
многообразен, а потому сложен. Чаще всего его представляют в виде
своеобразных "весов", на одной чаше которых находятся факторы
агрессии, а на других - факторы защиты слизистой оболочки
гастродуоденальной язвы
Факторы агрессии
1. Кислотно-пептический фактор.
2. Травматизация.
3. Гастродуоденальная
дисмоторика.
4. Литическое действие желчных
кислот.
5. НР-инфекция.
6. Лекарственные препараты.
Факторы защиты
1. Слизистый гель.
2. Активная регенерация.
3. Достаточное кровоснабжение.
4. Антродуоденальный кислотный
тормоз.
5. Выработка бикарбонатных
ионов.
8.
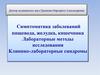
Патогенез, этапы образования язвыЯзва желудка крайне редко возникает у абсолютно здорового человека. Её
появлению предшествует ряд патологических изменений.
1. Вначале из-за нарушенного равновесия между факторами агрессии и
защиты появляется банальное хроническое воспаление желудка —
хронический гастрит.
2. Без лечения на фоне всё тех же негативных факторов, повышенной
агрессивности желудочного сока и истощения защитных свойств слизистой
оболочки её клетки начинают активно погибать, что приводит к появлению
поверхностных дефектов — эрозий.
3. Агрессивный желудочный сок начинает поражать оставшиеся без защиты
глубокие слои стенки желудка и двенадцатиперстной кишки, таким
образом формируя язвенный дефект.
9.
Постепенное углубление и расширение язвы может привести к поражению мышцжелудочной стенки и эрозии стенок крупных сосудов, из-за чего возникает желудочнокишечное кровотечение. Или же язва может "прорасти" в желудочную стенку насквозь, что
приведёт к изливанию содержимого желудка в брюшную полость.
10.
Клинические проявления• Эпигастральная боль (диспепсия). Боль типично описывается как
грызущая или жгучая, начинающаяся спустя еще 1-3 часа после
приема пищи и уменьшающаяся после еды или приема
антацидов. Она может возникать ночью и иногда отдавать в
спину.
• Отрыжка, вздутие и ощущение наполнения
• Непереносимость жирной пищи, изжога и дискомфорт в груди.
• При желудочных язвах может появляться тошнота и анорексия.
• Редко: рвота с кровью, мелена (обычно в тяжелых случаях)
11.
ЛечениеЛечение направлено на устранение симптомов, заживление язв и
ликвидацию причины этого заболевания с помощью диеты,
изменения образа жизни и назначения ЛП.
Для избавления от провоцирующей язву инфекции H.
pylori назначаются антибиотики: кларитромицин, амоксициллин,
тетрациклин.
Для снижения кислотности желудка назначаются ИПП (ИПН) –
ингибиторы протонной помпы (насоса): омепразол, лансопразол,
пантопразол, рабепразол
Помимо прочего используют гастропротекторы (сукральфат) и
антагонисты Н2-гистаминовых рецепторов (фамотидин)
12.
ГастритыГастрит — группа заболеваний разного генеза с
острым или хроническим воспалением
слизистой желудка.
Гастрит — одно из наиболее распространенных
заболеваний пищеварительных органов,
составляющее до 80% болезней желудка.
Частота возникновения расстройства
увеличивается с возрастом. По данным
наблюдений в сфере гастроэнтерологии,
различными вариантами патологии страдает до
70-90% пожилых пациентов.
13.
ПричиныОсновными причинами и предпосылками гастрита являются:
Инфекционные агенты
Химические воздействия
Измененная реактивность
Другие заболевания пищеварительных органов
Хронический стресс
Пищевые погрешности.
В пожилом возрасте основным провоцирующим фактором становится
истончение слизистой, приводящее к снижению местной резистентности.
При сепсисе, тяжелых соматических болезнях, онкопатологии предпосылкой к
воспалению является хроническая ишемия желудочной стенки. Возможен
ятрогенный генез заболевания вследствие лучевой терапии рака или
механического повреждения органа во время гастроскопии,
эзофагогастродуоденоскопии, назоинтестинальной интубации. В некоторых
случаях этиология остается неустановленной. Не исключено, что ряд форм
патологии имеет наследственное происхождение.
14.
КлассификацияПри систематизации клинических форм гастрита учитывают
особенности течения патологического процесса, морфологические
изменения слизистой, ведущий этиологический фактор, локализацию
воспаления, состояние секреторной функции, стадию заболевания,
наличие осложнений. Наиболее полной является Хьюстоновская
классификация заболевания с учетом клинико-морфологических
критериев, которые предложили Р. Стрикленд и И. МакКей (1973 г.)
15.
Классификация• Тип воспаления. По характеру течения
различают острый и хронический варианты гастрита. Отдельно
рассматривают особые формы заболевания — аллергическое,
гипертрофическое, лимфоцитарное, гранулематозное, другие
нетипичные воспаления.
• Локализация поражения. Зачастую болезнь поражает один из отделов
органа (фундальный, антральный гастрит). При вовлечении в
патологический процесс всего желудка, более характерном для острых
форм патологии, говорят о пангастрите.
• Этиология. С учетом наиболее значимых причин выделяют хронический
аутоиммунный гастрит (тип А), хеликобактерное воспаление (тип В),
химико-токсическое поражение (тип С). При сочетании нескольких
факторов заболевание рассматривают как смешанный процесс.
16.
Классификация• Характер морфологических изменений. По глубине распространения
и особенностям патологического процесса воспаление
бывает катаральным, фибринозным,
коррозивным, флегмонозным, эрозивным. При хроническом гастрите
часто преобладают атрофические процессы.
• Особенности желудочной секреции. При проведении систематизации
оценивается кислотообразующая функция желудка. В зависимости от
содержания в желудочном соке соляной кислоты различают гастрит
с пониженной, повышенной, нормальной кислотностью.
17.
ЭнтеритЭнтерит – это воспалительный процесс в тонком кишечнике,
сопровождающийся нарушением его функций и дистрофическими
изменениями слизистой оболочки.
Энтерит различается по характеру течения на острый и хронический. В
большинстве случаев хронический энтерит является следствием нелеченного
или леченного недостаточно острого энтерита. Помимо непосредственно
раздражающих кишечную стенку факторов в патогенезе воспалительных
процессов тонкого кишечника могут играть роль различные функциональные
расстройства органов пищеварения и нарушения ферментативной системы,
болезни обмена и аутоиммунные состояния.
18.
ПричиныЭтиология острого и хронического энтерита различается. В первом случае заболевание возникает остро,
в короткие сроки после воздействия этиофактора, во втором - имеет место длительное влияние
патогенных условий.
1. Причинами возникновения острого энтерита
может служить:
острая кишечная инфекция бактериального или
вирусного
происхождения
(холера, сальмонеллез, брюшной тиф);
отравление токсическим веществом (мышьяком,
сулемой) или ядовитыми продуктами (бледной
поганкой, косточковыми плодами, органами и
частями некоторых рыб и т. д.);
переедание острой, пряной, жирной пищи,
употребление крепкого алкоголя;
аллергия
на
пищевые
продукты
или
лекарственные вещества.
2. Хронические энтериты могут развиваться
вследствие:
заселения кишечника простейшими или
гельминтами;
вредных пищевых привычек (склонность к
грубой, острой пище, алкоголю);
хронического отравления тяжелыми
металлами, едкими веществами;
длительного приема лекарственных
препаратов;
лучевой болезни.
19.
Симптоматика энтеритаОстрый энтерит начинается обычно поносом, тошнотой и рвотой,
возникновением боли в животе. Может отмечаться повышение температуры,
головная боль. Стул бывает до 10-15 раз в день, обильный, водянистый. Общее
состояние: слабость, бледность, сухость кожи, белый налет на языке. Живот
вздут, отмечается бурчание в кишечнике.
Хронический обычно характеризуется энтеральными и внекишечными
проявлениями. К энтеральной симптоматике относят диарею, метеоризм, боль
схваткообразного характера в верхней части живота.
Стул при хроническом энтерите жидкий или кашицеобразный, с частотой около
5-ти раз в день, сопровождается возникновением слабости, обессиливанием.
Язык при энтерите обложен белым налетом, по краям видны отпечатки зубов.
Внекишечные проявления хронического энтерита связаны с развитием
синдрома мальабсорбции – нарушения всасывания питательных веществ в
тонком кишечнике.
20.
Лечение энтеритаНемедикаментозное лечение
Ведущую роль в лечении заболевания имеет питание. Пища должна быть
свежеприготовленной, механически и химически щадящей с
повышенным количеством белков, ограничением углеводов и
исключением продуктов богатых клетчаткой, пряностей, острых, соленых,
копченых, жареных блюд, цельного молока (диета № 4), через 3-5 дней
диету постепенно расширяют (стол 4 Б, затем 4 В) и назначают ее на 4-6
недель. В дальнейшем переходят на общий стол, но щадящий принцип
диеты сохраняется длительно, с исключением индивидуально
непереносимых продуктов.
21.
Лечение энтеритаМедикаментозное лечение
1. Проводят короткими курсами антибактериальную терапию
(салазопиридазин, бисептол, производные 8-оксихинолина - интестопан,
производные налидоксовой кислоты - неграм, невиграмон, метронидазол).
2. Антисекреторные препараты (Н2-антигистаминные средства: ранитидин
или фамотидин, ИПП: омепразол, лансопразол, пантопрозол, рабепразол)
3. Спазмолитики (при гипермоторной дискинезии): дротаверин
4. Прокинетики при гипомоторной дискинезии желудка и рефлюксе
(метаклопрамид, домперидон).
5. При упорной диарее - лоперамид
7. Пребиотики, эубиотики, ферменты: Хилак-форте, Линекс, панкреатин
22.
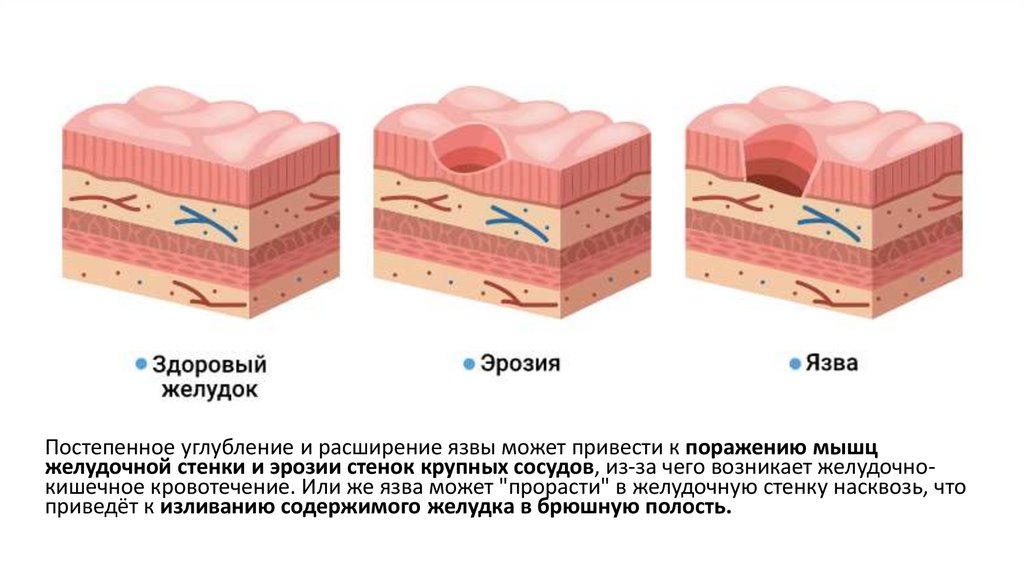
КолитКолит (лат. colitis, от греч. kolon (толстый кишечник) и itis (воспаление) —
собирательное понятие, включающее большую группу заболеваний с
одним общим признаком: воспалением толстого кишечника.
23.
Инфекционный колитИнфекционный колит — это заболевание кишечника, возникающее из-за
активизации условно-патогенных микроорганизмов в кишечнике или
попадания новых болезнетворных микробов из внешней среды
Причины инфекционного колита:
бактерии (шигеллы, эшерихии, сальмонеллы, клостридии, иерсинии,
брюшнотифозная палочка, кампилобактерии, протей, стафилококки);
вирусы (аденовирус, энтеровирус, ротавирус);
простейшие (амебы, лямблии и др.);
грибки (кандида, актиномицеты). Возникновение грибкового колита
свидетельствует о снижении иммунитета и часто проявляется у лиц,
страдающих СПИДом, получающих химиотерапию, стероидные гормоны;
дисбактериоз.
24.
Ишемический колитИшемический колит — воспаление стенки толстого кишечника, возникающее из-за
нарушения процессов кровобращения. Существует хроническое и острое нарушение
кровообращения.
Причиной нарушения кровообращения является полное прекращение или
критическое снижение притока крови к толстой кишке, вследствие чего возникает
воспаление. При тяжёлом течении может приводить к некрозу стенки кишечника.
Причиной закупорки сосудов могут быть тромбы, но чаще всего к сужению просвета
сосуда приводят атеросклеротические бляшки. Поэтому болезнь чаще проявляется у
лиц пожилого возраста.
Объём поражения зависит от размера питающей артерии, длительности закупорки.
Если закупорка сосуда происходит постепенно (при образовании атеросклеротических
бляшек в сосудах), то говорят о хроническом нарушении кровообращения.
При критических состояниях и снижении давления крови (например,
анафилактический шок, ДВС-синдром и т.д.), происходит централизация
кровообращения, при этом резко снижается приток крови к кишечнику, что приводит
к ишемии и некрозу.
25.
Симптоматика колитовСимптомы острого и хронического колита: боль в животе, кровь в
кале, диарея, высокая температура, слабость, слизь и кровь в
стуле, спазмы.
Симптомы язвенного колита: к перечисленным выше признакам
добавляются боли в анусе и анемия.
26.
Симптоматика колитов• Инфекционный колит:
Для любого инфекционного колита независимо от этиологии характерно:
o жидкий частый стул с примесью слизи в кале;
o боли локализуются чаще в левом подреберье, но могут также
распространяться по всем отделам живота;
o боль имеет периодический, спазматический характер;
o высокая температура;
o чувство слабости, недомогания;
o сухость кожных покровов и слизистых;
o белый налет на корне языка;
o рвота как первый симптом колита кишечника (если в воспалительный
процесс вовлечен желудок).
27.
Симптоматика колитов• Ишемический колит
Симптоматика очень вариабельна, характерно быстрое прогрессирование.
o болезненные ощущения в животе;
o кровь и слизь в стуле;
o неустойчивый, частый стул;
o выраженные боли в околопупочной и левой подвздошной области;
o при ректальном осмотре можно заметить кал с кровью, слизью или гноем;
o при хронической форме боли имеют низкую интенсивность, обычно
возникают после еды;
o при длительной хронической ишемии появляются стриктуры в толстой
кишке, которые в дальнейшем могут быть следствием непроходимости или
малигнизации (раковому перерождению).
28.
Лечение• Инфекционный колит: антибактериальные, противогрибковые
средства с учетом чувствительности микроорганизмов
(кларитромицин, амоксициллин, тетрациклин, метронидазол),
восполнение потерянной жидкости и минералов (Регидрон),
прием про-, пребиотиков (Хилак-форте, Бифидумбактерин),
ферменты (Креон, панкреатин, Фестал)
• Ишемический колит: антиагреганты (ацетилсалициловая
кислота), антибиотики (кларитромицин, амоксициллин), диета,
оперативное лечение.
29.
Синдром раздраженного кишечникаСиндром раздраженного кишечника (СРК) –
функциональное расстройство работы толстого
кишечника, симптомокомплекс,
характеризующийся продолжительным (до
полугода) и регулярным (более трех дней
ежемесячно) появлением боли в животе и
нарушения стула (запоры или поносы). СРК –
функциональное заболевание, связано с
расстройством кишечной перистальтики и
переваривания пищи.
30.
Причины СРКВ настоящее время причины возникновения и механизмы развития
синдрома раздраженного кишечника изучены недостаточно. Наиболее
явно прослеживается зависимость клинического течения синдрома
раздраженного кишечника от психологических факторов, что позволяет
предположить психо-нейрогенные механизмы развития заболевания.
• К факторам, способствующим возникновению заболевания, относят:
физические травмы;
• инфекционные поражения кишечника
(дизентерия, эшерихиозы, сальмонеллез и др.) в анамнезе;
• висцеральную гипералгезию (гиперчувствительность кишечника);
• гормональный статус (женщины склонны к возникновению приступов
раздраженного кишечника в период менструации);
31.
СимптоматикаОсновные клинические проявления синдрома раздраженного
кишечника: боль и нарушения стула (запоры, диарея, их
чередование). Болезненность усиливается после приема пищи,
после дефекации ослабляются.
Среди внекишечных проявлений СРК могут
отмечаться тошнота, отрыжка, рвота, боль в правом подреберье,
дизурия, головные боли, слабость, зябкость пальцев. Иногда
отмечаются нарушения сна, затруднения дыхания,
невозможность лежать на левом боку.
32.
ЛечениеЛекарства выбирают по набору симптомов:
• при диарее назначают обволакивающие, вяжущие и снижающие кишечную
моторику лекарства, нормализующие перистальтику (лоперамид, Де-нол, );
• при запорах используют слабительные с растительным составом, солевые
растворы осмотического действия, другие препараты, усиливающие
перистальтику (Сенаде, Дюфалак);
• при метеоризме используют прокинетики, спазмолитики для нормализации
перистальтики (домперидог, метоклопрамид);
• для снятия болевого синдрома назначают спазмолитики (дротаверин).
• При выраженных эмоциональных расстройствах (тревожность или
возбудимость, неврастения, депрессия), дополнительно могут назначать
антидепрессанты или седативные препараты.






























 Медицина
Медицина