Похожие презентации:
Табиғи-ошақты және антропозоонозды нематодоздар. (Дәріс 8)
1. № 8-ші дәріс Табиғи-ошақты және антропозоонозды нематодоздар
Ветеринария ғылымдарының кандидаты,қауым. профессор
Турганбаева Гульнар Елдесбаевна
2. Қаралатын сұрақтар:
• 1.Табиғи-ошақты
және
нематодоздары:
• 1.1. Филяриидоздар
• 1.2. Лоаоз
• 1.3. Онхоцеркоз
• 1.4. Дипеталонематоз
• 1.5. Дракункулез
• 1.6. Аскаридоз
• 1.7. Антикилостомидозы
• 1.8. Стронгилоидоз
• 1.9. Трихоцефалез
антропозоонозды
3. ФИЛЯРИИДОЗДАР (FILARIIDOSIS)
Филяриидозы – Нематодоздар топтамасына жататын тропикалық
биогельминтоздар: бірнеше аурулар топтары кіреді (вухерериоз және
бругиоз, лоаоз, онхоцеркоз, депатолонематоз және т.б.) қоздырғыштар
трансмиссивті жолмен беріледі және ауру ағымы созылмалы түрде
жүретінімен сипатталады.
Аурудың негізгі өршуі (патогенез) токсико-аллергиялық реакциялар
мен гельминттердің лимфатикалық жүйелерге механикалық әсерімен
байланысты.
Негізгі клиникалық көрініс лимфалық тамырларда қанның ұюы,
лимфалық жүйелерде лимфостаздың байқалуы, лимфа тамырларда
қабынулар мен қалыңдауы, тамырларда стеноз, тромбоз және олардың
жыртылуы. Дененің әртүрлі бөліктерінде созылмалы лимфангоит және
лимфаденит болуы вухерериозға әкеп соғады (элефантиаз).
Аурудың клиникасы лимфа түйіндердің үлкеюі, орхоэпидидимит,
әйелдерде – мастит, хилурии немесе лимфурии. Асқынған түрінде төменгі
бөліктің (аяқтардың), сирегірек қолдардың және жыныс ағзаларда ісіктің
пайда болуы байқалады Аяқтары үлкен өлшемдерге жетеді және аяқ
терісінің зақымдалуы, кейде олардың салмағы 4-9 кей кездері 20 кг-ға дейін
жетеді.
4.
Қоздырғышы – Filariidae тұқымдасына жататын әртүрлі
гельминттер – ақ жіп тәрізді паразиттер, ұзындығы 20-100 мм.
Паразиттер адамның қанында, лимфалық жүйелерде және
ұлпаларда тоғышарлық етеді. Ұрғашылары тірі балаңдар туады
(микрофилярии).
• Вухерериоздың қоздырғышы – Wuchereria bancrofti, алғаш
Бэнкрофт 1877 ж. тапқан, ал ауруды сипаттаған 1867 ж Вухерер
болды. Міне осыдан қоздырғыштың атауы және нозологиялық
формасы.
• Бругиоздың қоздырғышы – Brugia malayi, алғаш 1927 жылы
Бруг тапқан, осыдан аурудың аты (син.: малайский вухерериоз).
Екі гельминтте жіп тәрізді аяқ жағының жіңішкеруімен
сипатталады.
5.
• БиологиясыФиляриялар – биогельминттер, дамуы екі иеде өтеді.
1. Дефинитивті (соңғы) иесі – адам организмінің қанында,
лимфа түйіндері мен ұлпаларында тоғышарлық етеді.
Филярияның ересек сатысы адам бойында, қантамыр мен
лимфалық жүйелерде. Балаңдары (микрофилярии) қантамыр
жүйесінде немесе тері жабындыларының үстіңгі қабатында
орналасады. Филярияның ересек сатысы адам ағзасында 12
жылдан 17 жылға дейін тоғышарлық етсе, микрофиляриялар –12
айға жуық тоғышарлық етеді.
2. Аралық иелері – буынаяқты жәндіктер: маса, сона,
шіркейлер, құмытылар. Балаңдары ішек қабырғасында тұрып,
одан денесіне енеді, кеуде бұлшық еттерінде немесе мальпигий
тамырларында түлейді. Осы жерде өседі, 2 рет түлеп және 2-3
аптадан соң дене бойына қайта келіп, содан соң тескіш-сорғыш
ауыз ағзаларына жабысады.
6.
• Филярийлер, мысалы, вухерериоз және бругиоз қоздырғыштарыныңәртүрлі штаммдары кездеседі.
• Олардың даму айналымының өз заңдылықтары анықталған. :
• - Вухерериоздың қоздырғышының мерзімді штаммдары күндіз өкпе
тамырларында, ал түнде перифериялық тамырларға жылжиды;
• - Ал бұл гельминтоздың субпериодты штаммы Тынық мұхит аймағында
табылып, қоздырғыштар тәулік бойына перифериялық қанда болып, бірақ
олардың саны күндіз өсетіні байқалған.
Бругиоз қоздырғышының мерзімді (мерзімді) штаммы тек қана
адамда тоғышарлық етеді, ал субпериодты штаммы кейде маймылдар
денесінен табылған.
Бұл гельминтоздың екі штаммыда микрофиляриидің түнде өршитіні
байқалған.
• Ауру қоздырушысының штаммдарының халық арасында таралуы кезінде
аурудың алдын алу үшін ұйымдастыру жұмыстарын жүргізе отырып,
гельминттердің мекендейтін орны мен уақытын, адамдарға ауру туғызу
қауіптілігін анықтау.
7.
• Эпидемиологиялық процесстің мінездемесі
Вухерериоз қоздырғышының шығу көзі болып және
соңғы иесі тек қана ауру адам немесе паразит
тасымалдаушы, ал бругиозда – адамдар және кейбір
маймылдар, иттер мен мысықтар.
Ауруды тасымалдаушылар мен аралық иелері болып
масалардың әрбір түрлері: вухерериозда – Culex,
Anopheles, Aedes; ал бругиозда – Mansonia, Anopheles.
Ауру Индия, Қытай, Индонезия, Малайзияда,
Вьетнамда, Лаосе, Камбодже, Таиландта, Жапонияда,
Орталық және Оңтүстік Америкада тіркелген.
Казахстанға әкелінуі мүмкін кеңістік және теңіз арқылы
туристтер, дипломатиялық корпус жұмысшылары,
мамандар, осы инвазияның эндемиялық аймақтарында
уақытша жұмыс жасайтын адамдар.
8.
• Диагностикасы• 1. Эпидемиологиялық анамнез.
• 2. Клиникалық белгісін есепке алу.
• 3. Обнаружение филярий в крови исследованием мазка крови.
Қан жағындысын микроскопиялау. Филярийді табу үшін қан
жағындысын және қанның қалың жағындысын микроскопиялайды. Көңіл
бөлу керек қан алу уақытын (түн немесе күндіз) гельминт штаммдарының
ерекшеліктеріне орай. Балауса қанды зерттегенде микроскоптың кіші
көрсеткішімен жылжып жүрген микрофилярииді көруге болады. Олардың
түрлерін анықтау үшін Романовский-Гимза әдісімен бояймыз.
• 4. Зәрді зерттеу.
• 5. Иттерге тері ішіне филярии антигенімен аллергиялық
сынама жүргізу.
• 6. Серологиялық әдістер: РСК, РА.
9.
• Емі• Филяриотоздар кезінде емді жүргізу алдын алу шараларымен
бірге жүргізіледі. Дитразин (син.: карбамазин, локсуран);
диэтилкарбамазин (дитразин, гетразин) қолданылады. Емдеу
курсын бірнеше айлардан соң қайталайды.
• Дегельминтизацияны тек қана ауру адамдарға емес, сонымен
қатар эндемиялық аймақта тұратын жергілікті тұрғындарға
жүргізіледі.
• Эпидемиологиялық бақылау және
профилактикасы.
- тасымалдаушылардың биологиясын біліп олардың көзін жою;
- тұрғындарды тасымалдаушылардан қорғау;
- тұрғындардың қанын микрофилярийға массалық тексеру;
- инвазияланған адамдарға дегельминтизация жүргізу.
10. ЛОАОЗ (LOAOSIS)
Лоаоз – филяриидоз топтамасына жататын антропонозды
биогельминтоз. Қоздырғыш трансмиссивті берілу жолымен,
созылмалы түрде өтетін, организм ұлпаларында көбейіп арнайы
белгілермен көрініп «калабарлық ісіктердің» пайда болуымен
сипатталады.
Аурудың өтуі көздің зақымдалуымен және аллергияның
байқалуымен өтеді. Лоаоздың жасырын кезеңі 4 айдан бірнеше
жылға дейін созылуы мүмкін. Аурудың өршуі аллергиялық
компоненттердің өтуімен, нәтижесінде «калабарлы ісіктің» пайда
болуымен сипатталады.
Негізгі клиникалық белгілері: теріде бөртпелердің байқалуы,
аяқтардың ауруы, тері астының қышынуы, қабақтың қатты
ауырсынып ісінуі, конъюнктивит, аяқтарда және дененің әр
жерінде ісіктердің болуы, ал ер азаматтарда гидроцеленің дамуы
байқалады.
11.
Қоздырғыш – «глазные черви» «көз құрт», Loa Loa,
бірінші рет ауруды сипаттаған 1778 ж. француз ғалымы Гайо.
Биогельминт, екі иелі.
1. Соңғы иесі – адам және кейбір приматтар.
Имагосы тері асты клетчаткасында тоғышарлық етеді, серозды
қабық астында, конъюнктива, кейде көздің ішкі камерасында.
Балаңдары қанда дамиды. Балаңдары күндіз перифериялық
тамырларда және ал түнде ішкі ағзалар тамырларында болады.
2. Аралық иесі және тасымалдаушы - соналар. Сона
денесінде 7-10 күннен соң балаңдар (микрофилярии)
инвазиялық сатысына жетеді де адамдарды шаққан кезде оның
организміне еніп кетеді.
Адам организміне балаңдар енгеннен соң, гельминттердің
жынысы жетілген сатысы 6-18 айдан кейін қалыптасады.
12. Эндемиялық процесс мінездемесі
Лоаоз - Орталық және Батыс Африканың – жаңбырлыорманды ареалын алып жатады.
Казахстанға бұл гельминтоздың келуі, эндемиялық елді
мекендерде уақытша жүрген адамдар арқылы келуі мүмкін.
Резервуар және инвазияның шығу көзі – Loa Loa
гельминтімен зарарланған адам, әсіресе аурудың таралуы 16-17
жылға дейін қауіпті болмақ.
Паразиттің тасымалдануы Chrysops туыстығына жататын
соналардың шағуынан болады, өйткені ауру қоздырғыштың
берілу қанды сорғаннан бастап 5-10 күннен кейін және өмірінің
соңына дейін сақтап қалады.
Адамдардың лоаозбен зарарлануы жоғары, әсіресе қара
нәсілді адамдар ауырады, соналарға привлекательной.
Эндемиялық зонада тұрғындардың лоаозбен зарарлануы 7090 % -ға дейін барады.
13. Диагностикасы
Кешенді диагностикалау жүргізіледі:- эпидемиологиялық анамнез;
- Клиникалық белгілері есепке алынады;
- Қанды паразиттің ересек сатысы мен
микрофилярийға зерттейді;
- Биотоптарды паразиттің ересек сатысы мен
микрофилярийға зерттейді;
- Қан жағындысын зерттегенде эозинофилияға
көңіл бөлу керек.
14.
Емі1. Көз коньюнктивасынан паразитті алу үшін
хирургиялық әдіс қолданылады.
2. Дитразин және десенсибилиздеуші терапия жүргізіледі
(димедрол, кортикостероидтер).
Профилактикасы
1. Биотоптарда соналарды жою және жануарларды
гидрогеологиялық, биологиялық және химиялық дәрілермен
өңдеу;
2. Сонаның шағуынан қорғанатын – репелленттерді
қолдану.
15. ОНХОЦЕРКОЗ (ONCHOCERCOSIS)
Онхоцеркоз (син.: соқырлық (речная слепота) – нематодоздар
табына филярии топтарына жататын трансмиссивті берілу
жолымен, телімді тері астылық өсінділердің пайда болуымен,
дерматитпен, көздің зақымдалуымен, кейіннен көбінесе
соқырлыққа әкелетін антропонозды биогельминтоз.
Қоздырғыштары – онхоцерктің 2 түрі: Onchocerca volvulus
(Африка) және O.caecutiens brumpt (Оңтүстік Африка). Олар
морфологиялық жағынан ұқсас.
Ересек сатысы - денесі жіп тәрізді, төменгі жағына қарай
жалпақтау келеді. Олар тері астында, бұлшық ет астында
апоневроз, сирек жағдайда ұлпаларда орналасады. Балаңдары
(микрофиляриялар) теріде және тері асты клетчаткасында,
көзде, сирегірек лимфа түйіндерінде және ішкі ағзаларда, өте
жиі қанда тоғышарлық етеді.
16. Онхоцеркоздың өршуі және клиникасы
Онхоцеркоздың өршуінің маңызы организмде ие мен
қоздырғыштың әртүрлі сатысының дамуының нәтижесіне
байланысты болады, әсіресе микрофилярий сатысының көбеюі
және олардың лимфотүйіндерінде, ұлпада және көзде дамуы.
Жасырын кезеңі 1 жылға жуық созылады.
• Клиникасы
Қызбаның болуы, терінің құрғауы және терінің
қабыршықтануы, папулез дамиды, кейіннен папулла мен жараға
айналуына әкеп соғады. Ауырсыну белгісі байқалмайтын,
тығыз түйіндер қалыптастасады. Көздің зақымдалуы негізгі
белгісі болып табылады, аурудың асқынған түрінде көру
жүйесінің атрофиясы болады.
• Африка елдерінде 85 % -ға дейін адамдар арасында көздің
зақымдалуы тіркелген, ал 50 % адамдар
соқырлыққа
ұшырайды.
17.
• Эпидемиялық процесстің мінездемесі1. Инвазияның шығу көзі және соңғы иесі – адам.
2. Тасымалдаушысы және аралық иесі – Simulium
туыстығына жататын шіркейлердің аналығы. Шіркейлер ауру
адамның қанын сорғанда инвазияланады. Микрофилярийлер
шіркейлер денесінде 6-7 күннен кейін инвазиялық сатысына
жетіп сау адамның қанын сору арқылы қоздырғышты
тасымалдайды.
Онхоцеркоз тропикалық елдерде ылғалды орманды
аймақтарда таралған, әсіресе Африка, Америка континентінде
–
Бразилияда, Мексикада, Коста-Рикада, Венесуэлада,
Гватемалде.
Ауру шамамен 50 млн жуық адамдарда тіркелген, оның
5%-ы соқырлыққа шалдыққан, ал африкалық ошақта
тұрғындардың – 30-50 %-ға жуығы зақымдалған.
18.
Диагностикасы
1. Эпидемиологиялық анамнез.
2. Клиникалық белгілердің сипаттамасына қарай есеп.
3. Ақырғы диагноз балаңдардың табылуынан байланысты
қойылады:
- ісіктерден алынатын биоптаттар (кесекшелер)
- көз камерасының алдыңғы жағын қарау
- тері қырындыларынан
- несепте.
4. 50 мг диэтилкарбамазинмен Мазотти реакциясы.
19. Емдеу және алдын алу
Емдеу
1. Дитразин
2. Диэтилкарбамазин (ДЭК)
3. Гетразан
4. Сурамин (антрипол)
5. Меларсонил.
• Алдын алу
• 1.
Биологиялық,
химиялық
және
гидрогеологиялық
тәсілдермен
жануарлар
мекендейтiн
жерлерді
және
биотоптарда шіркейлерді жою
• 2. Шіркейлердің шағуынан қорғау үшін репелленттерді
пайдалану.
20. ДИПЕТАЛОНЕМАТОЗ (DIPETHALONEMATOSIS)
Дипеталонематоз (акантохейлонематоз) – лимфостаз, артритпен,
сірлі
қабықтың
қабынуымен,
аллергиямен
сипатталатын
трансмиссивті табиғи ошақты қоздырушысы трансмиссивті
филяриятоздар тудыратын антропозоонозды биогельминтоз.
• Қоздырушысы– Acanthocheilonema (син. Dipetalonema) perstans
(негізгі қоздырғышы) және A. streptocerca.
Аурудың негізгі белгісі - бас айналу, ауырсыну, аяқтардың ісінуі,
есекжем, жыныс мүшелердің ісінуі және гепатоспленомегалия
болып табылады. Айқын терілік қышыну, папулезді бөртпелер,
экзантема белгісімен байқалатын қайталанбалы қызба, ұма мен
беттердің ісінуі.
Аурудың байқалу себебі – гельминттердің зат алмасу
нәтижесінде қорыту өнімдерінің салдарынан сенсибилизация
байқалады.
21.
• Биология• 1. Соңғы иесі- адам. Дефинитивный окончательный хозяин
– человек.
• Адамда құрттың ересек сатысы шарбы-шажырқайда, бүйрек
маңы және құрсақ қуысында, бауырда және перикардта
тоғышарлық етеді.
• 2. Аралық иесі – қансорғыш жәндіктер: құмыты шыбындар
• аралық иесінің денесінде 7-10 тәуліктен соң инвазиялық
сатысына жеткен балаңқұрттары бар ауырған адамның
қанымен қоректенгенде зақымдалады.
• Екінші рет қан сорғанда сау адам ағзасына балаң құрттар
қан арқылы соңғы иесінің ағзасына түседі де, сол жерде
жынысы жетілген сатысына айналады.
22.
• Эпидемиялық процесстіңсипаттамасы
Инвазия көзі және сонғы иесі-ауру адам. Источником
инвазии и окончательным хозяином является больной
человек.
Тасымалдаушы
және
аралық
иесі-мокрецтер.
Переносчик и промежуточный хозяин – мокрецы.
Берілу механизімі-тарнсмиссивті, берілу жолымокрецтердің тістеуі.
Механизм передачи –
трансмиссивный, путь передачи – укус мокрецов.
Ауру Африка және Орталық Америкада тіркелген.
Инвазияның біздің елге де таралу мүмкіндігі бар. Не
исключена возможность завоза инвазии в нашу страну.
23.
• Емдеу• Дитразинді қолдану.
• Профилактика
• 1. Ауырған адамдарды анықтау және оларды
дегельминтизациялау;
• 2. Биотоптардағы мокрецтерді жою;
• 3. Шағудан қорғану- (арнайы киім, реппеленттер)
• 4. Елімізге ауру таралуының алдын алу үшін
шараларын енгізу; Мероприятия для предупреждения
завоза болезни в страну;
• 5.Жеке алдын алу;
• 6 Ауырған адамдарды диспансерлік бақылау және
диагностика;
24.
• ДРАКУНКУЛЕЗ (DRAKUNKLOSIS)Дракункулез (син.: ришта, нору) – нематодоздар табына
жататын,
теріасты
клетчаткасының
зақымдалуымен
(псевдофурункулы - ришта), паразиттік антигеннің ағзада
сенсибилизациялануымен сипатталатын антропозоонозды
биогельминтоз.
Қоздырушысы – Dracunculis medinensis, ірі тірі туғыш
нематод, ұзындығы 32-120 см., ақ түсті, бас жағы кутикулярлы
қалқанмен жабдықталған, ауыз тесігі 48 сорғыштармен (ішкі
жағы) және 4 сорғышы екіден (сыртқы жағы), құйрығында
жыныс ағзалары орналасқан. Гельминт аталығы ұсақ 30 мм-ге
дейін. Аналығының бүкіл денесі балаңқұрттармен толған (10
млн-ға дейін).
25.
Өршуі және клиникасы
Дракункулездің негізгі өршуі организмде гельминт
антигендерімен организмнің сенсибилизациялануы мен
ұлпалардың механикалық жарақаттауынан болады.
Жұқтырғаннан кейін 9-14 айдан соң аурудың дамуы
байқалады. Есекжем, әлсіздік, беттің ісінуі, демігу және
асматимкалық
көріністер
байқалады.
Көбінесе
паразиттердің мекен еткен орындарында аллергиялық
ісінулер 10 күннен 3 айға дейін байқалып тұрады.
Аналықтарының бас аймағындағы теріде, диаметрі 2-7
см болатын терілік элементтер (псевдофурункул) дамып,
5-7 күннен соң жарылып және гельминт денесі (ришта)
дамиды.
26. Биологиясы
Диксенді түрде дамиды .
• 1. Соңғы иесі – адам. Жынысы жетілген аналықтары адамның
тері асты клетчаткасында болады.
• 2. Аралық иесі – шаяндар-циклоптар.
Незадолго до гибели у гельминта над головным концом формируется
псевдофурункул, обнажающий подкожный ход паразита. В разрыв выпячивается
матка, которая при соприкосновении с водой разрывается, после чего наружу выходит
тканевая жидкость, содержащая миллионы личинок.
Личинки заглатывают рачки-циклопы (промежуточный хозяин), в организме
которых они дважды линяют и становятся инвазивными через 4-14 суток.
В организм человека личинки проникают при заглатывании воды, содержащей
рачков. Освобожденные от рачков-циклопов личинки проникают в кишечную стенку
человека и дважды линяют. Затем личинки мигрируют по тканям и достигают
подкожной клетчатки, Через 3-4 месяца личинки достигают половой зрелости и
спариваются. После копуляции самцы погибают, их тела рассасываются или
петрифицируются, а самка продолжает расти. Половое развитие самок заканчивается
через год после заражения.
27. Характеристика эпидемического процесса
Заболевание встречается в Восточной и Центральной
Африке, на Аравийском полуострове, в Азии (Индия,
Пакистан, Ирак, Иран), Южной Америке (Бразилия, Гвиана).
Не исключен завоз инвазии в нашу страну.
Источником возбудителя инвазии и окончательным
хозяином является больной дракункулезом человек,
фактором заражения и промежуточным хозяином являются
пресноводные рачки-циклопы, содержащие инвазионные
личинки.
Путь передачи - пероральный при заглатывании
промежуточных хозяев с водой.
28.
• Диагностика• 1. Учитывают эпидемиологический анамнез.
• 2. Учетывают характерную клиническую картину.
• 3 Обнаружение подкожного хода гельминта.
• Лечение
При появлении гельминта из-под кожи
проводят постепенное извлечение, наматывая его
на валик, избегая разрыва тела паразита, обычно
по 5-10 см в сутки.
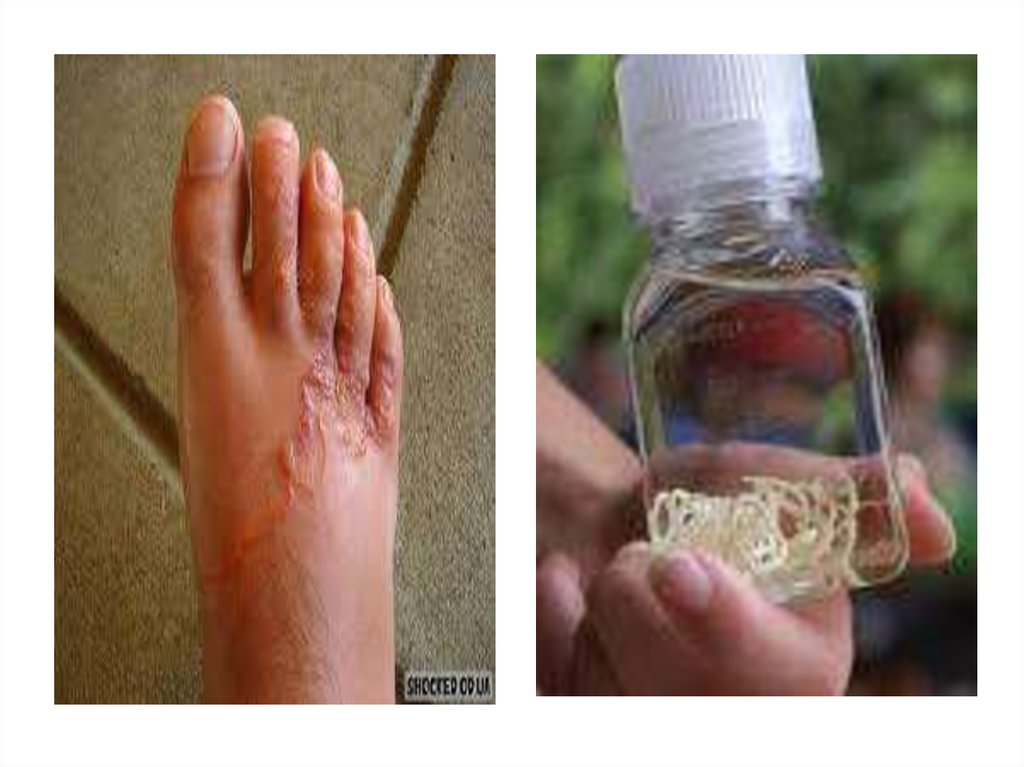
29. Дракункулез
30.
31.
32.
33.
34.
35.
Эпидемиологический надзор,противоэпидемические мероприятия
1. Усиление контроля за открытыми водоемами, где
возможно обитают зараженные дракункулезом рачкициклопы;
2. Запрещение употребления воды для питья в
эндемичных по дракункулезу регионах;
3. Санитарно-просветительная работа по индивидуальной
и общественной профилактике инвазии;
4.
Проведение
профилактических
мер
по
предупреждению завоза дракункулеза в соответствии с
регламентирующими
Правилами
и
Инструкциями
Республики Казахстан.
36. АСКАРИДОЗ (ASCARIDOSIS)
Аскаридоз
–
наиболее
распространенный
антропонозный геогельминтоз из класса нематодозов с
фекально-оральным механизмом передачи возбудителя,
известен с древних времен и характеризуется
хроническим течением с аллергизацией организма в
ранней стадии заболевания и дисфункцией кишечника - в
поздней.
Возбудитель – Ascaris lumbricoides, крупная,
раздельнополая нематода. Длина самок 20-40 см., самцов
15-25 см. Хвостовой конец самца изогнут в виде крюка.
Головной конец снабжен тремя губами. Яйца овальной
формы, имеют 5 оболочек.
37.
Аскариды оказывают механическое и токсическое
действие.
В начальный период отмечаются поражения
дыхательной системы – аскаридозная бронхопневмония, что
связано с миграцией личинок аскарид по гепатопульмональному пути.
В разгар болезни – изменения со стороны
пищеварительного тракта.
У детей бывает обтурационная или спастическая
непроходимость, в среднем у 2-3 детей на 100 случаев.
При тяжелых формах смертность может достигать 3 %.
38.
• БиологияГеогельминт, развитие идет с участием одного –
окончательного хозяина.
Одна самка в сутки способна откладывать до 240 тыс.яиц, которые с
испражнениями попадают во внешнюю среду, где в оплодотворенных
яйцах при благоприятных условиях развиваются личинки.
Срок развития личинок от 3 недель до нескольких месяцев и остаются
жизнеспособными несколько лет.
Инвазионные яйца, содержащие зрелую личинку, из почвы попадают
на руки, овощи, ягоды, с которыми заносятся в рот (факторы передачи).
Из проглоченных яиц выходят личинки, которые через венозную
систему и с током крови через правую половину сердца проникают в
легкие. Здесь личинки, разрывая капилляры, оказываются в просвете
альвеол.
Попадая через бронхи вновь в глотку, они заглатываются со слюной и в
кишечнике через 2,5 – 3 месяца превращаются во взрослых аскарид.
39.
Характеристика эпидемического процесса
Аскаридоз - самый распространенный гельминтоз, встречается во
всех природно-климатических зонах, кроме вечной мерзлоты.
В мире поражены около 1,3 млрд. человек, иногда до 70 %.
Средняя заболеваемость населения достигает до 100 млн. случаев в
год.
В странах СНГ среди паразитарных болезней аскаридоз занимает
второе место.
Казахстан также относится к эндемическим регионам. Особенно
неблагополучны ВКО, Жамбылская, Акмолинская, СКО, ЮКО и
г.Алматы, где показатель заболеваемости варьирует от 17 до 32,6 на
100 тыс.населения.
Источник инвазии - человек, который может оставаться им в
течение 1,5 лет. В год только один гельминт выделяет более 86 млн.
яиц.
По оценкам экспертов ВОЗ, мировая окружающая среда
ежедневно загрязняется примерно 1014 яиц аскарид. Механизм
передачи – фекально-оральный.
40. Диагностика
• 1. Копрологические исследования с цельюобнаружения яиц аскарид.
• 2. Обнаружение взрослых аскарид после
диагностической дегельминтизации визуальным
методом.
• 3.
Иммунологические
методы:
реакция
преципитации, реакция непрямой агглютинации с
антигенами, приготовленными из личинок,
применяются для диагностики ларвального
(личиночного) аскаридоза.
41.
• ЛечениеПрименяют:
1. Минтезол (син.: тиабендазол);
2. Мебендазол (вермокс);
3. Левамизол (декарис, кетракс);
4. Пирантел (комбантрин);
5. Медамин;
6. Пиперазин и его соли (адипинат, сульфат,
гексагидрат, цитрат, фосфат).
42. Эпидемиологический контроль
• 1. Это слежение (мониторинг) за объектами окружающейсреды с целью оценки степени их загрязнения яйцами
гельминтов.
• 2. Предупредительный санитарно-гельминтологический
надзор
предусматривает
разработку
мероприятий,
исключающих условия формирования очагов аскаридоза.
• 3. Текущий надзор включает:
• - анализ и обобщение результатов исследований
загрязненности яйцами объектов окружающей среды;
• - контроль за выполнением предписаний;
• - экспертное заключение по результатам санитарногельминтологических исследований.
43.
Противоэпидемические ипрофилактические мероприятия:
• 1. Контроль за мероприятиями по выявлению источника
возбудителя инвазии, который осуществляют специалисты
СЭС. Проводят выборочные обследования детей и
взрослого населения на аскаридоз;
• 2. Контроль за мероприятиями, направленными на
оздоровление очагов, их паспортизация;
• 3. Контроль за организацией и проведением работы по
повышению уровня санитарной культуры и гигиенических
навыков населения.
44. АНКИЛОСТОМИДОЗЫ (ANCYLOSTOMIDOSIS)
Анкилостомидозы – две инвазии (антиколостомидоз и
некатороз), геогельминтозы, антропонозы, вызываемые
разными видами гельминтов из класса нематодозов с
фекально-оральным и контактным механизмами передачи,
проявляющиеся аллергическими поражениями кожи, органов
дыхания,
желудочно-кишечными
нарушениями
и
железодефицитной анемией.
Возбудители: Имеется два вида возбудителя:
1. Ancylostoma duodenale (кривоголовка), был открыт Dubini в
1838 году в Италии.
2. Necator americanus, впервые описан Stiles в 1902 г.
Заболевания известны со времен Гиппократа и Авиценны.
Европейской медицине они известны как «тропический
хлороз», «анемия тоннеля Сен-Готтар», «африканская
кахексия», «анемия шахтеров» еще до открытия возбудителей.
45.
• Анкилостомы - нематоды небольших размеров, длиной 1-2 см.,яйца бледно-розового цвета, овальные, с тонкой прозрачной
оболочкой.
• Анкилостомы – гематофаги, поэтому наиболее характерные
проявления болезней – гипохромная железодефицитная анемия
и гипоальбуминемия вследствие хронической кровопотери.
Потеря крови на одну анкилостому в сутки: 0,15-0,3 мл.
• Имеет значение и травматизация слизистой оболочки тонкой
кишки, присоединение другой флоры, а также токсикоаллергическое воздействие метаболитов паразита.
• При проникновении гельминтов через кожу наблюдается
зудящая эритематозная сыпь, отеки конечностей.
• При миграции личинок через дыхательные пути возможны
бронхит, пневмония плеврит.
• Кишечные поражения проявляются изжогой, рвотой.
• У детей отставание в умственном и физическом развитии.
46. Биология
Анкилостомы – геогельминты.
Окончательный хозяин – человек, имаго паразитирует в
кишечнике в количестве от нескольких штук до 2-3 млн. и более.
Ежесуточно самки откладывают от 5 до 25 тыс. яиц, которые с
испражнениями попадают в почву.
При благоприятных условиях дважды линяет, превращаясь за 10-15
дней в личинку 2-ой и затем 3-ей (инвазионной) стадии.
В организм человека анкилостомы попадают алиментарным путем
через немытые овощи, фрукты или через грязные руки.
Личинки 3-ей стадии могут также активно внедряться через кожу,
например, при ходьбе босиком, при работе с почвой и т.д. Проникнув в
организм, личинки мигрируют по току крови и лимфы в легочные
капилляры, оттуда через просвет альвеол и бронхов в глотку и затем в
тонкий кишечник, где через 3-6 недель превращаются во взрослую
форму. Взрослые особи и мигрирующие личинки питаются кровью,
Длительность паразитирования в организме до 5-15 лет.
47. Характеристика эпидемического процесса
Анкилостомидозы широко распространены в тропической и
субтропической зонах с жарким и влажным климатом. Из стран СНГ очаги
анкилостомидозов имеются в Грузии, Азербайджане, Туркмении,
Узбекистане, Кыргызстане, Южно-Казахстанской области РК.
Источником инвазии является больной человек.
Механизм передачи: фекально-оральный и контактный.
Чаще заражение происходит перкутанно в результате активного
внедрения инвазивных личинок в кожу.
Характерно, что эндемичные очаги анкилостомоза формируются в
угольных и горнорудных шахтах при плохом санитарном состоянии, а
также вследствие тесного контакта значительного числа людей с
загрязненной почвой на ограниченных площадях.
Пораженность анкилостомидозами среди женщин выше, чем мужчин.
Различают два типа очагов: интенсивные (пораженность населения
более 10 %) и неинтенсивные (пораженность ниже 10 %).
Факторы передачи: загрязненные личинками гельминтов почва, вода,
овощи, фрукты, инвентарь.
Для анкилостомидозов характерна сезонность – весенне-летне-осенняя.
48. Диагностика
1. Исследование кала методами нативного мазка или
флотации с целью обнаружения яиц анкилостом.
• 2. Метод культивирования личинок в пробирке на
фильтровальной бумаге (метод Харада и Мори),
рекомендованный ВОЗ.
49. Лечение
1. Дегельминтизация следующими препаратами:
• - пирантел (комбантрин)
• - мебендазол (вермокс)
• - левамизолом (декарис)
• - нафтамоном (алькопар).
2. Патогенетическая терапия: препараты железа,
фолиевая кислота, протеины, гемотрансфузия.
Контроль эффективности лечения через 14 дней:
двукратное исследование кала с перерывом 10 дней, затем
в течение 3- месяцев ежемесячно.
50. Противоэпидемические мероприятия и эпидемиологический контроль
Мероприятия
направлены
на
ликвидацию
существующих очагов инвазии и предупреждение
возникновения новых очагов:
1.
Санитарно-гельминтологический
надзор
за
эпидемиологически
значимыми
объектами
(сельскохозяйственные плантации, туалеты, приусадебные
участки и т.д.);
2.
Меры
по
защите
контингента
риска
(профилактический осмотр, дегельминтизация больных);
3. Широкая санитарно-просветительная работа;
4. Соблюдение личной гигиены, особенно с детьми;
5. Санитарная очистка населенных пунктов, шахт и
других объектов и защита их от фекального загрязнения.
51. СТРОНГИЛОИДОЗ (STRONGYLOIDOSIS)
Стронгилоидоз – антропонозный геогельминтоз из
класса нематодозов с фекально-оральным механизмом
передачи возбудителя, характеризующийся хроническим
течением,
преимущественным
поражением
пищеварительной
системы,
аллергическими
проявлениями со стороны кожи и легких.
Возбудители: Strongyloides stercoralis и S.fulleborni
(рус.син.: угрица кишечная), мелкие прозрачные,
нитевидные, раздельнополые нематоды до 0,7 мм (самцы)
до 2,2 мм (самки).
Яйца бледно-розовые с прозрачной оболочкой.
Личинки размером 0,1-0,3 мм.
52. Клиника
Клиника проявляется аллергозами, слабостью,
раздражительностью, головными болями, кожным зудом.
В хронической фазе встречаются несколько форм:
1. желудочно-кишечная форма (гастрит, энтероколит);
2.
токсико-аллергическая
(уртикарная
сыпь,
высыпания, сильный зуд и т.д.).
Характерна эозинофилия крови (до 70-80 %).
Обычно регистрируется смешанная форма со всеми
перечисленными симптомами.
53. Биология
Жизненный цикл стронгилоидесов протекает со сменой
свободноживущего и паразитического поколений.
Половозрелые особи паразитируют в толще слизистой
двенадцатиперстной кишки у человека, который является
единственным окончательным хозяином и источником
инвазии.
При интенсивных инвазиях возможно проникновение
гельминтов в пилорическую часть желудка, в тонкий и
толстый кишечник, в желчные и панкреатические протоки.
Самцы после копуляции погибают и удаляются с
фекалиями.
Из отложенных самками яиц в кишечнике выходят
неинвазивные (рабдитовидные) личинки, выделяемые во
внешнюю среду с фекалиями человека.
54.
Дальнейшее развитие личинок во внешней среде может
происходить 3-мя путями:
• 1. Непрямой (свободноживущий) путь развития имеет два
направления:
• - При неблагоприятных условиях через 1-4 сутки могут
образоваться инвазионные (филяриевидные) личинки.
• При
благоприятных
условиях
из
неинвазионных
рабдитовидных личинок в почве образуется свободноживущее
поколение половозрелых гельминтов.
Самки после оплодотворения откладывают в почве яйца, из
которых появляется новая генерация неинвазивных личинок. Такое
чередование поколений личинок и взрослых свободноживущих
паразитов может продолжаться до тех пор, пока внешние условия не
изменятся в сторону, неблагоприятную для них.
В этом случае рабдитовидные неинвазионные личинки через 1-4
дня превращаются в филяриевидные инвазионные формы, которые
проникают в организм человека, где развиваются в паразитическое
поколение самцов и самок.
55.
• 2. Прямой путь развития.• При наличии неблагоприятных факторов внешней среды
развитие стронгилоидес протекает без свободноживущих
взрослых особей паразитов.
• В этих случаях рабдитовидные (неинвазионные) личинки,
выделившись из кишечника больного, превращаются
непосредственно в филяриевидных инвазионных личинок,
способных проникать в организм человека перкутанно или
через рот.
• Личинки мигрируют по большому и малому кругу
кровообращения, к 15 дню становятся половозрелыми.
Оплодотворение происходит в легких или кишечнике.
56.
• 3. Третий путь развития.• Он может быть тогда, когда вышедшие из яиц
рабдитовидные личинки задерживаются в кишечнике
больного свыше 24 часов ((например, при запоре).
• Тогда они могут превращаться в филяриевидных
(инвазионных) личинок без выхода во внешнюю среду.
Проникнув в стенку кишечника, они после обычной для
паразита миграции возвращаются в кишечник, где
дозревают до взрослых гельминтов.
• Таким образом, наряду с заражением через рот и кожу
может наблюдаться и внутрикишечное самозаражение
(аутосуперинвазия).
57. Характеристика эпидемического процесса
Стронгилоидоз под названием «кохинхинская диарея»
впервые был описан Normand (1876), а Leuckart (1876) раскрыл
биологический цикл возбудителя.
Эта инвазия распространена в Закавказских республиках,
Молдавии, на Украине, реже в южных регионах России и
Центральноазиатских республиках, в т.ч. и в Казахстане.
В тропических странах пораженность населения
составляет 25-45 % и выше. Личинки жизнеспособны 12-14
дней. Сезон болезни – теплое время года, когда среднесуточная
температура переходит порог +12 градусов.
Источник инвазии – больной человек. Восприимчивы
люди всех возрастов. Механизм передачи – фекально-оральный
и контактный, путь передачи – перкутанный или пероральный.
Очаги стронгилоидоза могут формироваться в шахтах,
специализированных интернатах.
58.
• Диагностика• 1. Исследование кала на наличие неинвазионных личинок;
• 2. Исследование дуоденального содержимого на наличие
неинвазионных личинок;
• 3. Микроскопия мокроты на наличие мигрирующих
личинок и половозрелых стадий.
• Лечение
• 1. Применяют тиабендазол (минтезол) с контрольным
исследованием эффективности через 2 недели и затем
ежемесячно в течение 3 месяцев.
• 2. Дополнительно применяют гипосенсибилизирующую
терапию.
59. Эпидемиологический надзор и противоэпидемические мероприятия
Комплекс всех мероприятий приводится в существующих
правилах и Инструкциях (СанПиН) :
1.
Санитарно-гельминтологический
надзор
за
эпидемиологически
значимыми
объектами
(сельскохозяйственные плантации, туалеты, приусадебные
участки и т.д.);
2. Меры по защите контингента риска (профилактический
осмотр, дегельминтизация больных);
3. Широкая санитарно-просветительная работа;
4. Соблюдение личной и общественной гигиены, особенно с
детьми;
5. Санитарная очистка населенных пунктов, шахт и других
объектов и защита их от фекального загрязнения.
60. ТРИХОЦЕФАЛЕЗ (TRICHOCEPHALOSIS)
ТРИХОЦЕФАЛЕЗ (TRICHOCEPHALOSIS)• Трихоцефалез – антропонозный геогельминтоз из класса
нематодозов, имеющий повсеместное распространение,
протекающий хронически с поражением желудочнокишечного тракта и нервной системы.
• Возбудитель: Trichocephalus trichiurus - власоглав, мелкий
нитевидный гельминт, длиной 3,5-5,5 см. (самка) и 3-4,4 см.
Передняя часть гельминта волосовидная, составляет 2/3 всей
длины паразита, задний конец утолшен.
• Яйца желтовато коричневого цвета, лимоно- или
бочкообразной формы, с бесцветными прозрачными
пробками на обоих полюсах.
61. Патогенез и клиника
В патогенезе трихоцефалеза основную роль играет
механический фактор – травмирование слизистой
кишечника, образование эрозий, язв и геморрагий.
Инвазированные власоглавами люди теряют до 0,005 мл
крови на одного паразита в день, что приводит к анемии,
особенно у детей.
• В клинике наблюдаются тошнота, рвота, поносы,
метеоризм, спастические боли, при тяжелой форме,
особенно у детей, развивается гемоколит, кровянистый
жидкий стул, выпадение прямой кишки.
• Дети отстают в умственном и физическом развитии.
62. Биология
Трихоцефалюсы - однохозяинные паразиты, паразитируют
в слепой кишке и червеобразном отростке. Передним
волосовидным концом власоглавы прикрепляются к слизистой
оболочке кишечника, как бы прошивая ее, что затрудняет
изгнание их из кишечника. Толстый конец тела зависает в
просвет кишечника. Ежедневно самка продуцирует от 3000 до
10000 яиц, которые с фекалиями попадают в почву. Во
внешней среде за 14-90 дней яйца паразита становятся
инвазионными. Яйца могут сохраняться до 2-х лет.
Заражение человека происходит алиментарным путем. В
тонкой кишке из зрелых яиц вылупляются личинки, которые
внедряются в микроворсинки кишечника, где развиваются в
течение 8-10 суток. Разрушив ворсинки, личинки вновь
выходят в просвет кишечника, мигрируют до толстой кишки,
закрепляются на ее стенке и в течение месяца превращаются в
имаго. Срок жизни власоглава в человека - несколько лет.
63. Характеристика эпидемического процесса
Трихоцефалез одно из самых распространенных
заболеваний, власоглав является космополитным гельминтом.
На страны с тропическим климатом приходится до 80%
всех случаев трихоцефалеза, среднее количество больных в
мире достигает более 100 млн. человек в год, общее
количество превышает 600 млн.
Трихоцефалез
–
антропонозный
гельминтоз,
единственным источником инвазии и окончательным
хозяином паразита является человек.
Механизм передачи – фекально-оральный, путь передачи –
алиментарный, факторы передачи – почва, овощи, фрукты,
вода, руки, загрязненные яйцами власоглавов.
Имеет место и механический перенос через мух.
64.
• Диагностика• 1. Исследование
власоглавов.
кала
на обнаружение яиц
• Лечение
• Применяют с лечебной и профилактической
целью:
• 1. Мебендазол (вермокс)
• 2. Дифезил
• 3. Бемосат
65. Эпидемиологический надзор и противоэпидемические мероприятия
• 1. Контроль за мероприятиями по выявлению источникавозбудителя инвазии, который осуществляют специалисты
СЭС.
• 2. Проводят выборочные обследования детей и взрослого
населения на трихоцефалез.
• 3. Контроль за мероприятиями, направленными на
оздоровление очагов, их паспортизация;
• 4. Контроль за организацией и проведением работы по
повышению уровня санитарной культуры и гигиенических
навыков населения.
66. Литература
Амиреев С.А. Эпидемиология. Частная эпидемиология. 2 том. Алматы,
2002. 687 с.
Әміреев С.Ә., Темірбеков Ж.Т. Эпидемиология, жалпы эпидемиология.
1 том. Алматы, Жоғары аттестациялық комиссияның баспа орталығы.
2000. 550 б.
Әміреев С.Ә., Жаханов А., Құдайбергенұлы Қ. Медициналық
паразитология. «Кітап» баспасы, Алматы, 2005, 421 б.
Барышников Е.Н. Медицинская паразитология. М., Владос-пресс, 2005.
Бауер О.И. Болезни прудовых рыб. М.: «Колос»,1981.
Балашов Ю.С. Кровососущие клещи - переносчики болезней человека
и животных. Л., «Наука», 1967.
Белов А.Д. и др. Болезни собак. М., «Колос», 1995.
Беспалова Н.С. Современные противопаразитарные средства в
ветеринарии. М. «КолосС», 2006, 192 с.
Беркинбай О., Ахметсадыков Н. Болезни зверей и птиц. Учебник.
«Prints», Алматы, 2009, 432 с.
Беэр С.А., Сергиев В.П., Романенко Н.А. и др. Роль водного фактора в
распространении паразитарных болезней человека в России//Матер.
Межд. Конгресса «Вода, экология и технология». М., 1994. – Т. IV.
67.
Галузо И.Г. Токсоплазмоз животных. Алма-Ата, «Наука»,1965.
Галлат В.Ф. и др. Тропическая ветеринарная паразитология. Киев,
«Вища школа», 1986.
Генис Д.Е. Медицинская паразитология. М., «Медицина», 1975.
Глейберман С.Е., Дремова В.П., Цетлин В.М. Избирательная
токсичность как критерий отбора перспективных для медицинской
дезинсекции инсектицидов.//ж. Мед.паразитология и паразит.болезни,
1983, № 3, с.64 – 69.
Гримайло Л.В., Романенко Н.А., Канцан В.Н. Новые подходы к
вопросу дезинвазии объектов окружающей среды (почва, сточные
воды)// Экологически безопасное использование сточных вод и
животноводческих стоков в сельском хозяйстве. – Барнаул, 1995. –С.
310-313.
Далбагаев А. Сборник нормативных правовых актов в области
ветеринарии. Том 1, 2, 3. Алматы, 2005.
Данилова Е.Н. Болезни пушных зверей. М., «Колос», 1984.
Дербенева-Ухова В.П. и др. Руководство по медицинской
энтомологии. М., «Медицина», 1974.
Дьяконов Л.П., Орлов И.Л. и др. Паразитарные болезни
сельскохозяйственных животных. М, «Агропромиздат», 1985.
68.
Дремова В.П., Путинцева Л.С., Ходаков П.Е. Медицинская дезинсекция:
основные принципы, средства и методы. Екатеринбург, «ВитарПутиведъ», 1999, 318 с.
Дункан Мара, Сэнди Кэрнкросс. Руководство по безопасному
использованию сточных вод и экскрементов в сельском хозяйстве и
аквакультуре. –Женева: ВОЗ, 1992. -216 с.
Елемесов К.Е., Шуклин Н.Ф. и др. Ветеринарно-санитарная экспертиза,
стандартизация и сертификация продуктов. 1, 2 том, Алматы, «Кредо»,
2002.
Зайцев В.М., Лифляндский В.Г., Маринкин В.И. Прикладная
медицинская статистика. Санкт-Петербург, «Фолиант», 2006, с. 432 с ил.
Зуева Л.П., Яфаев Р.Х. Эпидемиология. Учебник. Санкт-Петербург,
«Фолиант», 2006, 752 с.
Искаков
М.М.
Ветеринарлық
протозоология/Ветеринарная
протозоология. Учебное пособие. «Тенгри», Семей, 2007,176 с.
Кипайкин В.А. Дезинфектология. Учебное пособие для студентов
медицинских училищ и колледжей. Ростов на Дону, «Феникс», 2003, 444
с.
Каталог продукции научно-производственного объединения НАРВАК.
Ветеринарные препараты. М., 2003.
Кожумратов А.А. и др. Государственный реестр ветеринарных
препаратов. Астана, 2005, 2006.
69.
Колабский Н.А. и др. Кокцидиозы с-х животных. Л., «Колос»,1974.
Кузьмин С.М., Левин В.М., Новосильцев Г.И. и др. На пути к
паразитологическому мониторингу воды//Тез. Докл. 2-го Международного
конгресса «Воды, экология и технология». –М., 1996. –С. 427-428.
Куличкин П.Н. Трихомоноз крупного рогатого скота. Алма-Ата, «Кайнар»,
1975.
Лидер Л.А. Инвазионные болезни плотоядных и пушных зверей.
Типография КАТУ, Астана, 2009, 180 с.
Локтева И.М., Подченко И.К., Таран В.В., Романенко А.Ф. Интенсивность
цистовыделения при кишечных протозойных инвазиях, сочетающихся с
описторхозом//Современные проблемы протозологии: Тез. докл. и сообщ.
4-го съезда Всесоюз. Об-ва протозоологов. –Л.: Наука, 1987.
Лысенко
А.Я.,
Лысенко
Ю.А.
Эпидемиологические
аспекты
паразитоценологии//Паразитоценология. Теоретические и прикладные
проблемы. –Киев: Наукова Думка, 1985. –С. 126-142.
Лутфуллин М.Х., Шабалина Е.В., Шиляева Ю.Н., Лутфуллина Н.А.
Эпизоотология, диагностика, лечение и профилактика эймериоза кроликов.
Казань, ООО «Печатный двор», 2009,133 с.
Любашенко С.Я. Болезни пушных зверей. М., «Сельхозгиз», 1952.
Маланин Л.П., Морозов А.П. и др. Ветеринарные препараты. М.,
«Агропромиздат», 1985.
Майский В.В., Муратов В.К. Фармакология с рецептурой. М., «Медицина»,
1976.
Мозгов И.Е. Ветеринарная рецептура с основами терапии и профилактики.
М., «Агропромиздат», 1988.
Непоклонов А.А. и др. Болезни животных, вызываемые оводами. М.,
«Колос»,1980.
Осетров B.C. Болезни рыб. М., ВО «Агропромиздат»,1989.
70.
Орлов И.В., Агринский Н.И. и др. Практикум по
ветеринарной
паразитологии. М., Изд. с/х литературы, 1962.
Павлов А.В., Романенко Н.А., Хижняк н.И. Биологическое
загрязнение окружающей среды и здоровье человека. –Киев:
Здоровье, 1992. -325 с.
Падченко
И.К.
Санитарно-протозоологические
исследования//Паразитарные болезни человека. – Киев: Здоровье,
1984. С.153-158.
Падченко И.К., Совбун А.И., Локтева И.М. Инструкция по
организации
и
проведению
санитарно-протозоологических
исследований (ведомственная инструкция). – Киев, 1981. – 11 с.
Падченко И.К., Совбун А.И., Локтева И.М. и др. Сравнительная
устойчивость цист простейших кишечных и яиц геогельминтов в
сточной воде на разных этапах уу очистки в малогабаритных
очистных сооружениях//Современные проблемы протозоологии:
Материалы к 3-ему съезду Всесоюзн.общ-ва протозоологов. –
Вильнюс, 1982. – С.276.
Петров Ю.Ф. Паразитоценозы и ассоциативные болезни
сельскохозяйственных животных. Л., «Агропромиздат», 1988.
Перадзе Т.В. и др. Руководство по инфекционным и инвазионным
болезням, общим для животных и человека. Л., «Медицина», 1981.
Плющева Г.Л., Чефранова Ю.А., Романенко Н.А. и др. Мониторинг
паразитарной обстановки в зоне влияния гидробионтов//Матер. 7-го
съезда Всероссийского общества эпидемиологов, микробиологов и
паразитологов. – М., 1997. – С.357-358.
71.
Путинцева Л.С., Дремова В.П., Мальцева В.В. Справочник по препаратам,
разрешенным для применения в медицинской дезинсекции. Тюмень, 1995.
Равилов Р.Х., Герасимов В.В., Воробьева М.Н. Токсоплазмоз домашних
плотоядных животных. Казань, ООО «Печатный двор», 2008, 96 с.
Романенко Н.А. Санитарная гельминтология. – М.: Медицина, 1982.
Романенко Н.А. Гигиенические требования к сельскохозяйственному
использованию животноводческих стоков//Гидротехника и мелиорация. –
1987.-№3.-С.70-73.
Романенко Н.А., Новосильцев Г.И. Надзор над антропогенным воздействием
на окружающую среду при кишечных паразитозах//Мед. паразитология. –
1992.-№2. – С.5-7.
Романенко Н.А. и др. Санитарная паразитология. М., «Медицина», 2000.
Руденко А.Е. Особенности эпидемиологии и профилактики лямблиоза в
сельских населенных пунктах Украинской ССР в зоне влияния малых
очистных сооружений. – Киев, 1985. – 20 с.
Сабаншиев М.С., Шабдарбаева Г.С., Сүлейменов Т.Т., Қожабаев М.,
Бердіқұлов М.А. Паразитология және жануарлардың инвазиялық аурулары.
Оқулық. «Нұрлы Бейне» баспасы, Шымкент, 2010, 475 б.
Сборник нормативных правовых актов в области ветеринарии. Том 1,2,3.
Алматы, 2005.
Сергиев В.П., Лобзин Ю.В., Козлов С.С. Паразитарные болезни человека
(протозоозы и гельминтозы). Руководство для врачей. Санкт-Петербург,
«Фолиант», 2006, 585 с.
72.
Сью Петерсон. Кожные болезни собак. М., «Аквариум», 2000.
Степанова Н.И. и др. Протозойные болезни сельскохозяйственных
животных. М., «Колос»,1982.
Тарасов В.В. Медицинская энтомология. М., 1996.
Федоров К.П. и др. Основы общей и прикладной ветеринарной
паразитологии. Новосибирск, 2004.
Уркхарт Г. и др. Ветеринарная паразитология. М., «Аквариум», 2000.
Хван M.B. и др. Справочник по применению пестицидов в животноводстве.
Алма-Ата, «Кайнар», 1983.
Паразитологический мониторинг водных экосистем//Очистка сточных вод. –
Ростов на Дону, 1997. – С. 31-33.
Черкасский Б.Л. Инфекционные и паразитарные болезни человека. М.,
«Медицина», 1994.
Шабдарбаева Г.С. Ветеринариялық протозоология және арахноэнтомология.
«Print-S» баспаханасы, Алматы, 2011, 275 б.
Шевцов А.А. и др. Паразитология. М., «Агропромиздат», 1985.
Экологически безопасные методы борьбы с малярией и ее переносчиками.
М., 1994, ч. 2.
Яфаев Р.Х. и др. Медицинская паразитология. Санкт-Петербург, «Фолиант»,
2003, 128 с.
Хроменкова Е.П., Димидова Л.Л., Гримайло Л.В. и др. Ятусевич А.И.,
Рачковская И.В., Каплич В.М. Ветеринарная и медицинская паразитология.
М. «Медицинская литература», 2001.







































































 Медицина
Медицина








