Похожие презентации:
Острая вирусная ифекция - полиомиелит
1. полиомиелит
Подготовила:Врач-интерн Антюшина Е. А.
Научный руководитель:
к.м.н., доцент Ж. М. Цоцонава
2.
Заболеваниевызывают
РНКсодержащие вирусы, относящиеся
к энтеровирусам
Источник - человек
Заражение
происходит
при контакте с больным или
вирусоносителем
Пути заражения — алиментарный и
воздушно-капельный
Инкубационный период колеблется
от 5 до 30-35 дней, обычно
составляет 7—12 дней. Заболеванию
подвержены люди любого возраста,
но значительно чаще болеют дети
до 3-х лет жизни
3.
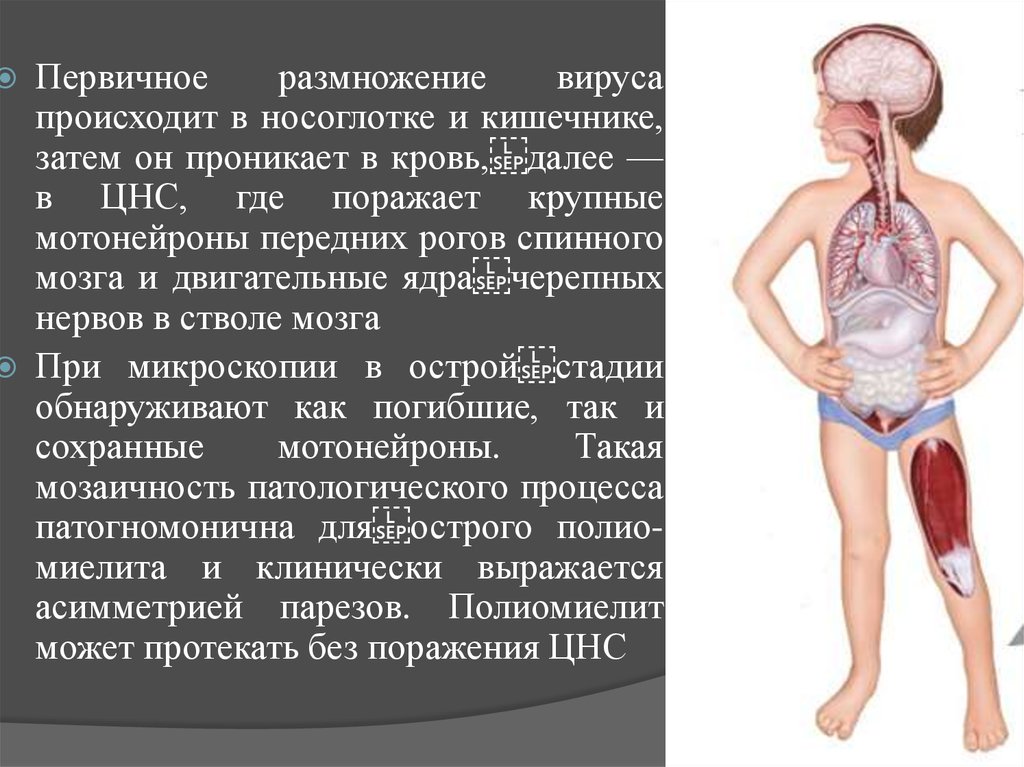
Первичноеразмножение
вируса
происходит в носоглотке и кишечнике,
затем он проникает в кровь, далее —
в ЦНС, где поражает крупные
мотонейроны передних рогов спинного
мозга и двигательные ядра черепных
нервов в стволе мозга
При микроскопии в острой стадии
обнаруживают как погибшие, так и
сохранные
мотонейроны.
Такая
мозаичность патологического процесса
патогномонична для острого полиомиелита и клинически выражается
асимметрией парезов. Полиомиелит
может протекать без поражения ЦНС
4.
Инаппарантная форма(вирусоносильство) не сопровождается
клиническими проявлениями
Абортивная
форма
характеризуется
общеинфекционными симптомами
без
признаков поражения нервной системы
(умеренная лихорадка,
интоксикация,
катаральные
явления,
диспепсия).
Обладает доброкачественным течением и
заканчивается выздоровлением через 3—7
дней
5.
Припоражении
ЦНС
развиваются
непаралитическая
форма, которая протекает как серозный менингит, а также
паралитические формы
Серозный менингит, вызванный вирусом полиомиелита - острое
начало, лихорадка, интоксикация. Больные жалуются на боли в
конечностях, шее, спине. Выявляются симптомы натяжения
периферических нервов. ЦСЖ прозрачна, давление ее повышено.
Определяется цитоз до 200-300, который в первые 2—3 дня носит
нейтрофильный характер, а затем сменяется лимфоцитарным.
Повышение уровня белка, сахара в ЦСЖ. Течение менингеальной
формы
полиомиелита
благоприятное и
заканчивается
выздоровлением в течение 3—4 нед.
6.
Паралитическими формами острогополиомиелита являются:
спинальная (шейная, грудная,
поясничная, распространенная)
понтинная
бульбарная
смешанная
Течение паралитических форм острого
полиомиелита делится на 4 периода
7.
Препаралитический период - от начала болезнидо появления вялых парезов
Высокая
лихорадка,
общая интоксикация.
Иногда
на
первый
план
выступают
катаральные явления в верхних дыхательных
путях и желудочно-кишечные расстройства, что
является причиной ошибочной диагностики. На 23-й
день
развиваются
менингеальный
и
корешковый синдромы. Появляются ограничение
движений в позвоночнике, резкая гиперестезия,
болезненность по ходу нервных стволов,
потливость,
гиперемия
кожи,
асимметрия
сухожильных рефлексов, снижение брюшных и
кремастерных рефлексов
В большинстве случаев параличи развиваются за
день до окончания лихорадочного периода, иногда
после повторного подъема температуры
8.
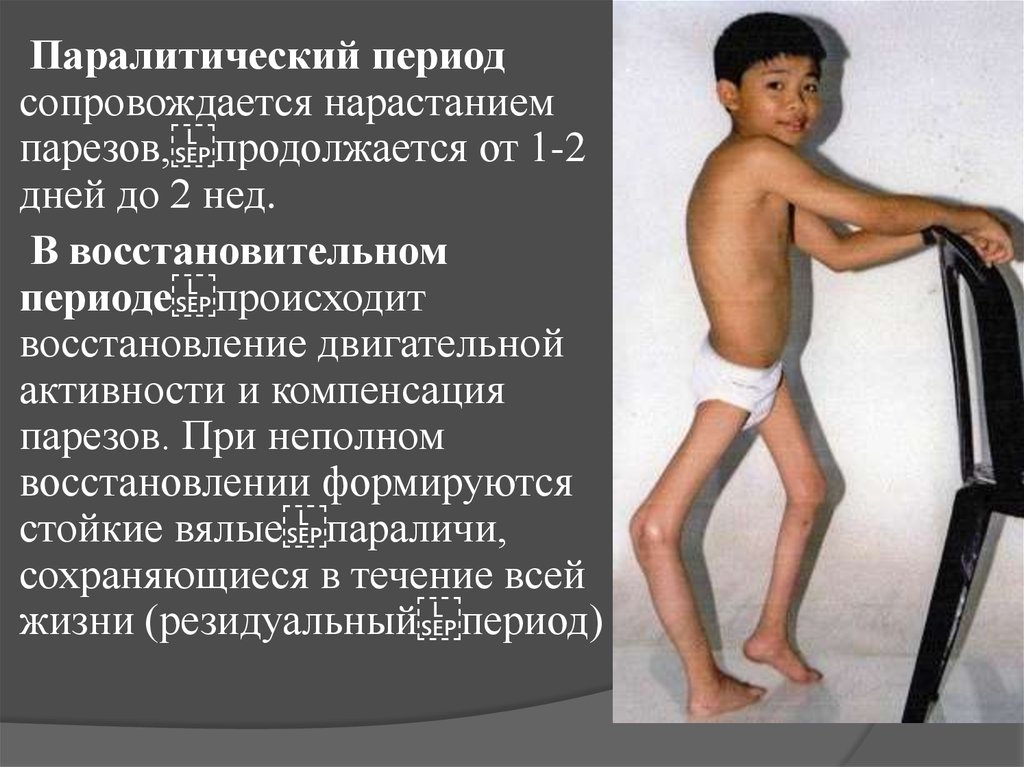
Паралитический периодсопровождается нарастанием
парезов, продолжается от 1-2
дней до 2 нед.
В восстановительном
периоде происходит
восстановление двигательной
активности и компенсация
парезов. При неполном
восстановлении формируются
стойкие вялые параличи,
сохраняющиеся в течение всей
жизни (резидуальный период)
9.
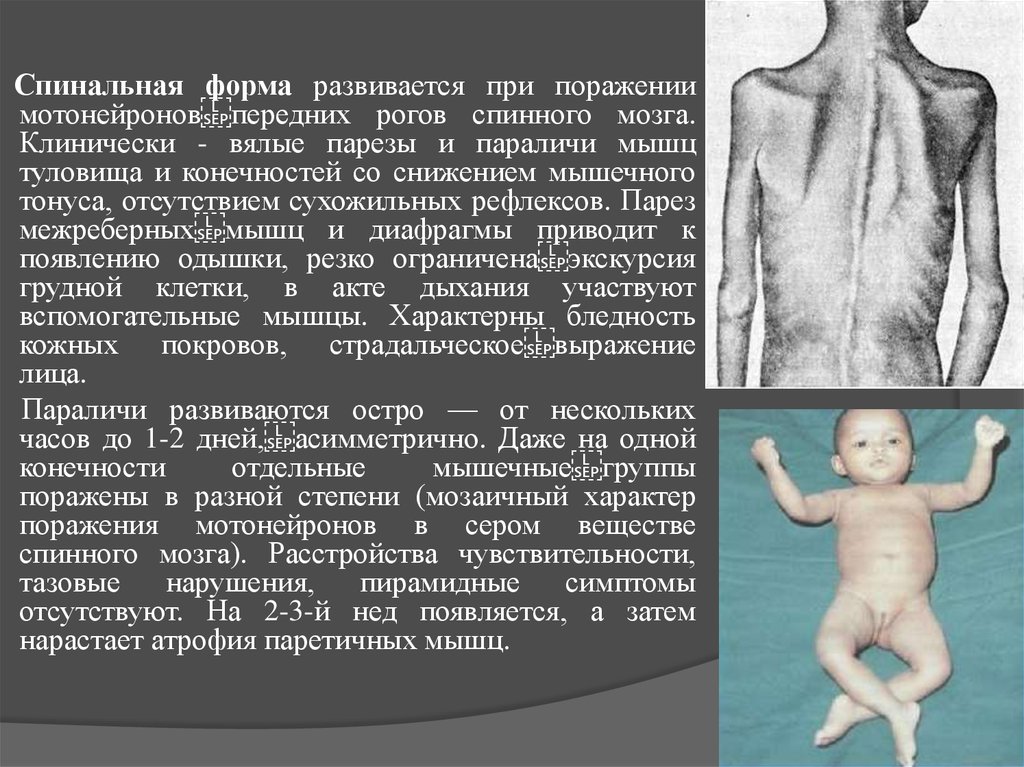
Спинальная форма развивается при поражениимотонейронов передних рогов спинного мозга.
Клинически - вялые парезы и параличи мышц
туловища и конечностей со снижением мышечного
тонуса, отсутствием сухожильных рефлексов. Парез
межреберных мышц и диафрагмы приводит к
появлению одышки, резко ограничена экскурсия
грудной клетки, в акте дыхания участвуют
вспомогательные мышцы. Характерны бледность
кожных покровов, страдальческое выражение
лица.
Параличи развиваются остро — от нескольких
часов до 1-2 дней, асимметрично. Даже на одной
конечности
отдельные
мышечные группы
поражены в разной степени (мозаичный характер
поражения мотонейронов в сером веществе
спинного мозга). Расстройства чувствительности,
тазовые
нарушения,
пирамидные
симптомы
отсутствуют. На 2-3-й нед появляется, а затем
нарастает атрофия паретичных мышц.
10.
Бульбарная форма развивается при поражении двигательныхядер ствола мозга, что определяет тяжесть течения болезни с
нарушением жизненно важных функций. Течение острое, с
коротким препаралитическим периодом или без него. Поражение
ядер IX, X, ХII черепно-мозговых нервов приводит к
расстройствам глотания, фонации, патологической секреции
слюны и слизи, скапливающейся в верхних дыхательных путях.
При поражении дыхательного и сердечно-сосудистого центров
дыхание становится аритмичным с паузами, артериальное
давление нестабильно. Возможен делирий с психомоторным
возбуждением, переходящим в кому. Ранними симптомами
поражения дыхательного и сосудодвигательного центров
являются икота, гиперемия лица, вишнево-красное окрашивание
губ, аритмии, снижение артериального давления
11.
Понтинная форма обусловлена поражениемядра лицевого нерва, расположенного в
области моста мозга. Эта форма чаще, чем
другие паралитические формы, протекает без
лихорадки и с нормальным составом ЦСЖ.
Характеризуется
периферическим
парезом
мышц лица, при котором обеднены движения
мимических мышц, не смыкается глазная щель
12.
Восстановительныйпериод сопровождается
появлением активных
движений. В глубоко
пострадавших мышцах
парез сохраняется на всю
жизнь. Наиболее активно
восстановление происходит
в течение первых 6 мес.
Резидуальный период
характеризуется стойкими
парезами и параличами,
нарастающими мышечным
и атрофиями, контрактурами
в суставах, остеопорозом,
костными деформациями.
Парализованная
конечность отстает в росте
13. Диагностика
Изменения периферической крови неспецифичныПри всех паралитических формах острого полиомиелита в ЦСЖ выявляется
плеоцитоз с преобладанием лимфоцитов
На ЭМГ отмечается урежение ритма осцилляций, характерное для переднероговой локализации процесса (ритм «частокола»), или полное биоэлектрическое
молчание
Вирус можно выделить из кала, иногда из носоглотки и ЦСЖ только в первые
дни
болезни.
Для
выявления
в
сыворотке крови
специфических
антител проводят
серологическое
исследование
парных
сывороток
с интервалом 12—14 дней. Диагноз подтверждается, если определяют не менее
чем 4-кратное повышение антител в процессе болезни
Клиническими критериями диагноза являются: острое начало, лихорадка,
менингорадикулярный
синдром,
вялые
асимметричные
парезы
или
бульбарный синдром, развивающиеся течение первой недели болезни,
воспалительные изменения серозного характера в ЦСЖ
14. Полиомиелитоподобные заболевания
Группа паралитических заболеваний, по клиникесходных
с
полиомиелитом,
но
вызываемых другими возбудителями.
Возбудители — различные типы энтеровирусов
Коксаки, ECHO, энтеровирус-71, аденовирусы, вирус
паротита.
Течение обычно нетяжелое, без лихорадки и общей
интоксикации, ЦСЖ не изменена. Двигательные
нарушения выражаются внезапным, среди полного
здоровья, появлением легкого вялого пареза,
чаще одной из нижних конечностей, сухожильные
рефлексы часто не изменены, поскольку парез
ограничен одной группой мышц
15. Постановление Главного государственного санитарного врача Российской Федерации от 28 июля 2011 г. N 107 г. Москва "Об утверждении СП 3.1.2951-11 "Проф
Постановление Главного государственного санитарноговрача Российской Федерации от
28 июля 2011 г. N 107 г. Москва "Об утверждении
СП 3.1.2951-11 "Профилактика полиомиелита""
В постсертификационный период наибольшее
эпидемиологическое значение приобрели случаи
вакциноассоциированного паралитического
полиомиелита
(ВАПП).
ВАПП
может
встречаться
как
у
реципиентов
живой
полиомиелитной вакцины, так и у контактных с
ними детей. Случаи ВАПП у реципиентов
вакцины встречаются крайне редко и связаны,
как правило, с введением первой дозы вакцины
полиомиелитной пероральной 1,2,3 типов (ОПВ)
16.
ВАПП у контактных возникает чащевсего
у
непривитых
детей
с
иммунодефицитными состояниями при
их тесном контакте с детьми, недавно
вакцинированными ОПВ. Наиболее
часто
ВАПП
у
контактных
регистрируется в детских закрытых
организациях
(домах
ребенка,
стационарах и других организациях с
круглосуточным пребыванием детей) при нарушении персоналом санитарнопротивоэпидемического режима, а
также в семьях, где есть дети, не
имеющие
прививок
против
полиомиелита, и недавно привитые
ОПВ
17.
Наиболее схожим по клиническому течению спаралитическим
полиомиелитом
является
синдром острого вялого паралича (ОВП). В
связи с этим выявление и диагностика ОВП
является элементом системы мероприятий по
профилактике полиомиелита
При регистрации случаев ОВП и заболеваний
полиомиелитом
необходимо
учитывать
определения случаев в соответствии с МКБ 10
18.
Острый вялый паралич - любой случай острого вялогопаралича у ребенка до 15 лет (14 лет 11 мес. 29 дн.), включая
синдром Гиейна-Барре, или любое паралитическое заболевание
независимо от возраста при подозрении на полиомиелит;
Острый паралитический полиомиелит, вызванный диким
вирусом полиомиелита - случай острого вялого спинального
паралича с остаточными явлениями на 60-й день после
возникновения, при котором выделен "дикий" вирус
полиомиелита (по МКБ 10 - А80.1, А80.2);
Острый паралитический полиомиелит, ассоциированный с
вакциной у реципиента - случай острого вялого спинального
паралича с остаточными явлениями на 60-й день, возникший,
как правило, не ранее 4 и не позднее 30 дня после приема
вакцины ОПВ, при котором выделен вирус полиомиелита
вакцинного происхождения (по МКБ 10 - А80.0.)
19.
Острыйпаралитический
полиомиелит,
ассоциированный с вакциной у контактного - случай
острого вялого спинального паралича с остаточными
явлениями на 60-й день, возникший, как правило, не
позднее 60 дня после контакта с привитым вакциной ОПВ,
при котором выделен вирус полиомиелита вакцинного
происхождения (по МКБ 10 - А80.0.);
Острый паралитический полиомиелит не уточненной
этиологии - случай острого вялого спинального паралича,
при котором получены отрицательные результаты
лабораторного обследования (вирус полиомиелита не
выделен) вследствие неадекватно собранного материала
(позднее выявление случая, поздние сроки отбора,
неправильное хранение, недостаточный объем материала
для исследования) или лабораторное исследование не
проводилось, но наблюдаются остаточные вялые параличи к
60 дню с момента их возникновения (по МКБ 10 - А80.3.)
20.
Острый паралитический полиомиелитдругой, неполиовирусной этиологии случай острого вялого спинального
паралича с остаточными явлениями на 60
день, при котором проведено полное
адекватное лабораторное обследование,
но вирус полиомиелита не выделен, и не
получено диагностического нарастания
титра антител или выделен другой
нейротропный вирус (по МКБ 10 -А80.3.)
21. Мероприятия в отношении больных полиомиелитом, острыми вялыми параличами и носителей дикого вируса полиомиелита
Больной с подозрением на заболеваниеПОЛИО/ОВП подлежит госпитализации в бокс
инфекционного стационара. При выявлении
больного ПОЛИО/ОВП проводится взятие двух
проб
фекалий
для
лабораторного
вирусологического исследования с интервалом
24-48 часов. Пробы должны быть отобраны в
возможно короткие сроки, но не позднее 14 дня от
начала пареза/паралича
При подозрении на полиомиелит (в том числе
ВАПП) проводят забор парных сывороток крови.
Первую сыворотку отбирают при поступлении
больного в стационар, вторую - через 2-3 недели
22.
При подозрении наострый полиомиелит
проводят исследование
иммунологического
статуса (иммунограмму) и
электронейромиографию
В целях выявления
остаточных параличей
проводится осмотр
больного ПОЛИО/ОВП
через 60 дней от начала
болезни (при условии,
если паралич не
восстановился ранее)
23.
Повторный осмотр и отбор проб фекалий длялабораторного
исследования
от
больных
полиомиелитом, в том числе ВАПП, проводят на 60 и 90
дни от начала пареза/паралича. Данные осмотра и
результаты лабораторных исследований вносят в
соответствующую медицинскую документацию
Окончательный
диагноз
в
каждом
случае
устанавливается комиссионно на основании анализа и
оценки медицинской документации (истории развития
ребенка, истории болезни, карты эпидемиологического
расследования случая ПОЛИО/ОВП, результатов
лабораторных исследований и других)
Лица, перенесшие полиомиелит, подлежат иммунизации
против полиомиелита инактивированной вакциной в
соответствии с возрастом
24. Санитарно-противоэпидемические (профилактические) мероприятия в очаге, где выявлен больной ПОЛИО/ОВП
В эпидемическом очаге, где выявлен больной ПОЛИО/ОВП,проводят мероприятия в отношении контактных детей в
возрасте до 5 лет:
- медицинский осмотр врачами - педиатром и неврологом
(инфекционистом);
- ежедневное медицинское наблюдение в течение 20 дней с
регистрацией результатов наблюдения в соответствующей
медицинской документации;
- забор одной пробы фекалий для лабораторного
исследования (в случаях, предусмотренных пунктом 1.2.);
- однократная иммунизация вакциной ОПВ (или
инактивированной вакциной против полиомиелита (ИПВ) - в
случаях, предусмотренных пунктом 1.1.) вне зависимости от
ранее проведенных профилактических прививок против этой
инфекции, но не ранее 1 месяца после последней
иммунизации против полиомиелита
25.
1.1 Дети, не привитые против полиомиелита, однократно привитыевакциной ИПВ или имеющие противопоказания к применению
вакцины ОПВ, прививаются вакциной ИПВ.
1.2. Взятие одной пробы фекалий от детей в возрасте до 5 лет для
лабораторного исследования в эпидемических очагах ПОЛИО/ОВП
проводится в случаях:
- позднего выявления и обследования больных ПОЛИО/ОВП (позже
14 дня с момента появления паралича);
- неполного обследования больных ПОЛИО/ОВП (1 проба стула);
- при наличии в окружении мигрантов, кочующих групп населения, а
также прибывших из эндемичных (неблагополучных) по
полиомиелиту стран (территорий);
- при выявлении приоритетных ("горячих") случаев ОВП
Взятие проб фекалий у контактных детей до 5 лет для лабораторного
исследования проводится до иммунизации, но не ранее 1 месяца
после последней прививки против полиомиелита вакциной ОПВ
26. Организация лабораторных исследований биологического материала от больных полиомиелитом, больных с подозрением на ПОЛИО/ОВП
От больного полиомиелитом, с подозрением на этозаболевание и ОВП берут две пробы фекалий в максимально
ранние сроки от момента возникновения пареза/паралича (но
не позднее 14 дня). Забор материала осуществляется
медицинскими
работниками
лечебно-профилактической
организации, в которую госпитализирован больной. Первая
проба фекалий берется в стационаре в день установления
клинического диагноза, вторая - через 24 - 48 часов после
взятия первой пробы. Оптимальный размер фекальной пробы
8 - 10 г, что соответствует величине двух ногтей большого
пальца взрослого человека
Для серологических исследований в НЛДП направляются
парные сыворотки от больных полиомиелитом (в том числе
ВАПП) и лиц с подозрением на эти заболевания
27. Мероприятия по профилактике вакциноассоциированных случаев полиомиелита (ВАПП)
Для профилактики ВАПП у реципиентавакцины:
- первые 2 вакцинации против
полиомиелита проводят вакциной ИПВ
в сроки, установленные национальным
календарем
профилактических
прививок, - детям до года, а также детям
более
старшего
возраста,
не
получившим
прививки
против
полиомиелита ранее;
- детям, имеющим противопоказания к
применению
вакцины
ОПВ,
иммунизация против полиомиелита
осуществляется только вакциной ИПВ в
сроки, установленные национальным
календарем
профилактических
прививок
28.
Для профилактики ВАПП у контактных сдетьми, получившими прививки ОПВ,
проводятся мероприятия в соответствии с
пунктами 1.3 – 1.6 настоящих санитарных
правил
При госпитализации детей в стационар в
направлении
на
госпитализацию
указывают прививочный статус ребенка
(количество сделанных прививок, дата
последней
прививки
против
полиомиелита и название вакцины)
29.
1.3. При заполнении палат в медицинскихорганизациях не допускается госпитализация не
привитых против полиомиелита детей в одну палату с
детьми, получившими прививку ОПВ в течение
последних 60 дней
1.4. В медицинских организациях, дошкольных
организациях и общеобразовательных учреждениях,
летних оздоровительных организациях детей, не
имеющих сведений об иммунизации против
полиомиелита, не привитых против полиомиелита или
получивших менее 3 доз полиомиелитной вакцины,
разобщают с детьми, привитыми вакциной ОПВ в
течение последних 60 дней, на срок 60 дней с момента
получения детьми последней прививки ОПВ
30.
1.5. В детских закрытых коллективах (домаребенка и других) в целях профилактики
возникновения контактных случаев ВАПП,
обусловленных циркуляцией вакцинных
штаммов полиовирусов, для вакцинации и
ревакцинации детей применяется только
вакцина ИПВ
1.6. При иммунизации вакциной ОПВ одного
из детей в семье медицинский работник
должен уточнить у родителей (опекунов),
имеются ли в семье не привитые против
полиомиелита дети, и при наличии таковых
рекомендовать вакцинировать не привитого
ребенка (при отсутствии противопоказаний)
или разобщить детей сроком на 60 дней
31. Лечение
В остром периоде симптоматическое.При развитии дыхательной
недостаточности показано применение
ИВЛ
В раннем восстановительном периоде
назначают антихолинэстеразные
средства, витамины группы В.
Для ранней профилактики контрактур
паретичной конечности придают
физиологическое положение
(ортопедическая укладка),
для стимуляции мышечных
сокращений показаны ЛФК и массаж
32. Прогноз
При абортивной и менингеальнойформах полиомиелита прогноз
благоприятный
При спинальной форме прогноз
определяется степенью выраженности
двигательных нарушений. Легкие
парезы могут закончиться полным
восстановлением или
незначительными остаточными
явлениями (небольшая атрофия и
снижение силы при сохранности
полного объема движёений). При
глубоких парезах и медленно идущем
процессе восстановления, а тем более
при полном отсутствии движений, как
правило, формируется стойкий
неврологический дефицит



























 Медицина
Медицина








