Похожие презентации:
Местная и общая анестезия
1.
Местная иобщая
анестезия
2.
Хирургическая операция, ставящая цель избавить больного от заболевания,всегда сопровождается болью, способной вызвать тяжелые нарушения основных
функций организма, - порой опасные для жизни.
В настоящее время выделена самостоятельная наука, изучающая обезболивание, анестезиология (от греческого an - отрицание, estesis - ощущение, logos - наука).
Обезболивание - мероприятия, устраняющие боль и регулирующие основные
функции жизненно важных органов.
По точке приложения на нервную систему обезболивание (анестезия) делится:
Анестезия
Общая (наркоз)
анестезия с утратой
сознания
Местная
анестезия без утраты
сознания
3.
Анестезиология-это наука о защите организма отпоследствий операционного стресса до, во время и
после оперативного вмешательства.
Операционный стресс — это полифункциональное поражение организма
под воздействием агрессивных факторов оперативного вмешательства.
Основные компоненты развития операционного стресса:
• психоэмоциональное возбуждение;
• боль;
• рефлексы неболевого характера;
• кровопотеря;
• нарушение водно-электролитного баланса;
• повреждение внутренних органов.
4.
История развитияПервые
обезболивающие
средства изготавливались из
различных растений (опия,
конопли, белены, цикуты) в
виде настоев или отваров, а
также «сонных губок». Губки
пропитывались
соком
растений и поджигались.
Вдыхание паров усыпляло
больных
5.
Шоу Гарднера Куинси Колтона, бывшего студента-медика, который прекратил учебу после своегопервого удачного выступления, на котором ему удалось заработать целых 535 долларов.
Во время своих шоу Колтон демонстрировал эффекты закиси азота, так называемого «веселящего
газа», на организм человека, и даже давал испробовать его на себе всем желающим. В то время это
было новейшим способом развлечения. Именно на это представление и попал доктор Уэллс.
6.
7.
Хорас УэллсВо второй половине января 1845 года в
бостонской
клинике
(США)
стоматолог Хорас Уэллс впервые
выступил с рассказом о своем открытии
особого свойства «веселящего газа»,
позволявшего
безболезненно
проводить хирургические операции.
8.
9.
Судьба сыграла с исследователем злую шутку.Никто не заметил тогда, как человек, в
дальнейшем
признанный
первым,
кто
продемонстрировал
безболезненную
операцию, Мортон (слева), покинул зал
бостонской больницы, оставив своего учителя
Уэллса наедине со своей неудачей. А уже
меньше чем через год 16 октября 1846 года в
той же самой бостонской клинике Уильям
Томас Грин Мортон провёл «первую»
публичную демонстрацию эфирного наркоза
при операции удаления подчелюстной
опухоли. И возымел громкую славу. А забытый
всеми Хорас Уэллс спустя всего два года, в
1848, покончил
жизнь самоубийством,
вдохнув хлороформ и сделав глубокий надрез
в месте прохождения бедренной артерии. Это
был первый, и, по видимости, единственный
случай суицида под наркозом
10.
11.
12.
13.
ЭФИР ДЛЯ НАРКОЗАПериод вводной анестезии продолжителен (12-20 мин). Пробуждение наступает через
20-40 мин после прекращения подачи эфира, а полностью угнетение сознания проходит
через несколько часов.
14.
15.
16.
17.
Первый профессиональныйанестезиолог – Джон Сноу.
18.
19.
20.
В 1942 году Гарольд Гриффит и ЭнидДжонсон впервые начали использовать яд
кураре.Метод получил название-наркоз с
мышечными релаксантами.Он
революционизировал
анестезиологию.Начали применять
ИВЛ.Были положены основы современного
многокомпонентного наркоза с интубацией
трахеи и ИВЛ.
21.
Местныеанестетики
Первый
препарат
этой
группы — кокаин, был
выделен в 1860 г. Альбертом
Ньюманом
из
листьев
южноамериканского
кустарника Erythroxylon coca.
Ньюман, как многие химики
прошлого, попробовал новое
вещество на вкус и отметил
онемение языка.
22.
История местной анестезииАнреп Василий Константинович
Профессор
•Открытие
местноанестезирующего
действия кокаина
23.
Август БирВ 1897 году впервые применил
спинальную анестезию 0.5 %
раствором кокаина при резекции
Голеностопного сустава
24.
Альфред АйнхорнПолучил начальное образование в
Лейпциге, изучал химию в
университете и после достижения
степени доктора наук по химии в
университете Тюбингена (1880 г.)
работал у знаменитого Адольфа
фон Байера в Мюнхене до 1885 г.,
когда его назначили
преподавателем по химии
(приват-доцентом). Здесь он начал
исследовать отношения химической
структуры, что в последующем
привело к синтезу НОВОКАИНА (1905).
25.
Вишневский Александр ВладимировичВ 1902 году занял должность проректора.В 1904
году был избран приват-доцентом кафедры
топографической анатомии и оперативной
хирургии.В 1921 году приступил к
осуществлению местного обезболивания. В 1937
году впервые в мире выполнил удаление
легкого под местной анестезией. Теоретические
предпосылки привели к разработке
новокаиновых блокад. Они были созданы к 30-м
годам в Казани и нашли широкое применение в
хирургической практике.
26.
Вишневский Александр АлександровичАкадемик АМН СССР, заслуженный
деятельнауки РСФСР, лауреат
Государственной премии, генералполковник медицинскойслужбы.
Первыми научными трудами были
анатомические исследования,
посвященные разработке местной
инфильтрационной анестезии по
методу, предложенному его отцом.
27.
28.
Обезболиваниеобщее
местное
Общее обезболивание- это медикаментозно
созданное, обратимое, управляемое торможение
нервной системы, сопровождающееся утратой
сознания.
Местное обезболивание-это медикаментозно
созданное обратимое изменение болевой
чувствительности в определенной части тела с
сохранением сознания.
29.
Анестетики разделяютна:
Виды
анестетиков
1. Местные
2. Общие:
а) ингаляционные –
летучие жидкости и газы
б) неингаляционные –
внутривенные и
внутримышечные
30.
Точки приложения местныханестетиков
31.
Определение понятияМестная анестезия – это метод,
при котором происходит
временная обратимая блокада
различных видов чувствительности
на определенном участке
нервно-рефлекторной дуги
32.
Местныеанестетики
Местный анестетик — это препарат,
который, не влияя на сознание,
временно подавляет возбудимость
нервных окончаний и обратимо
блокирует проведение импульсов по
нервным волокнам в области введения.
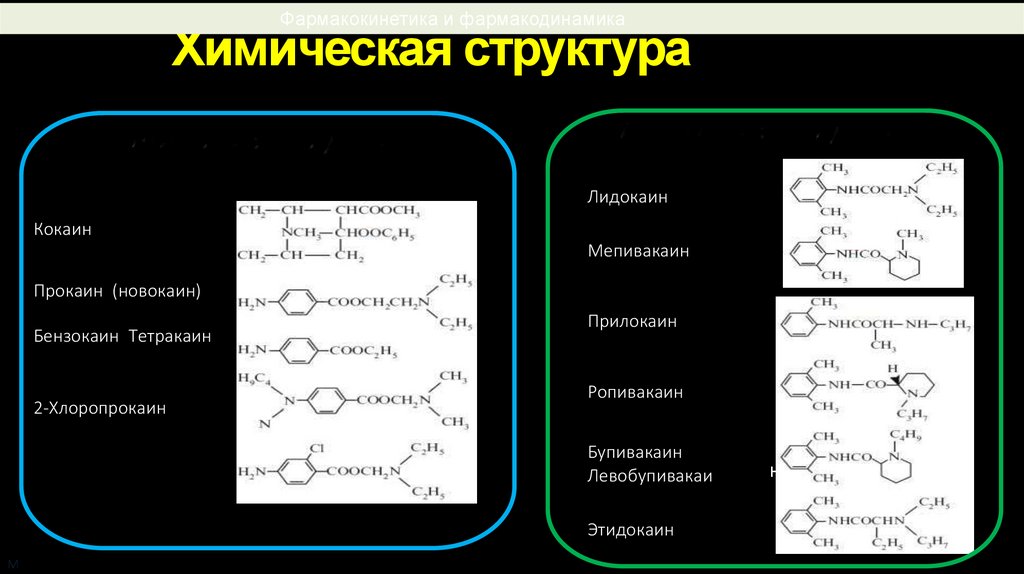
Классифицируют на сложные эфиры (анестезин,
дикаин, новокаин) и замещенные амиды
(лидокаин, тримекаин, бупивакаин). Местные
анестетики — сложные эфиры подвергаются
гидролизу псевдохолинэстеразой крови и
действуют в течение 30 — 60 мин. Их эффект
пролонгируют антихолинэстеразные средства
(прозерин).
33.
Фармакокинетикаиифармакодинамикафармакодинамика
Фармакокинетика
Химическая структура
Лидокаин
Кокаин
Мепивакаин
Прокаин (новокаин)
Бензокаин Тетракаин
2-Хлоропрокаин
Прилокаин
Ропивакаин
Бупивакаин
Левобупивакаи
Этидокаин
М
н
34.
Местные анестетикиКто и когда
• 1860 – Кокаин (Niemann)
• 1895 – Бензокаин (Salkowski)
• 1904 – Прокаин (Einhorn)
• 1925 – Дибукаин (Meisher)
• 1928 – Тетракаин (Eisler)
• 1943 – Лидокаин (Lofgren)
1949 – Хлорпрокаин (Marks, Rubin)
• 1956 – Мепивакаин (Ekenstam)
• 1957 – Бупивакаин (Ekenstam)
• 1989 – Ропивакаин (Ekenstam, Sandberg)
• 1999 – Левобупивакаин (Sandberg)
Нильс Лофгрен (слева) и Бенгт
Люндквист в лаборатории
аналитической химии. Снимок
предоставлен фирмой "AstraZeneca"
35.
Фармакокинетика и фармакодинамикаМетаболизм МА
Эфиры
•Гидролиз плазменными
холинэстеразами
•Период полувыведения
короткий
•Неактивные метаболиты
выводятся через почки
•Nota bene!
Парааминобензойная кислота –
мощный аллерген
Амиды
• Расщепление
печеночными амидазами
• Медленнее деградации
• Возможна кумуляция
• Экскреция через почки
36.
общие положенияПреимущества
• Действие в зоне введения
• Периферические нервы
• Сознание не изменяется
• Нет амнезии
Практически не влияет на жизненно важные
функции
Восстановление спонтанно, предсказуемо и
без остаточных изменений
37.
В первую очередь местные анестетикиблокируют безмиелиновые С и миелиновые
Аδ и Аβ волокна (афферентные пути,
проводящие болевые и температурные
раздражения; вегетативные нервы).
Механизм
действия
На волокна, окруженные миелиновой оболочкой,
местные анестетики действуют в области перехватов
Ранвье. Толстые миелиновые волокна (афферентные
пути, проводящие тактильные раздражения;
двигательные нервы) слабее реагируют на местные
анестетики
В очаге воспаления в условиях ацидоза нарушаются
диссоциация хлористоводородных солей местных анестетиков
и образование их свободных липидорастворимых оснований,
поэтому обезболивающее влияние утрачивается. Например,
местная анестезия может оказаться неэффективной при
удалении зуба в случае тяжелого периодонтита.
38.
Фармакокинетика и фармакодинамикаДлительность действия
Кроткая
•Прокаин, хлорпрокаин
Средняя
•Лидокаин, Мепивакаин, Прилокаин
Длительная
•Тетракаин, Бупивакаин,
Левобупивакаин, Ропивакаин
39.
Фармакокинетика и фармакодинамикаАбсорбция
(всасывание) м/а
зависит от:
• Местного кровотока
• Использования вазоконстрикторов
• Связывания с белками тканей и плазмы
• Способности МА вызывать вазодилятацию
40.
Фармакокинетика ии фармакодинамика
фармакодинамика
Фармакокинетика
Нарастание концентрации в плазме крови в зависимости от
места введения
Внутривенно
Внутритрахеально Каудально
Паравертебрально Эпидурально
Блокада сплетений
Проводниковая
Подкожная инфильтрация
41.
Фармакокинетика и фармакодинамикаСосудорасширяющая способность
Лидокаин
Вазодилатация
Бупивакаин
Мепивакаин
Ропивакаин
Вазоконстрикия
42.
ТоксичностьТоксичность
Факторы, влияющие на фармакокинетику местного
анестетика
Определяемые анестетиком
•Суммарная дозировка местного анестетика
•Скорость поглощения
•Место введения
•Скорость распределения в тканях
•Скорость биотрансформации
•Скорость экскреции
Связанные с пациентом:
•Возраст
•Сердечная недостаточность
•Печеночная недостаточность
43.
ТоксичностьВозраст
• У пациентов пожилого возраста снижен клиренс МА (снижение
органного кровотока)
• Изменения морфологии нервной ткани, аксональная
дегенерация, изменения объема жировой ткани
повышают чувствительность аксонов к действию МА
• Существует опасность кумуляции при повторных болюсных
введениях или длительной инфузии
• У пациентов старше 70 лет стандартные дозы МА должны
быть снижены на 10-20%
44.
ТоксичностьДозирование
Печеночная недостаточность.
Фармакокинетика всех МА претерпевает изменения при
нарушениях функции печени
В терминальной фазе печеночной недостаточности
клиренс ропивакаина снижается на 60%В то же время (!)
плазменная концентрация препарата при этом
практически не изменяется
Повторное введение МА или инфузия требуют снижения
доз на 20-50% от стандартных
45.
ТоксичностьНедостаточность
кровообращения
НК может вызвать снижение клиренса МА за счет снижения перфузии печени и
почек
• После в/в введения лидокаина в дозе 0,5 мг/кг концентрация в плазме у
пациентов с НК аналогична таковой после введения лидокаина в дозе 1 мг/кг
• Низкий сердечный выброс не оказывает влияния на плазменную концентрацию
препаратов с высокой способностью связываться с белками - бупивакаина и
ропивакаина
• При декомпенсированной НК дозы МА должны быть снижены на 1020% от стандартных
46.
АдъювантыАдъюванты
Адъювантами называют вещества добавляемые к основному
медикаментозному препарату с целью изменения его физикохимических свойств или фармакодинамики препарата.
• Комбинация МА с адьювантами улучшает качество
обезболивания и позволяет уменьшить дозу каждого из используемых
препаратов и снизить риск возникновения побочных эффектов
(синергизм)
47.
АдъювантыАдъюванты
• Вазоконстрикторы
• Изменение плотности растворов
• Алкалинизация
• Смеси анестетиков
• Опиоиды
• α2-адреноагонисты (клофелин)
48.
АдъювантыПобочные эффекты опиоидов
• Угнетение дыхания
– налоксон 0,9-0,04 мг
болюсно или 5 мкг/кг в час
• Тошнота и рвота
– противорвотные препараты
– налоксон 0,9-0,04 мг болюсно или 5 мкг/кг в час
• Кожный зуд
– антигистаминные препараты
– налоксон 0,9-0,04 мг болюсно или 5 мкг/кг в час
• Задержка мочи
• Неврологические эффекты
49.
ТоксичностьТоксичность
Токсичность МА
• Токсичность МА проявляется в виде системных
(воздействие на ЦНС и кардиотоксичность) и
локальных токсических реакций (прямое мио-, артро- и
нейротоксическое воздействие).
• Большие дозы МА повышают риск системной
токсичности, в то же время, высокие концентрации
анестетика и длительная экспозиция (в большей
степени, чем общая доза) определяют прямой
нейротоксический эффект
50.
ТоксичностьТоксичность
Миотоксичность
• При внутримышечном введении МА
повреждают
миофибриллы
в
результате
повышения внеклеточной концентрации Са++.
• Наиболее
выраженной
миотоксичностью
обладает бупивакаин (использование для
инфильтрационной анестезии
нежелательно), а наименьшей - лидокаин.
51.
ТоксичностьТоксичность
Факторы, влияющие на фармакокинетику местного
анестетика
Системная абсорбция определяется:
•Местом введения
•Суммарной дозировкой
•Добавлением вазоконстриктора
•Анестетический профиль анестетика
•Гипопротеинемия
52.
При попадании в системный кровотокбольшого объёма местного
анестетика может развиться
системная токсическая реакция
Возможные
проблемы
Токсичность обусловлена их
блокирующим влиянием на
мембраны клеток ЦНС и сердечнососудистой системы
Непредвиденные токсические реакции могут возникать на
фоне некоторых состояний, изменяющих фармакокинетику
самого препарата, например, вследствие нарушения
метаболизма при сопутствующей сердечной или печеночной
недостаточности, нарушения связи с плазменными белками
или взаимодействия с другими лекарственными препаратами
53.
ТоксичностьКлинические рекомендации (ПРОЕКТ)
Интенсивная терапия системной интоксикации местными
анестетиками
Частота развития системных токсических
реакций:
•при эпидуральной анестезии - 4:10 000;
•при блокаде периферических нервов и сплетений – 7,520:10000
54.
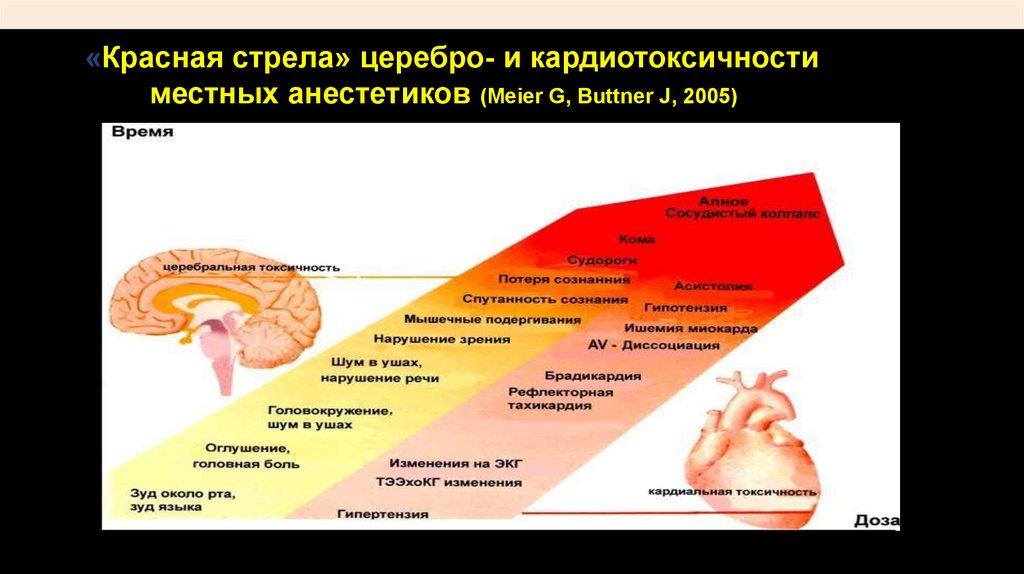
«Красная стрела» церебро- и кардиотоксичностиместных анестетиков (Meier G, Buttner J, 2005)
55.
ТоксичностьСимптомы системной токсичности местных анестетиков
Нейротоксическое действие:
•неспецифические признаки (металлический вкус,
нечувствительность вокруг рта, диплопия, звон в
ушах, головокружение);
•возбуждение (беспокойство, смятение,
подергивание мышц);
•Депрессия, потеря сознания (сонливость,
оглушение, кома или апноэ);
•развитие тонико-клонических судорог.
56.
ТоксичностьСимптомы системной
токсичности
местных анестетиков
Кардиотоксическое действие:
•нарушения ритма сердца:
•тахикардия;
•брадикардия, вплоть до асистолии;
•нарушения проводимости с расширением QRS-комплекса;
•другие варианты желудочковых аритмий (желудочковая тахикардия,
пируэтные экстрасистолы, часто переходящие в фибрилляцию
желудочков или асистолию);
•сердечно-сосудистый коллапс, связанный со снижением
сократимости миокарда.
57.
ТоксичностьСроки развития системной токсичности местных анестетиков
< 60 сек - внутрисосудистое введение местного
анестетика
1-5 мин – частичное внутрисосудистое введение
местного анестетика
15 мин - введение потенциально токсической дозы
местного анестетика для периферической регионарной
анестезии (максимальной разовой дозы)
! Пациенты, получившие потенциально токсическую дозу
местного анестетика, должны находится под
наблюдением не менее 30 минут
58.
ТоксичностьПрофилактика системной
токсической реакции
• Использование ультразвуковой навигации
регионарной анестезии, снижает вероятность
внутривенного введения анестетика.
Введение анестетика маленькими дозами по 3- 5
мл и с остановкой на 15-30 сек с этапной
оценкой наличия признаков системной токсичности.
• Обязательное выполнение аспирационных проб на
всех этапах манипуляции.
59.
ТоксичностьПрофилактика системной токсической
реакции
• Обязательное соблюдение не превышения максимальных
рекомендуемых доз местных анестетиков.
• При необходимости введения максимальной дозы местного
анестетика в обильно васкуляризированные области
рекомендуется использовать препараты с
низким кардиотоксическим эффектом (лидокаин, ропивакаин).
• Использование специальных игл для регионарной
анестезии, обеспечивающих введение местного анестетика
по методике «неподвижной иглы».
60.
ТоксичностьФакторы, которые могут увеличить вероятность
развития системной токсичности местными
анестетиками
•пожилой возраст;
•сердечная недостаточность;
•ишемическая болезнь сердца;
•метаболические (т. е. митохондриальные)
заболевания;
•заболевание печени;
•низкая концентрация белка в плазме;
•метаболический или респираторный ацидоз;
61.
Токсичность• Любая регионарная блокада должна быть выполнена в условиях,
предусматривающих наличие препаратов и оборудования для
сердечно-легочной реанимации.
• регионарная анестезия должна
проводиться только при обеспечении сосудистого доступа
периферическим венозным катетером для внутривенного введения
препаратов
• Уровень убедительности доказательства – А.
• Качество доказательств и сила рекомендации – высокое.
62.
ТоксичностьИнтенсивная терапия системной интоксикации местными
анестетиками
При развитии первых признаков
системной токсичности необходимо
прекратить
введение местных анестетиков
63.
Интенсивная терапия системнойинтоксикации местными
анестетиками
Токсичность
Последовательность действий начинается с
общепринятых рекомендаций по интенсивной
терапии критических состояний
• Обеспечивают проходимость верхних
дыхательных путей, подачу 100 % кислорода и
адекватную вентиляцию легких
64.
ТоксичностьИнтенсивная терапия системной
интоксикации местными
анестетиками
Противосудорожная терапия
•При возникновении судорог препаратами выбора
являются бензодиазепины.
•Использование пропофола или натрия тиопентала,
обладающих кардиодепрессивным эффектом, может
потенцировать токсические эффекты, и рекомендуется
только в случае недоступности
бензодиазепинов.
•При неэффективности – мышечные релаксанты и
интубация трахеи.
65.
ТоксичностьДлительность сердечно-легочной реанимации
При остановке сердечной деятельности, вызванной
токсическими проявлениями бупивакаина,
реанимационные мероприятия необходимо
проводить не менее 60 мин
(Neal J.N. et al., 2010).
66.
Токсичность«липидное спасение»
Механизмы действия жировой
эмульсии
•местный анестетик плазмы
крови
связывается с липидом
•липид как энергетический
субстрат для митохондрий
сердца
Lipid Emulsion Infusion: Resuscitation for Local Anesthetic and Other Drug Overdose Anesthesiology. 2012;117(1):180-187.
67.
ТоксичностьВ каждом отделении, где проводят регионарную анестезию,
следует иметь набор для терапии системной интоксикации
•1. 20% липидная эмульсия - не менее 500 мл
•2. Два шприца объемом 50 мл;
•3. Два периферических венозных катетера 14-18 G;
•5. Система для инфузии;
•6. Копия протокола интенсивной терапии
системной интоксикации местным анестетиком.
68.
ТоксичностьПротокол введения 20% жировой эмульсии
(«липидное спасение»)
• Ввести в/в болюс в дозе 1,5 мл/кг в течение 1 минуты (≈100 мл).
• Далее непрерывная инфузия эмульсии в дозе 0,25 мл/кг/мин (≈20
мл/мин).
• Повторить начальный болюс по 100 мл в/в дважды с интервалом 5 мин
при отсутствии восстановления сердечной деятельности.
• Удвоить скорость инфузии до 0,5 мл/кг/мин, если артериальное
давление остается низким.
• Продолжать непрерывную внутривенную инфузию липидной
эмульсии до полной стабилизации гемодинамики и в течение 10 минут
после достижения стабильности кровообращения.
• Максимальная рекомендуемая доза 20 % липидной эмульсии -
8 мл/кг.
69.
Токсичность• После выявления любых признаков
системной токсичности местными
анестетиками необходим
пролонгированный мониторинг (не менее
12
часов) , поскольку угнетение сердечнососудистой системы, обусловленное
местным анестетиком, может сохраняться
и рецидивировать после лечения.
70.
ТоксичностьИнтенсивная терапия системной интоксикации
местными анестетиками
Сроки начала инфузии липидов
•Последние публикации свидетельствуют в пользу раннего
применения при первых признаках
аритмий, судорогах, быстром прогрессировании симптомов.
71.
ТоксичностьИнтенсивная терапия системной
интоксикации местными анестетиками
•Интенсивная терапия системной
интоксикации местными анестетиками у
беременных, педиатрических
пациентов проводится так же, как и у взрослых
пациентов.
72.
ТоксичностьИнтенсивная терапия системной интоксикации
местными анестетиками
•В настоящее время нет
доказанных
преимуществ одних
жировых эмульсий перед
другими
73.
общие положенияИдеальный местный анестетик
• Отсутствие системной токсичности
• Отсутствие местной токсичности
• Селективность
• Быстрое начало действия
• Aдекватная продолжительность действия
• Не вызывает аллергических реакций
• Не требует консервантов и стабилизаторов для
хранения
74.
Классификация местной анестезииТЕРМИНАЛЬНАЯ (ПОВЕРХНОСТНАЯ) АНЕСТЕЗИЯ
Предназначена для некоторых операций на
слизистых оболочках и проведения диагностических
процедур, например фиброгастродуоденоскопии.
Раствор анестетика наносят путем смазывания,
накапывания, распыления, а также методом аппликации.
ИНФИЛЬТРАЦИОННАЯ АНЕСТЕЗИЯ
Инфильтрационная анестезия способом тугого
ползучего инфильтрата в большинстве случаев
является достаточным для проведения ряда
несложных оперативных вмешательств
(неосложненная аппендэктомия, герниопластика).
75.
Классификация местной анестезииРЕГИОНАРНАЯ АНЕСТЕЗИЯ
• Проводниковая анестезия
Регионарная анестезия, достигаемая подведением
раствора местного анестетика непосредственно к
нервному стволу (сплетению нервов) проксимально
от области, которую они иннервируют.
• Эпидуральная анестезия
Анестезия, обеспечиваемая введением раствора
анестетика в эпидуральное пространство, которое
распространяется от атлантоокципитального сочленения
до каудального канала.
• Спинальная анестезия
Метод предусматривает введение анестетика под твердую мозговую оболочку
спинного мозга.
76.
Показания к местной анестезии1. Неполостные оперативные вмешательства,
не требующие мышечной релаксации
2. Полостные оперативные вмешательства
продолжительностьюдо 1,5 ч, не требующие мышечной
релаксации, и не сопровождающиеся нарушениями
функции дыхания
3. Обеспечение транспортировки, профилактика и
лечение травматического шока при закрытых и
открытых повреждениях груди, живота и конечностей
4. Болевой синдром при некоторых острых и
воспалительно-дегенеративных заболеваниях
5. Диагностические пункции
6. Эндоскопические исследования
77.
Противопоказания к местной анестезииАБСОЛЮТНЫЕ
•Повышенная чувствительность к местным анестетикам,
компонентам инъекционного раствора;
•Выраженная синусовая брадикардия, синдром слабости
синусового узла, атриовентрикулярные блокады;
•Фиброз тканей в области введения анестетика;
ОТНОСИТЕЛЬНЫЕ
•Возраст больного моложе 10 лет;
•Психоэмоциональные отклонения больного, не позволяющие
рассчитывать на его адекватное поведение во время операции
•Отсутствие речевого контакта с пациентом;
•Тяжелая почечная и печеночная недостаточность;
•Дегенеративные заболевания нервной системы (рассеянный
склероз, полиомиелит, детский церебральный паралич)
78.
Клиническое использование местныханестетиков
Препарат
(торговое
название
Терминаль
ная
инфильтраци
онная
проводников
ая
эпидуральная
0.25-1.0%
Новокаин
1.0%
2.0%
Ропивакаин
0.5%
0.75-1.0%
Бупивакаин
0.25-0.5%
0.5-0.75%
Лидокаин
спинальная
5-10%
0.5-1.0%
2.0%
0.5%
79.
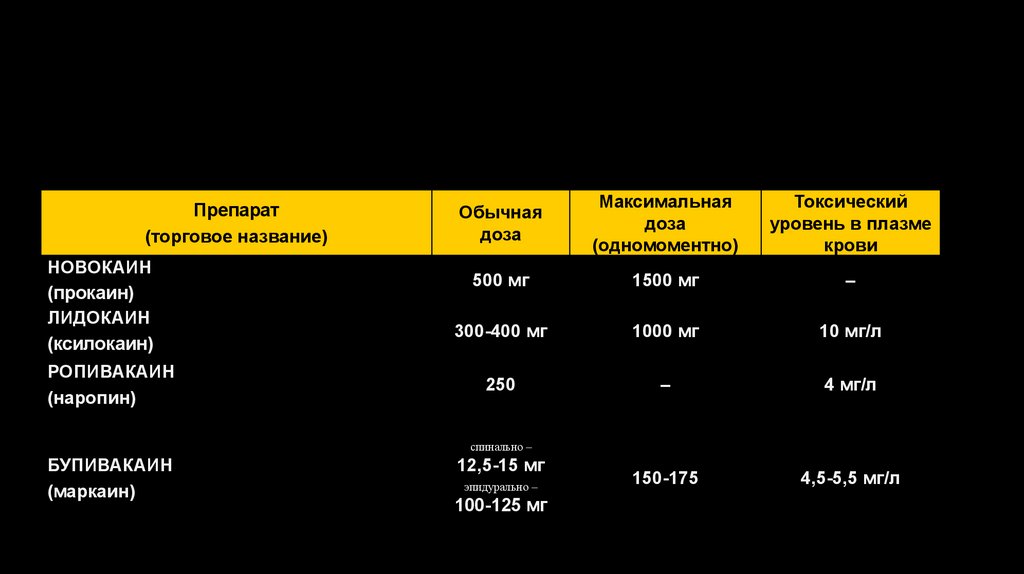
МаксимальнаяТоксический
АКТИВНОСТЬ
И КЛИНИЧЕСКИЕ
ДОЗЫ МЕСТНЫХ
Препарат
Обычная
доза
уровень в плазме
АНЕСТЕТИКОВ
доза
(торговое название)
(одномоментно)
крови
НОВОКАИН
(прокаин)
ЛИДОКАИН
(ксилокаин)
РОПИВАКАИН
(наропин)
500 мг
1500 мг
–
300-400 мг
1000 мг
10 мг/л
250
–
4 мг/л
150-175
4,5-5,5 мг/л
спинально –
БУПИВАКАИН
(маркаин)
12,5-15 мг
эпидурально –
100-125 мг
80.
Инфильтрационная анестезияСоздание лимонной корочки
81.
Введение анестетика под апоневроз82.
Обезболивание париетальной брюшины83.
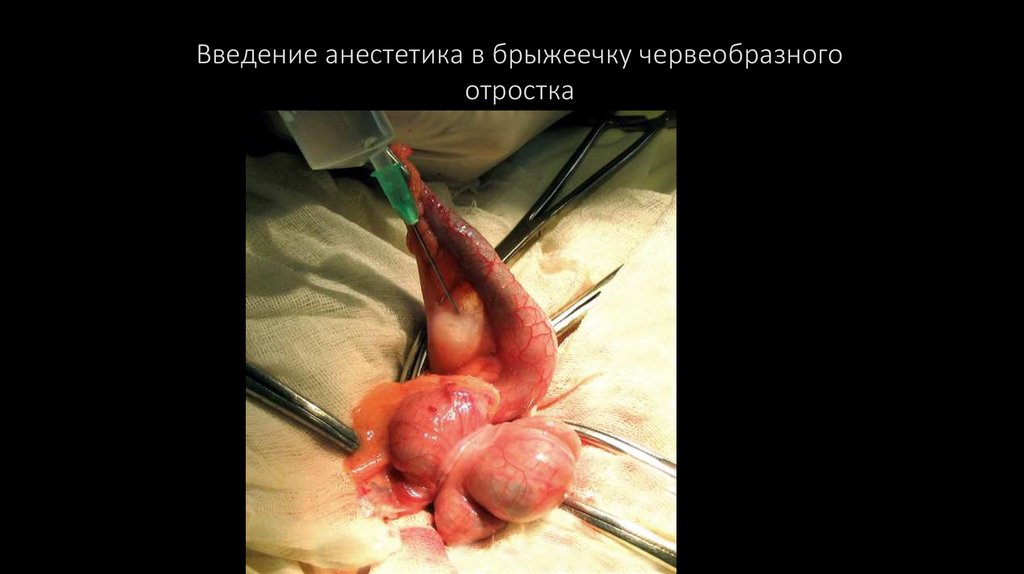
Введение анестетика в брыжеечку червеобразногоотростка
84.
Регионарная анестезияПроводниковая анестезия по Лукашевичу-Оберсту
85.
Регионарная анестезияПроводниковая анестезия по Брауну-Усольцевой
86.
БЛОКАДА ЛОКТЕВОГОНЕРВА
БЛОКАДА СРЕДИННОГО
НЕРВА
87.
БЛОКАДА ЛУЧЕВОГО НЕРВАПоказания: оперативные вмешательства в области
иннервации нерва.
Анатомические ориентиры: медиальный надмыщелок
плечевой кости, m.brachioradialis, сухожилие двуглавой
мышцы плеча.
Место пункции: В промежутке между м.brachioradialis и
сухожилием двуглавой мышцы плеча на уровне локтевого
сустава.
Введение иглы: Ввести иглу в проксимальном и латеральном
направлении к краю латерального надмыщелка плечевой
кости. После достижения надкостницы, инфильтрировать 2-4
мл местного анестетика: затем продвинуть в краниальном
направлении приблизительно 1-3 см вдоль продольной оси
плечевой кости, войти иглой в контакт с костью снова и
затем отойти от нее на 2-5 мм.
Дозировка: 10-15 мл 1% лидокаина или 0,125% бупивакаина
88.
БЛОКАДА СЕДАЛИЩНОГО НЕРВА89.
БЛОКАДА БОЛЬШЕБЕРЦОВОГО НЕРВА90.
Осложнения местной анестезииОБЩИЕ ОСЛОЖНЕНИЯ
• Аллергические реакции, в т.ч. развитие
анафилактического шоа
•Острая интоксикация(системная токсическая реакция).
Возможные причины острой интоксикации
Быстрое введение анестетика в высокой концентрации;Случайное внутрисосудистое
введение;Передозировка местного анестетика
Клинические проявления
Беспокойство;Головокружение;Дезориентация;
Бледность кожи;Холодный пот;Тошнота, рвота;
Онемение языка и губ;Металлический привкус
во рту;Брадикардия;Артериальная гипотензия;
Клонические судороги.
91.
Осложнения местной анестезииМЕСТНЫЕ ОСЛОЖНЕНИЯ
Могут быть обусловлены:
• Погрешностями техники обезболивания
недостаточное обезболивание;механическое
повреждение нерва;сдавление нервного ствола
гематомой.
• Токсическими свойствами анестетика
химическое повреждение нерва;дерматит;некроз
тканей.
• Нарушениями правил асептики
гнойные осложнения;неврит;менингит
92.
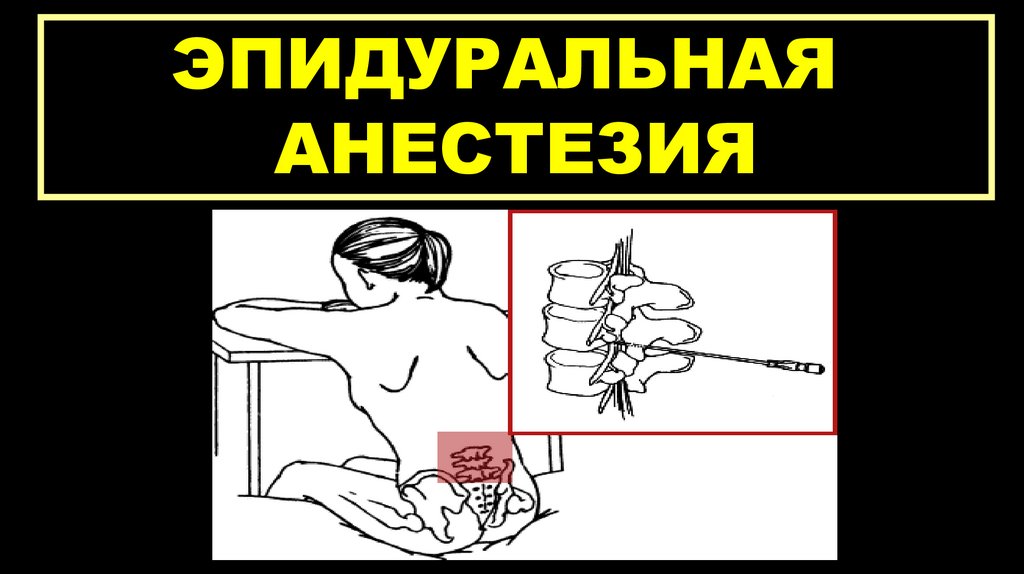
ЭПИДУРАЛЬНАЯАНЕСТЕЗИЯ
93.
Эпидуральная анестезия—один из методов регионарной анестезии,
при котором лекарственные препараты
вводятся в эпидуральное
пространство позвоночника через
иглу или катетер.
Инъекция приводит:
к потере болевой чувствительности
(анальгезия),
к потере общей чувствительности
(анестезия),
к расслаблению мышц
(миорелаксация).
94.
Противопоказания к проведению ЭА (1)Абсолютные
Отказ
пациента
Гнойничковые
поражения
кожи
спины
Шок
Гипокоагуляция
Тромбоцитопения
95.
Основные положенияпроведения ЭА
расстояние от поверхности кожи до эпидурального пространства равняется в
среднем 5 см, у тучных больных - 7-8 см;
размеры эпидурального пространства в различных отделах позвоночника:
- в шейном - 1,0-1,5 мм,
- в верхнегрудном - 2,5-3,0 мм,
- в нижнегрудном - 4,0-5,0 мм,
- в поясничном - 5,0-6,0 мм.
катетер для инфузии анестетика
должен быть проведён за просвет
иглы Туохи на 3-5 см.
96.
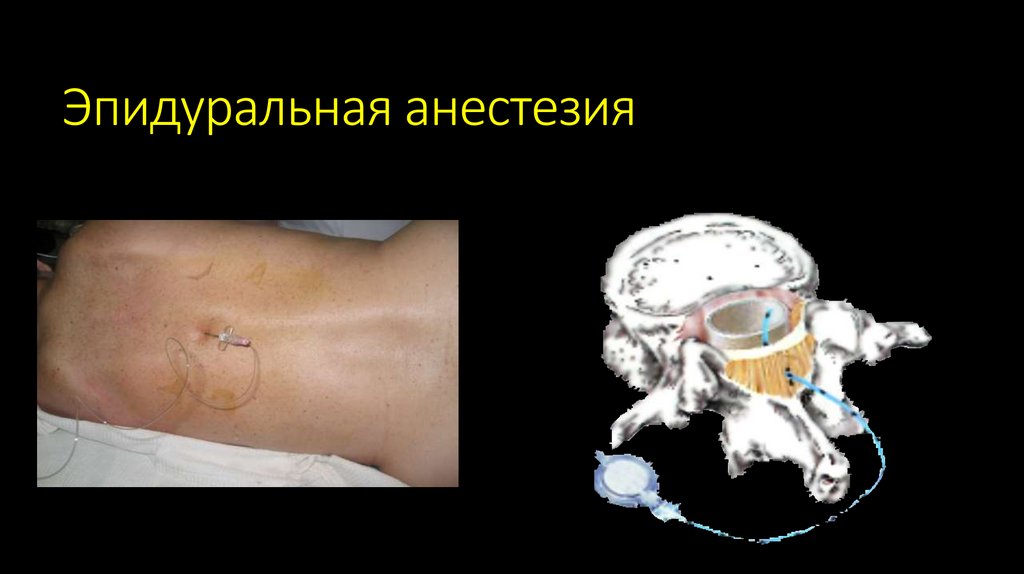
97.
Положение иглы ЭА98.
Эпидуральная анестезия99.
Эпидуральная анестезия100.
Эпидуральная анестезия101.
Уровеньэпидуральной пункции
Уровень пункции
Область оперативного вмешательства
Th 2 - Th 3
Лёгкие, пищевод
Th 5 - Th 6
Молочные железы
Th 7 - Th 8
Желудок, жёлчный пузырь, селезёнка
Th 10 - Th 11
Почки, кишечник
Th 11 - Th 12
Червеобразный отросток
L1-L4
Паховые и бедренные грыжи, матка
L3-L5
Прямая кишка, промежность, нижние конечности
102.
Препараты для ЭА (1)Местные
анестетики
Лидокаин
2%
Бупивакаин
(маркаин)
0,5%
Ропивакаин
(наропин)
0,2%, 0,75%,
1%
103.
Препараты для ЭА (2)Опиоидные
анальгетики
Морфин
1%
Фентанил
0,005%
104.
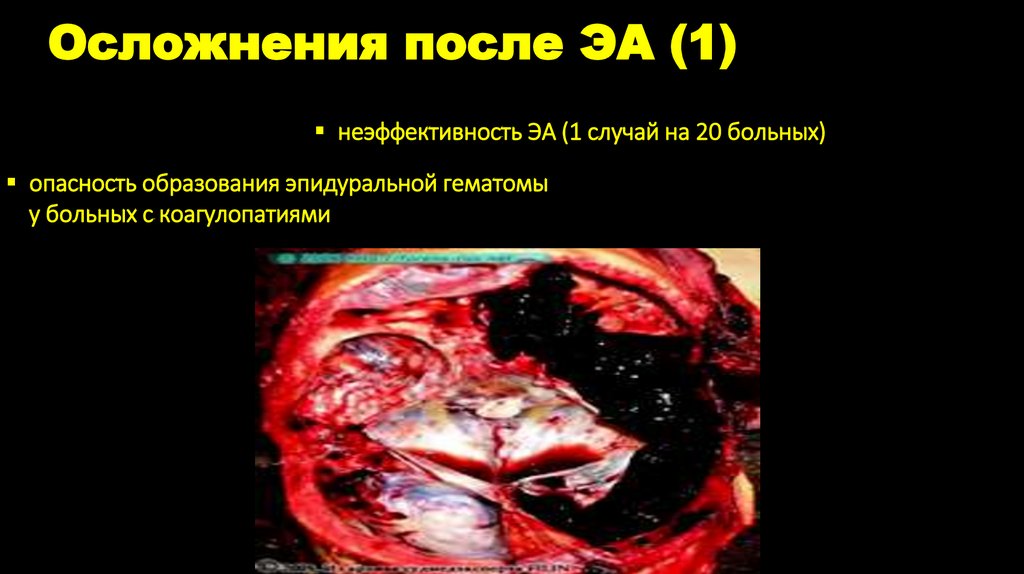
Осложнения после ЭА (1)неэффективность ЭА (1 случай на 20 больных)
опасность образования эпидуральной гематомы
у больных с коагулопатиями
105.
Осложнения после ЭА (2)послеоперационные головные боли из-за прокола
твердой мозговой оболочки и вытекания
цереброспинальной жидкости в эпидуральное
пространство
гемодинамические-гипотония и брадикардия, связанные с блокадой м/а преганглионарных
симпатических волокон
Неврологические осложнения(парезы,параличи,связанные с повреждением корешков,
оболочек или самого спинного мозга)
эпидуральные абсцессы, эпидуриты
106.
Отличия протекания ЭА от САЭА технически более сложная
Обезболивание при ЭА наступает на 10- 20 мин.
позднее
ЭА может обезболить грудную клетку, верхние,
нижние отделы живота, таз и конечности, а СА
только нижние отделы живота и ниже
Доза местных анестетиков при ЭА примерно в 5 раз
больше
Катетеризация эпидурального пространства
позволяет продлевать обезболивание до
нескольких дней
Процент неудавшихся ЭА больше
107.
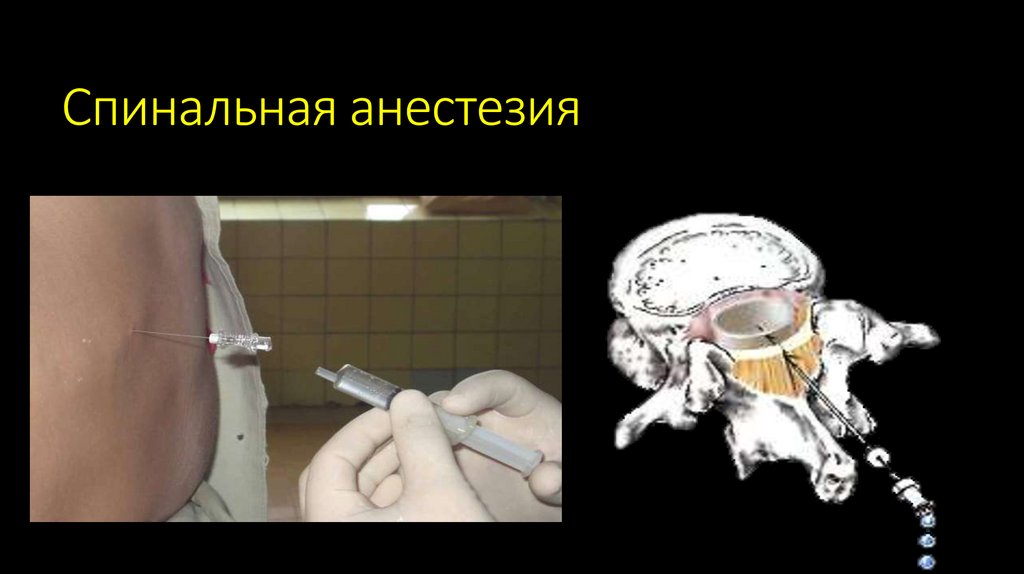
Спинальная анестезия108.
(2)Спинальная анестезия - метод регионарной
анестезии, при котором раствор местного
анестетика вводится в субарахноидальное
пространство, расположенное внутри
позвоночного канала.
109.
(4)Показания
к спинальной анестезии
Общехирургические операции ниже уровня Th10;
Акушерские, гинекологические и урологические
операции;
Операции на нижних конечностях; Операции на
промежности.
110.
(5)Абсолютные противопоказания к СМА
Отказ пациента;
Коагулопатия (увеличении МНО ≥ 1,5; активированного частичного
тромбопластинового время (АЧТВ) более чем 45 сек (или более чем в
2 раза от нормы); снижения количества тромбоцитов менее
50.000/мкл!);
Клинически значимая гиповолемия; Нарушение сознания;
АВ-блокада и синдром слабости синусового узла
ИМ менее 6 месяцев назад;
инфекции кожи места пункции, Сепсис с бактериемией,
Менинго-энцефалит; синдром ВЧГ.
111.
( 23 )Характеристика пациента
Возраст, Вес, Рост, Пол,
Внутрибрюшное давление,
Анатомию позвоночника,
Характеристики СМЖ
Положение пациента на операционном
столе
112.
Вес пациента.Технические сложности
Расстояние до ТМО
15 см
10 см
5 см
0 см
Сниженная Норма Увеличенная
МТ
МТ
3 ст.
113.
Определение линии Тюффьелиния Тюффье – прямая линия, соединяющая верхние точки гребней
подвздошных костей и проходящая на уровне 4-го поясничного позвонка.
114.
Выбор места пункции (уровень L3-4)n = 100
n = 100
частота неудач – 47%
L1-3
40%
L3-4
59%
L4-5
1%
частота неудач – 41%
53 %
2%
L3-4
L4-52012
45 %
L1-3
(Глущенко В.А., 2009)
115.
116.
ДефектыТМО
117.
В среднем клиническая значимая брадикардияво время СА встречается в 10-13% случаев, а
артериальная гипотония – в 30%.
Описаны случаи остановки сердца при СА с
частотой 0,004-1 на 10 000 выполненных
СА.
118.
«Из всех теневых сторон спинномозговойанестезии это самая тягостная и
неприятная. ...
Надежно устранить появление головных
болей мы до сих пор не можем...»
С.С.Юдин.1925 г.
119.
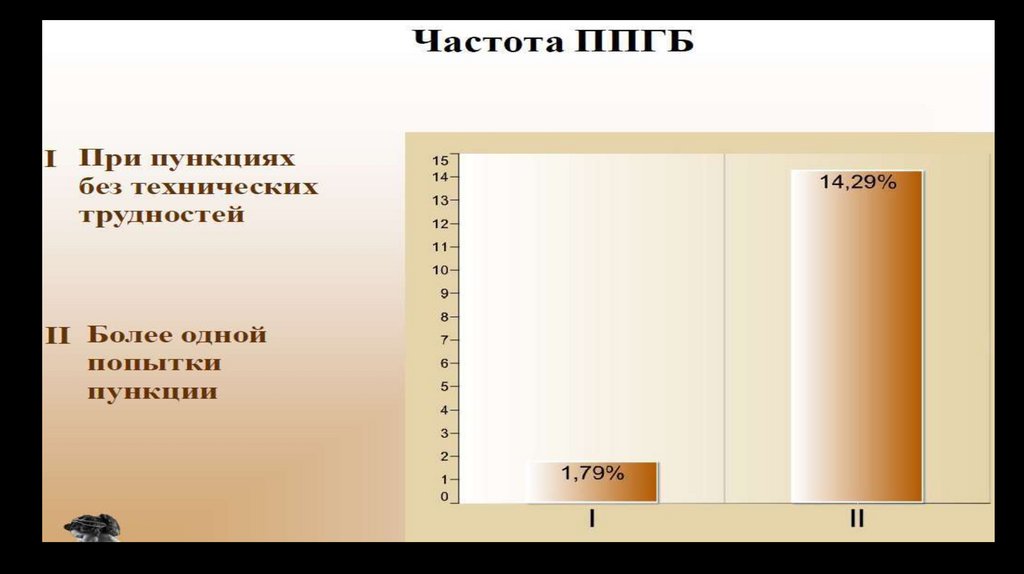
Факторы влияющие на частотувозникновения ППГБ
Факторы, влияющие на частоту возникновения ПГБ
Возраст
Частота значительно уменьшается у детей моложе 13 и взрослых старше
60 лет. Максимальная частота отмечается в возрастной группе от 18 до
30 лет.
Масса тела
Частота случаев значительно выше у пациентов с низким индексом
массы тела (вес/рост).
Пол
ПГБ встречаются в два раза чаще у женщин, чем у
мужчин.
120.
2012121.
Reina M.A., De Leon Casasola O.A, López A., Andres J., Martin S., Mora M. An in vitro study of durallesions produced by 25 Gauge Quincke and Whitacre needles evaluated by scanning electron
microscopy. Reg Anesth Pain Med 25:393–402, 2000.
122.
123.
Алгоритм лечения ПГБ1. Постельный режим
2. Инфузионная терапия
3. Аналгетики
4. Кофеин
5. В случае неэффективности всех
терапевтических мероприятий прибегнуть к
эпидуральному введению аутокрови.
124.
Инфузия 1000 мл раствора Рингера с добавлением 500 мгкофеина приводит к уменьшению головных болей почти у 80%
больных
125.
Сочетанная анестезиявид анестезии, при котором одновременно используют
методы общей и местной анестезии. Потенцирование
местной анестезии препаратами общего действия без
выключения сознания основанием для изменения названия
вида анестезии не является.
(Полушин Ю.С. (ред). Руководство по анестезиологии и реаниматологии, 2004 ).
126.
Общая анестезия (наркоз) - искусственно вызванное обратимое состояниеторможения центральной нервной системы, сопровождающееся отсутствием
сознания, чувствительности, движений, условных и некоторых безусловных
рефлексов.
При наркозе:
отключается сознание
подавляются болевые ощущения
мышцы расслабляются
исчезают или снижаются рефлексы
сохраняются функции продолговатого мозга
127.
В зависимости от путей введения наркотических веществ выделяют:ингаляционный наркоз
НАРКОЗ
• масочный
• интубационный
• эндотрахеальный
• эндобронхиальный
неингаляционный наркоз
• Внутривенный наркоз
• Внутримышечный наркоз
128.
Этапы интубационного наркоза:Интубационный наркоз – основан на введении паров или
газообразного анестетика в дыхательные пути,
непосредственно в трахею (эндотрахеальный наркоз) или в
один из главных бронхов (эндобронхиальный наркоз).
1
• премедикация
2
• вводный наркоз
3
• миорелаксация
4
• интубация трахеи
5
• базисный наркоз
6
• экстубация
Ингаляционный наркоз
129.
Компоненты общей анестезииНаркоз (сон)
Аналгезия
Поддержание газообмена - Искусственная
вентиляция легких
Миорелаксация
Нейровегетативная стабилизация
Поддержание адекватного кровообращения
Коррекция Водно-электролитного баланса
Мониторинг ( непрерывное наблюдение ) ЖВФ
130.
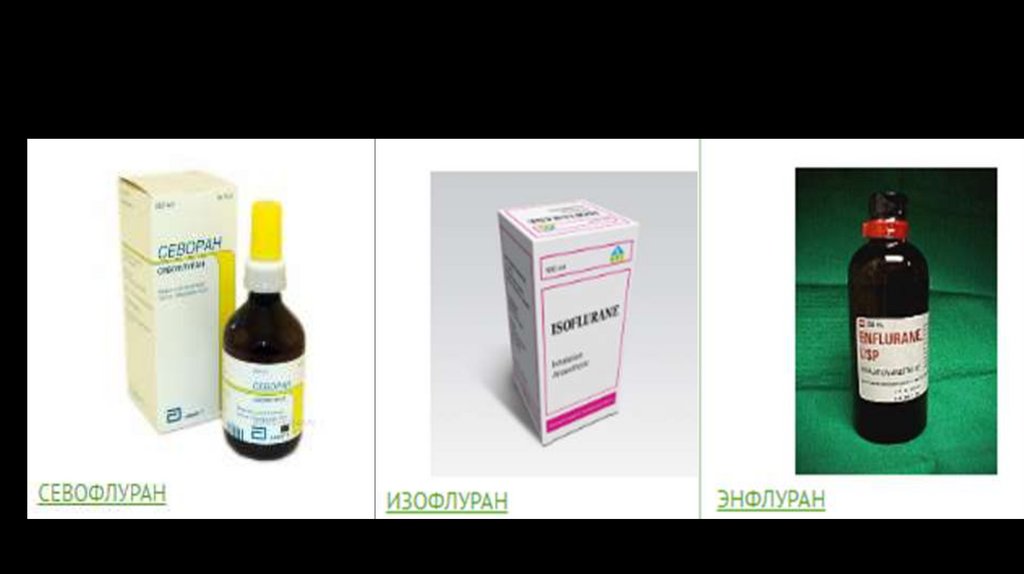
Наркоз (сон)Ингаляционные анестетики
1.газы(закись азота,ксенон).
2.летучие жидкости (фторотан, изофлюран, севофлюран,
дезфлюран)
Внутривенные анестетики (бензодиазепины – сибазон,
дормикум, барбитураты – тиопентал натрия, кетамин,
современный гипнотик – пропофол).
131.
132.
133.
Аналгезия (обезболивание)Внутривенные аналгетики ( фентанил,
кетамин)
134.
ИВЛэто форма вентиляции, призванная решать ту задачу, которую в
норме выполняют дыхательные мышцы. Задача включает в
себя обеспечение адекватного газообмена и обеспечение
проходимости дыхательных путей.
Газообмен- доставка к тканям кислорода и выведение углекислого газа
(как продукта распада органических веществ).
Существует два главных типа ИВЛ:
- инвазивная
- неинвазивная
135.
136.
137.
138.
Способы поддержания проходимостидыхательных путей – воздуховод.
139.
Ларингеальная маска140.
Интубационная трубкаНАБОР ДЛЯ ИНТУБАЦИИ
ПРОЦЕСС ИНТУБАЦИИ
141.
ИнтубацияЛарингоскоп
Ларингоскоп с изогнутым и прямым клинком
142.
ИнтубацияИнтубация через
нос
Интубация
через рот
143.
144.
Эндобронхиальные трубкиBroncho-Cath
правая
Broncho-Cath
левая
145.
МиорелаксацияНЕЙРОМЫШЕЧНЫЙ СИНАПС
МИОРЕЛАКСАНТЫ
Деполяризующие
(листенон, дитилин)
Недеполяризующие
( ардуан, эсмерон)
146.
Нейровегетативная стабилизацияВегетативная (автономная) нервная система:
-Симпатическая
-Парасимпатическая
Препараты: ганглиоблокаторы (пентамин),
нейролептики (дроперидол)
147.
Поддержание адекватногокровообращения
Переливание гемосодержащих компонентов (Эритроцитарная масса,
эритроцитарная взвесь, свежезамороженноя плазма, тромбовзвесь и
т.п.),коллоиды,кристаллоиды.
Применение фармакологические средства, поддерживающие
нормальную работу сердца и регулирующие тонус кровеносных
сосудов
148.
149.
150.
Коррекция водно-электролитногобаланса
Адекватное восполнение организма растворами
кристаллоидных ( 0.9% р-р NaCl, Мафусол, Дисоль, Трисоль,
р-р Рингера) и коллоидных (волювен, гелофузин,
полиглюкин) растворов.
Контроль и восполнение основных электролитов: калий,
натрий, магний, кальций, хлор.
151.
152.
Интраоперационный мониторингэто постоянный контроль за функционированием жизненно важных органов
и систем
Виды мониторинга
1. По инвазивности:
-инвазивный
-неинвазивный
2. По виду контролируемых параметров:
-мониторинг кровообращения
-мониторинг дыхания
-мониторинг ЦНС
-мониторинг температуры
-мониторинг метаболизма
153.
Мониторинг кровообращенияЭлектрокардиография
оценкой ритма)
( с контролем сегмента ST,
Контроль пульса
Контроль неинвазивного артериального давления
Эхокардиография
Катетеризация вен и артерий для прямой тонометрии
154.
155.
Мониторинг дыханияПульсоксиметрия
Параметры вентиляции
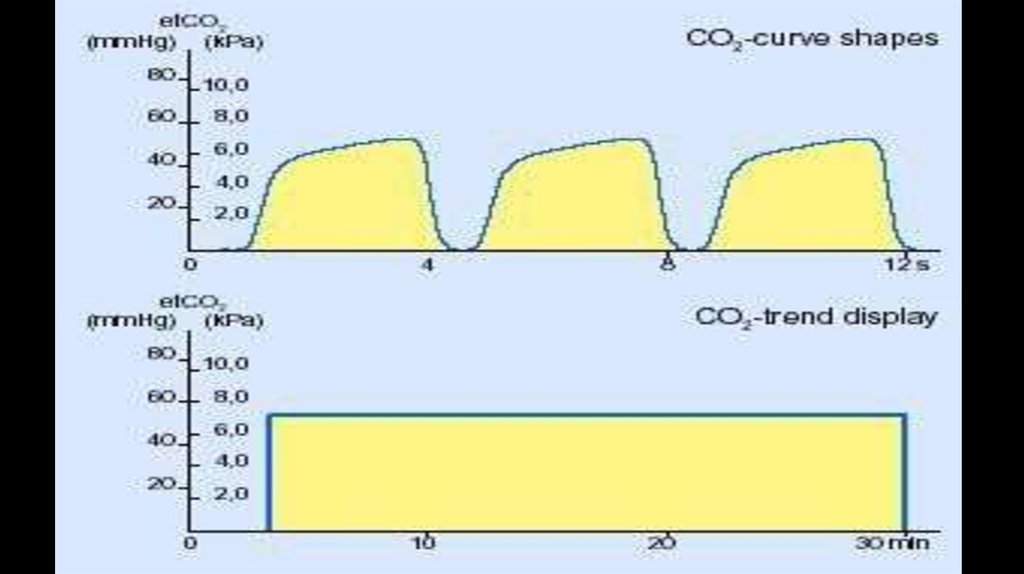
Капнография
Газы крови.
156.
157.
Мониторинг ЦНС158.
Выбор метода анестезии«Каждому больному-своё анестезиологическое обеспечение»Вид и объем оперативного вмешательства
Состояние пациента и сопутствующая
патология
Аллергологический анамнез
Опыт и квалификация анестезиолога
Особенности психики и желание больного !!!

















































































































































 Медицина
Медицина








