Похожие презентации:
Подагра - системное тофусное заболевание
1.
Подаграсистемное тофусное заболевание,
характеризующееся отложением в различных тканях
кристаллов моноурата натрия и развивающимся в
связи с этим воспалением у лиц с гиперурикемией ,
обусловленной внешнесредовыми и/или
генетическими факторами.
2.
ПодаграГиперурикемия выявляется у 4-12 % населения, подагрой
страдает 0,1 % населения России.
В США и Европе подагрой болеют 2 % жителей, среди
мужчин в возрасте 55 — 65 лет подагрой болеют 4 — 6 %.
Соотношение мужчин к женщинам составляет от 2:1 до 7:1.
Пик заболеваемости - 40-50 лет (мужчины), 60 лет и старше
(женщины).
Частота подагрического артрита в различных популяциях
колеблется и составляет от 5 до 50 на 1000 мужчин и 1-9 на
1000 женщин, а число новых случаев в год — соответственно 1
−3 на 1000 у мужчин и 0,2 на 1000 у женщин[1].
3.
Первичная подаграПовышение синтеза уратов (дефицит гипоксантин-
гуанинфосфорибозилтрансферазы, избыток 5фосфорибозил-1 синтетазы) -10%
Нарушение выведения почками (снижение
секреции, повышение реабсорбции,
комбинированные) – 90%
4.
Причины вторичной гиперурикемииПолицитемии
ХПН
Злокачественные
Интерстициальные
опухоли
Гиперпаратиреоз
Псориаз
Гемоглобинопатии
Продукты, богатые
пуринами
Алкоголь
нефриты
Свинцовая
интоксикация
Саркоидоз, гипотиреоз,
салицилаты,
циклоспорин,
этамбутол, петлевые
диуретики
5.
Классификация подагрыОстрый подагрический артрит
Межприступная подагра
Хронический подагрический
артрит
Хроническая тофусная подагра
6.
Классификация подагрыПо характеру поражения суставов во временном
аспекте выделяют:
острый артрит - это воспаление суставов
продолжительностью не более 3 нед;
затяжной - от 3 до 12 нед;
хронический - более 12 нед.
7.
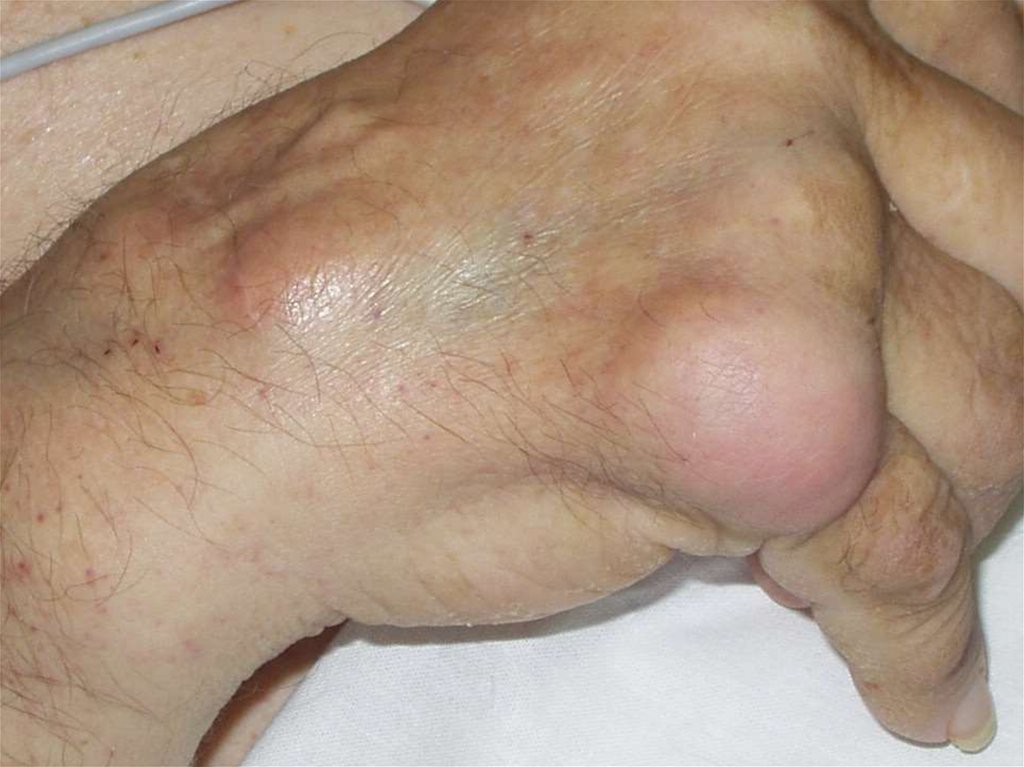
Болезнь отложения кристаллов уратовАртрит
Тофусы- кристаллы уратов+гранулематозная
ткань
Почки: уратный литиаз (в 10% оксалаты или
фосфаты), микрокристаллический
интерстициальный нефрит, острая уратная
нефропатия
Артериальная гипертензия
Редко – аорта, миокард, клапаны сердца, склере,
хрящах носа, гортани и др.
8.
Особенности дебюта подагрическогоартрита (острый подагрический артрит)
Моноартрит, олиго- или полиартрит у 8% мужчин и
50% женщин
Лихорадка, лейкоцитоз, белки острой фазы
Обратное развитие артрита в течение нескольких
часов или дней
Провоцирующие факторы
Рецидивы артрита у 62% пациентов в течение года
9.
Хроническая тофусная подаграТофусы (подкожные, внутрикожные,
внутрикостные, почки и другие
внутренние органы
Хронический, часто рецидивирующий,
«ревматоидоподобный» артрит (без или
короткими межприступными периодами)
Мочекаменная болезнь
Хронический интерстициальный нефрит
(протеинурия, гипо- и изостенурия
артериальная гипертензия, ХПН)
10.
11.
Сопутствующие подагре заболевания:Ожирение
Артериальная гипертензия
Гиперлипидемии
Нарушения углеводного обмена
ИБС
Причины смерти у более 50% больных
подагрой - сердечно-сосудистые
заболевания
12.
ОбследованиеКлинический анализ крови (лейкоцитоз, СОЭ)
Биохимический анализ крови (МК, креатинин,
К, липиды)
Анализ мочи на суточную урикозурию
Исследование синовиальной жидкости или
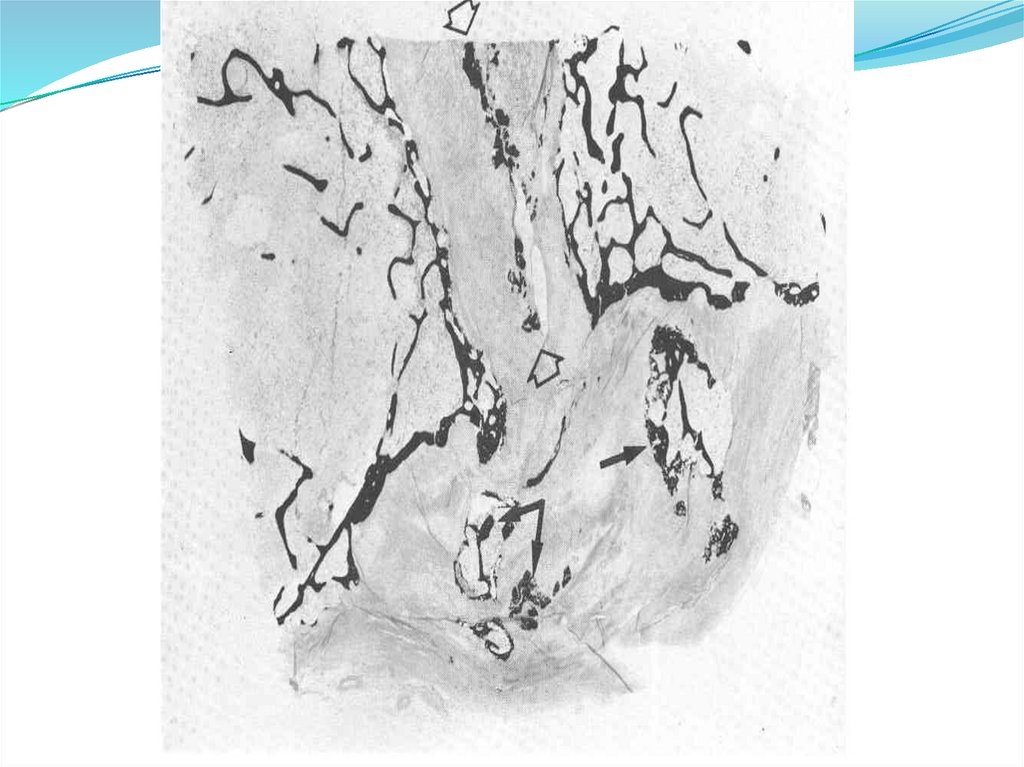
тофуса поляризационным микроскопом
(иглообразная форма кристаллов и
отрицательное двойное преломление луча)
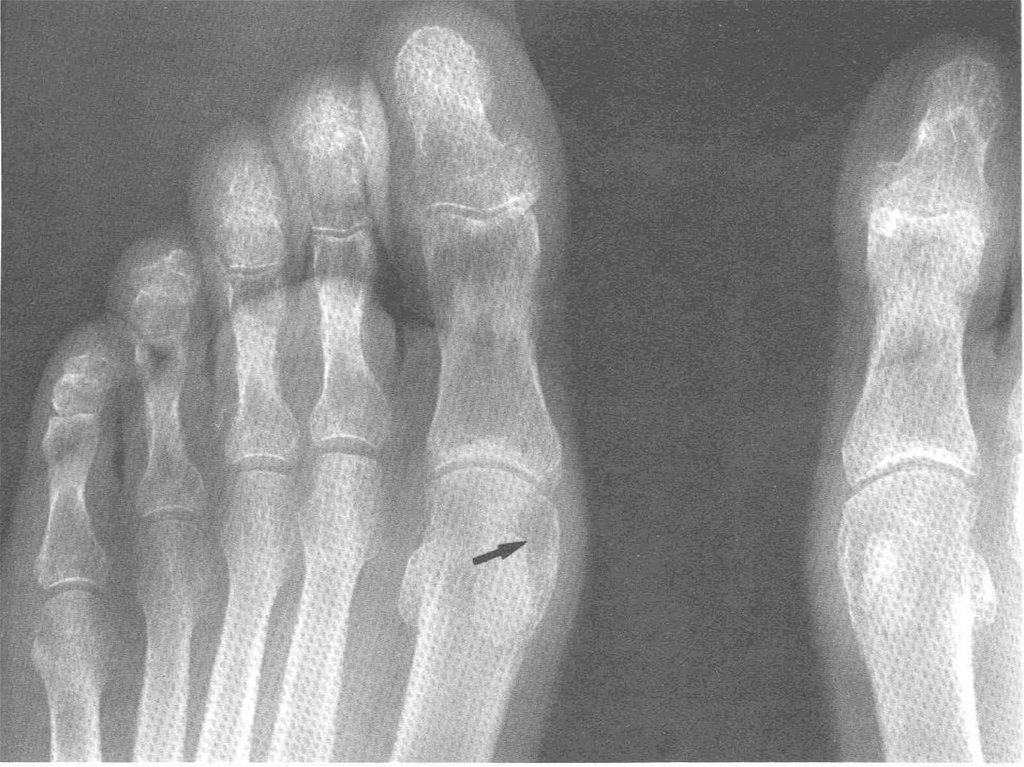
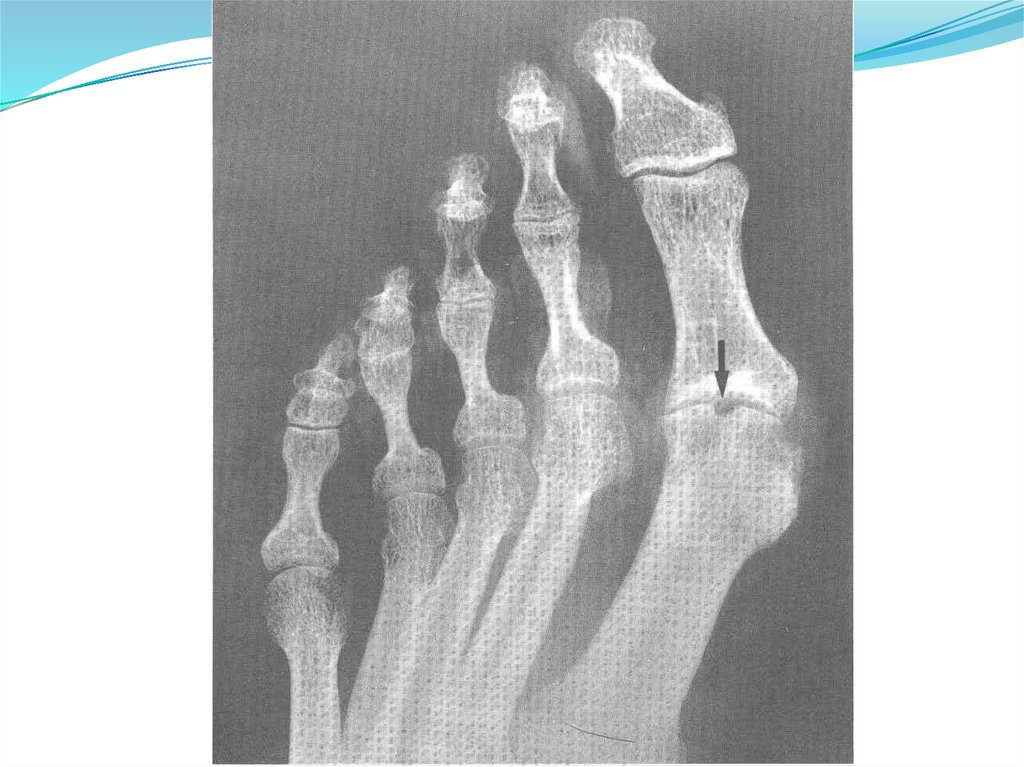
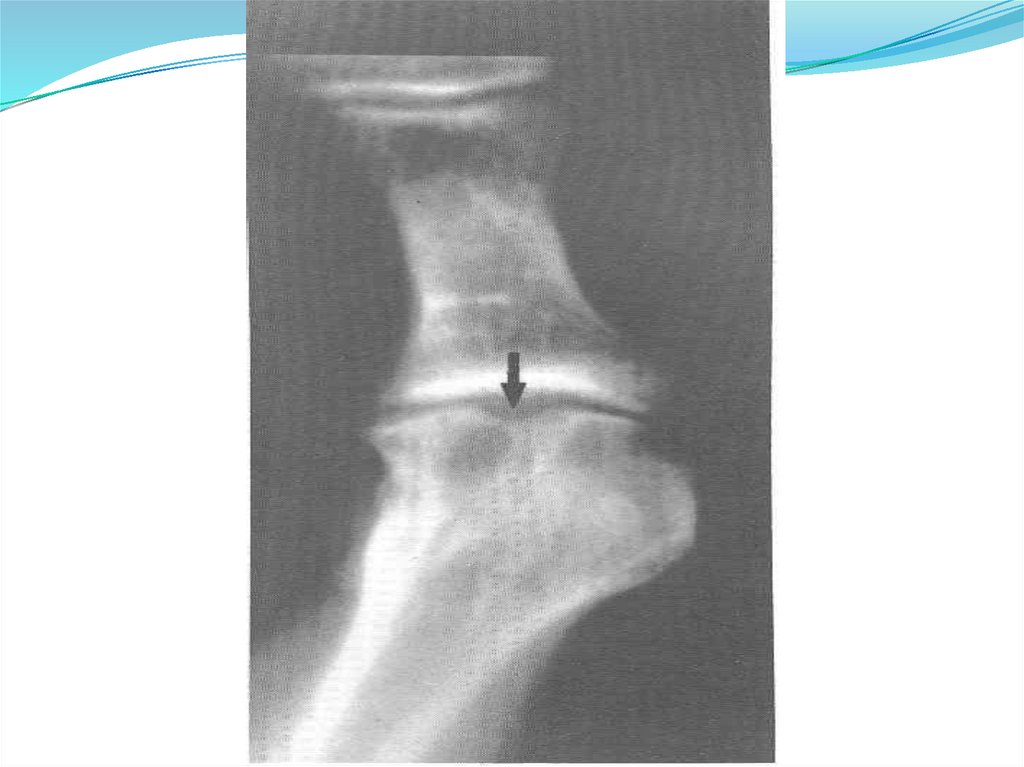
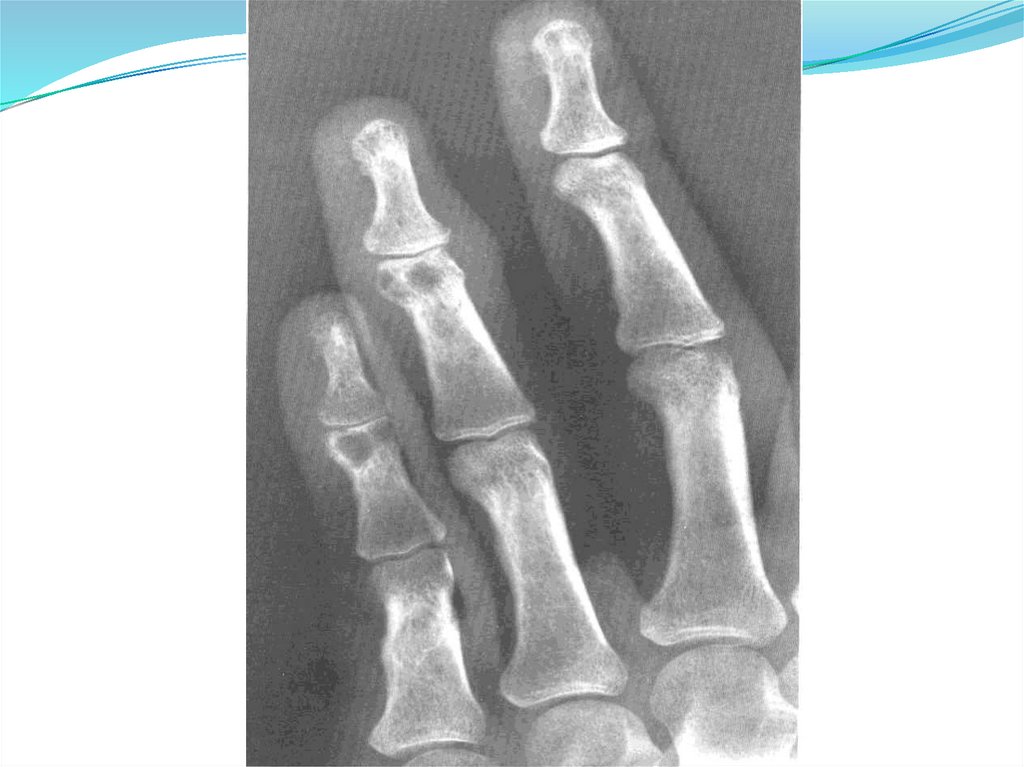
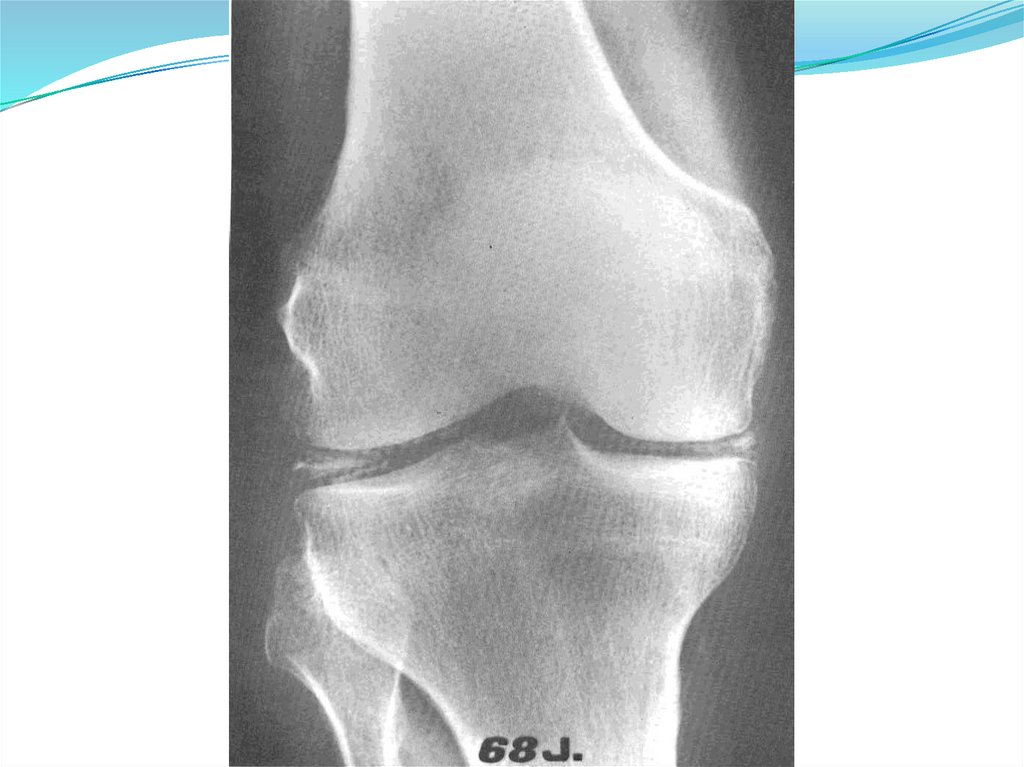
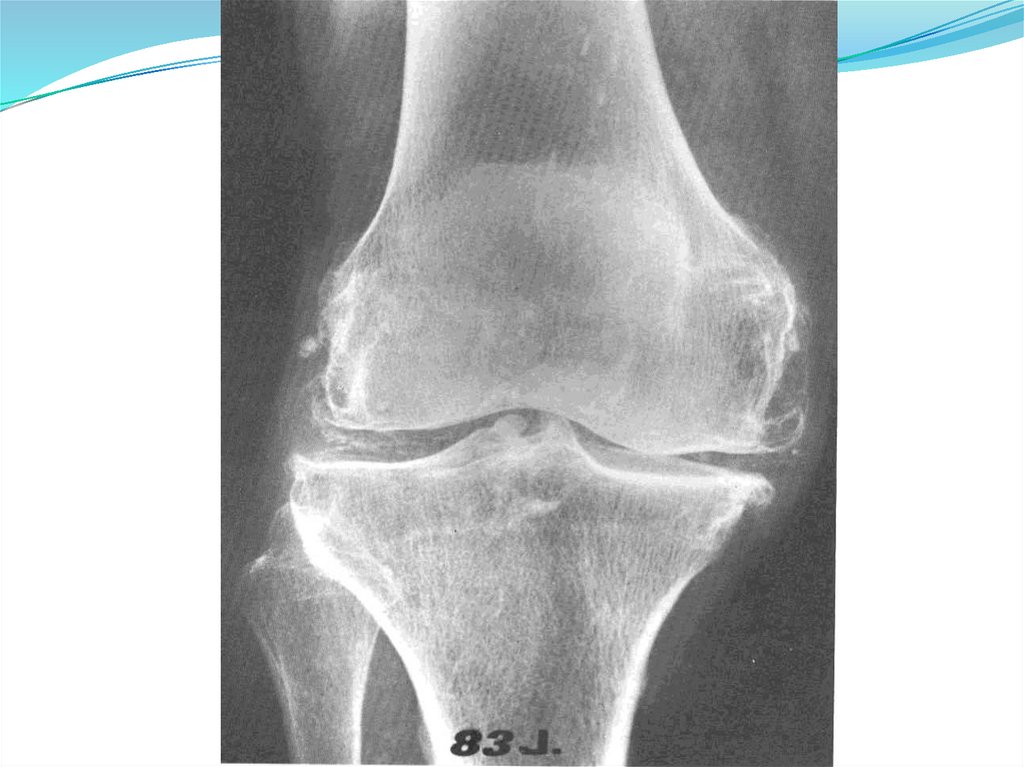
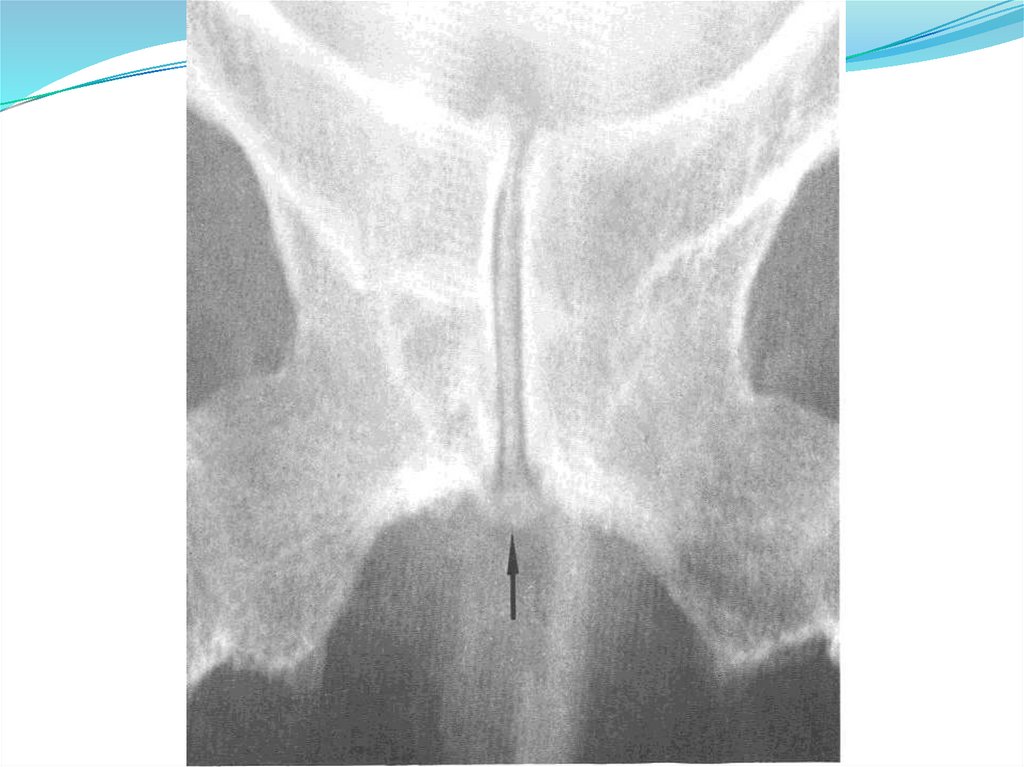
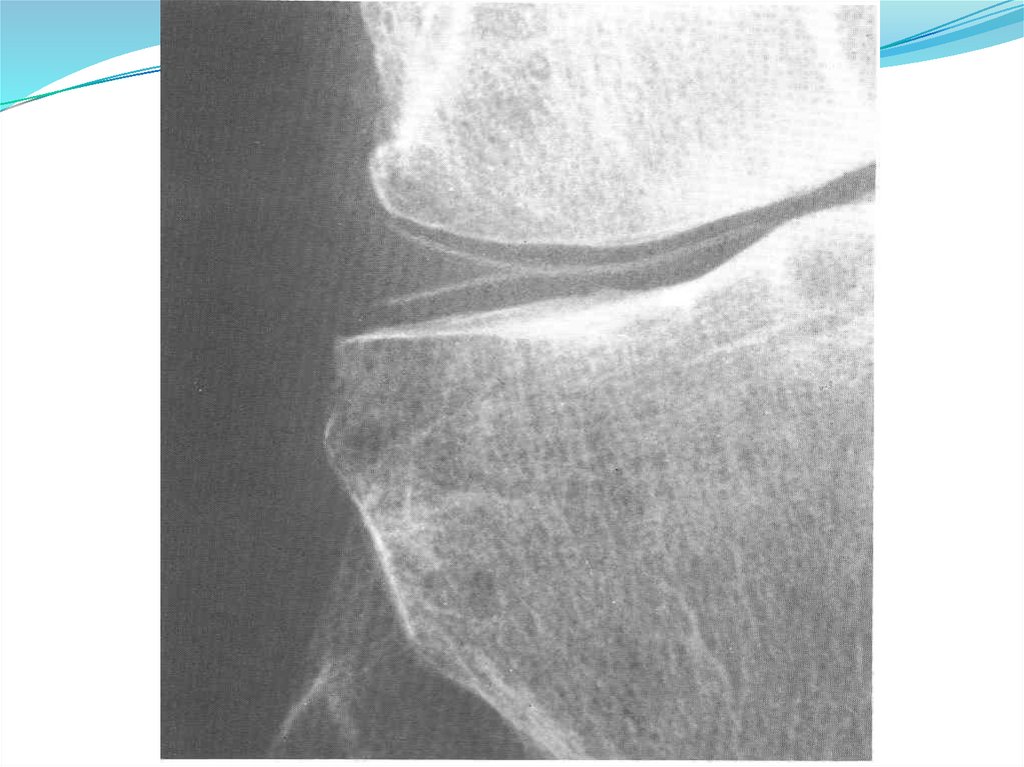
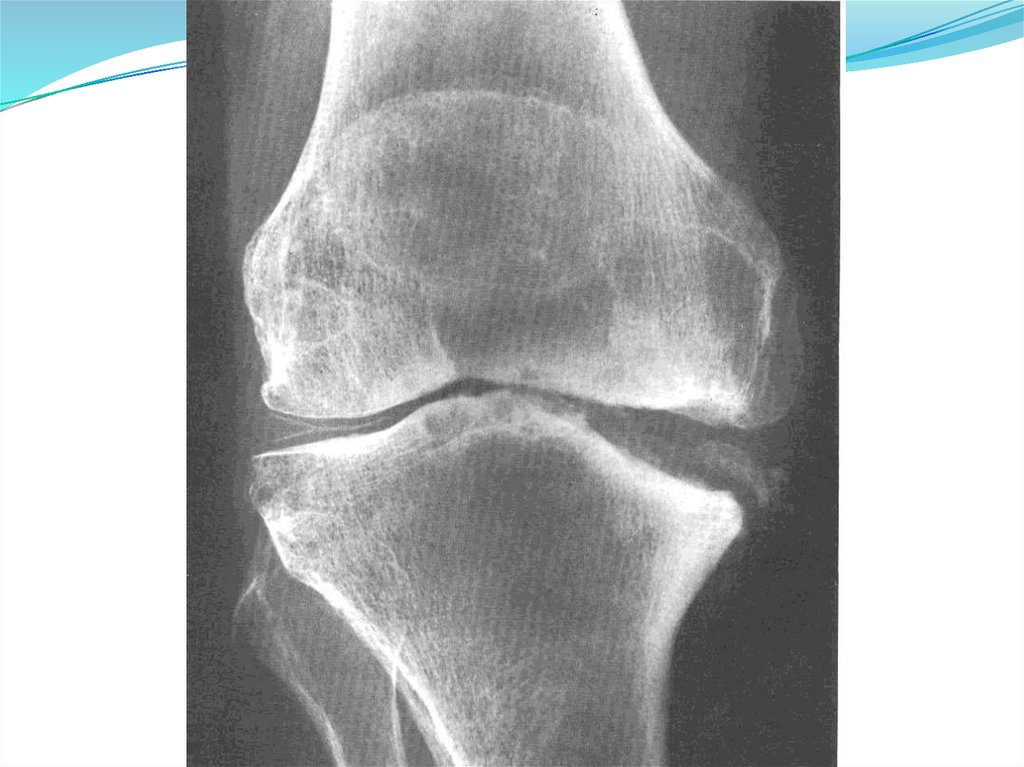
Рентгенография кистей, стоп, пораженного
сустава (симптом «пробойника»)
13.
Экскреция мочевой кислотыВ норме экскретируется 600-900
мг/сутки
После 3-х дневного ограничения
пуринов - 300-600 мг/сутки
После 7-дневного - экскреция более
1100 мг – риск поражения почек более
50%
14.
Классификационные диагностические критерии подагрыS. Wallace и соавт., одобренные ВОЗ (2002 г.)
А. Наличие характерных мононатриевых уратных кристаллов в
суставной жидкости.
B. Наличие тофусов, содержащих кристаллические ураты,
подтвержденные химически или поляризационной
микроскопией.
C. Наличие 6 из 12 клинических, лабораторных и
рентгенологических признаков:
1) максимальное воспаление сустава уже в первые сутки;
2) более чем 1 острая атака артрита в анамнезе;
3) моноартикулярный характер артрита;
4) гиперемия кожи над пораженным суставом;
5) воспаление и боль, локализованые в I плюснефаланговом суставе;
6) асимметричное воспаление плюснефалангового сустава;
7) одностороннее поражение тарзальных суставов;
8) узелковые образования, подозрительные на тофусы;
9) гиперурикемия;
10) асимметричное воспаление суставов;
11) обнаружение на рентгенограммах субкортикальных кист без
эрозий;
12) отсутствие микроорганизмов в культуре суставной жидкости.
15.
16.
17.
18.
19.
20.
21.
22.
23.
24.
25.
Примеры формулировки диагнозаОсновной Ds: Подагра, острый артрит первого
плюснефалангового сустава слева, мочекаменная
болезнь (камни обеих почек).
Основной Ds: Подагра, хронический артрит
(двусторонний гонартрит, артрит мелких суставов
стоп), хронический тубуло-интерстициальный нефрит,
ХБП 3 стадии (СКФ=54 мл/мин/1,73 м2 по CKD-EPI,
05.03.2010).
Основной Ds: Сахарный диабет 2 типа, тяжелое
течение, декомпенсация.
Осложнения: ХБП 4 cтадии (СКФ=18 мл/мин/1,73 м2 по
CKD-EPI, 12.05.2010), вторичная подагра (острый артрит
первых плюснефаланговых суставов).
26.
Диетические рекомендацииКоличество белков и жиров сокращается
до 1 г/кг, потребность в калориях
удовлетворяется за счет углеводов
Контроль за поддержанием массы тела,
глюкозы и липидов крови
Объем выпиваемой жидкости 2-3
литра/сутки
27.
Низкопуриновая диетаНельзя: мед, кофе, бананы, виноград и его продукты,
крепкие бульоны, сырокопченые продукты, субпродукты,
бобовые, орехи, семечки, соя, кремовые торты, пирожные,
цельное молоко, щавель, редька, редиска, консервы,
свинина, цветная капуста.
Ограничить: варено-копченые продукты, кофейные
напитки, помидоры (по 2-3 штуки в сутки), зелень (лук,
петрушка), слива, сало, джин, водка, грибы, молоко в чае,
какао, сливочное масло.
Необходимо: картофель (не в мундире), крупы, макароны,
отварное мясо, рыба, курица, индейка, кролик, зеленые
яблоки (при отсутствии оксалурии), морковь, свекла,
огурцы, тыква, арбузы, лимоны, капуста (белокочанная),
лук, чеснок, сметана, творог, кефир, хлеб белый и черный
(круглый), яйца до 3-х в неделю, зеленый чай, сосиски,
колбаса варенная, укроп, растительные масла.
28.
Строгая малопуриноваядиета способна
уменьшить урикемию не
более, чем на 0,06 ммоль/л,
а суточную урикозурию на
200-400мг/сутки
29.
Лечение острого подагрического артритаДиклофенак натрия 25-50мгх4р\д
Нимесулид 100мг х 2 раза в день
Колхицин перорально 1,2 мг, через час повторно
0,6мг
Преднизолон 30-35мг/сутки, снижение дозы по 5мг
в каждый последующий день
Глюкокортикоиды внутрисуставно после эвакуации
синовиальной жидкости
Количество выпиваемой жидкости не менее 3л в
сутки, диурез не менее 2л
30.
Показания к снижению мочевой кислотыГиперурикозурия более 1100 мг/сутки
Гиперурикемия более 0,6 ммоль/л (10 мг%)
Мочекаменная болезнь
Относительные:
Часто рецидивирующий артрит
Проведение цитостатической терапии
Почечная недостаточность, артериальная
гипертензия
Образование тофусов
31.
32.
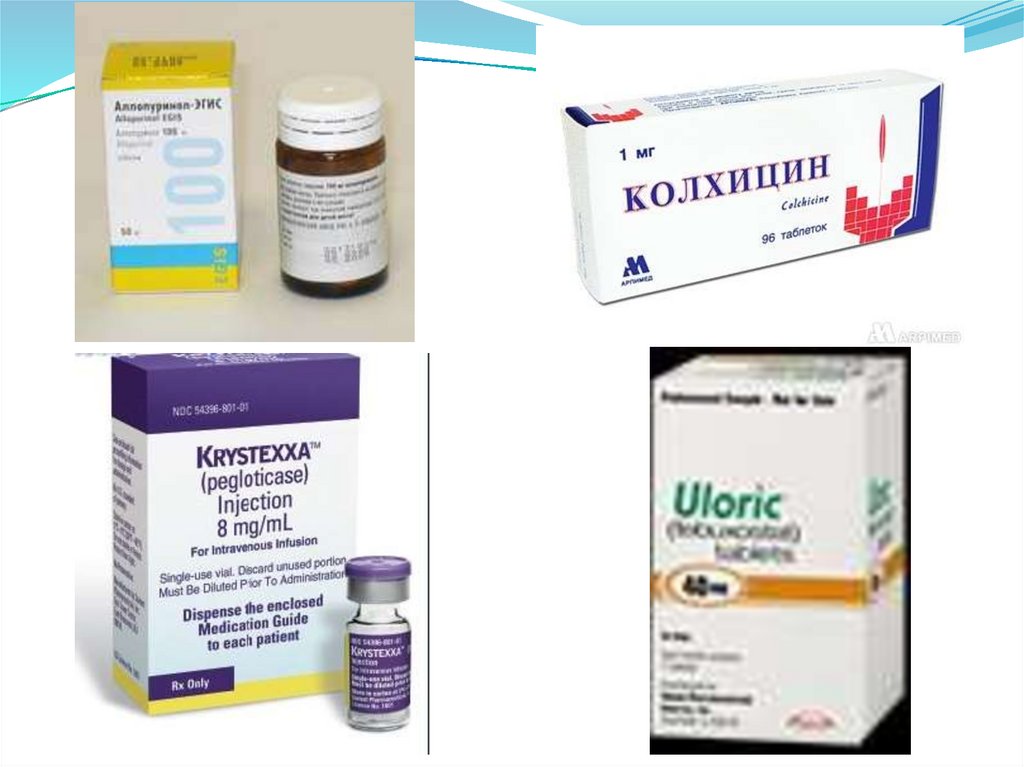
Аллопуринол 100-600 мг/суткиКонтроль мочевой кислоты и коррекция дозы через 2
недели
Во время обострения – не начинать
Начинать с 50-100 мг/сутки с последующим
титрованием дозы
В случае обострения артрита - НПВП или колхицин 1-2
мг/сутки
5% осложнения (диспепсия, лихорадка, агранулоцитоз,
ОПН, аллергия)
Потенцирование эффекта азатиоприна, циклофосфамида
Аллергия при использовании с ампициллином
Возможная десенсибилизация при аллергии
Коррекция дозы в зависимости от функции почек
33.
Доза аллопуринола в зависимости отфункции почек
Клубочковая
фильтрация
Более 100 мл/мин
80-100 мл/мин
60-80 мл/мин
40-60 мл/мин
20-40 мл/мин
10-20 мл/мин
Менее 10 мл/мин
Доза
300 мг/сут и более
250 мг/сут
200 мг/сут
150 мг/сут
100 мг/сут
100 мг/2сут в 1 прием
100 мг/3сут в 1 прием
34.
В случае рецидивовподагрического артрита при
«идеальном» снижении уровня
мочевой кислоты возможно
одновременное использование
аллопуринола и колхицина (1-2
мг/сутки)
35.
Урикозурические средствапротивопоказаны при:
Снижении клубочковой
фильтрации
Наличии гиперэкскреции
мочевой кислоты
Наличии нефролитиаза
36.
Урикозурические препаратыПрепарат
Пробенецид
(бенемид)
Сульфинпиразон
Стартовые
дозы
250 мг х 2
Максимальные
дозы мг/сутки
50 мг х 2
800
3000
Аллопуринол+пробенецид или сульфинпиразон
Контроль мочевой кислоты через 7 дней
после назначения или изменения дозы
Лозартан обладает урикозурическим
действием
37.
Внутрисуставное введениеглюкокортикоидов
Обязательное предварительная эвакуации
жидкости из сустава
В крупные суставы - 10-40мг ГКС
В мелкие суставы – 5 - 20 мг
38.
Дальнейшее ведениеОпределение МК каждые 2-4 недели в начале
лечения
В последующем каждые 6 месяцев
Биохимический анализ крови в начале каждые 3
недели
В последующем каждые 6 месяцев
39.
Новые препараты в леченииподагры
Фебуксостат (улорик) 40-80 мг 1 раз.
Пеглотиказа (кристекса) 8 мг инфузионно
каждые 2 недели у пациентов с тяжелой
подагрой и
рефрактерностью/непереносимостью
адекватных доз урикодепрессивных
препаратов



























 Медицина
Медицина








