Похожие презентации:
Хроническая сердечная недостаточность
1.
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯНЕДОСТАТОЧНОСТЬ
2.
Сердечная недостаточностьСердечная недостаточность – острое или
хроническое состояние, вызванное ослаблением
сократительной способности миокарда и
застойными явлениями в малом или большом
круге кровообращения. Проявляется одышкой в
покое или при незначительной нагрузке,
утомляемостью, отеками, цианозом (синюшностью)
ногтей и носогубного треугольника. Острая
сердечная недостаточность опасна развитием отека
легких и кардиогенного шока, хроническая
сердечная недостаточность ведет к развитию
гипоксии органов. Сердечная недостаточность –
одна из самых частых причин смерти человека.
3.
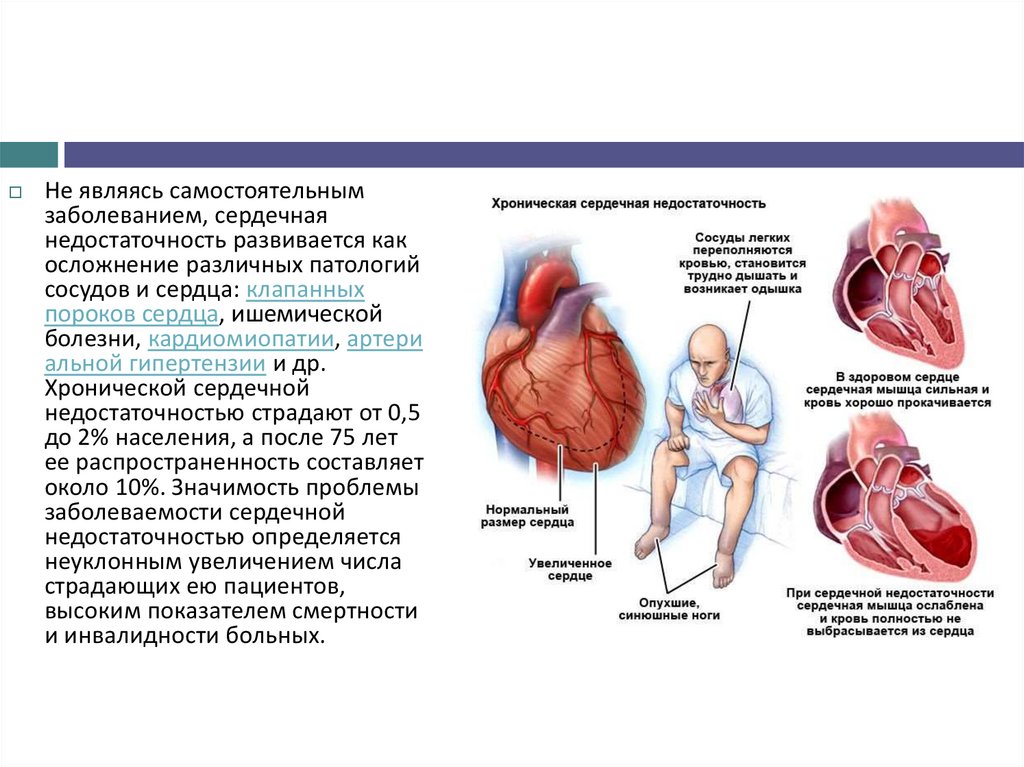
Не являясь самостоятельнымзаболеванием, сердечная
недостаточность развивается как
осложнение различных патологий
сосудов и сердца: клапанных
пороков сердца, ишемической
болезни, кардиомиопатии, артери
альной гипертензии и др.
Хронической сердечной
недостаточностью страдают от 0,5
до 2% населения, а после 75 лет
ее распространенность составляет
около 10%. Значимость проблемы
заболеваемости сердечной
недостаточностью определяется
неуклонным увеличением числа
страдающих ею пациентов,
высоким показателем смертности
и инвалидности больных.
4.
Среди наиболее частых причин сердечнойнедостаточности, встречающихся у 60-70%
пациентов, называют инфаркт миокарда и ИБС. За
ними следуют ревматические пороки сердца (14%)
и дилатационная кардиомиопатия (11%). В
возрастной группе старше 60 лет, кроме ИБС,
сердечную недостаточность вызывает
также гипертоническая болезнь (4%). У пожилых
пациентов частой причиной сердечной
недостаточности служит сахарный диабет 2-го
типа и его сочетание с артериальной гипертонией.
5.
Факторы рискаперенапряжение физических и психоэмоциональных возможностей
аритмии, ТЭЛА, гипертензивные кризы, прогрессирование ИБС;
пневмонии, ОРВИ, анемии, почечная недостаточность, гипертиреоз
прием кардиотоксических препаратов, лекарств, способствующих
задержке жидкости (НПВП, эстрогенов, кортикостероидов),
повышающих АД (изадрина, эфедрина, адреналина)
выраженное и быстро прогрессирующее увеличение массы
тела, алкоголизм
резкое увеличение ОЦК при массивной инфузионной терапии
миокардиты, ревматизм, инфекционный эндокардит
несоблюдение рекомендаций по лечению хронической сердечной
недостаточности.
6.
ПатогенезНарушение гемодинамики в малом круге кровообращения,
т.е.заболевания ЛЖ ведут к развитию компенсаторных механизмов –
гипертрофии миокарда. Вначале эти структурные изменения ,но
параллельно идут процессы развития фибринозной соединительной
ткани в миокарде. Следующий этап дилятация ЛЖ ,сопровождается
ослаблением сократительной способности миокарда. Снижается
сердечный выброс ,кровь застаикается в ЛЖ, далее в ЛП ,в легочных
венах , впадающих в ЛП .Повышение гидростатического давления в
легочных венах ,капиллярах ведет к пропотеванию плазмы сначала в
интерстициальную ткань, а затем в просвет альвеол. Транссудат в
альвеолах , смешиваясь с воздухом ,образует пену ,затрудняющее
газообмен в альвеолах . Это одышка инспираторного характера.
Пропотевание вместе с плазмой эритроцитов ведет к кровохарканию.
7.
Еще более выраженные застойные явления в малом кругекровообращения развиваются при хронической
левопредсердной недостаточности у пациентов со
стенозом митрального клапана. Появляются одышка,
цианоз, кашель, кровохарканье. При длительном
венозном застое в сосудах малого круга происходит
склерозирование легких и сосудов. Возникает
дополнительное, легочное препятствие для
кровообращения в малом круге. Повышенное давление в
системе легочной артерии вызывает увеличенную
нагрузку на правый желудочек, обусловливая его
недостаточность
8.
Нарушение гемодинамики в большом круге кровообращения (правожелудочковая СН).Заболевания ПЖ или повышенная нагрузка
ПЖ ведут к ремоделированию миокарда ПЖ ,к декомпенсации его
функции. Кровь застаивается в полой вене печени ,которая
увеличивается из-за отека. Застой крови в капиллярах поверхности
тела приводит к образованию периферических отеков нижних
конечностей или мягких тканей задней поверхности туловища( у
лежачих больных) На ранних стадиях ХСН отеки могут быть скрытыми
,затем повышается гидростатическое давление в мезентериальных
сосудах . Пропотевание плазмы в просвет брюшной полости ведет к
асциту. По такому же механизму накапливается транссудат в полости
перикарда( гидроперикард) и в плевральной полости( гидроторакс).
Сочетание выраженных отеков с гидротораксом,
асцитом,гидроперикардом носит название анасарка.
9.
10.
КлассификацияПо скорости нарастания признаков декомпенсации выделяют острую и
хроническую сердечную недостаточность.
Развитие острой сердечной недостаточности может происходить по двум
типам:
по левому типу (острой левожелудочковой или левопредсердной
недостаточности)
острой правожелудочковой недостаточности
В развитии хронической сердечной недостаточности по классификации
Василенко-Стражеско выделяют три стадии:
I (начальная) стадия – скрытые признаки недостаточности кровообращения,
проявляющиеся только в процессе физической нагрузки одышкой,
сердцебиением, чрезмерной утомляемостью; в покое гемодинамические
нарушения отсутствуют.
II (выраженная) стадия – признаки длительной недостаточности
кровообращения и гемодинамических нарушений (застойные явления
малого и большого кругов кровообращения) выражены в состоянии покоя;
резкое ограничение трудоспособности:
11.
Период II А – умеренные гемодинамические нарушения водном отделе сердца (лево- или правожелудочковая
недостаточность). Одышка развивается при обычной
физической активности, работоспособность резко снижена.
Объективные признаки – цианоз, отечность голеней,
начальные признаки гепатомегалии, жесткое дыхание.
Период II Б – глубокие гемодинамические расстройства с во
влечением всей сердечно-сосудистой системы (большого и
малого круга). Объективные признаки – одышка в выраженные
отеки, цианоз, асцит; полная нетрудоспособность.
III (дистрофическая, конечная) стадия – стойкая
недостаточность кровообращения и обмена веществ,
морфологически необратимые нарушения структуры органов
(печени, легких, почек), истощение.
12.
Диагностика13.
ЛечениеПри острой или тяжелой хронической
сердечной недостаточности назначается
постельный режим, полный психический и
физический покой. В остальных случаях следует
придерживаться умеренных нагрузок, не
нарушающих самочувствие. Потребление
жидкости ограничивается 500-600 мл в сутки,
соли – 1-2 г. Назначается витаминизированное,
легкоусвояемое диетическое питание.
14.
Препараты для лечениясердечные гликозиды (дигоксин, строфантин и др.) – повышают
сократимость миокарда, увеличивают его насосную функцию и диурез,
способствуют удовлетворительной переносимости физических нагрузок;
вазодилататоры и ингибиторы АПФ - ангиотензин-превращающего фермента
(эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) - понижают
тонус сосудов, расширяют вены и артерии, уменьшая тем самым
сопротивление сосудов во время сердечных сокращений и способствуя
увеличению сердечного выброса;
нитраты (нитроглицерин и его пролонгированные формы) – улучшают
кровенаполнение желудочков, увеличивают сердечный выброс, расширяют
коронарные артерии;
диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной
жидкости в организме;
Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных
сокращений, улучшают кровенаполнение сердца, повышают сердечный
выброс;
антикоагулянты (ацетилсалициловая к-та, варфарин) – препятствуют
тромбообразованию в сосудах;
препараты, улучшающие метаболизм миокарда (витамины группы В,
аскорбиновая кислота, инозин, препараты калия).
15.
ЗадачаБольной К., 38 лет, шахтер по профессии, во время планового медицинского осмотра
предъявил жалобы на появление одышки при значительной физической нагрузке. Из
медицинской книжки установлено, что он страдает врожденным пороком сердца.
До этого времени никаких жалоб не предъявлял. Объективно: больной высокого
роста, астенического телосложения. Кожные покровы и видимые слизистые оболочки
чистые, розовые. Границы сердца расширены влево и книзу, сердечный толчок хорошо
выражен.
При аускультации на грудине выслушивается систолический шум, который
распространяется по всей грудной клетке. При пальпации выявляется симптом
«кошачьего мурлыканья». Второй тон на аорте ослаблен. АД 110/85 мм рт. ст., пульс 60
мин-1. Со стороны других органов существенных изменений не обнаружено.
Какая форма сердечной недостаточности (по возникновения и характеру течения)
имеется у больного? Какая стадия сердечной недостаточности по Нью-Йоркской
функциональной классификации у пациента? Как объяснить расширение границ
сердца у больного? Какая стадия гипертрофии миокарда у больного? Какие
механизмы обеспечивают гипертрофию миокарда в эту стадию, и какова их
целесообразность?














 Медицина
Медицина








