Похожие презентации:
Диагностика заболеваний органов дыхания у детей диагностика острых воспалительных заболеваний дыхательных путей
1.
ДИАГНОСТИКА ЗАБОЛЕВАНИЙОРГАНОВ ДЫХАНИЯ У ДЕТЕЙ
ДИАГНОСТИКА ОСТРЫХ ВОСПАЛИТЕЛЬНЫХ
ЗАБОЛЕВАНИЙ ВЕРХНИХ И НИЖНИХ
ДЫХАТЕЛЬНЫХ ПУТЕЙ. БРОНХИАЛЬНАЯ
АСТМА
2.
• Самой большой группой заболеваний являетсягруппа заболеваний,
связанных с органами дыхания. За последние 10
лет такие заболевания составили 60 – 80% всей
заболеваемости детей в возрасте до 14 лет.
В группе детей дошкольного возраста первое место
по частоте проявлений занимают ОРВИ
• свыше 46% болеющих дошкольников к 8-9 годам
приобретают одно или несколько хронических
заболеваний.
3.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИОРГАНОВ ДЫХАНИЯ У ДЕТЕЙ
• Рыхлая богатая сосудами слизистая дыхательных
путей – легкое возникновение отеков, при
воспалении бронхов отек преобладает над
бронхоспазмом.
• Узкие носовые ходы – легко возникает
заложенность носа.
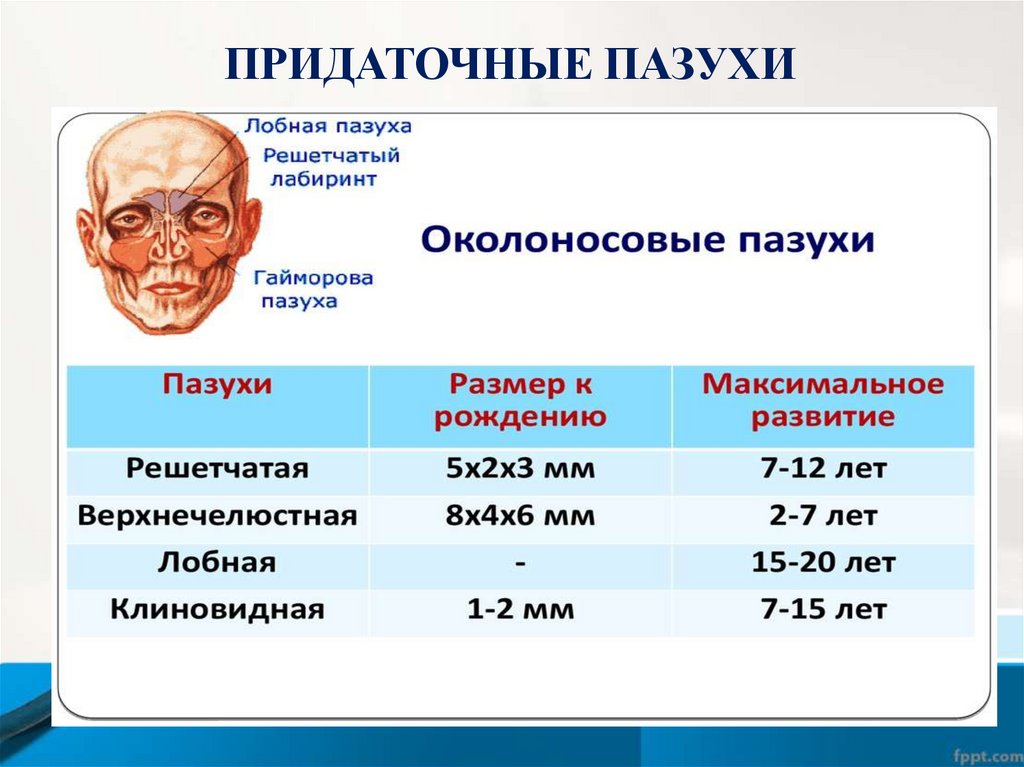
• Придаточные пазухи носа развиты недостаточно –
у младенцев синуситы развиваются относительно
редко, возникают преимущественно в
преддошкольном и школьном возрасте.
4.
ПРИДАТОЧНЫЕ ПАЗУХИ5.
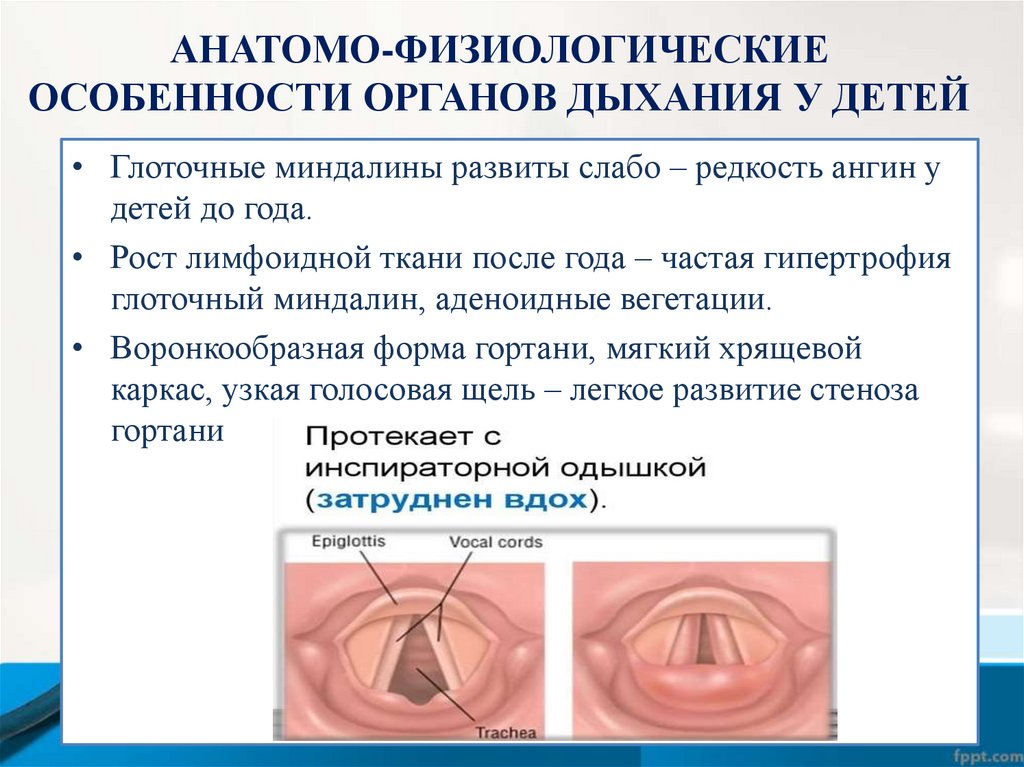
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕОСОБЕННОСТИ ОРГАНОВ ДЫХАНИЯ У ДЕТЕЙ
• Глоточные миндалины развиты слабо – редкость ангин у
детей до года.
• Рост лимфоидной ткани после года – частая гипертрофия
глоточный миндалин, аденоидные вегетации.
• Воронкообразная форма гортани, мягкий хрящевой
каркас, узкая голосовая щель – легкое развитие стеноза
гортани
6.
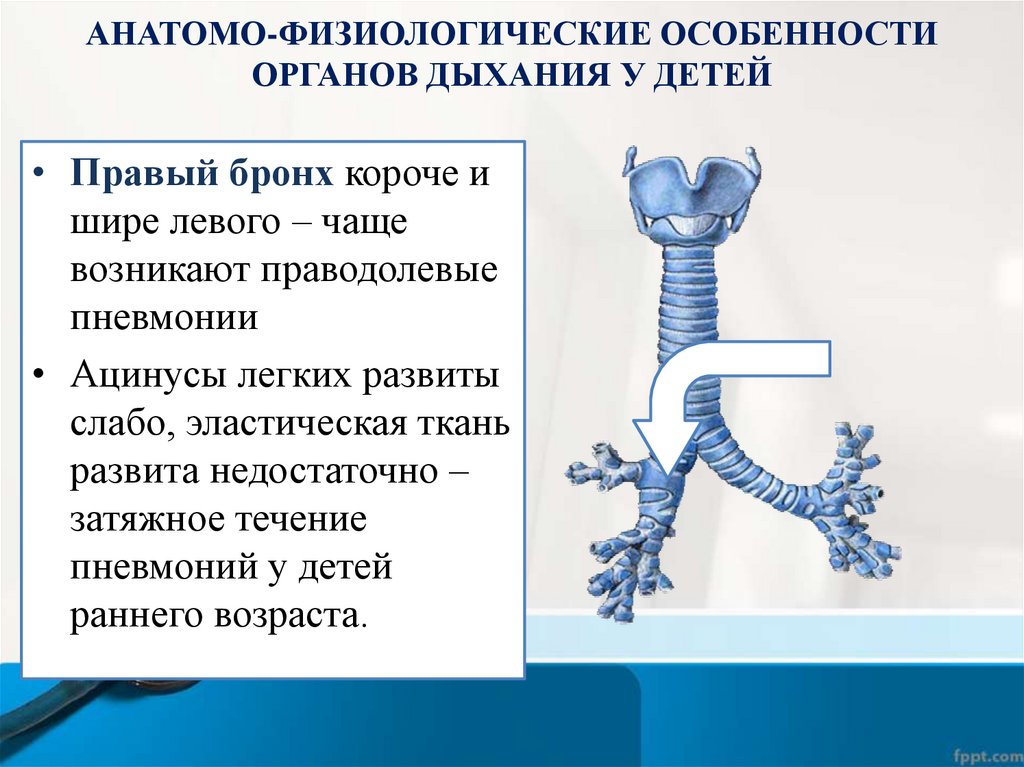
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИОРГАНОВ ДЫХАНИЯ У ДЕТЕЙ
• Правый бронх короче и
шире левого – чаще
возникают праводолевые
пневмонии
• Ацинусы легких развиты
слабо, эластическая ткань
развита недостаточно –
затяжное течение
пневмоний у детей
раннего возраста.
7.
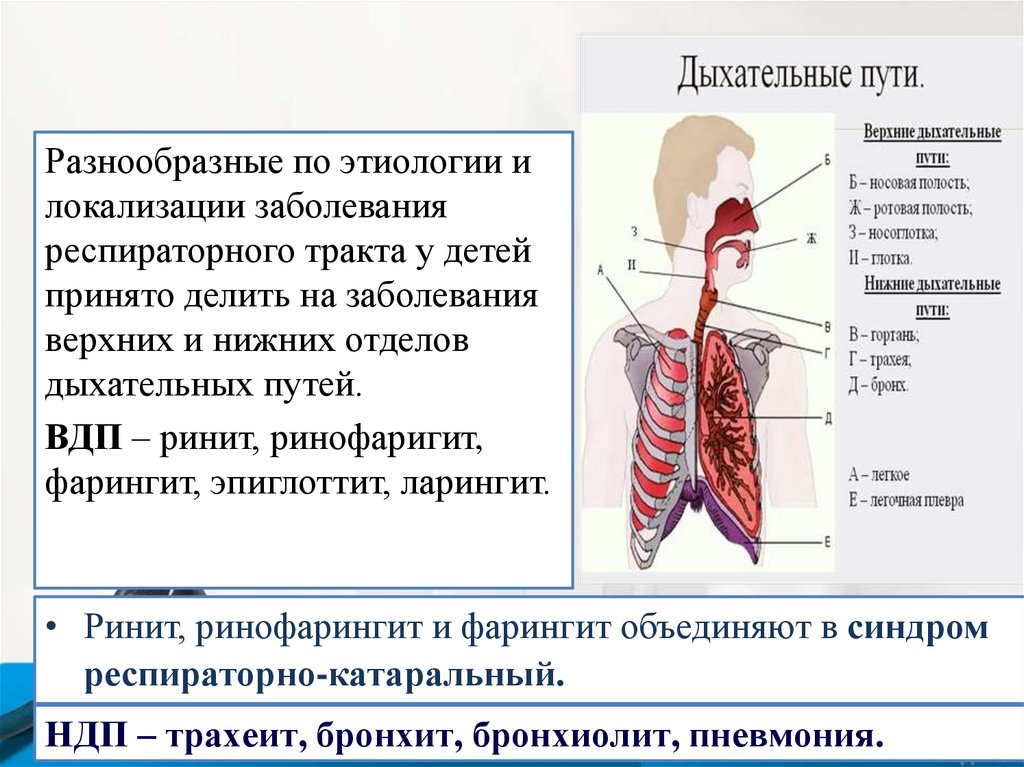
Разнообразные по этиологии илокализации заболевания
респираторного тракта у детей
принято делить на заболевания
верхних и нижних отделов
дыхательных путей.
ВДП – ринит, ринофаригит,
фарингит, эпиглоттит, ларингит.
• Ринит, ринофарингит и фарингит объединяют в синдром
респираторно-катаральный.
НДП – трахеит, бронхит, бронхиолит, пневмония.
8.
Респираторно-катаральный синдром(ОРВИ - ринит, ринофарингит, фарингит)
Ринит – воспаление слизистой оболочки полости
носа – одно из самых частых заболеваний
дыхательных путей
• Классические
симптомы ринита –
заложенность носа из-за
отека слизистой,
ринорея, чихание.
9.
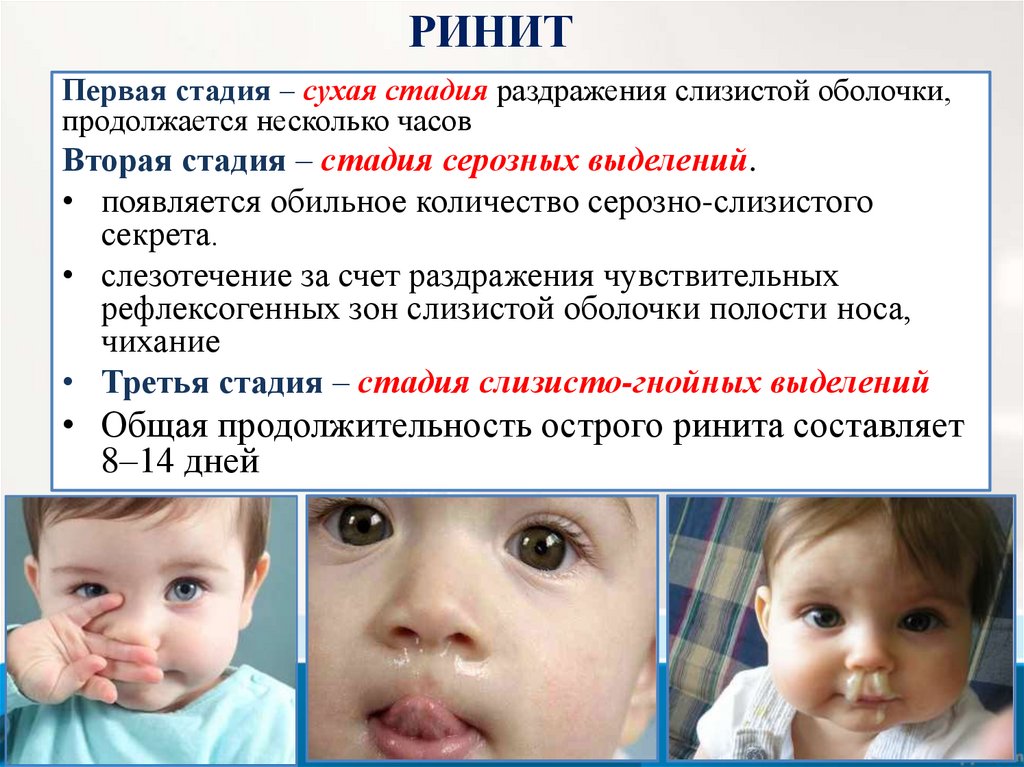
РИНИТПервая стадия – сухая стадия раздражения слизистой оболочки,
продолжается несколько часов
Вторая стадия – стадия серозных выделений.
• появляется обильное количество серозно-слизистого
секрета.
• слезотечение за счет раздражения чувствительных
рефлексогенных зон слизистой оболочки полости носа,
чихание
• Третья стадия – стадия слизисто-гнойных выделений
• Общая продолжительность острого ринита составляет
8–14 дней
10.
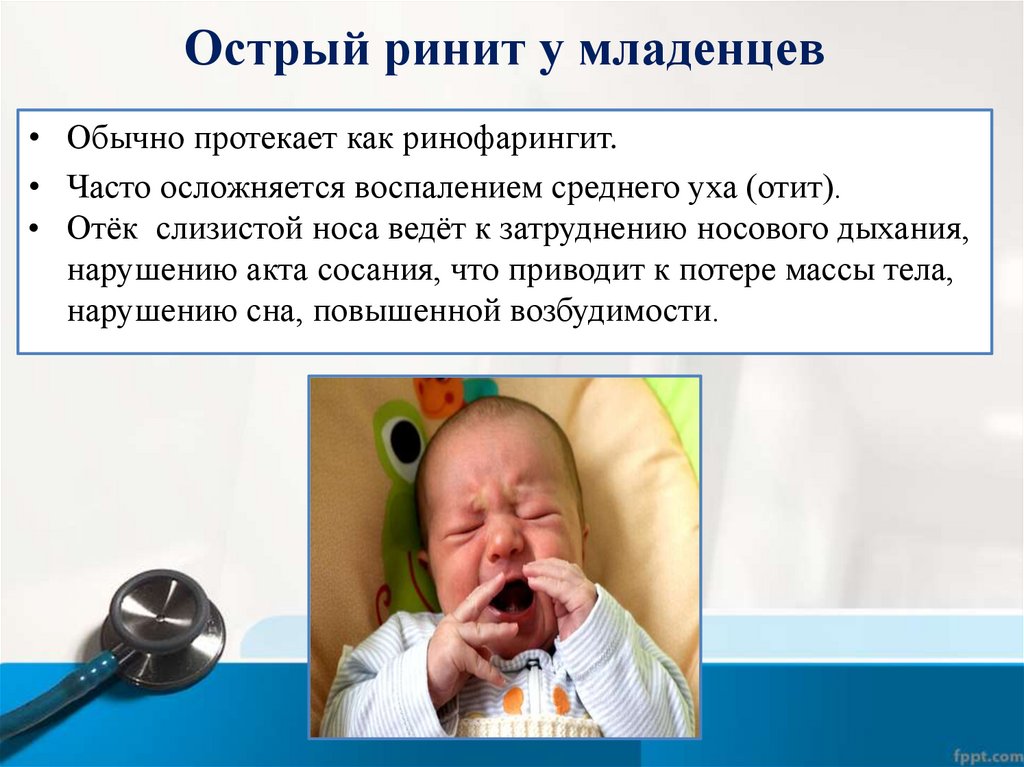
Острый ринит у младенцев• Обычно протекает как ринофарингит.
• Часто осложняется воспалением среднего уха (отит).
• Отёк слизистой носа ведёт к затруднению носового дыхания,
нарушению акта сосания, что приводит к потере массы тела,
нарушению сна, повышенной возбудимости.
11.
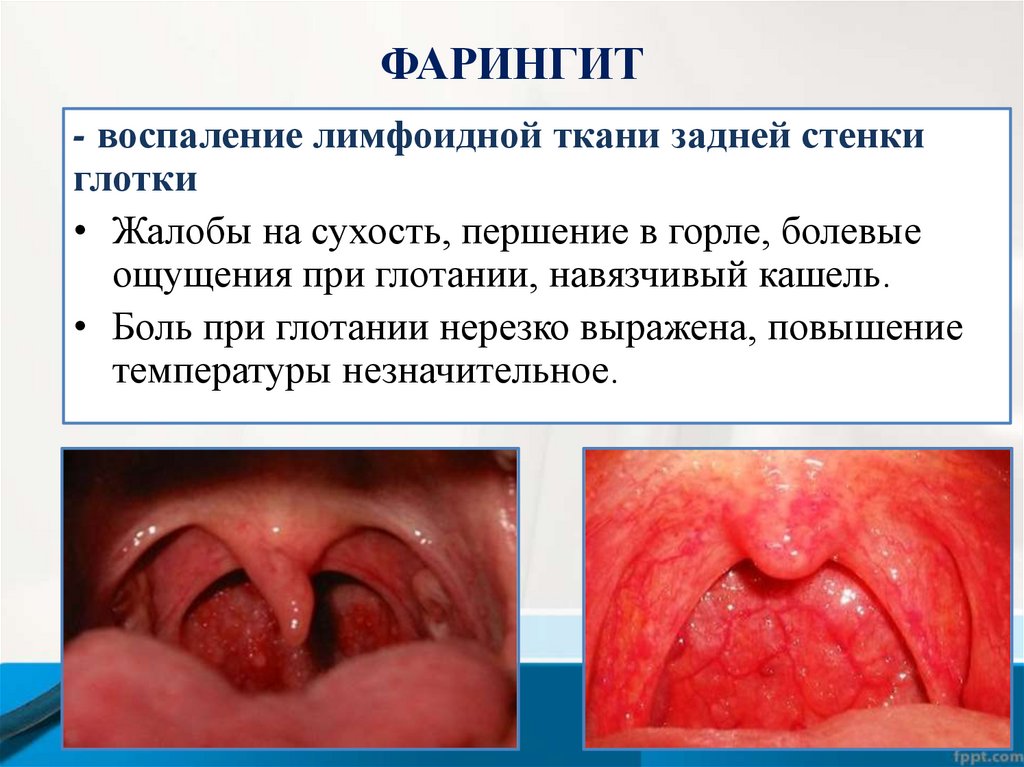
ФАРИНГИТ- воспаление лимфоидной ткани задней стенки
глотки
• Жалобы на сухость, першение в горле, болевые
ощущения при глотании, навязчивый кашель.
• Боль при глотании нерезко выражена, повышение
температуры незначительное.
12.
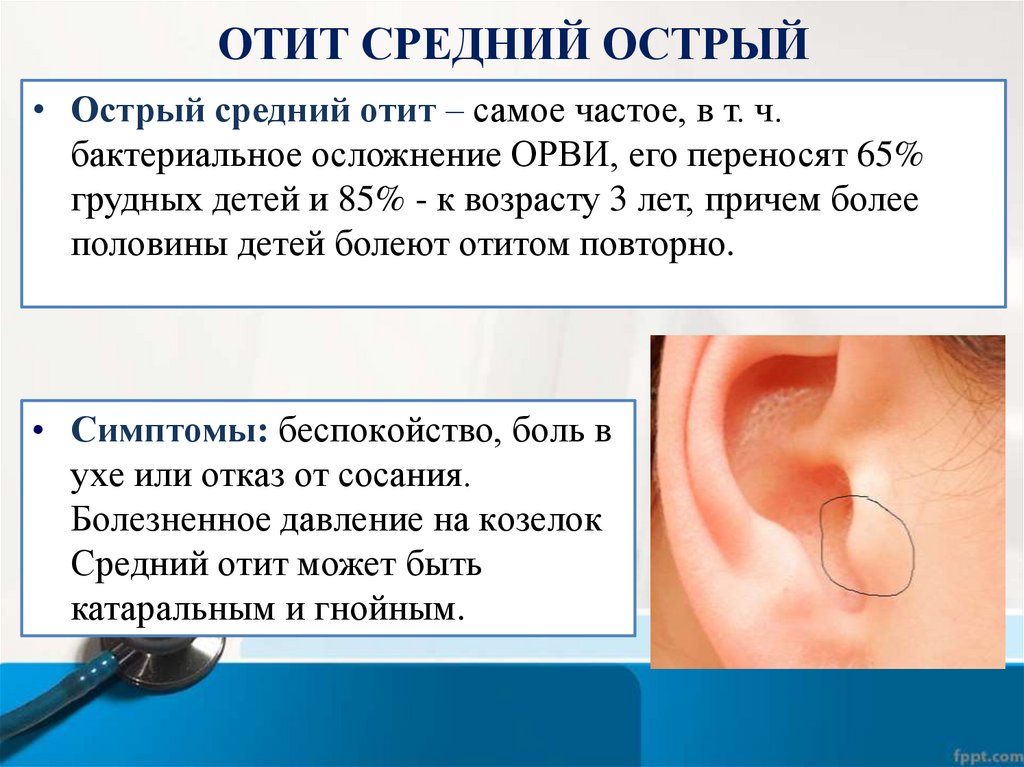
ОТИТ СРЕДНИЙ ОСТРЫЙ• Острый средний отит – самое частое, в т. ч.
бактериальное осложнение ОРВИ, его переносят 65%
грудных детей и 85% - к возрасту 3 лет, причем более
половины детей болеют отитом повторно.
• Симптомы: беспокойство, боль в
ухе или отказ от сосания.
Болезненное давление на козелок
Средний отит может быть
катаральным и гнойным.
13.
ОТИТ СРЕДНИЙ ОСТРЫЙ• Гнойный отит (S. pneumoniae, H. influenzae, БГСА)
представляет угрозу перфорации, внутримозговых
осложнений. Его критериями являются выбухание и гной в
среднем ухе, лихорадка
Перфоративный отит: наличие гноетечения,
перфорации после острого эпизода.
14.
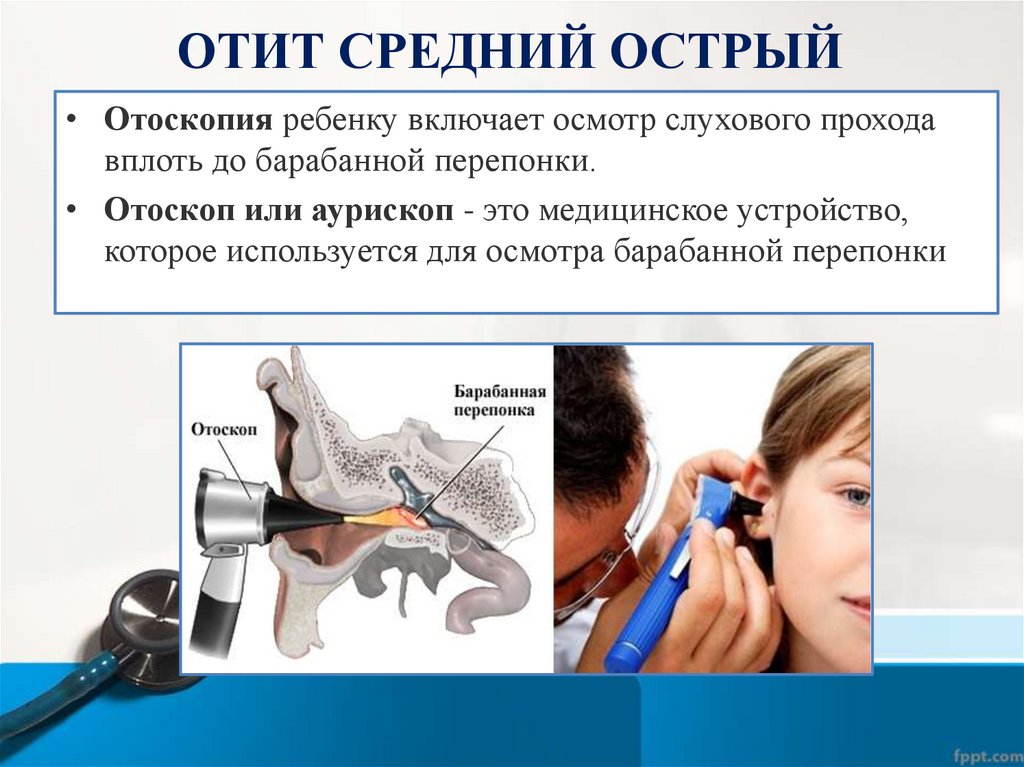
ОТИТ СРЕДНИЙ ОСТРЫЙ• Отоскопия ребенку включает осмотр слухового прохода
вплоть до барабанной перепонки.
• Отоскоп или аурископ - это медицинское устройство,
которое используется для осмотра барабанной перепонки
15.
ОСТРЫЙ ТОНЗИЛЛИТПреимущественное воспаление небных миндалин.
• Этиология. Тонзиллит вызывают практически все
респираторные и энтеровирусы, вирус Эпштейна–Барр,
редко - простого герпеса. Основной бактериальный
возбудитель - β-гемолитический стрептококк группы А
(БГСА), реже стрептококки др. групп, Mycoplasma
pneumoniae, Chlamydia pneumoniae.
• Тонзиллит у детей первых двух лет жизни вызывается чаще
всего аденовирусом и вирусом Эпштейна-Барр, вероятность
стрептококкового тонзиллита у них крайне мала (менее
10%), она учащается с возраста 5 лет (25%) и у подростков
(50%).
16.
ОСТРЫЙ ТОНЗИЛЛИТ17.
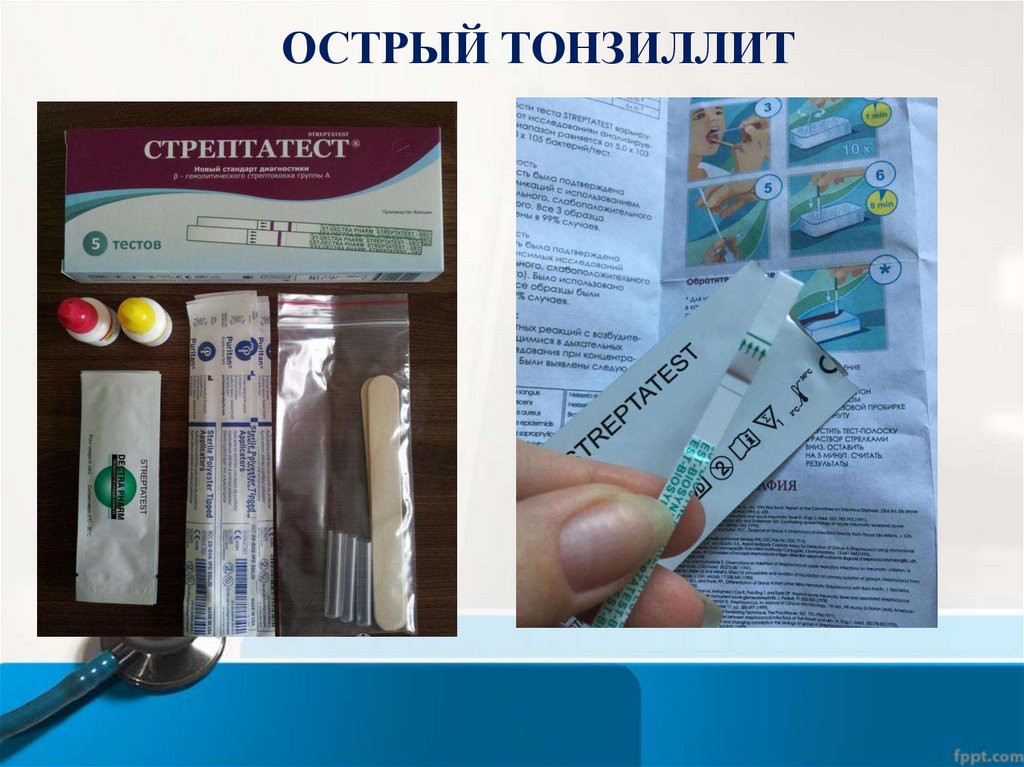
ОСТРЫЙ ТОНЗИЛЛИТДИАГНОСТИКА (БГСА-тонзиллит):
• экспресс-тест (например, Стрептатест) и/или посев из
зева на БГСА.
• на поздней стадии информативен анализ на АСЛО.
18.
ОСТРЫЙ ТОНЗИЛЛИТ19.
СТЕНОЗИРУЮЩИЙ ЛАРИНГИТ,СИНДРОМ КРУПА
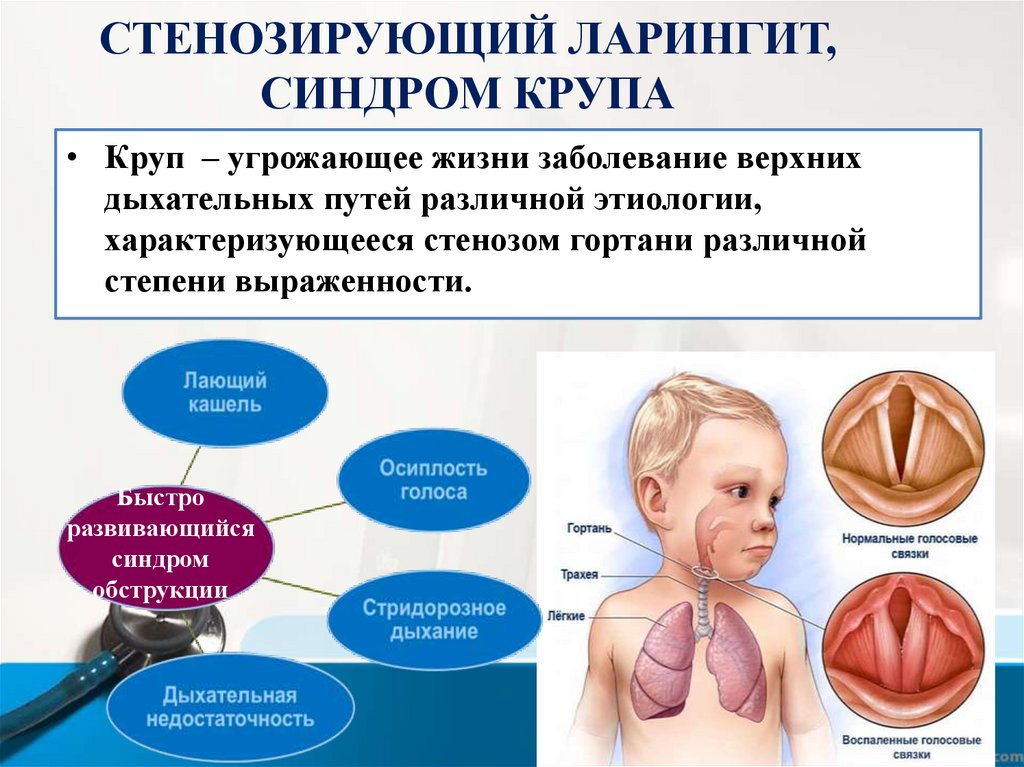
• Круп – угрожающее жизни заболевание верхних
дыхательных путей различной этиологии,
характеризующееся стенозом гортани различной
степени выраженности.
Быстро
развивающийся
синдром
обструкции
20.
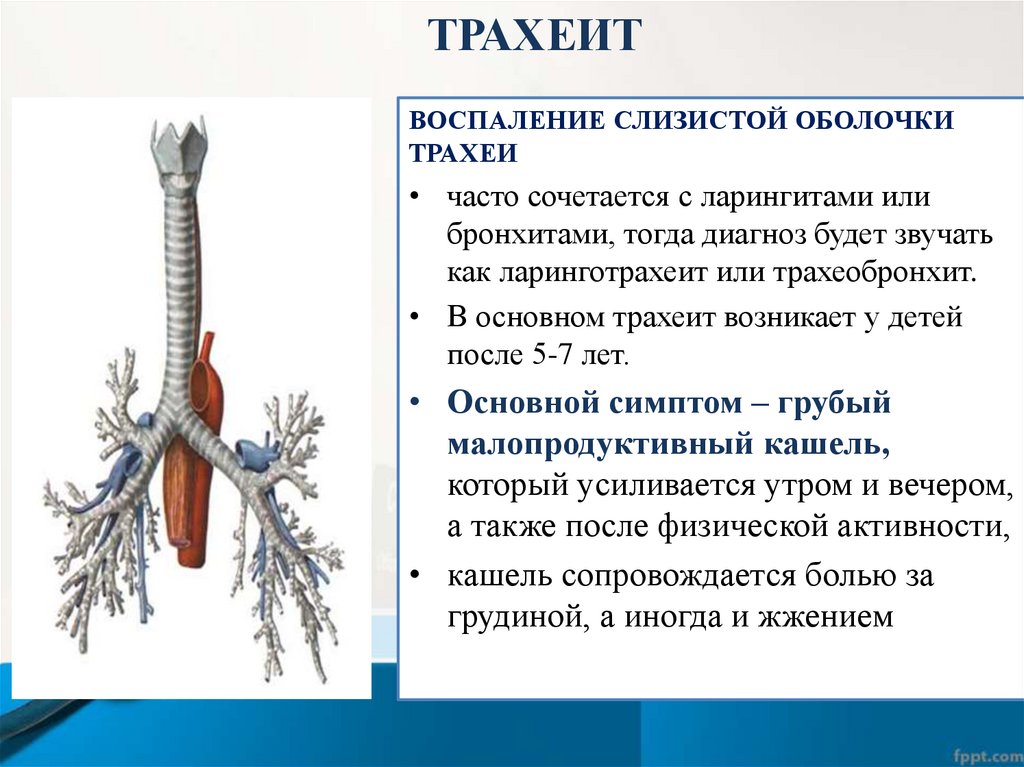
ТРАХЕИТВОСПАЛЕНИЕ СЛИЗИСТОЙ ОБОЛОЧКИ
ТРАХЕИ
• часто сочетается с ларингитами или
бронхитами, тогда диагноз будет звучать
как ларинготрахеит или трахеобронхит.
• В основном трахеит возникает у детей
после 5-7 лет.
• Основной симптом – грубый
малопродуктивный кашель,
который усиливается утром и вечером,
а также после физической активности,
• кашель сопровождается болью за
грудиной, а иногда и жжением
21.
ОСТРЫЙ БРОНХИТКлинические рекомендации РФ 2021 (Россия)
• Острое самоизлечивающееся воспаление слизистой
оболочки трахеобронхиального дерева, завершающееся
полным восстановлением функции.
• Возбудители бронхита отличаются в зависимости от
возраста ребенка: до года самые частые возбудители – РСвирус и вирусы парагриппа; 1–3 лет – все вирусы практически с
одинаковой вероятностью могут быть этиологическими
агентами
• РС-вирус чаще вызывает бронхиолит, особенно у детей до
двух лет; вирусы парагриппа – обструктивный бронхит, а для
вируса гриппа характерно развитие трахеобронхита
• Диагноз острого бронхита - клинический и основывается на
данных анамнеза и совокупности симптомов, включающих
кашель, рассеянные симметричные влажные и/или сухие
хрипы при аускультации легких при субфебрильной
лихорадке, отсутствии выраженной интоксикации.
22.
ОСТРЫЙ БРОНХИТ23.
ОБСТРУКТИВНЫЙ БРОНХИТ• Сопровождается сужением и/или закупоркой
дыхательных путей за счет отека слизистой оболочки,
гиперсекреции и бронхоспазма.
• Чаще всего возникает в раннем и грудном возрастах.
• Шумное свистящее дыхание с удлинённым выдохом,
слышное на расстоянии (дистанционные хрипы),
тахипноэ, смешанная или экспираторная одышка; в
дыхании может участвовать вспомогательная
мускулатура; грудная клетка вздута, втягиваются её
уступчивые места.
• Перкуторный звук коробочный.
• При аускультации выявляют большое количество
рассеянных влажных средне- и крупнопузырчатых,
сухих свистящих хрипов.
24.
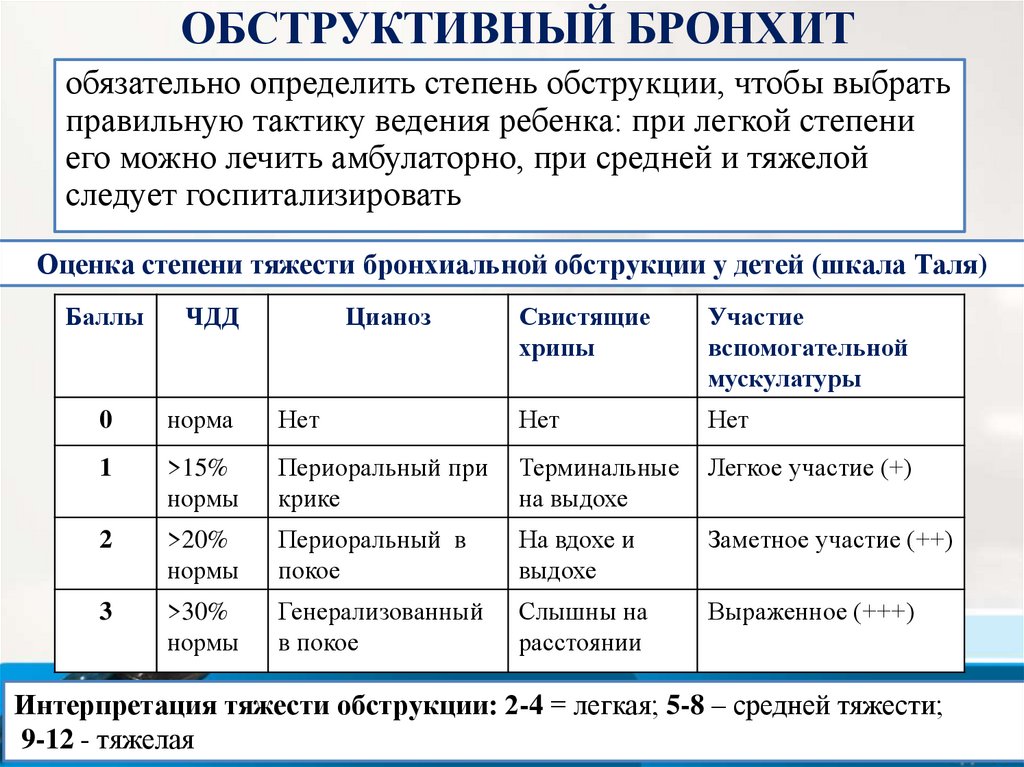
ОБСТРУКТИВНЫЙ БРОНХИТобязательно определить степень обструкции, чтобы выбрать
правильную тактику ведения ребенка: при легкой степени
его можно лечить амбулаторно, при средней и тяжелой
следует госпитализировать
Оценка степени тяжести бронхиальной обструкции у детей (шкала Таля)
Баллы
ЧДД
0
норма
1
Цианоз
Свистящие
хрипы
Участие
вспомогательной
мускулатуры
Нет
Нет
Нет
>15%
нормы
Периоральный при
крике
Терминальные
на выдохе
Легкое участие (+)
2
>20%
нормы
Периоральный в
покое
На вдохе и
выдохе
Заметное участие (++)
3
>30%
нормы
Генерализованный
в покое
Слышны на
расстоянии
Выраженное (+++)
Интерпретация тяжести обструкции: 2-4 = легкая; 5-8 – средней тяжести;
9-12 - тяжелая
25.
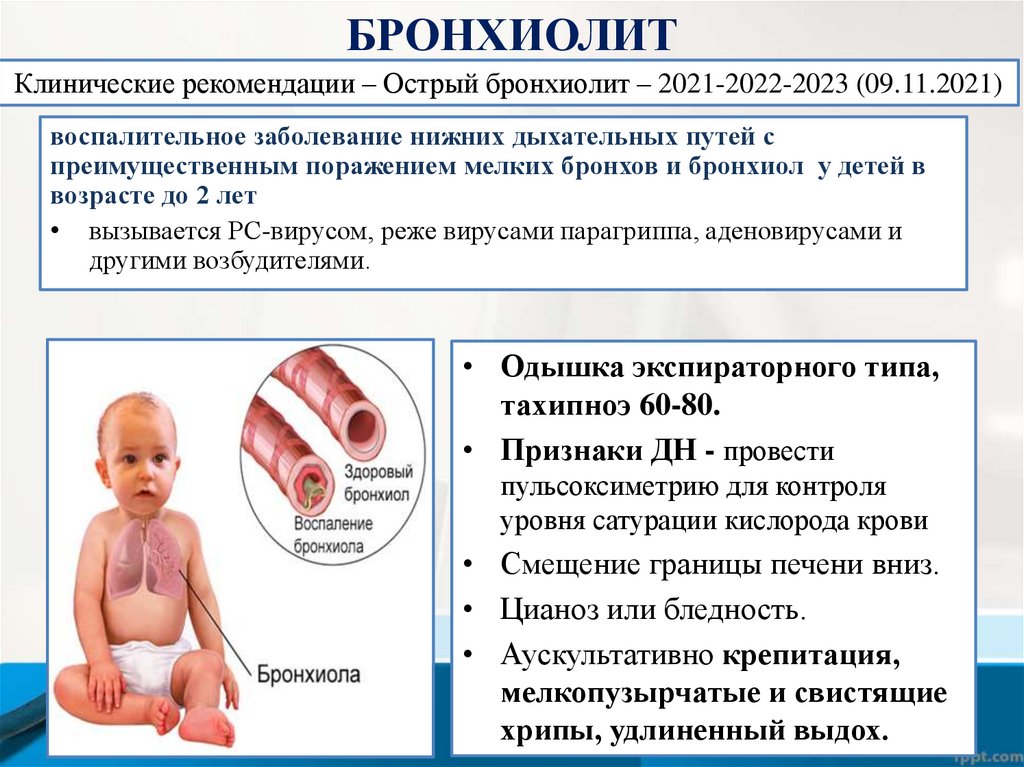
БРОНХИОЛИТКлинические рекомендации – Острый бронхиолит – 2021-2022-2023 (09.11.2021)
воспалительное заболевание нижних дыхательных путей с
преимущественным поражением мелких бронхов и бронхиол у детей в
возрасте до 2 лет
• вызывается РС-вирусом, реже вирусами парагриппа, аденовирусами и
другими возбудителями.
• Одышка экспираторного типа,
тахипноэ 60-80.
• Признаки ДН - провести
пульсоксиметрию для контроля
уровня сатурации кислорода крови
• Смещение границы печени вниз.
• Цианоз или бледность.
• Аускультативно крепитация,
мелкопузырчатые и свистящие
хрипы, удлиненный выдох.
26.
Главное о бронхитах1. Бронхит чаще всего вызывают вирусы гриппа и
парагриппа, адено-, корона-, рино-, метапневмо-, бока- и
респираторно-синцитиальный (РС) вирусы, вирусы
ECHO- и Коксаки
2. Пик заболеваемости – первые три года жизни ребенка.
Только в 10% случаев бронхит имеет бактериальную
природу
3. Выполнять рутинно общий анализ крови и
рентгенологическое исследование органов грудной
клетки при бронхите не нужно, для диагностики
достаточно клинических данных
4. Назначать антибиотики при любом бронхите не имеет
смысла, они не только неэффективны, но и повышают
риск развития антибиотикорезистентности
27.
ПРИМЕРЫ ФОРМУЛИРОВКИ ДИАГНОЗОВДиагноз бронхита – клинический
• J06.9 – ОРВИ, острый ринофарингит, легкое
течение
• J03.0 – острый стрептококковый тонзиллит,
средне-тяжелое течение
• J05. – острый обструктивный ларингит,
средне-тяжелое течение, стеноз I степени
• J20.9 – острый бронхит, легкое течение ДН0
28.
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ- острое инфекционное заболевание легочной
паренхимы, диагностируемое по синдрому
дыхательных расстройств и/или физикальным
данным, а также инфильтративным изменениям на
рентгенограмме.
• Основная масса пневмоний (до 80-85%), имеет
бактериальную этиологию, развивается на фоне ОРВИ.
• Основные возбудители:
– Пневмококк (до 5 лет 70-85% случае)
– Гемофильная палочка
– «Атипичные» возбудители - М. pneumoniae и C.
Pneumoniae (старше 5 лет и подростки)
– Дети до 6 мес. – Грамм(-) флора, стафилококки.
29.
КЛАССИФИКАЦИЯВнебольничные (домашние) пневмонии
по рентгеновской картине:
• очаговые, очагово-сливные, долевые, сегментарные,
интерстициальные.
По тяжести:
• очень тяжелые пневмонии (при наличии угрожающих жизни
симптомов), тяжелые (в основном, осложненные) и нетяжелые
(неосложненные) пневмонии, имеющие средне-тяжелое и
легкое течение.
Осложнения:
• легочная деструкция (абсцесс, буллы),
• плеврит,
• пневмоторакс, пиопневмоторакс,
• инфекционно-токсический шок.
30.
КЛАССИФИКАЦИЯНеосложненная пневмония - при наличии одышки в отсутствие
обструктивного синдрома:
• ≥60 в 1 мин у детей до 2 мес;
• ≥50 в 1 мин - от 2 мес до 1 года;
• ≥40 в 1 мин - от 1 г. до 5 лет
• и/или классических физикальных симптомов – укорочения
перкуторного звука, ослабленного или бронхиального дыхания,
крепитации или мелкопузырчатых хрипов над участком легких.
ОТСУТСТВИЕ ОДЫШКИ НЕ ИСКЛЮЧАЕТ ПНЕВМОНИИ!
• Анализ крови не является диагностическим для пневмонии,
но помогает дифференцировать типичные пневмонии
(лейкоцитоз выше 15х10⁹ у 60% больных) от атипичных
(96% ниже 15х10⁹); СРБ (выше 30 мг/л) и особенно
прокальцитонин - ПКТ (96% выше 2 нг/мл при типичных
и 05 – при атипичных).
31.
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ• Рентгенограмму органов грудной клетки, общий и
биохимический анализы крови необходимо
назначить при подозрении на пневмонию:
— высокая лихорадка;
— симптомы интоксикации (вялость, снижение
аппетита);
— при аускультации: ослабление дыхания с одной
стороны, бронхиальное дыхание, локальные
мелкопузырчатые хрипы или асимметрия
аускультативных данных.
32.
РЕНТГЕНОВСКОЕ ИССЛЕДОВАНИЕ• При гладком течении повторная рентгенограмма не
нужна
33.
СИНДРОМЫ В ПУЛЬМОНОЛОГИИБронхиальной обструкции
Уплотнения легочной ткани
Повышенной воздушности легочной ткани
Ателектаза
Гидроторакс (скопления жидкости в плевральной полости)
Пневматоракс (скопления воздуха в плевральной полости)
Дыхательной недостаточности
34.
ПРИМЕРЫ ФОРМУЛИРОВКИДИАГНОЗОВ
• J18.1 – острая внебольничная правосторонняя
нижнедолевая пневмония, легкое течение, ДН0
• J18.0 – острая внебольничная двусторонняя
бронхопневмония неуточненная, средне-тяжелое
течение, ДН1-2
35.
БРОНХИАЛЬНАЯ АСТМАКлинические рекомендации – Бронхиальная астма –
2021-2022-2023
(23.06.2021) – Утверждены Минздравом РФ
В РФ, по данным проведенного эпидемиологического
исследования, распространенность БА среди взрослых
составляет 6,9%, а среди детей и подростков – около 10%
БА у детей – заболевание, в основе которого лежит хроническое
аллергическое воспаление бронхов, сопровождающееся их
гиперреактивностью
и
характеризующееся
периодически
возникающими приступами затрудненного дыхания или удушья в
результате
распространенной
бронхиальной
обструкции,
обусловленной
•бронхоконстрикцией,
•гиперсекрецией слизи,
•отеком стенки бронхов.
36.
Бронхиальная астма (БА)• - гетерогенное заболевание, характеризующееся
хроническим воспалением дыхательных путей,
наличием респираторных симптомов (свистящие
хрипы, одышка, заложенность в груди и кашель),
которые варьируют по времени и интенсивности, и
проявляются вместе с вариабельной обструкцией
дыхательных путей
37.
Факторы, влияющие на развитие ипроявления БА
• ВНУТРЕННИЕ ФАКТОРЫ
Генетическая предрасположенность к атопии и бронхиальной
гиперреактивности
Пол (в детском возрасте БА чаще развивается у мальчиков; в подростковом
и взрослом – у женщин)
Ожирение
ФАКТОРЫ ОКРУЖАЮЩЕЙ СРЕДЫ
Аллергены: клещи домашней пыли, аллергены домашних животных,
аллергены тараканов, грибковые аллергены, пыльца растений, грибковые
аллергены
Инфекционные агенты (преимущественно вирусные)
Аэрополлютанты: озон, диоксиды серы и азота, продукты сгорания
дизельного топлива, табачный дым (активное и пассивное курение)
Диета: увеличенное поступление омега-6 полиненасыщенной жирной
кислоты и сниженное – антиоксидантов (в виде фруктов и овощей) и омега-3
полиненасыщенной жирной кислоты (в составе жирных сортов рыбы)
38.
39.
ОСОБЕННОСТИ БА У ДЕТЕЙ РАННЕГОВОЗРАСТА (0-2 года)
В силу анатомо-физиологических особенностей детского возраста
(узость просвета бронхов, обильное кровоснабжение) приступ БА
сопровождается выраженным отеком и гиперсекрецией с
преобладанием экссудативного компонента над бронхоспазмом
Одышка смешанного характера с затрудненным выдохом
В легких обилие влажных хрипов (влажная астма)
Начальные проявления БА часто протекают на фоне ОРВИ в виде
бронхообструктивного синдрома
Для детей от 0 до 2 лет с БА характерна наследственная
отягощенность по аллергическим заболеваниям (особенно по
материнской линии), высокая распространенность
аллергических проявлений со стороны кожных покровов и
аллергических реакций на пищевые продукты и ЛС,
отчетливый эффект бронхолитической терапии.
40.
ОСОБЕННОСТИ БА У ДЕТЕЙ 2-5 лет• Ключевой критерий диагностики БА в этом
возрасте - персистирование симптомов на протяжении
последнего года, за исключением случаев только
пыльцевой сенсибилизации
• Наиболее частые триггеры – респираторные
вирусы, аллергены (клещи домашней пыли,
эпидермальные аллергены, пыльца аллергенных
растений, пищевые), а также физическая нагрузка.
41.
ДИАГНОСТИКА БРОНХИАЛЬНОЙ АСТМЫ1. Сбор аллергологического анамнеза (отягощенный
семейный анамнез по АЗ, наличие у ребенка АД, АР)
2. Клиника - наличие следующих симптомов:
кашель, усиливающийся преимущественно в ночное
время;
рецидивирующие свистящие хрипы;
повторные эпизоды свистящего дыхания;
рецидивирующее чувство стеснения в грудной клетке;
Появление или усиление симптомов:
в ночное время;
при воздействии специфических (аллергенов) или
неспецифических триггеров.
42.
Физикальное обследование• свистящие хрипы, которые выслушиваются только во время
форсированного выдоха; удлинение выдоха, перкуторно коробочный оттенок звука
Лабораторные диагностические исследования у детей
клинический анализ крови
уровень общего иммуноглобулина E в крови
накожные исследования на аллергены
43.
Неинвазивный биомаркер FeNO при БАИзмерение оксида азота в выдыхаемом воздухе — специальный тест
диагностики бронхиальной астмы и контроля ее лечения. Программа Экспресс
диагностики БА состоит из теста измеряющего оксид азота в выдыхаемом
воздухе. Позволяет почти мгновенно выявить или исключить аллергическое
(атопическое) воспаление в бронхах, лежащее в основе бронхиальной астмы..
Портативный анализатор окиси
азота (NO) в выдыхаемом воздухе
предназначен для высоко
специфичных измерений
монооксида азота в выдыхаемом
воздухе (FeNO),
44.
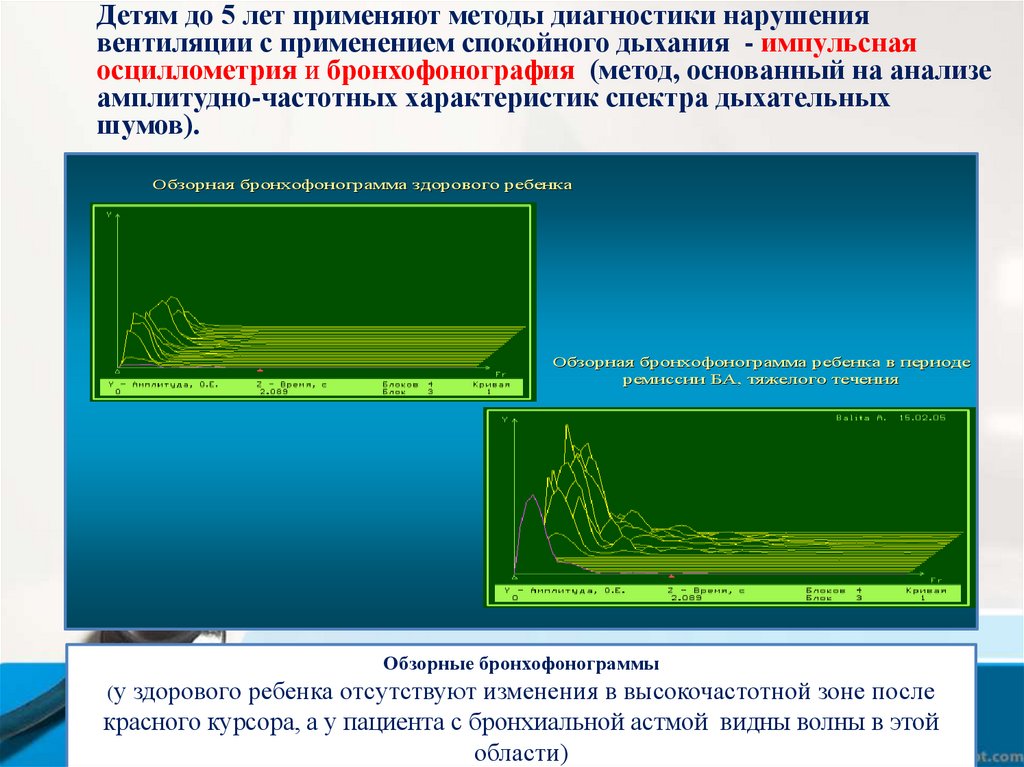
Детям до 5 лет применяют методы диагностики нарушениявентиляции с применением спокойного дыхания - импульсная
осциллометрия и бронхофонография (метод, основанный на анализе
амплитудно-частотных характеристик спектра дыхательных
шумов).
Обзорная бронхофонограмма здорового ребенка
Обзорная бронхофонограмма ребенка в периоде
ремиссии БА,
БА, тяжелого течения
Обзорные бронхофонограммы
(у здорового ребенка отсутствуют изменения в высокочастотной зоне после
красного курсора, а у пациента с бронхиальной астмой видны волны в этой
области)
45.
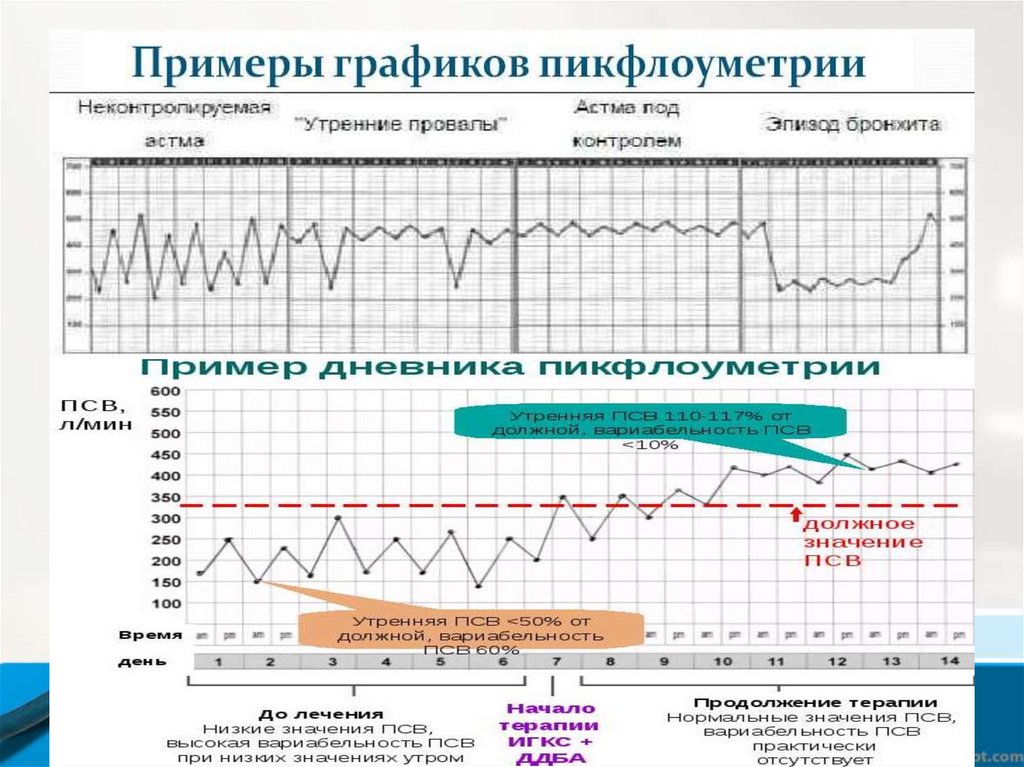
ПикфлоуриметрияПроводится для ежедневного мониторинга
течения БА. Измеряется ПСВ утром (наиболее
низкие значения) и перед сном (более высокие
значения).
В
норме
дневной
разброс
показателей составляет не более 20%.
46.
47.
Тяжесть течения у пациентов с впервые выявленнойБА классифицируется на основании клинической
картины
ЛЕГКАЯ
ИНТЕРМИТИРУЮЩАЯ БА
ЛЕГКАЯ
ПЕРСИСТИРУЮЩАЯ БА
Симптомы реже 1 раза в
неделю;
Короткие обострения;
Ночные симптомы реже 2 раз
в месяц;
ОФВ1 или ПСВ >= 80% от
нормы;
Вариабельность показателей
ОФВ1 или ПСВ < 20%
Симптомы чаще 1 раз в
неделю, но реже 1 раза в
день;
Обострения могут влиять на
физическую активность и
сон;
Ночные симптомы чаще 2
раз в месяц;
ОФВ1 или ПСВ >= 80% от
нормы;
Вариабельность показателей
ОФВ1 или ПСВ 20-30%
48.
ТЯЖЕСТЬ ТЕЧЕНИЯ БАСРЕДНЕ ТЯЖЕЛАЯ
ПЕРСИСТИРУЮЩАЯ БА
ТЯЖЕЛАЯ
ПЕРСИСТИРУЮЩАЯ БА
Симптомы ежедневно;
Обострения могут влиять на
физическую активность и
сон;
Ночные симптомы чаще 1
раза в неделю;
Ежедневный прием ингаляционных 2-агонистов
короткого действия;
ОФВ1 или ПСВ 60% - 80%
от нормы;
Вариабельность показателей
ОФВ1 или ПСВ > 30%
Симптомы возникают
ежедневно;
Частые обострения;
Частые ночные симптомы;
Ограничение физической
активности из-за симптомов
астмы;
ОФВ1 или ПСВ <= 60% от
нормы;
Вариабельность показателей
ОФВ1 или ПСВ > 30%
49.
ТЯЖЕСТЬ ТЕЧЕНИЯ БАСРЕДНЕ ТЯЖЕЛАЯ
ПЕРСИСТИРУЮЩАЯ БА
ТЯЖЕЛАЯ
ПЕРСИСТИРУЮЩАЯ БА
Симптомы ежедневно;
Обострения могут влиять на
физическую активность и
сон;
Ночные симптомы чаще 1
раза в неделю;
Ежедневный прием ингаляционных 2-агонистов
короткого действия;
ОФВ1 или ПСВ 60% - 80%
от нормы;
Вариабельность показателей
ОФВ1 или ПСВ > 30%
Симптомы возникают
ежедневно;
Частые обострения;
Частые ночные симптомы;
Ограничение физической
активности из-за симптомов
астмы;
ОФВ1 или ПСВ <= 60% от
нормы;
Вариабельность показателей
ОФВ1 или ПСВ > 30%
50.
ЗаключениеЗаболеваемость болезней органов дыхания у детей в возрасте от 0-14
лет в 2022 году увеличилась на 3,8%
• частые ОРЗ у детей младшего дошкольного возраста оказывают
негативное воздействие на его физическое и психомоторное
развитие:
- низкие показатели развития памяти
- формируются психологические комплексы, прежде всего –
комплекс неполноценности, ощущение неуверенности в себе.
• социальноая дезадаптации (ребенок может избегать
сверстников, быть замкнутым, грубым, раздражительным или
уверенным в своей исключительности и считать, что все окружающие
дети и взрослые обязаны «носить его на руках», считает возможным
манипулировать родителями и всеми, кто рядом
































 Медицина
Медицина








