Похожие презентации:
Клинические и лабораторные методы обследования при ревматических заболеваниях
1.
Первый МГМУ им. И.М. СеченоваКлиника им. Е.М. Тареева
Клинические и лабораторные
методы обследования при
ревматических заболеваниях
Ассистент кафедры внутренних, профессиональных
болезней и ревматологии ИКМ
Литвинова Мария Александровна
Москва, 2023 г
2.
План обследования больного в ревматологииI Субъективное обследование
Выяснение жалоб
Анамнез болезни
Анамнез жизни
Дополнительный расспрос о состоянии функций организма больного
Первое суждение о диагнозе
II Объективное обследование
Осмотр
Пальпация
Перкуссия
Аускультация
Предварительный диагноз
План дифференциальной диагностики
Лабораторные и инструментальные методы исследования
Окончательный диагноз
3.
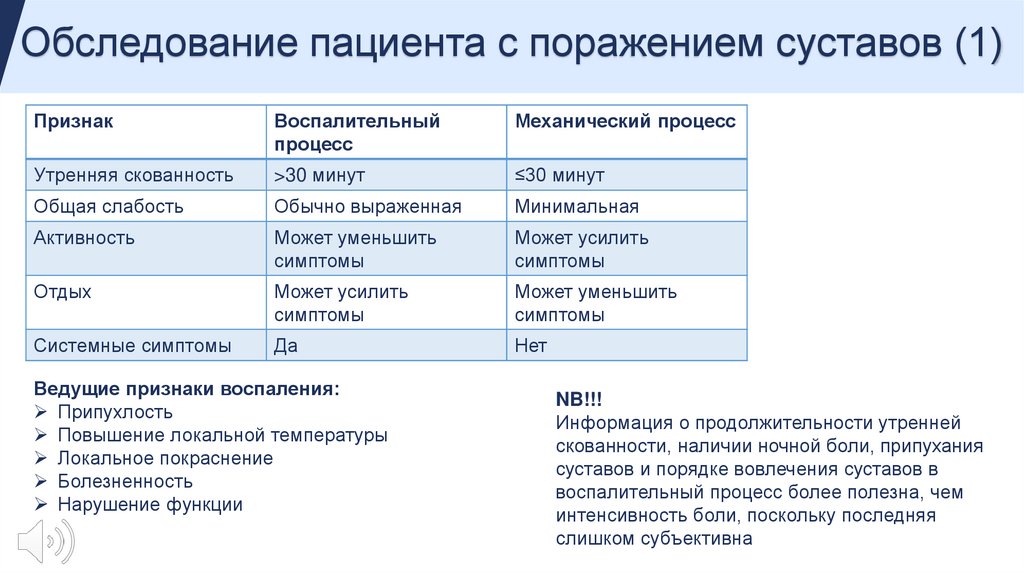
Обследование пациента с поражением суставов (1)Признак
Воспалительный
процесс
Механический процесс
Утренняя скованность
>30 минут
≤30 минут
Общая слабость
Обычно выраженная
Минимальная
Активность
Может уменьшить
симптомы
Может усилить
симптомы
Отдых
Может усилить
симптомы
Может уменьшить
симптомы
Системные симптомы
Да
Нет
Ведущие признаки воспаления:
Припухлость
Повышение локальной температуры
Локальное покраснение
Болезненность
Нарушение функции
NB!!!
Информация о продолжительности утренней
скованности, наличии ночной боли, припухания
суставов и порядке вовлечения суставов в
воспалительный процесс более полезна, чем
интенсивность боли, поскольку последняя
слишком субъективна
4.
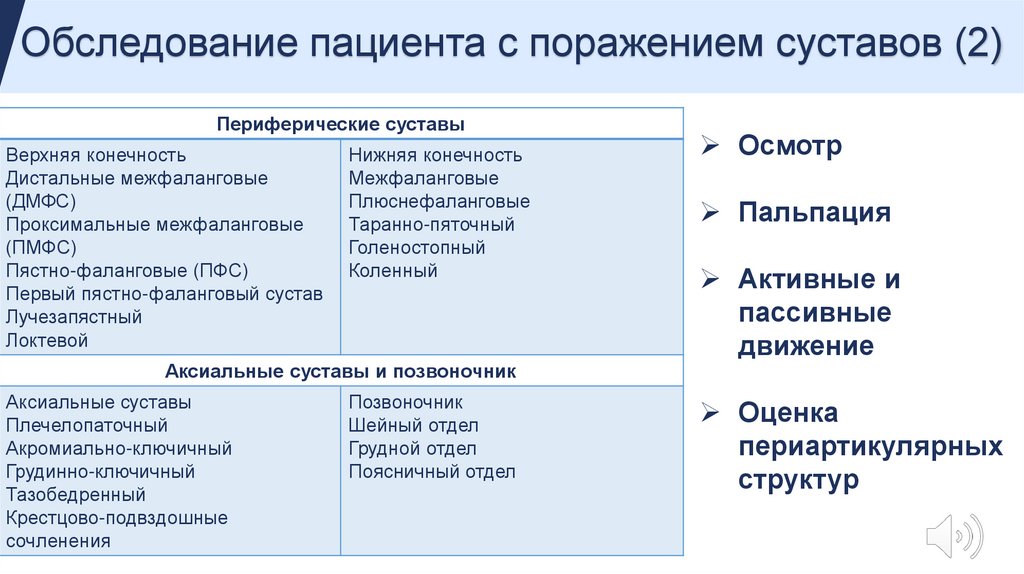
Обследование пациента с поражением суставов (2)Периферические суставы
Верхняя конечность
Дистальные межфаланговые
(ДМФС)
Проксимальные межфаланговые
(ПМФС)
Пястно-фаланговые (ПФС)
Первый пястно-фаланговый сустав
Лучезапястный
Локтевой
Нижняя конечность
Межфаланговые
Плюснефаланговые
Таранно-пяточный
Голеностопный
Коленный
Аксиальные суставы и позвоночник
Аксиальные суставы
Плечелопаточный
Акромиально-ключичный
Грудинно-ключичный
Тазобедренный
Крестцово-подвздошные
сочленения
Позвоночник
Шейный отдел
Грудной отдел
Поясничный отдел
Осмотр
Пальпация
Активные и
пассивные
движение
Оценка
периартикулярных
структур
5.
Заболевания, проявляющиеся моноартритомСептический артрит:
Бактериальный
Микобактериальный
Лайм-боррелиоз
Грибковый
Болезни депонирования
кристаллов:
Подагра
Болезнь депонирования
пирофосфата кальция
Болезнь отложения
гидроксиапатита
Болезнь отложения кальция
оксалата
Травмы:
Перелом
Травмы вспомогательного
внутрисуставного аппарата (связки,
мениски)
Гемартроз
Другие заболевания:
Остеоартрит
Ювенильный идиопатический
артрит
Коагулопатии
Аваскулярный некроз головки
кости
Синовит, вызванный
инородными телами
Пигментный виллонодулярный
синовит
Палиндромный ревматизм
NB!!!
Некоторые
полиартикулярные
заболевания могут
дебютировать
моноартикулярным
поражением, например:
РА
РеА
ПсА
И другие
6.
Заболевания, проявляющиеся полиартритомЗаболевания с острым полиартикулярным синдромом
Заболевания с хроническим полиартикулярным синдромом
Инфекции
Другие воспалительные
состояния
Ревматоидный артрит
Остеоартрит
Гонококковая
Ревматоидный артрит
Системная красная волчанка
Гемохроматоз
Менингококковая
Полиартикулярный и
системный ЮИА
Полиартикулярная подагра
Синдром гипермобильности
Лайм-боррелиоз
Саркоидный артрит
Ювенильный идиопатический
артрит
Острая ревматическая
лихорадка
Системная красная
волчанка
Системный склероз
Инфекционный эндокардит
Реактивный артрит
Псориатический артрит
Вирусные артриты
(особенно корь, гепатит В и
С, парвовирус, вирус
Эпштейна-Барр, ВИЧ)
Псориатический артрит
Системный васкулит
Полиартикулярная
подагра
Реактивный артрит
Энтеропатический артрит
Саркоидный артрит
7.
Дополнительные методы обследования при суставном синдромеПри моноартикулярном поражении:
Анализ синовиальной жидкости (дифдиагностика инфекций, микрокристаллических артритов,
гемартроза, воспалительных артропатий)
Рентгенография сустава (диагностика перелома, остеонекроза, остеоартрита, опухолевого процесса в
костях, хондрокальциноза)
Стандартные лабораторные тесты:
- ОАК с лейкоцитарной формулой, СОЭ, СРБ (подтверждение/исключение системного воспалительного
ответа)
- прокальцитониновый тест (дифдиагностика системного воспаления и инфекции)
- мочевая кислота
УЗИ сустава и периартикулярных структур
МРТ сустава
При полиартикулярном поражении в дополнение к вышеперечисленным:
Иммунологические исследования: АНФ, РФ, АЦЦП, HLA-B27
8.
Кожные проявления ревматологических заболеваний (1)Патогномоничные
- фиксированная эритема по типу «бабочки» при СКВ
- папулы Готтрона при ДМ
Не являются специфичными, могут встречаться при разных ИВРЗ
- синдром Рейно
- кожный язвы
- подкожные узлы
Могут быть симптомами как ИВРЗ, так и других заболеваний
- узловатая эритема
- пурпура
Фото из архива клиники
им. Е.М. Тареева
9.
Кожные проявления ревматологических заболеваний (2)Слизисто-кожные поражения при СКВ
1. «Бабочка» – острое светочувствительное кожное поражение при СКВ, свидетельствующее об
активности системного заболевания, распространяется на щеки и соединяется в области носа, не
затрагивая носогубный треугольник. Может быть плоским или с приподнятыми папулами и/или
бляшками. Заживает без рубцевания
2. Острая кожная волчанка – макулопапулезная сыпь на открытых участках кожи, обусловленная
фоточувствительностью, по характеристикам похожая на «бабочку».
3. Подострая кожная волчанка – возвышающиеся эритемные очаги, обычно связаны с экспозицией
солнечных лучей, часто ассоциированы с антителами к Ro/SS-A. Высыпания локализуются на груди,
спине и наружных поверхностях верхних конечностей. Поражения симметричны, не фиксированы,
могут быть кольцевидными, серповидными или напоминать псориаз с центральными чешуйками.
Заживают обычно без рубцевания, но могут оставлять участки депигментации
4. Дискоидная красная волчанка – может начинаться в виде эритемных папул или бляшек с
последующим увеличением размеров, хронизацией и изменением формы, с истончением эпителия и
атрофией в центре. После заживления оставляют рубцы, участки алопеции, депигментации
5. Язвы во рту и носовой полости – в типичном случае поражение локализуется на твердом небе или
нижней части носовой перегородки и могут быть безболезненными
10.
Кожные проявления ревматологических заболеваний (3)Кожные проявления дерматомиозита:
Гелиотропная сыпь – от фиолетового до эритематозного цвета, поражающая веки, скуловую область,
лоб и носогубные складки
Папулы Готтрона – плоские или возвышающиеся очаги от фиолетового до эритематозного цвета на
дорсальной поверхности плюснефаланговых и межфаланговых суставов (над костяжками пальцев).
Могут также появляться на разгибательных поверхностях запястий, локтей, коленей
V-образная сыпь – сливная эритематозная сыпь на передней поверхности груди и шеи
Сыпь в виде шали – эритематозная сыпь в области надплечий и проксимальных отделов верхних
конечностей
Симптом кобуры – эритематозная сыпь на латеральных поверхностях проксимальных отделов бедер
«Рука механика» – появление трещин кожи в области подушечек пальцев, особенно по лучевой
поверхности указательного пальца. Ассоциируется с обнаружением антисинтетазных антител
Патология ногтевого ложа – околоногтевая эритема, разрастание кутикулы, дилатированные
капиллярные петли
Подкожные кальцификаты – наблюдаются при ювенильной форме ДМ
11.
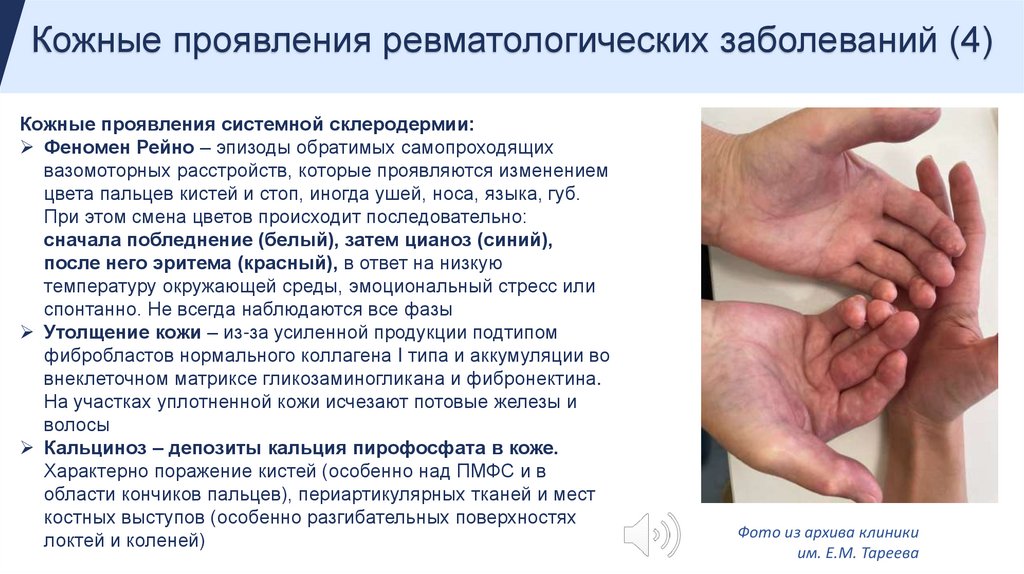
Кожные проявления ревматологических заболеваний (4)Кожные проявления системной склеродермии:
Феномен Рейно – эпизоды обратимых самопроходящих
вазомоторных расстройств, которые проявляются изменением
цвета пальцев кистей и стоп, иногда ушей, носа, языка, губ.
При этом смена цветов происходит последовательно:
сначала побледнение (белый), затем цианоз (синий),
после него эритема (красный), в ответ на низкую
температуру окружающей среды, эмоциональный стресс или
спонтанно. Не всегда наблюдаются все фазы
Утолщение кожи – из-за усиленной продукции подтипом
фибробластов нормального коллагена I типа и аккумуляции во
внеклеточном матриксе гликозаминогликана и фибронектина.
На участках уплотненной кожи исчезают потовые железы и
волосы
Кальциноз – депозиты кальция пирофосфата в коже.
Характерно поражение кистей (особенно над ПМФС и в
области кончиков пальцев), периартикулярных тканей и мест
костных выступов (особенно разгибательных поверхностях
локтей и коленей)
Фото из архива клиники
им. Е.М. Тареева
12.
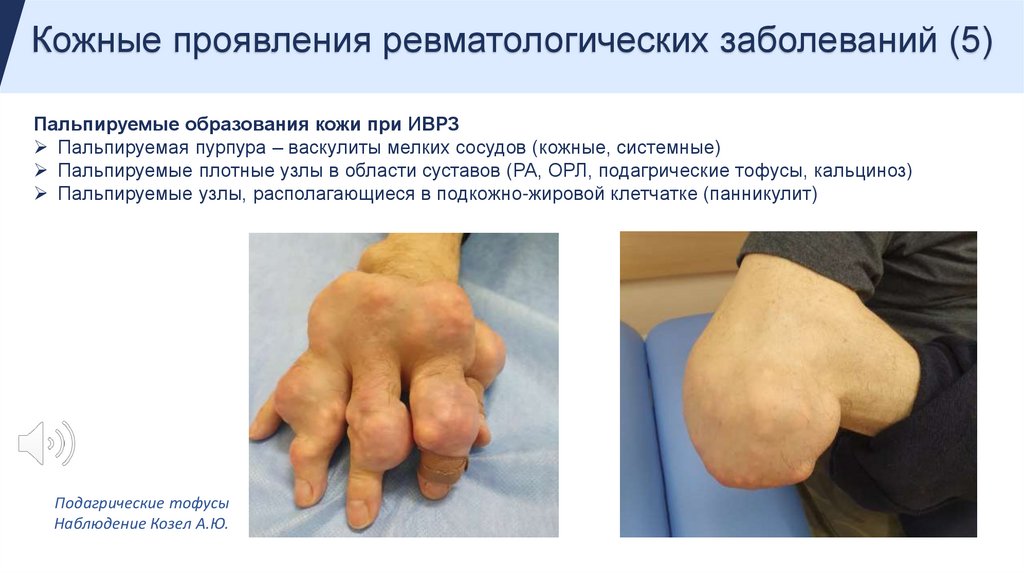
Кожные проявления ревматологических заболеваний (5)Пальпируемые образования кожи при ИВРЗ
Пальпируемая пурпура – васкулиты мелких сосудов (кожные, системные)
Пальпируемые плотные узлы в области суставов (РА, ОРЛ, подагрические тофусы, кальциноз)
Пальпируемые узлы, располагающиеся в подкожно-жировой клетчатке (панникулит)
Подагрические тофусы
Наблюдение Козел А.Ю.
13.
Обследование пациента сподозрением на спондилоартрит
Анамнестические данные:
Семейный анамнез
Перенесенные кишечные/ мочеполовые инфекции
Симптомы ВЗК
Увеиты, дактилиты в анамнезе
Физикально:
Суставной счет (44 сустава)
Позвоночные индексы:
• Расстояние от козелка до стены
• Ротация в шейном отделе позвоночника
• Боковое сгибание в поясничном отделе позвоночника
• Сгибание в поясничном отделе позвоночника (модифицированный тест Шобера)
• Максимальное расстояние между медиальными лодыжками
С подсчетом индекса BASMI
Оценка экскурсии грудной клетки
Оценка энтезисов с подсчетом индекса MASES
Физикальное исследование КПС (пальпация в проекции КПС и определение симптома Кушелевского)
Оценка кожных покровов и ногтей (псориаз?)
14.
Обследование пациента с подозрением насистемное заболевание соединительной ткани
Анамнестические данные:
Семейный анамнез ИВРЗ
Фотосенсебилизация
Лихорадка
Феномен Рейно
Физикально:
Патогномоничные кожные проявления
При подозрении на СКВ - осмотр слизистых (энантема, язвы), волосистой части головы, капилляриты
При подозрении на ССД - кожный счет (17 областей), телеангиоэктазии, дигитальные рубчики, язвочки
При подозрении на СШ - осмотр ротовой полости (сухость слизистых? есть ли свободная слюна?
пришеечный кариес?), осмотр и пальпация слюнных желез
При подозрении на ДМ/ПМ – оценка мышечной силы в баллах посредством мануального мышечного
тестирования
При подозрении на СВ - пальпируемая пурпура, язвы кожи и слизистых
15.
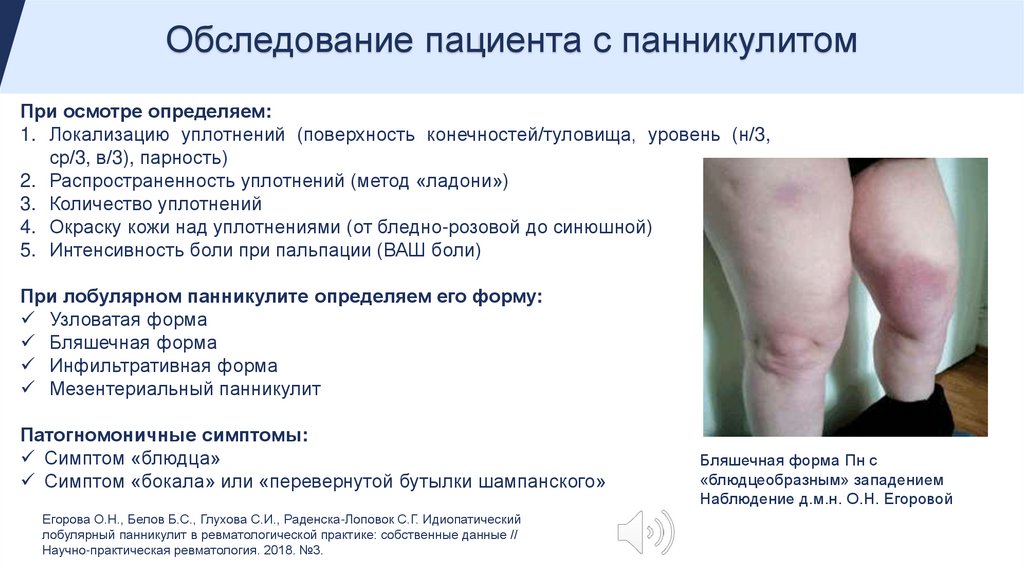
Обследование пациента с панникулитомПри осмотре определяем:
1. Локализацию уплотнений (поверхность конечностей/туловища, уровень (н/3,
ср/3, в/3), парность)
2. Распространенность уплотнений (метод «ладони»)
3. Количество уплотнений
4. Окраску кожи над уплотнениями (от бледно-розовой до синюшной)
5. Интенсивность боли при пальпации (ВАШ боли)
При лобулярном панникулите определяем его форму:
Узловатая форма
Бляшечная форма
Инфильтративная форма
Мезентериальный панникулит
Патогномоничные симптомы:
Симптом «блюдца»
Симптом «бокала» или «перевернутой бутылки шампанского»
Егорова О.Н., Белов Б.С., Глухова С.И., Раденска-Лоповок С.Г. Идиопатический
лобулярный панникулит в ревматологической практике: собственные данные //
Научно-практическая ревматология. 2018. №3.
Бляшечная форма Пн с
«блюдцеобразным» западением
Наблюдение д.м.н. О.Н. Егоровой
16.
Цели лабораторной диагностикиСкрининг РЗ
Дифференциальный диагноз
Подтверждение заболевания
Прогнозирование течения заболевания и
ответа на терапию
Мониторинг проводимой терапии
17.
Скрининг на наличие воспаления (1)СОЭ
- наименее специфичный метод, так как на величину показателя влияет
множество переменных
- может оставаться высокой после окончания воспаления (снижается
примерно на 50% за неделю)
- при гипергаммаглобулинемии постоянно сохраняется высокой
СРБ
- специфичный острофазовый реактант, продуцируемый печенью в ответ на
ИЛ-6 и другие цитокины
- повышение его уровня происходит в течение 4 ч после повреждения, пик
наблюдается через 24-72 ч, при отсутствии воспалительного стимула его
концентрация быстро падает (период полужизни примерно 18 ч)
Электрофорез белков сыворотки крови
- прямое качественное измерение острофазового ответа
18.
Скрининг на наличие воспаления (2)Чрезмерно высокая СОЭ (>100 мм/ч):
Бактериальная инфекция (35%);
Заболевания соединительной ткани: гигантоклеточный артериит, ревматическая
полимиалгия, СКВ, системные васкулиты (25%);
Злокачественные новообразования: лимфомы, миелома, другие (15%);
Другие причины (25%).
Существенно сниженная СОЭ (0 мм/ч)
Афибриногенемия/ дисфибриногенемия;
Агаммаглобулинемия;
Выраженная полицетемия (гематокрит >65%);
Повышенная вязкость плазмы.
При повышении СРБ необходимо исключить:
Бактериальную инфекцию;
Системный васкулит;
Атаку микрокристаллического артрита с полиартикулярным поражением;
Злокачественное новообразование с распространенными метастазами.
19.
Клиническое значение маркеров воспаленияСОЭ
Ускорение СОЭ служит лабораторным классификационным критерием для некоторых РЗ:
Любое повышение СОЭ – РА
Повышение СОЭ>50 мм/ч - ГКА
Повышение СОЭ>35 мм/ч - РП
СОЭ учитывается при подсчете индексов активности заболеваний (SDAI PMR при ГКА, РП;
DAS при РА)
СРБ
Повышение СРБ служит лабораторным классификационным критерием РА и аксСпА (ASAS)
СРБ учитывается для оценки активности заболевания (индексы активности DAS 28-СРБ,
SDAI, ASDAS)
Базальный уровень СРБ , определяемый высокочувствительным методом, используется для
стратификации больных РЗ по степени кардиоваскулярного риска.
20.
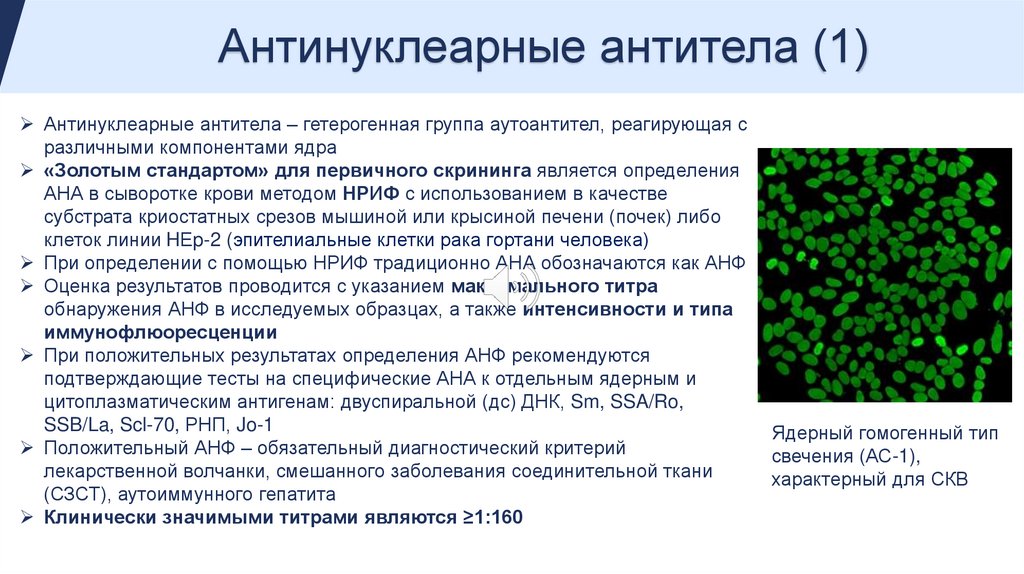
Антинуклеарные антитела (1)Антинуклеарные антитела – гетерогенная группа аутоантител, реагирующая с
различными компонентами ядра
«Золотым стандартом» для первичного скрининга является определения
АНА в сыворотке крови методом НРИФ с использованием в качестве
субстрата криостатных срезов мышиной или крысиной печени (почек) либо
клеток линии HЕp-2 (эпителиальные клетки рака гортани человека)
При определении с помощью НРИФ традиционно АНА обозначаются как АНФ
Оценка результатов проводится с указанием максимального титра
обнаружения АНФ в исследуемых образцах, а также интенсивности и типа
иммунофлюоресценции
При положительных результатах определения АНФ рекомендуются
подтверждающие тесты на специфические АНА к отдельным ядерным и
цитоплазматическим антигенам: двуспиральной (дс) ДНК, Sm, SSA/Ro,
SSB/La, Scl-70, РНП, Jo-1
Положительный АНФ – обязательный диагностический критерий
лекарственной волчанки, смешанного заболевания соединительной ткани
(СЗСТ), аутоиммунного гепатита
Клинически значимыми титрами являются ≥1:160
Ядерный гомогенный тип
свечения (АС-1),
характерный для СКВ
21.
Антинуклеарные антитела (2)Показания к определению антинуклеарных антител:
Артрит в сочетании с лихорадкой
Гломерулонефрит
Необъяснимое другими причинами системное заболевание
Цитопении
Необъяснимая другими причинами патология ЦНС
Полисерозит
Сухой кератоконъюнктивит и ксеростомия
Феномен Рейно
Пальпируемая пурпура
22.
Антинуклеарные антитела (3)ACR/EULAR рекомендована 2-х этапная стратегия определения АНА в сыворотке
крови:
- на 1 этапе осуществляется скрининг АНА (АНФ) методом НРИФ с использованием в
качестве субстрата HЕp-2 клеток (НРИФ-HЕp-2)
- на 2 этапе пациентам с положительными результатами НРИФ-HEp-2 проводятся
подтверждающие («рефлекс») тесты для выявления специфических антител к
отдельным ядерным антигенам с помощью ИФА, иммуноблота, хемилюминисценции,
мультиплексного иммунного анализа
Некоторые типы антинуклеарных антител (PCNA, NUMA) обнаруживаются только
методом НРИФ-HЕp-2
Некоторые типы антител к экстрагируемым ядерным антигенам (SS-A/Ro,
рибосомальному белку Р, Jo-1) не выявляются методом НРИФ-HЕp-2
При отрицательном НРИФ-HЕp-2, но высокой вероятности СКВ, СШ, неонатальной
волчанки, врожденной поперечной блокады сердца или ПМ/ДМ следует использовать
альтернативные методы выявления аутоантител (ИФА, ИБ и др.)
23.
Антинуклеарные антитела (4)Может ли у пациента с СКВ быть отрицательный АНФ?
Да, но очень редко.
Только менее 1% пациентов с активной нелеченой СКВ имеют отрицательный тест на АНА.
Обычно это связано с:
Врожденным дефицитом С2, С4 компонентов комплемента;
Если у пациентов с СКВ имеются антитела только к ядерному антигену SS-A/Ro или
только к содержимому цитоплазмы (рибосомам, рибосомальному Р и др.);
В 10-15% пациенты с СКВ становятся АНА-негативными в результате лечения, достигнув
ремиссии;
Редко пациенты с СКВ и выраженной протеинурией могут быть АНА-отрицательными изза потери антител с мочой вместе с белками. По мере снижения протеинурии на фоне
терапии пациенты могут стать АНА-положительными.
Пациенты с СКВ могут стать АНА-негативными, если в терминальной стадии почечной
недостаточности им проводят гемодиализ.
24.
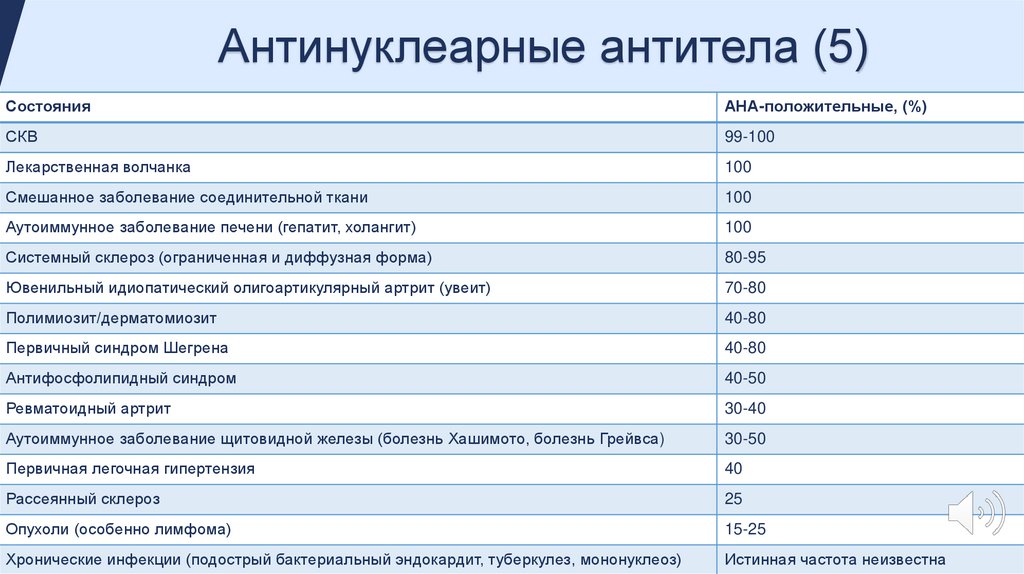
Антинуклеарные антитела (5)Состояния
АНА-положительные, (%)
СКВ
99-100
Лекарственная волчанка
100
Смешанное заболевание соединительной ткани
100
Аутоиммунное заболевание печени (гепатит, холангит)
100
Системный склероз (ограниченная и диффузная форма)
80-95
Ювенильный идиопатический олигоартикулярный артрит (увеит)
70-80
Полимиозит/дерматомиозит
40-80
Первичный синдром Шегрена
40-80
Антифосфолипидный синдром
40-50
Ревматоидный артрит
30-40
Аутоиммунное заболевание щитовидной железы (болезнь Хашимото, болезнь Грейвса)
30-50
Первичная легочная гипертензия
40
Рассеянный склероз
25
Опухоли (особенно лимфома)
15-25
Хронические инфекции (подострый бактериальный эндокардит, туберкулез, мононуклеоз)
Истинная частота неизвестна
25.
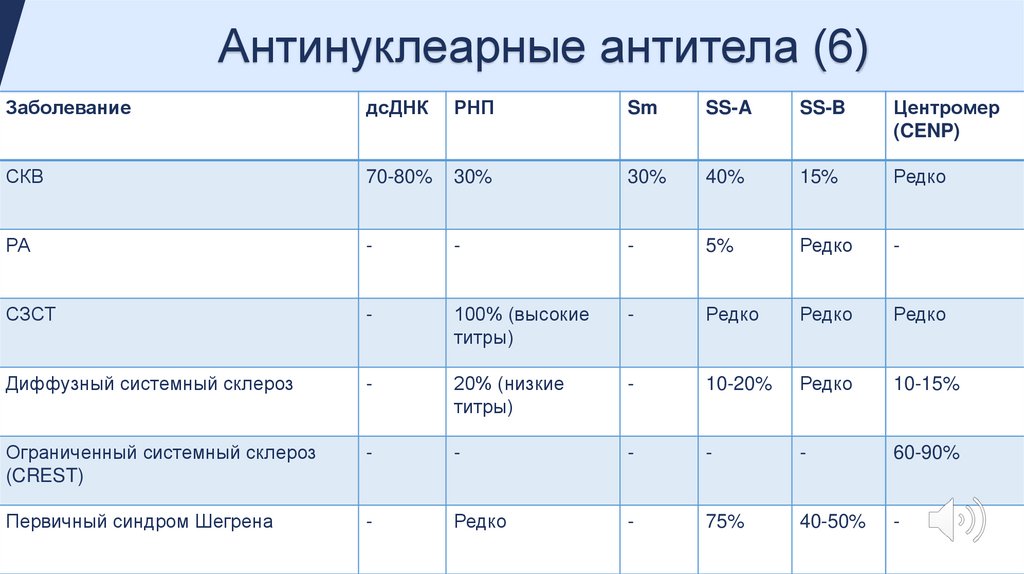
Антинуклеарные антитела (6)Заболевание
дсДНК
РНП
Sm
SS-A
SS-B
Центромер
(CENP)
СКВ
70-80%
30%
30%
40%
15%
Редко
РА
-
-
-
5%
Редко
-
СЗСТ
-
100% (высокие
титры)
-
Редко
Редко
Редко
Диффузный системный склероз
-
20% (низкие
титры)
-
10-20%
Редко
10-15%
Ограниченный системный склероз
(CREST)
-
-
-
-
-
60-90%
Первичный синдром Шегрена
-
Редко
-
75%
40-50%
-
26.
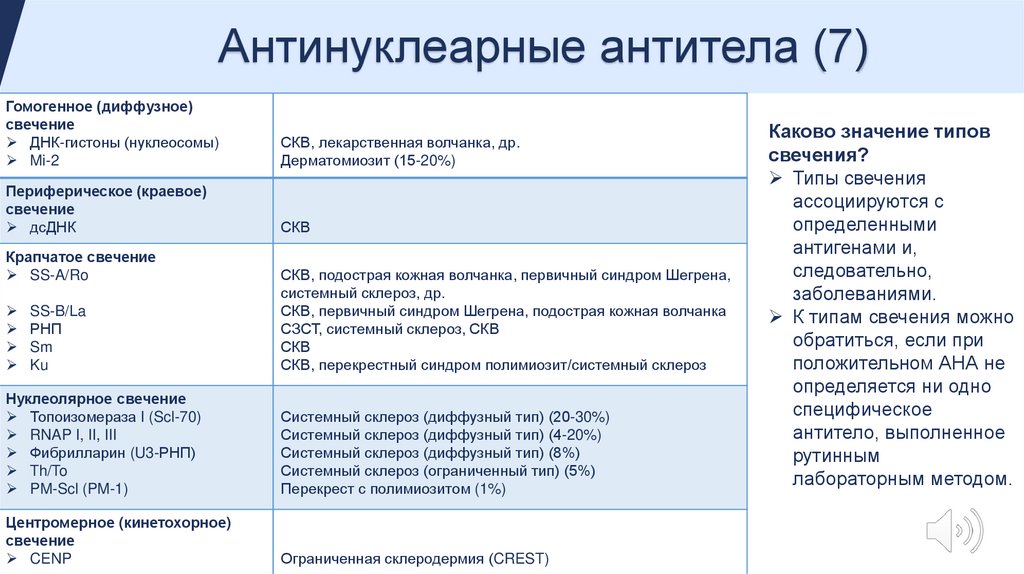
Антинуклеарные антитела (7)Гомогенное (диффузное)
свечение
ДНК-гистоны (нуклеосомы)
Mi-2
СКВ, лекарственная волчанка, др.
Дерматомиозит (15-20%)
Периферическое (краевое)
свечение
дсДНК
СКВ
Крапчатое свечение
SS-A/Ro
SS-B/La
РНП
Sm
Ku
СКВ, подострая кожная волчанка, первичный синдром Шегрена,
системный склероз, др.
СКВ, первичный синдром Шегрена, подострая кожная волчанка
СЗСТ, системный склероз, СКВ
СКВ
СКВ, перекрестный синдром полимиозит/системный склероз
Нуклеолярное свечение
Топоизомераза I (Scl-70)
RNAP I, II, III
Фибрилларин (U3-РНП)
Th/To
PM-Scl (PM-1)
Системный склероз (диффузный тип) (20-30%)
Системный склероз (диффузный тип) (4-20%)
Системный склероз (диффузный тип) (8%)
Системный склероз (ограниченный тип) (5%)
Перекрест с полимиозитом (1%)
Центромерное (кинетохорное)
свечение
CENP
Ограниченная склеродермия (CREST)
Каково значение типов
свечения?
Типы свечения
ассоциируются с
определенными
антигенами и,
следовательно,
заболеваниями.
К типам свечения можно
обратиться, если при
положительном АНА не
определяется ни одно
специфическое
антитело, выполненное
рутинным
лабораторным методом.
27.
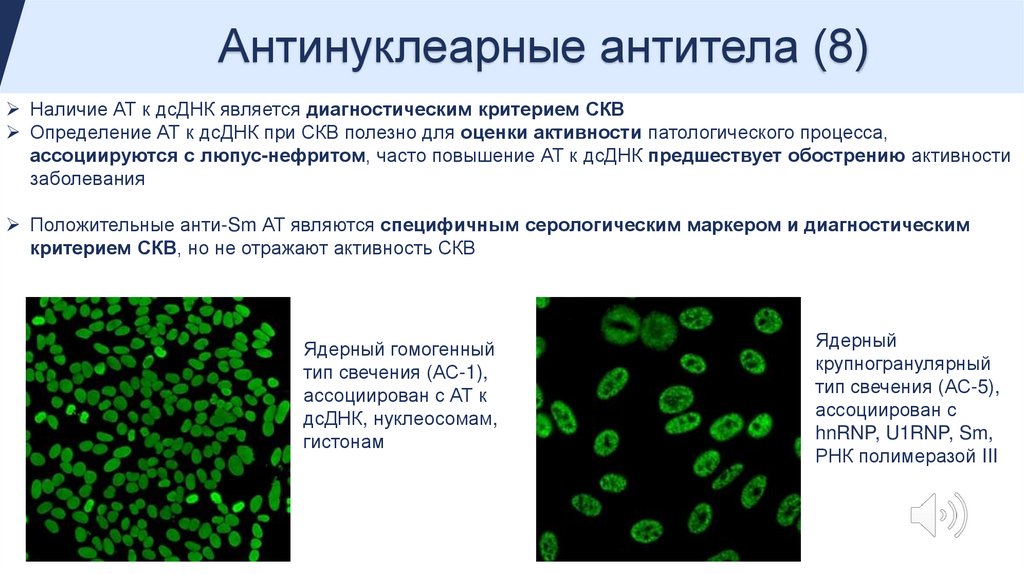
Антинуклеарные антитела (8)Наличие АТ к дсДНК является диагностическим критерием СКВ
Определение АТ к дсДНК при СКВ полезно для оценки активности патологического процесса,
ассоциируются с люпус-нефритом, часто повышение АТ к дсДНК предшествует обострению активности
заболевания
Положительные анти-Sm АТ являются специфичным серологическим маркером и диагностическим
критерием СКВ, но не отражают активность СКВ
Ядерный гомогенный
тип свечения (АС-1),
ассоциирован с АТ к
дсДНК, нуклеосомам,
гистонам
Ядерный
крупногранулярный
тип свечения (АС-5),
ассоциирован с
hnRNP, U1RNP, Sm,
РНК полимеразой III
28.
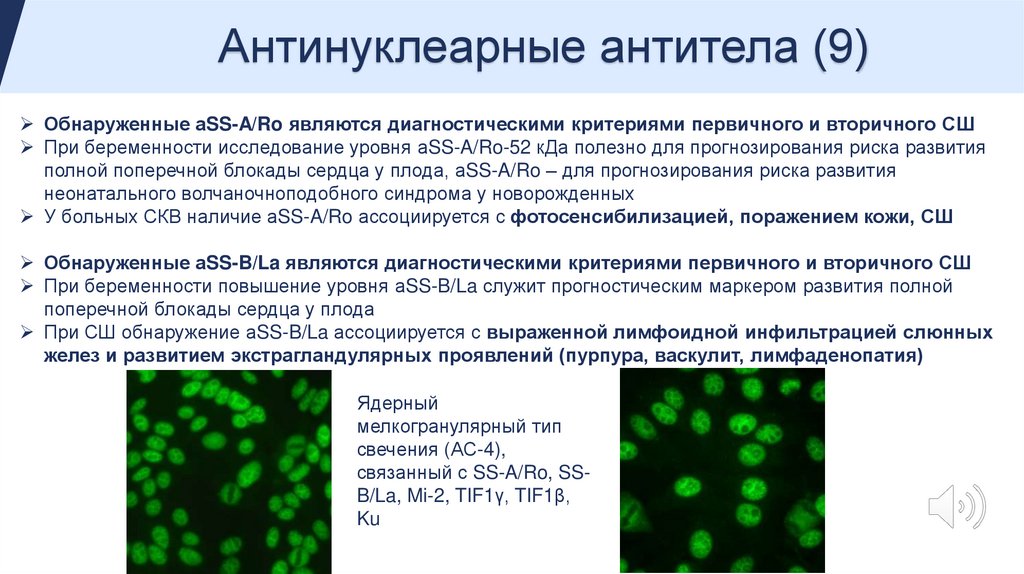
Антинуклеарные антитела (9)Обнаруженные аSS-A/Ro являются диагностическими критериями первичного и вторичного СШ
При беременности исследование уровня аSS-A/Ro-52 кДа полезно для прогнозирования риска развития
полной поперечной блокады сердца у плода, аSS-A/Ro – для прогнозирования риска развития
неонатального волчаночноподобного синдрома у новорожденных
У больных СКВ наличие аSS-A/Ro ассоциируется с фотосенсибилизацией, поражением кожи, СШ
Обнаруженные аSS-B/La являются диагностическими критериями первичного и вторичного СШ
При беременности повышение уровня аSS-B/La служит прогностическим маркером развития полной
поперечной блокады сердца у плода
При СШ обнаружение аSS-B/La ассоциируется с выраженной лимфоидной инфильтрацией слюнных
желез и развитием экстрагландулярных проявлений (пурпура, васкулит, лимфаденопатия)
Ядерный
мелкогранулярный тип
свечения (АС-4),
связанный с SS-A/Ro, SSB/La, Mi-2, TIF1γ, TIF1β,
Ku
29.
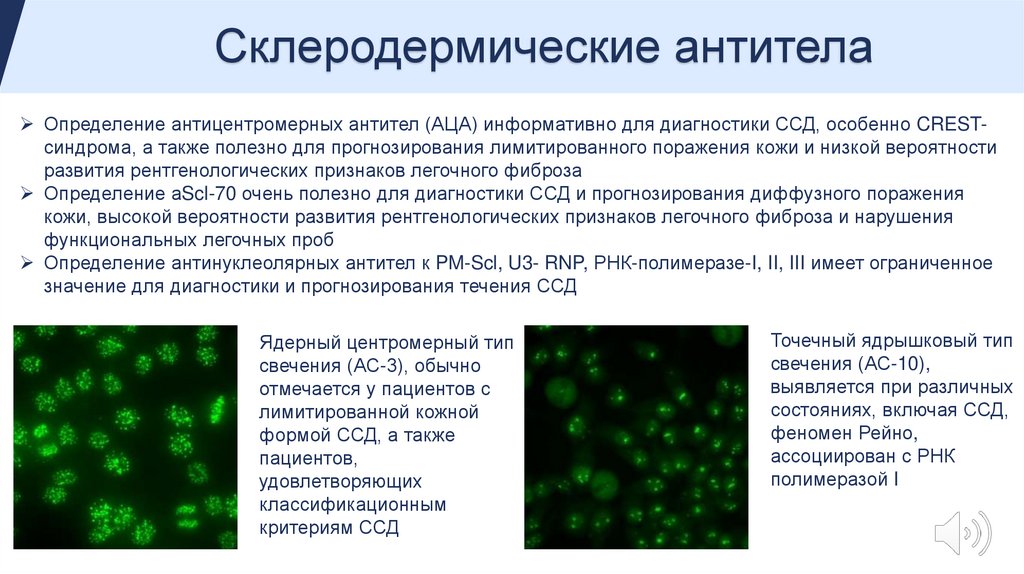
Склеродермические антителаОпределение антицентромерных антител (АЦА) информативно для диагностики ССД, особенно CRESTсиндрома, а также полезно для прогнозирования лимитированного поражения кожи и низкой вероятности
развития рентгенологических признаков легочного фиброза
Определение аScl-70 очень полезно для диагностики ССД и прогнозирования диффузного поражения
кожи, высокой вероятности развития рентгенологических признаков легочного фиброза и нарушения
функциональных легочных проб
Определение антинуклеолярных антител к PM-Scl, U3- RNP, РНК-полимеразе-I, II, III имеет ограниченное
значение для диагностики и прогнозирования течения ССД
Ядерный центромерный тип
свечения (АС-3), обычно
отмечается у пациентов с
лимитированной кожной
формой ССД, а также
пациентов,
удовлетворяющих
классификационным
критериям ССД
Точечный ядрышковый тип
свечения (АС-10),
выявляется при различных
состояниях, включая ССД,
феномен Рейно,
ассоциирован с РНК
полимеразой I
30.
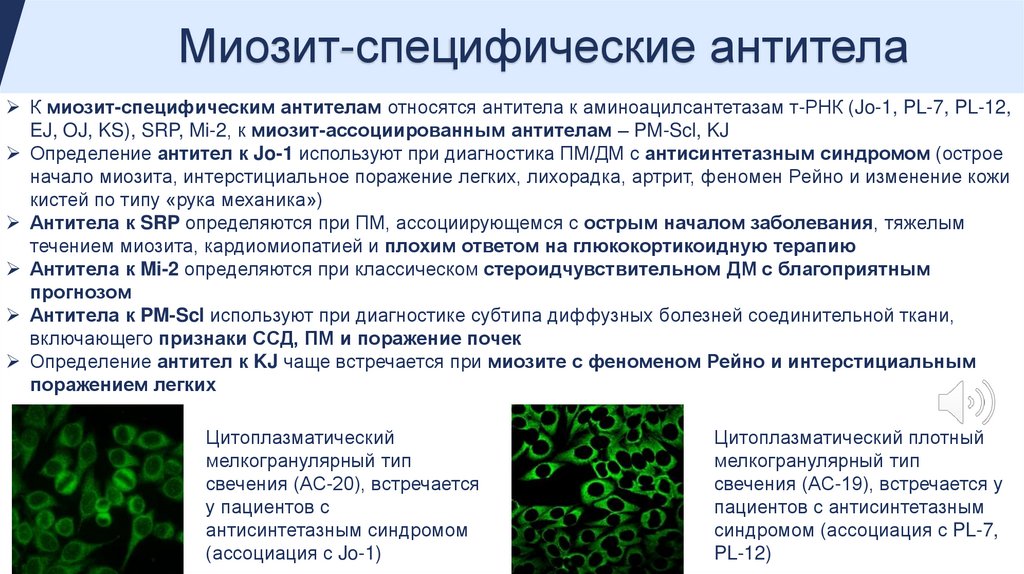
Миозит-специфические антителаК миозит-специфическим антителам относятся антитела к аминоацилсантетазам т-РНК (Jo-1, PL-7, PL-12,
EJ, OJ, KS), SRP, Mi-2, к миозит-ассоциированным антителам – PM-Scl, KJ
Определение антител к Jo-1 используют при диагностика ПМ/ДМ с антисинтетазным синдромом (острое
начало миозита, интерстициальное поражение легких, лихорадка, артрит, феномен Рейно и изменение кожи
кистей по типу «рука механика»)
Антитела к SRP определяются при ПМ, ассоциирующемся с острым началом заболевания, тяжелым
течением миозита, кардиомиопатией и плохим ответом на глюкокортикоидную терапию
Антитела к Mi-2 определяются при классическом стероидчувствительном ДМ с благоприятным
прогнозом
Антитела к PM-Scl используют при диагностике субтипа диффузных болезней соединительной ткани,
включающего признаки ССД, ПМ и поражение почек
Определение антител к KJ чаще встречается при миозите с феноменом Рейно и интерстициальным
поражением легких
Цитоплазматический
мелкогранулярный тип
свечения (АС-20), встречается
у пациентов с
антисинтетазным синдромом
(ассоциация с Jo-1)
Цитоплазматический плотный
мелкогранулярный тип
свечения (АС-19), встречается у
пациентов с антисинтетазным
синдромом (ассоциация с PL-7,
PL-12)
31.
Ревматоидный фактор (1)Ревматоидный фактор (РФ) - общий термин, использующийся для описания аутоантител,
направленных к антигенным детерминантам Fc-фрагмента иммуноглобулина G
РФ может быть одним из изотипов: IgM, IgG, IgA или IgE.
IgM РФ - единственный изотип, определяемый в рутинной практике клиническими лабораториями
Чувствительность РФ при PA составляет 50-80%, специфичность - 80-90%
Пациенты с РА, позитивные по РФ, обычно имеют более агрессивное поражение суставов и
повышенный риск развития внесуставных проявлений
Является диагностическим критерием РА
РФ может обнаруживаться и у здоровых людей, но обычно в низких титрах, с одинаковой частотой у
мужчин и женщин
На позитивность по РФ влияет возраст: у здоровых людей он выявляется в низких титрах в
возрасте 20-60 лет в 2-4%, в 60-70 лет - в 5% и в возрасте старше 70 лет - в 10-25% случаев
32.
Ревматоидный фактор (2)Часто продукция РФ связана с хронической иммунной стимуляцией.
Наиболее часто с обнаружением РФ ассоциируются следующие заболевания:
хронические заболевания, чаще печени (первичный билиарный цирроз - 45-70%), легких
(интерстициальный легочный фиброз - 10-50%; силикоз - 30-50%; асбестоз - 30%);
ревматоидный артрит (50-85% пациентов);
другие ревматические заболевания: СКВ (15-35%), системный склероз (20-30%), C3CT (50-60%),
синдром Шегрена (75-95%), полимиозит (5-10%), саркоидоз (15%);
опухоли, особенно после рентгенотерапии или химиотерапии (5-25%);
инфекции (например, СПИД, мононуклеоз, паразитарные инфекции - 20-90%), хронические вирусные
инфекции (15-65%), гепатит В и С (20-75%), хронические бактериальные инфекции: подострый
бактериальный эндокардит (25-50%), сифилис (5-13%), другие микобактериальные инфекции (туберкулез
- 8%; лепра - 5-58%);
криоглобулинемия (40-100% пациентов, особенно с гепатитом С).
33.
АТ к цетруллинированным белкамАнтитела к циклическому цитруллинированному пептиду
(АЦЦП) направлены к цитруллинированным остаткам на различных протеинах, образующимся при
посттрансляционном разрушении остатков аргинина ферментом пептидил-аргинин, деиминазой (PAD)
Они часто обнаруживаются у пациентов с РА с чувствительностью, близкой к РФ (67%), но с более
высокой специфичностью (95%)
Положительные результаты обнаружения АЦЦП в сыворотке крови служат диагностическим
критерием РА
Позитивность по АЦЦП является прогностическим маркером тяжелого эрозивного поражения
суставов при РА.
АЦЦП – более высокоспецифичный диагностический маркер РА, чем IgМ РФ
Антитела к модифицированному цитруллинированному виментину
Положительные результаты определения АМЦВ в сыворотке крови служат дополнительным
диагностическим маркером РА у больных, серонегативных по IgM РФ и АЦЦП
Повышение уровня АМЦВ в большей степени ассоциируется с клинико-лабораторными показателями
воспалительной активности РА, чем АЦЦП
34.
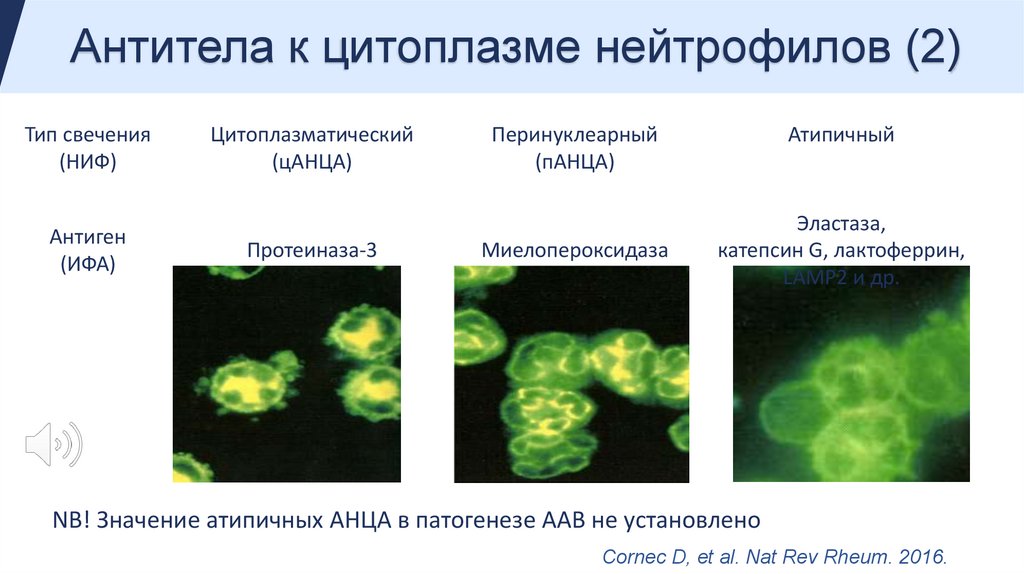
Антитела к цитоплазме нейтрофилов (1)Антитела к цитоплазме нейтрофилов (АНЦА) - это антитела, направленные к специфическим антигенам
цитоплазмы нейтрофилов.
Существует три подтипа АНЦА:
1. Подтип цАНЦА: диффузное окрашивание цитоплазмы при иммунофлюоресценции.
2. Подтип пАНЦА: перинуклеарное (вокруг ядpa) окрашивание цитоплазмы.
3. Атипичный подтип АНЦА: окраска вокруг ядра по форме напоминает сугробы, этот вариант часто
принимают за пАНЦА.
Определение АНЦА-АТ полезно не только на этапе диагностики АНЦА-СВ, но и в дальнейшем, так как
повышение уровня циркулирующих АНЦА-АТ может коррелировать с активностью заболевания и служить
для прогнозирования обострения АНЦА-СВ
Показания к определению АНЦА-АТ:
- Легочно-почечный синдром
- Быстропрогрессирующая почечная недостаточность
- Легочные геморрагии
- Субглоточный стеноз
- Ретробульбарные образования
- Кожный васкулит с системными проявлениями
- Множественный мононеврит
- Хронический рецидивирующий синусит
- Множественные узлы в легких
35.
Антитела к цитоплазме нейтрофилов (2)Тип свечения
(НИФ)
Антиген
(ИФА)
Цитоплазматический
(цАНЦА)
Протеиназа-3
Перинуклеарный
(пАНЦА)
Миелопероксидаза
Атипичный
Эластаза,
катепсин G, лактоферрин,
LAMP2 и др.
NB! Значение атипичных АНЦА в патогенезе ААВ не установлено
Cornec D, et al. Nat Rev Rheum. 2016.
36.
Антитела к цитоплазме нейтрофилов (3)В большинстве европейских исследований при ГПА наблюдалось более частое выявление антител к
Пр-3, а при МПА - преимущественно к МПО1,2
Проведенные генетические исследования пациентов с ААВ выявили ассоциации1,2:
• АТ к ПР3 с носительством HLA-DR, SERPINA1 и PRTN3
• АТ к МПО - с HLA-DQ
NB! АНЦА АТ не являются строго патогномоничным и иногда выявляются при других заболеваниях:
• Инфекционном эндокардите3;
• Туберкулезе;
• ВИЧ-инфекции;
• Первичном склерозирующем холангите;
• Интерстициальных заболеваниях легких.
АНЦА могут определяться при приеме некоторых лекарственных препаратов, например3:
• Аллопуринол;
• Антитиреоидные препараты;
• Некоторые антибактериальные средства;
1. Lyons PA, et al. N Engl J Med. 2012; 367: 214-23
• иФНО- и некоторых других.
2. Watts R.A, et al. Rheum. 2012; 12 (51): 2115–7.
3. Moiseev, S., et al., 2020 international consensus on ANCA testing
37.
Антифосфолипидные антителаАнтифосфолипидные антитела (аФЛ) – гетерогенная группа аутоантител
Обнаружение волчаночного антикоагулянта (ВА), IgG/IgM аКЛ и IgG/IgM аβ2-ГП I являются
классификационными критериями АФС, для постановки диагноза АФС достаточно одного из трех
лабораторных критериев
Позитивность по аФЛ является фактором риска развития тромботических осложнений и
акушерской патологии
Диагноз АФС не может быть установлен, если промежуток между выполнением аФЛ и клиническими
признаками заболевания составляет менее 12 недель и более 5 лет
IgG/IgM аКЛ имеют умеренную чувствительность, но низкую специфичность для диагностики АФС
Для прогнозирования риска развития тромботических осложнений и повторного невынашивания
беременности наиболее полезно тестирование ВА, IgG аКЛ и IgG аβ2-ГП I
Показания к определению аФЛ:
- Необъяснимый тромбоз глубоких вен НК или тромбоз легочных сосудов, особенно у молодых
- Рецидивирующий тромбоз
- Ишемический инсульт у пациентов моложе 50 лет
- СКВ и другие аутоиммунный заболевания, протекающие с тромботическими осложнениями
- Рецидивирующая потеря плода или осложненная беременность с преждевременными родами
- Необъяснимая тромбоцитопения
- Сетчатое ливедо
- Необычная локализация тромбоза (вены сетчатки, вены почек, венозные синусы ГМ)
38.
Исследование тромбодинамикиТест тромбодинамики предназначен для исследования in vitro пространственно-временной динамики
свертывания крови и учитывает пространственную неоднородность процессов, происходящих при
свертывании крови.
Методика проведения:
образцы плазмы крови помещаются в каналы прозрачной измерительной кюветы
в кювету вводится пластина, покрытая тканевым фактором свёртывания крови ⇨ активатор моделирует
повреждённую стенку сосуда
при соприкосновении плазмы крови с активатором стартует процесс свертывания: от локализованного
на торце вставки тканевого фактора в объём плазмы начинает расти фибриновый сгусток, в точности
как на поврежденной стенке сосуда in vivo
процесс возникновения и роста фибринового сгустка регистрируется цифровой видеокамерой в
рассеянном свете, фиксируя детальную информацию о динамике свертывания крови во времени и
пространстве
Получаемая информация:
время задержки роста сгустка
скорость роста сгустка
наличие спонтанного тромбообразования (вдали от активатора)
39.
Компоненты системы комплемента (1)Заболевания, ассоциирующиеся со сниженным уровнем комплемента
1. Ревматические заболевания:
CKB
системные васкулиты (особенно узелковый полиартериит, уртикарный васкулит)
криоглобулинемия (типы II и III)
ревматоидный артрит с внесуставными манифестациями (редко)
2. Инфекционные заболевания:
подострый бактериальный эндокардит
бактериальный сепсис (пневмококковый, грамотрицательный)
виремии (особенно гепатит В)
3. Паразитемии.
4. Гломерулонефрит
постстрептококковый;
мембранопролиферативный.
Причины снижения уровней циркулирующих компонентов комплемента
1) сниженная продукция вследствие либо врожденного дефицита, либо болезни печени (компоненты
комплемента синтезируются в печени);
2) повышенное потребление (протеолиз) в результате активации комплемента. Основная причина повышенный уровень циркулирующих иммунных комплексов, активирующих классический путь
комплемента.
40.
Компоненты системы комплемента (2)Низкие уровни как C3, так и С4 свидетельствуют об активации классического пути комплемента,
обычно иммунными комплексами
Об активации альтернативного пути комплемента говорят низкие уровни С3 с нормальным С4
При нормальном С3 и низком С4 надо думать о гетерозиготном дефиците С4 или низком уровне
активации пути комплемента (дефицит CIINH и др.).
NB!!!
Сывороточные уровни компонентов комплемента отражают баланс между потреблением и
продукцией. Компоненты комплемента – это острофазовые реактанты, поэтому их продукция печенью
повышается при воспалении. Если повышенная продукция согласуется с потреблением, то в
результате уровень комплемента будет нормальным. Клинически это означает, что, несмотря на то что
сниженный уровень комплемента (C3, С4) подтверждает повышенное потребление комплемента,
нормальные уровни комплемента не исключают его потребление.
41.
КриоглобулиныЦИК состоящие исключительно из иммуноглобулинов
Образуют нерастворимые конъюгаты при температурах ниже температуры
человеческого тела
Преципитация в мелких сосудах приводит к криоглобулинемии (геморрагии, слабость,
артралгии, реже – гломерулонефрит, лимфоаденопатия, спленомегалия, периферическая
нейропатия и синдром Рейно)
Типы криоглобулинемии
I тип: один моноклональный иммуноглобулин , чаще всего IgM
II тип: «смешанные» криоглобулины, состоят из моноклонального Ig (чаще IgM), который
действует в качестве антитела (например, РФ), направленного против поликлонального Ig
(обычно IgG).
III тип: смешанные криоглобулины, похожие на II тип, но имеющие поликлональную Igактивность с РФ, направленную против поликлонального Ig
II-III тип: необычный вариант, состоящий из олигоклональных IgM и слабых поликлональных
Ig. Считается, что он представляет собой переход от поликлональной (III тип) к
моноклональной (II тип) смешанной криоглобулинемии
42.
ИммуноглобулиныОбщее содержание иммуноглобулинов повышено при СКВ, СШ, эссенциальной
криоглобулинемии
При СШ гипергаммаглобулинемия сопровождается гипокомплементемией,
высокими титрами РФ, АНА, характеризуется агрессивным течением
Ig G представлены практически все АТ
Ig М отражают первичный ответ
Ig А повышается при пурпуре Шенлейна-Геноха, АС, б-ни Кавасаки, аутоиммунном
гепатите
IgG, IgM, IgA, В-клетки – лабораторный мониторинг анти-В-клеточной терапии
(ритуксимаб, белимумаб)
IgG4 – диагностика IgG4-ассоциированных заболеваний
43.
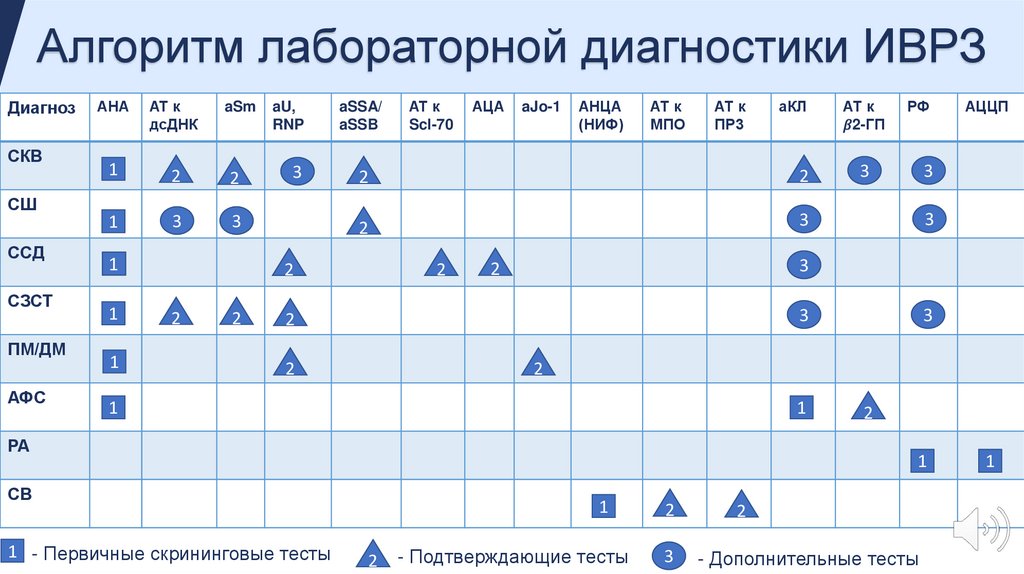
Алгоритм лабораторной диагностики ИВРЗДиагноз
СКВ
СШ
ССД
СЗСТ
ПМ/ДМ
АФС
АНА
АТ к
дсДНК
aSm
aU,
RNP
aSSA/
aSSB
1
2
2
3
2
2
1
3
3
2
3
1
1
1
2
2
2
АТ к
Scl-70
2
АЦА
aJo-1
АНЦА
(НИФ)
АТ к
МПО
АТ к
ПР3
АТ к




























 Медицина
Медицина








