Похожие презентации:
Неврологические проявления ВИЧ инфекции
1. Неврологические проявления ВИЧ инфекции
ВЫПОЛНИЛА: СТУДЕНТКА 4 КУРСА МАЛЬКО ВАЛЕРИЯ АЛЕКСЕЕВНА2. ВИЧ-инфекция
ВИЧ-инфицированных в России на 01.01.2017г. составилооколо 1,5 млн. чел.
ВИЧ-инфекция — вирусное
заболевание, характеризующееся
медленно прогрессирующей
деструкцией иммунной системы с
развитием синдрома приобретенного
иммунодефицита (СПИД).
В 2015 году в мире насчитывалось
примерно 36,7 [34,0–39,8] миллионов
людей с ВИЧ-инфекцией, а 2,1 [1,8–2,4]
миллиона человек в мире приобрели
ВИЧ-инфекцию в 2015 году.
Клинические признаки
неврологических нарушений
наблюдаются у 39-70 % лиц,
инфицированных вирусом ВИЧ.
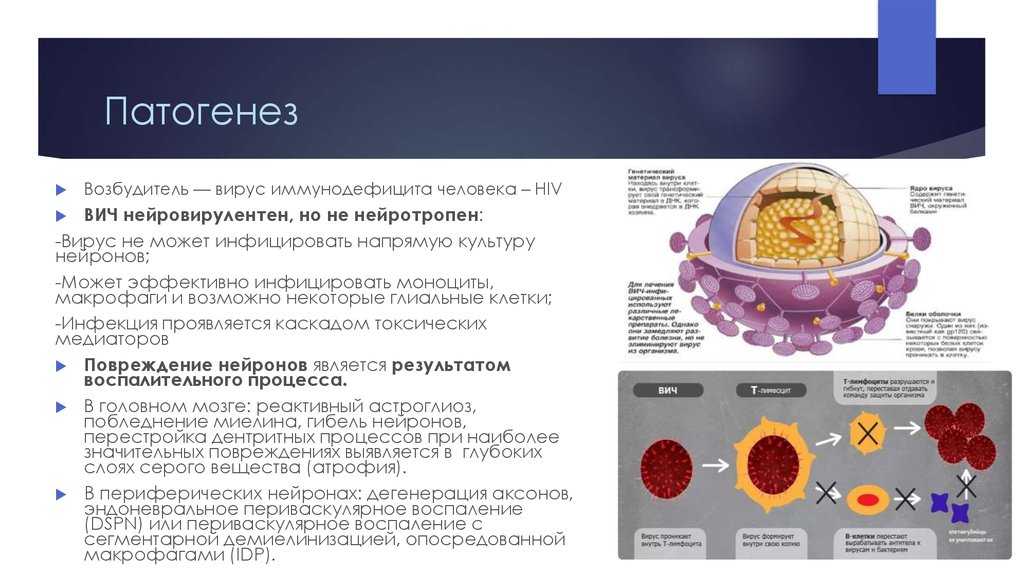
3. Патогенез
Возбудитель — вирус иммунодефицита человека – HIVВИЧ нейровирулентен, но не нейротропен:
-Вирус не может инфицировать напрямую культуру
нейронов;
-Может эффективно инфицировать моноциты,
макрофаги и возможно некоторые глиальные клетки;
-Инфекция проявляется каскадом токсических
медиаторов
Повреждение нейронов является результатом
воспалительного процесса.
В головном мозге: реактивный астроглиоз,
побледнение миелина, гибель нейронов,
перестройка дентритных процессов при наиболее
значительных повреждениях выявляется в глубоких
слоях серого вещества (атрофия).
В периферических нейронах: дегенерация аксонов,
эндоневральное периваскулярное воспаление
(DSPN) или периваскулярное воспаление с
сегментарной демиелинизацией, опосредованной
макрофагами (IDP).
4.
IL-1IL-6
TNFα
INFγ
HIV
TGFβ
Фактора
роста нерва
протеин
gp120
Ca
VIP
NMDA
рецептор
эйкозаноидов
хинолиновой кислоты
Моноцитарная
инфильтрация
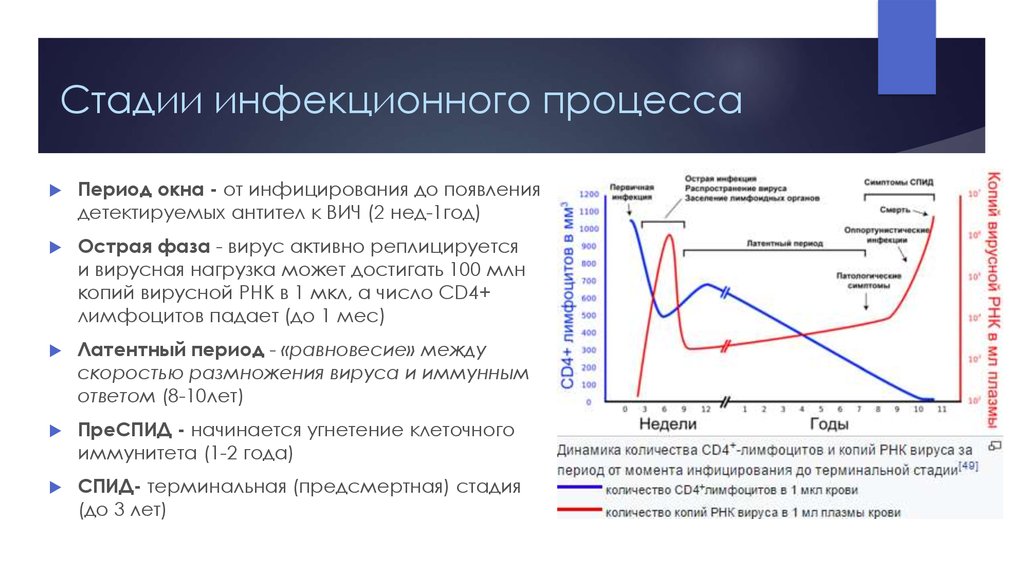
5. Стадии инфекционного процесса
Период окна - от инфицирования до появлениядетектируемых антител к ВИЧ (2 нед-1год)
Острая фаза - вирус активно реплицируется
и вирусная нагрузка может достигать 100 млн
копий вирусной РНК в 1 мкл, а число CD4+
лимфоцитов падает (до 1 мес)
Латентный период - «равновесие» между
скоростью размножения вируса и иммунным
ответом (8-10лет)
ПреСПИД - начинается угнетение клеточного
иммунитета (1-2 года)
СПИД- терминальная (предсмертная) стадия
(до 3 лет)
6. Неврологические проявления
• Спектр неврологических нарушенийтесно ассоциирован с клиническими
стадиями инфекции и степенью
развития иммунодефицита.
• Поражения нервной системы могут
наблюдаться на любой стадии ВИЧинфекции: в субклинической фазе — у
20% больных, в стадии развернутой
клинической картины болезни — у 40—
50%, в более поздних стадиях — у 30—
90%.
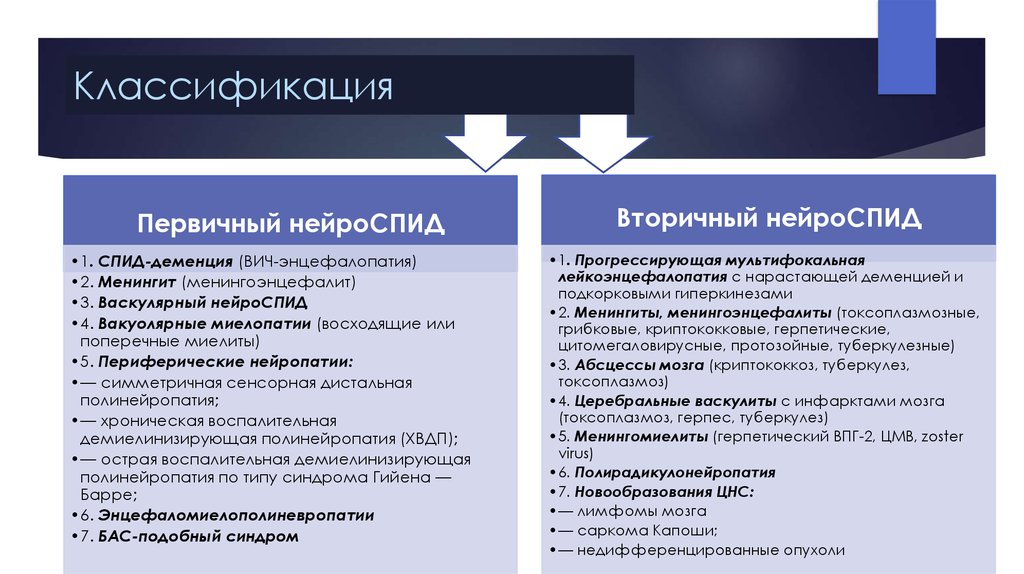
7. Классификация
Первичный нейроСПИД•1. СПИД-деменция (ВИЧ-энцефалопатия)
•2. Менингит (менингоэнцефалит)
•3. Васкулярный нейроСПИД
•4. Вакуолярные миелопатии (восходящие или
поперечные миелиты)
•5. Периферические нейропатии:
•— симметричная сенсорная дистальная
полинейропатия;
•— хроническая воспалительная
демиелинизирующая полинейропатия (ХВДП);
•— острая воспалительная демиелинизирующая
полинейропатия по типу синдрома Гийена —
Барре;
•6. Энцефаломиелополиневропатии
•7. БАС-подобный синдром
Вторичный нейроСПИД
•1. Прогрессирующая мультифокальная
лейкоэнцефалопатия с нарастающей деменцией и
подкорковыми гиперкинезами
•2. Менингиты, менингоэнцефалиты (токсоплазмозные,
грибковые, криптококковые, герпетические,
цитомегаловирусные, протозойные, туберкулезные)
•3. Абсцессы мозга (криптококкоз, туберкулез,
токсоплазмоз)
•4. Церебральные васкулиты с инфарктами мозга
(токсоплазмоз, герпес, туберкулез)
•5. Менингомиелиты (герпетический ВПГ-2, ЦМВ, zoster
virus)
•6. Полирадикулонейропатия
•7. Новообразования ЦНС:
•— лимфомы мозга
•— саркома Капоши;
•— недифференцированные опухоли
8. ВИЧ-ассоциированный менингит и энцефалит
Менингит
Клиническая картина – стертая, возможно
отсутствие менингеальных знаков:
Головные боли, мигренеподобный синдром
Шум в ушах, головокружение,
болезненность при движении глазных яблок
Симптомы интоксикации: недомогание, слабость, бессонница,
раздражительность, лихорадка, тошнота
Энцефалит
Четкая очаговая симптоматика в виде симптомов раздражения
(эпилептических припадков) и симптомов выпадения (моно и
гемипарезы, афазия, поражение черепных нервов, чаще III,
IV, VII,VIII пар)
Диагностика
Сочетания трех синдромов: 1) общеинфекционного;
2) оболочечного (менингеального);
3) воспалительных изменений СМЖ.
СМЖ:
незначительный, но стойкий плеоцитоз в СМЖ, возможно выделение
ВИЧ и антител к нему в ликворе, даже при отсутствии их в крови
9. Воспалительные полинейропатии
Прямое нейроцитопатическое воздействие ВИЧ,Иммунологическое поражение периферических нервов
Клиническая картина:
Онемение, жжение и парестезии в ногах («обожженная
стопа»);
Контактная гиперчувствительность и затруднения при ходьбе;
Усиление болей в ночное время, уменьшение болей при
опускании ног в холодную воду;
Гипестезия по типу «перчаток» и «носков», снижение
вибрационной чувствительности, тремор, гипорефлексия,
Вегетативные нарушения;
Диагностика:
ЭНМГ: дистальная аксонопатия вследствие поражения ВИЧ
чувствительных ганглиев.
10-30%
10. Энцефаломиелополирадикулонейропатия
В 20 % случаев синдром имитирует клинику острого рассеянногоэнцефаломиелита, рассеянного склероза.
Клинические проявления:
слабость в ногах, быстрая утомляемость их при ходьбе,
расстройства чувствительности в виде онемения, гипер, диз и
парестезий.
при поражении ствола головного мозга в процесс вовлекаются
бульбарные ЧМН (IX, X, XII), лицевой и отводящий нервы.
шаткость, скандированная речь, изменение почерка, тремор в
конечностях.
тазовые нарушения в виде императивных позывов, задержки или
недержания мочи, запоров.
11. Вакуолярная миелопатия
Может длительно имитировать миелит, спинальную форму рассеянногосклероза, спондилогенную миелопатию, интрамедуллярную опухоль
Преимущественное поражение боковых и задних канатиков на уровне
средних и нижних грудных сегментов;
Клинические проявления:
прогрессирующая симметричная спастическая параплегия, сенситивная
атаксия,
тазовые нарушения,
чувствительные расстройства в виде гипестезии или анестезии носят
проводниковый характер всегда с верхней границей, соответствующей
уровню пораженного сегмента, при отсутствии болевого синдрома,
симптом Лермитта;
Диагностика:
ЦСЖ – без изменений;
ЭНМГ- задержка соматосенсорных потенциалов заднего
большеберцового нерва, что может выявляться задолго до манифестации
заболевания;
МРТ – атрофия спинного мозга, чаще всего на уровне грудного отдела
позвоночника, с вовлечением шейного отдела позвоночника или без него.
Симптом Лермитта:
ощущение прохождения электрического
тока по всей длине позвоночного столба,
иногда с переходом на руки и ноги, при
резком наклоне головы кпереди.
12. ВИЧ-энцефалопатия
Поражение белого вещества больших полушарий воспалительного идемиелинизирующего характера, преимущественно в подкорковых
структурах
Клинические проявления:
на ранних этапах протекает в виде обычного астенического синдрома,
депрессии
интеллектуально-мнестические нарушения (снижение способности к
концентрации, забывчивость, затруднения при чтении, а также трудности
при выполнении усложненных умственных нагрузок)
измененные поведенческие реакции,
двигательные расстройства (нарушение равновесия и походки, тремор)
Диагностика:
СМЖ: слабый лимфоцитарный плеоцитоз (не более 50 клеток в 1 мкл),
умеренное повышение белка (500–1000 мг/л), высокий титр антител к ВИЧ,
причем особенно важным является более высокое их содержание в
ликворе;
ЭЭГ: регистрируются медленные волны в дельта и тетадиапазоне;
КТ, МРТ: расширение субарахноидальных пространств и желудочков
мозга, субкортикальные очаги в лобных и теменных долях и
перивентрикулярно, не накапливающие контраст.
10-20%
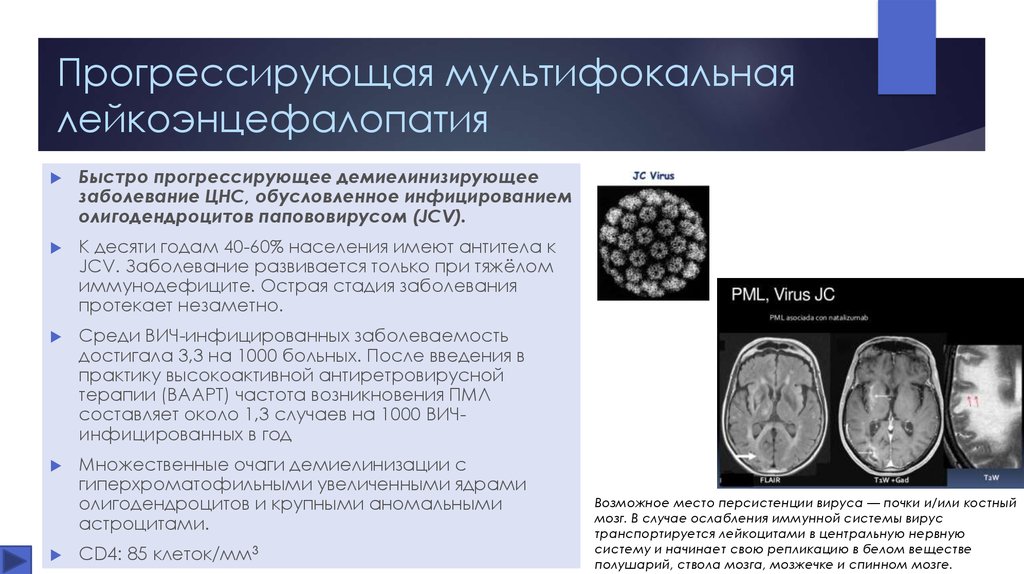
13. Прогрессирующая мультифокальная лейкоэнцефалопатия
Быстро прогрессирующее демиелинизирующеезаболевание ЦНС, обусловленное инфицированием
олигодендроцитов папововирусом (JCV).
К десяти годам 40-60% населения имеют антитела к
JCV. Заболевание развивается только при тяжёлом
иммунодефиците. Острая стадия заболевания
протекает незаметно.
Среди ВИЧ-инфицированных заболеваемость
достигала 3,3 на 1000 больных. После введения в
практику высокоактивной антиретровирусной
терапии (ВААРТ) частота возникновения ПМЛ
составляет около 1,3 случаев на 1000 ВИЧинфицированных в год
Множественные очаги демиелинизации с
гиперхроматофильными увеличенными ядрами
олигодендроцитов и крупными аномальными
астроцитами.
CD4: 85 клеток/мм3
Возможное место персистенции вируса — почки и/или костный
мозг. В случае ослабления иммунной системы вирус
транспортируется лейкоцитами в центральную нервную
систему и начинает свою репликацию в белом веществе
полушарий, ствола мозга, мозжечке и спинном мозге.
14. Прогрессирующая мультифокальная лейкоэнцефалопатия
Встречается в том числе при:Гематологические новообразования — болезнь
Ходжкина, хронический лимфолейкоз
После трансплантации органов –
иммуносупрессивная терапия
Использование специфических моноклональных
антител при рассеянном склерозе, аутоиммунных и
лимфопролиферативных заболеваниях повышает
риск развития ПМЛ (натализумаб, ритуксимаб)
Ритуксимаб - препарат против CD20
предшественников В-лимфоцитов и зрелых Влимфоцитов. Риск развития ПМЛ у больных,
получающих ритуксимаб, составляет 1:8000
15. ПМЭП. Клинические проявления
Начальные проявления
двигательные нарушения - гемипарезы(43%),
мозжечковая атаксия
когнитивные нарушения (22%)
расстройства речи (28%)
зрительные нарушения - гемианопсии (16%)
В конечной стадии заболевания:
глубокая деменция
кома
Течение вариабельно, летальный исход наступает
в течение 6—12 мес
CD4<100 клеток ассоциируется с увеличением
смертности
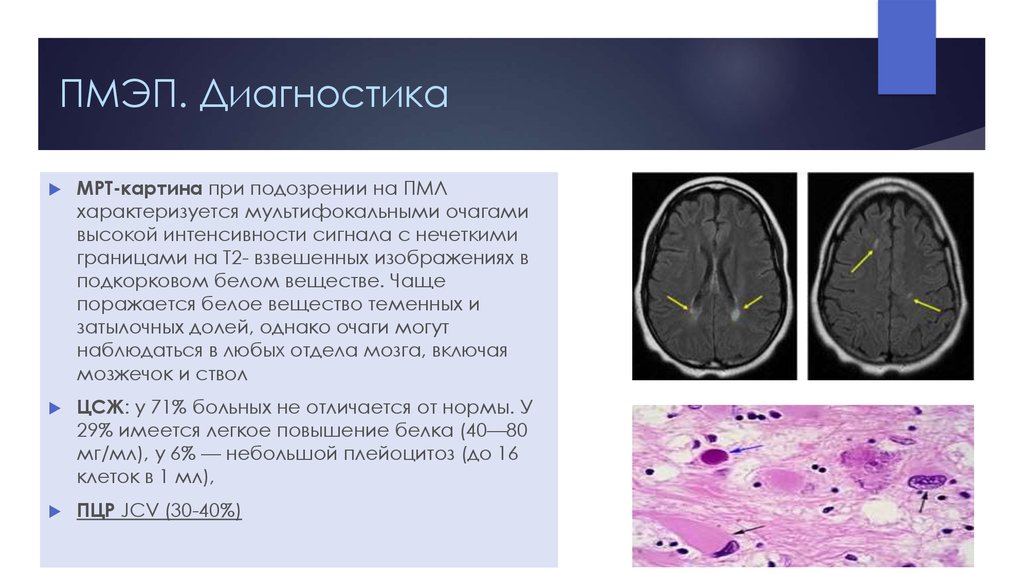
16. ПМЭП. Диагностика
МРТ-картина при подозрении на ПМЛхарактеризуется мультифокальными очагами
высокой интенсивности сигнала с нечеткими
границами на Т2- взвешенных изображениях в
подкорковом белом веществе. Чаще
поражается белое вещество теменных и
затылочных долей, однако очаги могут
наблюдаться в любых отдела мозга, включая
мозжечок и ствол
ЦСЖ: у 71% больных не отличается от нормы. У
29% имеется легкое повышение белка (40—80
мг/мл), у 6% — небольшой плейоцитоз (до 16
клеток в 1 мл),
ПЦР JCV (30-40%)
17. ПМЭП. Лечение
Эффективного лечения ПМЛ не существует.
Назначение антиретровирусной терапии (ВААРТ)!
Мультикомплексная терапия, состоящая из:
нуклеозидного ингибитора обратной транскриптазы (тимозид,
зидовудин),
ненуклеозидного ингибитора обратной транскриптазы
(делавердин, рескриптор),
ингибитора протеаз (санвиновир, инвираза)
блокируют JC-вирусную репликацию в олигодендроцитах в ЦНС
(возможно)
атипичные антипсихотические средста (рисперидон, оланзапин, зипразидон),
снижения дозы иммуносупрессоров, либо их отмена (за
исключением состояний после трансплантации органов).
плазмаферез у больных РС, получающих натализумаб
(снижение смертности до 21%)
цитостатики
антагонисты серотониновых рецепторов (ондансетрон)
Лечение ВИЧ и ПМЛ с использованием
ВААРТ увеличило выживаемость больных с
3—6 мес до 19,6 мес, снизило
заболеваемость ПМЛ и другими
оппортунистическими инфекциями.
18. Заключение
Практически у всех ВИЧ-инфицированных пациентовимеются неврологические жалобы в виде головных болей,
головокружений, слабости в ногах, приступов потери
сознания, онемения и болей в конечностях и других, и все
они в итоге обращаются за консультацией к неврологу или
семейному врачу.
Любое неврологическое заболевание, в особенности у лиц
молодого возраста (до 45 лет), с нетипичной клинической
картиной, характеризующейся быстрым нарастанием
неврологического дефицита с психопатологическими,
когнитивными нарушениями, должно настораживать в
отношении ВИЧ-инфекции.
19. Спасибо за внимание
СПИСОК ЛИТЕРАТУРЫ:1.
«PROGRESSIVE MULTIFOCAL LEUKOENCEPHALOPATHY – DRIVEN FROM RARITY TO CLINICAL MAINSTREAM BY IATROGENIC IMMUNODEFICIENCY»
OXFORD OX3 9DU 2017
2.
С.К. ЕВТУШЕНКО, И.Н. ДЕРЕВЯНКО «НЕЙРОСПИД КАК ОДНА ИЗ АКТУАЛЬНЕЙШИХ ПРОБЛЕМ СОВРЕМЕННОЙ ПРАКТИЧЕСКОЙ НЕВРОЛОГИИ».
МЕЖДУНАРОДНЫЙ НЕВРОЛОГИЧЕСКИЙ ЖУРНАЛ 5(9) 2006
3.
А.В. ГУСТОВ, Е.А. РУИНА, Д.В. ШИЛОВ, М.Н. ЕРОХИНА «КЛИНИЧЕСКИЕ ВАРИАНТЫ ПОРАЖЕНИЯ НЕРВНОЙ СИСТЕМЫ ПРИ ВИЧ-ИНФЕКЦИИ» СТМ
2010
4.
Н.А.БЕЛЯКОВА, Т.Н.ТРОФИМОВОЙ И В.В.РАССОХИНА «ВИЧИНФЕКЦИЯ И ЦЕНТРАЛЬНАЯ НЕРВНАЯ СИСТЕМА» СПБ 2013 — 122 С.
5.
ISRAEL STEINER & JOSEPH R. BERGER «UPDATE ON PROGRESSIVE MULTIFOCAL LEUKOENCEPHALOPATHY» CURR NEUROL NEUROSCI REP (2012) 12:680–686














 Медицина
Медицина