Похожие презентации:
Острые желудочно-кишечные кровотечения
1. ОСТРЫЕ ЖЕЛУДОЧНО-КИШЕЧНЫЕ КРОВОТЕЧЕНИЯ
ОСТРЫЕ ЖЕЛУДОЧНОКИШЕЧНЫЕ КРОВОТЕЧЕНИЯЛекция для студентов 4 курса
Кафедра факультетской хирургии
Тарасова Н.К.
Архангельск, 2020.
2. Желудочно-кишечное кровотечение
• Это истечение крови в просветжелудочно-кишечного тракта вследствие
разрушения (повреждения) сосудистой
стенки этих органов с
присоединяющимися клиническими
проявлениями кровопотери
3. Актуальность:
В последние годы возрос поток больных скровотечениями из пищеварительного
тракта.
Преобладают язвенные ЖКК около 50%
отмечается тенденция к увеличению числа
больных с неязвенными кровотечениями
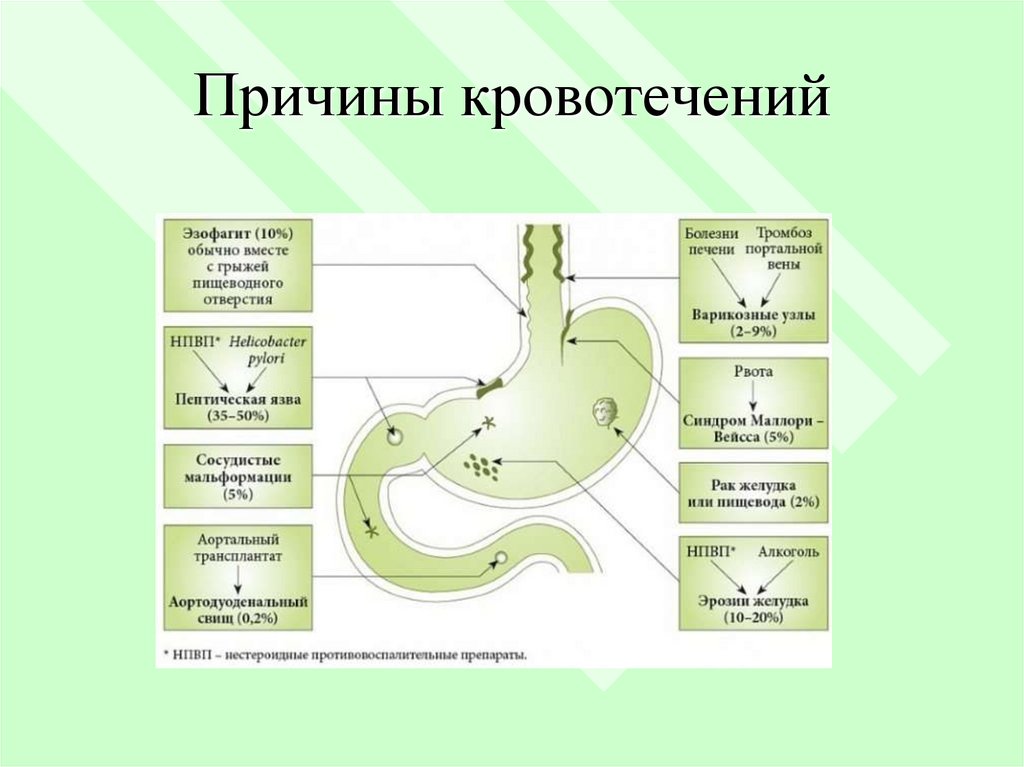
4. Причины кровотечений
5. I. По этиологическим признакам 1. Язвенные кровотечения при: - хронических язвах желудка и двенадцатиперстной кишки /ДПК/; -
пептических язвах желудочнокишечных анастомозов;- острых язвах
/стрессовых,сосудистых,
лекарственных,эндокринных и др./.
6. 2. Неязвенные кровотечения при: - варикозном расширении вен пищевода и желудка при портальной гипертензии; - синдроме
Меллори-Вейсса;- ущемленной грыже пищеводного отверстия
диафрагмы;
- эрозивном геморрагическом гастрите;
- доброкачественных и злокачественных
опухолях желудка и кишечника;
- дивертикулах пищеварительного тракта /ПТ/;
- других засолеваниях /болезнь Крона, аневризмы
аорты, геморрагические диатезы и др./.
7. 3.Общие заболевания с изъязвлением желудка и ДПК - ожоговая болезнь, - инфекционные заболевания, - острые язвы при поражении
нервнойсистемы,
- сердечно-сосудистые заболевания, - острые язвы при лекарственной,
гормональной терапии и отравлениях
8. 4.Болезни органов, прилежащих к желудку и ДПК - грыжа пищеводного отверстия диафрагмы, - абсцессы, проник., в желудок и ДПК, -
опухоли брюшной полости,- острый панкреатит
Болезни печени, селезенки и воротной
вены с портальной гипертензией и
флебэктазией пищевода и желудка
- цирроз печени
- тромбоз селезеночной и воротной вен
9.
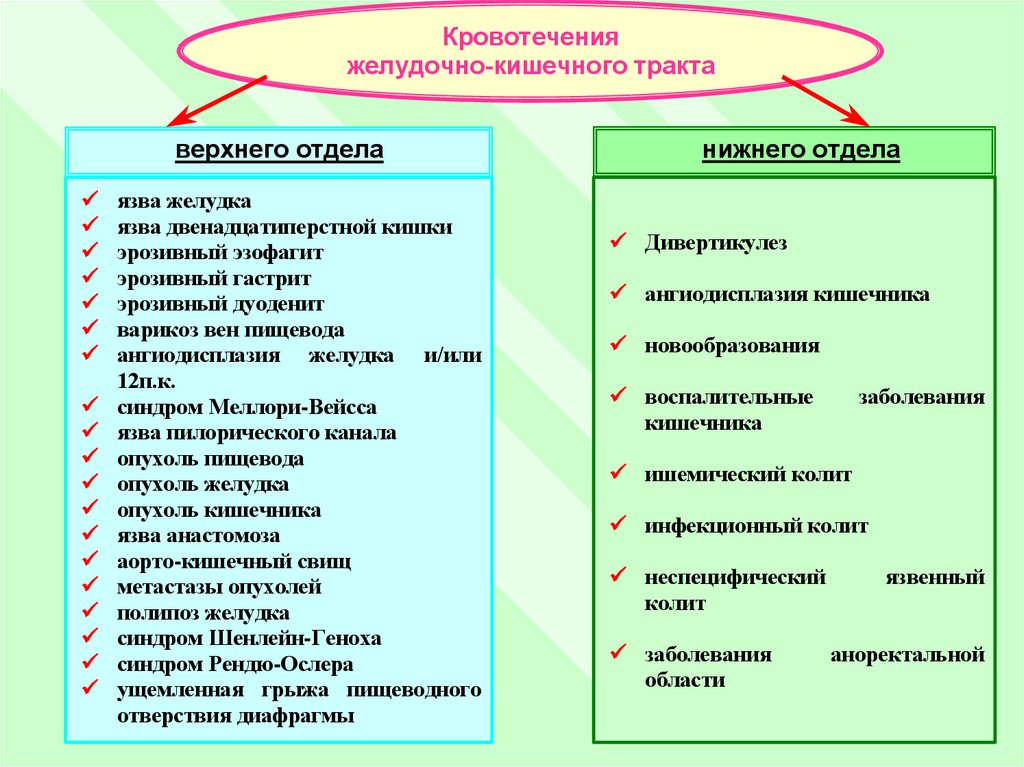
Кровотеченияжелудочно-кишечного тракта
верхнего отдела
язва желудка
язва двенадцатиперстной кишки
эрозивный эзофагит
эрозивный гастрит
эрозивный дуоденит
варикоз вен пищевода
ангиодисплазия желудка и/или
12п.к.
синдром Меллори-Вейсса
язва пилорического канала
опухоль пищевода
опухоль желудка
опухоль кишечника
язва анастомоза
аорто-кишечный свищ
метастазы опухолей
полипоз желудка
синдром Шенлейн-Геноха
синдром Рендю-Ослера
ущемленная грыжа пищеводного
отверствия диафрагмы
нижнего отдела
Дивертикулез
ангиодисплазия кишечника
новообразования
воспалительные
кишечника
заболевания
ишемический колит
инфекционный колит
неспецифический
колит
заболевания
области
язвенный
аноректальной
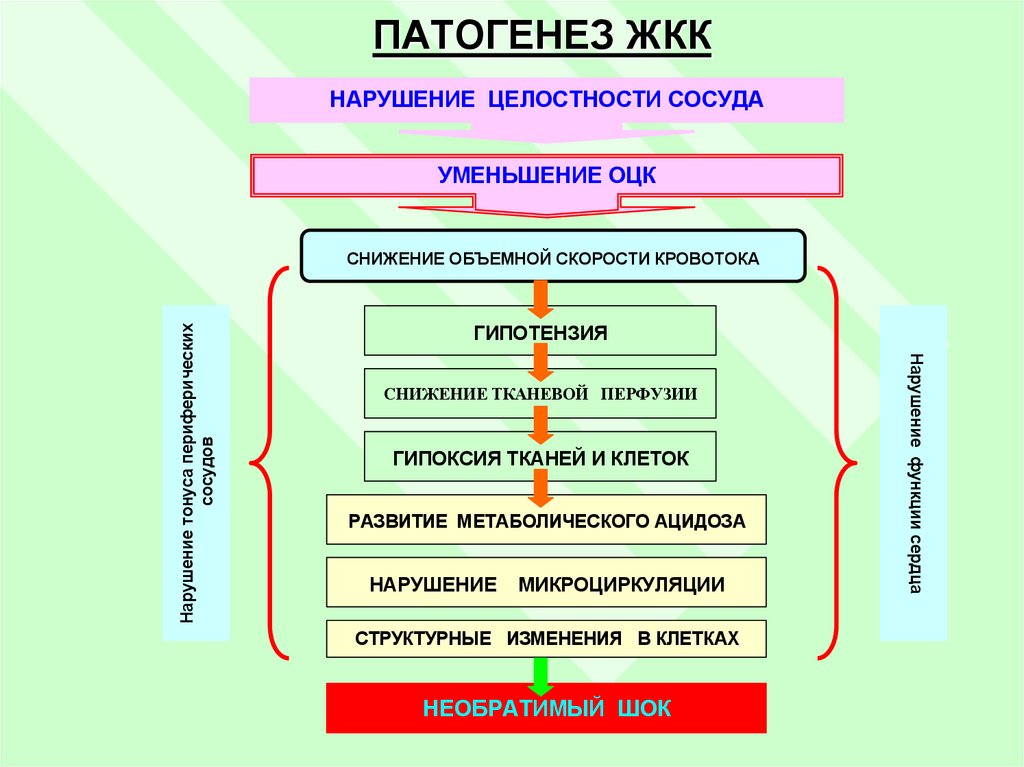
10. ПАТОГЕНЕЗ ЖКК
НАРУШЕНИЕ ЦЕЛОСТНОСТИ СОСУДАУМЕНЬШЕНИЕ ОЦК
ГИПОТЕНЗИЯ
СНИЖЕНИЕ ТКАНЕВОЙ ПЕРФУЗИИ
ГИПОКСИЯ ТКАНЕЙ И КЛЕТОК
РАЗВИТИЕ МЕТАБОЛИЧЕСКОГО АЦИДОЗА
НАРУШЕНИЕ
МИКРОЦИРКУЛЯЦИИ
СТРУКТУРНЫЕ ИЗМЕНЕНИЯ В КЛЕТКАХ
НЕОБРАТИМЫЙ ШОК
Нарушение функции сердца
Нарушение тонуса периферических
сосудов
СНИЖЕНИЕ ОБЪЕМНОЙ СКОРОСТИ КРОВОТОКА
11. По клиническому течению:
• Профузные• Торпидные
• Продолжающиеся
• Остановившиеся
12. По степени тяжести /величине кровопотери/:
- легкие / до 20% ОЦК - в среднем до 1000 мл/;- средней]степени тяжести /20-30% ОЦК - 10001500 мл/;
- тяжелая кровопотеря / свыше 30% ОЦК, или
свыше 1500 мл/
- сверхтяжелые /сверхострые/,или профузные
кровотечения /ДО 50% ОЦК и более/.
13. определение степени тяжести кровопотери при желудочно-кишечных кровотечениях:
определение степени тяжестикровопотери при желудочнокишечных кровотечениях:
• Индекс Альговера = ЧСС/ АД сист.
• норма - 0,5;
• до 1,3 - 20-30 % ОЦК
• 3. 2 и > - 50 % и > OЦК
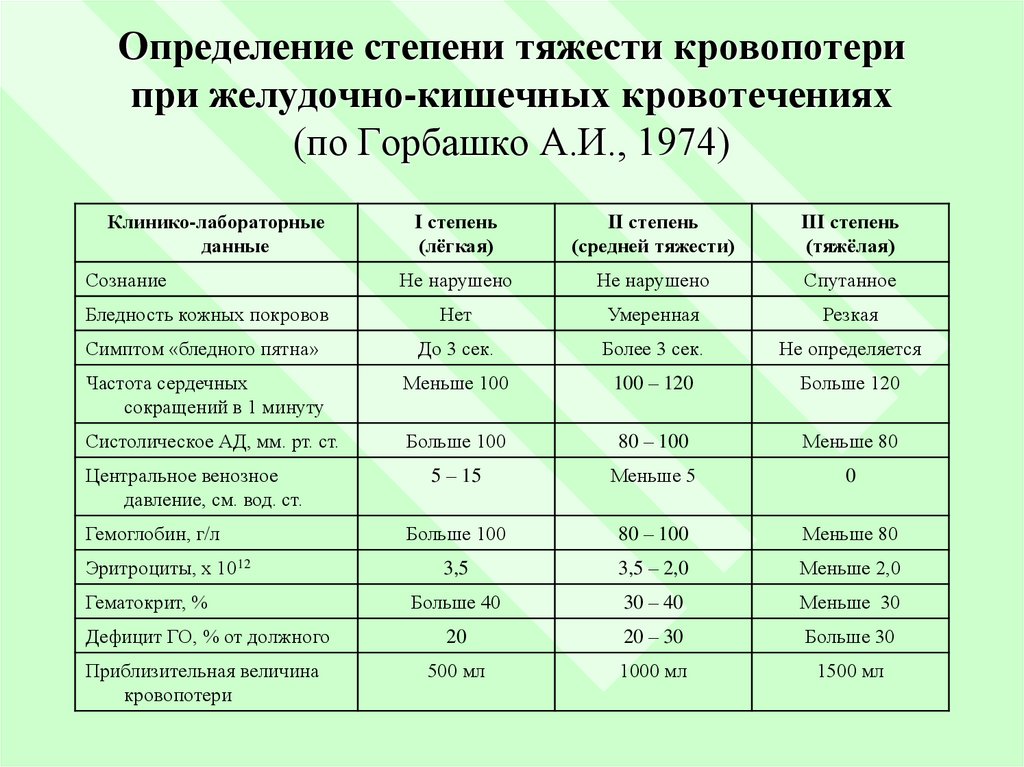
14. Определение степени тяжести кровопотери при желудочно-кишечных кровотечениях (по Горбашко А.И., 1974)
Клинико-лабораторныеданные
I степень
(лёгкая)
II степень
(средней тяжести)
III степень
(тяжёлая)
Не нарушено
Не нарушено
Спутанное
Бледность кожных покровов
Нет
Умеренная
Резкая
Симптом «бледного пятна»
До 3 сек.
Более 3 сек.
Не определяется
Частота сердечных
сокращений в 1 минуту
Меньше 100
100 – 120
Больше 120
Систолическое АД, мм. рт. ст.
Больше 100
80 – 100
Меньше 80
5 – 15
Меньше 5
0
Больше 100
80 – 100
Меньше 80
3,5
3,5 – 2,0
Меньше 2,0
Больше 40
30 – 40
Меньше 30
Дефицит ГО, % от должного
20
20 – 30
Больше 30
Приблизительная величина
кровопотери
500 мл
1000 мл
1500 мл
Сознание
Центральное венозное
давление, см. вод. ст.
Гемоглобин, г/л
Эритроциты, х 1012
Гематокрит, %
15. Геморрагический шок стадии
прешока
Ранняя(обратимая)
Промежутоная (прогрессивная)
Рефрактерная (необратимая,
ареактивный шок)
16. По частоте:
• Однократные• Рецидивные
• Часто рецидивирующие
17. В клинической картине 2 периода:
• скрытый• период внешних проявлений
18. Скрытый период общие симптомы
-слабость-бледность слизистых оболочек и кожи
-потливость
-головокружение, головная боль
-мелькание «мушек» перед глазами
-учащение пульса
-снижение артериального давления
-при профузном кровотечении - коллапс.
19. В явный период кровотечения
• появляется рвота алой или темной кровью.• У большинства больных рвотные массы имеют цвет
кофейной гущи.
• Живот обычно втянут, участвует в акте дыхания, при
пальпации мягкий, болезненный в эпигастральной
области.
• Положительный симптом Бергмана - уменьшение
интенсивности или исчезновение болей в животе во
время кровотечения.
• Стул - черный или дегтеобразный, появляется спустя
8-10 часов после начала желудочного кровотечения.
20. ОСОБЕННОСТИ КРОВОТЕЧЕНИЯ ИЗ ВЕРХНЕГО ОТДЕЛА ЖКТ
ОСОБЕННОСТИ КРОВОТЕЧЕНИЯ ИЗВЕРХНЕГО ОТДЕЛА ЖКТ
Обильная рвота алой кровью со сгустками чаще
признак кровотечения из пищевода.
Рвота “кофейной гущей” со сгустками крови или без них
обычно указывает на кровотечении из желудка
(образование солянокислого гематина под влиянием
желудочного сока).
Наличие крови с примесью большого количества слизи об эрозивном гастрите.
При профузном кровотечении кровавая рвота
встречается не всегда.
21. КРОВОТЕЧЕНИЯ ИЗ НИЖНЕГО ОТДЕЛА ЖКТ
Интенсивные кровотечения из верхнего отделаЖКТ или небольшое кровотечение из тонкой
кишки могут симулировать кровотечения из
нижнего отдела ЖКТ.
Основной клинический симптом – кровь с
каловыми массами.
22. Для выбора метода лечения хирург должен уточнить:
• локализацию источника кровотечения;• продолжается кровотечение или оно остановилось;
• степень устойчивости гемостаза;
• величину (степень тяжести) кровопотери;
• наличие рецидивов кровотечения в анамнезе;
• длительность постгеморрагического периода;
• возраст больного, наличие и тяжесть сопутствующей
патологии.
23. МЕТОДЫ ОБСЛЕДОВАНИЯ
1. ФГДС - достоверный метод в 93-95%позволяет установить причину ЖКК
а) экстренные исследования в первые б
час.
б) отсроченные - в первые 3 суток
в) плановые - через 3 суток
24. при проведении эндоскопии фиксируют следующее:
• наличие крови в пищеводе, желудке,двенадцатиперстной кишке;
• ее количество и характер;
• источник кровотечения (локализация,
размеры);
• признаки кровотечения: артериальное
кровотечение (пульсирующее), подтекание
венозной крови, свежий сгусток, красный
тромб, тромб в состоянии ретракции,
тромбированный сосуд, гематома вокруг
источника, имбибиция гемосидерином.
25.
Диагностика желудочно-кишечныхкровотечений
Фиброколоноскопия
Спиральная компьютерная томография
Капсульная эндоскопи
Контрастная рентгенологическое исследование
Фиброэнтероскопия
Селективная ангиография
Радиоизотопная сцинтиграфия (Xr)
26.
Ректороманоскопию проводят для поискаисточника кровотечения в прямой кишке.
Однако точно диагностировать ректальные
кровотечения можно только в случае обнаружения
активно кровоточащего повреждения.
27.
• Колоноскопия выполняется приподозрении на наличие источника
кровотечения в толстой кишке
28.
Ангиография - метод диагностики в тех случаях,когда кровотечение настолько сильно, что вызывает
тяжелые нарушения гемодинамики.
Метод
позволяет
быстро
найти
источник
кровотечения, его можно использовать и для остановки
кровотечения.
29.
Прогноз рецидива кровотечения базируется налокализации субстрата кровотечения и его типа,
наличию видимого сосуда и характеристике
сгустка, на величине и глубине язвы.
Неблагопpиятными
по
возможному
рецидиву
кровотечения являются локализация язвенных дефектов в
опасной сосудистой зоне желудка (1,5-5 см от малой и
большой кривизны желудка по передней и задней стенкам зона пеpфоpантных сосудов), задняя стенка луковицы.
Увеличивает
опасность
рецидива
кровотечения
локализация сосуда в дне язвы.
Признаками
возможного
рецидива
кровотечения
являются присутствие следов крови и рыхлый тромб в
дефекте стенки органа, особенно при повторном осмотре
через 8-12 часов.
30.
Классификация язвенных кровотечений поJ.A.N.Forrest (1976)
активное
кровотечение
FI a - струйное, пульсирующее артериальное
кровотечение (active bleeding (sputing hemorrhage)
FI b - венозное, вялое, паренхиматозное кровотечение
потоком (active bleeding (oozing hemorrhage)
состоявшееся
FII a - видимый тромбированный сосуд (visible vessel-
кровотечение
pigmented protuberance)
FII b - фиксированный тромб или сгусток (adherent clot)
FII c - геморрагическое пропитывание дна язвы,
плоское черное пятно (black base)
FIII – чистое дно язвы, отсутствие прямых визуальных
вышеперечисленных признаков (no stigmata)
31.
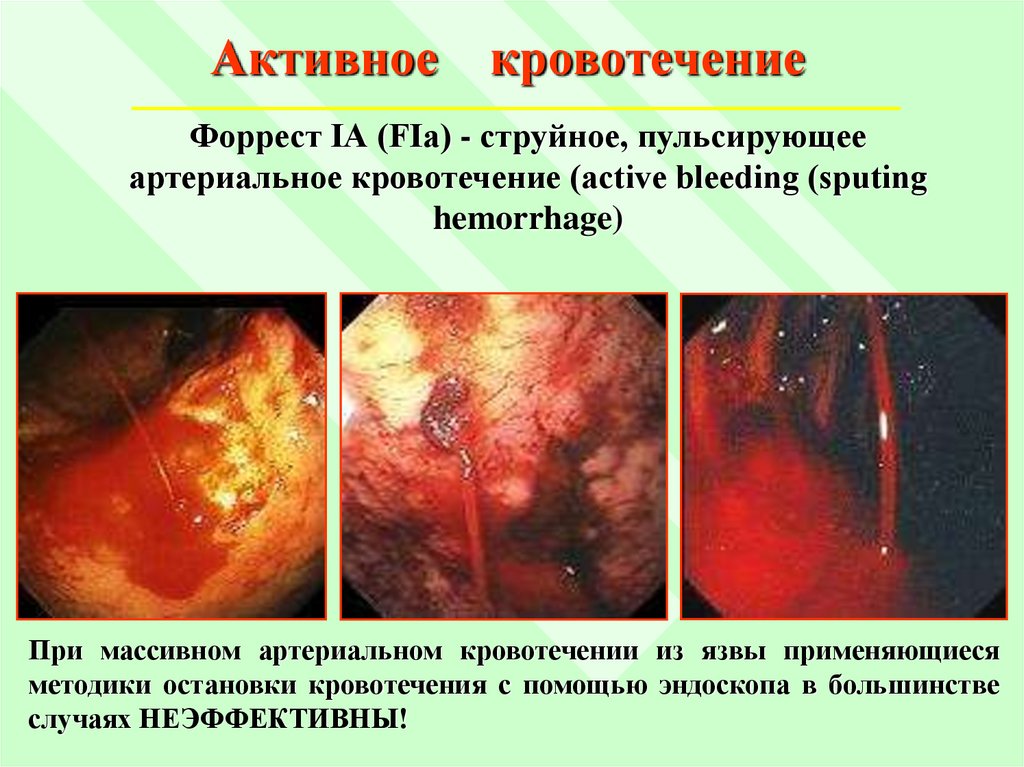
Активноекровотечение
Форрест IА (FIa) - струйное, пульсирующее
артериальное кровотечение (active bleeding (sputing
hemorrhage)
При массивном артериальном кровотечении из язвы применяющиеся
методики остановки кровотечения с помощью эндоскопа в большинстве
случаях НЕЭФФЕКТИВНЫ!
32.
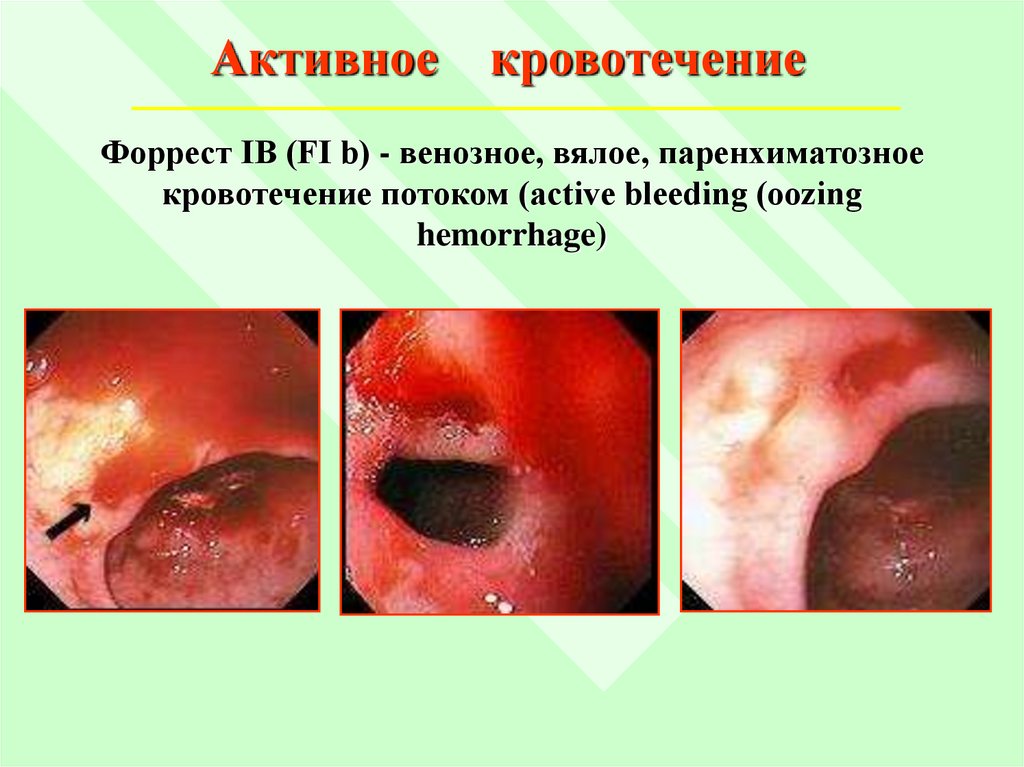
Активноекровотечение
Форрест IВ (FI b) - венозное, вялое, паренхиматозное
кровотечение потоком (active bleeding (oozing
hemorrhage)
33.
Состоявшеесякровотечение
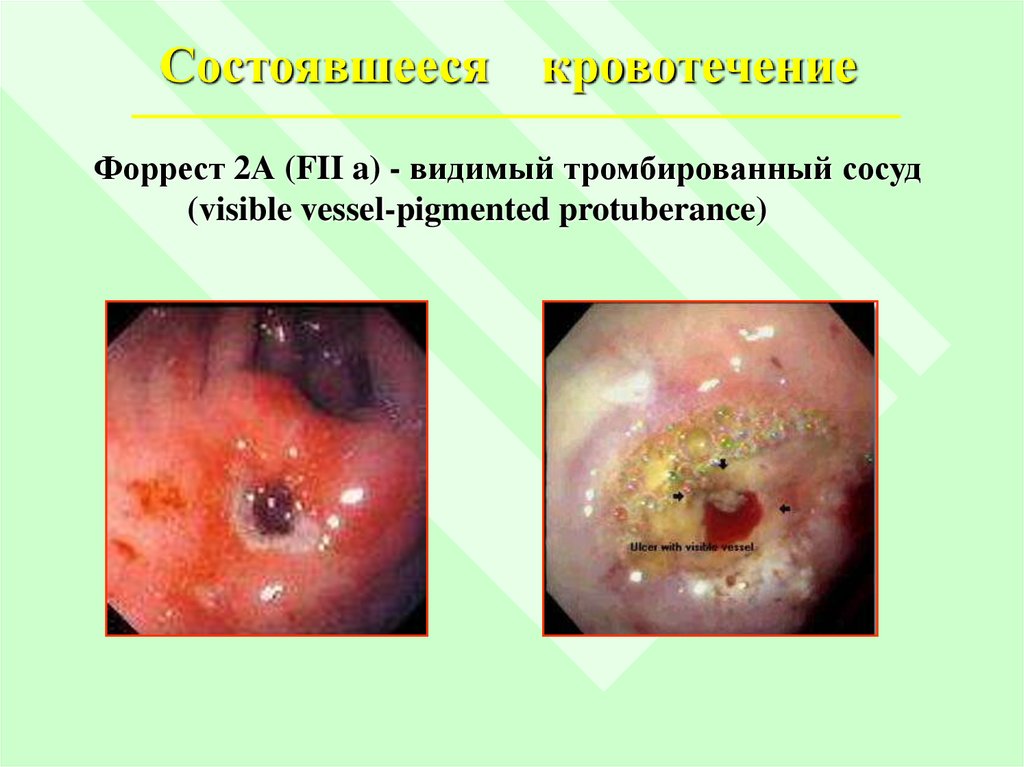
Форрест 2А (FII a) - видимый тромбированный сосуд
(visible vessel-pigmented protuberance)
34.
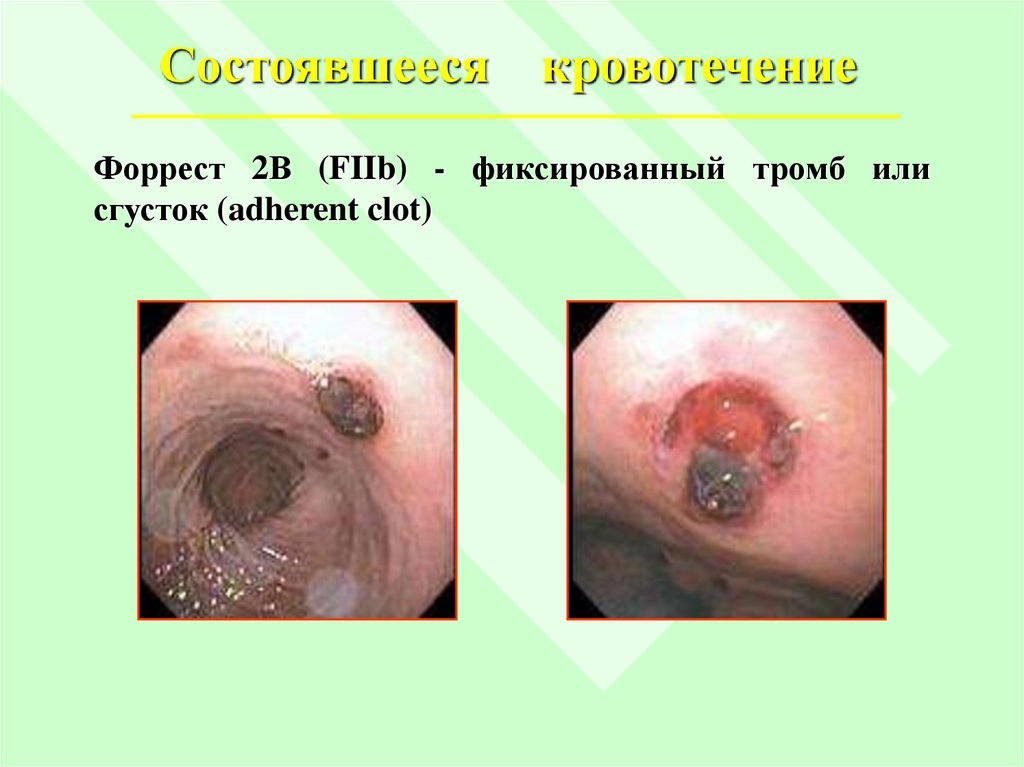
Состоявшеесякровотечение
Форрест 2В (FIIb) - фиксированный тромб или
сгусток (adherent clot)
35.
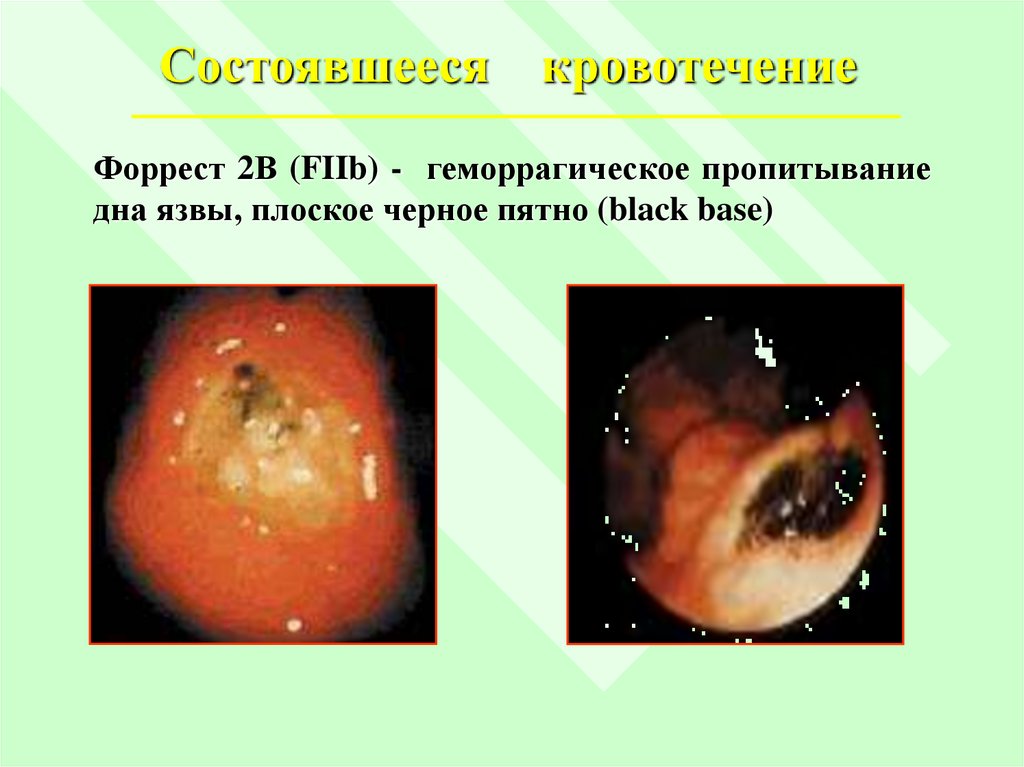
Состоявшеесякровотечение
Форрест 2В (FIIb) - геморрагическое пропитывание
дна язвы, плоское черное пятно (black base)
36.
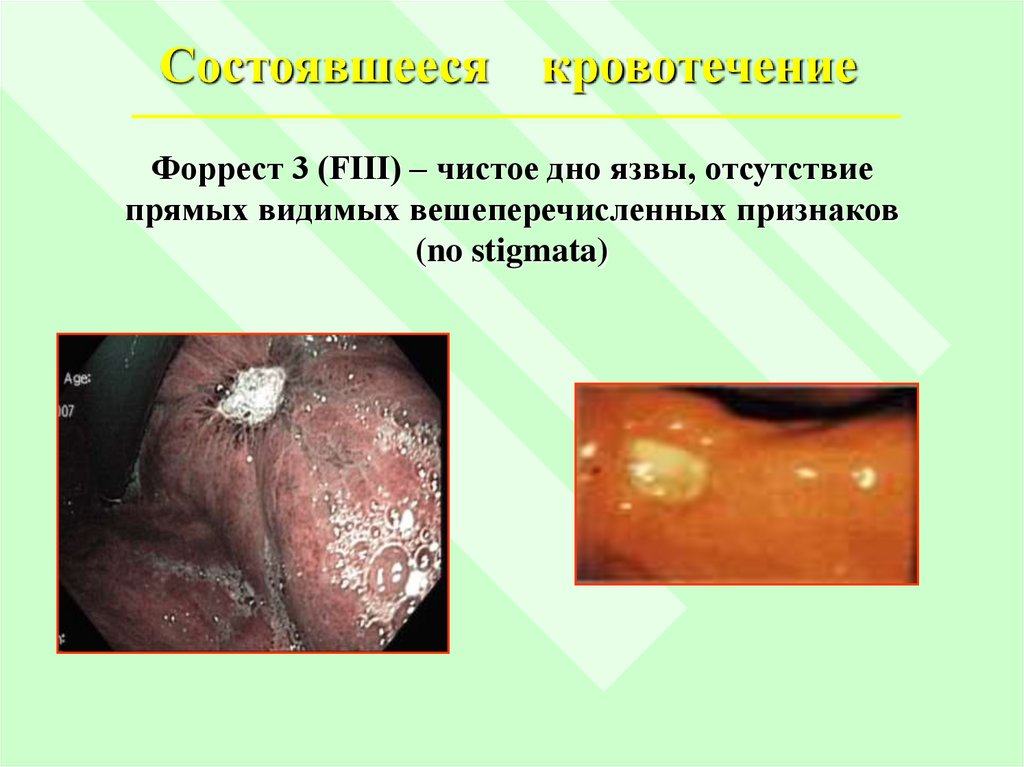
Состоявшеесякровотечение
Форрест 3 (FIII) – чистое дно язвы, отсутствие
прямых видимых вешеперечисленных признаков
(no stigmata)
37.
Виды эндоскопическогогемостаза
Диатермокоагуляция
Тепловая коагуляция
Лазерная фотокоагуляция
Аргоно-плазменная коагуляция
Иньекционный метод сосудосуживающими средствами
Инъекционный метод (инъекцией этанола)
Механические методы гемостаза
(доклипирование, наложение
резиновых колец)
Клеевая пломбировка
Комбинированное
использование методов
гемостаза
38.
Показания для проведенияэндоскопического гемостаза
I. Продолжающееся в момент исследования
кровотечение ( Форрест FI a, FI b)
I. Остановившееся на момент эндоскопии
кровотечение с сохраняющимся высоким
риском рецидива кровотечения (Форрест
FII a, FII b)
39.
Противопоказаниядля проведения эндоскопического
гемостаза
I. Отсутствие стигм кровотечения в дне и краях
источника (Форрест III)
I. Невозможность адекватного доступа к источнику
кровотечения (например,
стенозирование просвета)
грубая
деформация,
I. Опасность возникновения перфорации органа
(глубокие язвы или глубокие разрывы слизистой)
I. Отсутствие условий для адекватного выполнения
гемостаза
40. СПОСОБЫ ЭНДОСКОПИЧЕСКОГО ГЕМОСТАЗА
медикаментозные- орошение растворами медикаментов
- сосудосуживающими
- денатурирующими
- нанесение пленкообразующих препаратов
- клей медицинский
41. СПОСОБЫ ЭНДОСКОПИЧЕСКОГО ГЕМОСТАЗА
• - инфильтрационный гемостаз• раствором адреналина
• масляные растворы
• спирт-новокаиновые смеси
• физиологические растворы
• денатурирующие растворы
42. СПОСОБЫ ЭНДОСКОПИЧЕСКОГО ГЕМОСТАЗА
• механические- клипирование сосуда
гемостатическими клипсами
- лигирование эластичными кольцами
- лигирование эндопетлей
43. СПОСОБЫ ЭНДОСКОПИЧЕСКОГО ГЕМОСТАЗА
• физические- термовоздействие
- термозонд
- криовоздействие
44. СПОСОБЫ ЭНДОСКОПИЧЕСКОГО ГЕМОСТАЗА
- электрокоагуляция- монополярная
- биполярная
- лазерная коагуляция
- аргоно-плазменная коагуляция
45.
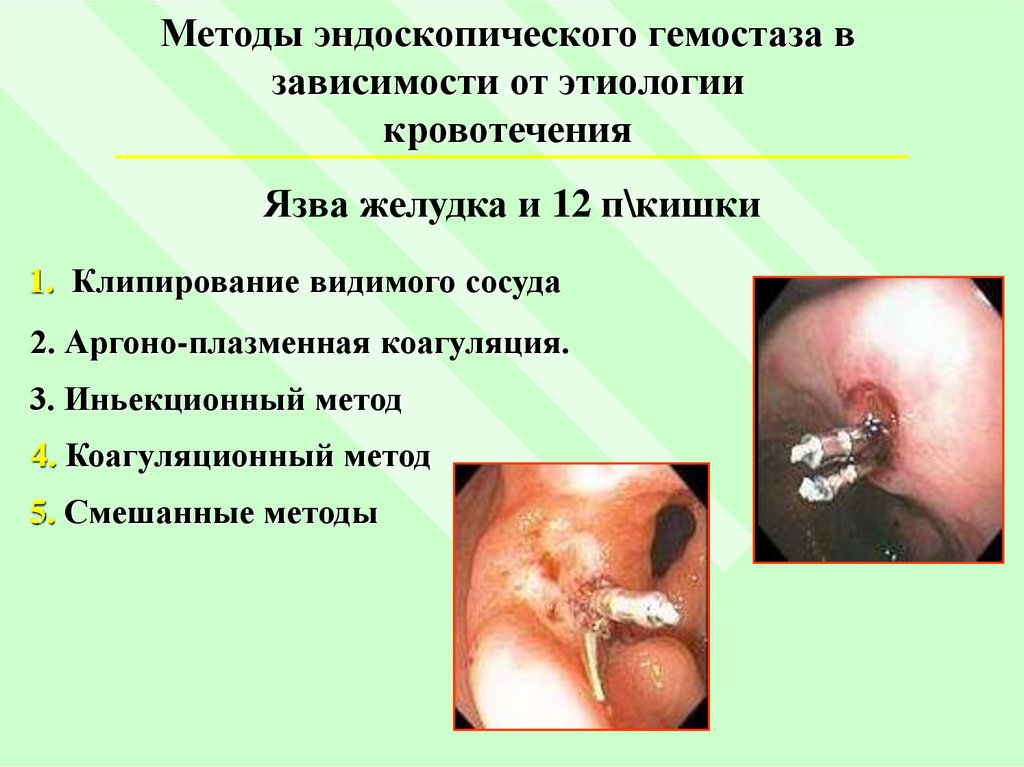
Методы эндоскопического гемостаза взависимости от этиологии
кровотечения
Язва желудка и 12 п\кишки
1. Клипирование видимого сосуда
2. Аргоно-плазменная коагуляция.
3. Иньекционный метод
4. Коагуляционный метод
5. Смешанные методы
46.
Кровотечение при синдромеМаллори-Вейса
Основные методы:
Клипирование
Иньекционный (тампонирующий и
склерозирующий эффекты)
Диатермокоагуляция
47.
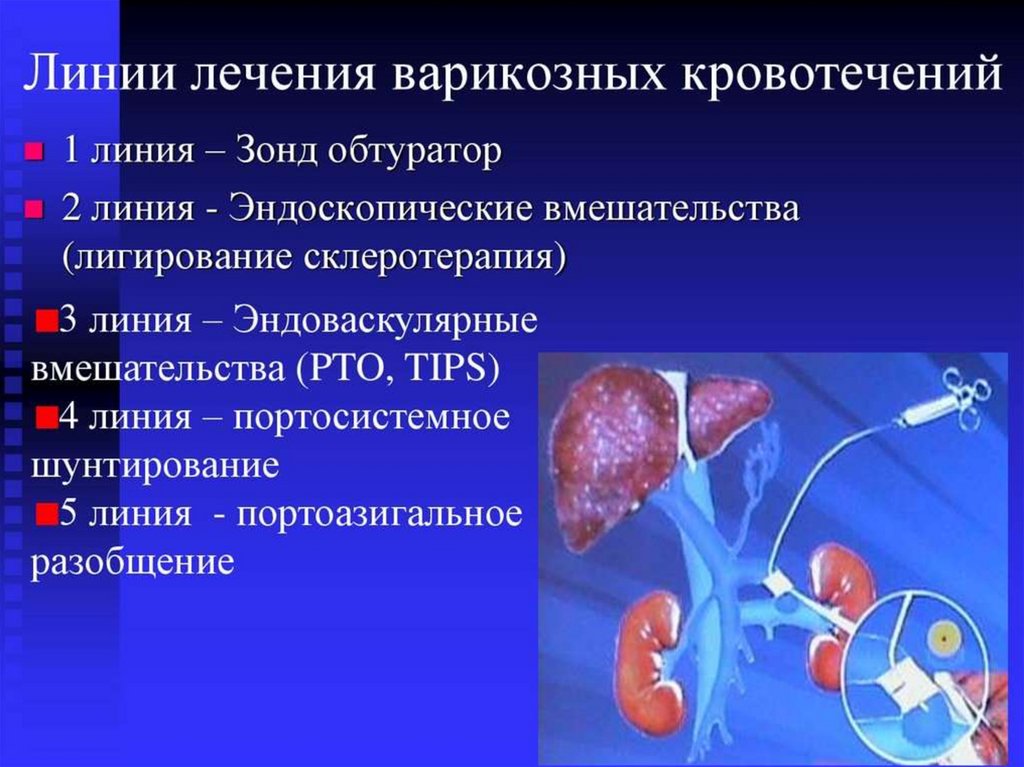
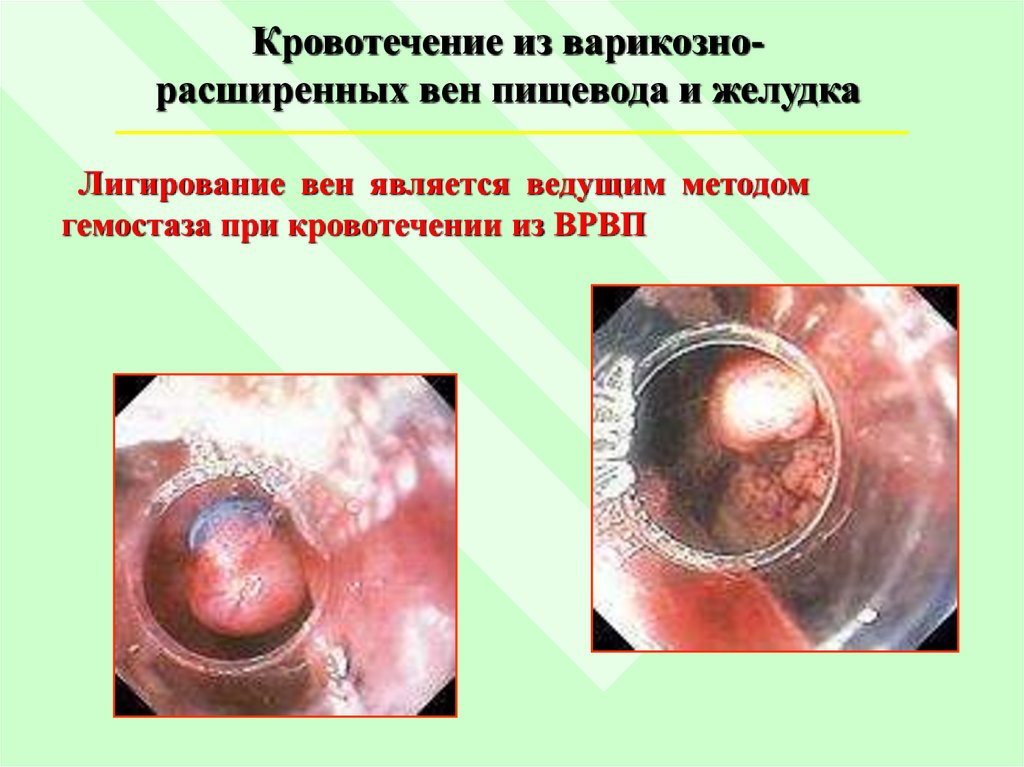
Кровотечение из варикознорасширенных вен пищевода и желудкаЛигирование вен является ведущим методом
гемостаза при кровотечении из ВРВП
48.
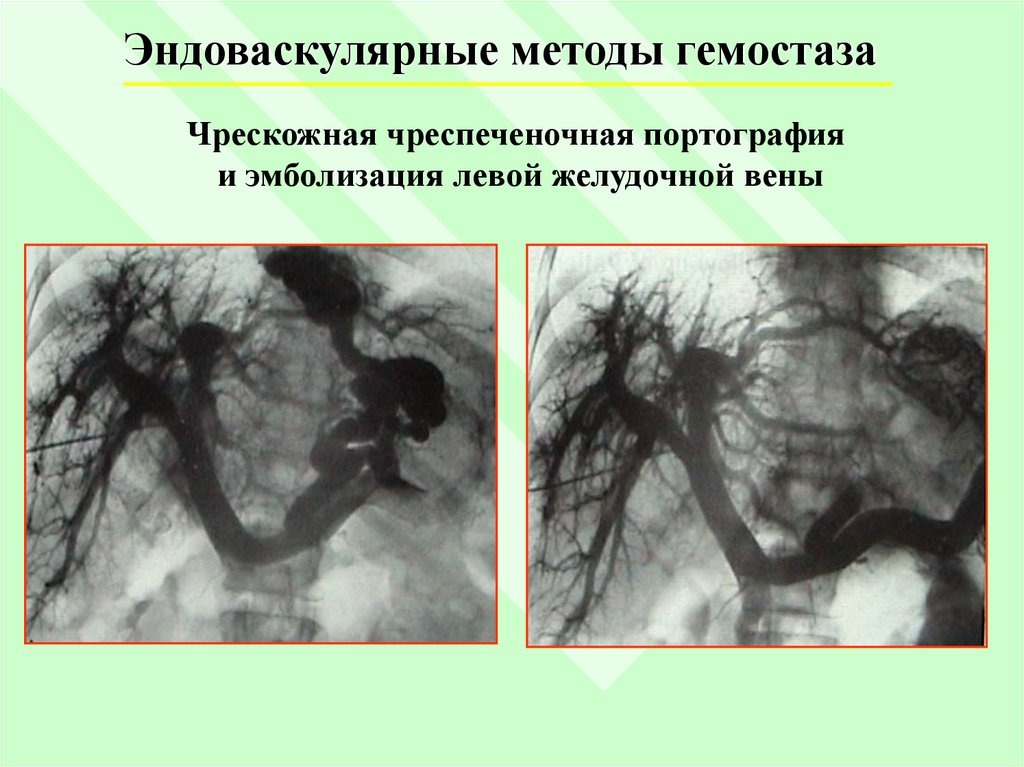
Эндоваскулярные методы гемостазаЧрескожная чреспеченочная портография
и эмболизация левой желудочной вены
49.
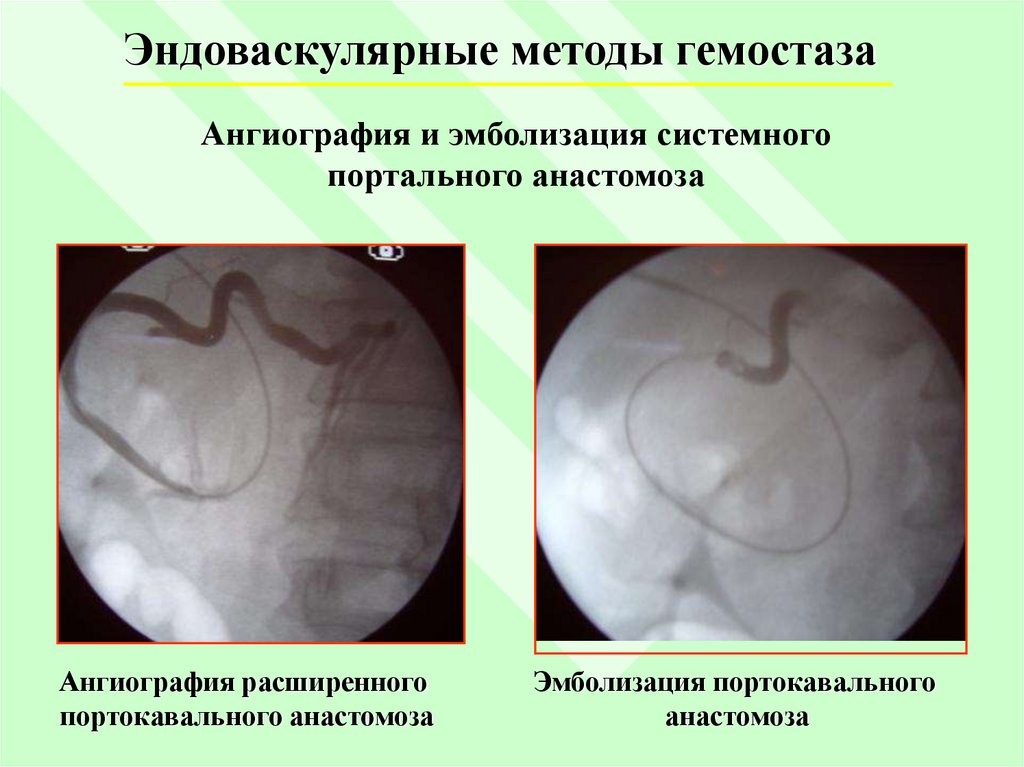
Эндоваскулярные методы гемостазаАнгиография и эмболизация системного
портального анастомоза
Ангиография расширенного
портокавального анастомоза
Эмболизация портокавального
анастомоза
50.
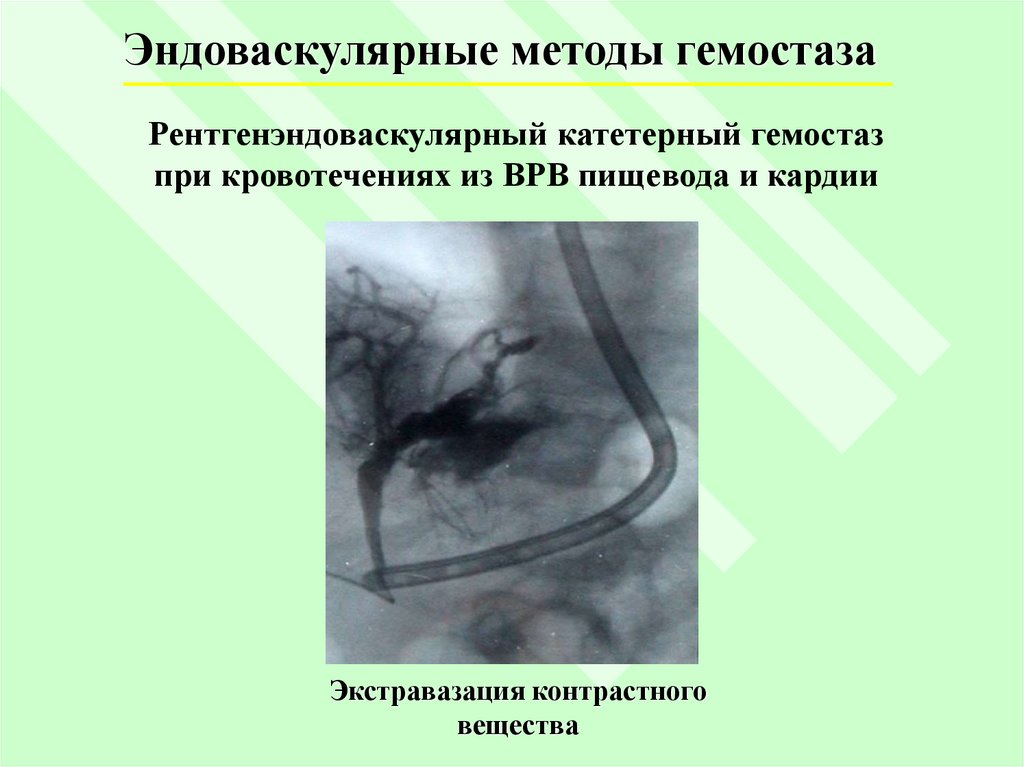
Эндоваскулярные методы гемостазаРентгенэндоваскулярный катетерный гемостаз
при кровотечениях из ВРВ пищевода и кардии
Экстравазация контрастного
вещества
51. Консервативное лечение
I) Строгий постельный режим2) Пузырь со льдом на живот
3) Прекращение приема пищи и жидкостей
до окончательной остановки
кровотечения
52.
Схема консервативного лечения(второй этап)
После остановки кровотечения
Схема в/м инъекций (гемостатическая терапия):
* Sol. Etamsylati (Dicynoni) 12,5% - 2,0 ml; в/м 4 раза в сутки
Схема лечения per os:
* Омепразол по 20 мг 2 раза в сутки.
* кларитромицин (клацид) 250 мг. 2 раза в день. При отсутствии амоксициллин по
500 мг. 2 раза в день в конце еды.
* метронидазол (трихопол) по 500 мг. 2 раза в день в конце еды.
* Sol. Acidi aminocapronici 5% по 1 столовой ложке 6-8 раз в сутки.
Оптимальной дозой является 80 мг омепразола болюсно, в
последующем – 8 мг/ч на протяжении первых трех дней
лечения.
53.
Схема консервативного лечения(первый этап)
Схема в/в инъекций
* Sol. NaCl 0,9% - 400,0 ml*
* Sol. Acidi aminocapronici 5% - 100,0 ml*
* СЗП одногрупная – 300 ml*
* Sol. Glucosi 10% - 400,0 ml + Insulini 10 ED + Sol. Acidi ascorbinici 5% - 3,0 ml*
* Sol. KCl 4% - 100,0 ml*
* Р-р хаес 10%, 400,0 мл*
Sol. Chlasoli (Ringeri и т.д.) – 400,0 ml*
Sol.Tranexamic acidi- 5 ml в/м или в/в в кап-цу
* Омепразол по 80 мг, а потом по 20 мг 2 раза в сутки в/в. Схема в/м инъекций
* Sol. Etamsylati (Dicynoni) 12,5% - 2,0 ml; в/м 4 раза в сутки
При признаках продолжающегося кровотечения и отсутствия перегрузки объемом
повторить через 4-5 часов
54.
55. Показания для госпитализации в ОАРИТ больных с острым ЖКК:
Наличие постгеморрагической анемии с уровнем Hb < 80г/л и Ht > 0,30
Достоверные клинические признаки кровотечения
(рвота с кровью, мелена) в сочетании с признаками
острой гиповолемии (кровопотери)
Лабораторные критерии ДВС – синдрома:
- тромбоцитопения, тромбоцитопатия;
- паракоагуляционные тесты;
- активизация фибринолиза;
- дефицит АТ III;
Эндоскопические признаки неустойчивого гемостаза или
продолжающегося кровотечения
Зафиксированные кризы или развернутая клиника
геморрагического шока
56. Признаки критического состояния:
спутанность сознания;заторможенность;
обильный липкий пот;
мраморность кожи;
боль;
частое поверхностное дыхание;
тахикардия;
гипотония.
57. Основные задачи инфузионно-трансфузионной терапии
Основные задачи инфузионнотрансфузионной терапии• Устранение гиповолемии и коррекция
расстройств центральной гемодинамики
осуществляется кристаллоидными и
коллоидными растворами.
• Нормализация микроциркуляции и
транскапиллярного обмена достигается
применением реологически и онкотически
активных сред.
58. Основные задачи инфузионно-трансфузионной терапии
Основные задачи инфузионнотрансфузионной терапии• Дефицит кислородной емкости крови
восполняется при кровопотере,
превышающей 20% ОЦК,
использованием дифференцирование крови,
эритроцитной массы, отмытых
размороженных эритроцитов.
• Общий объем инфузионной терапии при легкой
кровопотере не превышает 1 л, при средней —
1,5-3 л, а при тяжелой и крайне тяжелой — 3-5
л.
59. Основные задачи инфузионно-трансфузионной терапии
Основные задачи инфузионнотрансфузионной терапии• Дефицит ОЦК восполняется в течение 6 часов
на 60-70%, а к исходу первых суток —
полностью.
• Суточная доза переливаемой крови не
превышает 1-1,5 л.
• Критериями темпа и адекватности инфузии
служат данные гемодинамики и центрального
венозного давления , темп диуреза,
лабораторные показатели, характеризующие
кислородную емкость крови и гемостаз.
60. Терапия направленная на подавление секреторной активности и повышения защиты слизистой желудка
• Ингибиторы протонной помпы (омепразол –лосек для в\в введения 40мг каждые 6 часов
или постоянная инфузия-перфузор 8мг\час в
течение 4 суток,затем per os
61. Терапия направленная на подавление секреторной активности и повышения защиты слизистой желудка
• Антацидные средства и гастропротекторы(натрия гидрокарбонат и кальция
гидрокарбонат)
• Сандостатин, октреотид (синтетические
аналоги гормона соматостатина)
62.
Хирургическая тактикаНастойчивые попытки остановить
кровотечение, используя эндоскопические
методики, приводят в конечном итоге к
запоздалым в связи с глубокими изменениями
гомеостаза оперативным вмешательствам,
упущению благоприятных сроков их
выполнения и высокой летальности,
достигающей среди таких больных 70%.
63.
Показания к выполнению экстреннойоперации в любое время суток у больных с
язвенными гастродуоденальным
кровотечением
I. Продолжающееся кровотечение, которое не удается
остановить используя и эндоскопические методики.
I.
Рецидив на фоне проводимого лечения.
64. Показание для срочной операции в первые сутки с момента установления диагноза
1. Нестабильный гемостаз при ФГДС2.
Угроза
рецидива
кровотечения
при
содержании Hb до 80 г/л и Нt до 25% и
отрицательную эволюцию язвы по данным
эндоскопии.
65.
Плановые операции выполняются через2-3 недели лечения больных в
гастроэнтерологическом отделении.
66.
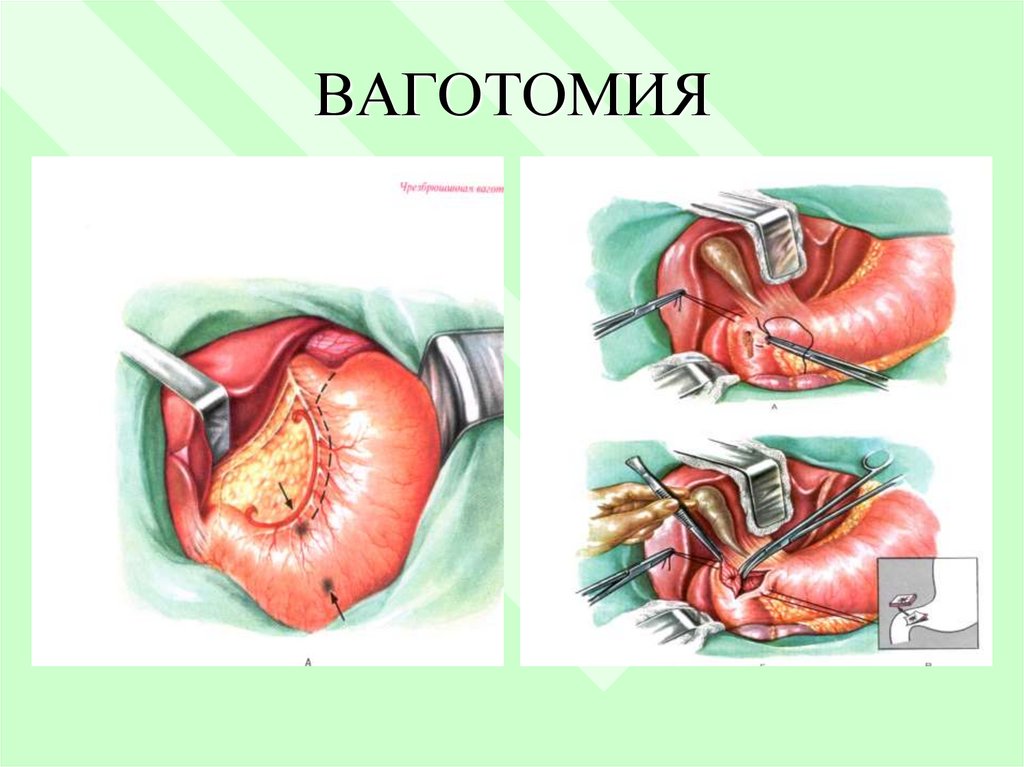
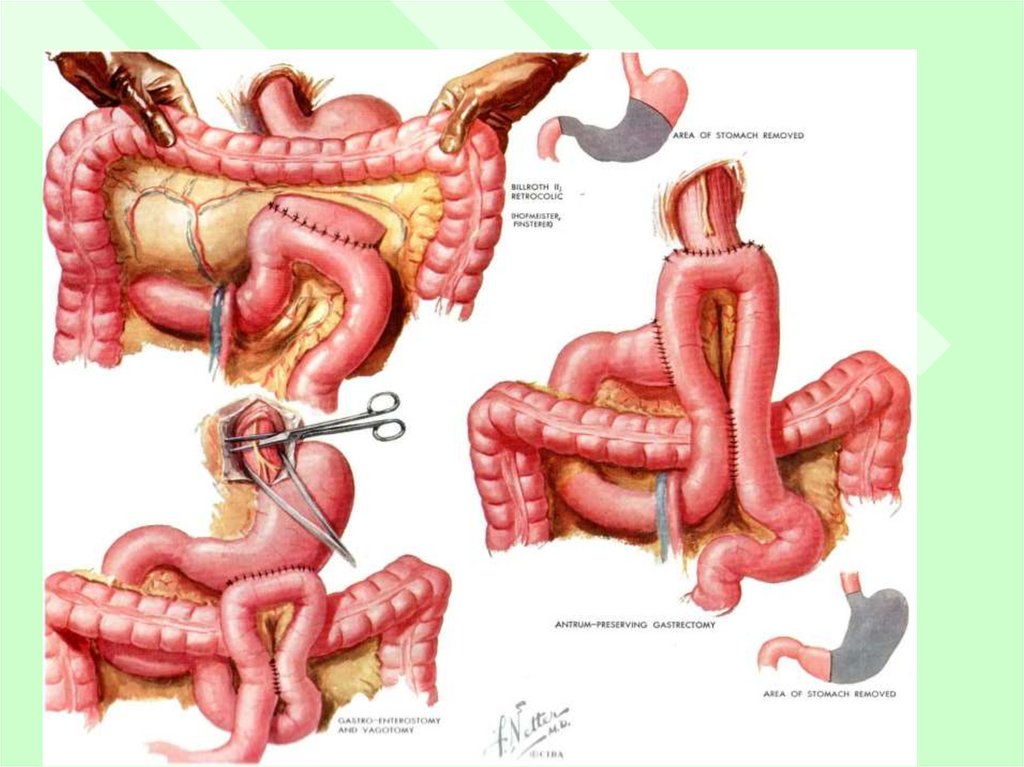
I) Резекция желудка с язвой2) Органосохраняющие операции - иссечение
язвы с ваготомией и пилоропастикой
3) Паллиативные вмешательства (обкалывание
язвы, перевязка сосудов на протяжении,
электрокоагуляция, клиновидная резекция,
резекция на выключение)



















































 Медицина
Медицина