Похожие презентации:
Кандидоз. Определение
1.
Кандидоз2.
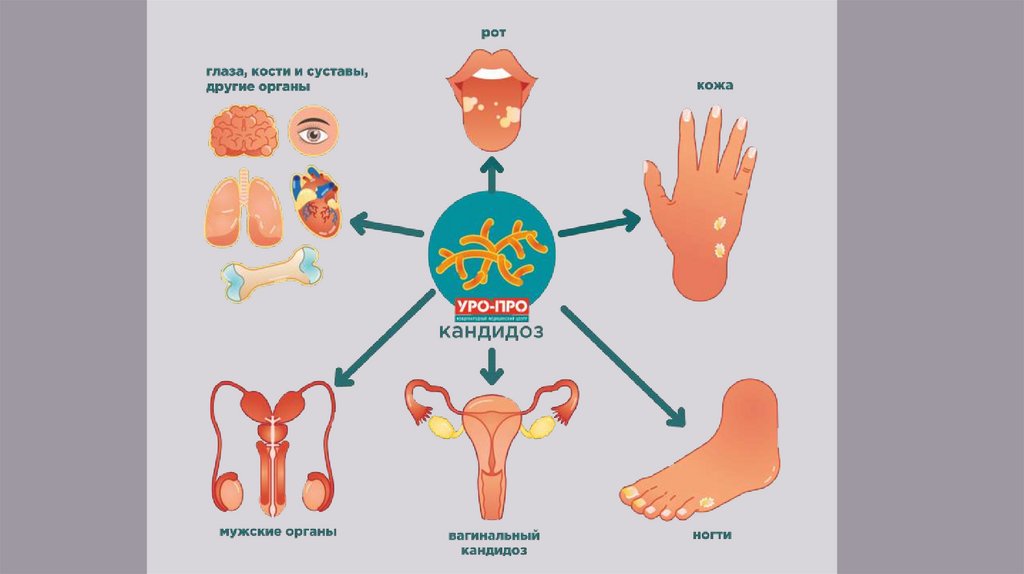
ОпределениеКандидоз, или молочница, возникает, когда микроскопические грибы рода Candida
колонизируют кожу, слизистые оболочки и внутренние органы. Без лечения
инфекция может вызвать воспаление поражённых тканей и распространиться на
весь организм.
3.
4.
Факторы риска развития кандидоза:Ранний период жизни ребенка, особенно период новорожденности, и
прежде всего, у морфофункционально незрелых и недоношенных
новорожденных;
Критические ситуации (реанимация, оперативное вмешательство,
травма, шок и т.д.);
Интенсивная антибиотическая и иммуносупрессивная терапия;
Наличие грибковых заболеваний мочеполовой сферы у матери ребенка
во время беременности;
Повышенная колонизация грибов в кишечнике, т.е.
кандидоносительство.
5.
ЭпидемиологияВозбудителями кандидоза человека являются дрожжеподобные грибы рода
Candida. У детей возбудителем кандидоза в 75-94% случаев является Candida
albicans, реже – Candida tropicalis, Candida Krusei, Candida pseudotropicalis и др.
Возможно сочетание Candida albicans с другими видами грибов и микроорганизмов.
Грибы рода Candida широко распространены в природе. Они обнаруживаются в
воздухе, почве, на овощах, фруктах. Candida – аэробы и являются сапрофитами
слизистых оболочек полости рта, кишечника, половых органов, кожи, относятся к
условно патогенной флоре. Морфологически грибы Candida полиморфны и могут
существовать в виде молодых клеток круглой или яйцевидной формы размером 2-5
мкм (бластоспоры) и в виде почкующихся форм, образуя псевдомицелий.
6.
Пути инфицирования:1. Внутриутробный
трансплацентарный путь встречается редко.
восходящий путь развивается при нарушении целостности амниотической оболочки у
беременных с влагалищным и или цервикальным кандидозом или кандидозным
эндометритом. Заражение плода происходит за счет контакта грибов с его кожей и
слизистыми, а также при аспирации или заглатывании инфицированных грибами
околоплодных вод. Клиническая картина выявляется сразу при рождении.
интранатальное инфицирование встречается чаще. Оно отмечается при заболевании
беременной кандидозом половых органов. Клиника грибкового поражения проявляется на
5-10 день жизни.
7.
Пути инфицирования:Постнатальный – основной
эндогенное развитие кандидоза обусловлено носительством
грибов. В этом случае, грибы рода Candida, являясь
постоянными обитателями, кожи, кишечника, а также
слизистой оболочки полости рта, носоглотки и других отделов
ЖКТ, могут стать непосредственной причиной развития
кандидоза у ребенка. Чаще заболевают недоношенные и
морфофункционально незрелые доношенные дети.
Экзогенное инфицирование при внутрибольничном заражении.
Candida albicans длительно сохраняется на объектах
окружающей среды (10-15 суток), на коже рук персонала и
матерей (15 мин-2 часа).
8.
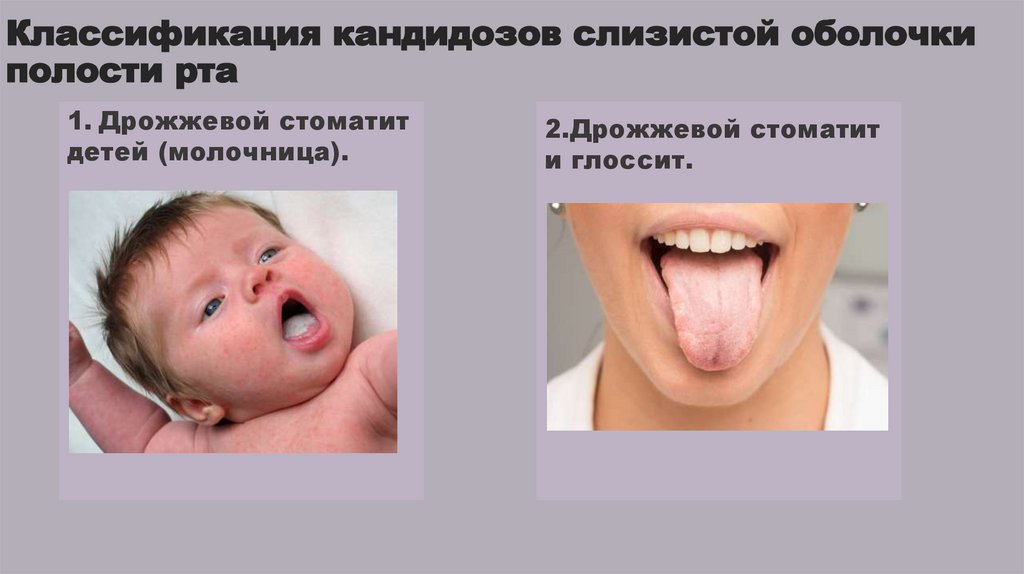
Классификация кандидозов слизистой оболочкиполости рта
1. Дрожжевой стоматит
детей (молочница).
2.Дрожжевой стоматит
и глоссит.
2.
Дрожжевой стоматит и
глоссит.
9.
Классификация кандидозов слизистой оболочкиполости рта
3. Дрожжевой хейлит
4.Дрожжевая эрозия
углов рта
10.
Классификация по клиническому течению1. Острый кандидоз:
Псевдомембранозный
(молочница);
Атрофический.
2. Хронический кандидоз:
Гиперпластический;
Атрофический.
11.
Классификация по степени поражения:1. Поверхностный
2. Глубокий
12.
Классификация по распространенности:1. Генерализованный
2. Очаговый.
13.
Клинические формыКандидозный стоматит.
Развитию клинических симптомов кандидозного стоматита часто предшествует
продромальная стадия: сухость и гиперемия слизистых оболочек, потеря аппетита, иногда
рвота и значительное ухудшение общего состояния, особенно во время интеркуррентных
заболеваний.
Типичными проявлениями первичного кандидозного стоматита являются влажные белые или
кремовые, легко снимающиеся пленочки, напоминающие свернувшееся молоко.
Располагаясь на слизистой щек, десен, твердого и мягкого неба, внутренней поверхности губ,
они могут распространяться до пищевода.
Вторичный стоматит отличается большей интенсивностью и плотностью прилегания пленок,
иногда наличием эрозий и даже изъязвлением слизистой оболочки. В таких случаях примесь
крови из эрозий придает пленкам коричневато-бурую окраску.
14.
Клинические формыКандидозный глоссит.
При остром кандидозном глоссите отмечается сухость, яркая гиперемия слизистой оболочки
языка и наслоение на ней типичных белых островчатых пленочек. При хроническом
кандидозном глоссите в начале на боковой и нижней поверхности языка развивается белый
или серовато-грязный налет, а затем вследствие атрофии сосочков образуется «резиновый»
язык с гладкой, влажной, блестящей поверхностью красного цвета.
15.
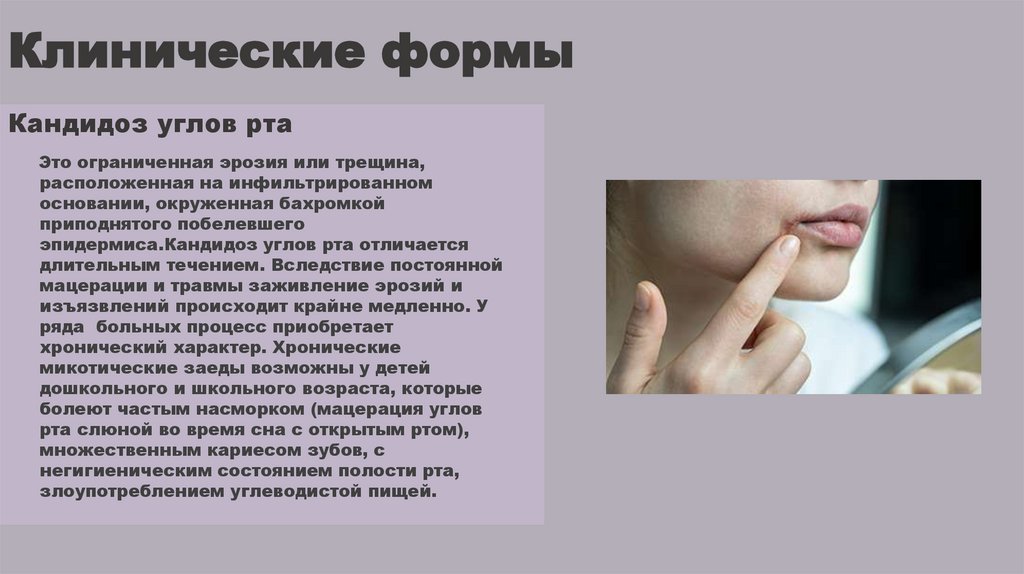
Клинические формыКандидоз углов рта
Это ограниченная эрозия или трещина,
расположенная на инфильтрированном
основании, окруженная бахромкой
приподнятого побелевшего
эпидермиса.Кандидоз углов рта отличается
длительным течением. Вследствие постоянной
мацерации и травмы заживление эрозий и
изъязвлений происходит крайне медленно. У
ряда больных процесс приобретает
хронический характер. Хронические
микотические заеды возможны у детей
дошкольного и школьного возраста, которые
болеют частым насморком (мацерация углов
рта слюной во время сна с открытым ртом),
множественным кариесом зубов, с
негигиеническим состоянием полости рта,
злоупотреблением углеводистой пищей.
16.
Клинические формыКандидоз красной каймы губ (хейлит)
Отмечается незначительный отек красной каймы губ, истончение окружающей кожи,
образование радиальных бороздок, трещин и поверхностно расположенных, как бы
приклеенных тонких сероватых чешуек со слегка приподнятыми краями.
Может наблюдаться макрохейлит: резкий отек и утолщение губ, глубокие кровоточащие
трещины, наслоение толстых корочек.
17.
Клинические формыОстрый псевдомембранозный кандидоз
Поражается чаще всего слизистая оболочка спинки языка, щек, неба, губ. СОПР ярко
гиперемирована, сухая. На фоне гиперемии СОПР имеется белый налет, напоминающий
свернувшееся молоко или творог. Налет возвышается над уровнем слизистой оболочки, легко
снимается при поскабливании шпателем, после чего обнажается гладкая, отечная,
гиперемированная поверхность. Отечность, гиперемия, сухость, исчерченность красной каймы
губ поперечными бороздами, шелушение в виде пластин с приподнятыми краями, местами
покрыты ми белесоватым налетом, могут возникать эрозии, мацерации слизистой оболочки
переходной складки, губ, трещины в углах рта, покрытые беловатым налетом - все это
является характерными симптомами. Подчелюстные лимфатические узлы увеличены,
болезненны при пальпации. Налет при кандидозе состоит из десквамированных клеток
эпителия, фибрина, остатков пищи, дрожжевого мицелия.
18.
Клинические формыОстрый атрофический кандидоз
Может развиться в результате ношения ортодонтических конструкций. Характеризуется
болезненностью, жжением, сухостью в полости рта. СОПР огненно-красная, сухая. При
локализации на языке его спинка становится малиново-краснoгo цвета, сухая, блестящая,
нитевидные сосочки атрофированы. Налет отсутствует или сохраняется в глубоких складках,
снимается с трудом, представляет собой конгломерат слущенного эпителия и большого
количества грибов рода Candida в стадии активного почкования (мицелия, псевдомицелия).
Общее состояние детей, больных острым кандидозом, не страдает: температура тела не
измененa, нет выраженных симптомов интоксикации.
19.
Клинические формыХронический гиперпластический кандидоз.
Дети младшего возраста отказываются от приема пищи, становятся малоподвижными,
плаксивыми, в старшем возрасте жалуются на боль при приеме острой и кислой пищи, сухость
полости рта.
Слизистая оболочка полости рта гиперемирована, на ней располагаются плотно спаянные
бляшки и папулы, образуя бугристую поверхность. Серовато-белые бляшки при соскабливании
не снимаются. Насильственное удаление приводит к появлению эрозивной кровоточащей
поверхности. Налет располагается на спинке языка, чаще в ромбовидной ямке.
20.
Клинические формыХронический атрофический кандидоз
В детском возрасте встречается редко, только у ослабленных детей с сопутствующей
патологией. Жалобы на сухость полости рта, жжение при приеме пищи, боль и трещины в
углах рта.
Слизистая оболочка ярко-красная, отечная, в складках твердого неба небольшое количество
налета, который легко снимается. В полости рта ярко выраженная сухость.
21.
Клинические формыОстрый псевдомембранозный кандидоз
Поражается чаще всего слизистая оболочка спинки языка, щек, неба, губ. СОПР ярко
гиперемирована, сухая. На фоне гиперемии СОПР имеется белый налет, напоминающий
свернувшееся молоко или творог. Налет возвышается над уровнем слизистой оболочки, легко
снимается при поскабливании шпателем, после чего обнажается гладкая, отечная,
гиперемированная поверхность. Отечность, гиперемия, сухость, исчерченность красной каймы
губ поперечными бороздами, шелушение в виде пластин с приподнятыми краями, местами
покрыты ми белесоватым налетом, могут возникать эрозии, мацерации слизистой оболочки
переходной складки, губ, трещины в углах рта, покрытые беловатым налетом - все это
является характерными симптомами. Подчелюстные лимфатические узлы увеличены,
болезненны при пальпации. Налет при кандидозе состоит из десквамированных клеток
эпителия, фибрина, остатков пищи, дрожжевого мицелия.
22.
Клинические формыКандидоз ногтевых валиков и ногтей
Наблюдается при мацерациях кистей и стоп, вызванных постоянным контактом с водой (у
мойщиков посуды, прачек, рыбаков). Характерно утолщение и обесцвечивание ногтевых
пластинок, реже возникает выпадение ногтей.
Кандидоз слизистых оболочек (молочница)
Заболевание развивается на фоне метаболических расстройств или при нарушении
нормального микробного ценоза слизистых оболочек.
Кандидозный вульвовагинит
Распространен среди женщин, принимающих гормональные или использующих
внутриматочные контрацептивы, либо находящихся в последнем триместре беременности
(состояние опосредовано иммунодепрессивным действием высоких концентраций
прогестерона и фактора, связанного с а-глобулином сыворотки). Характерны чувство
дискомфорта, зуд и творожистые бели.
23.
Диагностика1) микроскопическое исследование патологического материала;
2) количественное определение степени обсемененности пораженных тканей грибами;
3) идентификацию полученных культур;
4) внутрикожную аллергическую пробу с антигеном Candida;
5) серологические реакции;
6) гистологические исследования;
7) биологические исследования (эксперимент на животных).
24.
ЛечениеОбщая терапия включает:
1. Отмена (если позволяет состояние больного) принимаемых антибиотиков, кортикостероидов,
цитостатиков или замена их другими.
2. Лечение сопутствующих заболеваний, в частности эндокринных, желудочно-кишечного тракта, как
основного очага размножения грибка и постоянного источника инфекции.
3. Воздействие на этиологический фактор, назначение противогрибковых препаратов (орунгал,
дифлюкан, ламизил, низорал, амфотерицин-В, нистатин, леворин).
4. Диета с исключением из пищи продуктов, содержащих крахмал, сладостей и ограничение
углеводов (белый хлеб, картофель, каши, сахар, варенье, кондитерские изделия) и богатая
витаминами и белками.
5. Витаминотерапия (назначение в первую очередь витаминов В1, В2, В6, С, РР).
6. Антигистаминная терапия, уменьшение состояния аллергии и аутоаллергии (гипосульфит натрия,
препараты кальция, антигистаминные средства - димедрол 0,05; диазолин 0,05; супрастин 0,025 и
др.).
25.
Источники• https://studfile.net/preview/5811120/астин 0,025 и др.).
• https://probolezny.ru/hyaylit/
• https://meduniver.com/Medical/Microbiology/775.html




















 Медицина
Медицина