Похожие презентации:
СПКЯ - диагноз исключения. Дифференциальная диагностика
1.
СПКЯ - ДИАГНОЗИСКЛЮЧЕНИЯ.
ДИФФЕРЕНЦИАЛЬНАЯ
ДИАГНОСТИКА.
Выполнила студентка 4 курса Конашук Д.Р,
2.
СПКЯ - диагноз исключения◦ Согласно заключительному документу Роттердамского консенсуса
(Международный симпозиум объединенной рабочей группы ESHRE/ASRM
(Европейского общества репродукции и эмбриологии человека и Американского
общества репродуктивной медицины), который состоялся 1—3 мая 2003 г. в
Роттердаме (Нидерланды)).
СПКЯ остается диагнозом, требующим исключения других
известных нарушений, которые проявляются
универсальными клиническими признаками гиперандрогении,
а поэтому могут «имитировать» и протекать под маской
СПКЯ.
3.
Наличие хотя бы двух из трех утвержденныхкритериев позволяет после исключения
иных состояний верифицировать диагноз
СПКЯ:
СПКЯ диагноз
исключения
• Менструальная дисфункция с олиго/ановуляцией
• Клинические и/или биохимические признаки
гипреандрогенемии
• Наличие поликистозных яичников по данным
ультразвукового исследования
Таким образом, в плане обследования
СПКЯ остается синдромом (комплексом
симптомов), идентификация которого
невозможна и недопустима на основании
изолированного наличия любого
единственного диагностического критерия
(отдельно от остальных двух).
4.
Диф диагностика в рамкахсиндрома гиперандрогении:
Синдром ИценкоКушинга
Врожденная
дисфункция коры
надпочечников
(ВДКН),
неклассическая
форма
Андрогенпродуцир
ующие опухоли
HAINAR, и другие
синдромы
инсулинорезистент
ности
5.
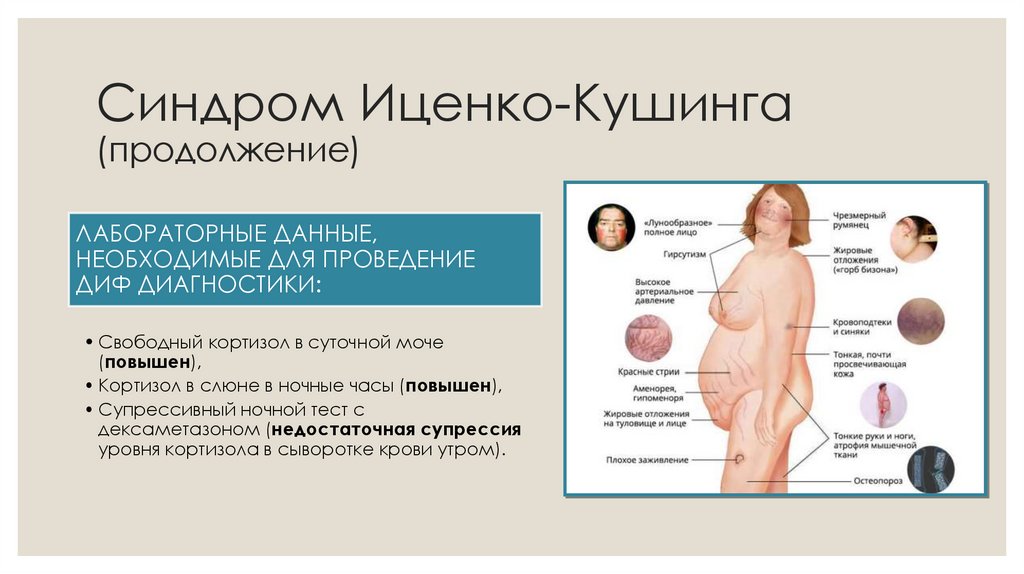
Синдром Иценко-КушингаКЛИНИЧЕСКИМИ ПРОЯВЛЕНИЯ, СХОДНЫМИ С СПЯ:
•ожирение по центральному типу,
•гиперандрогения,
•нарушения толерантности к углеводам.
СПЕЦИФИЧЕСКИЕ СИМПТОМЫ:
•«лунообразное» лицо» с одновременным уменьшением верхних и нижних конечностей в обхвате
из-за атрофии мышечной и жировой ткани,
•«матронизм» - яркий румянец цианотического оттенка в совокупности с округлившимися чертами
лица,
•скошенные ягодицы (вследствие атрофии мышц),
•широкие (часто более 1 см) багрово-фиолетовые стрии на животе, внутренней поверхности бедер
и плеч, на молочных железах,
•множественные подкожные кровоизлияния, возникающие даже при незначительных травмах и
другие проявления.
6.
Синдром Иценко-Кушинга(продолжение)
ЛАБОРАТОРНЫЕ ДАННЫЕ,
НЕОБХОДИМЫЕ ДЛЯ ПРОВЕДЕНИЕ
ДИФ ДИАГНОСТИКИ:
• Свободный кортизол в суточной моче
(повышен),
• Кортизол в слюне в ночные часы (повышен),
• Супрессивный ночной тест с
дексаметазоном (недостаточная супрессия
уровня кортизола в сыворотке крови утром).
7.
Врожденнаядисфункция коры надпочечников
8.
Врожденнаядисфункция коры надпочечников
◦ В качестве основного критерия диагностики неклассической формы ВДКН
использовать повышение уровня 17-ОН-прогестерона.
◦ Значимым для диагностики ВДКН является повышение уровня 17-ОН-прогестерона (в
первой фазе менструального цикла, до 8.00 утра) более 400 нг/дл или 13 нмоль/л.
◦ При наличии повышения базального уровня 17-ОН-прогестерона более 200 нг/дл (6
нмоль/л) проводят АКТГ-стимуляционный тест с внутривенным введением 0.25 мг АКТГ;
диагностически значимым является повышение уровня стимулированного 17-ОНпрогестерона более 1000 нг/дл или 33 нмоль/л. В ряде случаев для подтверждения
диагноза могут быть применены генетические методы исследования.
9.
Андрогенпродуцирующиеопухоли
ХАРАКТЕРНАЯ КЛИНИКА:
• быстрого
прогрессирование ГА,
• вирилизация (включая
изменение голоса,
андрогенную алопецию,
клиторомегалию),
• более чем двухкратное
повышение любого
андрогена
(прогестерона).
ЛАБОРАТОРНЫЕ ДАННЫЕ:
• Тестостерон сыворотки
крови, ДЭАС сыворотки
крови (значительно
повышены)
ИНСТРУМЕНТАЛЬНЫЕ
ИССЛЕДОВАНИЯ:
• УЗИ яичников,
• Магнитно-резонансная
томография (МРТ)
надпочечников.
10.
HAIRAN, и другие синдромыинсулинорезистентности
Клинические проявления
• негроидный акантоз
(папилломатозным
разрастанием и
гиперпигментацией кожи
подмышечных впадин, паховых
складок, век, губ, слизистых
оболочек, конечностей, шеи и
живота), гиперандрогения.
Лабораторные данные
•Высокий инсулин натощак –
более 60 мкМЕ/мл, ГТТ более
300 мкМЕ/мл.
11.
Диф диагностика врамках синдрома
ановуляции:
◦ Беременность
◦ Гипоталамическая аменорея
◦ Гипотиреоз
◦ Гиперпролактинемия
◦ Преждевременная овариальная недостатоность
◦ Нейрообменно-эндокринный синдром
12.
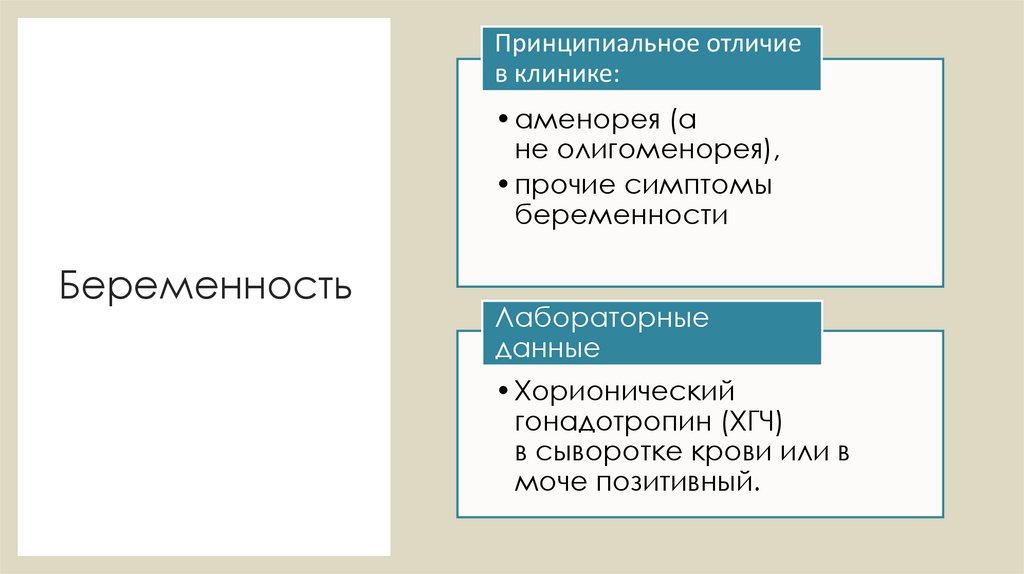
Принципиальное отличиев клинике:
•аменорея (а
не олигоменорея),
•прочие симптомы
беременности
Беременность
Лабораторные
данные
•Хорионический
гонадотропин (ХГЧ)
в сыворотке крови или в
моче позитивный.
13.
КЛИНИЧЕСКИ:• аменорея,
• снижение веса/индекса массы тела (ИМТ),
• не характерны клинические признаки
гиперандрогении,
• иногда выявляются мультифолликулярные
яичники.
Гипоталамическая
аменорея
ЛАБОРАТОРНЫЕ ДАННЫЕ:
• Лютеинизирующий гормон (ЛГ) и
фолликулостимулирующий гормон (ФСГ) в
сыворотке крови (снижены или на нижней
границе нормы),
• Эстрадиол сыворотки крови (снижен)
14.
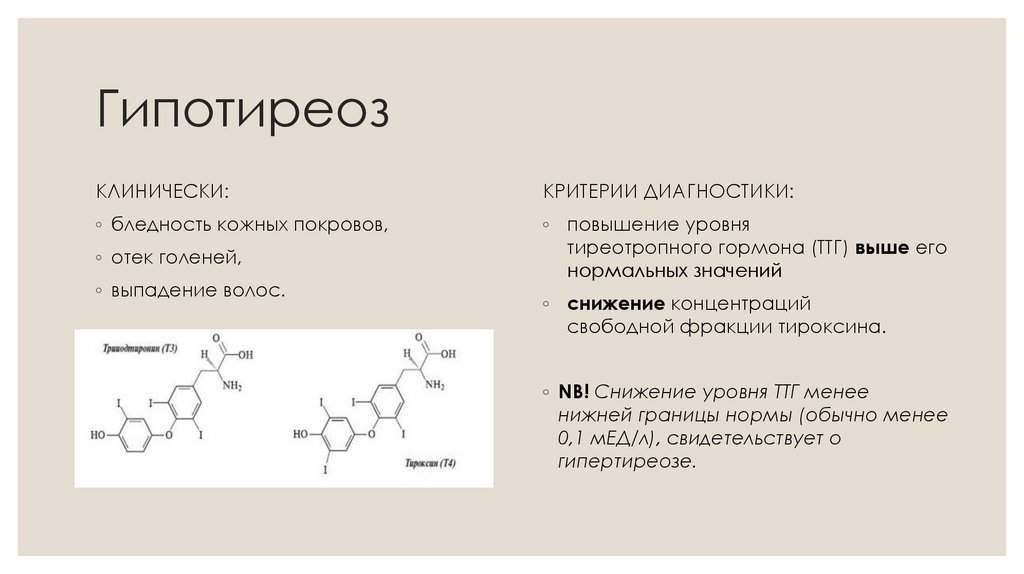
ГипотиреозКЛИНИЧЕСКИ:
КРИТЕРИИ ДИАГНОСТИКИ:
◦ бледность кожных покровов,
◦ повышение уровня
тиреотропного гормона (ТТГ) выше его
нормальных значений
◦ отек голеней,
◦ выпадение волос.
◦ снижение концентраций
свободной фракции тироксина.
◦ NB! Снижение уровня ТТГ менее
нижней границы нормы (обычно менее
0,1 мЕД/л), свидетельствует о
гипертиреозе.
15.
ГиперпролактинемияКЛИНИЧЕСКИ:
◦ Метаболические нарушения
◦ Психоэмоциональные нарушения
◦ Нарушения репродуктивного здоровья
Диагностика:
◦ Определении пролактина сыворотки крови (>700 мМЕ/л).
! При правильной организации забора крови на пролактин достаточно однократного
исследования!
16.
Преждевременнаяовариальная недостаточность
КЛИНИКА:
• аменорея сочетается с
симптомами эстрогенного
дефицита, включая приливы
жара,
• урогенитальные симптомы.
ЛАБОРАТОРНЫЕ ДАННЫЕ:
• ФСГ сыворотки крови
(повышен),
• эстрадиол сыворотки крови
(снижен).
17.
Нейрообменно-эндокринныйсиндром
18.
РУТИННОЕ ИССЛЕДОВАНИЕТаким образом принято решение о необходимости рутинного (обязательного)
исследования ряда гормональных параметров в сыворотке крови, по нормальным
концентрациям которых у пациенток с 2—3 клиническими критериями,
подозрительными на наличие СПКЯ, можно исключить иные варианты патологии и
окончательно идентифицировать СПКЯ как таковой. В их число включены:
◦
◦
◦
◦
17-гидроксипрогестерон,
тиреотропный гормон,
пролактин,
кортизол.













 Медицина
Медицина