Похожие презентации:
Рак молочной железы
1.
Рак молочной железы.Доцент кафедры онкологии
ФГБОУ ВО НГМУ Минздрава России, к.м.н.
Ткачук Ольга Анатольевна
2.
Цель лекции:выработать
онкологическую настороженность
3.
ЗАДАЧИ:•Рассказать об этиологии, патогенезе,
клинике,
классификации
рака
молочной железы (РМЖ)
•Обозначить
основные
методы
диагностики, лечения, реабилитации
РМЖ
•Познакомить с алгоритмами лечения
беременных женщин, страдающих
РМЖ
4.
Информация для лекции взята из рекомендацийМинздрава Росии актуальных до 2023 года по РМЖ
5.
Рак молочной железы –злокачественная опухоль, исходящая
из эпителия ткани молочной железы.
Кодирование по МКБ 10
Злокачественное новообразование молочной железы (С50):
C50.0 – Соска и ареолы
C50.1 – Центральной части молочной железы
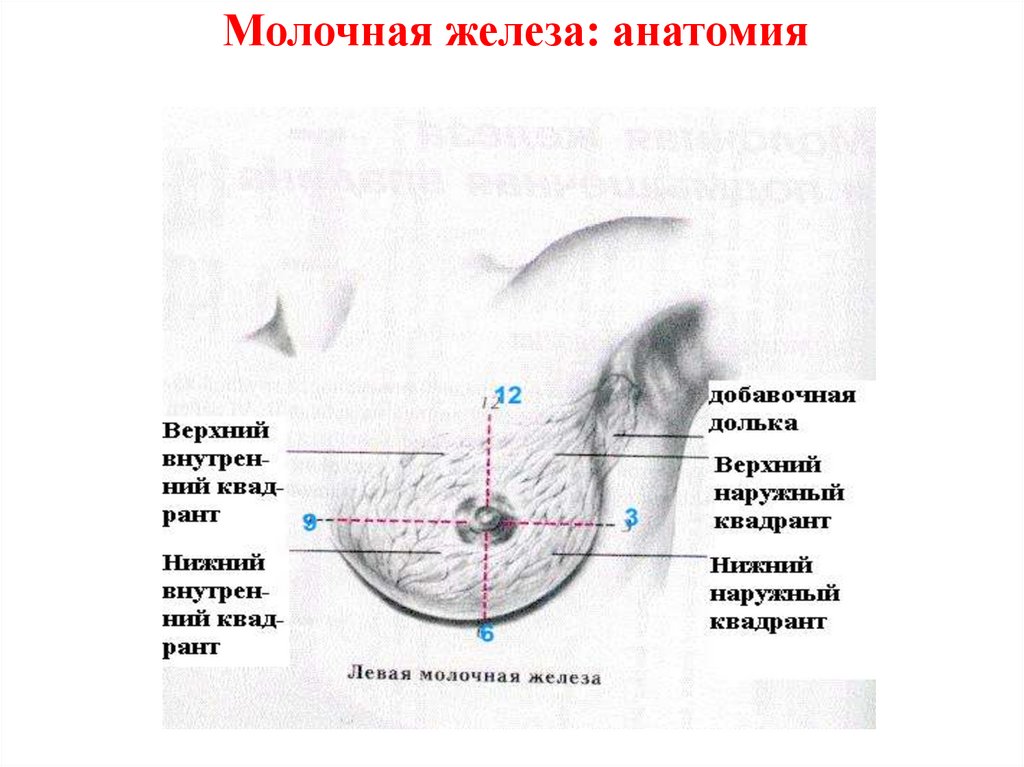
C50.2 – Верхневнутреннего квадранта молочной железы
C50.3 – Нижневнутреннего квадранта молочной железы
C50.4 – Верхненаружного квадранта молочной железы
C50.5 – Нижненаружного квадранта молочной железы
C50.6 – Подмышечной задней части молочной железы
C50.8 – Поражение молочной железы, выходящее за пределы
одной и более вышеуказанных локализаций
C50.9 – Молочной железы неуточненной части
6. Актуальность проблемы:
Ежегодныйприрост
заболеваемости
за
последние 10 лет составляет 1,97 %.
Ежегодно в мире выявляется не менее 1,3 млн.
новых случаев РМЖ.
В России, как и во всем мире РМЖ среди
женского населения вышел на 1 место среди
всех злокачественных опухолей.
28,8 % занимает III и IV стадия процесса
Риск умереть от РМЖ -1,67.
Стоят на учете 5 и более лет – 60%.
Смертность на 1 месте -16,2%
7. Риск развития рака молочной железы (РМЖ) в различных регионах мира
• США− 1 из 8; в Европе − 1 из 12; в России 1 из 18; вЯпонии 1 из 80 женщин в течение жизни.
• В России заболеваемость РМЖ 46 на 100 000 женщин,
диффузная мастопатия ( 30-70-98,6%)
• Первый пик заболеваемости приходится на возраст 30-40
лет (80-100 случаев на 100 000 женщин).
• Второй пик заболеваемости приходится на возраст > 65
лет (за счет локальных механизмов, независимых от
функции яичников).
8. АНАТОМИЯ Молочные железы – это железистые гормонозависимые органы, входящие в репродуктивную систему женщины, которые
развиваются и начинают функционировать подвлиянием гормонов:
Гипоталамус (рилизинг - факторы);
Гипофиз (ФСГ - фоликулостимулирующий и ЛГ лютеинизирующий гормоны, пролактин, тиреотропный
гормон и гонадотропин);
Щитовидная железа (Т3,Т4, ТТГ);
Надпочечники (кортикостероиды)
Поджелудочная железа (инсулин)
Яичники (эстрогены, прогестероны и андрогены)
9.
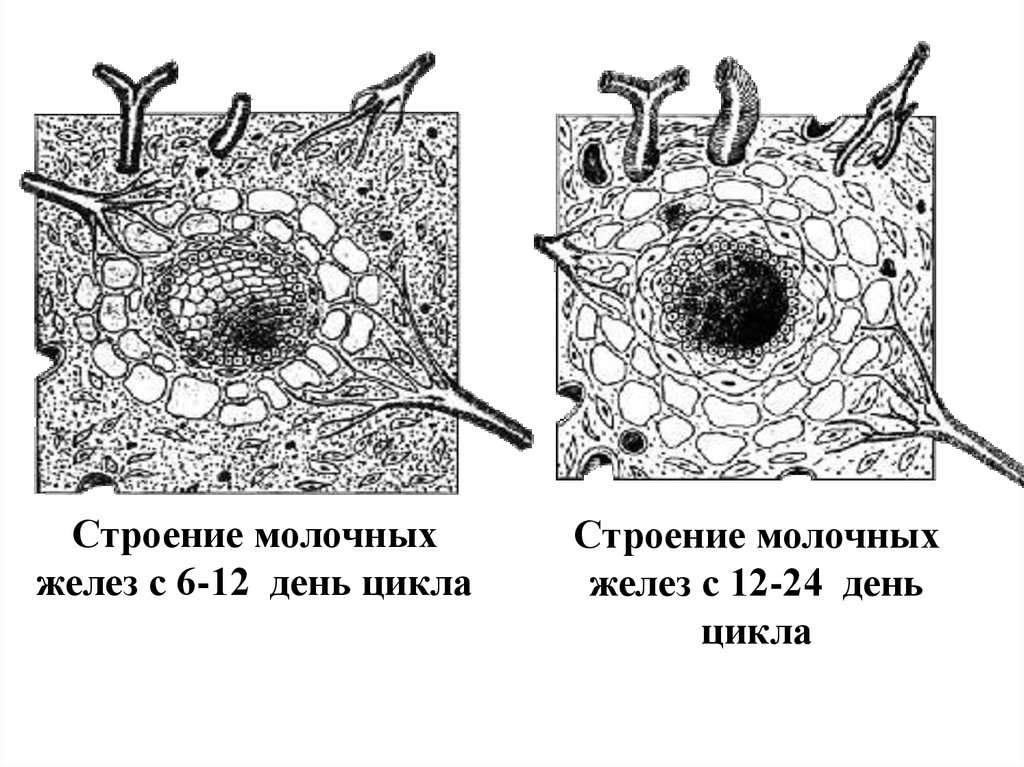
Строение молочныхжелез с 6-12 день цикла
Строение молочных
желез с 12-24 день
цикла
10.
Строение молочныхжелез во время
беременности
Строение инволютивных
молочных желез
11.
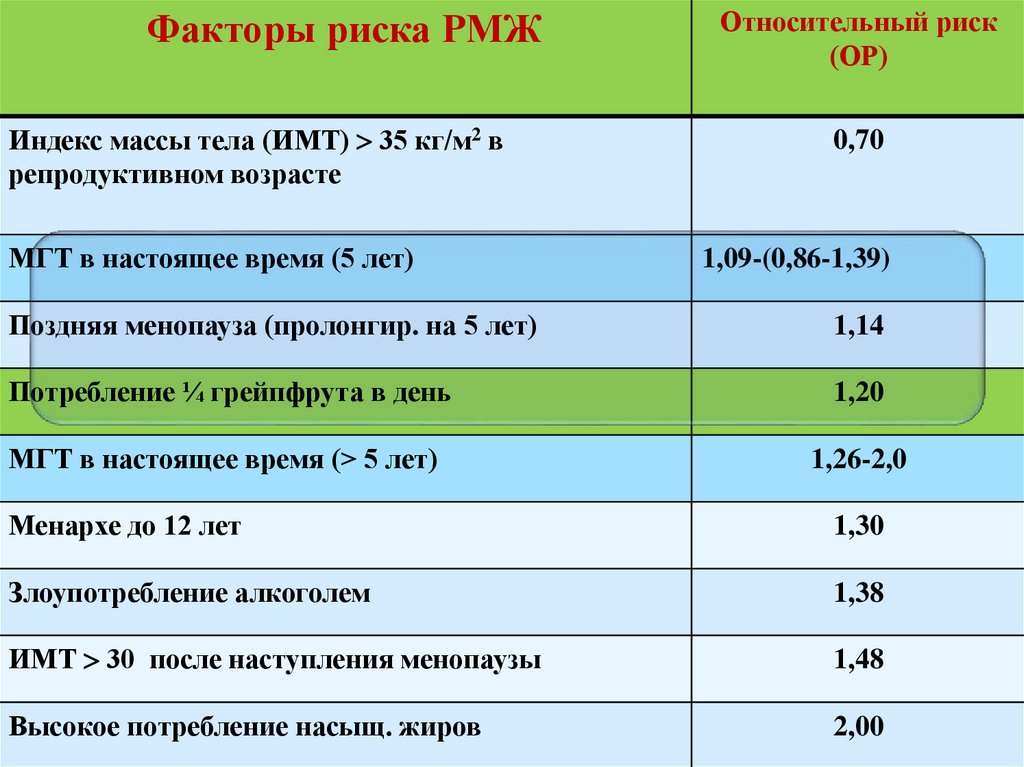
Факторы риска РМЖИндекс массы тела (ИМТ) 35 кг/м2 в
репродуктивном возрасте
МГТ в настоящее время (5 лет)
Относительный риск
(ОР)
0,70
1,09-(0,86-1,39)
Поздняя менопауза (пролонгир. на 5 лет)
1,14
Потребление ¼ грейпфрута в день
1,20
МГТ в настоящее время (> 5 лет)
1,26-2,0
Менархе до 12 лет
1,30
Злоупотребление алкоголем
1,38
ИМТ 30 после наступления менопаузы
1,48
Высокое потребление насыщ. жиров
2,00
12. ПЦР в лимфацитах крови мутаций в генах BRCA1/2
ПЦР в лимфацитах крови мутаций в генахBRCA1/2
• у женщин с подтвержденным РМЖ при отягощенном
семейном анамнезе (наличие РМЖ у близких
родственников в возрасте ≤50 лет, рака яичников или
маточных труб, рака поджелудочной железы, РМЖ у
мужчины, метастатического рака предстательной железы);
• у женщин с подтвержденным РМЖ в возрасте <45 лет;
• у женщин < 60 лет с тройным негативным фенотипом
РМЖ;
• при первично-множественном РМЖ (включая, но не
ограничиваясь
установленным
диагнозом
рака
контрлатеральной молочной железы, рака яичников или
маточных труб, рака поджелудочной железы);
• при РМЖ у мужчин
13.
5-10% случаев рака молочнойжелезы и яичников
Риск развития рака яичников
- BRCA1 18-60%
- BRCA2 45%
Наследственные
мутации BRCA1,
BRCA 2,CHEK 2,
NBS1, TP53.
Риск РМЖ у носительниц
мутаций генов
- BRCA1 - 54-85%
- BRCA2 - 45%
Воздействие эстрогенов на
изменение риска рака молочной
железы у носительниц BRCA не
выяснено*
14. Методы диагностики
ПальпацияМаммография
УЗИ молочных желез
Магнитно-резонансная томография с
контрастом
Цитологический метод
Трепанобиопсия (cor-биопсия)
15. Оценка общей распространенности процесса
Сканирование костей скелетаСканирование и/или УЗИ печени
УЗИ органов малого таза
Рентгенография (КТ) легких
ПЭТ
Консультация гинеколога
МРТ головного мозга
16. Маркеры на РМЖ
• СА 15,3 опухолевый антиген ассоциированный с РМЖ.Повышен у 70-80% больных с диссеминацией и лишь у 2040% больных с вновь диагностируемым ранним РМЖ.
Чувствительность
63%,
специфичность—
89%.
Используется для мониторинга больных, у которых нет
измеряемых проявлений.
• СА-27,29 опухолевый антиген, ассоциированный с
РМЖ, мало известен в России, эффективен в предсказании
рецидива
болезни.
Чувствительность
-57,7%,
специфичность - 97,9%.
• СЕА карцино-эмбриональный антиген повышен у 4050% больных метастатическим РМЖ. Высокие уровни
маркера отмечаются при метастазах в кости, печень и при
множественных проявлениях болезни; повышение маркера
после операции может указывать на риск рецидива.
Чувствительность-54%, специфичность -97%.
17. Осмотр и пальпация молочных желез
18. Осмотр и пальпация регионарных зон лимфооттока
19. Что необходимо перед инструментальным обследованием?
• результаты самообследования молочных желез иливрачебного осмотра и жалобы пациентки;
• фаза менструального цикла;
• наследственная отягощенность по РМЖ;
• перенесенные заболевания молочных желез,
выполненные хирургические вмешательства, в том
числе пластические и реконструктивные;
• акушерско-гинекологический анамнез по числу
беременностей, в том числе наличие текущей
беременности;
начало
и
регулярность
менструаций, состояние климакса.
20.
Молочная железа: анатомия21.
УЛЬТРАЗВУКОВАЯ МАММОГРАФИЯNB!!! Применение соноэластографии повышает специфичность
УЗИ почти до 95%, чувствительность для не определяемых при
пальпации опухолей - до уровня выше 85%, общую точность - около
90%.
22.
ПОКАЗАНИЯ К УЛЬТРАЗВУКОВОЙМАММОГРАФИИ
1. Дифференциальная диагностика кист и солидных
образований, выявленных при пальпации и РМ
(рентгеновская маммография).
2. Обследование рентгенологически плотных молочных
желез.
3. Обследование молочных желез у беременных и
кормящих матерей.
4. Обследование молочных желез у женщин до 30 лет.
5. Обследование молочных желез у детей и подростков
обоего пола.
23. ПОКАЗАНИЯ К УЛЬТРАЗВУКОВОЙ МАММОГРАФИИ
6. Обследование молочных желез в острый периодтравмы или воспаления.
7. Оценка состояния силиконовых протезов молочных
желез.
8. Ультразвуковой контроль при пункционой биопсии
пальпируемых и непальпируемых образований в
молочных железах и окружащих тканях.
9. Обследование грудных желез у мужчин.
10. Оценка уплотнений неясной этиологии в молочных
железах.
11. Как дополнение к РМ в группе женщин
предменопаузального периода.
12. Как дополнение к РМ при неоднозачных
рентгенологических заключениях
24. Недостатки УЗИ молочной железы
Субъективность получения изображения, зависящаяот положения датчика;
Малоинформативна при жировой инволюции;
Отсутствие
визуализации
более
60%
непальпируемого рака в виде скопления
микрокальцинатов, в виде локальной тяжистой
перестройке структуры, рака внутри протоков.
25.
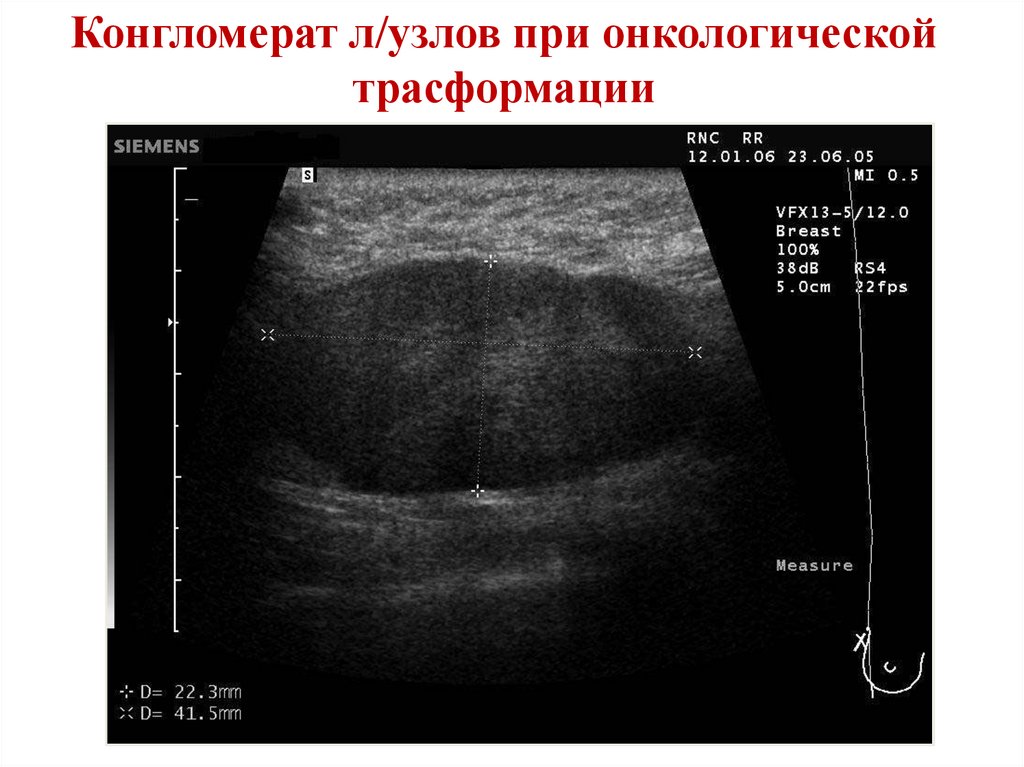
Конгломерат л/узлов при онкологическойтрасформации
26. Маммография
Маммография – основной метод ранней диагностикимолочных
желез.
Чувствительность
маммографии
составляет 73-95%, специфичность 94-97%.
Маммография
выполняется
в
первой
фазе
менструального цикла с 6 по 12 день менструального
цикла, по возможности 10 день цикла
Если речь идет о подозрении на рак молочной железы,
исследование проводится независимо от дня цикла.
Всем женщинам в возрасте с 40 лет 1 или 2 раза в год в
двух проекциях с двойным прочтением. Женщинам,
относящимся к группам риска, рекомендована ежегодная
маммография
NB!!!
До 30 лет маммография не разрешена (ВОЗ).
27.
Рак в виде узлаРентгенологические признаки:
• симптом лучистости
• радиарное расположение лучей
• преобладание солидных участков
в опухоли обусловливает полицикличность
контуров.
• нечеткость контуров (если размер образования
>1см),
• скоплением микрокальцинатов в центре и по
периферии узла
• отсутствие грубой тяжистости по краям узла,
• структура новообразования - неоднородная
28. Рак в виде узла
29.
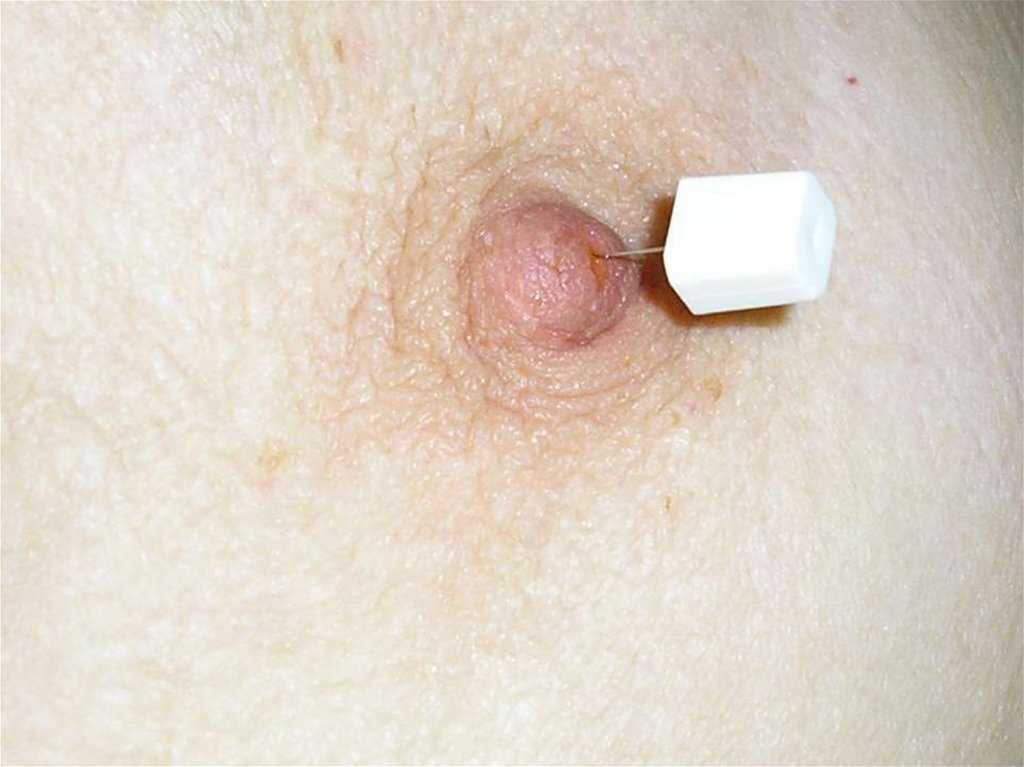
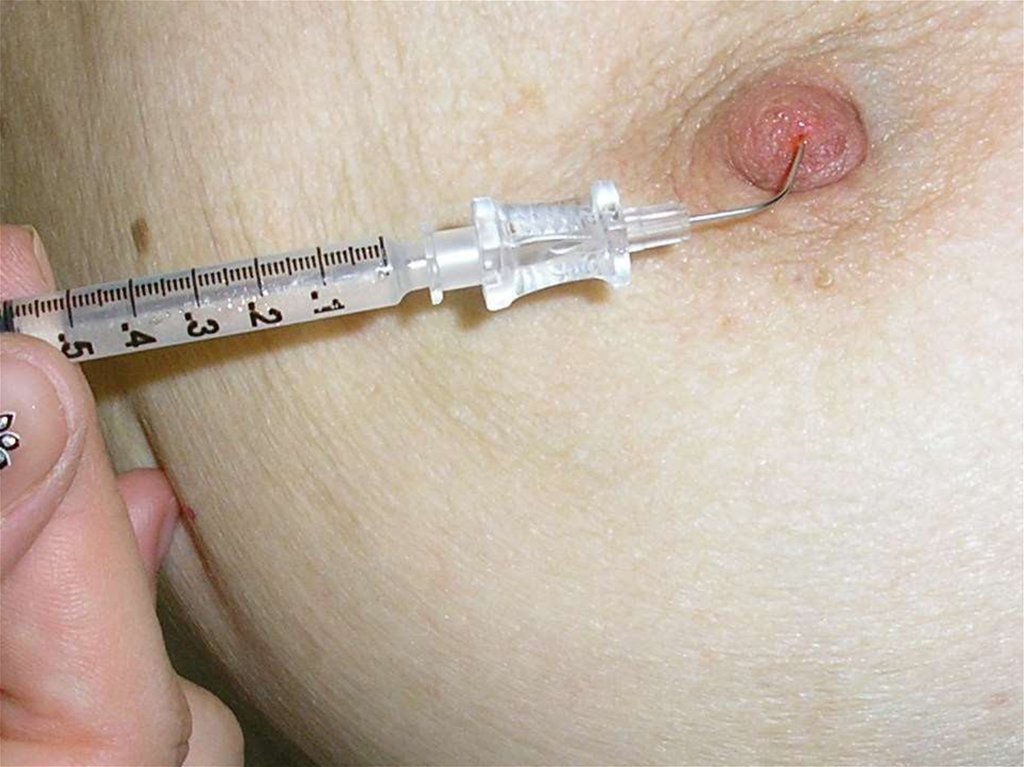
Дигитальный маммограф30. Дуктография (анат. ductus проток + греч. grapho писать, изображать) - рентгенография протоков каких-либо органов
(преимущественно желез)после введения в них контрастных веществ, син.
галактофорография (галакто- + греч. рhorosнесущий + grapho- писать)
31.
32.
33.
34.
35.
36. Показания для выполнения МРТ
• возраст до 30 лет;• наличие мутаций в генах BRCA1, BRCA2;
• высокая рентгенологическая плотность
молочных желез;
• наличие имплантатов молочных желез при
невозможности выполнения качественного
маммографического исследования;
• наличие долькового рака in situ
37.
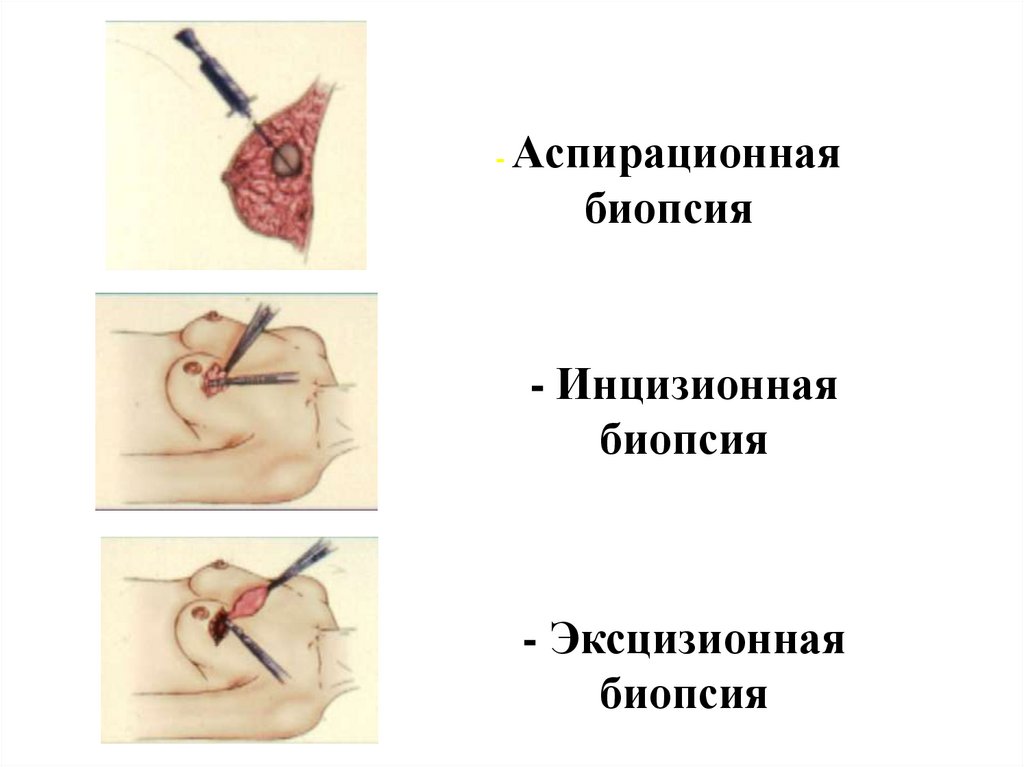
- Аспирационнаябиопсия
- Инцизионная
биопсия
- Эксцизионная
биопсия
38.
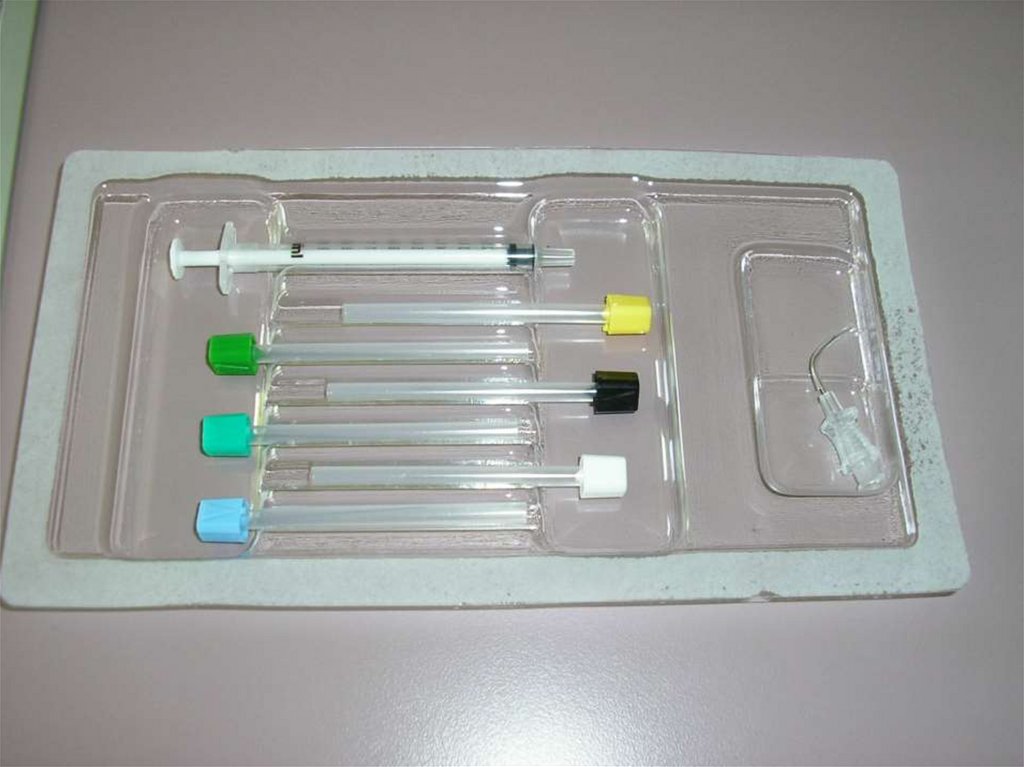
Техника проведения тонкоигольнойаспирационной биопсии
39. Цитологическое исследование
40.
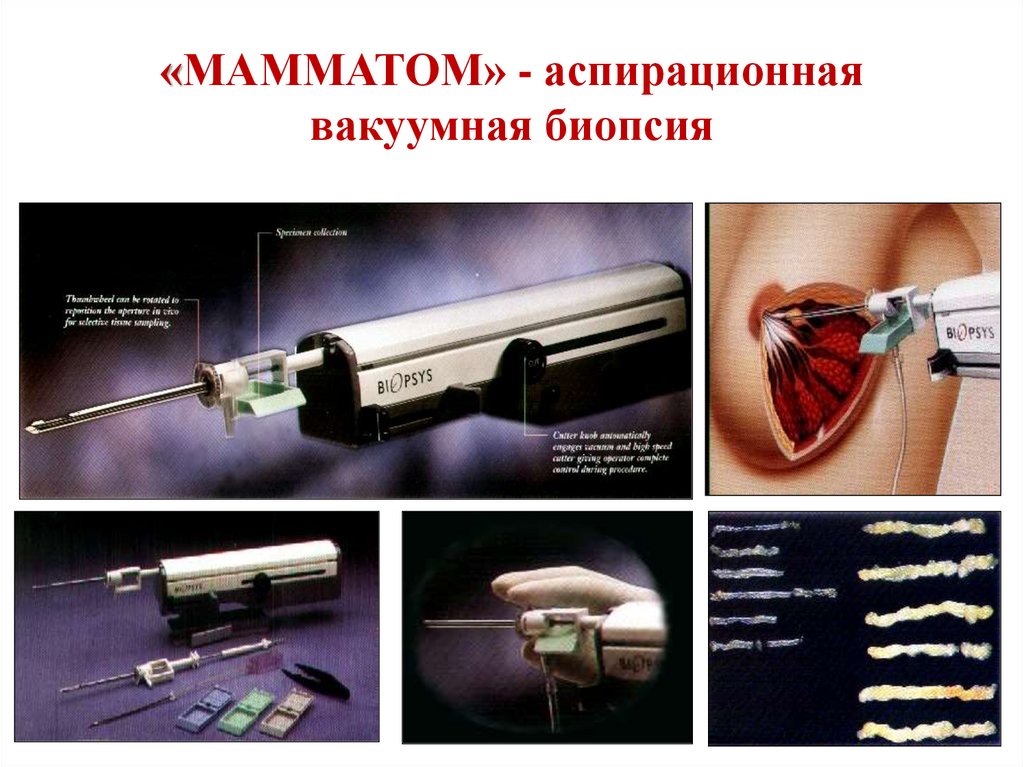
«МАММАТОМ» - аспирационнаявакуумная биопсия
41.
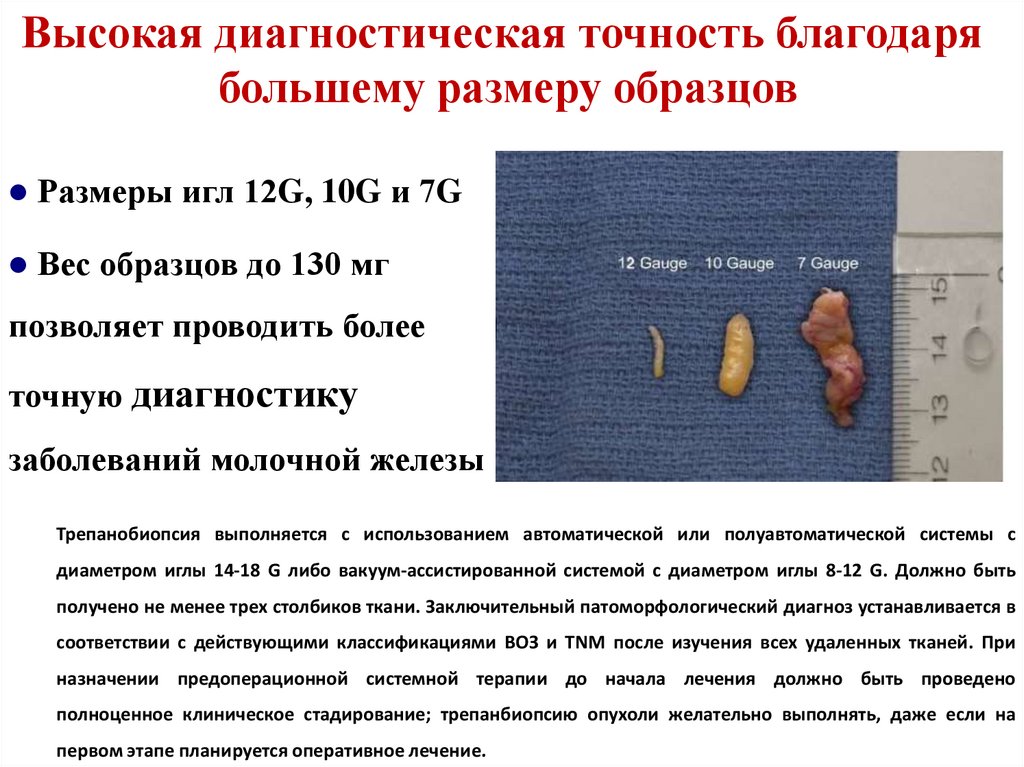
Высокая диагностическая точность благодарябольшему размеру образцов
Размеры игл 12G, 10G и 7G
Вес образцов до 130 мг
позволяет проводить более
точную диагностику
заболеваний молочной железы
Трепанобиопсия выполняется с использованием автоматической или полуавтоматической системы с
диаметром иглы 14-18 G либо вакуум-ассистированной системой с диаметром иглы 8-12 G. Должно быть
получено не менее трех столбиков ткани. Заключительный патоморфологический диагноз устанавливается в
соответствии с действующими классификациями ВОЗ и TNM после изучения всех удаленных тканей. При
назначении предоперационной системной терапии до начала лечения должно быть проведено
полноценное клиническое стадирование; трепанбиопсию опухоли желательно выполнять, даже если на
первом этапе планируется оперативное лечение.
42. КЛИНИКО-АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ РМЖ
Узловая формаДиффузная форма:
а) Отечно-инфильтративная
б) Маститоподобная
в) Рожистоподобная
г)Панцирная.
Редкие формы:
а) Рак Педжета
б) Атипичные и др. формы
43. Клинические группы РМЖ
• первично операбельный (резектабельный)РМЖ (0, I, IIA, IIB, IIIA (T3N1M0) стадии);
• местно-распространенный (первично не
операбельный/не резектабельный) РМЖ
(IIIA (кроме T3N1M0), IIIВ, IIIС стадии);
• метастатический РМЖ или рецидив
болезни.
44.
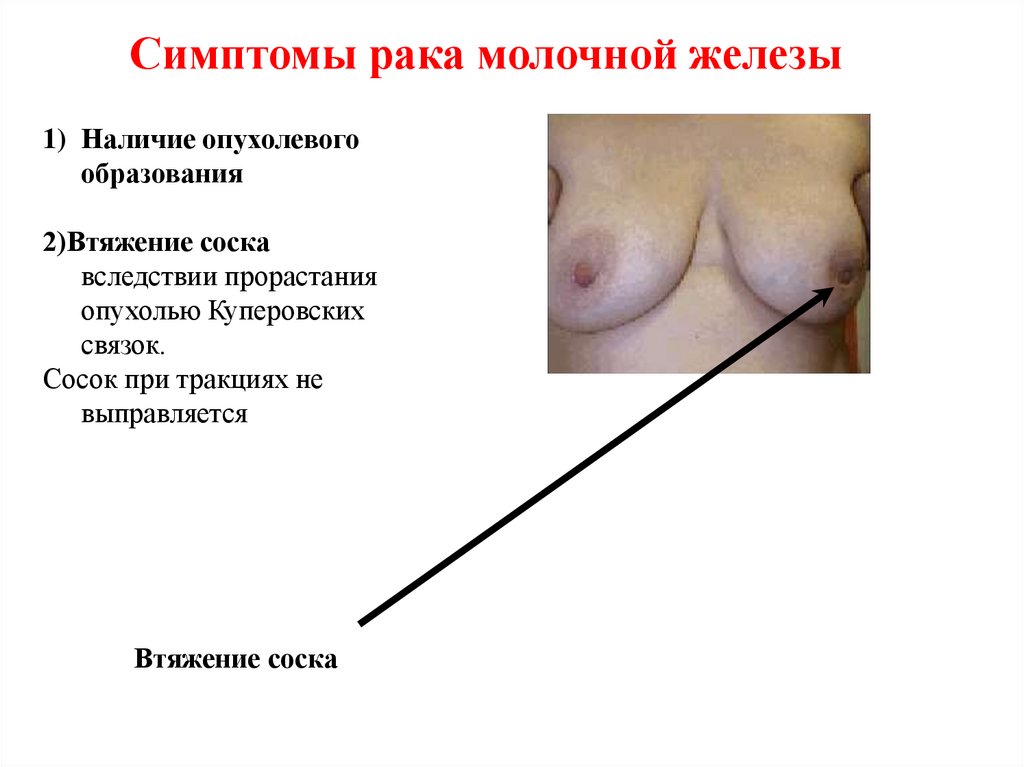
Симптомы рака молочной железы1) Наличие опухолевого
образования
2)Втяжение соска
вследствии прорастания
опухолью Куперовских
связок.
Сосок при тракциях не
выправляется
Втяжение соска
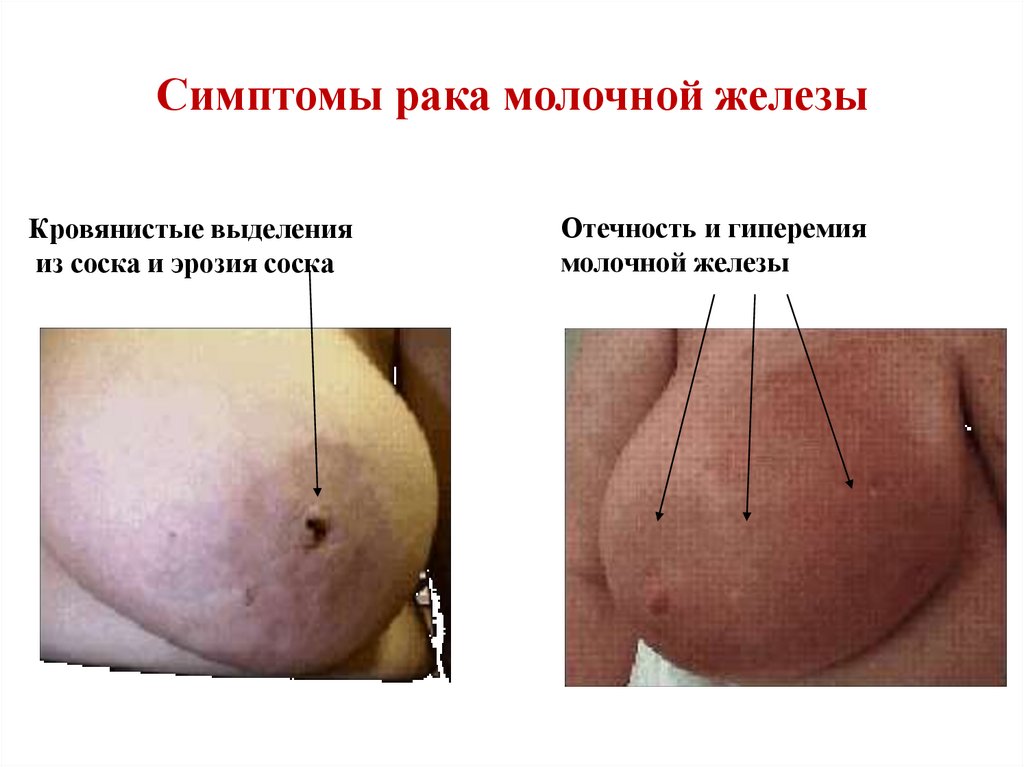
45. Симптомы рака молочной железы
Кровянистые выделенияиз соска и эрозия соска
Отечность и гиперемия
молочной железы
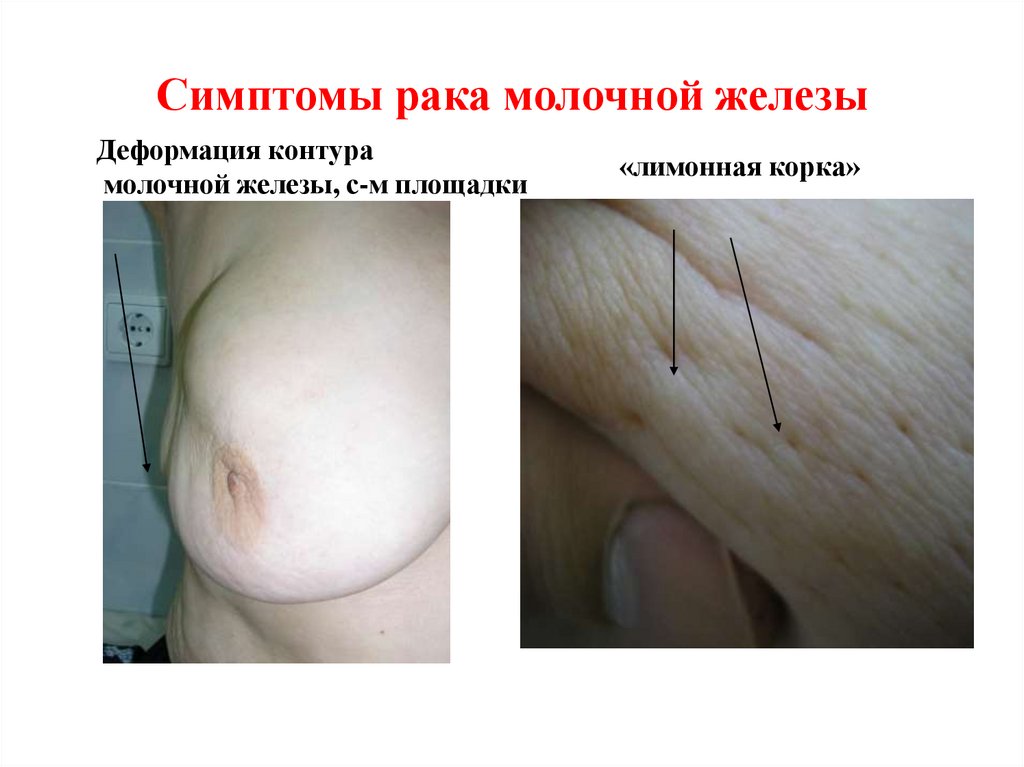
46. Симптомы рака молочной железы
Деформация контурамолочной железы, с-м площадки
«лимонная корка»
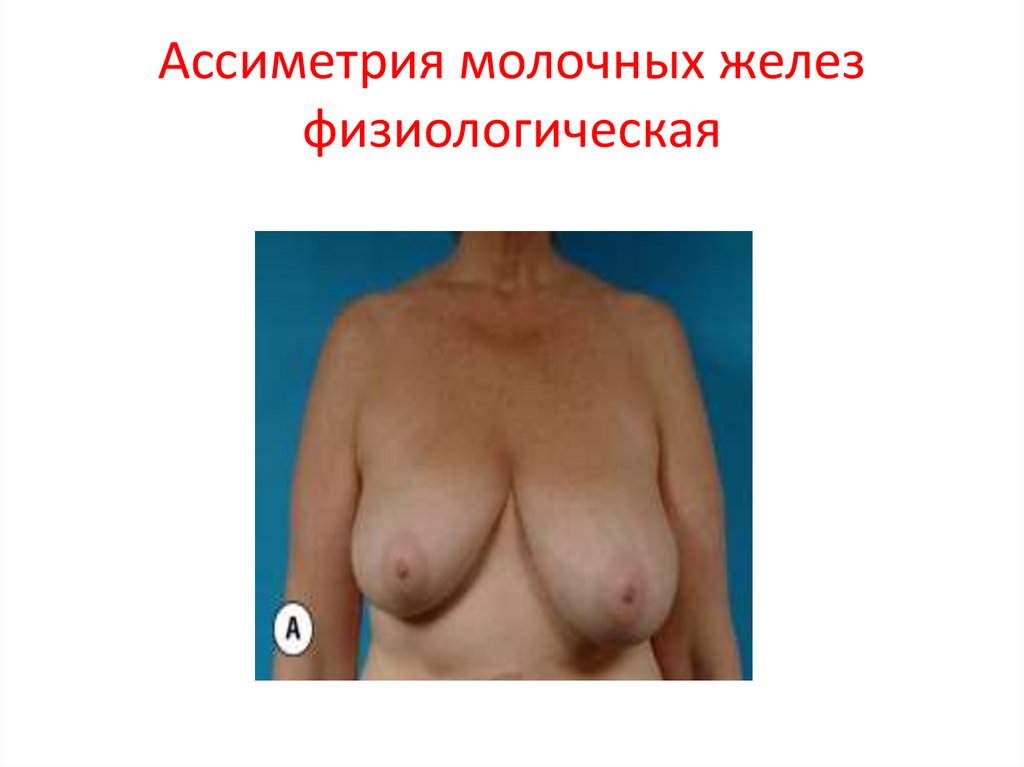
47. Ассиметрия молочных желез физиологическая
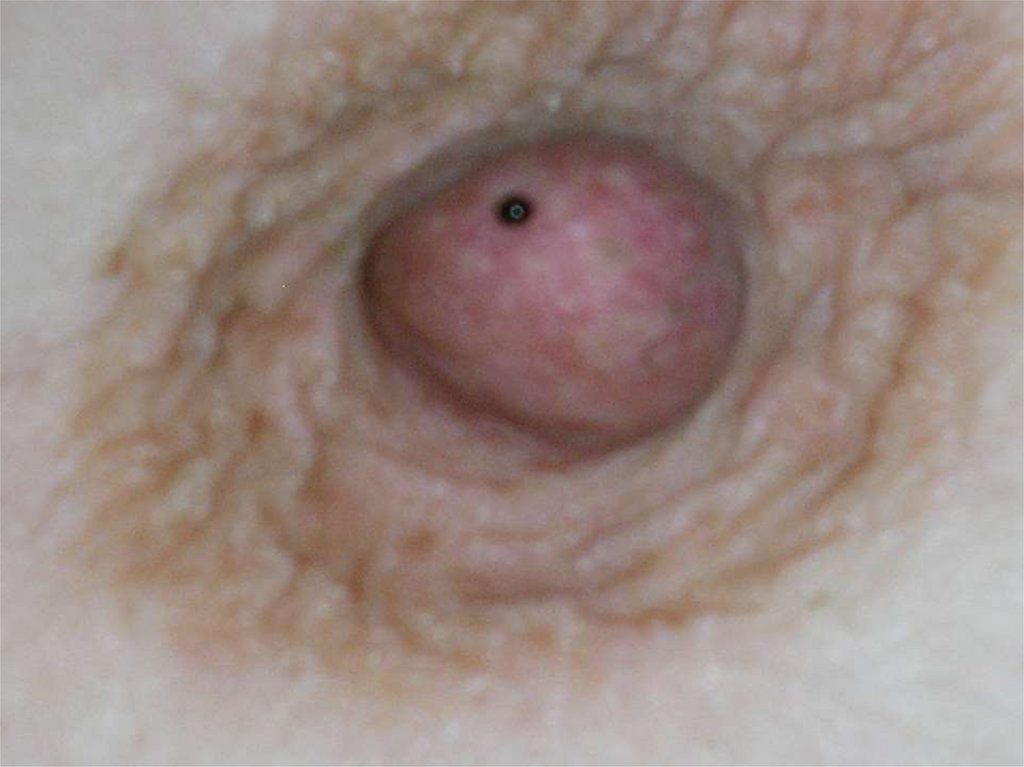
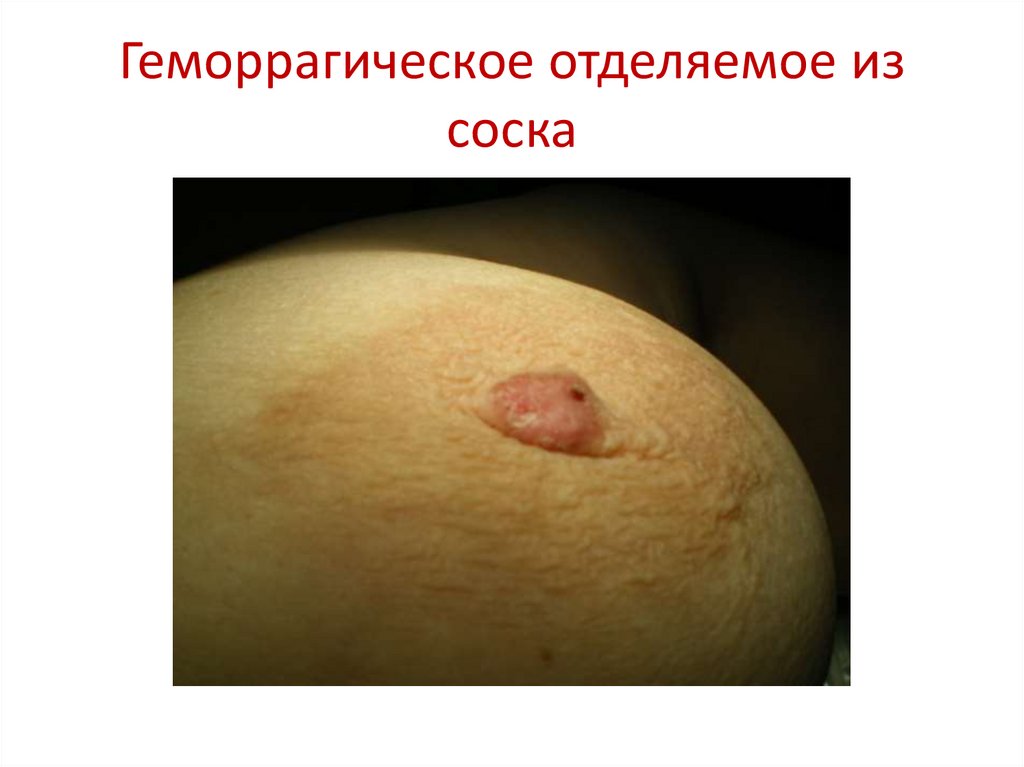
48. Геморрагическое отделяемое из соска
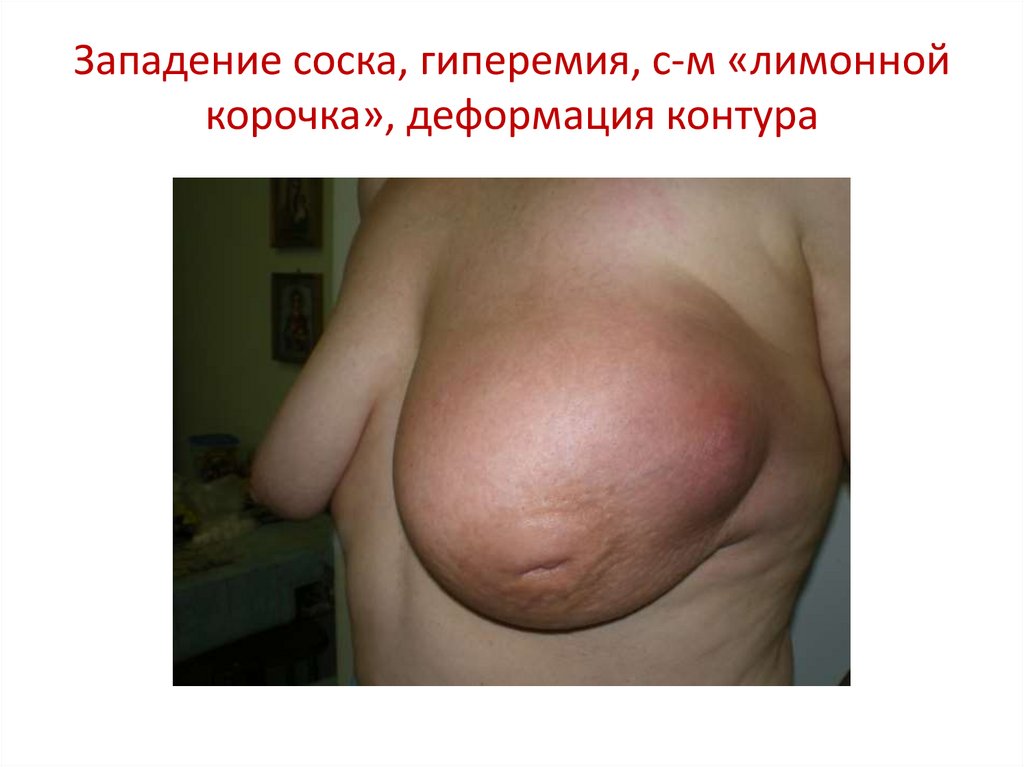
49. Западение соска, гиперемия, с-м «лимонной корочка», деформация контура
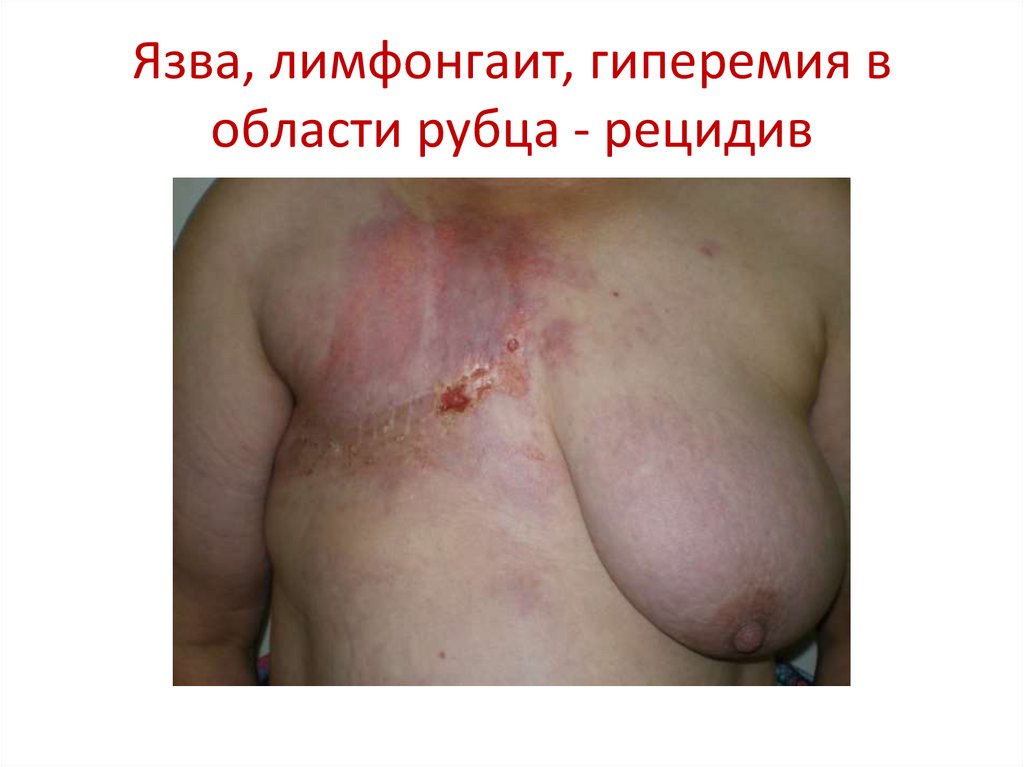
50. Язва, лимфонгаит, гиперемия в области рубца - рецидив
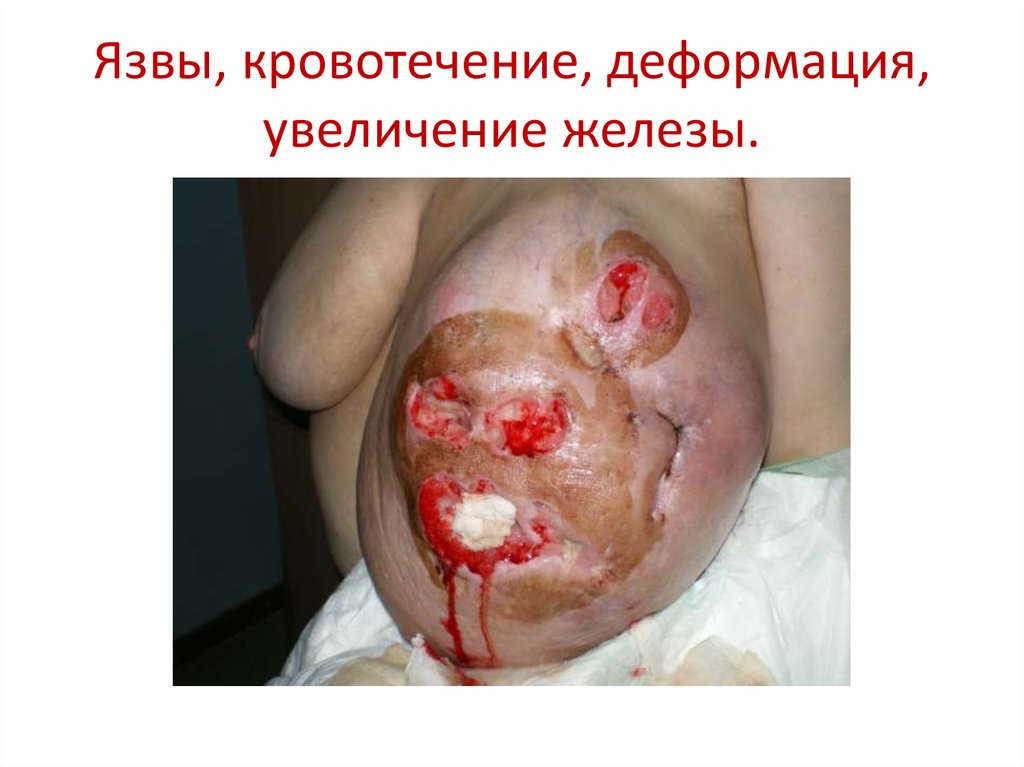
51. Язвы, кровотечение, деформация, увеличение железы.
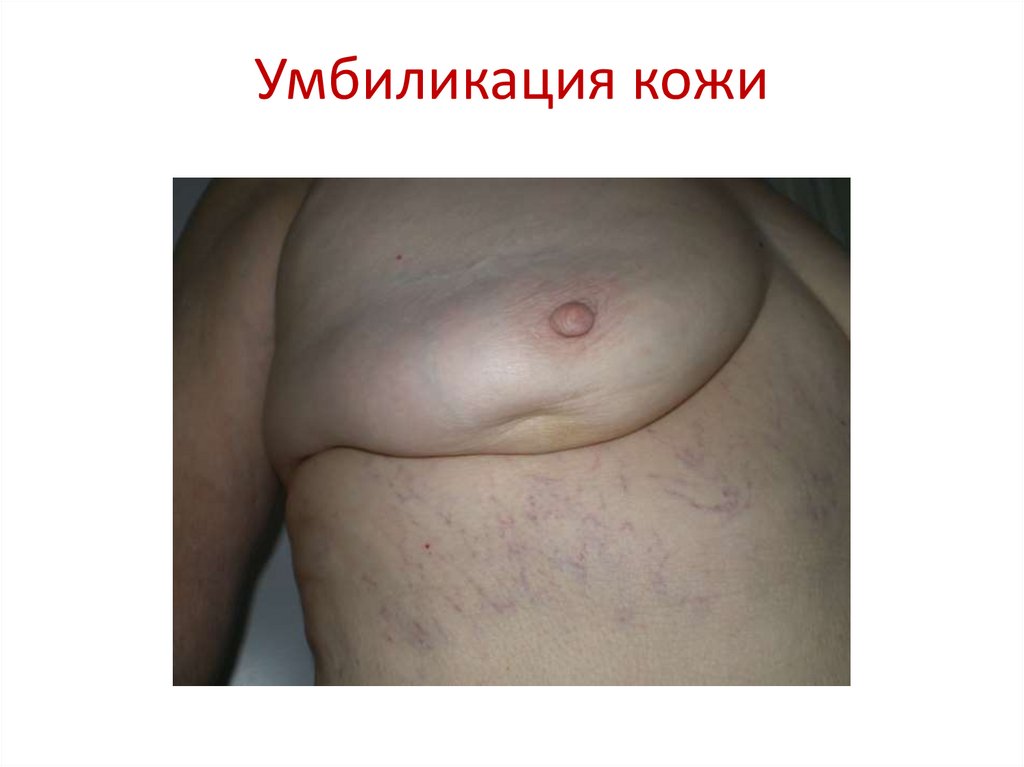
52. Умбиликация кожи
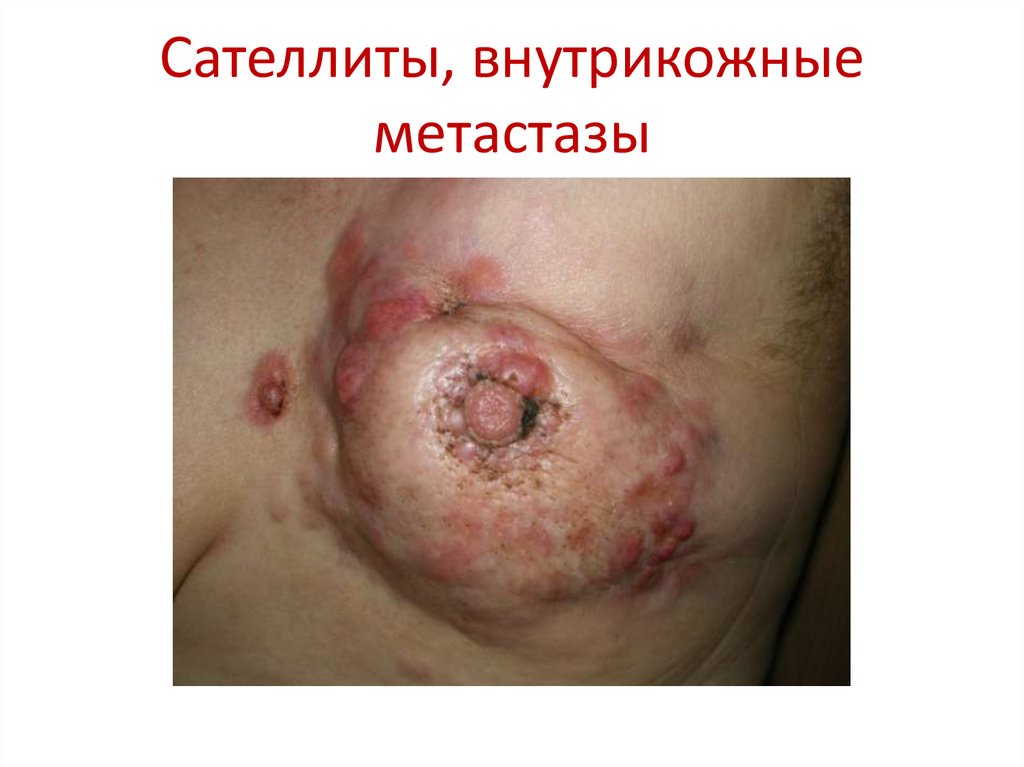
53. Сателлиты, внутрикожные метастазы
54.
Выделяют клиническую и патоморфологическую стадииРМЖ, которые могут существенно различаться.
Клиническое стадирование (обозначается префиксом
«с», от англ. «clinical») проводится на основании
результатов
клинического
обследования,
патоморфологическое (определяется префиксом «р», от
англ. «pathologic») – на основании заключения
морфолога после операции.
Патоморфологическое стадирование по значимости
превосходит клиническое.
Категории Т и N, оцениваемые после неоадъювантной
терапии, обозначаются префиксом «y»: «ус» – при
клиническом стадировании или «yp» – при
патоморфологическом стадировании, например, «ypT»
или «ypN».
55. Международная гистологическая классификация (2012)
Эпителиальные опухоли
– Микроинвазивный рак
Инвазивный рак молочной железы
– Инвазивный рак без признаков специфичности (NST)
• Плеоморфный рак (8022/3)
• Рак с гигантскими остеокластоподобными стромальными клетками
• Рак с трофобластической дифференцировкой
• Рак с меланомоподобными участками
– Инвазивный дольковый рак
• Классический дольковый рак
• Солидный дольковый рак
• Альвеолярный дольковый рак
• Плеоморфный дольковый рак
• Тубулярный дольковый рак
• Смешанный дольковый рак
– Тубулярный рак (8211/3)
– Криброформный рак
– Муцинозный рак (8480/3)
– Рак с признаками медуллярности
• Медуллярный рак (8513/3)
• Атипичный медуллярный рак (8513/3)
• Инвазивный рак без признаков специфичности (NST) с признаками медуллярности
– Рак с апокринной дифференцировкой
– Рак с перстневидно-клеточной дифференцировкой
– Инвазивный микроппапиллярный рак
– Метапластический рак без признаков специфичности
56. Международная гистологическая классификация (2012)
–
Железисто-плоскоклеточный рак низкой степени злокачественности
Фиброматозо-подобный метапластический рак
Плоскоклеточный рак (8052/2, 8084/3, 8045/3)
Веретеноклеточный рак (8032/3)
Метапластический рак с мезенхимальной дифференцировкой
– Хондроидная дифференцировка
– Костная дифференцировка
– Другие типы мезенхимальной дифференцировки
• Смешанный метапластический рак
• Миоэпителиальный рак (8982/3)
Редкие типы: Рак с нейроэндокринными признаками
– Нейроэндокринная опухоль, высоко дифференцированная
– Нейроэндокринный рак, низкодифференцированный (мелкоклеточный рак)
– Рак с нейроэндокринной дифференцировкой
• Секреторный рак (8502/3)
• Инвазивный папиллярный рак
• Актинический рак
• Мукоэпидермоидный рак (8430/3)
• Полиморфный рак
• Онкоцитарный рак (8290/3)
• Липидсодержащий рак
• Гликогенсодержащий светлоклеточный рак
• Рак сальной железы
• Опухоли типа слюнной железы/кожной железы
– Цилиндрома (8200/0)
– Светлоклеточная гидраденома (8402/0) и др
57. Классификация РМЖ по системе TNM (8 издание, 2019)
Т – первичная опухоль;
Тх – недостаточно данных для оценки опухоли;
Тis (DCIS) протоковый рак in situ;
Тis (LCIS) дольковый рак in situ;
Тis (Paget) – рак Педжета (соска) без признаков опухоли (при наличии опухоли оценку
проводят по ее размеру);
Т1mic – микроинвазия 0,1 см в наибольшем измерении;
Примечание:
Т1а – опухоль от 0,1 см до 0,5 см в наибольшем измерении;
Т1б – опухоль от 0,5 см до 1 см в наибольшем измерении;
Т1с – опухоль от 1 см до 2 см в наибольшем измерении;
Т2 – опухоль от 2 см до 5 см в наибольшем измерении;
ТЗ – опухоль более 5 см в наибольшем измерении;
Т4 – опухоль любого размера с прямым распространением на грудную стенку или
кожу
Т4а – прорастание грудной стенки;
Т4б – отек (включая «лимонную корочку») или изъязвление кожи молочной железы
либо сателлиты в коже железы;
Т4с – признаки, перечисленные в пп. 4а и 4б;
Т4d – воспалительный (отечный) рак;
58. Классификация РМЖ по системе TNM (8 издание, 2019)
N – регионарные лимфатические узлы;
Nх – недостаточно данных для оценки поражения регионарных лимфатических узлов;
N0 – нет признаков поражения метастазами регионарных лимфатических узлов;
N1 – метастазы в смещаемых подмышечных лимфатических узлах (на стороне поражения);
N2 – метастазы в подмышечных лимфатических узлах на стороне поражения, спаянные между
собой или фиксированные, либо клинически определяемые метастазы во внутригрудные
лимфатические узлы при отсутствии клинически явного поражения подмышечных
лимфатических узлов;
N2а – метастазы в подмышечных лимфатических узлах на стороне поражения, спаянные между
собой или фиксированные;
N2b – клинически определяемые метастазы во внутригрудных лимфатических узлах при
отсутствии клинически явного поражения подмышечных лимфатических узлов;
N3 – метастазы в подключичных лимфатических узлах на стороне поражения, либо клинически
определяемые метастазы во внутригрудных лимфатических узлах при наличии клинически
явного поражения подмышечных лимфатических узлов, либо метастазы в надключичные
лимфатические узлы на стороне поражения (независимо от состояния подмышечных и
внутригрудных лимфатических узлов);
N3а – метастазы в подключичных лимфатических узлах на стороне поражения;
N3b – метастазы во внутригрудных лимфатических узлах при наличии клинически явного
поражения подмышечных лимфатических узлов;
N3c – метастазы в надключичных лимфатических узлах на стороне поражения;
59. Классификация РМЖ по системе TNM (8 издание, 2019)
• М – отдаленные метастазы;• Мх – недостаточно данных для определения
отдаленных метастазов;
• М0 – нет признаков отдаленных метастазов;
• М1 – имеются отдаленные метастазы
Легкое – pul, кости – oss, печень – hep, плевра – ple,
брюшина – per, костный мозг – mar, головной мозг
– bra, кожа – ski, надпочечники – adr,
лимфатические узлы – lym, другие – оth.
60. Классификация РМЖ по системе TNM (8 издание, 2019), примечание
• Для определения патологоанатомической классификациинеобходимо
выполнение
подмышечной
лимфаденэктомии (уровень I).
• В подобном эксцизионном материале обычно около 6
лимфатических узлов.
• Для уточнения патоморфологической классификации
исследуют
один
или
несколько
сторожевых
лимфатических узлов.
• Если классификация основывается только на данных
биопсии сторожевых лимфатических узлов (БСЛУ) без
дополнительного
исследования
подмышечных
лимфатических узлов, то она кодируется (sn), например,
рN1(sn).
61. Классификация РМЖ по системе TNM (8 издание, 2019), примечание
• Индексы (sn) или (f) должны бытьдобавлены к категории N для обозначения
способа подтверждения метастатического
поражения лимфоузлов — с помощью БСЛУ
(sn)
или
тонкогоигольной
аспирационной / core-биопсии
(f)
(без
последующего
удаления
лимфоузлов)
соответственно
• .
62. Обследование
Жалобы и анамнез• Рекомендуется сбор жалоб и анамнеза у пациента с целью выявления
факторов, которые могут повлиять на выбор тактики лечения (У 3-10
% больных раком молочной железы развитие заболевания имеет
наследственный характер и может быть связано с наличием
мутаций в генах BRCA1, BRCA2, CHECK, NBS1, tP53.)
Физикальное обследование
• Пальпация молочных желез и зон регионарного метастазирования
(подмышечных, над-, подключичных).
Лабораторная диагностика
• Развернутые клинический и биохимический анализы крови, включая
показатели функции печени (билирубин, АЛТ, АСТ, ЩФ), исследование
свёртывающей системы крови, анализы крови на уровень
фолликулостимулирующего гормона и эстрадиола, анализ мочи.
• Гистологическое и иммуногистохимическое исследование
биопсийного и/или операционного гистологического материала
(гистологический вариант, степень дифференцировки, и
определение РЭ/РП, HER2 и Ki67 -обязательно)
63. Обследование
Лабораторная диагностикапри гормонозависимом РМЖ у пациенток
моложе 60 лет с отсутствием
менструаций
для
оценки
функции
яичников и планирования гормонотерапии
(ГТ) проводится исследование уровня
фолликулостимулирующего гормона (ФСГ)
в сыворотке крови и уровня общего
эстрадиола в крови
64. Обследование
При исследовании операционного материала в заключении должныбыть указаны:
• Расстояние до ближайшего края резекции;
• Состояние краев резекции;
• Размеры опухоли в трех взаимно-перпендикулярных измерениях;
• Гистологическое строение опухоли;
• Степень дифференцировки опухоли;
• рТ; рN (с указанием общего числа исследованных и поражённых
лимфоузлов);
• Наличие лимфоваскулярной, периневральной инвазии
(отрицательный результат также должен быть констатирован);
• Степень патоморфологического ответа опухоли по шкале RCB (при
наличии предшествующего комбинированного лечения) отдельно в
опухоли и метастатически-измененных лимфатических узлах.
• Определение в опухоли и/или в пораженных опухолью
лимфатических узлах уровня экспрессии РЭ и РП является
обязательным
• Выполнять цитологическое исследование пунктата из опухоли и
лимфатических узлов
65. Обследование
При исследовании операционного материала в заключении должныбыть указаны:
пациентов с метастатическим тройным
негативным РМЖ, не получавших лечение по
поводу
метастатической
болезни,
целесообразно определение с помощью теста
SP142
уровня
экспрессии
PD-L1
на
иммунокомпетентных
клетках
(первичной
опухоли или, предпочтительно, биопсийного
материала из метастатического очага) для
определения
возможности
назначения
«паклитаксела + альбумин» в комбинации с
атезолизумабом
66. Обследование
При исследовании операционного материала в заключении должныбыть указаны:
У пациентов с распространенным
гормонозависимым HER2-отрицательным
раком молочной железы целесообразно
определение в образце ткани первичной
опухоли или метастатического очага
мутаций в гене PIK3CA для решения
вопроса
о
назначении
комбинации
алпелисиба с фулвестрантом
67. Обследование
Генетическое тестирование, определение мутаций BRCA1/2рекомендуется в следующих случаях:
• при отягощенном наследственном анамнезе – наличии
РМЖ у 2 и более близких родственников;
• у женщин моложе 50 лет, страдающих РМЖ;
• при первично-множественном РМЖ;
• при тройном негативном фенотипе опухоли;
• при РМЖ у мужчин.
68. Обследование
Инструментальная диагностика:• Билатеральная маммография + УЗИ молочных желез и регионарных
зон .
• МРТ молочных желез при наличии показаний: возраст до 30 лет,
наличие мутаций в генах BRCA1, BRCA2, CHECK, NBS1, tP53; высокая
рентгенологическая плотность молочных желез; наличие
имплантатов молочных желез при невозможности выполнения
качественного маммографического исследования; наличие
долькового рака in situ.
• УЗИ органов брюшной полости, забрюшинного пространства и малого
таза для исключения отдаленного метастазирования.В случае, если
результаты УЗИ органов брюшной полости неоднозначны или
малоинформативны, рекомендуется выполнить КТ или МРТ органов
брюшной полости с внутривенным контрастированием.
• Рентгенографию грудной клетки в двух проекциях либо КТ органов
грудной клетки для исключения отдаленного метастазирования
69. Обследование
• Остеосцинтиграфию при подозрении на метастатическое поражениекостей скелета, при операбельном раке молочной железы
сцинтиграфия скелет выполняется в случае наличия болей в костях
либо повышенном уровне щелочной фосфатазы. При местнораспространенном и метастатическом раке показано выполнение
данного исследования всем больным.
• Биопсию очагов в органах и тканях под контролем УЗИ/КТ при
подозрении на метастазы в случаях, когда их подтверждение
принципиально меняет тактику лечения
• ПЭТ-КТ при подозрении на метастазы по данным КТ или МРТ в
случаях, когда их подтверждение принципиально меняет
тактику лечения
• МРТ или КТ головного мозга с внутривенным контрастированием при
подозрении на метастатическое поражение головного мозга
• ЭКГ для исключения патологии сердечной деятельности
70. Обследование
• При подготовке к хирургическому лечению сцелью оценки функционального статуса по
показаниям
проводить
дополнительное
обследование:
• эхокардиографию,
• холтеровское
мониторирование
сердечной
деятельности,
• исследование функции внешнего дыхания,
• УЗДГ сосудов шеи и нижних конечностей,
• консультации
врача-кардиолога,
врачаэндокринолога, врача-невропатолога и других
врачей-специалистов
в
зависимости
от
сопутствующей патологии.
71. Иная диагностика:
• Трепанобиопсию(кор-биопсию)
опухоли
(желательно
под
навигационным контролем) с патоморфологическим исследованием
опухолевой ткани и определением рецепторов эстрогенов (РЭ) и
прогестерона (РП), HER2 и Ki67 (Патоморфологический диагноз
устанавливают с помощью исследования биопсийного материала,
он должен быть получен до всех видов лечебных воздействий.)
• Рекомендуется выполнить тонкоигольную аспирационную биопсию
(пункцию) опухоли (желательно под навигационным контролем) с
цитологическим исследованием материала в случае невозможности
выполнения трепанобиопсии опухоли
• В случае начала лечения с неоадъювантной лекарственной терапии
для правильного стадирования по системе TNM рекомендуется
выполнить тонкоигольную аспирационную биопсию (пункцию)
регионарных лимфатических узлов (желательно под навигационным
контролем) с цитологическим исследованием материала при наличии
данных о возможном их метастатического поражения
72. Консилиум
• с участием врача-хирурга,• врача-онколога ,
• врача-радиотерапевта.
• При необходимости рекомендуется
привлекать врачей иных специальностей
(врача-патологоанатома, врачаанестезиолога-реаниматолога и др.)
73. Лечение РМЖ
1.2.
3.
4.
5.
Перед лечением необходимо определить:
Стадию процесса
Гистологию
Биологический (ИГХ) подтип
Менопаузальный статус по ВОЗ (пременопаузарепродуктивный период, перименопаузанерегулярные месячные, но уровень ФСГ, ЛГ и
эстродиола соответствует репродуктивному)
BRCA-1
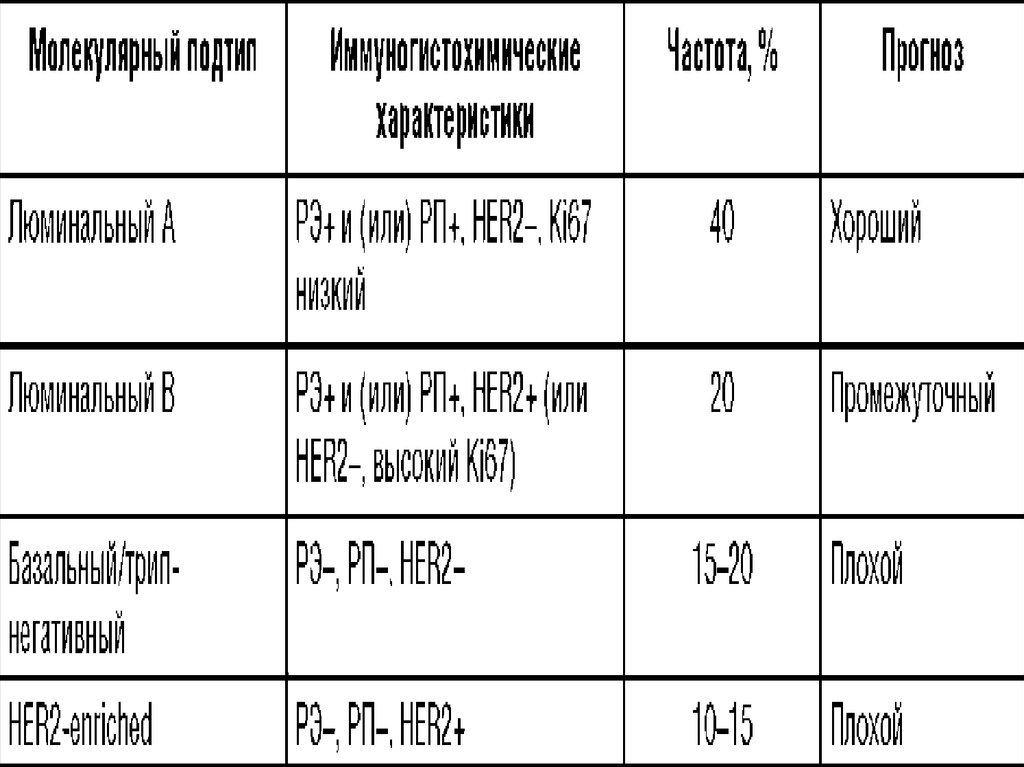
74. Биологический (ИГХ) подтип РМЖ
Люминальный АНаличие всех факторов:
• РЭ положительные
• HER2 отрицательный
• Ki67<20%
• РП высокие - более 20%
• показатель низкого риска рецидива при
мультигенном анализе (если доступен)
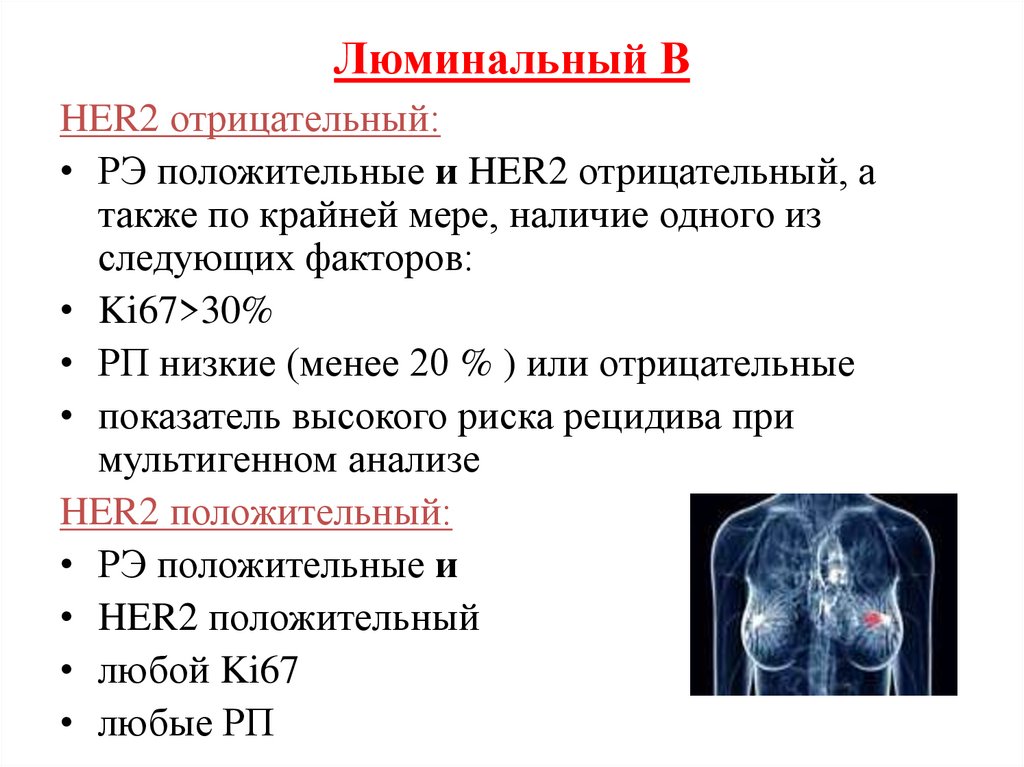
75. Люминальный В
HER2 отрицательный:• РЭ положительные и HER2 отрицательный, а
также по крайней мере, наличие одного из
следующих факторов:
• Ki67>30%
• РП низкие (менее 20 % ) или отрицательные
• показатель высокого риска рецидива при
мультигенном анализе
HER2 положительный:
• РЭ положительные и
• HER2 положительный
• любой Ki67
• любые РП
76. С гиперэкспрессией HER2 (HER2 положительный не люминальный)
HER2 положительный (не люминальный)• гиперэкспрессия HER2 и/или амплификация
HER2
• РЭ и РП отрицательные
77. Базальноподобный
Тройной негативный• РЭ, РП и HER2 отрицательные
78.
79.
Способы лечения рака молочной железы• Хирургическое
• Лучевое
• Лекарственное: химиотерапия,
гормонотерапия, таргетная терапия
• Комбинированное
• Комплексное
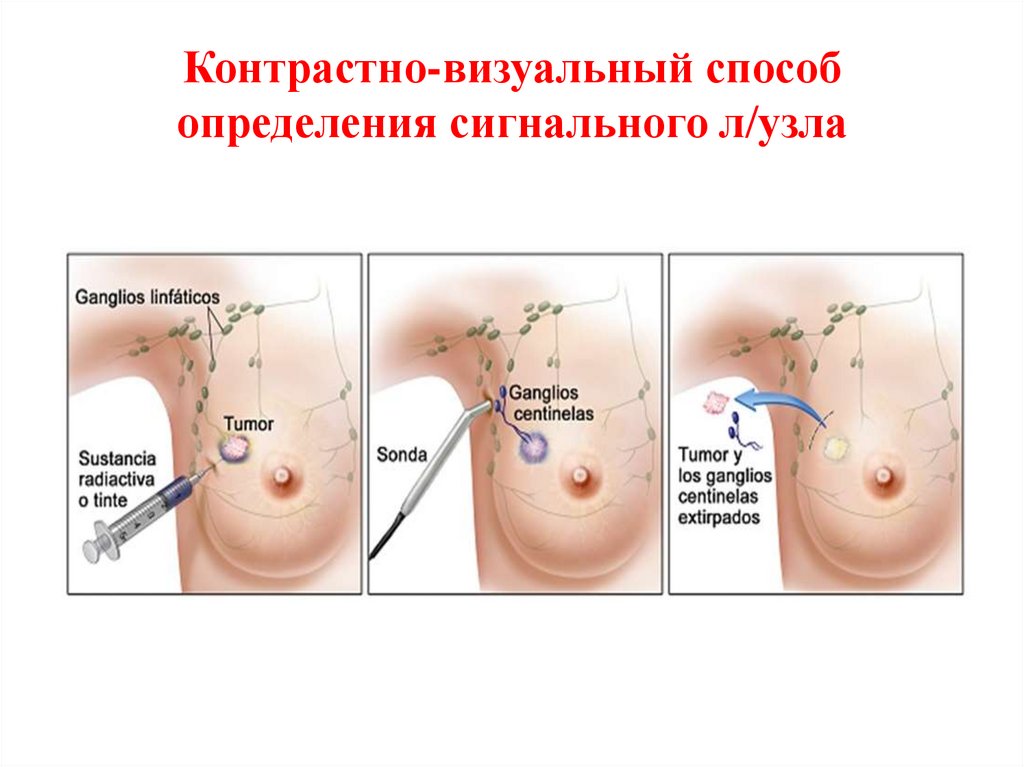
80. Способы идентификации сигнальных лимфатических узлов
Сигнальные лимфоузлы можно обнаружить,используя синий контраст или радиоизотоп, или с
помощью комбинации «краситель и изотоп».
Синий краситель помогает обнаружить сигнальные
лимфоузлы у 80% пациентов, радиоизотоп – у
89% пациентов. Комбинация красителя и
изотопов
повышает
частоту
обнаружения
сигнальных лимфоузлов до 96% [1].
1. Семиглазов В.Ф., Канаев С.В., Пожарисский К.М. и др. Органосохраняющее лечение ранних стадий инвазивного рака
молочной железы. Методические указания. – СПб, 2001.
81. Контрастно-визуальный способ определения сигнального л/узла
82.
Хирургическое лечение рака молочнойжелезы
•Лампэктомия
•Радикальная резекция молочной железы
•Радикальная мастэктомия по Маддену
•Радикальная мастэктомия по Пейти
•Радикальная мастэктомия по Холстеду
•Расширенная радикальная мастэктомия по Урбану Холдину
83.
Критерии к выполнениюорганосохраняющих операций:
• размер опухоли до 3 см в диаметре;
• отсутствие метастазов в регионарных лимфатических
узлах или наличие единичных метастатических
аксиллярных лимфатических узлов;
удаленность опухоли от сосково-ареолярного
комплекса не менее чем на 3-4 см;
• отсутствие мультицентричности;
благоприятные соотношения объема опухоли и
объема молочной железы;
• желание пациентки сохранить молочную железу.
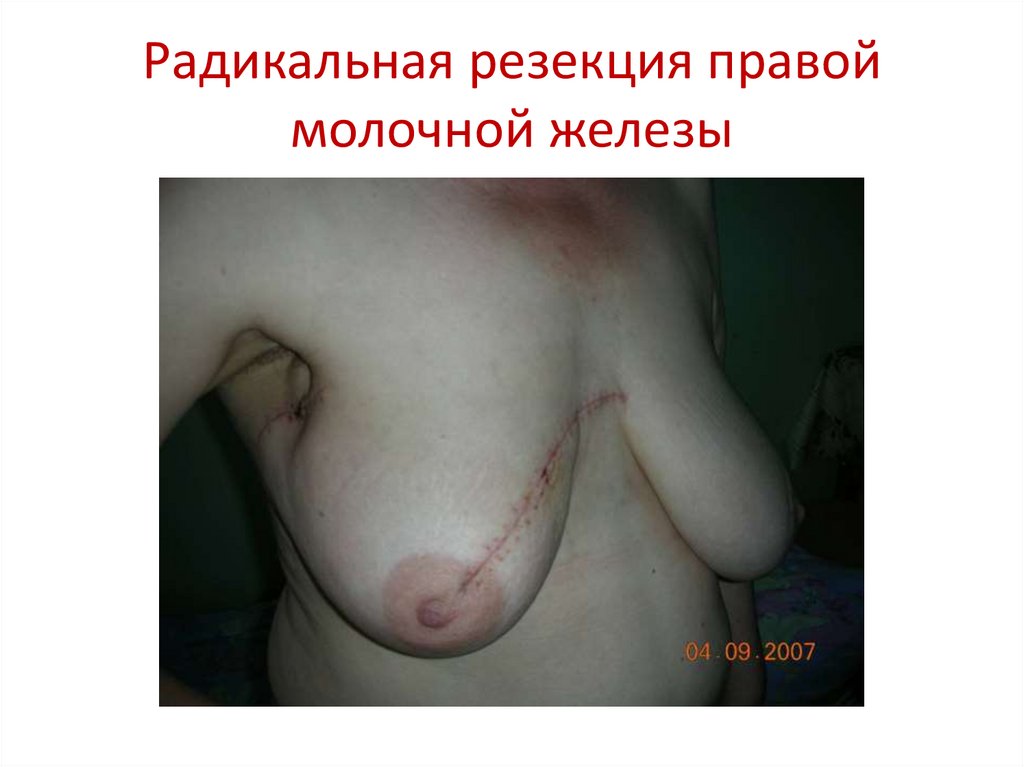
84. Радикальная резекция правой молочной железы
85.
Радикальная мастэктомия не ведет квыздоровлению, поскольку
«обменивает» рак на эстетический
дефект (О.Н. Шарова с соавт., 1997 г.)
86.
Причины к развитиюреконструктивно-пластической хирургии
при раке молочной железы
1. Высокая выживаемость
2. Плохой психологический эффект. Мастэктомия приводит к
психическим нарушениям у 96,1% больных. (Васильев С.А. ,
2002 г.)
3. Молочная железа признак женственности и сексуальности,
утрата ее
в процессе лечения приводит к
неблагоприятным изменениям в психической жизни
женщины.
4. В послеоперационном периоде у 74,8% больных
наблюдается социальная дезадаптация (Васильев
С.А. 2002 г.)
87.
По данным опросника качества жизниMOS SF-36, Рагозина М.Р., 2009 г.
Снижение социальной активности происходит
1. на 35-50% у 93% пациенток;
2. Показатель психического здоровья у
прошедших
3. лечение снижается у 88,6%;
4.
5. Снижение физической активности на 20-40%
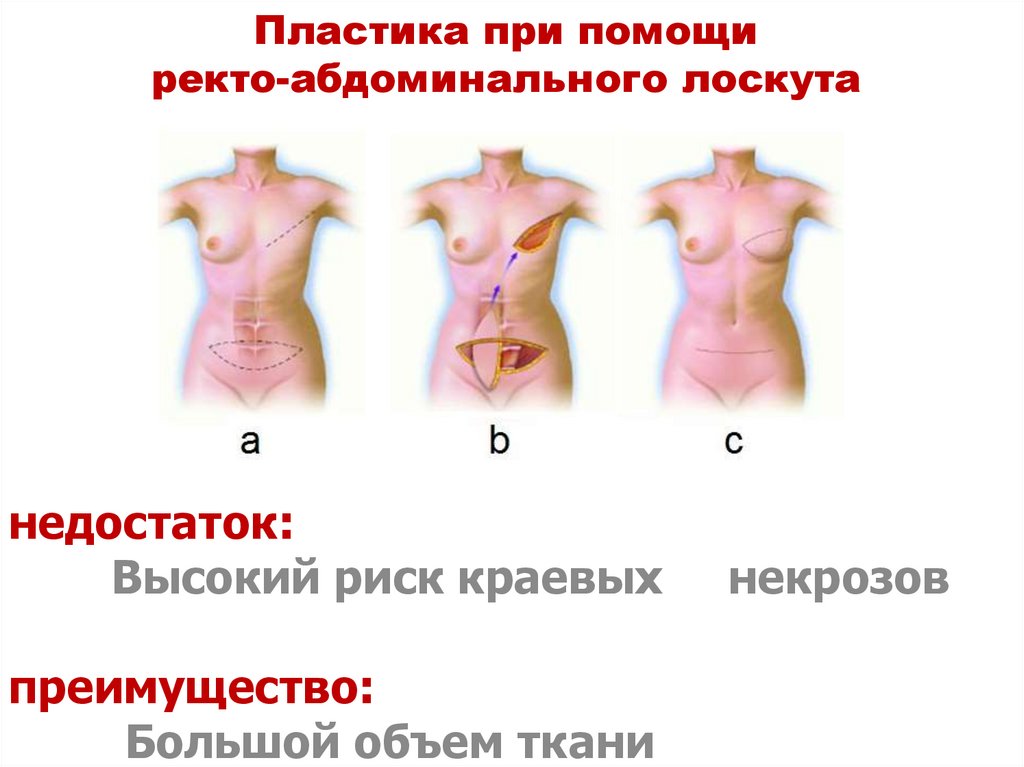
отмечают 55,8% пациентов,
6. более чем на 40% - 18,8%.
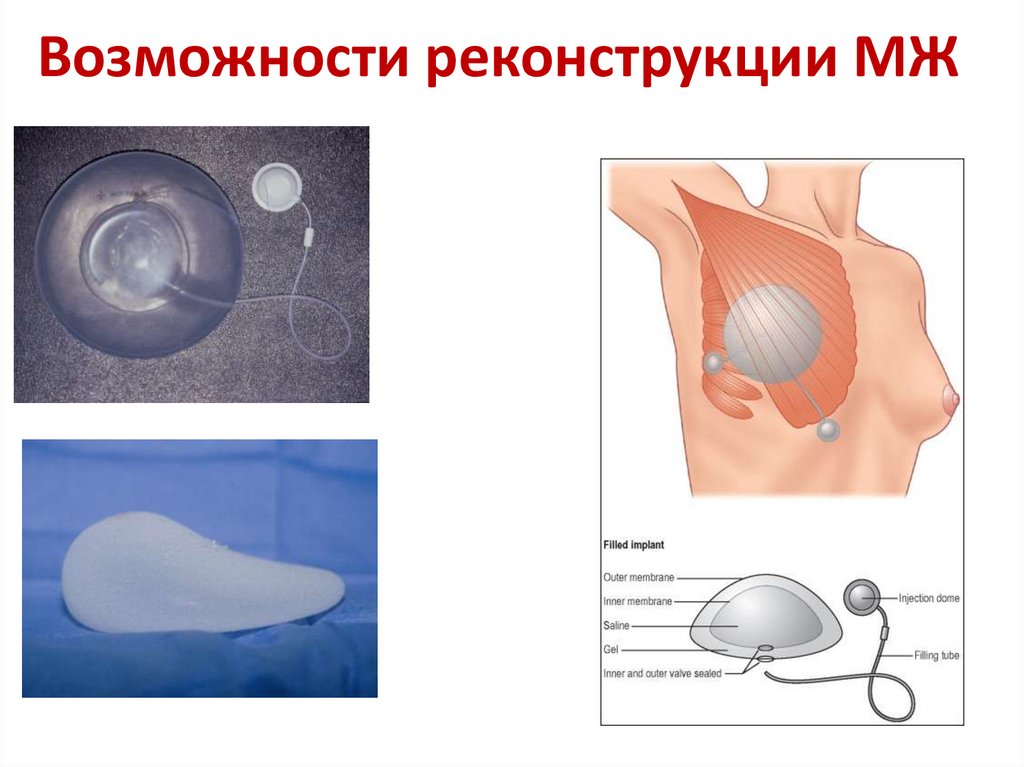
88. Возможности реконструкции МЖ
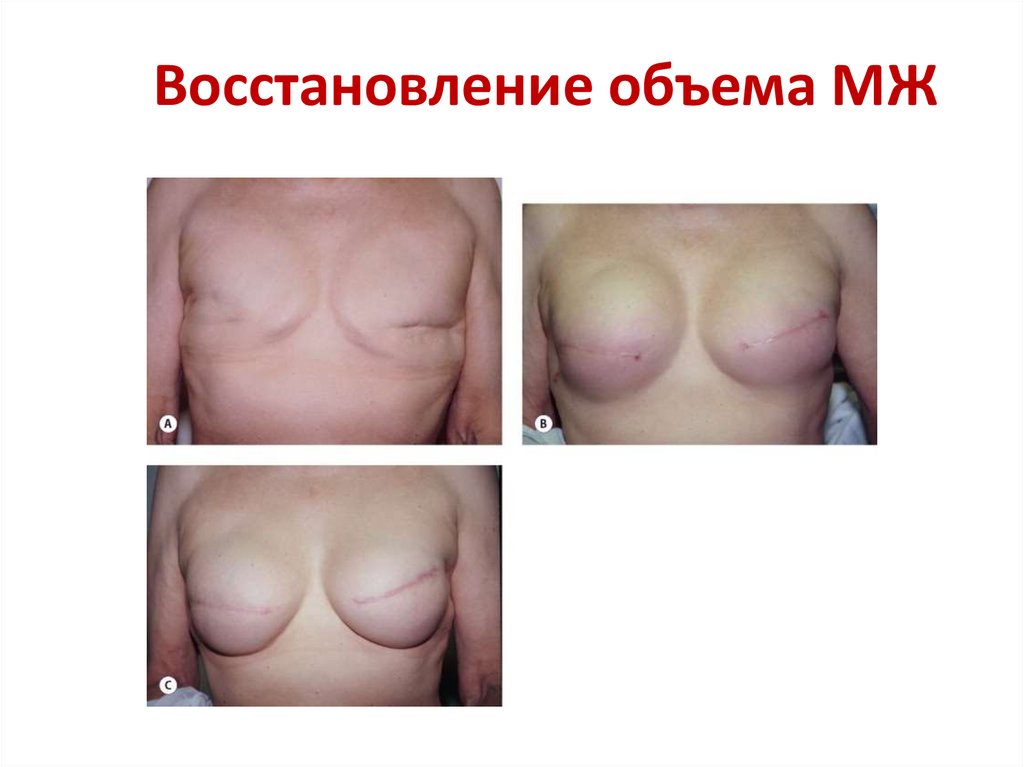
89. Восстановление объема МЖ
90. Пластика при помощи ректо-абдоминального лоскута
недостаток:Высокий риск краевых
преимущество:
Большой объем ткани
некрозов
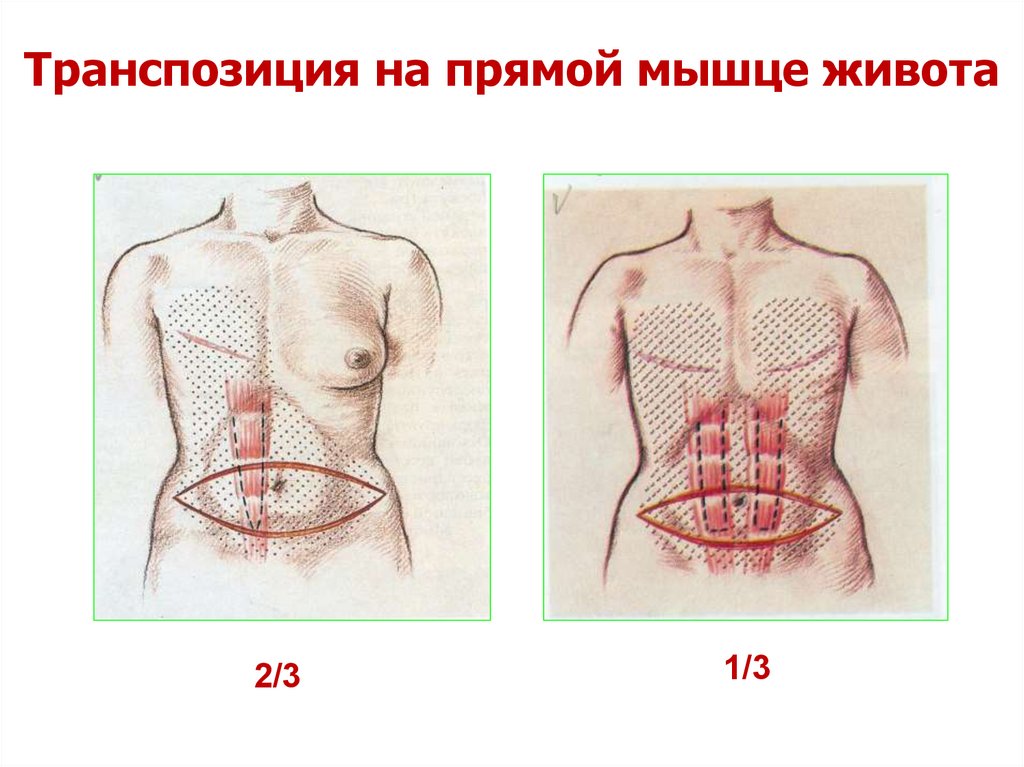
91.
Транспозиция на прямой мышце живота2/3
1/3
92. Пластика собственными тканями
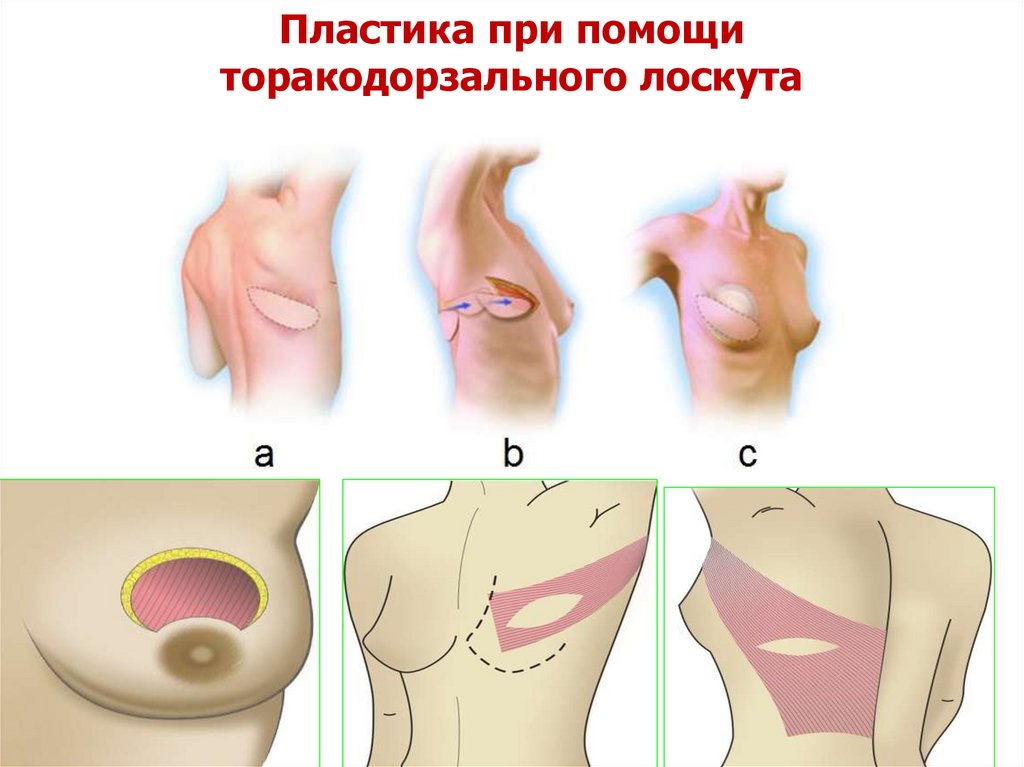
93. Пластика при помощи торакодорзального лоскута
недостаток:Небольшой объем, максимальный объем
лоскута, который может быть мобилизован без
серьезного ущерба донорской зоны, не превышает
200-300 куб. см., так же наличие заметного рубца в
донорской зоне с деформацией контура спины
эффект «заплатки»
преимущество:
Хорошее кровоснабжение
94.
Пластика при помощиторакодорзального лоскута
95.
Реконструктивно – пластические операции:• Не влияют на течение РМЖ
• Улучшают качество жизни
• Возвращают пациентку к состоянию – «до
болезни»
• Не мешают проведению дальнейшего
специального лечения
96. Общая схема лечения
Первично операбельный рак I, IIА, IIВ:Оперативные пособия: радикальная резекция;
радикальная мастэктомия по Маддену
Неоадъювантная химиотерапия, гормонотерапия
при IIВ
Лучевая терапия после органносохранной операции,
более 4 пораженных MTS лимфоузлов.
Адъювантная химиогормонотерапия (люминальный
А, I и IIА стадии не показана ПХТ, а HER2позитивный нелюминальный - гормонотерапия)
97. Алгоритм адъювантной системной терапии
Молекулярнобиологическийподтип
Рекомендуемая
терапия
Примечание
Люминальный
А
Только ГТ в
Назначение адъювантной ХТ (в дополнение к
большинстве случаев адъювантной ГТ) должно быть рассмотрено при
наличии одного из следующих факторов:
большая степень распространения болезни:
≥4 пораженных метастазами регионарных
лимфатических узлов;
≥Т3
В качестве ХТ рекомендуются режимы АС/ЕС (4
курса) или DC (доцетаксел + циклофосфамид) (4
курса)
98. Алгоритм адъювантной системной терапии
Молекуляр Рекомендуеномая
биологичес
терапия
кий подтип
Люминаль
ный В
(HER2
отрицатель
ный)
ХТ в
большинств
е случаев +
ГТ
Примечание
При T1a (≤5 мм) и N0: только адъювантная ГТ
Для
остальных
пациентов
(в
дополнение
к
адъювантной ГТ):
•при T1b-с и N0: рассмотреть назначение ХТ при G3,
низком уровне РЭ, высоком уровне Ki67;
•при
Т2
и
N0:
АС/ЕС
(4
курса)
или
DC
(доцетаксел+циклофосфамид) (4 курса) или CMF (при
противопоказаниях к назначению антрациклинов и
родственных соединений) (6 курсов);
•при T3 или N+: ХТ антрациклинами и родственными
соединениями и таксанами (4 курса АС/ЕС → 4 курса
доцетаксела/12 еженедельных введений паклитаксела)
•при инвазивном дольковом РМЖ (e-cadherin позитивный
по данным ИГХ) с N0–1 (поражение не более 3
подмышечных лимфоузлов) проведение адъювантной ХТ
нецелесообразно в связи с низкой чувствительностью
данного морфологического варианта к ХТ
99. Алгоритм адъювантной системной терапии
Молекуляр Рекомендуеномая
биологичес
терапия
кий подтип
Люминаль
ный В
(HER2
положител
ьный)
ХТ + антиHER2
терапия + ГТ
Примечание
При T1a (≤5 мм) и N0: только адъювантная ГТ; ХТ и анти-HER2
терапия не показаны
При T1b, -с (>5 мм, но ≤20 мм) и N0: возможна ХТ без
антрациклинов и родственных соединений (паклитаксел 12
еженедельных введений или DC (доцетаксел+
циклофосфамид) (4 курса) в сочетании с трастузумабом в
течение 6-12 мес (с последующей ГТ)
При Т2-Т3 (>20 мм) или N+: ХТ антрациклинами и
родственными соединениями и таксанами (4 курса АС/ЕС → 4
курса доцетаксела 12 еженедельных введений паклитаксела) +
анти-HER2 терапия (трастузумаб± пертузумаб или DCH
(доцетаксел+ карбоплатин (6 курсов) + анти-HER2 терапия
(трастузумаб ± пертузумаб (с последующей ГТ)
После завершения ХТ продолжается анти-HER2 терапия в
сочетании с ГТ
100. Алгоритм адъювантной системной терапии
Молекуляр Рекомендуеномая
биологичес
терапия
кий подтип
Примечание
HER2
ХТ + антиположител HER2
ьный (не
терапия
люминальн
ый)
При T1a (≤5 мм) и N0: системная терапия не показана
При T1b,с (>5 мм, но ≤20 мм) и N0: возможна ХТ
паклитакселом** (12 еженедельных введений) или 4 курса DC
(#доцетаксел** + #циклофосфамид**) (без антрациклинов и
родственных соединений) в сочетании с #трастузумабом**
(см. табл. 5)
При Т2-Т3 (>20 мм) или N+: ХТ антрациклинами и таксанами (4
курса АС/ЕС → 4 курса #доцетаксела**/12 еженедельных
введений #паклитаксела**) + анти-HER2 терапия
(трастузумаб** ± пертузумаб**) или #доцетаксел** +
#карбоплатин** (6 курсов) + анти-HER2 терапия
(трастузумаб** ± пертузумаб**) (схемы и дозы
см.
табл. 5)
После завершения ХТ продолжается анти-HER2 терапия
101. Алгоритм адъювантной системной терапии
Молекуляр Рекомендуеномая
биологичес
терапия
кий подтип
Примечание
Тройной
ХТ с
негативный включением
антрациклинов и
таксанов
При T1a (≤5 мм) и N0: системная терапия не показана
При T1b и N0 возможно проведение 4 курсов ХТ DC
(#доцетаксел** + #циклофосфамид**)
При T1c-T3 или N+: ХТ антрациклинами и родственными
соединениями и таксанами (4 курса АС/ЕС → 4 курса
#доцетаксела**/12 еженедельных введений #паклитаксела**)
В связи с отсутствием убедительных данных об увеличении
выживаемости пациентов с тройным негативным, в т.ч. BRCAассоциированным РМЖ при добавлении соединений платины
к антрациклинам и родственным соединениям и таксанам, в
рутинной практике включение этих препаратов (соединений
платины) в режимы адъювантной ХТ не рекомендуется. С
учетом данных ряда исследований об увеличении частоты
полных патоморфологических регрессий при тройном
негативном фенотипе включение соединений платины в
режимы неоадъювантной ХТ может быть рассмотрено в
102. Местнораспространенный первично не операбельный рак IIIА, IIIВ, IIIС
• Предоперацианная лекарственная терапия• Вопрос об овариоэктомии?
• Альтернативная лучевая терапия
• Радикальная мастэктомия по Маддену, Холстеду
• Адъювантная химиогормонотерапия
• Таргетное лечение
103. Оценка результатов
• Объективный эффект: существенное уменьшениеразмеров и/или количества опухолевых очагов;
является показанием для продолжения проводимой
терапии в отсутствие серьезной токсичности;
• Стабилизация болезни: отсутствие значимых изменений
размеров и количества опухолевых очагов; при
удовлетворительном общем состоянии и хорошей
переносимости лечение может быть продолжено;
• Прогрессирование заболевания является показанием
к смене лечения. При подозрении на прогрессирование
болезни по данным осмотра необходимо выполнить
уточняющие обследования, в т.ч. с оценкой зон, не
обследовавшихся до начала терапии.
104. Признаки прогрессирования
Появление и/или усугубление симптомов, обусловленных опухолевым ростом(например, боли или одышки);
Существенное увеличение размеров или появление новых опухолевых очагов,
выявляемых при осмотре;
Ухудшение общего состояния (дифференцировать с токсичностью лечения);
Немотивированная потеря веса (дифференцировать с токсичностью лечения);
Повышение ЩФ, АЛТ, АСТ, билирубина (дифференцировать с токсичностью
лечения);
Гиперкальциемия;
Появление новых и/или существенное увеличение имевшихся ранее очагов по
данным объективных методов обследования;
При оценке результатов сканирования костей следует иметь в виду, что
репарация метастазов в костях, начавшаяся в результате эффективной
противоопухолевой терапии (в сочетании с остеомодифицирующими
агентами) и сопровождающаяся повышенным метаболизмом, может
создавать формальную картину прогрессирования за счет появления на
сканограммах новых очагов и увеличения накопления радиофармпрепарата
в имевшихся очагах, особенно при первом оценочном исследовании.
105. Таргетное лечение РМЖ
• Трастузумаб (герцептин) - гуманизированные антителаподавляют рост и сигнальные свойства Нег-2 системы.
Трастузумаб вводится в/в еженедельно, в 1-ую неделю 4
мг/кг, в последующем 2 мг/кг еженедельно или через
неделю.
• Пертузумаб (Перьета);
• Кадсила (Транстузумаб+цитотоксический препарат – DM1)
• Лапатиниб (Тайверб) – ингибитор тирозинкиназы
рецепторов эпидермального фактора роста (EGFR), 1 (HER1) и 2 (HER-2/neu). Рекомедуемая доза лапатиниба
составляет 1250 мг 1 раз/сут, ежедневно. Лапатиниб
принимают за 1 ч до или через 1 ч после приема пищи.
• Бевацизумаб (Авастин) – обладает антиангиогенными
свойствами и воздействует на лиганд рецептора сосудистого
эндотелиального фактора роста (VEGF). Препарат назначают
в дозе 10 мг/кг 1 раз в 2 недели в виде в/в инфузии (90
минут), длительно.
106. Критериями менопаузы являются:
• билатеральная овариэктомия;• возраст > 60 лет;
• возраст < 60 лет в отсутствие терапии тамоксифеном или
торемифеном и супрессии функции яичников: аменорея в
течение > 12 мес в сочетании с постменопаузальными
уровнями ФСГ, ЛГ и эстрадиола;
• возраст < 60 лет в процессе терапии тамоксифеном или
торемифеном: постменопаузальные уровни ФСГ, ЛГ и
эстрадиола.
• оценка функции яичников в период лечения аналогами
ГРГ невозможна.
• при сохранной менструальной функции на момент начала
химиотерапии (например, адъювантной) аменорея не
является достоверным признаком достижения менопаузы
и для назначения препаратов, разрешенных к применению
только у больных в менопаузе, необходимо выключение
функции яичников с помощью любого доступного способа
либо регулярное определение уровней ФСГ, ЛГ и
эстрадиола.
107. Факторы неблагоприятного прогноза
• Возраст ≤ 35 лет,• сохранная функция яичников после
адъювантной химиотерапии,
• Т3–4,
• поражение ≥ 4 подмышечных лимфоузлов,
• III степень злокачественности;
• положительный HER2,
• высокий Ki67.
NB – Назначаем гормонотерапию 10 лет
108. Режимы гормонотерапии
Режимы гормонотерапииПримечание
Пременопауза
Тамоксифен 5 мг/сутки внутрь,
ежедневно, 3 года
Только при раке in situ
Тамоксифен 5 лет
В том числе и при раке in situ
Тамоксифен 10 лет
При наличии по крайней мере одного
фактора неблагоприятного прогноза
Тамоксифен. 5 лет → ароматазы
ингибиторы 2 года
Для пациентов, достигших стойкой
менопаузы к моменту окончания
приема тамоксифена, при наличии по
крайней мере одного фактора
неблагоприятного прогноза
Овариальная супрессия + тамоксифен
или ароматазы ингибиторы 5 лет
При наличии по крайней мере одного
фактора неблагоприятного прогноза
109. Режимы гормонотерапии
Режимы гормонотерапииПримечание
Постменопауза
Тамоксифен 5 мг/сутки внутрь,
ежедневно, 3 года
Только при раке in situ
Тамоксифен 5 лет
Тамоксифен 10 лет
При наличии по крайней мере
одного фактора неблагоприятного
прогноза
Тамоксифен 2-3 года→ ароматазы
ингибиторы 2 -3года (суммарно 5 лет
Ароматазы ингибиторы 5 лет
7 лет при неблагоприятном прогнозе
Ароматазы ингибиторы 2-3 года, далее При использовании режимов
– тамоксифен 2−3 года
переключения предпочтительно на
первом этапе использовать
ингибиторы ароматазы
Тамоксифен 5 лет → ароматазы
ингибиторы 2 года
При наличии по крайней мере
одного фактора неблагоприятного
прогноза
110. Бисфосфонаты в адъюванте
Больным гормонозависимым РМЖ в менопаузе(в т.ч. получающим овариальную супрессию)
могут быть назначены:
• бисфосфонаты (золедронат 4 мг в/в 1 раз в 6
мес. в течение 3–5 лет) как с целью
профилактики остеопороза, так и с целью
снижения риска рецидива болезни;
• колекальциферол 400-800 МЕ/ сутки внутрь
ежедневно + кальция карбонат 500-1000
мг/сутки внутрь ежедневно длительно
111. Лечения метастатического РМЖ
Единого стандарта лечения метастатического РМЖне существует.
Выбор варианта лекарственной терапии
осуществляется с учетом биологических маркеров
(РЭ и РП, HER2, Ki67), факторов риска и
клинико-анамнестических особенностей
больного.
Лечение метастатической болезни обычно
включает химио- и (или) гормонотерапию,
которые должны дополняться таргетной
терапией по показаниям
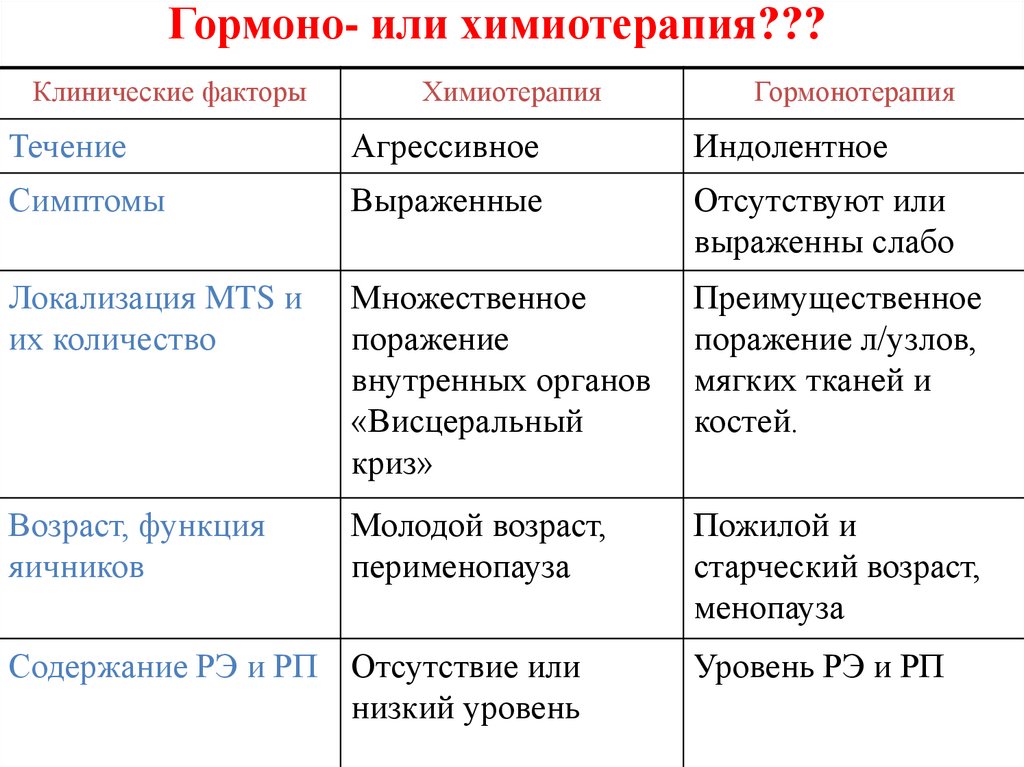
112. Гормоно- или химиотерапия???
Клинические факторыХимиотерапия
Гормонотерапия
Течение
Агрессивное
Индолентное
Симптомы
Выраженные
Отсутствуют или
выраженны слабо
Локализация MTS и
их количество
Множественное
поражение
внутренных органов
«Висцеральный
криз»
Преимущественное
поражение л/узлов,
мягких тканей и
костей.
Возраст, функция
яичников
Молодой возраст,
перименопауза
Пожилой и
старческий возраст,
менопауза
Содержание РЭ и РП Отсутствие или
низкий уровень
Уровень РЭ и РП
113.
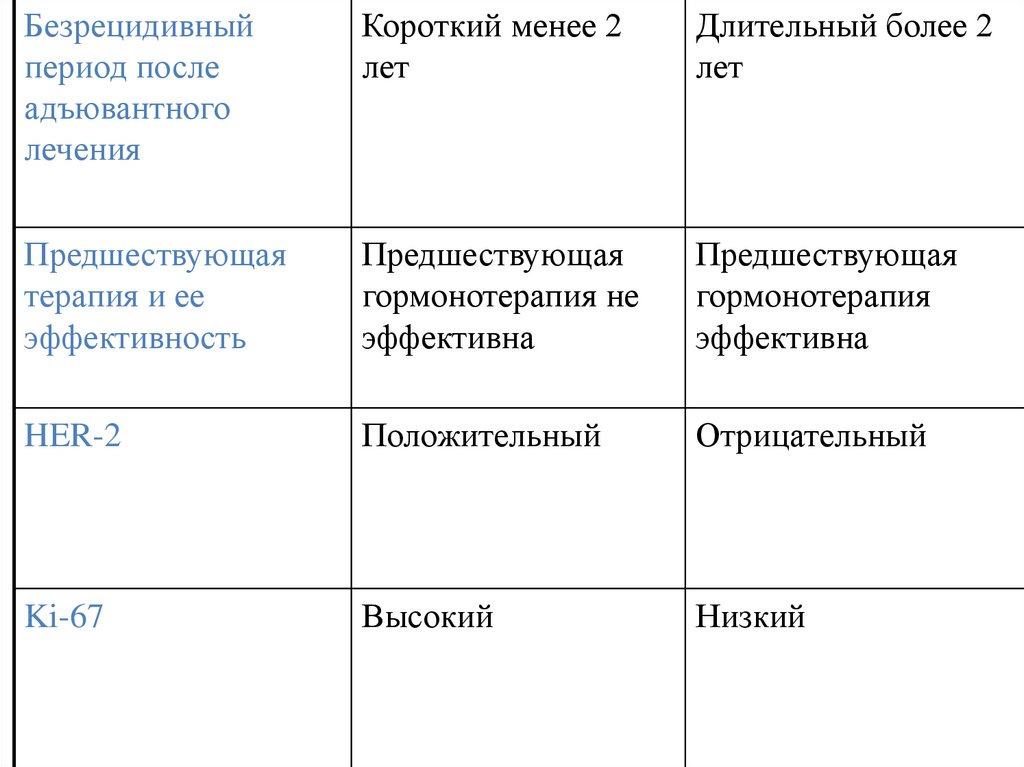
Безрецидивныйпериод после
адъювантного
лечения
Короткий менее 2
лет
Длительный более 2
лет
Предшествующая
терапия и ее
эффективность
Предшествующая
гормонотерапия не
эффективна
Предшествующая
гормонотерапия
эффективна
HER-2
Положительный
Отрицательный
Ki-67
Высокий
Низкий
114. Гормонотерапия при метастатическом РМЖ.
Селективные модуляторырецепторов эстрогенов
Тамоксифен 20 мг/сут.
Торемифен 60 мг/сут
Антагонисты рецепторов эстрогенов
Фулвестрант 500 мг в/м 1 раз в мес. (в
первый месяц - по 500 мг в 1 и 15 дни
ГРГ-аналоги
Гозерелин 3,6 мг п/к 1 раз в 28 дней;
бусерелин 3,75 мг в/м 1 раз в 28 дней.,
лейпрорелин 3,75 мг в/м 1 раз в 4 нед.
Ингибиторы ароматазы третьего
поколения
Нестероидные: анастрозол 1 мг/сут.,
летрозол 2,5 мг/сут.
Стероидные: эксеместан 25 мг/сут.
Прогестины
Медроксипрогестерона ацетат 500
мг/сут.,
мегестрола ацетат 160 мг/сут.
115. Гормонотерапия при метастатическом РМЖ.
Фулвестрант + палбоциклибФулвестрант 500 мг в/м 1 раз в мес.
(в первый месяц – по 500 мг в 1-й и
15-й дни) + палбоциклиб 125 мг/сут.
внутрь в 1–21-й дни, интервал 1 нед.
Летрозол + палбоциклиб
Летрозол 2,5 мг/сут. внутрь
ежедневно + палбоциклиб 125 мг/сут.
внутрь в 1-21-й дни, интервал 1 нед.
Ингибиторы ароматазы
третьего поколения
(стероидные)
Эксеместан 25 мг/сут. внутрь
ежедневно
Эксеместан + эверолимус
Эксеместан 25 мг/сут. внутрь
ежедневно + эверолимус 10 мг/сут.
внутрь ежедневно
116. Гормонотерапия при метастатическом РМЖ.
Фулвестрант +ингибиторы протеинкиназыкиназы
(сyclin-dependent kinases) (CDK)4/6
Фулвестрант500 мг в/м 1 раз в мес (в первый
месяц – по 500 мг в 1-й и 15-й дни) +
палбоциклиб125 мг/сутки или рибоциклиб600
мг/сутки внутрь в 1-21-й дни, интервал 1 нед
(длительность цикла 28 дней) или абемациклиб
по 300 мг/сутки внутрь (в два приема)
ежедневно
Ингибиторы ароматазы третьего
поколения + ингибиторы
протеинкиназы (CDK) 4/6
Анастрозол 1 мг/ сутки или летрозол 2,5
мг/сутки или эксеместан 25 мг/сутки внутрь
ежедневно + палбоциклиб 125
мг/сутки или рибоциклиб 600 мг/сутки внутрь в
1-21-й дни, интервал 1 нед (длительность цикла
28 дней) или абемациклиб по 300 мг/сутки
внутрь (в два приема) ежедневно
Фулвестрант+ алпелисиб
Фулвестрант 500 мг в/м 1 раз в мес (в первый
месяц – по 500 мг в 1-й и 15-й дни) + алпелисиб 300
мг/сутки внутрь ежедневно
Абемациклиб
Абемациклиб 400 мг/сутки внутрь (в два приема)
ежедневно до прогрессирования или
неприемлемой токсичности
117. Бисфосфонаты и метастатический РМЖ
при наличии не менее 1 метастаза в кости и ожидаемойпродолжительностью жизни от 3 месяцев назначают:
деносумаб 120 мг п/к 1 раз в месяц
бифосфонаты (золедроновая кислота 4 мг в/в 1 раз в 13 месяца,
памидроновая кислота 90 мг 1 раз в месяц,
ибандроновая кислота 6 мг 1 раз в месяц,
клодроновая кислота 1500 мг в/в 1 раз в месяц.
На фоне применения любого ОМА необходим прием
колекальциферол 400-800 МЕ/ сутки внутрь ежедневно
+ кальция карбонат 500-1000 мг/сутки внутрь
ежедневно длительно.
118.
Прогрессирование болезни в результате трехпоследовательных линий гормонотерапии
свидетельствует об устойчивости к данному
виду лечения и необходимости назначения
химиотерапии
119. Стоимость лечения РМЖ
По данным ФОМС г. Москвы, лечение запущенногорака молочной железы III и IV стадии в 14 раз
дороже.
120. А Вы прошли обследование молочных желез ???
121. Основные принципы лечения РМЖ на фоне беременности
Выбор метода лечения в зависимости от стадиизаболевания, биологического подтипа опухоли,
гестационного возраста плода и решения матери о
сохранении беременности;
Комплексный подход, важнейшим этапом которого
является хирургическое лечение;
Планирование лечения с учетом мнения онколога,
химиотерапевта, акушера, неонатолога, пациентки и
ее супруга.
122. Обследование
сбор анамнеза и осмотр;
общий и биохимический анализы крови;
ЭКГ, ЭХО-КГ (по показаниям);
УЗИ молочных желез и регионарных зон;
УЗИ брюшной полости и малого таза;
билатеральную маммографию (возможна при абдоминальной защите плода);
R-графию грудной клетки (возможна при абдоминальной защите плода) –по
показаниям;
МРТ молочных желез без контрастирования (возможна по показаниям во II и III
триместрах);
МРТ органов грудной и брюшной полости без контрастирования (возможна по
показаниям во II и III триместрах);
КТ, радиоизотопное исследование костей, ПЭТ-КТ в период беременности
противопоказано. Возможно выполнение МРТ без контрастирования для
диагностики метастазов в костях;
биопсия опухоли с патоморфологическим и ИГХ исследованием опухолевой ткани
проводится на любом сроке беременности;
генетическое обследование с определением возможных мутаций генов BRCA1/2,
CHEK2 у всех беременных пациенток;
консультация психолога – по показаниям.
123. Рак и беременность
Вид леченияВозможный объем лечения
Хирургический
Радикальная мастэктомия (сторожевой л/узел –меченные
коллоиды?)
Лучевая терапия (не более 6
мес. после РМЭ)
По рекомендациям ESMO (2013) и NCCN (2014) лучевая
терапия
с
адъювантной
целью
как
этап
комбинированного/комплексного лечения может быть
проведена больным РМЖ только после родоразрешения
Химиотерапия
I – тератогенез, самопроизвольный аборт, ВЗРП и т.д. ПХТ
проводят начиная со II (12-14 нед) триместра до 34-35
недель, родоразрешение не менее 2 недель после
окончания ПХТ.
Назначение паклитаксела 1 раз в 7 дней не требует
введения высоких доз дексаметазона в целях пре- и
постмедикации, а также гранулоцитарного
колониестимулирующего фактора (G-CSF)
Гормонотерапия
После родоразрешения
124. Алгоритм выбора терапии
ТриместрХирургическое лечение
Адъювантная лекарственная терапия
I
При желании сохранения Адъювантная химиотерапия во II триместре ±
беременности –
адъювантная лучевая терапия после р/р ±
мастэктомия
адъювантная гормонотерапия после р/р
II/III ранний
Мастэктомия, или
органосохраняющая
операция, или
неоадъювантная
химиотерапия
Адъювантная химиотерапия + адъювантная
лучевая терапия после р/р ± адъювантная антиHER-2-терапия после р/р + адъювантная
гормонотерапия после р/р
III поздний
Мастэктомия или
органосохраняющая
операция
Адъювантная химиотерапия + адъювантная
лучевая терапия после р/р ± адъювантная антиHER- 2-терапия после р/р ± адъювантная
гормонотерапия после р/р
125. Профилактика РМЖ
Здоровый образ жизниФизические упражнения
Контроль над стрессовыми ситуациями
Досыпание, хорошее настроение
Правильное питание
Контроль предопухолевой патологии
Динамическое обследование молочных желез
126.
127. Противопоказания для пациенток, перенесших РМЖ
Абсолютные: прием контрацептивов и МГТ,лактация, физиопроцедуры на области
молочных желез и яичников.
Относительные: инвазивные манипуляции с
верхней конечностью со стороны операции;
резкая
смена
климата,
длительное
пребывание на солнце, прием жирной пищи,
избыточное употребление пива



























































































 Медицина
Медицина








