Похожие презентации:
Гестоз. Ранний гестоз
1.
2.
ГЕСТОЗЗав. кафедрой акушерства и гинекологии, доцент М.В.
Семенова, 2023
3.
План лекции:1. Ранний гестоз – рвота беременных.
2. Диагностика, клиника, тактика при рвоте беременных в зависимости от
степени тяжести
3. Слюнотечение. Клиника. Терапия.
4. Дерматозы.
5. Остеомаляция беременных.
6. Гипертензивные расстройства во время беременности.
7. Преэклампсия: этиология, патогенез, принципы терапии.
8. Тактика.
9. Эклампсия. Клиника, тактика.
4.
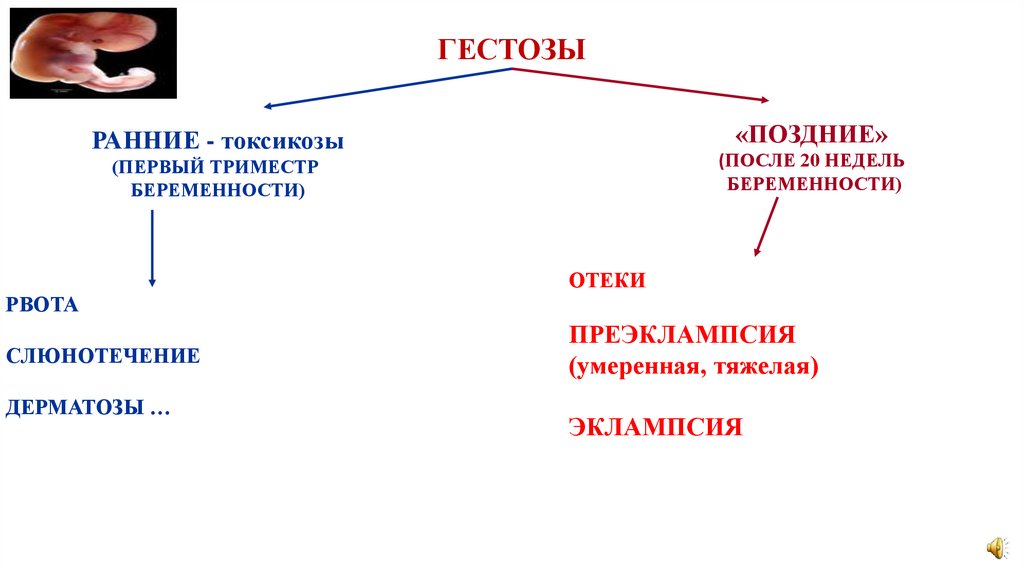
ГЕСТОЗЫ«ПОЗДНИЕ»
РАННИЕ - токсикозы
(ПОСЛЕ 20 НЕДЕЛЬ
БЕРЕМЕННОСТИ)
(ПЕРВЫЙ ТРИМЕСТР
БЕРЕМЕННОСТИ)
ОТЕКИ
РВОТА
СЛЮНОТЕЧЕНИЕ
ДЕРМАТОЗЫ …
ПРЕЭКЛАМПСИЯ
(умеренная, тяжелая)
ЭКЛАМПСИЯ
5.
ГЕСТОЗ –НАРУШЕНИЕ
НЕЙРО –
ОБМЕННО –
ИММУННО –
ЭНДОКРИННОЙ
РЕГУЛЯЦИИ ГЕСТАЦИОННОГО ПРОЦЕССА
6.
EMESIS GRAVIDARUM7.
Тошнота и рвота встречается у 80% беременных.Начинается на 4-7 неделе и заканчивается до 20 недели беременности.
Чрезмерная рвота встречается у 0,3-3,6% беременных.
Потеря массы тела более 5%, обезвоживание и Электролитные нарушения
NB: Если рвота началась после 10 нед. 6 дн., то это требует пристального
изучения, т.к. при таком сроке начала, чаще рвота обусловлена другими причинами.
Рудзевич А.Ю., Кукарская И.И., Фильгус Т.А. Ведение беременных с тошнотой и рвотой, 2017
Клинический протокол 2»Нормальная беременность», 2020
SA Lowe, KE Steinweg Review article: Management of hyperemesis gravidarum and nausea and vomiting in pregnancy. Emerg Med Australas 2022 Feb;34(1):9-15. doi: 10.1111/1742-6723.13909. Epub 2021 Dec 6.
Королевский колледж акушеров -гинекологов Великобритании
8.
рефлекторная,неврогенная,
гормональная,
аллергическая,
иммунная,
кортико-висцеральная
Ведущая роль в патогенезе раннего
гестоза (рвота) в настоящее время
отводится нарушению функционального
состояния центральной нервной системы.
9.
Дифференциальный диагнозГастроинтестинальные причины рвоты у беременных:
инфекции, Helicobacter pylori, гастро-эзофагальный рефлюкс, острый живот,
пептическая язва, холецистит, гастроэнтерит, гепатит, панкреатит.
Генитоуринарные причины:
инфекции, пиелонефрит, перекрут яичника.
Метаболические/токсические причины:
наркотики, диабетический кетоацидоз, особенности питания.
Заболевания центральной нервной системы: патология вестибулярной
системы, мигрень, внутричерепная гипертензия.
Прием препаратов: прогестерон, антианемические.
Рудзевич А.Ю., Кукарская И.И., Фильгус Т.А. Ведение беременных с тошнотой и рвотой, 2017
SA Lowe, KE Steinweg Review article: Management of hyperemesis gravidarum and nausea and vomiting in pregnancy. Emerg Med Australas 2022 Feb;34(1):9-15. doi: 10.1111/1742-6723.13909. Epub 2021 Dec 6.
10.
Рудзевич А.Ю., Кукарская И.И., Фильгус Т.А. Ведение беременных с тошнотой и рвотой, 2017SA Lowe, KE Steinweg Review article: Management of hyperemesis gravidarum and nausea and vomiting in pregnancy. Emerg Med Australas 2022 Feb;34(1):9-15. doi: 10.1111/1742-6723.13909. Epub 2021 Dec 6.
11.
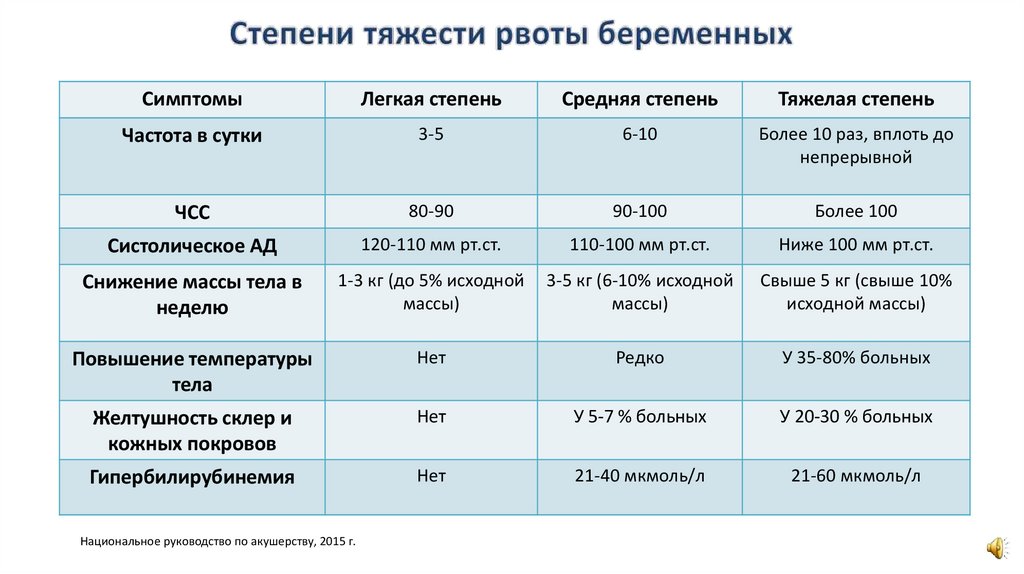
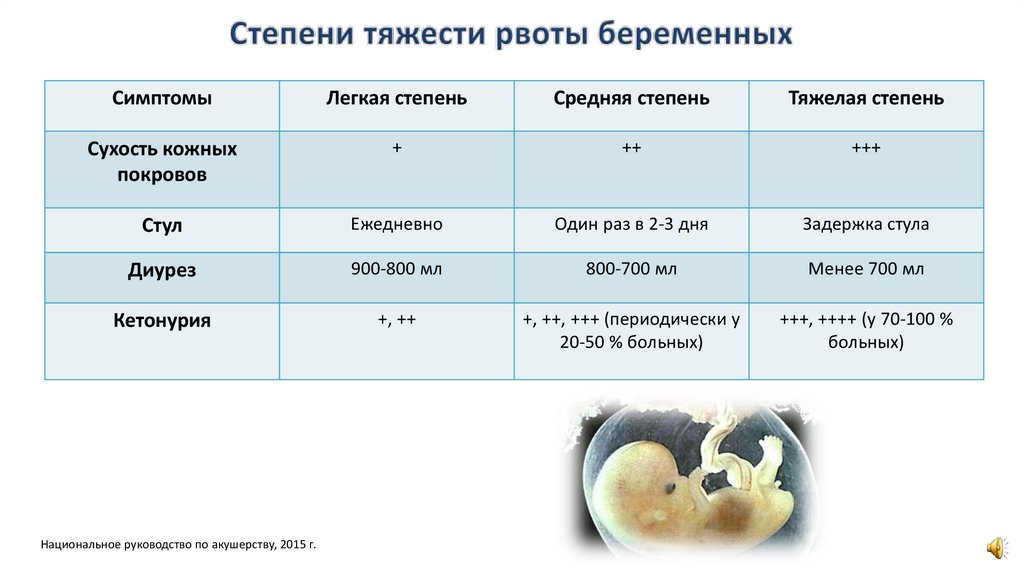
СимптомыЛегкая степень
Средняя степень
Тяжелая степень
Частота в сутки
3-5
6-10
Более 10 раз, вплоть до
непрерывной
ЧСС
80-90
90-100
Более 100
Систолическое АД
120-110 мм рт.ст.
110-100 мм рт.ст.
Ниже 100 мм рт.ст.
Снижение массы тела в
неделю
1-3 кг (до 5% исходной
массы)
3-5 кг (6-10% исходной
массы)
Свыше 5 кг (свыше 10%
исходной массы)
Повышение температуры
тела
Нет
Редко
У 35-80% больных
Желтушность склер и
кожных покровов
Нет
У 5-7 % больных
У 20-30 % больных
Гипербилирубинемия
Нет
21-40 мкмоль/л
21-60 мкмоль/л
Национальное руководство по акушерству, 2015 г.
12.
СимптомыЛегкая степень
Средняя степень
Тяжелая степень
Сухость кожных
покровов
+
++
+++
Стул
Ежедневно
Один раз в 2-3 дня
Задержка стула
Диурез
900-800 мл
800-700 мл
Менее 700 мл
Кетонурия
+, ++
+, ++, +++ (периодически у
20-50 % больных)
+++, ++++ (у 70-100 %
больных)
Национальное руководство по акушерству, 2015 г.
13.
Динамическое наблюдениеТемпература
Пульс
Артериальное давление
Сатурация кислорода
Частота дыхания
Осмотр живота
Вес
Признаки обезвоживания
Признаки атрофии мышц
Диурез, стул
Национальное руководство по акушерству, 2015 г.
Полный анализ крови
(инфекционный процесс, анемия, гематокрит)
Анализ мочи (кетонурия и т.д.)
Биохимичекое исследование крови:
кальций и фосфаты, натрий, хлор, амилаза, щелочная фосфатаза,
общий белок, газы крови , мониторинг уровня глюкозы в крови
В тяжелых/пролонгированных случаях или при повторной
госпитализации с рвотой беременной проверьте:
- функциональные тесты щитовидной железы: гипотиреоз/
гипертиреоз
Ультразвуковое сканирование:
подтвердить жизнеспособность маточной беременности,
исключить многоплодную беременность и трофобластическую
болезнь
14.
ПОКАЗАНИЯ К ПРЕРЫВАНИЮ БЕРЕМЕННОСТИ:ПРОГРЕССИВНОЕ СНИЖЕНИЕ МАССЫ ТЕЛА
СТОЙКАЯ ТАХИКАРДИЯ
СТОЙКИЙ СУБФЕБРИЛИТЕТ
ЖЕЛТУШНОЕ ОКРАШИВАНИЕ КОЖИ И СКЛЕР
ОЛИГО- АНУРИЯ
СИМПТОМЫ ПОРАЖЕНИЯ ЦНС
15.
Итак, на приеме «сложная пациентка»… С чего начнем?Жалобы.
Коллегиально решить вопросы дифференциального диагноза (при необходимости)
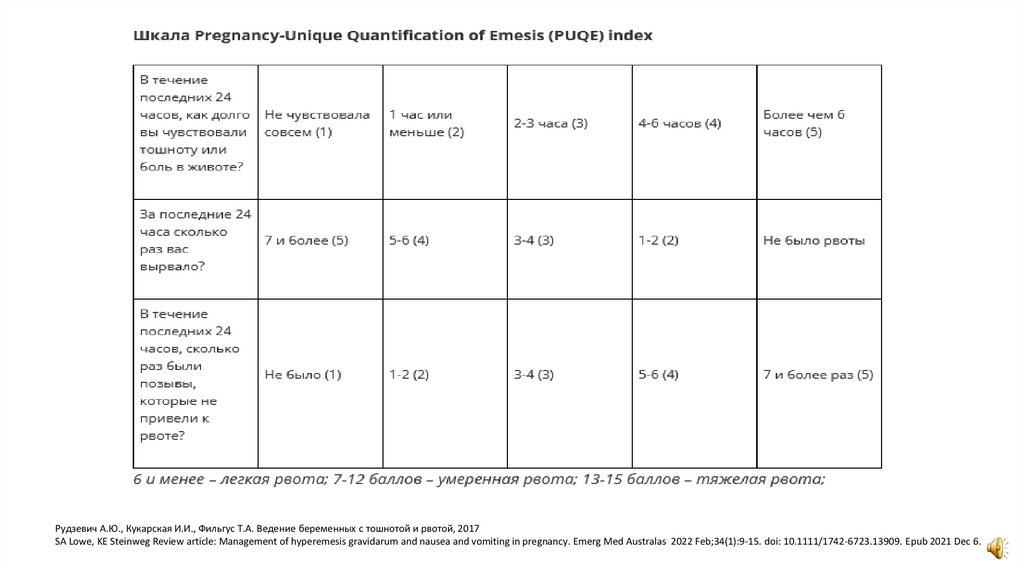
Оценить степень тяжести рвоты по шкале PUQE.
Исключить признаки тяжелой рвоты.
Потеря массы тела более 5%, обезвоживание и электролитные нарушения
Определить дальнейшую тактику.
16.
Терапия рвоты беременных:•В условиях женской консультации:
•Немедикаментозная терапия (имбирь, модификация образа жизни), иглоукалывание.
•Лечебное питание: диета с физиологическим содержанием белков, жиров и
углеводов, обогащенная витаминами, минеральными веществами, растительной
клетчаткой (овощи, фрукты). При назначении диеты больным сахарным диабетом
рафинированные углеводы (сахар) исключаются. Ограничиваются азотистые
экстрактивные вещества, поваренная соль (6-8 г/день), продукты, богатые эфирными
маслами, исключаются острые приправы, шпинат, щавель, копчености. Блюда
готовятся в отварном виде или на пару, запеченные. Температура горячих блюд – не
более 60-65ºС, холодных блюд – не ниже 15ºС. Свободная жидкость – 1,5-2 л. Ритм
питания дробный, 5-6 раз в день, небольшими порциями. При непереносимости
определенных запахов пищу принимают в охлажденном виде, кроме того в разумных
пределах допустима возможность беременной самой выбирать продукты питания.
•Введение в рацион смеси белковой композитной сухой (СБКС) с целью компенсации
потери белка – 36 грамм в сутки по схеме 9-18-9 (ДисоНутримун, Нормопротеин,
Нутриэн).
17.
•Противорвотные препаратыMeclozine (Меклозин/Бонин) 25-50мг в день
Diphenhydramine (димедрол) 25-50 мг внутрь или 10-50мг в/в через 4-6 часов
Metoclopramide (церукал , максимальная доза 30 мг в течение 24 часов или 0,5 мг / кг
массы тела в течение 24 часов и максимальной продолжительностью 5 дней)
•Витаминно-минеральные комплексы (желательно с периода прегравидарной
подготовки)
18.
Лечение тошноты и рвоты беременнойГоспитализация и ведение в стационаре следует рассматривать, если есть хотя бы
один из следующих факторов:
Продолжается тошнота и рвота, не снижающаяся на фоне приема оральных
противорвотных средств.
Тошнота и рвота, приводящая к кетонурии и/или потере веса
(более 5% от массы тела), несмотря на применение оральных противорвотных средств
Подтвержденная или предполагаемая коморбидность
(например, инфекции мочевых путей и неспособность переносить пероральные
антибиотики).
Рудзевич А.Ю., Кукарская И.И., Фильгус Т.А. Ведение беременных с тошнотой и рвотой, 2017
Клинический протокол 2»Нормальная беременность», 2020
SA Lowe, KE Steinweg Review article: Management of hyperemesis gravidarum and nausea and vomiting in pregnancy. Emerg Med Australas 2022 Feb;34(1):9-15. doi: 10.1111/17426723.13909. Epub 2021 Dec 6.
19.
•В условиях стационара:•Немедикаментозная терапия (диета): в случае тяжелой рвоты (20 и более в сутки,
рвота после каждого приема пищи) необходимо рассмотреть вопрос о нутритивной
поддержке с применением смесей для энтерального питания;
вариант стандартной диеты – высокобелковая диета (ВБД) с обязательным
мониторингом азотистого обмена.
•Инфузионная терапия, коррекция метаболических нарушений (консультация
анестезиологом-реаниматологом, смежными специалистами).
•При чрезмерной рвоте особое внимание уделить неврологическому статусу.
Консультация неврологом. Своевременная коррекция недостаточности витаминов
группы В (высокие дозы витамина В 1 (тиамина) – 300 мг в сутки, В6
(пиридоксина) – 100 мг в сутки.)
•Кортикостероиды, как препараты третьей линии
20.
Показания к прерыванию беременностиНарастание кетонурии и протеинурии,
Появление желтушной окраски кожи и склер, увеличение температуры тела до субфебрильных
значений считают прогностически неблагоприятными признаками, свидетельствующими о
неэффективности проводимой терапии.
NB! Неэффективность проводимой терапии служит показанием для прерывания беременности.
Показания для прерывания беременности:
• отсутствие эффекта от комплексной терапии в течение трёх дней;
• непрекращающаяся рвота;
• нарастающее обезвоживание организма;
• прогрессирующее снижение массы тела;
• прогрессирующая кетонурия в течение 3–4 дней;
• стойкая тахикардия;
• нарушение функций нервной системы (адинамия, апатия, бред, эйфория);
• билирубинемия (до 40–80 мкмоль/л), гипербилирубинемия 100 мкмоль/л является критической;
• желтушное окрашивание склер и кожи.
Национальное руководство по акушерству, 2015 г.
21.
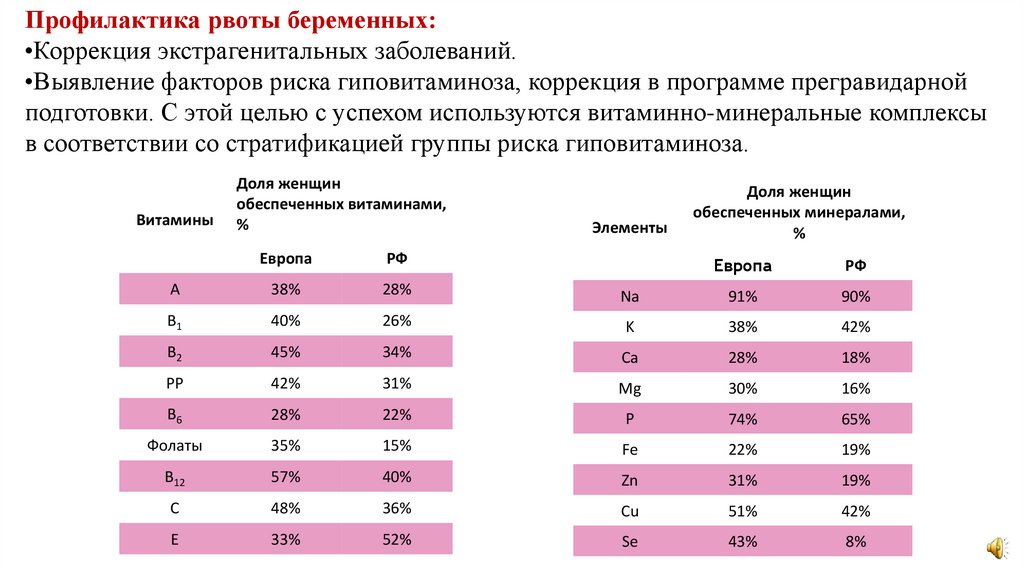
Профилактика рвоты беременных:•Коррекция экстрагенитальных заболеваний.
•Выявление факторов риска гиповитаминоза, коррекция в программе прегравидарной
подготовки. С этой целью с успехом используются витаминно-минеральные комплексы
в соответствии со стратификацией группы риска гиповитаминоза.
Витамины
Доля женщин
обеспеченных витаминами,
%
Европа
РФ
A
38%
28%
B1
40%
B2
Элементы
Доля женщин
обеспеченных минералами,
%
Европа
РФ
Na
91%
90%
26%
K
38%
42%
45%
34%
Ca
28%
18%
PP
42%
31%
Mg
30%
16%
B6
28%
22%
P
74%
65%
Фолаты
35%
15%
Fe
22%
19%
B12
57%
40%
Zn
31%
19%
С
48%
36%
Cu
51%
42%
E
33%
52%
Se
43%
8%
22.
•При прерывании беременности следует проговорить спациенткой риск повторения ситуации при последующих
беременностях,
необходимость их планирования и
прегравидарной подготовки
23.
Слюнотечение (ptyalismus) может сопровождать рвоту беременных, реже возникает каксамостоятельная форма раннего токсикоза.
При выраженном слюнотечении за сутки
беременная может терять 1 л жидкости. Обильное
слюнотечение приводит к обезвоживанию
организма, гипопротеинемии, мацерации кожи
лица, отрицательно влияет на психику.
Лечение выраженного слюнотечения должно проводиться в стационаре.
Полоскание полости рта настоем шалфея, ромашки, коры дуба, раствором ментола.
При большой потере жидкости внутривенно капельно раствор Рингера—Локка, 5% раствор
глюкозы.
При значительной гипопротеинемии показано вливание раствора альбумина.
Подкожно назначают атропин 2 раза в день.
Гипноз, иглорефлексотерапия.
Для предупреждения и устранения мацерации слюной кожи лица используют смазывание ее
цинковой пастой или пастой Лассара.
24.
Дерматозы беременных — редкие формы раннего гестоза. Эта группа различныхкожных заболеваний, которые возникают при беременности и проходят после ее
окончания.
Наиболее частой формой дерматозов является зуд беременных (pruritus gravidarum).
Он может ограничиваться областью вульвы, может распространяться по всему телу.
Зуд может быть мучительным, вызывать раздражительность, нарушение сна.
Зуд беременных необходимо дифференцировать с патологическими
состояниями, сопровождающимися зудом (сахарный диабет, грибковые заболевания
кожи, трихомониаз, аллергические реакции, глистные инвазии).
Для лечения используют седативные средства, антигистаминные препараты,
витамины группы В,
общее ультрафиолетовое облучение.
25.
Остеомаляция беременных (osteomalatia gravidarum) в выраженной форме встречается крайне редко.Беременность в этих случаях абсолютно противопоказана.
Чаще наблюдается стертая форма остеомаляции (симфизиопатия). Заболевание связано с
нарушением фосфорно-кальциевого обмена, декальцинацией и размягчением костей скелета.
Основными проявлениями симфизиопатии являются боли в ногах, костях таза, мышцах.
Появляются общая слабость, утомляемость, парестезии; изменяется походка («утиная»), повышаются
сухожильные рефлексы. Пальпация лобкового сочленения болезненна. При рентгенологическом и
ультразвуковом исследовании таза иногда обнаруживается расхождение костей лобкового сочленения,
однако в отличие от истинной остеомаляции в костях отсутствуют деструктивные изменения.
Стертая форма остеомаляции — проявление гиповитаминоза D.
Отсюда и лечение заболевания. Хороший эффект дает применение витамина D, рыбьего жира, общего
ультрафиолетового облучения,
прогестерона.
26.
Профилактика.Профилактика ранних гестозов заключается в своевременном
лечении хронических заболеваний, борьбе с абортами, обеспечении
беременной эмоционального покоя, устранении неблагоприятных
воздействий внешней среды. Большое значение имеет ранняя
диагностика и лечение начальных (легких) проявлений гестоза, что
дает возможность предупредить развитие более тяжелых форм
заболевания.
27.
28.
Гипертензивные расстройства встречаютсяу 10 % беременных.
Ежегодно во всем мире более
50 000 беременных женщин
погибают из-за осложнений,
связанных с артериальной гипертензией
Гипертензивные расстройства беременных
являются причиной
20-25 % случаев перинатальных потерь
Частота артериальной гипертензии среди
беременных в России составляет от 5 до 30 %
29.
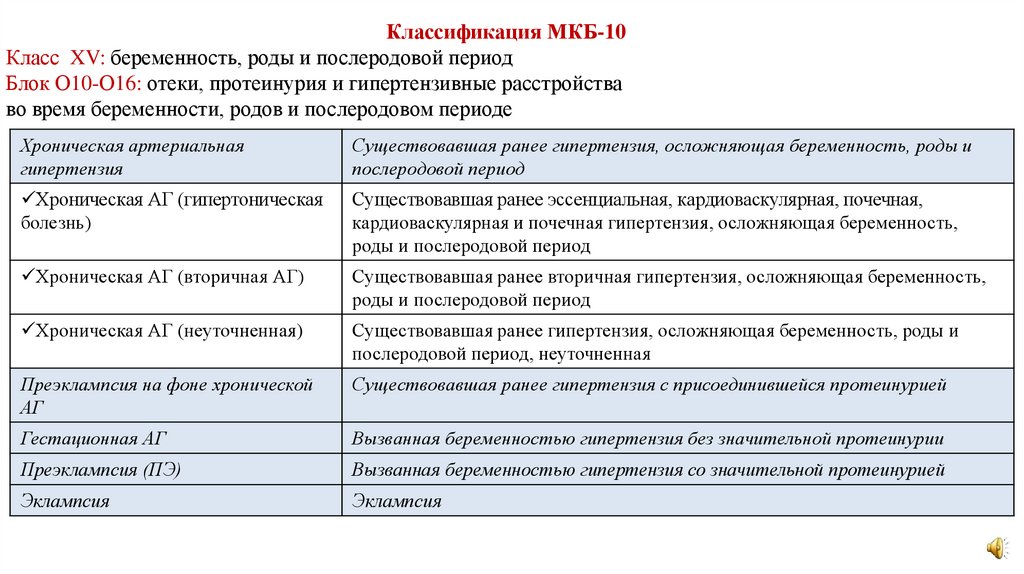
Классификация МКБ-10Класс XV: беременность, роды и послеродовой период
Блок О10-О16: отеки, протеинурия и гипертензивные расстройства
во время беременности, родов и послеродовом периоде
Хроническая артериальная
гипертензия
Существовавшая ранее гипертензия, осложняющая беременность, роды и
послеродовой период
Хроническая АГ (гипертоническая
болезнь)
Существовавшая ранее эссенциальная, кардиоваскулярная, почечная,
кардиоваскулярная и почечная гипертензия, осложняющая беременность,
роды и послеродовой период
Хроническая АГ (вторичная АГ)
Существовавшая ранее вторичная гипертензия, осложняющая беременность,
роды и послеродовой период
Хроническая АГ (неуточненная)
Существовавшая ранее гипертензия, осложняющая беременность, роды и
послеродовой период, неуточненная
Преэклампсия на фоне хронической
АГ
Существовавшая ранее гипертензия с присоединившейся протеинурией
Гестационная АГ
Вызванная беременностью гипертензия без значительной протеинурии
Преэклампсия (ПЭ)
Вызванная беременностью гипертензия со значительной протеинурией
Эклампсия
Эклампсия
30.
Артериальная гипертензия (АГ) – состояние,характеризующееся повышенным уровнем артериального
давления (АД).
Регистрация величины систолического давления крови выше
140 мм рт. ст., диастолического давления крови выше 90 мм
рт. ст. является достаточной
для соответствия критериям артериальной гипертензии
31.
Гипертоническая болезнь - хронически протекающее заболевание, проявлениемкоторого является АГ, при отсутствии других заболеваний или патологических
процессов, для которых также характерно повышение АД.
Хроническая артериальная гипертензия –
Хроническая АГ – повышение АД ≥140/90 мм рт. ст. до беременности или в течение
первых 20 недель беременности, которое обычно сохраняется в течение более 42
дней после родов. АГ, возникшая после 20-й недели беременности, но
не исчезнувшая после родов в течение 12-ти недель, также классифицируется как
хроническая АГ, но уже ретроспективно. В этой ситуации после родов необходимо
уточнение генеза АГ (гипертоническая болезнь или симптоматическая АГ).
32.
Гестационная гипертензия – повышение АД, впервые зафиксированное после 20-йнедели беременности и не сопровождающееся значимой протеинурией (<0,3 г/л) . В 25%
случаях ГАГ, развившаяся ранее 34 недель беременности, сопровождается
преэклампсией (ПЭ)
Диагноз «гестационная АГ» может быть
выставлен только в период беременности. При сохранении повышенного АД к концу 12
недели после родов диагноз «гестационная АГ» меняется на диагноз
«хроническая АГ» и уточняется после дополнительного обследования в соответствии с
общепринятой классификацией АГ (ГБ или вторичная (симптоматическая) АГ)
33.
Преэклампсия –осложнение беременности, родов и послеродового периода,
характеризующееся повышением после 20-й недели беременности
САД ≥140 мм рт. ст. и/или ДАД ≥90 мм рт. ст. независимо от уровня
АД в анамнезе в сочетании с протеинурией или хотя бы одним другим
параметром, свидетельствующим о присоединении полиорганной
недостаточности.
Ранняя – до 34 недель гестации, поздняя – после 34 недель
34.
Умеренная преэклампсия (ПЭ) - осложнение беременности, родов и послеродовогопериода, характеризующееся повышением после 20-й недели беременности САД ≥140
мм рт. ст. и/или ДАД ≥90 мм рт. ст. независимо от уровня АД в анамнезе в сочетании с
протеинурией ≥0,3 г в сутки или ≥ 0,3 г/л в 2-х порциях мочи, взятых с интервалом в 6
час.
Тяжелая ПЭ - осложнение беременности, родов и послеродового периода,
характеризующееся повышением после 20-й недели беременности САД ≥160 мм рт.
ст. и/или ДАД ≥110 мм рт. ст. независимо от уровня АД в анамнезе в сочетании с
протеинурией ≥5 г в сутки или ≥ 3 г/л в 2-х порциях мочи, взятых с интервалом в 6
час, или хотя бы одним другим параметром, свидетельствующим о присоединении
полиорганной недостаточности
35.
Эклампсия – серия судорог, сначала тонических, а затем клонических, которые, какправило, возникают на фоне тяжелой ПЭ при отсутствии других причин .
HELLP-синдром – осложнение тяжелой ПЭ, характеризующееся гемолизом,
повышением печеночных трансаминаз (АЛТ, АСТ) и тромбоцитопенией . HELLPсиндром возникает у 4-12% женщин с тяжёлой ПЭ и является потенциально
смертельным ее осложнением (тяжелая коагулопатия, некроз и разрыв печени,
кровоизлияние в мозг).
Классификация эклампсии по времени возникновения:
• Эклампсия во время беременности и в родах.
• Эклампсия в послеродовом периоде:
ранняя послеродовая эклампсия (первые 48 часов после родов);
поздняя послеродовая эклампсия (после 48 часов в течение 28 суток после родов).
36.
Преэклампсия/эклампсияна фоне хронической артериальной гипертензии
Регистрируется впервые после 20 недель протеинурия
(более 0,3 г/л в суточной моче
или заметное увеличение ранее имевшейся протеинурии)
Прогрессирование или нестабильная артериальная
гипертензия (при постоянном контроле до 20 недель)
Появление после 20 недель признаков
полиорганной недостаточности
37.
• ОТЕКИ БЕРЕМЕННЫХ – патологическое увеличение массы тела во второй половинебеременности
38.
ГРУППА РИСКА• Экстрагенитальная патология – гипертоническая болезнь, заболевания
почек, заболевания печени, сахарный диабет (ОР=3,6), АФС (ОР=9,7)
• Преэклампсия в семейном анамнезе или при предыдущей беременности
(ОР=2,9)
• Возраст старше 35 и моложе 18 лет (ОР=1,8)
• Акушерские осложнения: многоплодие (ОР=2,9)
• Первая беременность (ОР=2,9)
• Повторнородящие с ПЭ в анамнезе (ОР=7,2)
• Индекс массы тела 35 и выше (ОР=1,6)
• Диастолическое АД 80 мм рт.ст. и выше
• Протеинурия при постановке на учет (≥1+ тест-полоска при двукратном
тестировании или ≥300 мг/л в суточной порции)
• Иммуноконфликтная беременность
• Низкий социальный статус
































 Медицина
Медицина








