Похожие презентации:
Понятие о группах крови. Основы трансфузиологии (лекция № 5)
1.
ЛЕКЦИЯ № 5ПОНЯТИЕ О ГРУППАХ
КРОВИ. ОСНОВЫ
ТРАНСФУЗИОЛОГИИ
2.
История переливания крови• Эмпирический период
• Анатомо-физиологический
• Научный
3.
Эмпирический период• В 1498 г. было произведено
«переливание» крови дряхлому и
больному папе римскому Иннокентию.
• «Врач взял кровь трех десятилетних
мальчиков, которые вскоре после этого
умерли, приготовил из этой крови
химическим способом лекарство и дал пить
на здоровье понтификсу».
• Лечение папы кончилось полной
неудачей. Папа умер, несмотря на то, что
ему в жертву принесли трех детей.
4.
Анатомо-физиологический период1628 г.
Уильям Гарвей
открыл круги
кровообращения
5.
Анатомо-физиологическийпериод
1666 г. Р. Лоуэр успешно
перелил с помощью
серебряных трубочек кровь
от одной собаки другой
6.
15 июня 1667 г. Жан Батист Денипроизвел первое переливание
крови человеку
Он влил больному более 200
мл крови ягненка из
сонной артерии в вену руки.
Опыт закончился удачно.
Переливание крови
четвертому больному
закончилось его смертью.
Переливание крови в Европе
было запрещено.
7.
8.
• Попытки переливания кровивозобновились в конце VIII
века.
• 1819г. Дж. Бланделл произвел
первое переливание крови от
человека человеку, создал
аппарат для гемотрансфузий.
9.
• Первое переливание крови в Россиибыло сделано в Петербурге в 1832
году акушером Вольфом.
• Он с успехом перелил кровь
роженице, "истекающей кровью
после родов". Кровь была взята от
мужа больной.
• В 1846 г. в «Военно–медицинском
журнале» появилась статья
И.В.Буяльского о значении
переливания крови, в которой он
настаивал на применении переливания
крови при лечении раненых.
10.
Научный периодСвязан с возникновением учения об
иммунитете, появлением иммуногематологии
• 1901 г. – венский
бактериолог Карл
Ландштейнер открыл три
группы крови человека (А, В,
С). Группа С была потом
заменена на 0.
• В 1930 г. К. Ландштейнер
получил Нобелевскую
премию за свои открытия
11.
• 1907 г. – чешский ученый Я. Янскийдоказал наличие четвертой группы
крови, обозначил группы крови I, II, III,
IV.
• В 1907 г. Рубен Оттенберг в Нью-Йорке
заметил, что группа крови передается по
наследству по принципу Менделя, и
отметил «универсальную» пригодность
крови первой группы.
12.
• В начале 20 века был разработанспособ стабилизации крови
цитратом натрия, связывающим
ионы кальция и таким образом
препятствующим свертыванию
крови.
• Это сделало возможным
консервирование и хранение
донорской крови.
13.
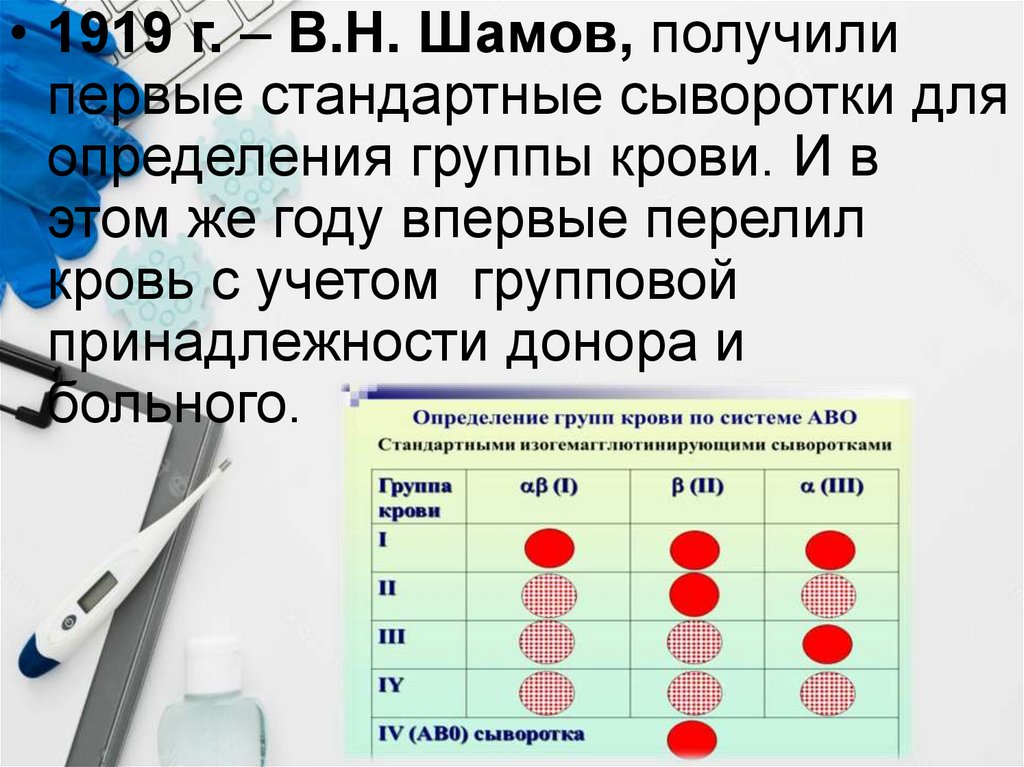
• 1919 г. – В.Н. Шамов, получилипервые стандартные сыворотки для
определения группы крови. И в
этом же году впервые перелил
кровь с учетом групповой
принадлежности донора и
больного.
14.
• 1926 г. – был создан первый в миреИнститут переливания крови в
Москве (ныне Центральный институт
гематологии и переливания крови)
• Появились станции переливания крови,
создана стройная система службы
крови и донорства, обеспечивающая
создание банка крови, ее медицинское
обследование и гарантию безопасности
как для донора, так и для реципиента
15.
• 1940 г. - Ландштейнер и Винер открылирезус-фактор
• 1941 – 1945 гг. – массовое применение
переливания крови и
совершенствование техники позволило
спасти жизнь сотням тысяч раненых.
16.
• Вторая половина ХХ века –началась интенсивная работа по
созданию кровезаменителей.
• Резкое сокращение показаний к
переливанию крови в связи
высоким риском осложнений
(инфицирование ВИЧ,
возбудителями гепатитов В и С,
гемотрансфузионного шока и др.)
17.
Инфузионная терапия• Инфузионная терапия является одним из главных методов
профилактики и лечения нарушений функций жизненно важных
органов и систем при любом тяжелом заболевании или повреждении. Задачами инфузионной терапии являются:
восстановление центрального кровообращения, восстановление
микроциркуляции, восстановление диуреза и нормализация
водно-солевого
обмена,
кислотно-щелочного
состояния,
выведение
токсинов,
ликвидация
острых
нарушений
свертываемости, парентеральное питание, ликвидация гипоксии
и анемии.
18.
Гемотрансфузия– переливание
крови и ее
компонентов
(эритроцитарная,
лейкоцитарная и
тромбоцитарная
масса, плазма
крови)
19.
ИСТОЧНИКИ КРОВИОсновной источник крови – доноры.
Доноры крови-лица, выразившие желание давать кровь и
регулярно предоставляющие ее для переливания (не чаще 1
раза в 8 недель). После 5 кроводач – трехмесячный перерыв.
Разовая доза кроводачи от 250 до 450 мл.
Доноры иммунной плазмы. Доноры, предварительно
подвергаемые специальной иммунизации чужеродными
антигенами, в крови которых вырабатываются специальные
антитела против определенной инфекции. Взятие крови у них
производится дробными дозами от 25 до 100 мл.
Доноры костного мозга. Родственники или друзья больного, а
также лица, добровольно согласившиеся предоставить свой
костный мозг для лечения больных.
20. Источники крови
• Донорская кровь (свежая иликонсервированная)
• Собственная кровь:
Аутокровь
Реинфузия крови
21.
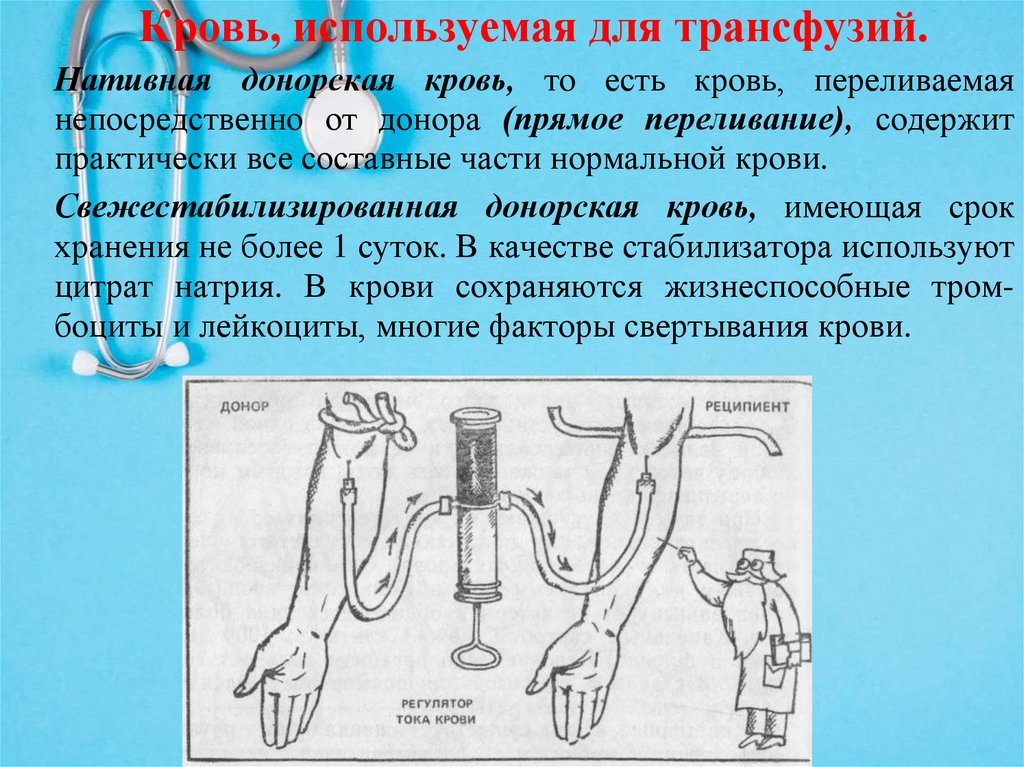
Кровь, используемая для трансфузий.Нативная донорская кровь, то есть кровь, переливаемая
непосредственно от донора (прямое переливание), содержит
практически все составные части нормальной крови.
Свежестабилизированная донорская кровь, имеющая срок
хранения не более 1 суток. В качестве стабилизатора используют
цитрат натрия. В крови сохраняются жизнеспособные тромбоциты и лейкоциты, многие факторы свертывания крови.
22.
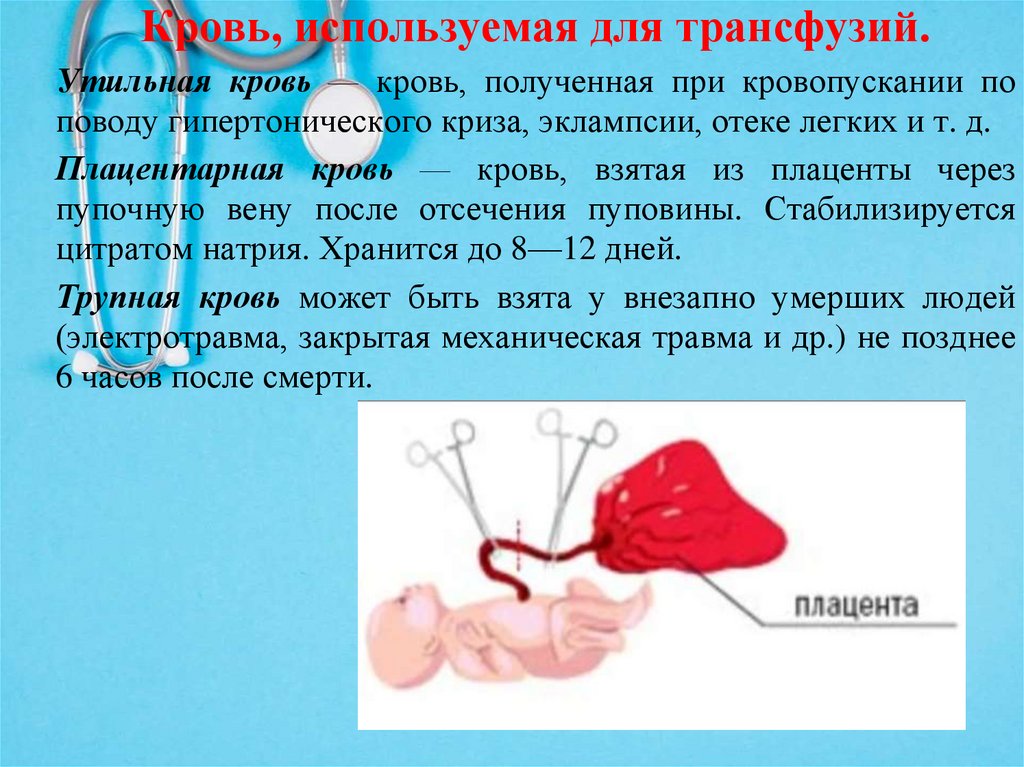
Кровь, используемая для трансфузий.Утильная кровь — кровь, полученная при кровопускании по
поводу гипертонического криза, эклампсии, отеке легких и т. д.
Плацентарная кровь — кровь, взятая из плаценты через
пупочную вену после отсечения пуповины. Стабилизируется
цитратом натрия. Хранится до 8—12 дней.
Трупная кровь может быть взята у внезапно умерших людей
(электротравма, закрытая механическая травма и др.) не позднее
6 часов после смерти.
23.
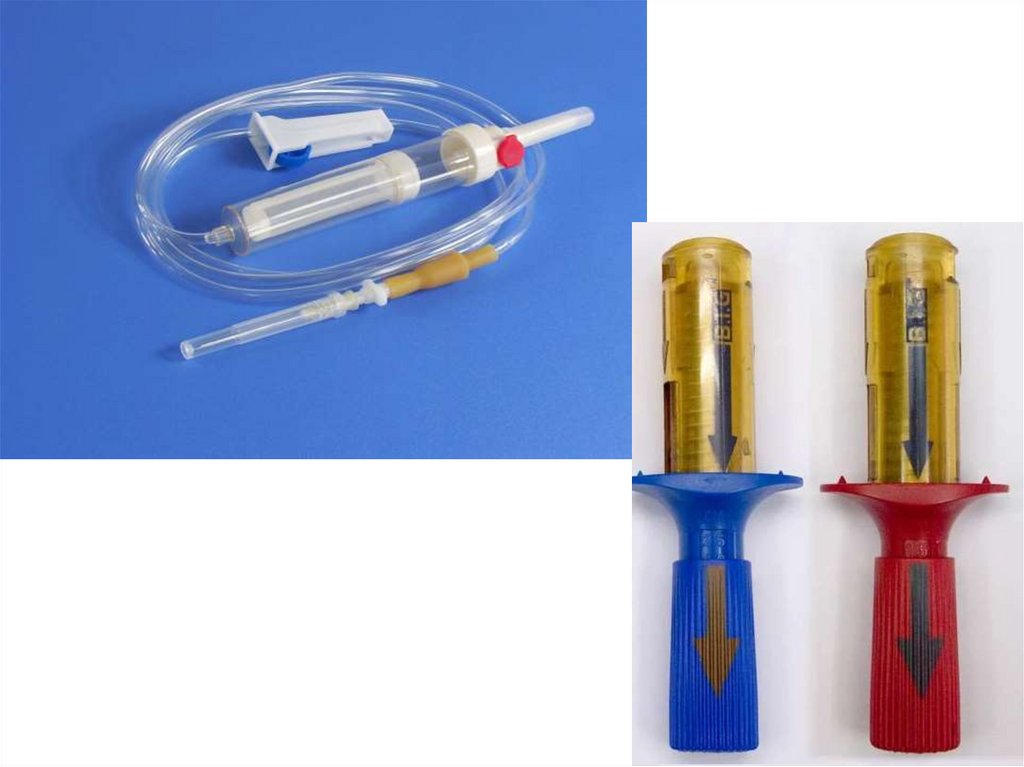
НЕПРЯМОЕ ПЕРЕЛИВАНИЕ КРОВИСуть метода: донорская кровь переливается из пакетов в
которых она была заранее заготовлена с использованием
консервантов: адсол, аденин, инозин, фаглюцид, цитраты.
Кровь исследуется на гепатит С и В, сифилис и ВИЧ.
Кровь хранится в холодильнике при t 4-6 оC.
Сроки хранения донорской крови: не более 35-40 суток.
Срок хранения зависит также от консерванта.
Недостаток: В процессе хранения донорской крови
функциональная активность клеток крови существенно
снижается. Функция крови по переносу газов утрачивается
наполовину в течение недельного срока хранения. Контакт с
поверхностью флакона или пластикового мешка ведет к
денатурации (сворачиванию) белков плазмы.
23
24.
2425.
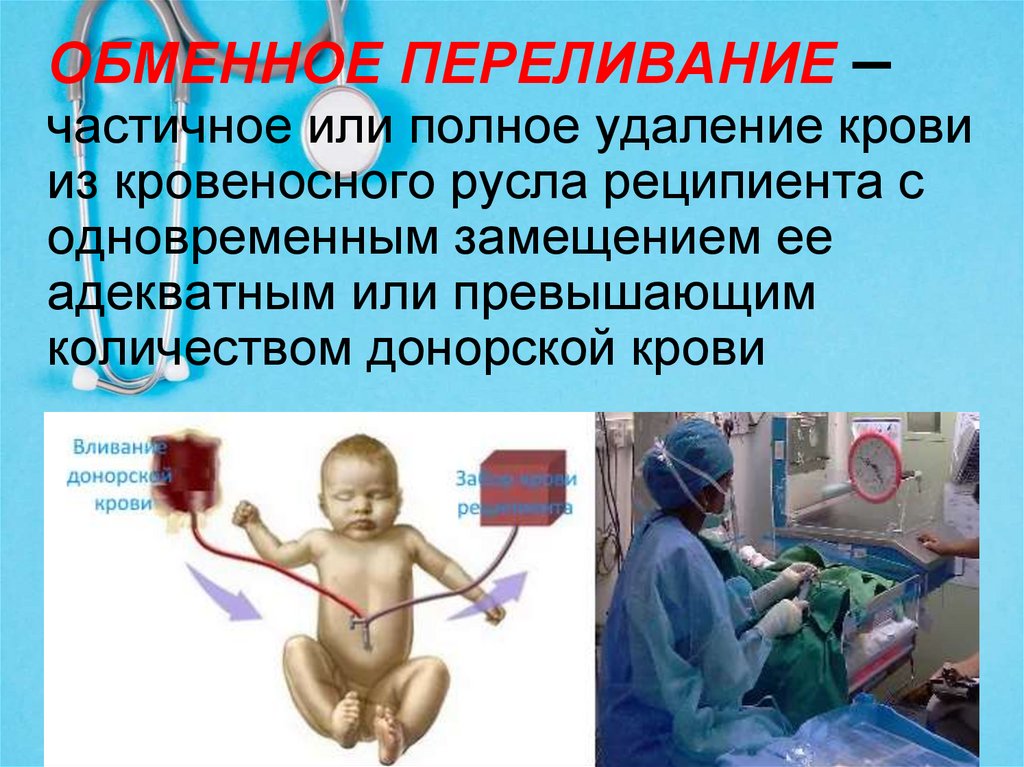
ОБМЕННОЕ ПЕРЕЛИВАНИЕ –частичное или полное удаление крови
из кровеносного русла реципиента с
одновременным замещением ее
адекватным или превышающим
количеством донорской крови
26.
АУТОГЕМОТРАНСФУЗИЯ(Переливание собственной крови больного)
Преимущества перед переливанием донорской крови
1. Исключает опасность переноса инфекционных заболеваний.
2. Исключает опасность возникновения осложнений,
связанных с несовместимостью крови донора и реципиента.
3. Обеспечивается лучшая функциональная активность эритроцитов и других форменных элементов собственной крови.
Варианты переливания собственной крови
1. Реинфузия.
2. Переливание заранее заготовленной крови пациента.
26
27.
1. РЕИНФУЗИЯ КРОВИСуть метода:
переливается собственная кровь больного, излившаяся
в естественные полости (грудная полость, брюшная
полость) во время операции или при травме.
Методика реинфузии:
1. Кровь в стерильных условиях
эвакуируется из полости в систему для
аутогемотрансфузии.
2. Смешивается с антикоагулянтом,
фильтруется и поступает в стерильный
резервуар.
3. Удаляются продукты распада клеток,
внеклеточный калий, липиды.
4. Эритроциты отделяются от других
компонентов крови и отмываются
стерильным физиологическим раствором.
5.Отмытые эритроциты перекачиваются в
пластиковый мешок для реинфузии.
Cell Saver
27
28. Противопоказания к реинфузии крови
• Нахождение крови в полостиболее 12 часов (возможность
дефибринирования и
инфицирования)
• Сопутствующее повреждение
полых органов
29.
2. ПЕРЕЛИВАНИЕ ЗАРАНЕЕ ЗАГОТОВЛЕННОЙКРОВИ ПАЦИЕНТА
(Возможно только при плановых операциях).
Суть метода: у больного до операции берут кровь в пакеты с консервантом, которую переливают ему в нужный момомент во время операции.
Противопоказания для заготовки крови:
1. Анемия (Нв ниже 110 г/л.)
2. Острые инфекции.
3. Заболевания сердца.
Варианты заготовки собственной крови
1. вариант - переливается собственная кровь больного,
которая взята у него непосредственно перед операцией.
2. вариант - переливается собственная кровь больного,
которая заготавливается в течение нескольких дней или
недель до операции.
29
30.
ПЕРЕЛИВАНИЕ ЗАРАНЕЕ ЗАГОТОВЛЕННОЙКРОВИ
1 вариант заготовки крови
1. Непосредственно перед операцией у больного
одномоментно берётся 1-2 литра крови в пакеты
с консервантом.
2. Кровопотеря тотчас восполняется таким же
объёмом кровезаменителя.
3. Собранная кровь переливается после
завершения «кровавого» этапа операции.
30
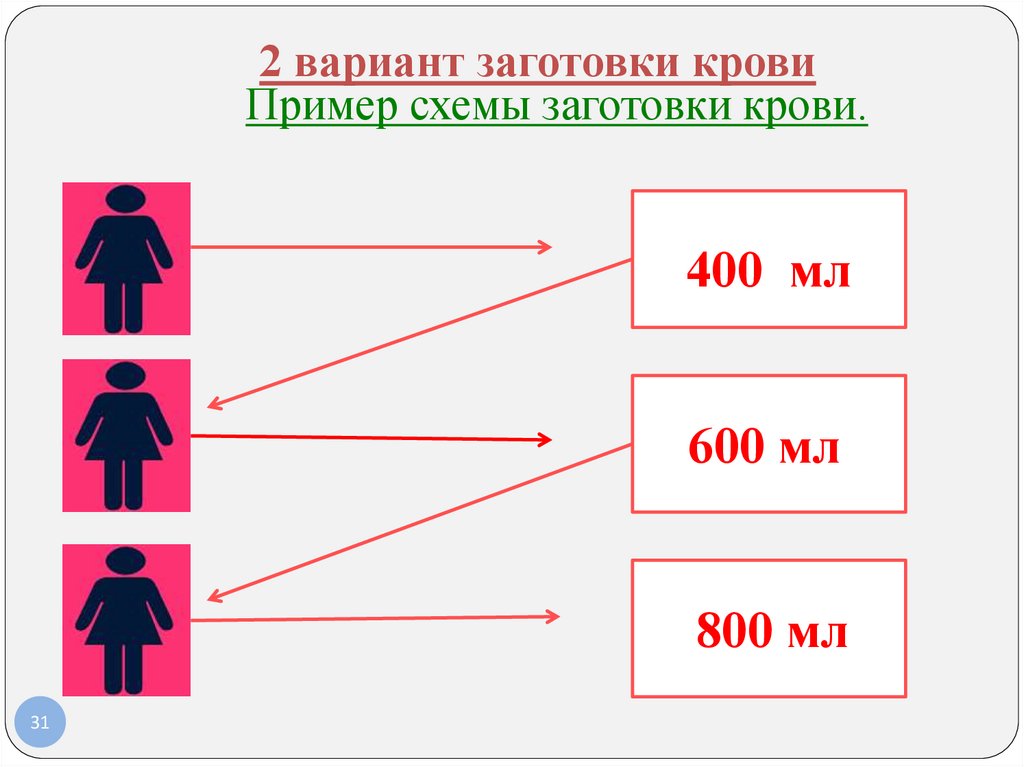
31. 2 вариант заготовки крови Пример схемы заготовки крови.
400 мл600
400мл
мл
800 мл
31
32.
МЕТОДЫ ПЕРЕЛИВАНИЯ КРОВИ=====================================
У взрослых пациентов.
1. Внутривенный.
2. Внутриартериальный.
3. Внутрикостный.
В детской практике.
1. В кавернозный синус через родничок (У детей
до 18 месяцев).
2. Внутривенный:
32
Вены локтевого сгиба – 64%.
Вены головы – 23%.
Вены области голеностопного сустава – 6,8%.
Наружная ярёмная вена – 5,3%.
33.
34.
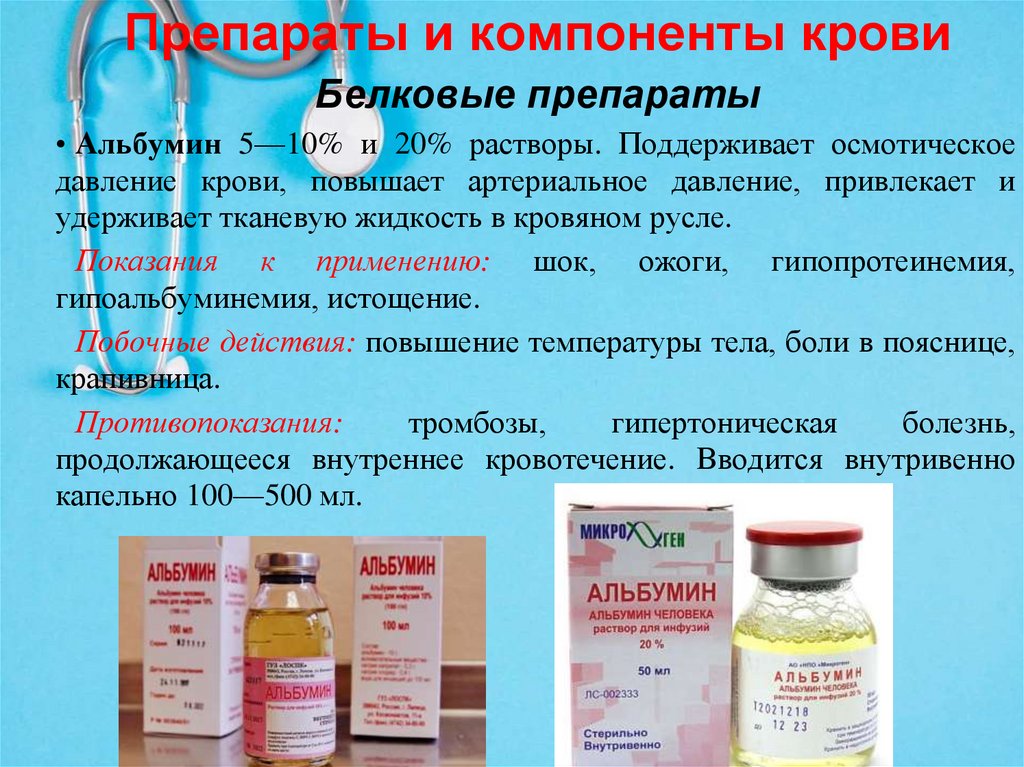
Препараты и компоненты кровиБелковые препараты
• Альбумин 5—10% и 20% растворы. Поддерживает осмотическое
давление крови, повышает артериальное давление, привлекает и
удерживает тканевую жидкость в кровяном русле.
Показания к применению: шок, ожоги, гипопротеинемия,
гипоальбуминемия, истощение.
Побочные действия: повышение температуры тела, боли в пояснице,
крапивница.
Противопоказания:
тромбозы,
гипертоническая
болезнь,
продолжающееся внутреннее кровотечение. Вводится внутривенно
капельно 100—500 мл.
35.
Гемостатические препараты•К ним относятся препараты плазмы крови, содержащие факторы
свертываемости (Антигемофильная плазма, антигемофильный глобулин).
•Фибриноген — белок свертывающей системы крови.
Показания: фибринолитические кровотечения при шоке, сепсисе, анаэробной
инфекции, патологических родах; наследственная гипо- или афибриногенемия, острая недостаточность печени с дефицитом выработки
фибриногена и протромбина; острый фибринолиз, развившийся во время
тяжелых операций и др.
Противопоказания: тромбозы, инфаркты, любая гиперкоагуляция крови.
36.
Иммунные препараты• Гамма-глобулиновая фракция сыворотки крови содержит основную массу антител. Введение гамма-глобулина пациенту
создает временный пассивный иммунитет. Гамма-глобулин получают из плазмы реконвалесцентов или доноров, иммунизированных соответствующими антигенами — коревым, гриппозным, столбнячным, коклюшным и др. Применяется внутримышечно.
37.
• Плазму получают отделением жидкой части крови. В плазмеприсутствуют белки и факторы свертывания. Переливают с учетом
групповой принадлежности.
• Сухая плазма хранится до 5 лет, перед введением ее разводят
дистиллированной водой.
• Нативная плазма по клиническому эффекту не отличается от сухой,
но хранится в холодильнике не более трех суток при t +4° С.
• Плазма, замороженная при температуре 20 °C. Хранится до 6 мес.,
при температуре 25 °C. Плазма применяется при борьбе с шоком,
кровопотерей, интоксикацией, для парентерального питания,
стимуляции регенерации тканей, ДВС-синдром, снижение продукции
плазменных факторов свертывания.
38.
• Эритроцитарная масса — это взвесь эритроцитовцельной крови, из которой удалено 60—65% плазмы. Она
характеризуется высокой кислородной емкостью, низким
содержанием токсичных веществ (цитрат натрия, микроагрегаты
из денатурированных белков и др.), а также в 2 раза реже, чем
при переливании консервированной крови, возникают
аллергические реакции.
39.
• Тромбоцитарнаямасса
состоит из тромбоцитов,
взвешенных в плазме. Получают путем центрифугирования
свежей плазмы. Используют с целью ускорения времени
свертывания крови при тромбоцитопенических кровотечениях.
Переливается с учетом групповой и резус-совместимости.
40.
• Лейкоцитная масса. Цель введения — замещениефункционально активных лейкоцитов и стимулирующее влияние
на лейкопоэз и фагоцитоз. Лейкоцитарная масса применяется
при лейкопениях лучевого и инфекционного происхождения,
сепсисе, лекарственных агранулоцитозах, для ускорения
заживления вялозаживающих ран и язв. Наличие у пациента
антилейкоцитарных антител служит противопоказанием к
введению лейкоцитной массы.
41.
Показания к переливанию крови.Абсолютно переливание крови показано тогда, когда
его нельзя заменить никакими другими методами
лечения:
Острая кровопотеря средней тяжести и тяжелая (20% ОЦК и
более).
2.Травматический шок.
3.Ожоговая болезнь.
4.Тяжелые анемии различного происхождения.
5.Септический
шок (при острых и хронических гнойных
процессах).
6.Отравления различными ядами.
7.Истощение организма вследствие различных причин.
1.
42.
Противопоказания к переливаниюкрови.
Абсолютные противопоказания:
Тяжелая печеночная недостаточность.
2.Острая и хроническая почечная недостаточность.
3.Травмы и заболевания головного мозга (ушиб, инсульт,
тромбоз, опухоль, отек мозга и т. д.).
4.Острая и тяжелая хроническая сердечно-сосудистая недостаточность.
5.Милиарный туберкулез.
6.Свежие инфаркты миокарда, почек, легких, селезенки
1.
43.
44.
Противопоказания к переливаниюкрови.
Относительные противопоказания:
Острый тромбофлебит и тромбоз периферических сосудов.
2.Аневризма аорты.
,
3.Тяжелая ишемическая болезнь сердца.
4.Резко выраженная гипертоническая болезнь.
5.Эндокардит в активной фазе.
6.Склонность к аллергическим реакциям и заболеваниям.
1.
45.
46. Противопоказания к донорству
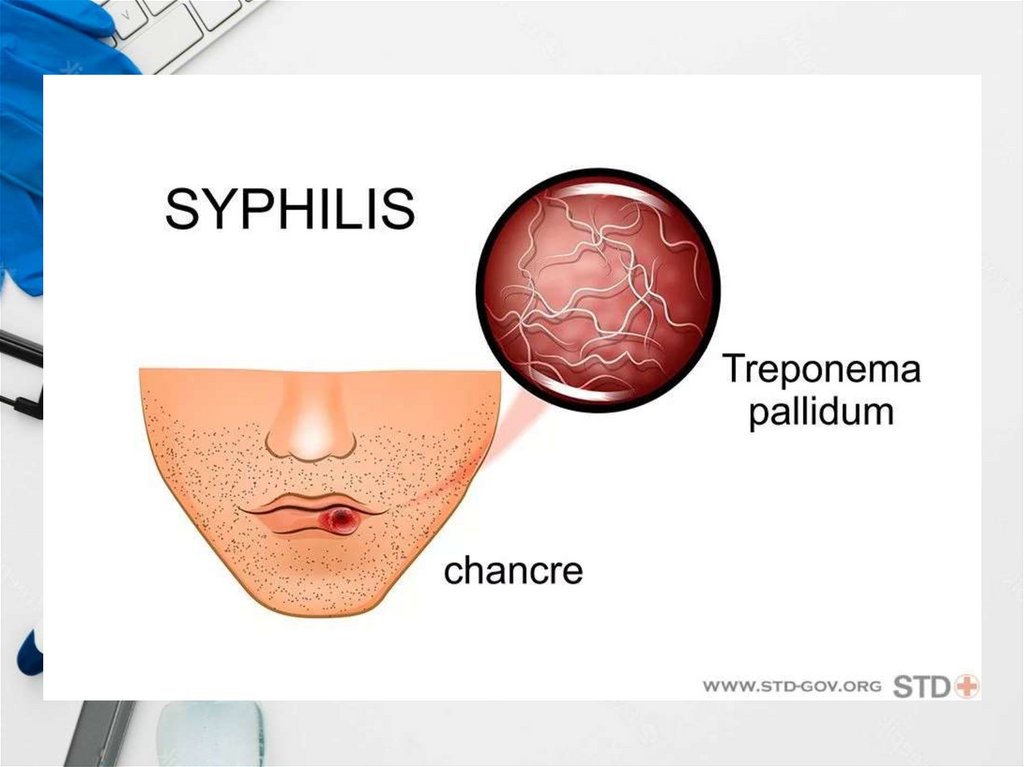
• сифилис, туберкулез, бруцеллез, туляремия, малярия,гепатит
• все острые инфекционные заболевания
• истощение, гиповитаминозы
• гипертоническая болезнь III степени, нарушение мозгового
кровообращения, стенокардия, распространенный
атеросклероз, эндокардит, миокардит, пороки сердца в
стадии субкомпенсации
• злокачественные опухоли, язвенная болезнь,
воспалительные процессы, заболевания печени и почек,
аллергические заболевания
• период беременности, лактации, менструации
47.
48. Заготовка донорской крови
49.
ГРУППА КРОВИ — этосочетание нормальных
иммунологических и
генетических признаков
крови, которое
наследственно
детерминировано и является
биологическим свойством
каждого индивидуума.
50.
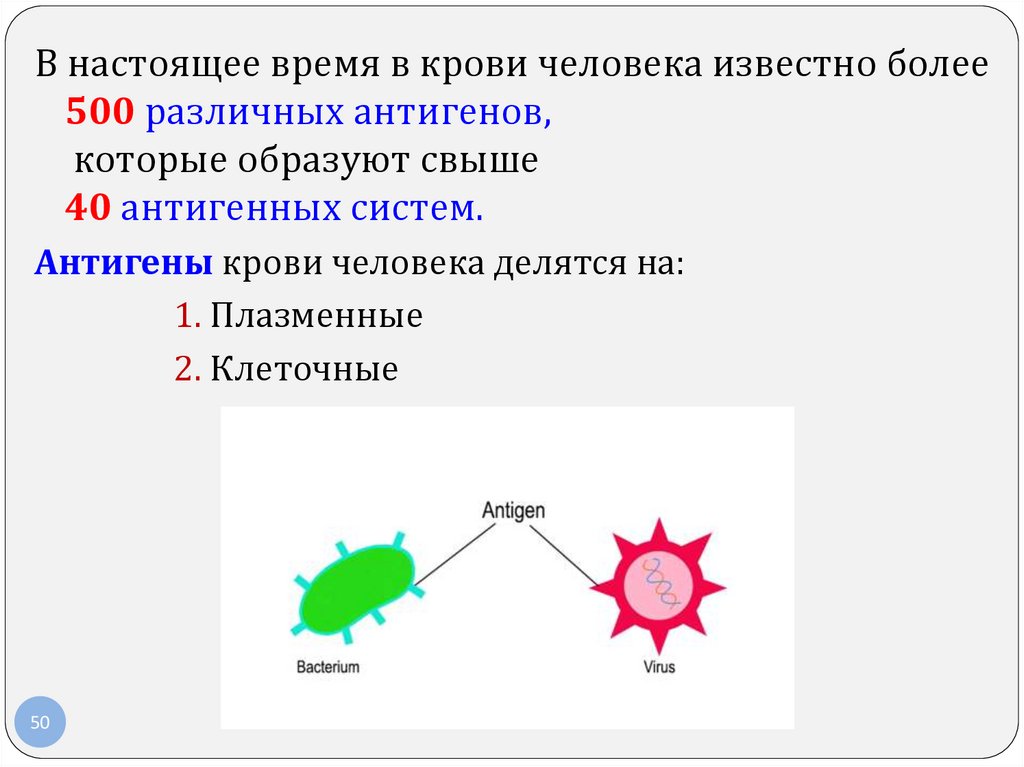
В настоящее время в крови человека известно более500 различных антигенов,
которые образуют свыше
40 антигенных систем.
Антигены крови человека делятся на:
1. Плазменные
2. Клеточные
50
51.
Плазменные антигены – комплексы аминокислот или углеводов на поверхности молекул белков плазмы (сыворотки) крови.Клеточные антигены - сложные углеводно-белковые комплексы (гликопептиды), которые являются структурными компонентами мембраны
клеток крови. (Имеют большое значение в практической трансфузиологии, особенно – эритроцитарные антигены).
51
52.
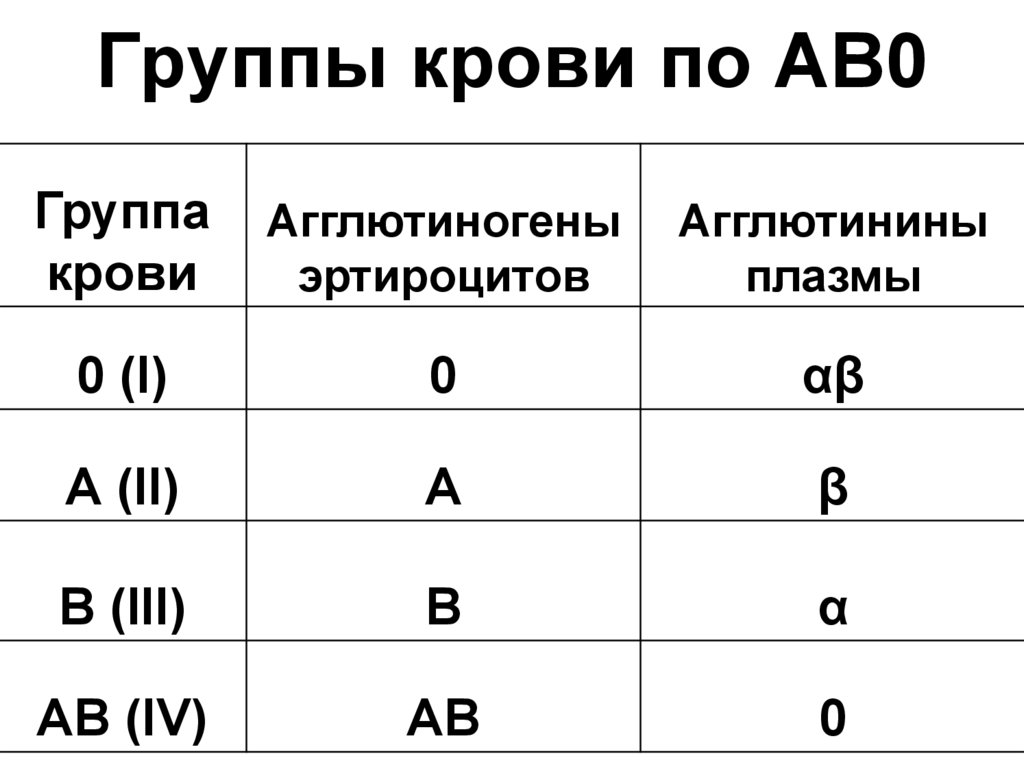
КЛАССИЧЕСКИЕ ГРУППЫ КРОВИ АВО• В зависимости от наличия в эритроцитах
агглютиногенов А и В, а в сыворотке
агглютининов а и , все люди разделены на
четыре группы:
• Группа О (I) — в эритроцитах агглютиногенов
нет, в сыворотке агглютинины и .
• Группа А (II) — в эритроцитах агглютиноген А, в
сыворотке агглютинин .
• Группа В (III) — в эритроцитах агглютиноген В,
в сыворотке агглютинин .
• Группа АВ (IV) — в эритроцитах агглютиногены
А и В, агглютининов в сыворотке нет.
53. Группы крови по АВ0
Группакрови
Агглютиногены
эртироцитов
Агглютинины
плазмы
0 (I)
0
αβ
А (II)
А
β
В (III)
В
α
АВ (IV)
АВ
0
54.
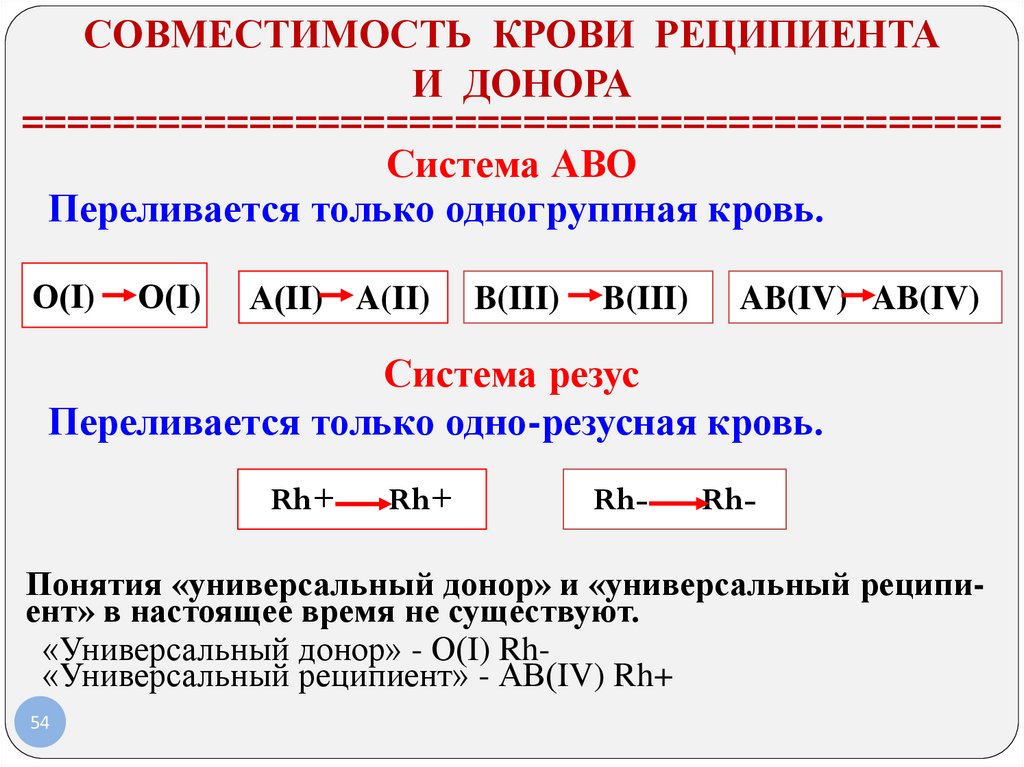
СОВМЕСТИМОСТЬ КРОВИ РЕЦИПИЕНТАИ ДОНОРА
===========================================
Система АВО
Переливается только одногруппная кровь.
O(I)
О(I) O(I)
О(I)
А(II) A(II)
B(III)
B(III)
AB(IV) AB(IV)
Система резус
Переливается только одно-резусная кровь.
Rh+
Rh
+
Rh+
Rh
+
Rh-Rh
RhRh-
Понятия «универсальный донор» и «универсальный реципиент» в настоящее время не существуют.
«Универсальный донор» - О(I) Rh«Универсальный реципиент» - АВ(IV) Rh+
54
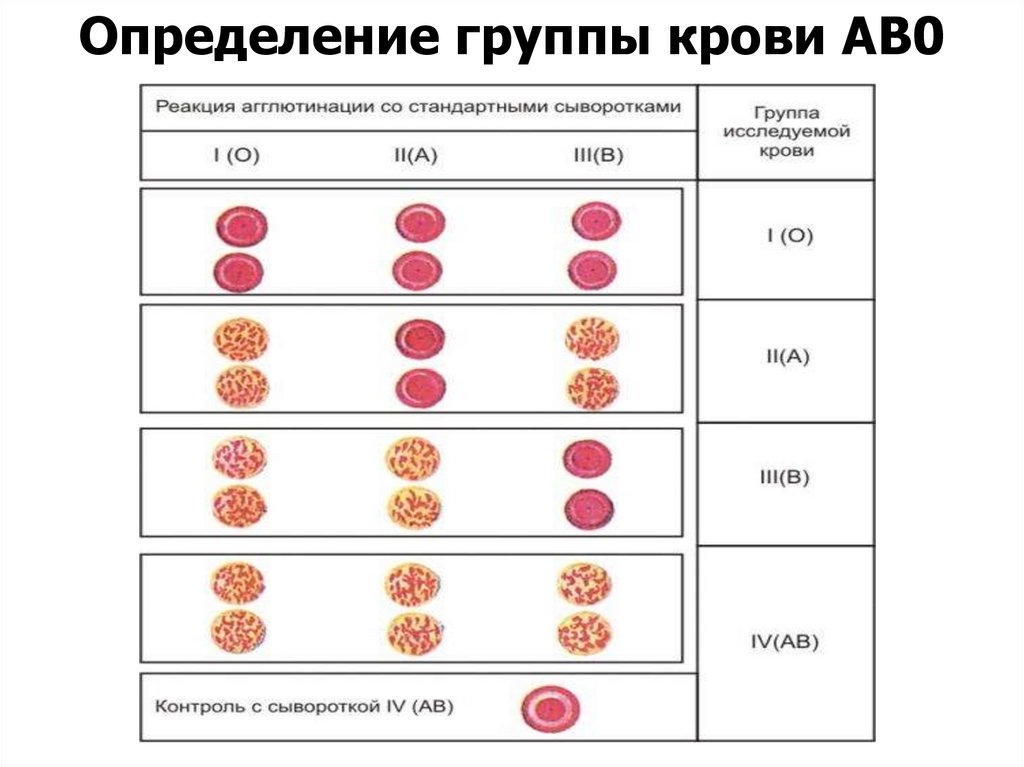
55. МЕТОДИКА ОПРЕДЕЛЕНИЯ ГРУПП КРОВИ
• по стандартнымизогемагглютинирующим
сывороткам,
• с помощью моноклональных
антител (цоликлонов анти-А и антиВ).
56.
Определение группы крови АВ057. ОПРЕДЕЛЕНИЕ ГРУППЫ КРОВИ НАБОР ДЛЯ ОПРЕДЕЛЕНИЯ ГРУППЫ КРОВИ
1.2.
3.
4.
5.
6.
57
Цоликлоны анти-А и анти-В во флаконах с
вмонтированными пипетками.
Флакон с 0,9% раствором хлористого натрия.
Пластина (фарфор, керамика) белого цвета.
Стеклянные палочки.
Часы.
Набор для взятия из пальца крови для
исследования (скарификатор, пинцет, спирт,
стерильные ватные шарики).
58.
ЦОЛИКЛОНЫ АНТИ-А И АНТИ-ВЦоликлоны – солевые растворы антител к антигену А или В.
«Цоликлоны анти-А и анти-В» – фирменное название
моноклональных антител анти-А и анти-В в России.
58
59.
ЦОЛИКЛОНЫ АНТИ-А И АНТИ-ВХранятся в холодильнике при температуре 2-8 оC.
ЦОЛИКЛОНЫ анти-А маркируются красным цветом.
ЦОЛИКЛОНЫ анти В маркируются синим цветом.
Признаки годности цоликлонов
для исследования:
1. Цвет препарата должен
соответствовать его названию.
2. Срок хранения не должен
быть истекшим.
3. Препарат должен быть
прозрачным.
4. Не должен иметь инородных
тел и признаков гниения.
59
60.
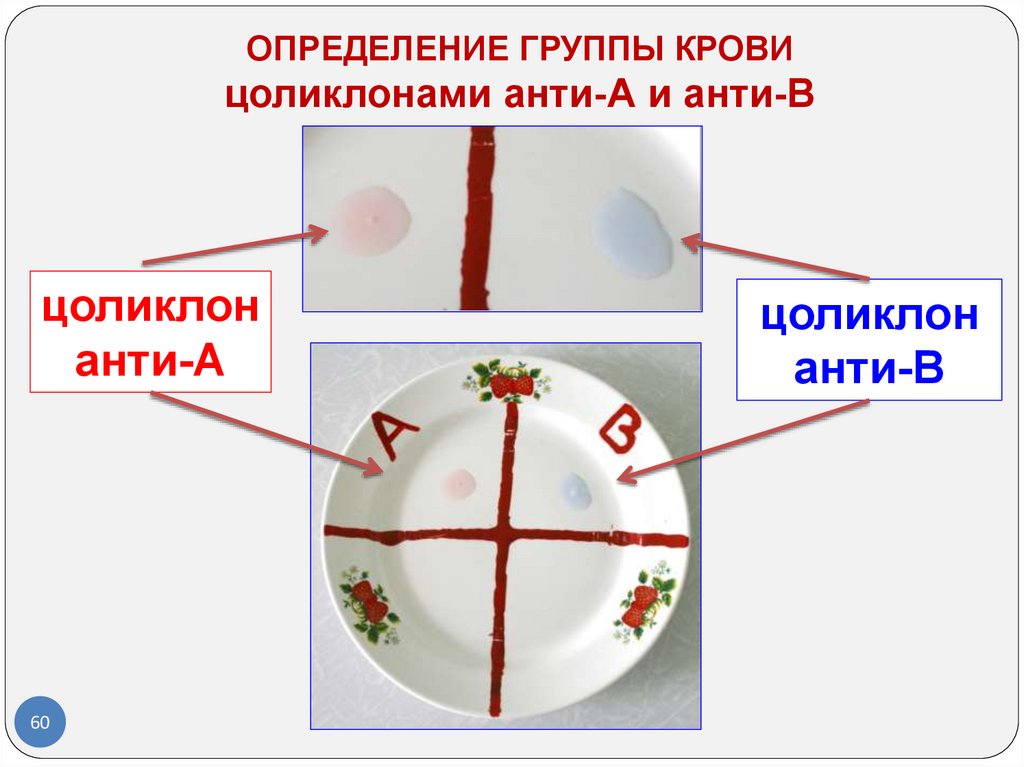
ОПРЕДЕЛЕНИЕ ГРУППЫ КРОВИцоликлонами анти-А и анти-В
цоликлон
анти-А
60
цоликлон
анти-В
61.
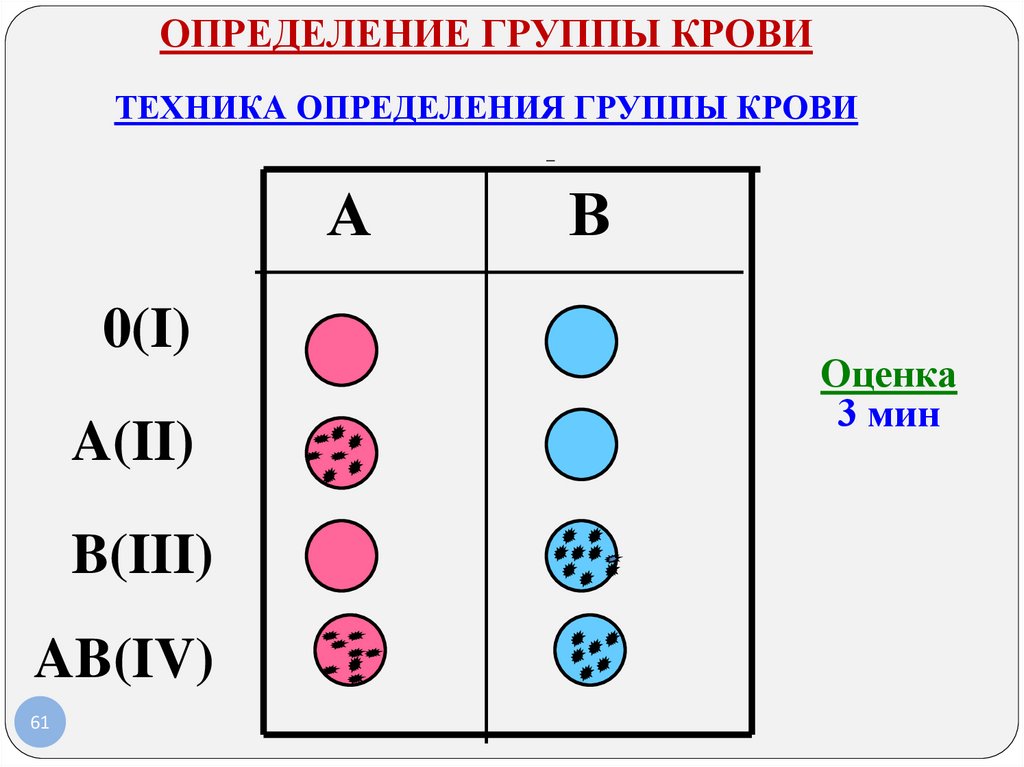
ОПРЕДЕЛЕНИЕ ГРУППЫ КРОВИТЕХНИКА ОПРЕДЕЛЕНИЯ ГРУППЫ КРОВИ
А
0(I)
A(II)
B(III)
AB(IV)
61
В
Оценка
3 мин
62. Определение групп крови цоликлонами
Группа крови0 (I)
А (II)
В (III)
АВ (IV)
Анти-А
Анти-В
-
-
+
-
-
+
+
+
63.
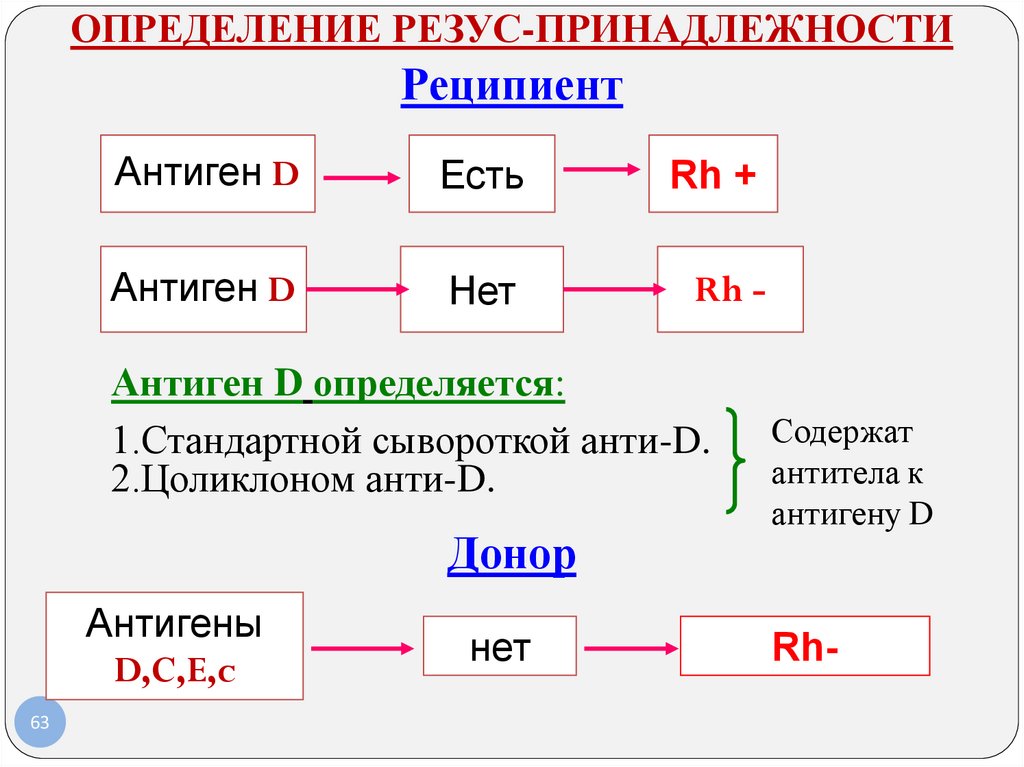
ОПРЕДЕЛЕНИЕ РЕЗУС-ПРИНАДЛЕЖНОСТИРеципиент
Антиген
Антиген D
D
Есть
Есть
Rh +
Rh
+
Антиген D
Нет
Нет
Rh -
Антиген D определяется:
1.Стандартной сывороткой анти-D.
2.Цоликлоном анти-D.
Донор
Антигены
D,C,E,c
63
нет
Содержат
антитела к
антигену D
Rh-
64. КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ГРУППОВОЙ ДИФФЕРЕНЦИАЦИИ
• для физиологии и патологии человека (течения иисходов беременности и здоровья новорожденных),
• для аллотрансплантации различных органов и
тканей (пересадка почки, сердца, печени, костного мозга и
т. д.). Иммунологическая совместимость является основной
проблемой трансплантологии (без учета антигенной
структуры крови доноров и реципиентов, невозможно
осуществлять трансплантацию тканей).
• используется в судебной медицине при решении
вопросов о спорном отцовстве, материнстве, а также при
исследовании крови на вещественных доказательствах.
65. МЕХАНИЗМ ДЕЙСТВИЯ ПЕРЕЛИТОЙ КРОВИ
• гемодинамический,• иммунологический,
• гемостатический,
• дезинтоксикационный,
• питательный,
• заместительный (перенос кислорода)
• стимуляция гипоталамо-гипофизарной
системы
66.
Согласие пациента оформляется всоответствии с образцом и подшивается
к карте стационарного больного.
В случаях, когда состояние гражданина не
позволяет ему выразить свою волю, а
медицинское вмешательство неотложно,
вопрос о его проведении в интересах
гражданина решает консилиум, а при
невозможности собрать консилиум непосредственно лечащий (дежурный)
врач с последующим уведомлением
должностных лиц лечебнопрофилактического учреждения.
67. Правила переливания компонентов крови
• Необходимым предварительнымусловием медицинского
вмешательства является
информированное добровольное
согласие гражданина в соответствии
со статьей 32 "Основ
законодательства Российской
Федерации об охране граждан" от
22.07.93 N 5487-1
68.
ПЛАН ДЕЙСТВИЯ ВРАЧА ПРИ ПЕРЕЛИВАНИИ КРОВИ1. Определить показания и противопоказания к переливанию крови.
2. Собрать гемотрансфузионный и акушерский анамнез.
3. Определить группу крови, резус-фактор и Келл-принадлежность больного.
4. Выбрать одно-группную и одно-резусную кровь донора,
совместимую по Келл-антигену.
5. Определить годность крови донора для переливания.
6. Определить группу крови донора, взятой из упаковки.
Сверить результат исследования с группой крови, указанной на упаковке.
7. Выполнить пробу на индивидуальную групповую совместимость по системе АВО.
8. Выполнить пробу на индивидуальную совместимость по
резус-фактору.
9. Выполнить биологическую пробу.
10. Лично следить за выполнением гемотрансфузии.
11. Написать протокол переливания крови в истории болезни.
12. Выполнить наблюдение за больным после гемотрансфузии.
68
69.
Определение годности крови донора для переливания.Данные этикетки упаковки донорской крови:
1. Группа крови, резус-принадлежность и Келлпринадлежность донора.
2. Номер забора крови.
3. Фамилия донора или его цифровой код.
4. Фамилия врача, бравшего кровь у донора.
5. Дата заготовки крови и срок годности её.
Упаковка (пакет с кровью)
Должна быть герметичной.
Кровь не должна иметь:
1. Инородных тел.
2. Признаков гемолиза.
3. Признаков гниения (хлопья фибрина).
4. Макроскопических сгустков (свернувшаяся кровь).
69
Далее следует определить группу крови донора из пакета
70. Проба на совместимость крови по системе АВ0
• На белую пластинку наносят0,1 мл сыворотки реципиента
и 0,01 крови донора
• Смешивают их между собой,
периодически покачивая
пластинку
• Результаты оценивают через
5 минут: отсутствие
агглютинации
свидетельствует о
совместимости крови донора
и реципиента.
71.
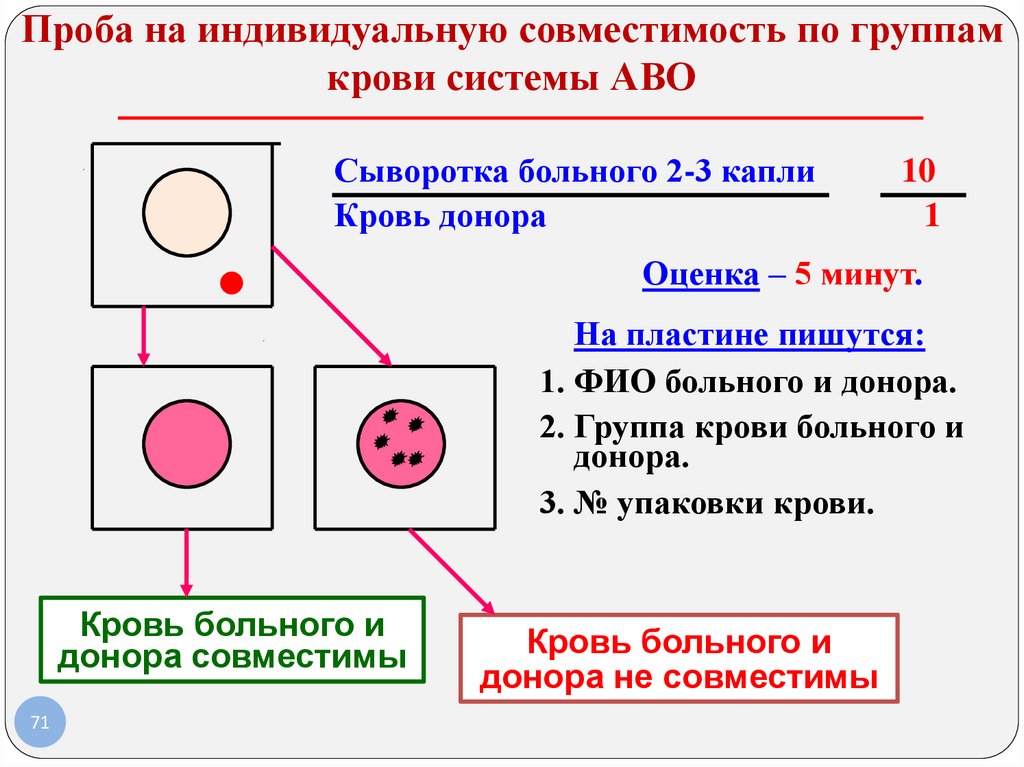
Проба на индивидуальную совместимость по группамкрови системы АВО
Сыворотка больного 2-3 капли
Кровь донора
10
1
Оценка – 5 минут.
На пластине пишутся:
1. ФИО больного и донора.
2. Группа крови больного и
донора.
3. № упаковки крови.
Кровь больного и
донора совместимы
71
Кровь больного и
донора не совместимы
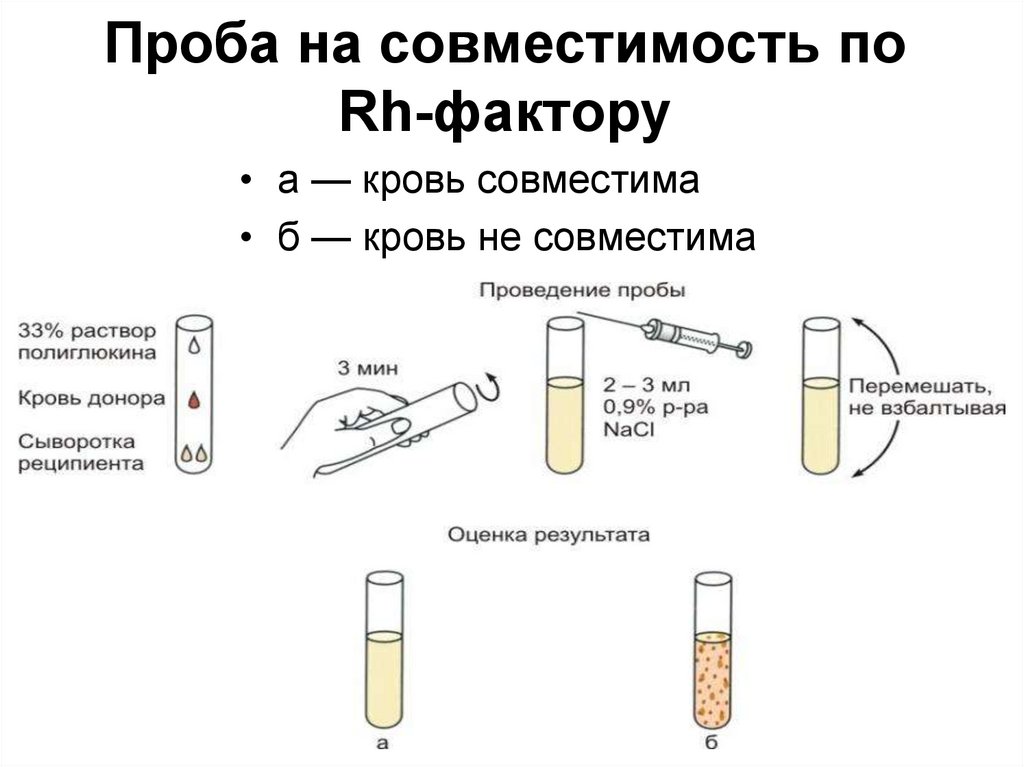
72. Проба на совместимость по Rh-фактору
• а — кровь совместима• б — кровь не совместима
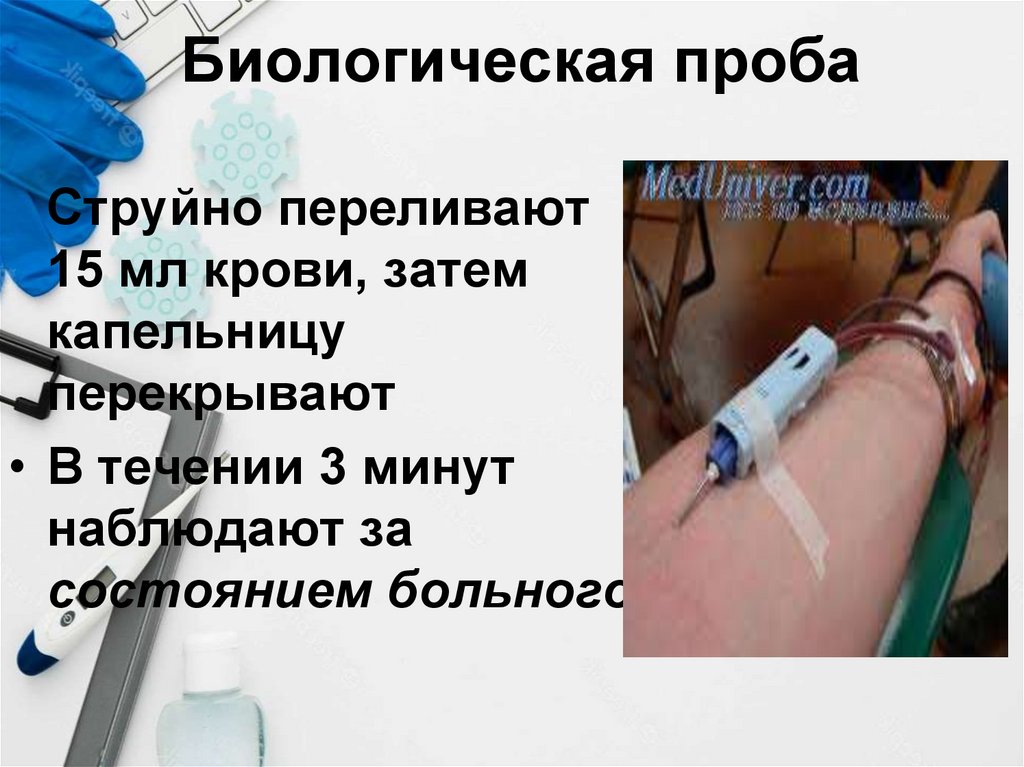
73. Биологическая проба
Струйно переливают15 мл крови, затем
капельницу
перекрывают
• В течении 3 минут
наблюдают за
состоянием больного
74.
РЕАКЦИИ И ОСЛОЖНЕНИЯ ПРИ ПРОВЕДЕНИИБИОЛОГИЧЕСКОЙ ПРОБЫ
1. Озноб.
2. Одышка.
ЖАЛОБЫ
3. Чувство жара.
4. Боли в пояснице или животе.
ОСМОТР
1. Гиперемия кожи лица.
2. Бледность или цианоз кожных покровов.
3. Учащенное дыхание.
ДОПОЛНИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ
1. Учащение пульса (тахикардия).
2. Снижение артериального давления.
74
СРОЧНО ПРЕКРАТИТЬ ПРОВЕДЕНИЕ ПРОБЫ !
КРОВЬ БОЛЬНОГО И ДОНОРА НЕ СОВМЕСТИМЫ.
75. Биологическая проба
• При отсутствии:• болей в пояснице, за грудиной
• учащения пульса, дыхания
• одышки
• гиперемии лица
• падения АД
• процедуру проводят еще два
раза
76.
ПЕРЕЛИВАНИЕ КРОВИКОНТРОЛЬ СОСТОЯНИЯ БОЛЬНОГО
ВО ВРЕМЯ ПЕРЕЛИВАНИЯ КРОВИ
жалобы, осмотр, дополнительное обследование (АД, PS)
ПОСЛЕ ПЕРЕЛИВАНИЯ КРОВИ
• жалобы (озноб, одышка, жар, боли в пояснице или животе)
• цвет кожных покровов (гиперемия, бледность, цианоз)
• артериальное давление
• пульс
• частота дыхания
• температура тела ( до переливания крови – однократно,
после переливания крови – 3 раза через каждый час)
76
ДОПОЛНИТЕЛЬНО ПОСЛЕ ПЕРЕЛИВАНИЯ КРОВИ
макроскопическая оценка мочи: красная и прозрачная
моча – острый гемолиз.
НА СЛУДУЮЩИЙ ДЕНЬ
• общий анализ крови
• общий анализ мочи
77.
РЕАКЦИИ ПРИ ПЕРЕЛИВАНИИ КРОВИВ ЗАВИСИМОСТИ ОТ ПРИЧИН ВОЗНИКНОВЕНИЯ
ПИРОГЕННЫЕ РЕАКЦИИ
• Продукты распада белков донорской крови.
• Продукты жизнедеятельности микроорганизмов в донорской крови.
АНТИГЕННЫЕ (НЕГЕМОЛИТИЧЕСКИЕ) РЕАКЦИИ
Конфликт приобретенных антител больного с
неэритроцитарными антигенами донора
(лейкоцитарными, тромбоцитарными, белков плазмы).
АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ
• Образование антител к иммуноглобулинам крови
пациента.
77
78.
РЕАКЦИИ ПРИ ПЕРЕЛИВАНИИ КРОВИ78
В ЗАВИСИМОСТИ ОТ КЛИНИЧЕСКОГО ТЕЧЕНИЯ
ЛЁГКИЕ РЕАКЦИИ
• повышение температуры тела не более чем на 10С
• головная боль
• озноб
• слабость
• боли в мышцах конечностей
РЕАКЦИИ СРЕДНЕЙ ТЯЖЕСТИ
• повышение температуры тела на 1,5 – 20С
• учащение пульса +
• учащение дыхания +
• иногда кожная сыпь +
ТЯЖЕЛЫЕ РЕАКЦИИ
• повышение температуры тела более чем на 20С
• выраженный озноб
• сильная головная боль
• кожная сыпь всегда +
• боль в пояснице и костях +
• цианоз губ +
• рвота +
79.
ПРИНЦИПЫ ЛЕЧЕНИЯ РЕАКЦИЙ ПРИПЕРЕЛИВАНИИ КРОВИ
1. Срочно прекратить переливание крови.
2. Антигистаминная терапия
• димедрол
• супрастин
• тавегил
• другие препараты
3. По показаниям
• жаропонижающие средства
• кортикостероиды
• сердечно-сосудистые препараты
79
80.
ОСЛОЖНЕНИЯ ПРИ ПЕРЕЛИВАНИИ КРОВИ1. ОСЛОЖНЕНИЯ СВЯЗАННЫЕ С КОНСЕРВИРОВАНИЕМ И
ХРАНЕНИЕМ КРОВИ
ТРОМБОЗЫ И ЭМБОЛИИ
ЦИТРАТНАЯ ИНТОКСИКАЦИЯ
2. ОСЛОЖНЕНИЯ СВЯЗАННЫЕ С НЕСОВМЕСТИМОСТЬЮ
КРОВИ ДОНОРА И РЕЦИПИЕНТА ПО ЭРИТРОЦИТАРНЫМ
АНТИГЕННЫМ СИСТЕМАМ
СИСТЕМЕ АВО
СИСТЕМЕ РЕЗУС
СИСТЕМЕ КЕLL
ДРУГИМ СИСТЕМАМ
3. ОСЛОЖНЕНИЯ СВЯЗАННЫЕ С ПОГРЕШНОСТЯМИ В
ТЕХНИКЕ ПЕРЕЛИВАНИЯ КРОВИ
ОСТРОЕ РАСШИРЕНИЕ СЕРДЦА
ВОЗДУШНАЯ ЭМБОЛИЯ
4. ОСЛОЖНЕНИЯ ИНФЕКЦИОННОГО ХАРАКТЕРА
80
5. СИНДРОМ МАССИВНЫХ ГЕМОТРАНСФУЗИЙ
81.
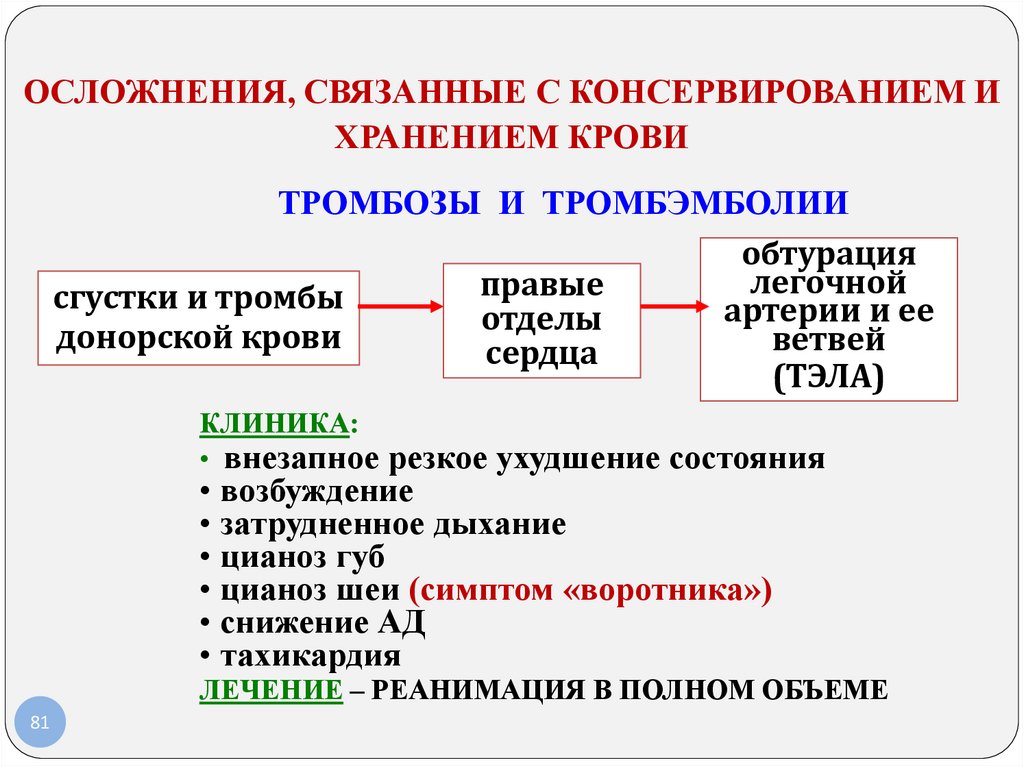
ОСЛОЖНЕНИЯ, СВЯЗАННЫЕ С КОНСЕРВИРОВАНИЕМ ИХРАНЕНИЕМ КРОВИ
ТРОМБОЗЫ И ТРОМБЭМБОЛИИ
обтурация
легочной
правые
сгустки и тромбы
артерии и ее
отделы
донорской крови
ветвей
сердца
(ТЭЛА)
КЛИНИКА:
• внезапное резкое ухудшение состояния
• возбуждение
• затрудненное дыхание
• цианоз губ
• цианоз шеи (симптом «воротника»)
• снижение АД
• тахикардия
ЛЕЧЕНИЕ – РЕАНИМАЦИЯ В ПОЛНОМ ОБЪЕМЕ
81
82.
ОСЛОЖНЕНИЯ, СВЯЗАННЫЕ С КОНСЕРВИРОВАНИЕМ ИХРАНЕНИЕМ КРОВИ
ЦИТРАТНАЯ ИНТОКСИКАЦИЯ
ПРИЧИНА РАЗВИТИЯ
Переливание
большого
количества
крови,
Переливание
большого
количества
крови,
заготовленной
с использованием
в качестве
заготовленной
с использованием
в качестве
стабилизатора
цитрата
натрия
стабилизатора
цитрата
натрия
Цитрат натрия связывает
в кровеносном русле свободный кальций
Возникает гипокальциемия
82
83.
КЛИНИКА ГИПОКАЛЬЦИЕМИИ• возникает привкус металла во рту,
• появляются судорожные подёргивания
мышц языка и губ, а затем лица и голеней,
• снижается АД,
• появляется брадикардия.
ЛЕЧЕНИЕ:
Внутривенное введение 10 – 20 мл глюконата кальция
или 10 мл 10% раствора хлористого кальция.
83
84.
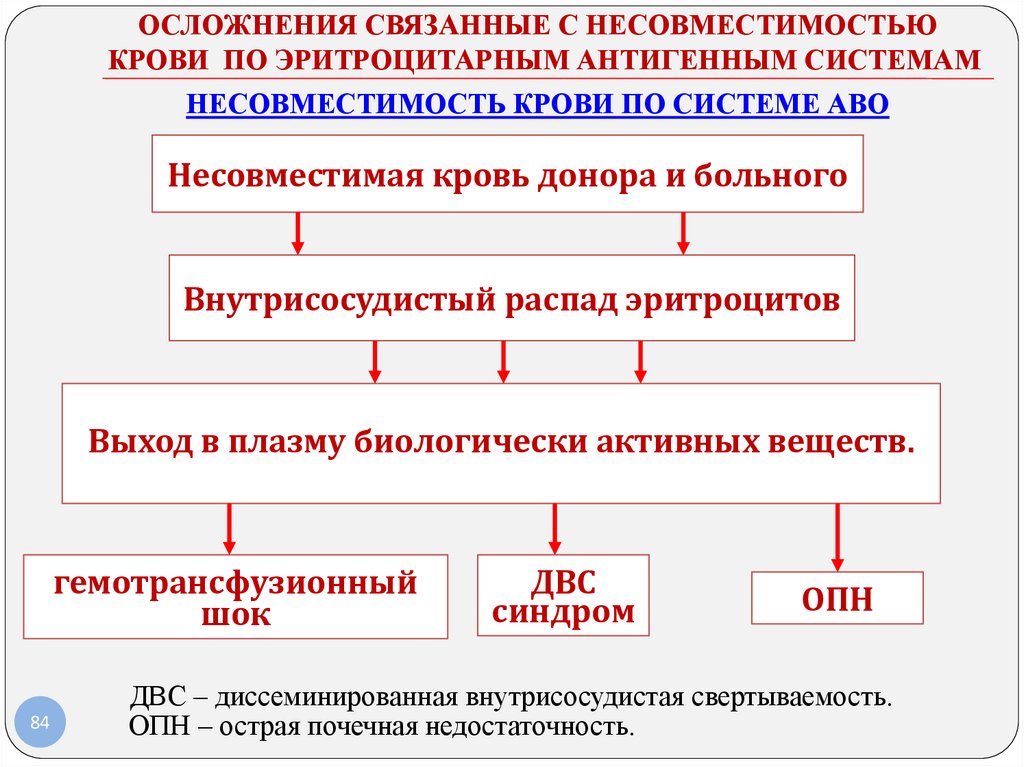
ОСЛОЖНЕНИЯ СВЯЗАННЫЕ С НЕСОВМЕСТИМОСТЬЮКРОВИ ПО ЭРИТРОЦИТАРНЫМ АНТИГЕННЫМ СИСТЕМАМ
НЕСОВМЕСТИМОСТЬ КРОВИ ПО СИСТЕМЕ АВО
Несовместимаякровь
кровь донора
донора ии больного
Несовместимая
больного
Внутрисосудистый распад эритроцитов
Выход в плазму биологически активных веществ.
гемотрансфузионный
шок
84
ДВС
синдром
ОПН
ДВС – диссеминированная внутрисосудистая свертываемость.
ОПН – острая почечная недостаточность.
85.
НЕСОВМЕСТИМОСТЬ КРОВИ ПО СИСТЕМЕ АВОГЕМОТРАНСФУЗИОННЫЙ ШОК
Клиника гемотрансфузионного шока.
1. Кратковременное возбуждение.
2. Озноб.
3. Боли за грудиной, в пояснице, животе.
4. Затрудненное дыхание, одышка.
5. Вначале цианоз кожных покровов, затем бледность.
6. Снижение АД, учащение пульса.
7. Иногда нарушение ритма сердца.
8. Могут быть тошнота, рвота, непроизвольные
мочеиспускание и дефекация.
+ 9. Симптомы внутрисосудистого гемолиза.
+ 10. Признаки ДВС-синдрома.
85
86.
НЕСОВМЕСТИМОСТЬ КРОВИ ПО СИСТЕМЕ АВОГЕМОТРАНСФУЗИОННЫЙ ШОК
Медсестра при появлении этих признаков должна немедленно
прекратить гемотрансфузию и сообщить врачу. Лечение —
инфузионная терапия в достаточном для повышения и
стабилизации артериального давления объеме, по
показаниям адреналин или норадреналин, допамин,
глюкокортикоиды (преднизолон 5 мг/кг), хлорид кальция
10 мл 10% раствора. При бронхоспазме медленно
внутривенно эуфиллин 2,4% — 10 мл. Для предотвращения
синдрома
диссеминированного
внутрисосудистого
свертывания крови — гепарин.
86
87.
ПРИНЦИПЫ ЛЕЧЕНИЯ ГЕМОТРАНСФУЗИОННЫХ ОСЛОЖНЕНИЙ,СВЯЗАННЫХ С НЕСОВМЕСТИМОСТЬЮ КРОВИ ПО
ЭРИТРОЦИТАРНЫМ АНТИГЕННЫМ СИСТЕМАМ
1. Срочное прекращение переливания крови.
2. Проведение противошоковых мероприятий.
3. Лечение ДВС-синдрома (гепарин, свежезамороженная
плазма).
4. Лечение острой почечной недостаточности (эуфиллин,
лазикс, гемодиализ и др.).
5. Коррекция водно-электролитных нарушений.
6. Коррекция кислотно-щелочного состояния крови.
7. Коррекция анемии переливанием индивидуально подобранных отмытых эритроцитов. (При Нв ниже 60 г/л).
87
88.
ПРИНЦИПЫ ЛЕЧЕНИЯ ГЕМОТРАНСФУЗИОННЫХ ОСЛОЖНЕНИЙ,СВЯЗАННЫХ С НЕСОВМЕСТИМОСТЬЮ КРОВИ
ПО ЭРИТРОЦИТАРНЫМ АНТИГЕННЫМ СИСТЕМАМ
(ПРОДОЛЖЕНИЕ)
8. Десенсибилизирующая терапия: антигистаминные
препараты, кортикостероиды.
9. Проведение массивного плазмафереза (около 2 – 2,5
литров) с целью удаления токсических продуктов
распада клеток с замещением
удаленной плазмы соответствующим объёмом
свежезамороженной плазмы.
88
89.
ОСЛОЖНЕНИЯ СВЯЗАННЫЕ С ПОГРЕШНОСТЯМИ ВТЕХНИКЕ ПЕРЕЛИВАНИЯ КРОВИ
1. ОСТРОЕ РАСШИРЕНИЕ СЕРДЦА
ПРИЧИНА – быстрое переливание большого количества
крови.
КЛИНИКА – СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ.
боли в области сердца
• затрудненное дыхание
• цианоз губ и кожных покровов
• снижение АД
• тахикардия
• аритмия
ЛЕЧЕНИЕ:
• прекращение гемотрансфузии
• кардиотонические средства (строфантин, корглюкон)
• вазопрессоры (адреналин)
• диуретики (лазикс)
89
90.
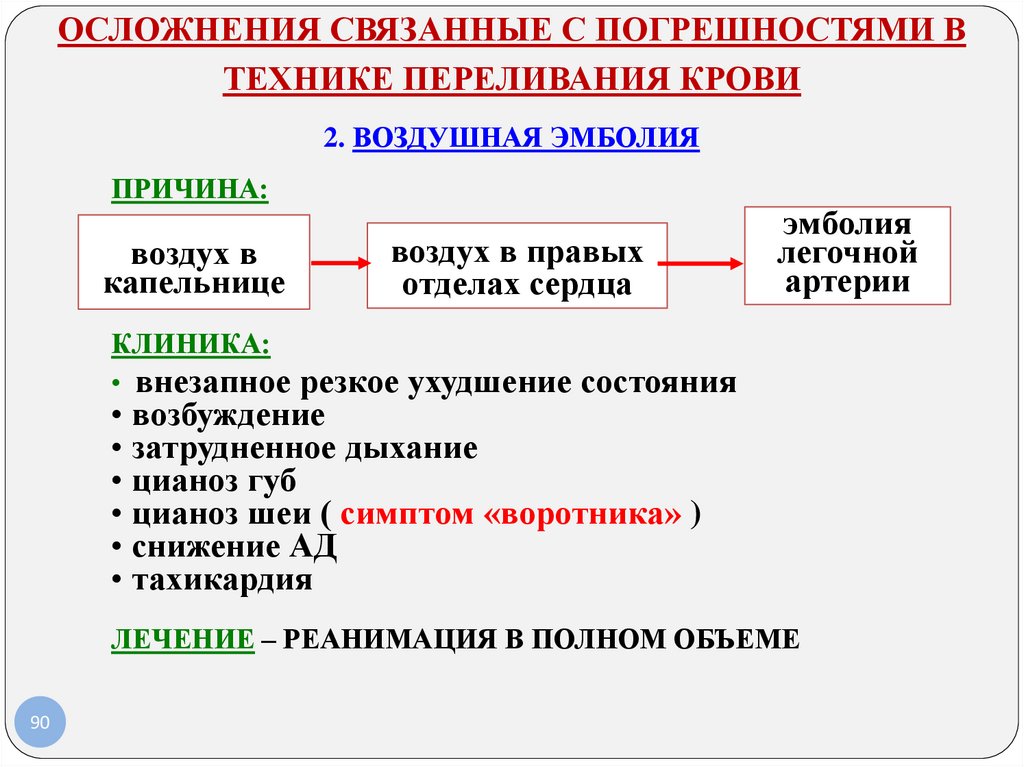
ОСЛОЖНЕНИЯ СВЯЗАННЫЕ С ПОГРЕШНОСТЯМИ ВТЕХНИКЕ ПЕРЕЛИВАНИЯ КРОВИ
2. ВОЗДУШНАЯ ЭМБОЛИЯ
ПРИЧИНА:
воздух в
в
воздух
капельнице
капельнице
воздух в правых
отделах сердца
эмболия
легочной
артерии
КЛИНИКА:
• внезапное резкое ухудшение состояния
• возбуждение
• затрудненное дыхание
• цианоз губ
• цианоз шеи ( симптом «воротника» )
• снижение АД
• тахикардия
ЛЕЧЕНИЕ – РЕАНИМАЦИЯ В ПОЛНОМ ОБЪЕМЕ
90
91.
ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯПРИ ПЕРЕЛИВАНИИ КРОВИ
ВОЗМОЖНО ЗАРАЖЕНИЕ РЕЦИПИЕНТА БОЛЕЕ
30 ИНФЕКЦИОННЫМИ ЗАБОЛЕВАНИЯМИ
ОСТРЫЕ ИНФЕКЦИИ
• грипп
• корь
• сыпной тиф
• бруцеллёз
• токсоплазмоз
• инфекционный
мононуклеоз
• натуральная
оспа
• другие
ИНФЕКЦИИ ПЕРЕДАЮЩИЕСЯ
СЫВОРОТОЧНЫМ ПУТЁМ
• сифилис
• гепатит В и С
• СПИД
• цитомеговирусы
• Т-клеточный лейкоз
• малярия
• другие
ГНОЕРОДНАЯ ИНФЕКЦИЯ – все виды
91
92.
СИНДРОМ МАССИВНЫХ ГЕМОТРАНСФУЗИЙ (СМГ)ВОЗНИКАЕТ В СЛЕДУЮЩИХ СЛУЧАЯХ:
1. ПЕРЕЛИТО ДОНОРСКОЙ КРОВИ БОЛЕЕ 40 – 50% ОБЪЁМА ЦИРКУЛИРУЮЩЕЙ КРОВИ БОЛЬНОГО (ПРИ КРОВОПОТЕРЕ).
2. КРОВЬ ПЕРЕЛИТА ЗА КОРОТКИЙ ПРОМЕЖУТОК ВРЕМЕНИ.
3. ПЕРЕЛИВАЕМАЯ КРОВЬ ВЗЯТА ОТ РАЗНЫХ ДОНОРОВ И В РАЗНЫЕ
СРОКИ.
ОСНОВНЫЕ ПРИЧИНЫ РАЗВИТИЯ СМГ:
1. ИММУНОБИОЛОГИЧЕСКИЕ ПРОЦЕССЫ ОТТОРЖЕНИЯ ЧУЖЕРОДНОЙ
ДОНОРСКОЙ КРОВИ.
2. ТОКСИЧЕСКОЕ ДЕЙСТВИЕ КОНСЕРВАНТОВ.
3. НЕСБАЛАНСИРОВАННОСТЬ СИСТЕМЫ СПОНТАННОГО ГЕМОСТАЗА
ДОНОРСКОЙ КРОВИ, ВЗЯТОЙ ОТ РАЗНЫХ ДОНОРОВ И В РАЗНЫЕ СРОКИ.
4. ВВЕДЕНИЕ В КРОВЯНОЕ РУСЛО ПАЦИЕНТА БОЛЬШОГО КОЛИЧЕСТВА
МИКРОСГУСТКОВ ДОНОРСКОЙ КРОВИ.
92
93. КРОВЕЗАМЕЩАЮЩИЕ РАСТВОРЫ
• к гемодинамические (противошоковые):низкомолекулярные декстраны — реополиглюкин;
среднемолекулярные — полиглюкин;
препараты желатина — желатиноль;
• дезинтоксикационные:
низкомолекулярный поливинилпирролидон — гемодез, гемодез Н;
низкомолекулярный поливиниловый спирт — полидез;
• к препараты для парэнтерального питания:
белковые гидролизаты — гидролизат казеина, аминопептид, аминокровин,гидролизин;
растворы аминокислот — полиамин, альвизин, аминосте- рил и др.;
жировые эмульсии — интралипид, липофундин;
сахара и многоатомные спирты — глюкоза, сорбитол, маннит;
• регуляторы водно-солевого и кислотно-основного состояния:
хлорид натрия, раствор Рингера, трисоль, хлосоль, лактосоль, ацесоль, раствор
гидрокарбоната натрия, раствор трисамина.
• Переносчики кислорода: растворы гемоглобина – геленпол, гемолинк; перфторан, оксигент.
• Препараты комплексного действия: полифер, лактосорбал, лактопротеин.





































































 Медицина
Медицина