Похожие презентации:
Анатомо- фізіологічні особливості недоношеної дитини. Догляд за нею
1.
Анатомо-фізіологічніособливості недоношеної
дитини. Догляд за нею.
2. Мета заняття:
Знати: Ознаки недоношеної дитини, їїанатомо-фізіологічні особливості.
Вміти: Здійснювати догляд за дитиною
з малою масою тіла.
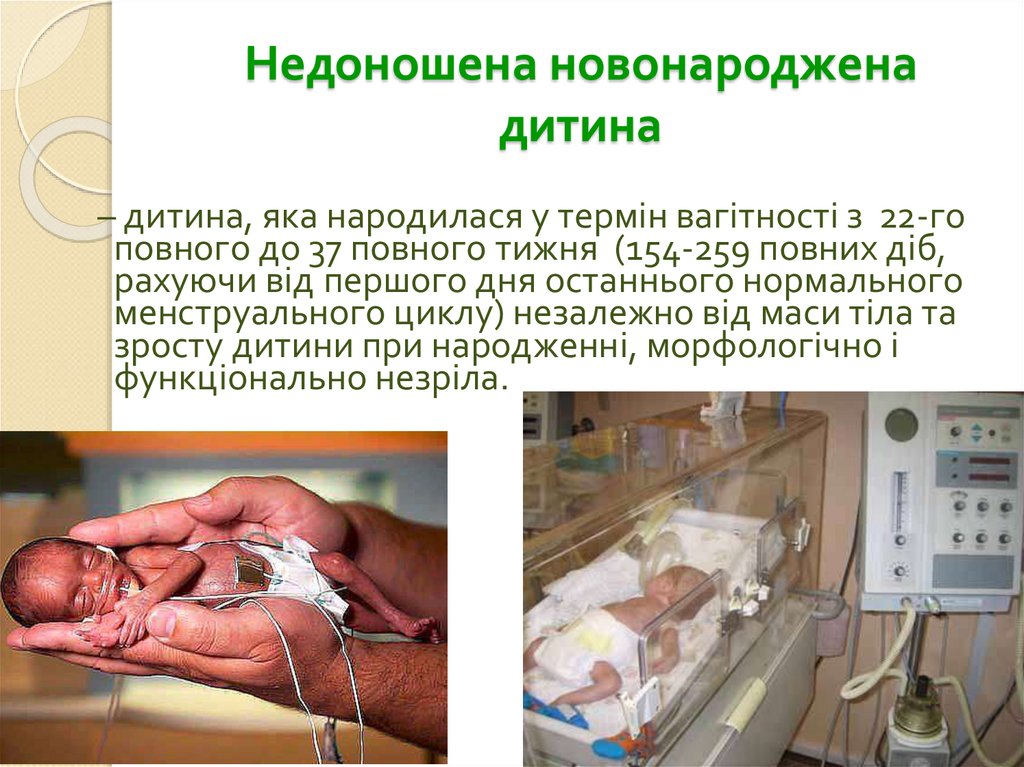
3. Недоношена новонароджена дитина
– дитина, яка народилася у термін вагітності з 22-гоповного до 37 повного тижня (154-259 повних діб,
рахуючи від першого дня останнього нормального
менструального циклу) незалежно від маси тіла та
зросту дитини при народженні, морфологічно і
функціонально незріла.
4.
Мала маса тіла при народженні:< 2500 грамів;
I ст. 2000 – 2500 г.
II ст. 1999 – 1500 г.
Дуже мала маса тіла при народженні:
< 1500 грамів.
III ст. 1499 – 1000 г.
IV ст. До1000 г.
5. Причини недоношеності
дисфункція яєчників, попередні аборти,запалення матки і придатків тощо.
важкі пізні гестози, особливо нефропатія,
багатоплідність, аномалії положення
плаценти і плода, кримінальні втручання.
неповноцінне харчування матері, зокрема
нестачу в її харчуванні повноцінних білків,
вітамінів (аскорбінової кислоти, ретинолу,
токоферолу ацетат, піридоксину,
рибофлавіну, тіаміну), деяких
мікроелементів.
6.
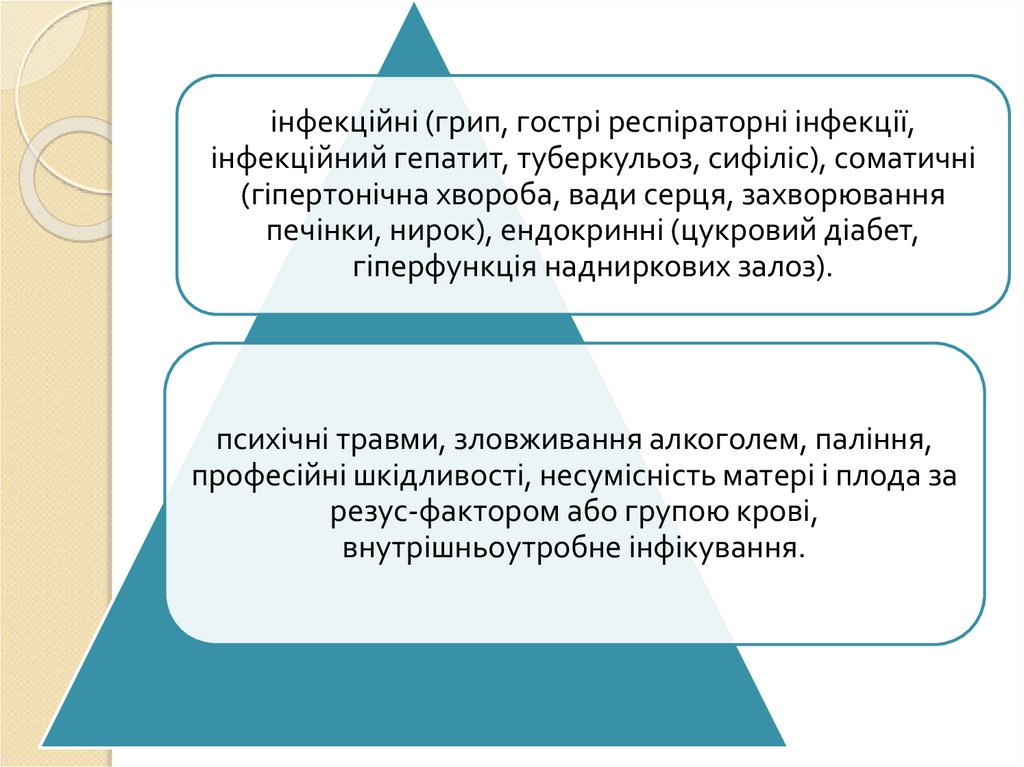
інфекційні (грип, гострі респіраторні інфекції,інфекційний гепатит, туберкульоз, сифіліс), соматичні
(гіпертонічна хвороба, вади серця, захворювання
печінки, нирок), ендокринні (цукровий діабет,
гіперфункція надниркових залоз).
психічні травми, зловживання алкоголем, паління,
професійні шкідливості, несумісність матері і плода за
резус-фактором або групою крові,
внутрішньоутробне інфікування.
7. Ознаки недоношеної дитини.
Передчасно народжена дитина звичайно сонлива, млява, слабкокричить.
Рухи у неї некоординовані, хаотичні, м'язовий тонус знижений,
фізіологічні рефлекси ослаблені.
У глибоконедоношених дітей можуть бути відсутні ковтальний і
смоктальний рефлекси.
диспропорція окремих частин тіла - відносно великі щодо зросту
голівка і тулуб, короткі шия і ноги, низьке розміщення пупка.
8.
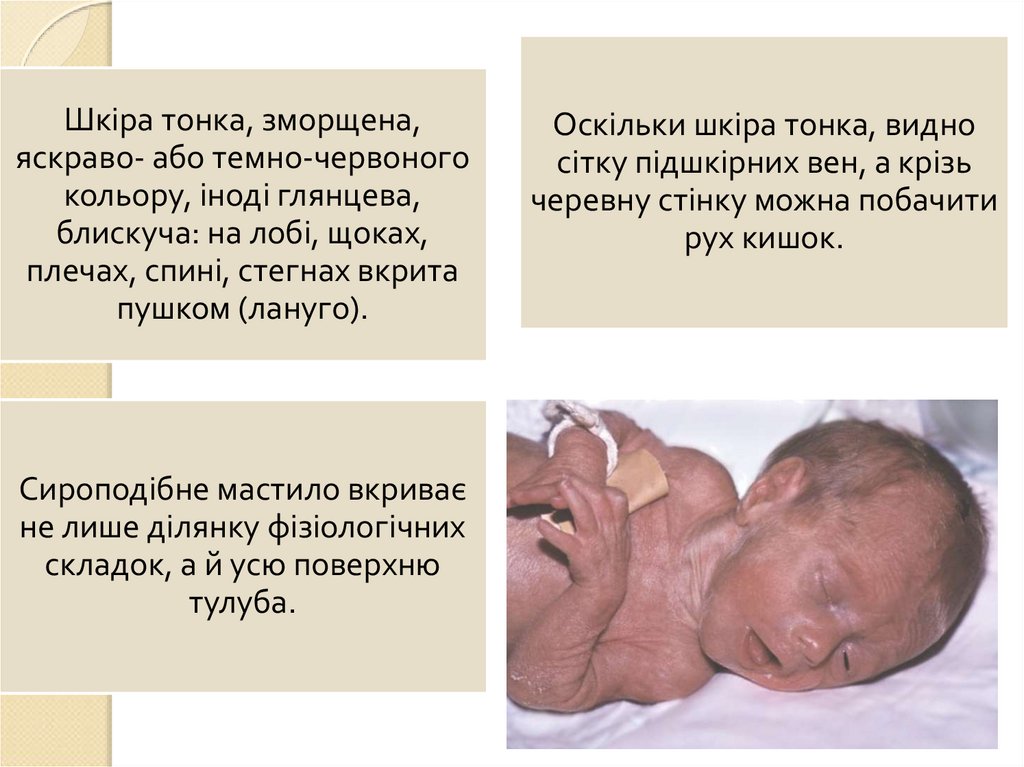
Шкіра тонка, зморщена,яскраво- або темно-червоного
кольору, іноді глянцева,
блискуча: на лобі, щоках,
плечах, спині, стегнах вкрита
пушком (лануго).
Сироподібне мастило вкриває
не лише ділянку фізіологічних
складок, а й усю поверхню
тулуба.
Оскільки шкіра тонка, видно
сітку підшкірних вен, а крізь
черевну стінку можна побачити
рух кишок.
9.
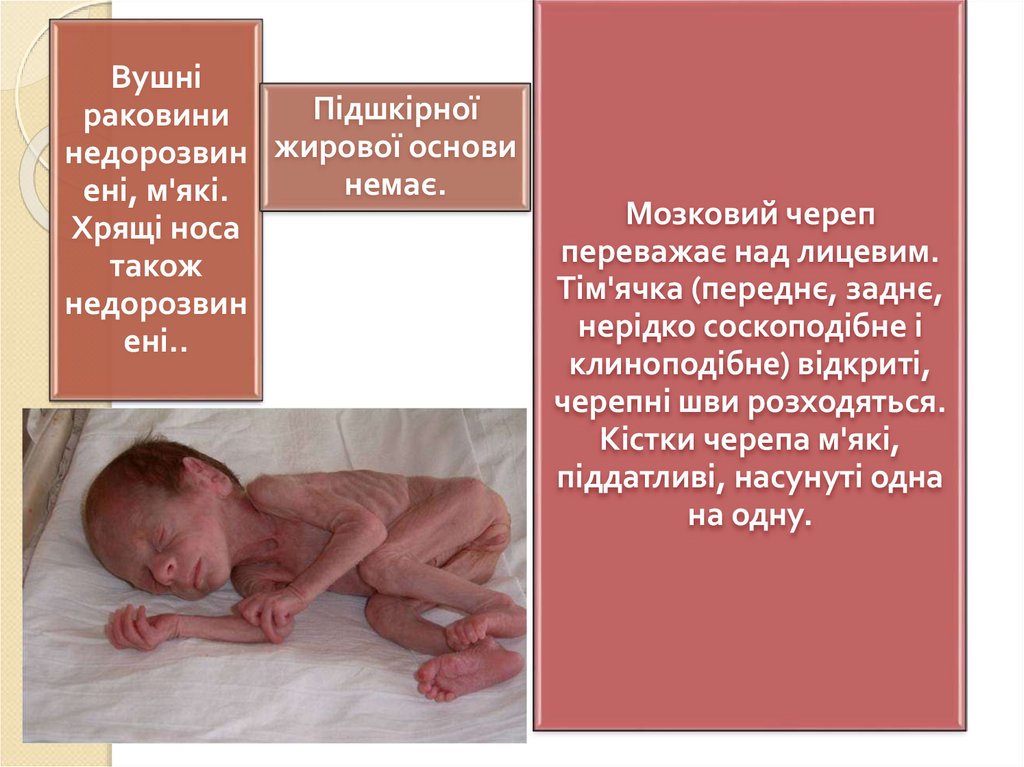
ВушніПідшкірної
раковини
недорозвин жирової основи
немає.
ені, м'які.
Хрящі носа
також
недорозвин
ені..
Мозковий череп
переважає над лицевим.
Тім'ячка (переднє, заднє,
нерідко соскоподібне і
клиноподібне) відкриті,
черепні шви розходяться.
Кістки черепа м'які,
піддатливі, насунуті одна
на одну.
10.
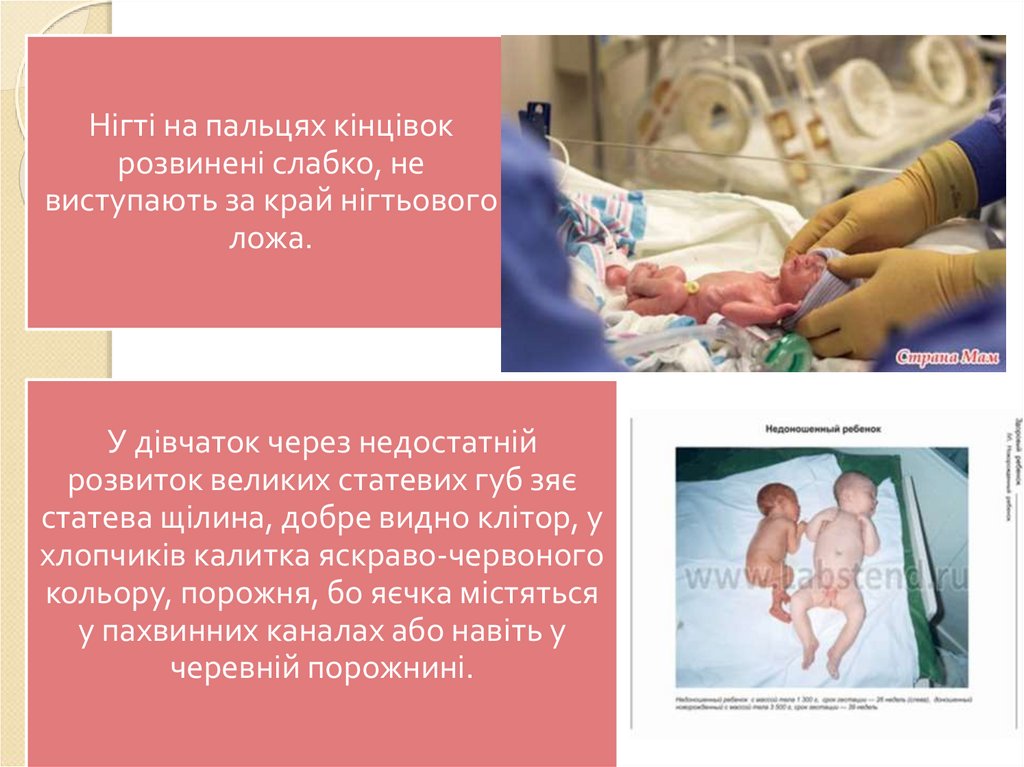
Нігті на пальцях кінцівокрозвинені слабко, не
виступають за край нігтьового
ложа.
У дівчаток через недостатній
розвиток великих статевих губ зяє
статева щілина, добре видно клітор, у
хлопчиків калитка яскраво-червоного
кольору, порожня, бо яєчка містяться
у пахвинних каналах або навіть у
черевній порожнині.
11.
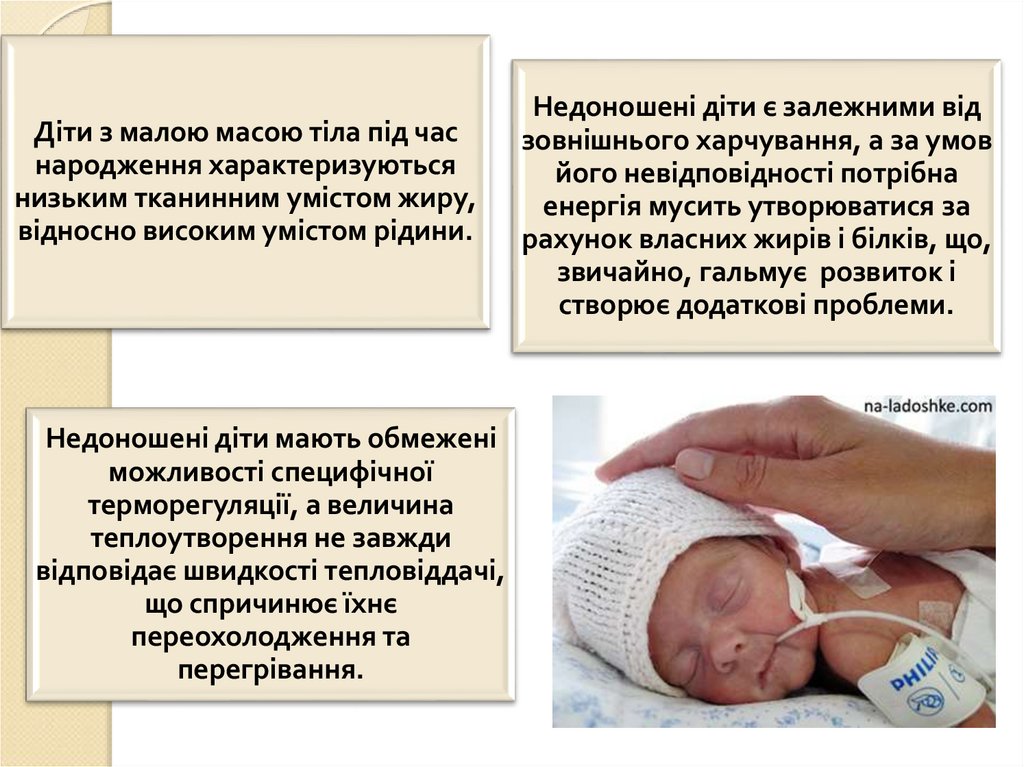
Діти з малою масою тіла під часнародження характеризуються
низьким тканинним умістом жиру,
відносно високим умістом рідини.
Недоношені діти мають обмежені
можливості специфічної
терморегуляції, а величина
теплоутворення не завжди
відповідає швидкості тепловіддачі,
що спричинює їхнє
переохолодження та
перегрівання.
Недоношені діти є залежними від
зовнішнього харчування, а за умов
його невідповідності потрібна
енергія мусить утворюватися за
рахунок власних жирів і білків, що,
звичайно, гальмує розвиток і
створює додаткові проблеми.
12.
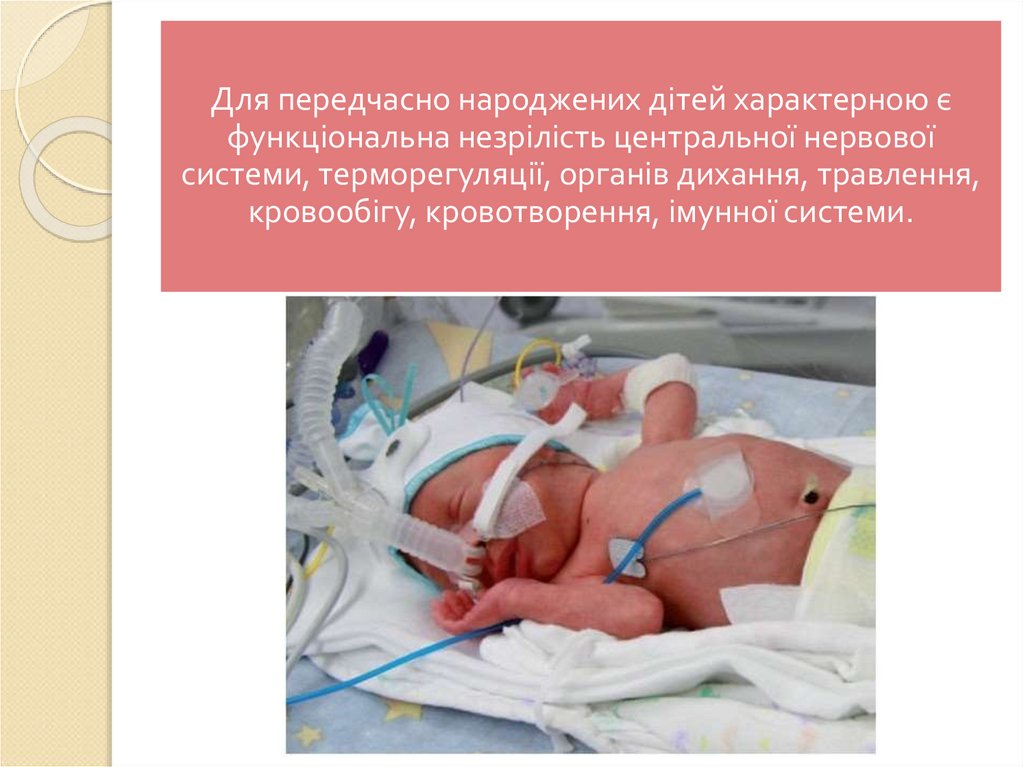
Для передчасно народжених дітей характерною єфункціональна незрілість центральної нервової
системи, терморегуляції, органів дихання, травлення,
кровообігу, кровотворення, імунної системи.
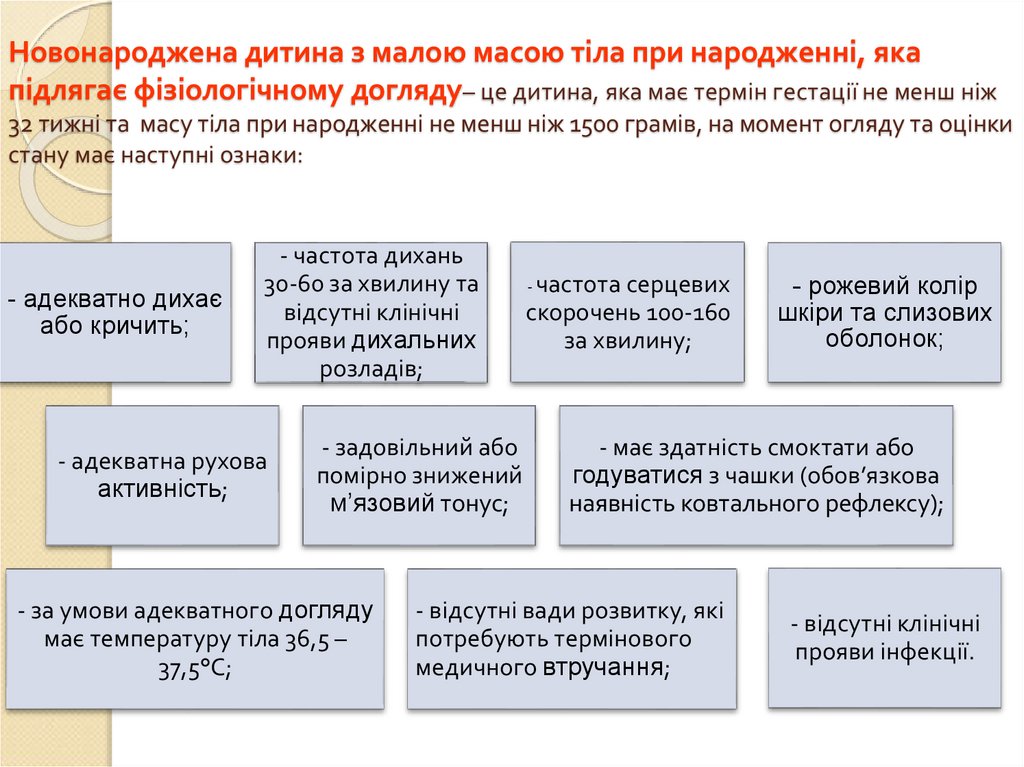
13. Новонароджена дитина з малою масою тіла при народженні, яка підлягає фізіологічному догляду– це дитина, яка має термін гестації
не менш ніж32 тижні та масу тіла при народженні не менш ніж 1500 грамів, на момент огляду та оцінки
стану має наступні ознаки:
- адекватно дихає
або кричить;
- частота дихань
30-60 за хвилину та
відсутні клінічні
прояви дихальних
розладів;
- адекватна рухова
активність;
- задовільний або
помірно знижений
м’язовий тонус;
- за умови адекватного догляду
має температуру тіла 36,5 –
37,5°С;
- частота серцевих
скорочень 100-160
за хвилину;
- рожевий колір
шкіри та слизових
оболонок;
- має здатність смоктати або
годуватися з чашки (обов’язкова
наявність ковтального рефлексу);
- відсутні вади розвитку, які
потребують термінового
медичного втручання;
- відсутні клінічні
прояви інфекції.
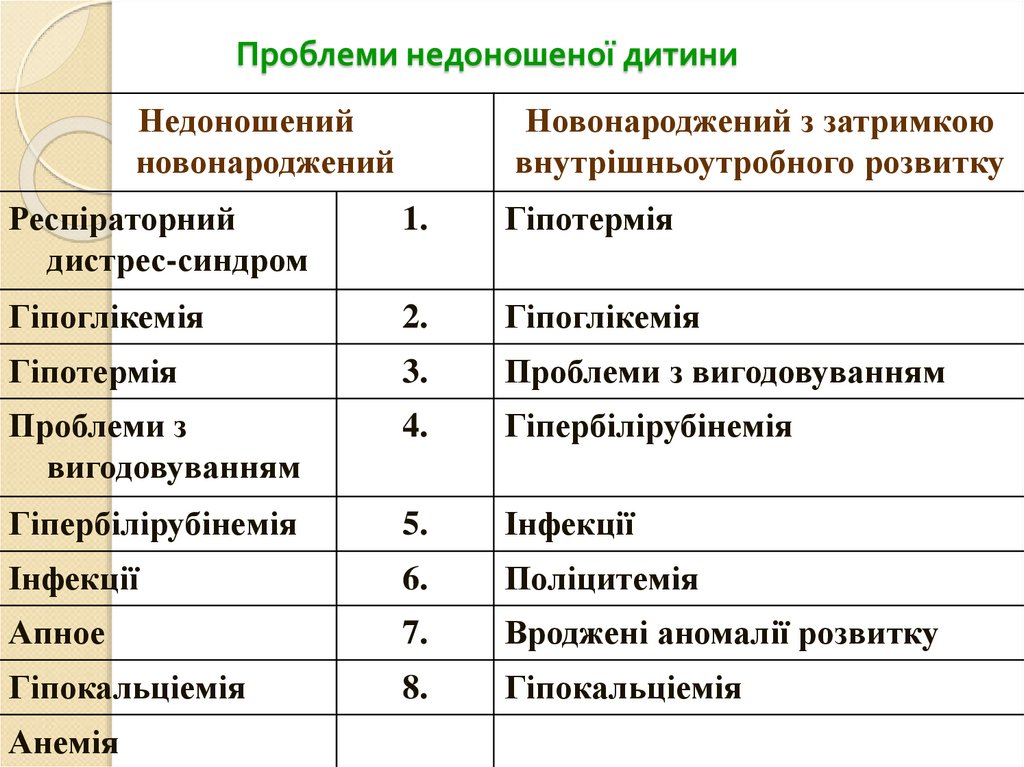
14. Проблеми недоношеної дитини
Недоношенийновонароджений
Новонароджений з затримкою
внутрішньоутробного розвитку
Респіраторний
дистрес-синдром
1.
Гіпотермія
Гіпоглікемія
2.
Гіпоглікемія
Гіпотермія
3.
Проблеми з вигодовуванням
Проблеми з
вигодовуванням
4.
Гіпербілірубінемія
Гіпербілірубінемія
5.
Інфекції
Інфекції
6.
Поліцитемія
Апное
7.
Вроджені аномалії розвитку
Гіпокальціемія
8.
Гіпокальціемія
Анемія
15.
Профілактика та лікуваннягіпотермії:
1) Нормальною температурою тіла дитини є 36,5-37,5°С.
2) Заходи збереження тепла включають використання
теплих кімнат, методу „кенгуру”, інкубаторів, лампобігрівачів, ліжок-грілок і матраців-грілок. Доцільно
використовувати догляд за методом „мами-кенгуру”.
1) Контроль
температури
тіла
дитини
проводиться щонайменше 4 рази на добу;
рутинно
16.
17.
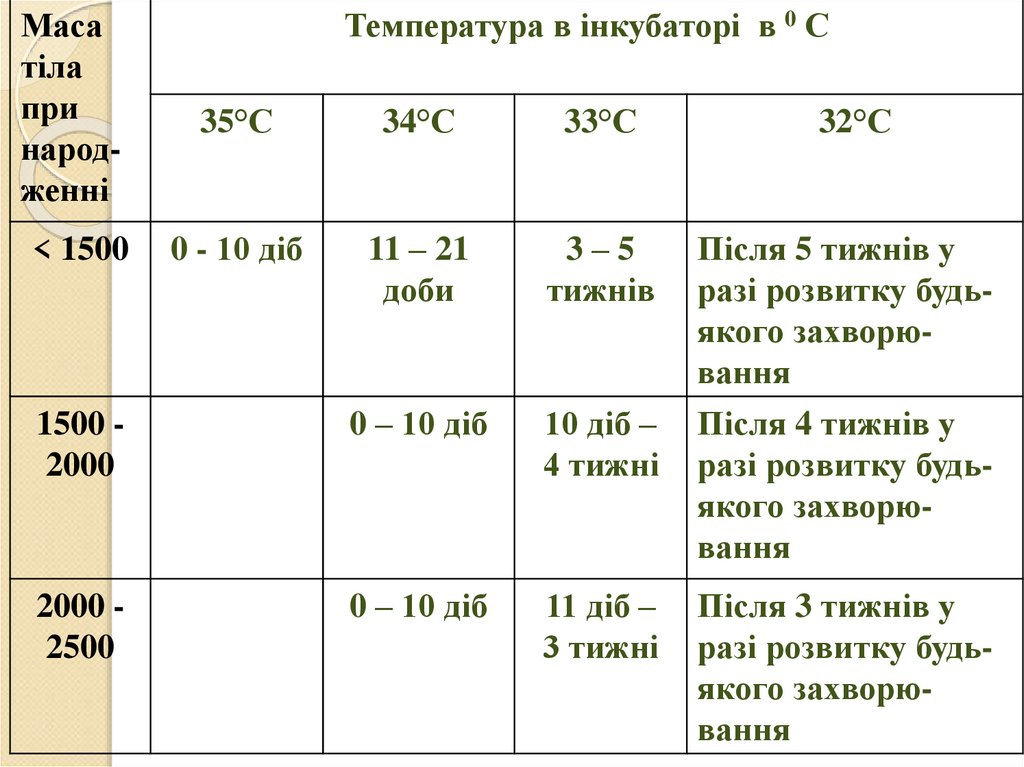
Масатіла
при
народженні
Температура в інкубаторі в 0 С
35°С
34°С
33°С
32°С
0 - 10 діб
11 – 21
доби
3–5
тижнів
Після 5 тижнів у
разі розвитку будьякого захворювання
1500 2000
0 – 10 діб
10 діб –
4 тижні
Після 4 тижнів у
разі розвитку будьякого захворювання
2000 2500
0 – 10 діб
11 діб –
3 тижні
Після 3 тижнів у
разі розвитку будьякого захворювання
< 1500
18.
У разі розвитку гіпотермії:( температура тіла дитини < 36,5°С):
– розпочати контакт „шкіра-до-шкіри”;
– перевірити температуру в приміщенні;
– перевірити рівень глюкози крові.
– продовжити грудне вигодовування дитини;
– провести контрольне вимірювання температури тіла через
15-30 хвилин після проведених заходів.
19.
У разі розвитку важкої гіпотерміїтемпература тіла ≤ 35°С:
– припинити ентеральне годування і почати довенне
введення 10% розчину глюкози;
– контролювати температуру тіла кожні 15хвилин до
стабілізації температури тіла дитини та отримання двох
послідовних результатів вимірювання температури тіла
дитини > 36,5ºС;
– паралельно з заходами щодо зігрівання перевірити рівень
глюкози в крові;
– розпочати ентеральне харчування після стабілізації стану
дитини і досягнення температури тіла > 35°С.
20.
Профілактика і корекціягіпоклікемії.
Нормальним слід вважати рівень глюкози крові
ммоль/л – 5,5 ммоль/л.
2,6
1. Визначення
рівня
глюкози
крові
проводиться
обов’язково
новонародженим з масою тіла при
народженні 1500 г і менше в перші 4-6 годин
однократно.
2. У разі отримання результату рівня глюкози в крові <2,6
ммоль/л, але >2,2 ммоль/л необхідно збільшити частоту
годувань дитини.
3. Негайно розпочати довенне введення 10% розчину
глюкози.
21.
Допомога дитині при апное.Апное – це зупинка самостійного дихання тривалістю понад 3 секунди.
– якщо дитина перестала дихати, слід
негайно провести тактильну
стимуляцію вздовж спини дитини протягом 10 секунд.
– Якщо дитина після проведеної стимуляції не почала дихати, негайно
розпочати штучну вентиляцію за допомогою мішка і маски;
– проконтролювати температуру тіла дитини;
– проконтролювати рівень глюкози крові;
– доцільно регулярно профілактично змінювати положення тіла дитини і
ретельно слідкувати за нею;
– необхідно навчити матір спостерігати за дитиною та проводити початкові
кроки допомоги у разі апное.
22. Характеристика шлунково-кишкового тракту недоношених дітей
Немає координації смоктання-ковтанняВідсутні або слабкі блювотний і кашльовий
рефлекси
Недостатність гастро-езофагеального
сфінктера
Час звільнення шлунка подовжений
Знажена перистальтика кишок
Недостатній ілеоцекальний клапан
Порушений рефлекс зі сфинктеру прямої
кишки
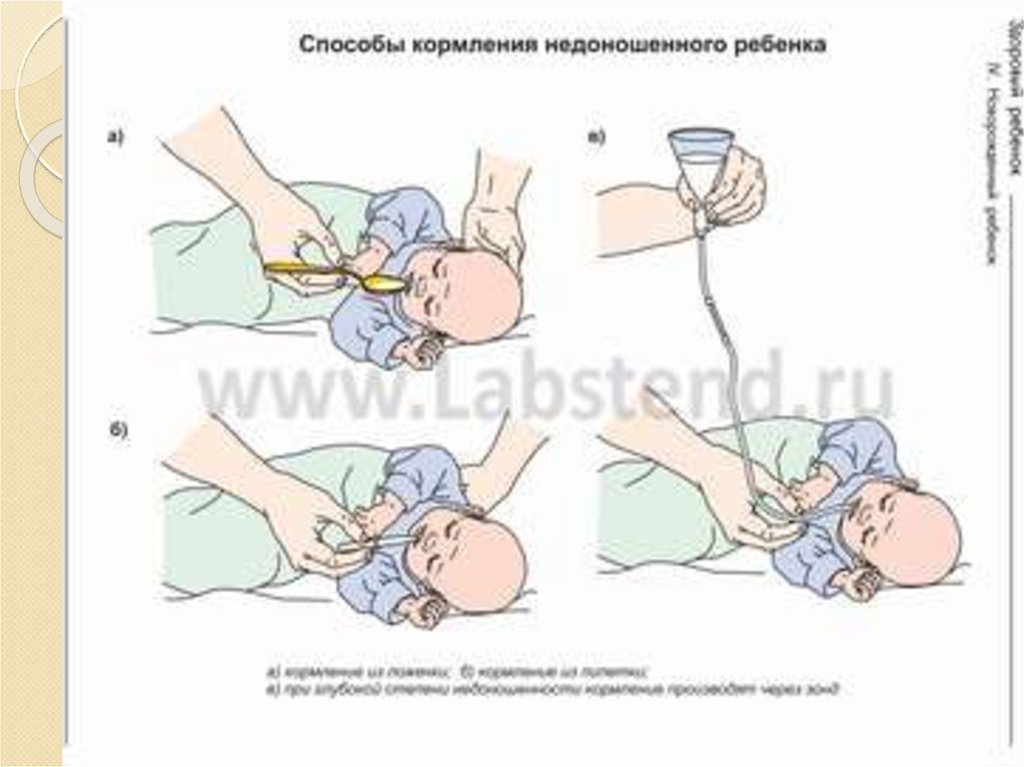
23. Вибір засобу годування новонароджених
Внутрішньоутробнийтермін гестації
Засіб ентерального
годування
До 30 тижнів
Через зонд
30-33 тижнів
Через зонд або з чашечки
34-35 тижнів
Годування грудьми або з
чашечки
Годування грудьми
> 36 тижнів
24. Особливості харчування недоношених дітей
Початок годування◦ Без стресу > 1500г, > 32 тиж, починати в 1 день
◦ Без стресу 1000-1500 г, не годувати перші 12-24
год
Інтервал між годуванням
◦ Кожні 3 год при масі < 1500 г
◦ Кожні 4 год для всіх інших
Їжа
◦ Початковий об΄єм 25-35 мл/кг/д
◦ Перше годування стерильною водою
◦ Спочатку збільшувати концентрацію, потім об΄єм
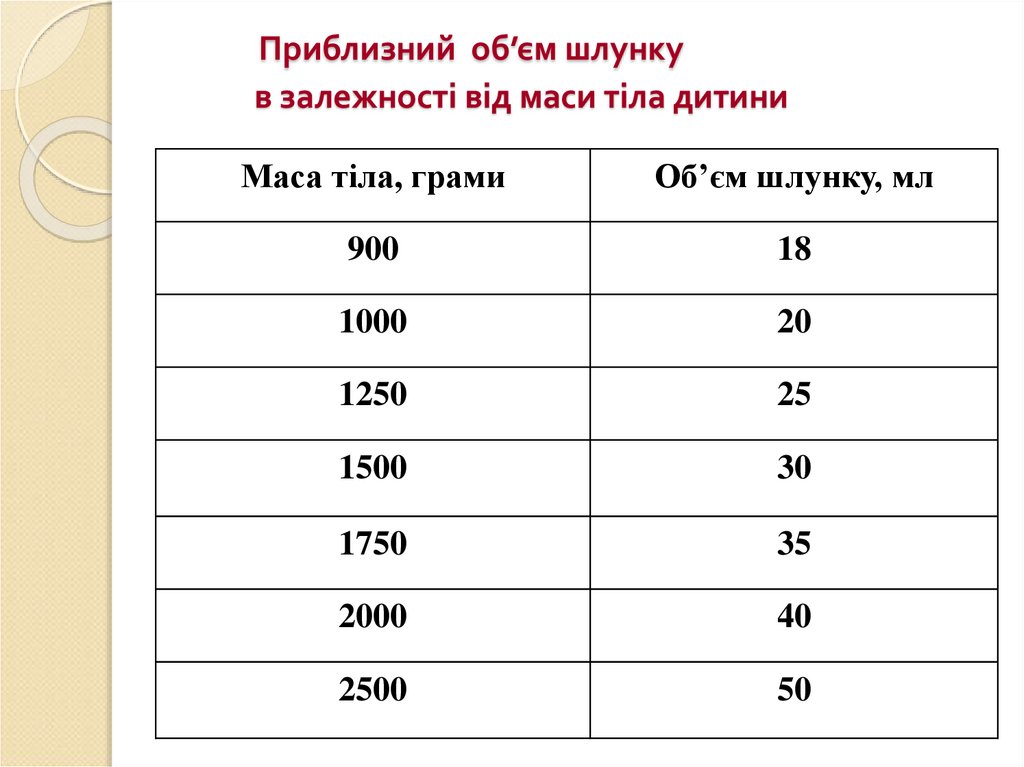
25. Приблизний об’єм шлунку в залежності від маси тіла дитини
Маса тіла, грамиОб’єм шлунку, мл
900
18
1000
20
1250
25
1500
30
1750
35
2000
40
2500
50
26.
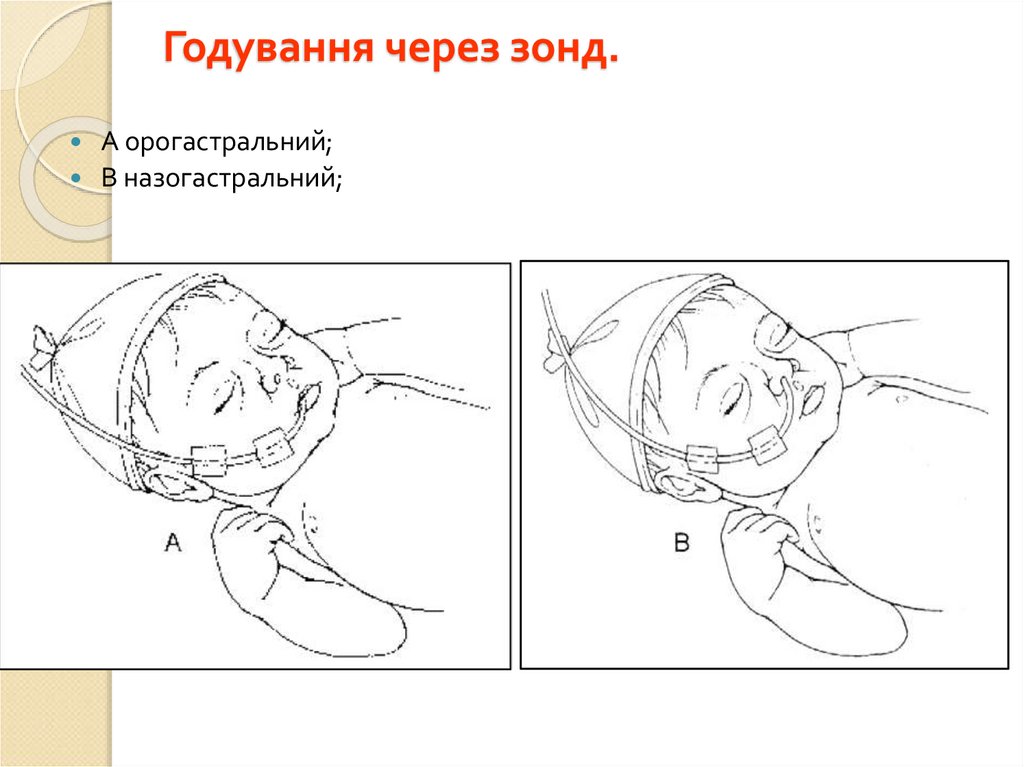
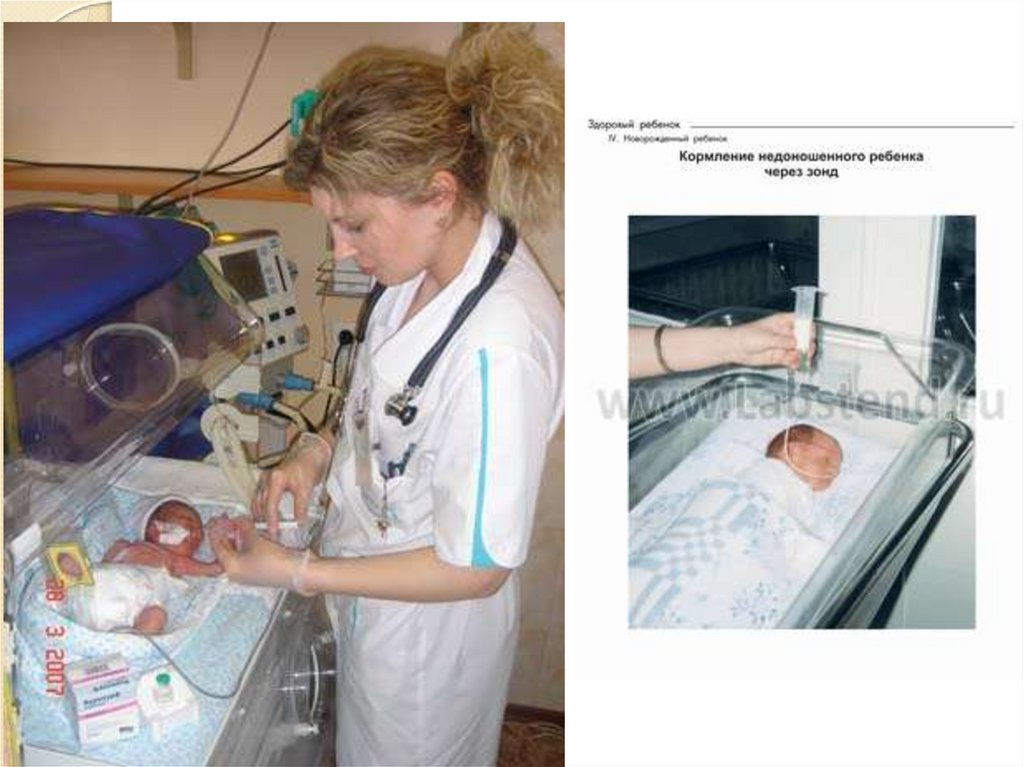
27. Годування через зонд.
А орогастральний;В назогастральний;
28.
29.
30.
Профілактичне призначеннявітаміну Д:
1) з кінця 1 тижня життя дитини слід розпочати
профілактичне введення вітаміну Д в дозі 400-800
МО щоденно;
Профілактичне призначення заліза:
1) новонародженим з масою тіла при народженні <
1800 грамів і терміном гестації
< 32 тижнів з
початку 3 тижня життя рекомендовано призначення
2-4 мг/кг елементного заліза внутрішньо на добу
щоденно;
31. Критерії виписки дитини з малою масою тіла при народженні
1. Маса тіла дитини ≥ 2000,0 грамів.2. Загальний стан дитини задовільний і відповідає наступним
ознакам:
самостійне дихання адекватне з частотою 30-60 за хвилину;
відсутні втяжіння податливих ділянок грудної клітки;
відсутність апное щонайменше протягом 7 діб до дня
виписки;
відсутній ціаноз шкіри і слизових оболонок.
3. Дитина може підтримувати стабільну нормальну
температуру тіла щонайменше 3 доби підряд до дня виписки.
4. Дитина засвоює належний добовий об’єм харчування і
стабільно збільшує масу тіла (щонайменше 20 г/добу протягом
3 діб підряд до дня виписки).
32.
5. Зроблені всі профілактичні щеплення та скринінгові дослідження.6. Пуповинний залишок або ранка сухі та чисті, без ознак запалення.
7. Мати або члени сім’ї навчені і мають достатні навички догляду за
дитиною:
спостерігати за загальним станом і розвитком дитини;
годувати дитину грудьми за вимогою і догодовувати, в разі
необхідності, зцідженим грудним молоком з чашки;
контролювати температуру тіла дитини і підтримувати її в межах
36,8-37,2°С;.
8. Мати або члени сім’ї проінформовані про загрозливі стани
дитини, при яких негайно треба звертатися за медичною
допомогою:
33. Загрозливі стани дитини
дитина погано смокче груди;дитина млява або збудлива;
у дитини виникли судоми;
у дитини порушення дихання: часте > 60 дихань за хвилину або
утруднене;
у дитини гіпотермія (температура тіла дитини < 36,5°С) або
гіпертермія (температура тіла дитини > 37,5°С);
визначається набряк, гіперемія або нагноювання пупкової ранки;
у дитини блювота або діарея.
34. Умовні періоди розвитку недоношеного новонародженого після народження
І -й період: перехідний - триває від народженнядитини до 7 доби життя.
ІІ-й період: стабілізації - триває з 7 доби життя до
моменту виписки дитини з пологового стаціонару.
ІІІ-й період: нормалізації - триває з моменту виписки з
пологового будинку/ лікарні до 1 року життя або
більше.
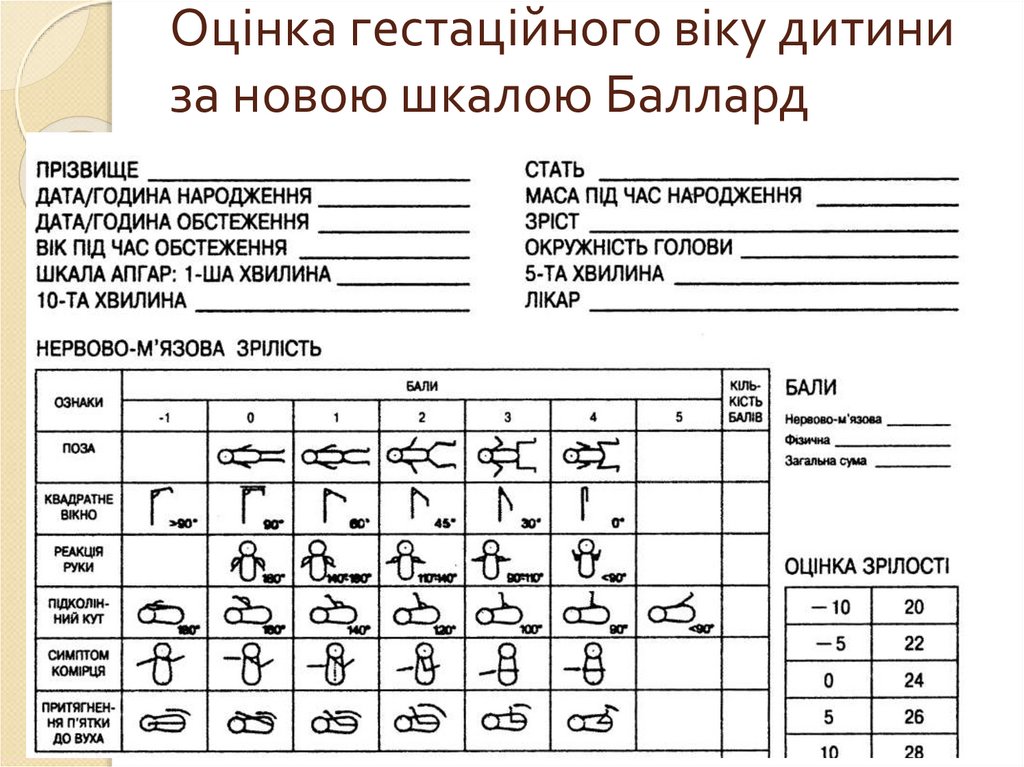
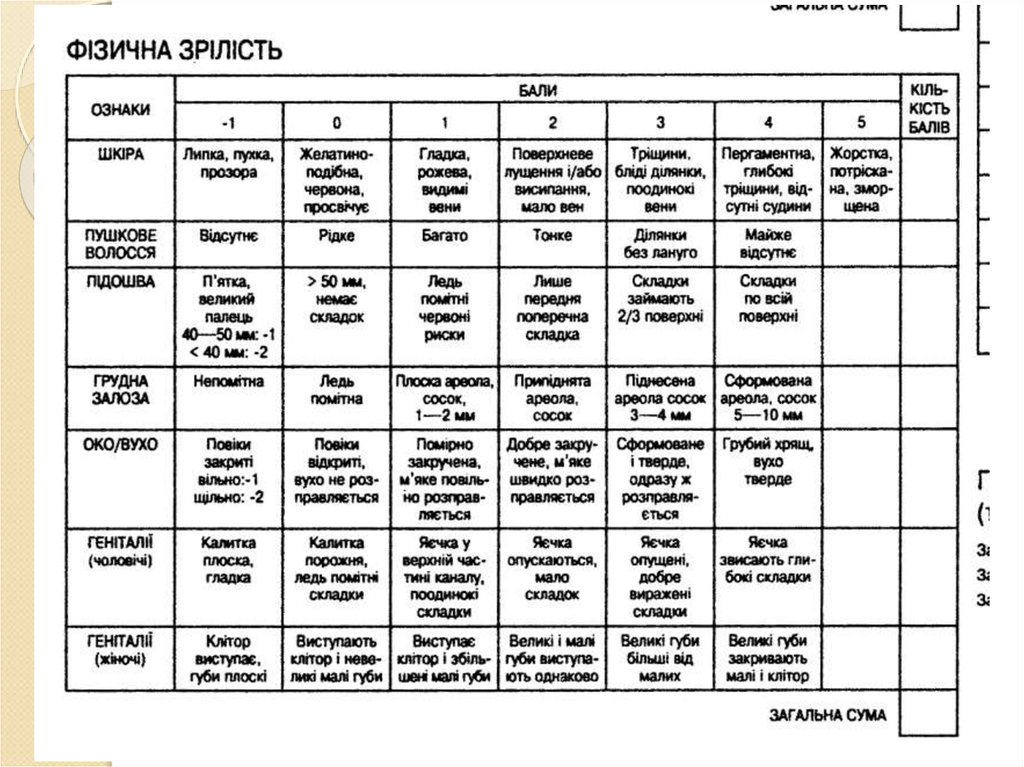
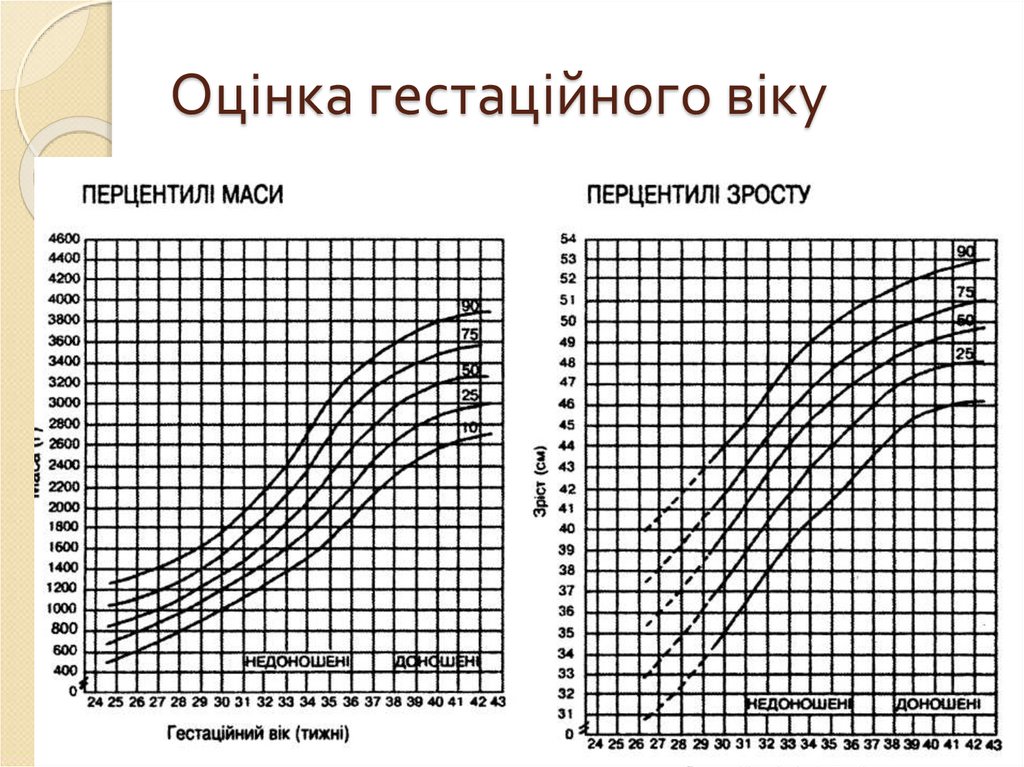
35. Оцінка гестаційного віку дитини за новою шкалою Баллард
Оцінка гестаційного віку дитиниза новою шкалою Баллард
36.
37. Оцінка гестаційного віку
38. . Поза новонародженого:
оцінка 0 балів - верхні і нижні кінцівки розігнуті;оцінка 1 бал - початкове згинання нижніх кінцівок у кульшових і
колінних суглобах, верхні кінцівки – розігнуті;
оцінка 2 бали - сильніше згинання нижніх кінцівок, верхні
кінцівки – розігнуті;
оцінка 3 бали - верхні кінцівки злегка зігнуті, нижні кінцівки зігнуті і розведені;
оцінка 4 бали - повне згинання верхніх і нижніх кінцівок.
39. Реакція рук:
оцінка 0 балів - верхні кінцівки залишаютьсярозігнутими чи мають місце лише їх мимовільні рухи;
оцінка 2 бали - якщо кут в ліктьовому суглобі становить
100-180° ;
оцінка 3 бали - якщо кут в ліктьовому суглобі становить
90-100°;
оцінка 4 бали - якщо кут в ліктьовому суглобі
становить 90°.
40. Симптом комірця (косого руху):
оцінка 0 балів - лікоть досягає передньої пахвовоїлінії;
оцінка 1 бал - лікоть знаходиться між серединною
лінією тіла і протилежною пахвовою лінією;
оцінка 2 бали - лікоть досягає серединної лінії тіла;
оцінка 3 бали - лікоть не доходить до серединної лінії
тіла.
41.
Притягання п ятки до вуха:1)дитина лежить на спині, стопу притягують як
можна ближче до голови без особливих зусиль;
1)визначають відстані між стопою і головою, а
також ступінь розгинання кінцівки в колінному
суглобі;
2)результат оцінюють в балах.
42. Завдання методу ”Мати-кенгуру”
- Забезпечити формування тісного психоемоційного зв’язку між матір’юі дитиною.
◦ Підвищити частоту та тривалість грудного вигодовування.
◦ Знизити ризик нозокоміальних інфекцій.
◦ Сприяти участі родини у виходжуванні дітей з малою масою тіла.
◦ Забезпечити альтернативний підхід до збереження та підтримки
температури тіла дитини.
◦ Оптимізувати використання обладнання та людських ресурсів при
виходжуванні новонароджених з малою масою тіла.
43.
44. Критерії, готовністі матері до використання методу „мати-кенгуру”:
бажання матері і родини використовуватиметод;
фізична та психо-емоційна здатність
використовувати метод;
наявність потрібного одягу для матері і дитини;
дотримання санітарно-гігієнічних вимог;
45. Критерії готовності дитини до використання методу „мати-кенгуру”:
- скорегований вік дитини більше 32 тижнів;- маса тіла дитини більше 1000 грамів;
- відносна соматична стабільність;
- наявність ентерального харчування та встановленої
толерантності до їжі;
- здатність реагувати на зовнішні подразнення та
стимуляцію;
- бажана відсутність постійного внутрішньовенного
введення рідини.
46. Підготовка дитини до проведення методу „мати- кенгуру”
47. Практичні аспекти впровадження методу „мати-кенгуру”
48.
49. Переваги методу „Мати-кенгуру”
-Покращення поведінки дитини: довше періодиспокою,
- менше плачу, довші періоди глибокого сну
- зменшення частоти і важкості епізодів апное
- скорочення термінів перебування дітей
лікарні
у
- матері відчувають більшу компетентність,
впевненість та відповідальність при кенгурудогляді за дитиною.




























 Медицина
Медицина