Похожие презентации:
Сестринский уход при гриппе, ОРВИ, менингококковой инфекции, SARS-COV
1.
Тема: «Сестринский уход пригриппе, ОРВИ, менингококковой
инфекции, SARS-COV»
2.
Грипп – острая вирусная инфекционная болезнь с воздушнокапельным путем передачи возбудителя, характеризующаяся острымначалом, лихорадкой (с температурой 38°C и выше),общей
интоксикацией и поражением дыхательных путей.
Этиология
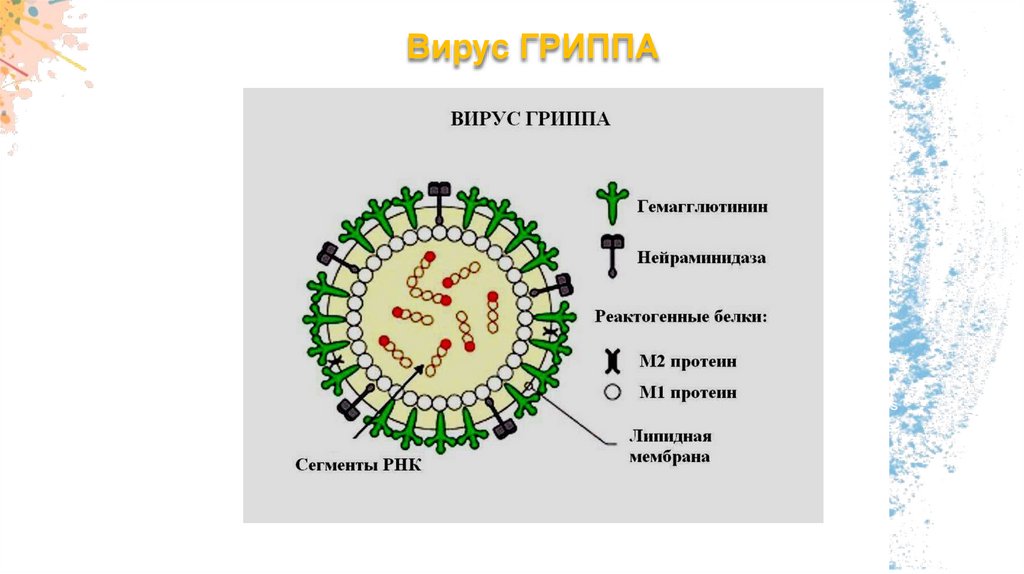
Возбудитель - РНК-геномный вирус рода Influenzavirus семейства
Orthomyxoviridae. Известно три типа вирусов - А, В, С. Тип вируса определяет
набор внутренних антигенов, проявляющих слабую иммуногенность. Вирусы
гриппа типа А поражают человека, некоторые виды животных (лошадей, свиней и
др.) и птиц. Вирусы гриппа типов В и С патогенны только для людей.
Поверхностные А антигены вирусов гриппа - гемагглютинин и нейраминидаза.
Они играют важную роль в формировании иммунного ответа организма при
гриппе и позволяют разделить вирус гриппа типа А на подтипы H1N1, H3N2 и др.
Вирус типа А обладает наиболее выраженными вирулентными свойствами и
склонен к эпидемическому распространению.
3.
Вирус ГРИППАAdd title
Add title
Add your words here,according to your need to
draw the text box size.Please read the instructions
and more work at the end of the manual template.
Add title
Add your words here,according to your need to
draw the text box size.Please rea the instructions
and more work at the end of the manual template.
Add title
Add your words here,according to your need to
draw the text box size.Please read the instructions
and more work at the end of the manual template.
4.
5.
6.
Part 037.
Осложнения гриппа:Специфическая гриппозно-геморрагическая пневмония (острый
геморрагический отёк лёгких, сопровождающийся явлениями дыхательной
недостаточности максимальной степени).
Пневмония (воспаление лёгких). Может подозреваться при лихорадке
более 5 дней, отсутствии положительной динамики, кашле с отделением
слизисто-гнойной и кровянистой мокроты, влажных хрипах и крепитации
при прослушивании, появлении нейтрофильного лейкоцитоза, нарастании
скорости оседания эритроцитов (СОЭ).
Воспаление лёгких
ЛОР-патология (синуситы, отиты).
Part 03
Почечная патология (обострения пиелонефритов, циститов).
Холангит (воспаление жёлчных протоков).
Эскалация ложного крупа у детей (одышка, затруднение вдоха, цианоз
лица).
Серозный менингит, менингоэнцефалит.
8.
Диагностика:Развёрнутый клинический анализ крови: лейкопения (снижение количества лейкоцитов),
нормоцитоз (нормальный размер эритроцитов) или нейтропения (снижение количества
нейтрофилов), лимфоцитоз (увеличение числа лимфоцитов);
Общеклинический анализ мочи (изменения обычно кратковременны и незначимы,
указывают на степень интоксикации).
Серологические реакции. Реакция связывания комплемента (РСК) и реакция торможения
гемагглютинации (РТГА) имеют ретроспективное значение. Иммунохроматографический анализ
(ИХА) и метод флюоресцирующих антител (МФА) имеют целью поиск антигенов вируса за 3 часа,
однако обладают неприемлемой чувствительностью и специфичностью, отсутствием единых
стандартов выполнения и интерпретации. При проведении ИХА часть результатов даёт ложный
положительный критерий при отсутствии эпидемического подъёма и ложноотрицательный — во
время его превышения. Кроме того, данные тесты описываются сниженной чувствительностью к
"свиному" гриппу (не более 60 %). В связи с этим Центр по контролю и профилактике заболеваний в
США (CDC) для качественной диагностики новых серотипов гриппа А установил для поиска РНК
вируса применять метод полимеразной цепной реакции (ПЦР).
9.
Лечение гриппа:Выбор места, где больной будет проходить лечение, зависит от характера течения и
выраженности клинических проявлений заболевания. Лёгкие формы могут остаться
нераспознанными, особенно в межэпидемический период. В таких случаях больные могут быть
оставлены в домашних условиях.
Люди со среднетяжёлыми и тяжёлыми формами гриппа (признаки приведены в разделе с
симптомами), особенно дети первого года жизни, беременные и пожилые люди, имеющие
совокупность заболеваний, должны быть госпитализированы в инфекционный стационар или
стационар общего профиля при наличии инфекционных отделений.
Этиотропная терапия (воздействие на возбудителя) показана всем больным
гриппозной инфекцией, независимо от тяжести заболевания. Эффективность
медикаментов напрямую зависит от времени начала терапии по отношению к началу
развития заболевания. Максимально эффективной будет терапия, начатая в первые
48 часов (на ранних этапах вирусной репликации и его необильного количества).
Противовирусные препараты. Из наиболее значимых современных средств стоит отметить
ингибиторы нейраминидазы, например оселтамивир, занамивир, а также перамивир и
ланинамиви.
Патогенетическая и симптоматическая терапия проводится по общим показаниям и
включает дезинтоксикационные мероприятия, борьбу с гипертермией, обезвоживанием,
восстановление функции респираторной системы, поддержание функционирования сердечнососудистой системы и др.
В случае возникновения осложнений и неотложных состояний проводится комплекс
интенсивных мероприятий по борьбе с патологией соответствующего профиля.
10.
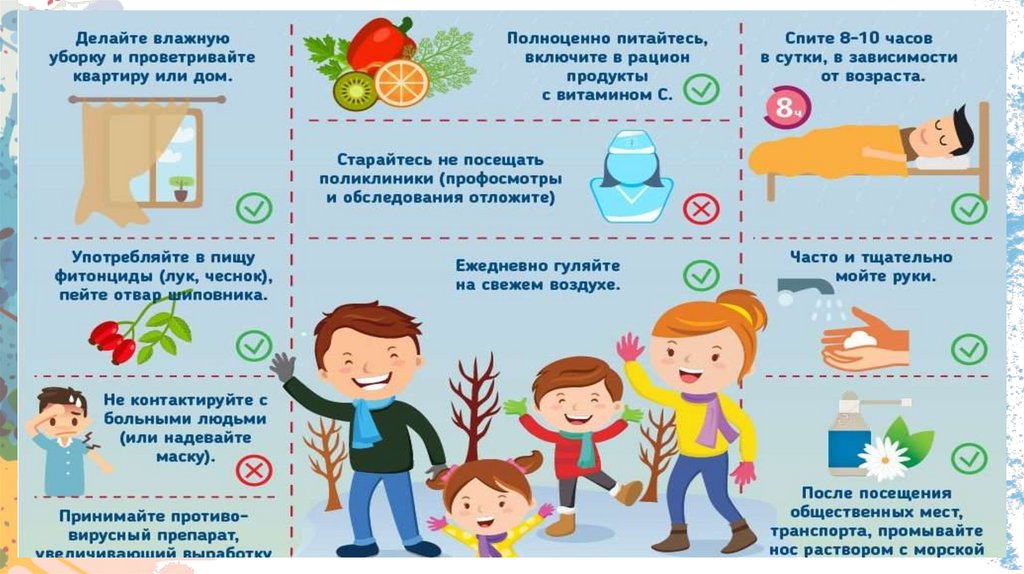
Специфическая профилактика- вакцины против гриппа.Неспецифическая профилактика
не контактировать с потенциально больными людьми (кашляющими, чихающими и т. п.);
не подходить без обоснованной необходимости к потенциально инфицированному ближе 1 метра;
при общении с болеющими применять медицинскую марлевую маску
и менять её не реже 1 раза в 4 часа;
чаще мыть руки и лицо с мылом или антибактериальными средствами после общения с людьми
в период эпидемии;
прикрываться при кашле, чихании, использовать носовые платки;
проводить при возможности ультрафиолетовое облучение помещения;
не посещать массовые мероприятия (концерты, викторины, заведения общественного питания);
ежедневно проветривать помещение;
не трогать грязными руками область лица;
пропагандировать и придерживаться здорового образа жизни (прогулки на свежем воздухе, занятия
физкультурой, полноценный сон, полезная здоровая пища, богатая витаминами, употребление лука,
чеснока), что поможет организму противостоять болезнетворным влияниям.
11.
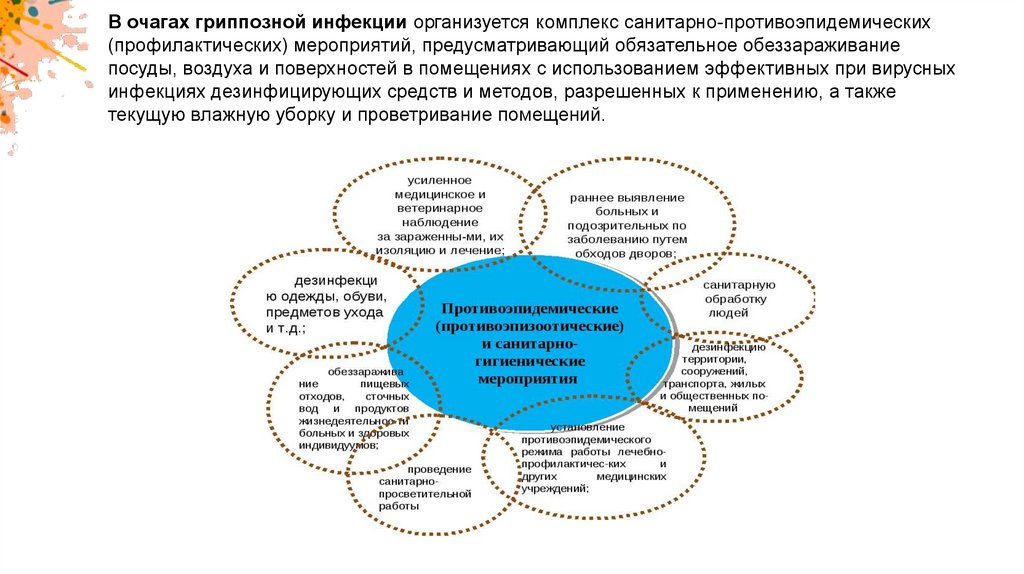
В очагах гриппозной инфекции организуется комплекс санитарно-противоэпидемических(профилактических) мероприятий, предусматривающий обязательное обеззараживание
посуды, воздуха и поверхностей в помещениях с использованием эффективных при вирусных
инфекциях дезинфицирующих средств и методов, разрешенных к применению, а также
текущую влажную уборку и проветривание помещений.
12.
Определение болезни. Причины заболеванияОРВИ
Острая респираторная вирусная инфекция (ОРВИ) – острая, в
большинстве случаев, самоограничивающаяся инфекция
респираторного тракта, проявляющаяся катаральным воспалением
верхних дыхательных путей и протекающая с лихорадкой, насморком,
чиханием, кашлем, болью в горле, нарушением общего состояния
разной выраженности.
13.
14.
15.
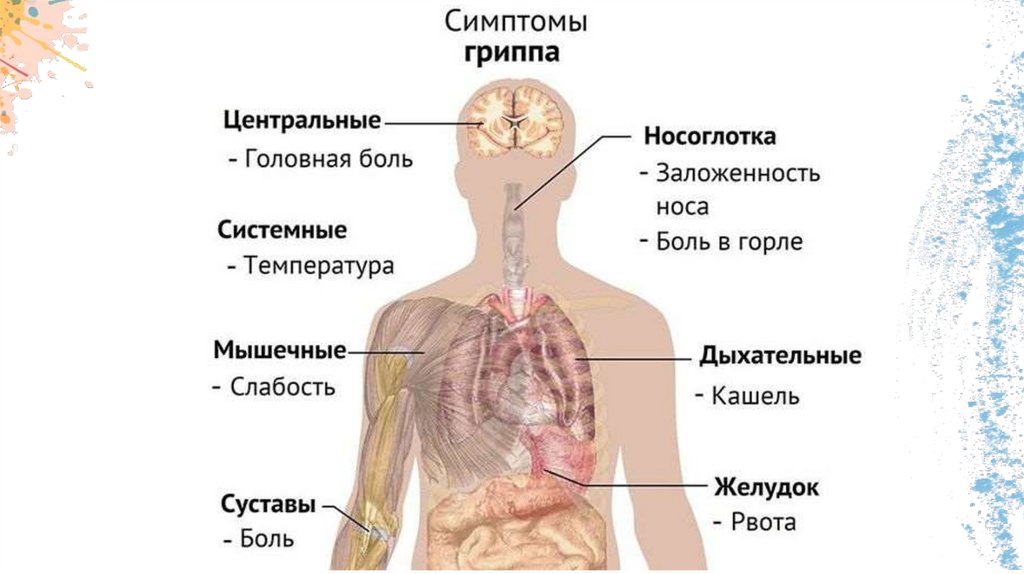
СимптомыСиндром поражения респираторного тракта (СПРТ) — основной синдром для
данных заболеваний, он включает:
Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа,
снижением обоняния, чиханием, выделениями из носаэ
Фарингит — воспаление слизистой оболочки глотки. Основные симптомы: першение и
боли в горле различной интенсивности, сухой кашель — "горловой".
Ларингит — воспаление слизистых оболочек гортани.
Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим
кашлем, саднением и болями за грудиной.
Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с
наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации
(выслушивании).
Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием
кашля различной интенсивности и хрипов разных калибров.является осиплостью
голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
16.
Дополнительными синдромами могут быть:синдром экзантемы (высыпания на кожных покровах);
тонзиллита (воспаления миндалин);
лимфаденопатии (ЛАП) — увеличения лимфатических узлов;
конъюнктивита (воспаления слизистой оболочки глаза);
гепатолиенальный синдром (увеличение печени и селезёнки);
геморрагический синдром (повышенная кровоточивость);
синдром энтерита (воспаления слизистой оболочки тонкого кишечника).
17.
ДиагностикаРазвёрнутый клинический анализ крови. При этом может обнаружиться
лейкопения (снижение количества лейкоцитов) и нормоцитоз (нормальный размер
эритроцитов), лимфо- и моноцитоз (увеличение числа лимфоцитов и моноцитов), при
наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом
влево (увеличение количество нейтрофилов и появление их незрелых форм);
Общеклинический анализ мочи (изменения малоинформативны, указывают на
степень интоксикации).
Биохимические анализы крови. Может выявляться С-реактивный белок (указывает
на наличие инфекции). При некоторых системных возбудителях, например
аденовирусной инфекции, характерно повышение АЛТ.
Серологические реакции. Возможна ретроспективная диагностика методами РСК,
РА, ИФА, однако она редко используется в практической деятельности. В настоящее
время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение
ограничено в основном стационарами и научно-исследовательскими группами.
18.
Стандартный протокол лечения ОРВИ включает в себяследующие препараты:
• антигистаминные
• противовирусные и иммуномодулирующие средства
• жаропонижающие
• сосудосуживающие капли для носа
• противовоспалительные спреи и таблетки для горла
• отхаркивающие препараты
• препараты от кашля
19.
Профилактика распространения•изоляционное разобщение больных и здоровых;
•в эпидемический сезон (осенне-зимнее время) ограничение посещения мест
скоплений людей, использования общественного транспорта;
•мытьё рук и лица с мылом после общения с больными;
•ношение масок людьми с признаками ОРЗ;
•прогулки на свежем воздухе;
•здоровое питание, поливитамины;
•закаливание;
•частое проветривание помещения;
•вакцинопрофилактика (гемофильная палочка, пневмококк)
20.
21. МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
22.
23.
24.
Клиническая классификация менингококковой инфекцииI. Локализованные формы:
носительство менингококка;
менингококковый назофарингит.
II. Генерализованные формы:
менингококцемия;
гнойный менингит;
гнойный менингоэнцефалит;
сочетанная форма (менингит с менингококцемией и др.).
III. Редкие формы:
артрит;
миокардит;
пневмония;
иридоциклит и др.
По тяжести:
Лёгкая форма.
Среднетяжёлая форма.
Тяжёлая форма.
Гипертоксическая (молниеносная) форма.
Инкубационный период (вне зависимости от формы заболевания)
составляет от 2 до 10 дней.
25.
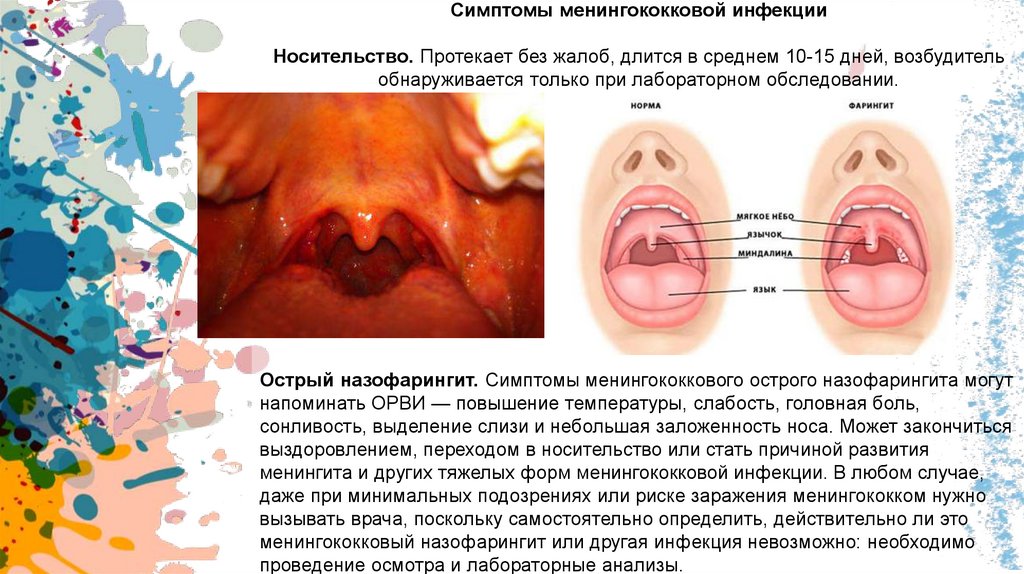
Симптомы менингококковой инфекцииНосительство. Протекает без жалоб, длится в среднем 10-15 дней, возбудитель
обнаруживается только при лабораторном обследовании.
Острый назофарингит. Симптомы менингококкового острого назофарингита могут
напоминать ОРВИ — повышение температуры, слабость, головная боль,
сонливость, выделение слизи и небольшая заложенность носа. Может закончиться
выздоровлением, переходом в носительство или стать причиной развития
менингита и других тяжелых форм менингококковой инфекции. В любом случае,
даже при минимальных подозрениях или риске заражения менингококком нужно
вызывать врача, поскольку самостоятельно определить, действительно ли это
менингококковый назофарингит или другая инфекция невозможно: необходимо
проведение осмотра и лабораторные анализы.
26.
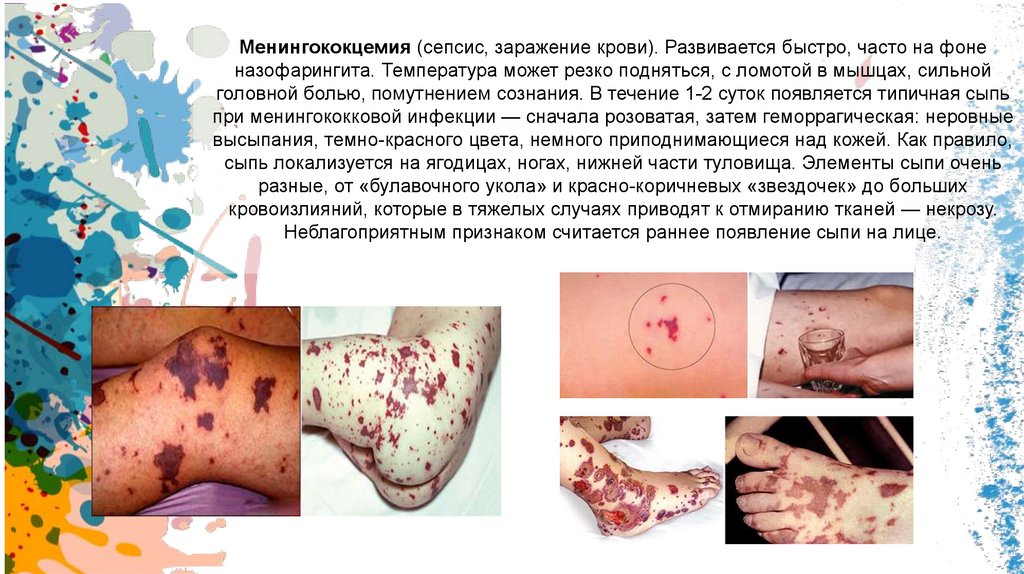
Менингококцемия (сепсис, заражение крови). Развивается быстро, часто на фоненазофарингита. Температура может резко подняться, с ломотой в мышцах, сильной
головной болью, помутнением сознания. В течение 1-2 суток появляется типичная сыпь
при менингококковой инфекции — сначала розоватая, затем геморрагическая: неровные
высыпания, темно-красного цвета, немного приподнимающиеся над кожей. Как правило,
сыпь локализуется на ягодицах, ногах, нижней части туловища. Элементы сыпи очень
разные, от «булавочного укола» и красно-коричневых «звездочек» до больших
кровоизлияний, которые в тяжелых случаях приводят к отмиранию тканей — некрозу.
Неблагоприятным признаком считается раннее появление сыпи на лице.
27.
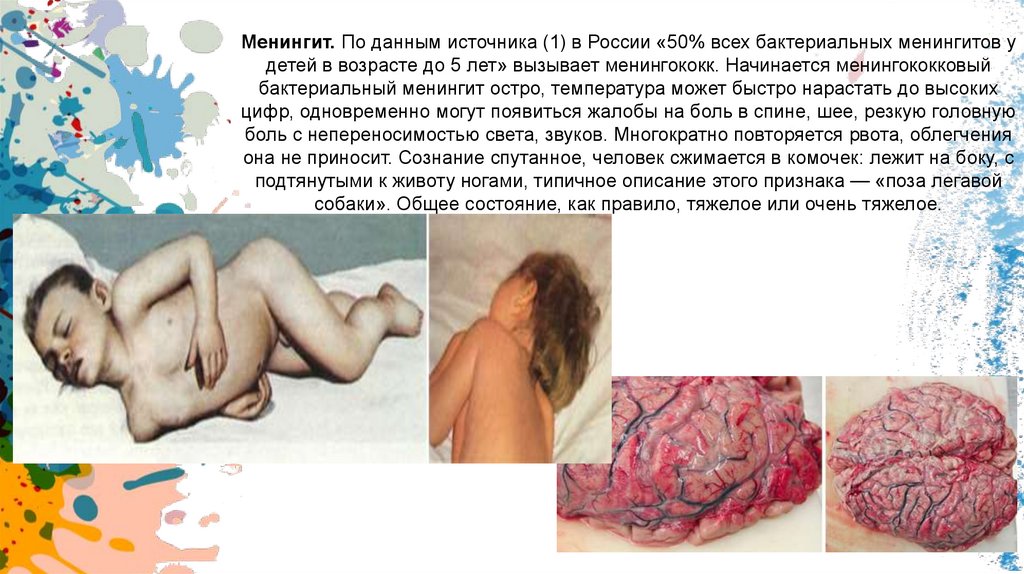
Менингит. По данным источника (1) в России «50% всех бактериальных менингитов удетей в возрасте до 5 лет» вызывает менингококк. Начинается менингококковый
бактериальный менингит остро, температура может быстро нарастать до высоких
цифр, одновременно могут появиться жалобы на боль в спине, шее, резкую головную
боль с непереносимостью света, звуков. Многократно повторяется рвота, облегчения
она не приносит. Сознание спутанное, человек сжимается в комочек: лежит на боку, с
подтянутыми к животу ногами, типичное описание этого признака — «поза легавой
собаки». Общее состояние, как правило, тяжелое или очень тяжелое.
28.
Постановка диагнозаЧтобы поставить правильный диагноз, необходимо
изучить клиническую картину заболевания. Принимают
во внимание также эпидемиологические данные,
анамнез, результаты лабораторных исследований крови и
цереброспинальной жидкости, взятой путем люмбальной
пункции. При подозрении на менингококконосительство
или менингококковый назофарингит проводят
бактериологическое исследование слизи, которую
собирают с задней стенки глотки. Используют также
иммунологические методы.
Дифференциальный диагноз следует проводить с
другими заболеваниями. Назофарингит дифференцируют
с острыми вирусными инфекциями, ангиной, фарингитом.
Смешанную форму менингококковой инфекции и
менингококкемию сравнивают с другими инфекционными
болезнями. Менингококковый менингит дифференцируют
с гнойными менингитами другой этиологии.
29.
Лечение менингококковой инфекцииПри менингококковой инфекции необходима ранняя госпитализация в
специализированные отделения инфекционной больницы. При развитии
осложнений больных определяют в отделение реанимации. В случаях
выраженной интоксикации, лихорадки назначают антибиотики. В тяжелых случаях
проводят противошоковые мероприятия, дегидратационную и
дезинтоксикационную, противосудорожную терапию. Назначают анальгетики,
применяют кортикостероиды, оксигенотерапию, искусственную вентиляцию
легких и другие средства. По показаниям используют витамины, ноотропные
препараты и сердечные гликозиды. Выписка из стационара может быть
произведена после исчезновения клинических симптомов, при наступлении
выздоровления и отсутствии в бактериологических исследованиях слизи из зева и
носа менингококков.
В большинстве случаев при своевременном лечении менингококковой инфекции
прогноз благоприятен. По статистике летальные исходы возможны при таких
осложнениях, как отек и набухание головного мозга, инфекционно-токсический
шок. Остаточные явления встречаются у пациентов, лечение которых было
начато только в поздние сроки заболевания. Могут быть функциональные
нарушения нервно-психической деятельности. Пациентам, перенесшим
менингококковую инфекцию показано амбулаторное наблюдение и долечивание у
невролога.
30.
Профилактика менингококковой инфекцииВажно вовремя поставить диагноз больным с разными видами
менингококковой инфекции и госпитализировать их.
Противоэпидемическими мерами является выявление носителей
инфекции и проведение им санации носоглотки. Большое значение
для профилактики имеет повышение иммунитета людей. За теми, кто
был в контакте с больным, устанавливается медицинское
наблюдение и проводится бактериологическое обследование. По
показаниям осуществляется вакцинация комплексной
полисахаридной вакциной против менингококков серологических
групп А и С, иммунитет от которой сохраняется в течение 3-5 лет.
Повторную иммунизацию при угрозе эпидемии можно проводить
через три года.
31.
Меры в отношении источника возбудителя.Госпитализация больного, изоляция носителей. Выписка из стационара
– при 2 отрицательных бактериологических исследований слизи
носоглотки, проведённых через 3 дня после окончания лечения. Меры в
отношении факторов передачи возбудителя. Дезинфекция: в очаге
ежедневная влажная уборка, проветривание, облучение УФО и
бактерицидными лампами. Заключительная дезинфекция не
проводится.
32.
Коронавирусная инфекция — это группа острыхинфекционных заболеваний, вызываемых различными серотипами
коронавирусов. Характеризуется синдромом общей инфекционной
интоксикации и синдромом поражения респираторного тракта, в
основном верхних и средних его отделов — носа, глотки, гортани, трахеи
и бронхов. При некоторых вариантах вируса, таких как MERS-CoV,
SARS-CoV, SARS-CoV-2, в 20 % случаев развивается тяжёлый острый
респираторный синдром с высокой летальностью
33.
ЭтиологияШтаммы, патогенные для человека, относятся к роду Betacoronavirus. Их можно
разделить на две группы:
Штаммы, круглогодично приводящие к заболеваниям по типу нетяжёлого ОРВИ:
HCoV-229E, HCoV-OC43, HCoV-NL63, HCoV-HKU1. Они различаются на
генетическом уровне по размеру генома и свойствам антигенов. Такие
разновидности коронавируса вызывают недомогание, насморк, першение в горле,
небольшое повышение температуры и редкий кашель.
Штаммы, приводящие к тяжёлым поражениям нижних дыхательных путей:
MERS-CoV (природный источник вируса — одногорбые верблюды);
SARS-CoV (природный источник вируса — летучие мыши; промежуточный носитель
вируса — верблюды, циветы гималайские);
SARS-CoV-2 — новый вид коронавируса, вызвавший пандемию в 2019-2020 гг.
(природный источник неизвестен).
34.
ЭпидемиологияВсего известно около 40 видов коронавирусов (как патогенных, так и непатогенных
для человека). Большинство патогенных форм коронавируса постоянно курсируют
среди людей по всему миру и вызывают нетяжёлые ОРВИ — фарингит, трахеит,
бронхит и др. Они возникают в зимне-весенний период из-за ослабления защитных
сил организма и обострения хронической ЛОР-патологии.
Впервые коронавирусы были обнаружены в 1965 году учёными Д. Тиреллом и М.
Бино у пациента с ОРВИ. До 2002 года считалось, что коронавирусы могут вызвать
у людей только нетяжёлые респираторные инфекции. Однако с этого времени в
мире накопился опыт изучения тяжёлых острых респираторных синдромов,
причиной которых стали коронавирусы. Ими были спровоцированы такие
заболевания, как:
атипичная пневмония (вызвана штаммом SARS-CoV);
ближневосточный респираторный синдром — ОРЗ, плавно переходящее в тяжёлую
вирусную пневмонию с дыхательной и иногда почечной недостаточностью (вызван
штаммом MERS-CoV);
потенциально тяжёлое ОРЗ COVID-19 (вызвано штаммом SARS-CoV-2).
35.
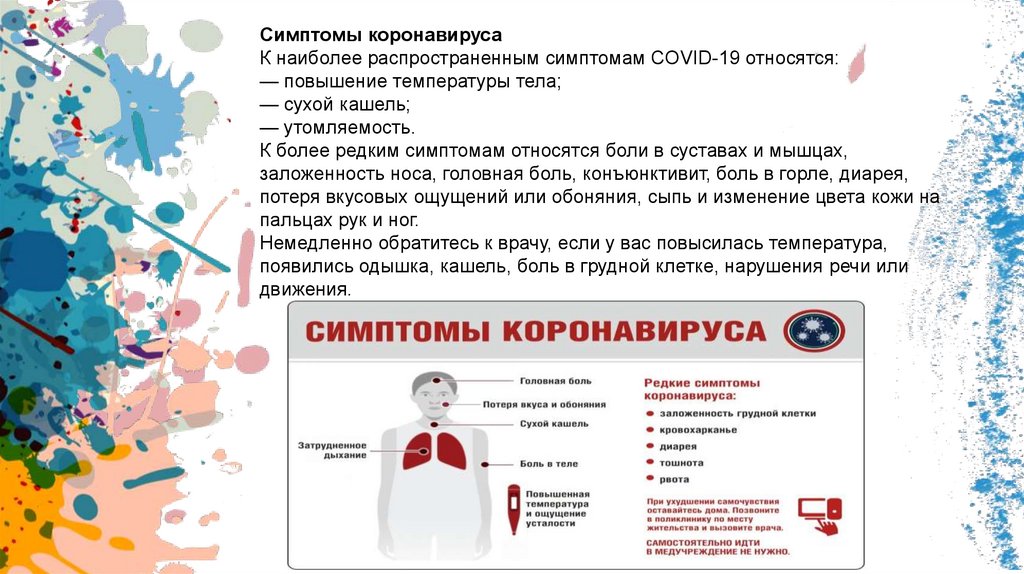
Симптомы коронавирусаК наиболее распространенным симптомам COVID-19 относятся:
— повышение температуры тела;
— сухой кашель;
— утомляемость.
К более редким симптомам относятся боли в суставах и мышцах,
заложенность носа, головная боль, конъюнктивит, боль в горле, диарея,
потеря вкусовых ощущений или обоняния, сыпь и изменение цвета кожи на
пальцах рук и ног.
Немедленно обратитесь к врачу, если у вас повысилась температура,
появились одышка, кашель, боль в грудной клетке, нарушения речи или
движения.
36.
Диагностика коронавирусной инфекцииКлинический анализ крови выявляет реакции иммунитета. При коронавирусной
инфекции наблюдаются признаки стандартного вирусного заболевания: снижение
уровня лейкоцитов (вплоть до абсолютной лейкопении) или нормальный размер
эритроцитов, снижение уровня нейтрофилов, эозинофилов и тромбоцитов,
увеличение числа лимфоцитов и моноцитов.
Общий анализ мочи, как правило, без изменений. При развитии тяжёлых форм
заболевания наблюдается протеинурия и цилиндрурия (появление в моче белка и
цилиндров).
Биохимический анализ крови оценивает функциональную активность органов.
Возможно повышение АЛТ, АСТ, С-реактивного белка, креатинина,
провоспалительных цитокинов, молочной кислоты и прокальцитонина — маркера
сепсиса (прогностически указывает на неблагоприятное течение заболевания).
РИФ — реакция иммунофлюоресценции на выявление антигена. Материалом для
исследования служат мазки-отпечатки слизистой носа или отделяемого носоглотки,
которые берутся с помощью специального стерильного тампона.
ИФА — иммуноферментный анализ на выявление специфических антител (IgM и
IgG). Для исследования кровь из вены берётся дважды с интервалом в 10-14 дней.
37.
ПЦР диагностика позволяет определить тип вируса с помощью выявленияРНК. В случае с SARS-CoV-2 материал для диагностики (мазок) берётся из
полости носа и ротоглотки, реже используется кровь, моча и фекалии.
Результаты теста будут известны через 3-4 часа.
Культивирование вируса на культуре клеток мышей — выделение вируса в
специализированных лабораториях.
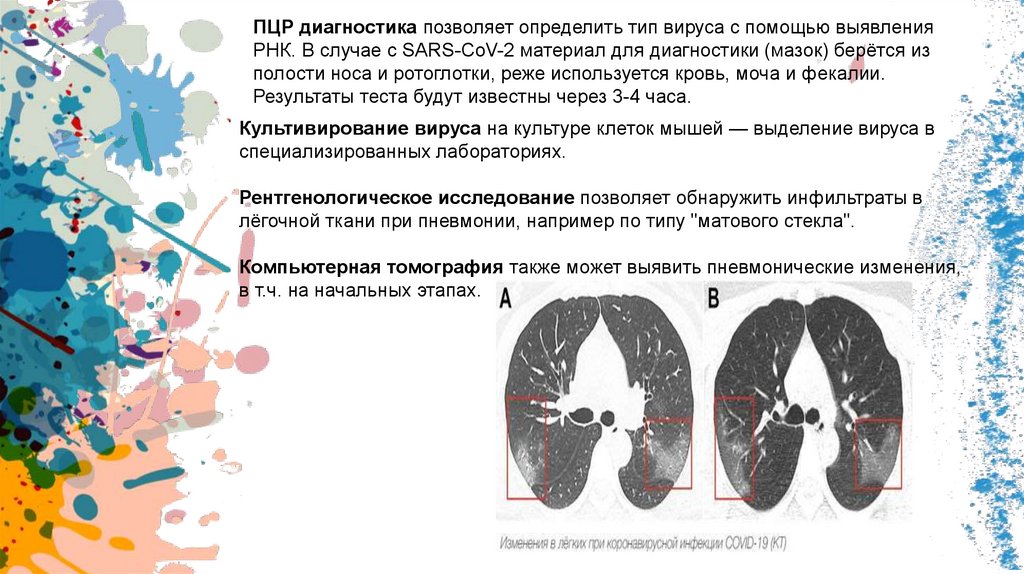
Рентгенологическое исследование позволяет обнаружить инфильтраты в
лёгочной ткани при пневмонии, например по типу "матового стекла".
Компьютерная томография также может выявить пневмонические изменения,
в т.ч. на начальных этапах.
38.
Лечение коронавирусной инфекцииНикакого специфического лечения коронавирусной инфекции на сегодняшний
день не существует. Попытки использования противовирусных средств в
большинстве случаев несут больше вреда нежели пользы. Эти препараты
обладают побочными эффектами: обостряют хронические болезни, приводят
к патологии крови и т. д. Такое "лечение" может погубить человека и без
коронавируса.
На данный момент одобрен лишь один препарат прямого противовирусного
действия – "Ремдесивир". Его применяют в определённых ситуациях у
госпитализированных пациентов, которые нуждаются в дополнительном
кислороде (но без искусственной вентиляции лёгких).
Лопинавир, ритонавир и другие ингибиторы ВИЧ, которые используются для
антиретровирусной терапии при ВИЧ-инфекции, показали некоторое
действие в борьбе с коронавирусом в пробирке, но при испытании на людях
оказались неэффективны и опасны (обладают серьёзными побочными
эффектами в тех дозах, которые необходимы для минимального влияния на
вирусные частицы). В стандартных случаях эти препараты не используются
— их применение возможно только в условиях испытаний и строго под
контролем врача. Также проходят тестирования использования
моноклональных антител.
39.
Специфическая профилактикаВакцина (прививка) от коронавируса
В настоящее время применяются несколько различных типов
потенциальных вакцин против COVID-19, в том числе:
1. Инактивированные или ослабленные вирусные
вакцины с использованием вируса, который был инактивирован или
ослаблен и не вызывает болезни, но при этом генерирует иммунный
ответ (вакцина от компании Sinopharm).
2. Вакцины на основе белка с использованием безвредных фрагментов
белка или содержащей белок скорлупы, имитирующих вирус COVID-19,
для безопасного иммунного ответа. "ЭпиВакКорона" — пример такой
вакцины.
3. Вирусные векторные вакцины с использованием генетически
модифицированного вируса, который не может вызывать болезни, но
производит белки коронавируса, способные безопасно генерировать
иммунный ответ. К таким вакцинам относится "Спутник V" (Гам-КовидВак).
4. РНК-вакцины и ДНК-вакцины — передовой подход, использующий
генетически модифицированные РНК или ДНК для создания белка,
который безопасно вызывает иммунный ответ (вакцины от компаний
Pfizer и Moderna, пока не зарегистрированы в России).
40.
Неспецифическая профилактика во время пандемии предполагает следующие меры:• регулярно мойте руки с мылом (не меньше 20 секунд) и обрабатывайте их спиртосодержащим
средством. Это позволит механически удалить вирус;
• ежедневно дезинфицируйте антисептиками дверные ручки, выключатели, телефоны, клавиатуры,
туалеты, смесители и раковины. Если вы сначала дотронетесь до заражённых предметов, а потом
прикоснётесь к глазам, носу или рту, то можете заболеть;
• соблюдайте режим изоляции от окружающих до 14 дней в обязательном порядке после посещения
стран с высокой вероятностью заражения (даже при отсутствии симптомов болезни). Так вы
убережёте близких и других людей от заражения и распространения инфекции;
• держитесь на расстоянии минимум 1 метра от людей, особенно если у них кашель, насморк и
повышенная температура. Соблюдайте дистанцию в общественных местах (вирус не передаётся на
больших расстояниях).
• старайтесь не прикасаться руками к глазам, носу и рту, иначе вирус может попасть с грязных рук на
слизистые и вызвать заражение;
• при кашле и чихании не забывайте прикрывать рот и нос салфеткой или сгибом локтя. После этого
обязательно выбрасывайте салфетку в контейнер для мусора с крышкой, обрабатывайте руки
спиртосодержащим антисептиком или мойте их водой с мылом. Это снизит вероятность заражения
других людей;
• тщательно мойте овощи и фрукты без упаковки под проточной водой;
• как можно быстрее обращайтесь за медицинской помощью при повышении температуры,
появлении кашля и затруднении дыхания, посинении губ или носа. Это поможет вовремя распознать
болезнь и принять срочные меры при возникновении осложнений;
• носите маску, независимо от того больны вы или здоровы. Маска предназначена для того, чтобы
снизить риск заражения окружающих от больного и не заразиться здоровым людям в тех ситуациях,
когда невозможно избежать близкого контакта (в метро, в магазине, в аптеке и др.). Важно помнить,
что коронавирусная инфекция может протекать без симптомов, и определить, болен человек или
здоров без лабораторной диагностики невозможно;
• чаще проветривайте помещение.
41.
ДОМАШНЕЕ ЗАДАНИЕ:1. Составить план ухода за ребенком с гриппом.
2. Составить план ухода за ребенком с ОРВИ.
3. Составить план ухода за ребенком с Ковид.
4. Составить план ухода за ребенком с
менингококковой инфекцией.
Спасибо за внимание!




























 Медицина
Медицина








