Похожие презентации:
Проблемы антибактериальной терапии
1.
2.
Проблемы антибактериальной терапииАктивность антибактериальных препаратов –
является ценным, но ограниченным ресурсом.
Непрерывный рост и глобальное
распространение антибактериальной
резистентности (АБР) привели к кризису
системы здравоохранения, значимому росту
летальности от инфекций и затрат на лечение.
3.
Проблемы антибактериальной терапииЧетыре устойчивых к антибиотикам возбудителя имеют
наибольшее значение и обуславливают 67,9% DALYs:
устойчивая к цефалоспоринам III поколения Escherichia
coli,
метициллинорезистентные штаммы Staphylococcus
aureus (MRSA),
устойчивые к карбапенемам изоляты Pseudomonas
aeruginosa,
резистентная к цефалоспоринам
III поколения Klebsiella pneumoniae.
4.
Проблемы антибактериальной терапииОдна из основных причин роста устойчивости
к АБП в ЛПУ является их нерациональное
применение:
*Более чем в 40% случаев спектр активности
назначаемых препаратов является избыточно
широким,
*в 33% случаев терапия проводится без
показаний.
5. Бета-лактамы, пенициллины
• Пенициллины природные –Эффективны противстрептококков/пневмококков, неэфф. –против
стафилококков
• Пенициллины, резистентные к пенициллиназе
(оксациллин) –эффектив. против стафилококков
• Антисинегн.пенициллины:Карбоксипеницилли
ны(карбенициллин),уреидопенициллины(азлоц
иллин) –эффективны против синегн. палочки,
некоторой грам(-) флоры: кишечная палочка,
протей: менее эффективны против
грам(+)кокков, неэффективны при
стафилококке
6.
Оксациллин(полусинт.пенициллин)Устойчив к действию пенициллиназы – эффективен
в отношении стафилококков, резистентных к
действию пенициллина, аминопенициллинов,
антисинегнойных пенициллинов.
Амоксициллин(пенициллины с расш.спектром
действия)
*Значительно улучшенная фармакокинетика при
приеме
внутрь
–
ведущий
пероральный
антибиотик.
*Отличия от ампициллина по спектру активности:
*Лучше действует на пневмококк и
H. pylori.
7.
СПЕКТРДЕЙСТВИЯ
ЦЕФАЛОСПОРИНЫ
I
II
ГРАМ
III
IV V
+
ГРАМ
—
8. Цефалоспорины III- IV поколения
ЦФ III поколения - более активны против грам (-) бактерий(сем. кишечной палочки).
Группа Б (цефтазидим, цефоперазон) активны против
(синегнойной палочки). Против стафилококков активность
ниже, чем у ЦФ I.
ЦФ III не действуют на MRSA и энтерококки, имеют низкую
антианаэробную активность, разрушаются -лактамазами
расширенного спектра.
ЦФ IV(цефепим) - более активен против грам (+) кокков,
грам (-) бактерий из сем. кишечной палочки, синегнойной
палочки, более устойчив к действию -лактамаз.
ЦФV (цефтобипрол)-более активен против стрептококков,
стафилококков, резистентных к более ранние
цефалоспоринам.
9. Классификация антимикробных препаратов
КарбапенемыМонобактамы
биапенем, дорипенем,
имипенем, меропенем,
фаропенем, эртапенем
азтреонам
Ингибиторозащищенные препараты
амоксициллин/клавуланат,
тикарциллин/клавуланат,
ампициллин/сульбактам,
пиперациллин/тазобактам,
цефоперазон/сульбактам
цефтолозан/тазобактам
10. Карбапенемы
Карбапенемы - структурное сходство с другими лактамными антибиотиками, но высокаяустойчивость к действию -лактамаз расширенного
спектра, более широкий спектр активности, включая
Pseud. aeruginosa и неспорообразующие
анаэробы.
Действуют на многие штаммы грам(-) бактерий,
устойчивых к ЦФ III-IV поколений.
Карбапенемы не действуют на MRSA и некоторые
грам(-) бактерии.
11. Монобактамы
АЗТРЕОНАМ (Азактам)Имеет узкий спектр активности, действует
бактерицидно на грам(-) флору, включая
P. aeruginosa, но разрушается
-лактамазами расширенного спектра.
Азтреонам не действует на грам(+) флору
(стафилококки, пневмококки) и анаэробы.
12. Ингибиторозащищенные препараты
Соединения, инактивирующие лактамазы:клавулановая кислота (клавуланат);
сульбактам;
тазобактам.
Комбинированные препараты –
восстанавливается активность
антибиотика, а также расширяется спектр
за счет ряда грам(-) бактерий.
13. Классификация антимикробных препаратов
Аминогликозидыамикацин, гентамицин
(на грам отр.флору),
Тетрациклины
доксициклин, тетрациклин
Макролиды
азитромицин, джозамицин,
кларитромицин, эритромицин
Линкозамины
клиндамицин, линкомицин
Гликопептиды
ванкомицин, тейкопланин
Циклические липопептиды даптомицин
14. МАКРОЛИДЫ
Общие свойства:активны в отношении грам (+) кокков (стрептококки,
стафилококки) и внутриклеточных возбудителей
(микоплазмы, хламидии, легионеллы);
высокие концентрации в тканях;
низкая токсичность;
отсутствие перекрестной аллергии с -лактамами.
Формирование биопленки (H.influenzae) -играет
важную роль в патогенезе хронического среднего
отита, риносинусита, тонзиллита, аденоидита,в
прогрессировании и развитии инфекционных
обострений ХОБЛ, т.к. снижает эффективность
антибактериальной терапии.
15. ЛИНКОСАМИДЫ
Линкомицин и клиндамицинОбщие свойства:
бактериостатическое действие;
узкий спектр активности: грам(+) кокки и
неспорообразующие анаэробы;
перекрестная устойчивость к обоим
препаратам;
высокие концентрации в костях и суставах;
отсутствие перекрестной аллергии с лактамами.
16. ГЛИКОПЕПТИДЫ
ВанкомицинГлавное клиническое значение – активность
против MRSA и энтерококков.
Бактериостатическое действие.
Узкий спектр активности:
грам(+) кокки – стафилококки, в том числе
MRSA;
- стрептококки, включая пневмококки,
резистентные к пенициллину и другим
антибиотикам;
энтерококки;
анаэробы – клостридии.
17. Классификация антимикробных препаратов
Оксазолидинонылинезолид
Рифампицины
рифампицин
Полимиксины
полимиксин В, полимиксин Е
Сульфаниламиды
сульфадимидин,
сульфадиметоксин,
сульфален
18. Классификация фторхинолонов
Ранние фторхинолоны«грамотрицательные»
I поколение
Новые фторхинолоны
«респираторные»
II поколение
ципрофлоксацин
офлоксацин
пефлоксацин
ломефлоксацин
норфлоксацин
левофлоксацин
спарфлоксацин
III - IV поколение «респираторные +
антианаэробные»
моксифлоксацин
гемифлоксацин,
гатифлоксацин,
ситафлоксацин,
тровафлоксацин
19. Фторхинолоны
Особенности фторхинолонов I поколения:малочувствительны большинство стрептококков (в том
числе пневмококки), энтерококки, хламидии, микоплазмы;
Особенности фторхинолонов II поколения:
обладают более высокой активностью в отношении
пневмококков (включая пенициллинрезистентные) и
атипичных возбудителей (хламидии, микоплазмы).
Особенности фторхинолонов III поколения:
обладают более высокой активностью в отношении
пневмококков и атипичных возбудителей (хламидии,
микоплазмы);
обладают высокой активностью против
неспорообразующих анаэробов.
20. Классификация антимикробных препаратов
НитрофураныНитромидазолы
нитрофурантоин, фурагин,
фуразолидон
метронидазол, орнидазол,
секнидазол, тинидазол
Производные хиноксалина
Сульфаниламиды с
триметопримом
диоксидин,
хиноксидин
ко-тримоксазол
Основная
проблема
–
высокая
частота нежелательных реакций
21. Производные нитрофурана
Производные нитрофурана:фуразидинШирокий спектр активности:
грам(+) кокки – стрептококк, стафилококк;
грам(-палочки)
эшерихия
колли,сальмонелла,шигелла,
протей,
клебсиелла,энтеробактер; простейшие.
Производные нитроимидазола
Метронидазол, тинидазол:
высокая активность против простейших,
анаэробов, H. pylori.
22. Сульфаниламид с триметопримом
Сульфаметоксазол/триметоприм(Ко-тримоксазол).
Бактерицидный эффект и широкий
спектр активности.
Основные проблемы – развитие
тяжелых аллергических реакций;
широкое распространение
устойчивой микрофлоры.
23. Основные принципы антибактериальной терапии
*.Точная постановка диагноза:• локализация и степень тяжести инфекции;
• вид инфекции (бактериальная, грибковая,
вирусная);
• предполагаемый (или установленный) возбудитель;
• прогнозируемая (или известная) чувствительность
к антимикробным препаратам;
• локальные данные о вторичной (приобретенной)
резистентности возбудителя (при эмпирической
терапии).
24.
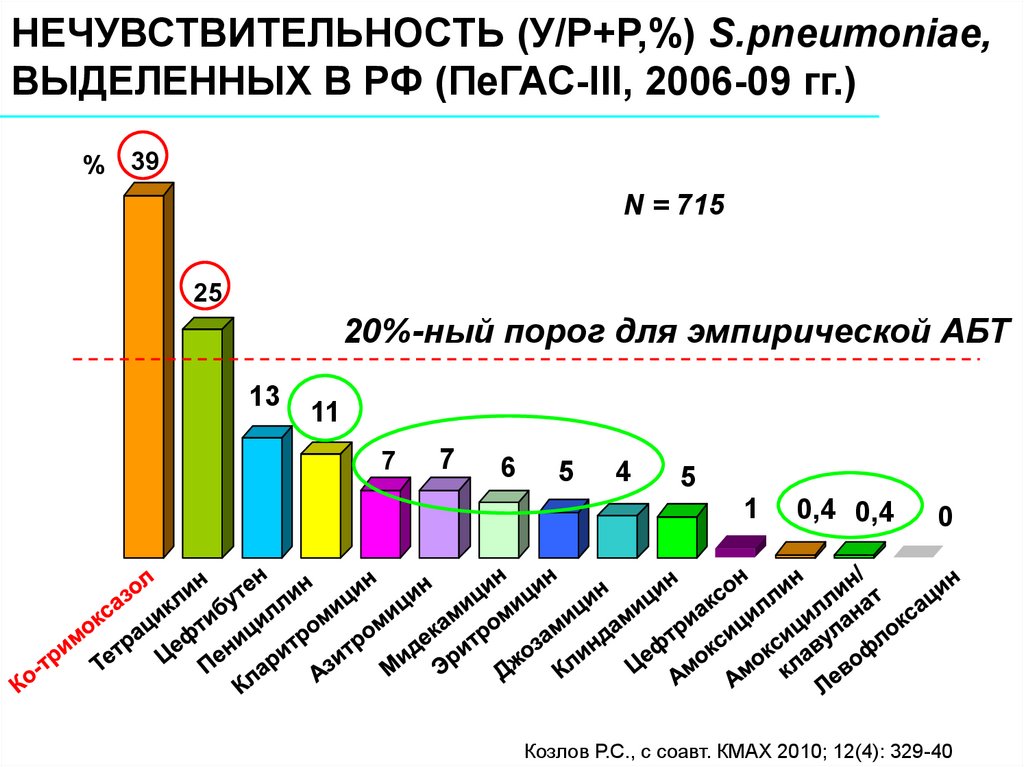
НЕЧУВСТВИТЕЛЬНОСТЬ (У/Р+Р,%) S.pneumoniae,ВЫДЕЛЕННЫХ В РФ (ПеГАС-III, 2006-09 гг.)
% 39
N = 715
25
20%-ный порог для эмпирической АБТ
13
11
7
7
6
5
4
5
1
0,4 0,4
0
Козлов Р.С., с соавт. КМАХ 2010; 12(4): 329-40
25. Актуальность пневмоний
• В 2017 г. заболеваемость ВП в РФ – 412,3 на 100тыс. населения, смертность – 17,3 на 100 тыс.
населения.
• Наиболее высокая смертность при ВП – среди
мужчин трудоспособного возраста.
• В США 20% больных ВП получают лечение в
стационаре - летальность 12%; среди больных,
находящихся на лечении в отделениях реанимации и
интенсивной терапии, летальность - 30-40%.
26. Медико-социальное значение инфекционной патологии
От чего умирают пациенты с внебольничнойпневмонией?
Нетяжелая ВП
Тяжелая ВП
Острая фаза
Летальность < 1-5%:
Летальность >10-35%:
Осложненная инфекция
Инфекция
Декомпенсация
хронических заболеваний
ПОН, ТЭЛА, ОИМ, инсульт
27. Лечение больных с пневмонией
Необходимо ответить нанесколько важных вопросов:
• где?
• чем?
• как долго лечить больного?
28. Выбор места лечения
Госпитализация при подтвержденномдиагнозе ВП показана при наличии как
минимум одного из следующих
критериев:
1. Данные физического обследования:
• нарушение сознания;
• Температура менее 35,5 или более 39.90С;
• Частота дыхания 30/мин. и более;
• САД менее 90 мм рт.ст.
• ДАД 60 мм рт.ст. и менее;
• ЧСС 125 уд/мин. и более.
29. Алгоритм оценки риска неблагоприятного исхода и выбора места лечения при ВП
Симптомы и признаки (CRB-65)нарушение сознания
Частота дыхания ≥ 30/мин.
САД <90 или ДАД ≤ 60 мм рт.ст.
Возраст ≥ 65 лет
0 баллов
1-2 балла
1-я группа
(летальность 1,2%)
2-я группа
(летальность 8,15%)
3-я группа
(летальность 31%)
Амбулаторное
лечение
Госпитализация
(кратковременно) или
амбулаторное
лечение под наблюдением
Неотложная
госпитализация
3-4 балла
30. Внебольничная пневмония: предсказуемость этиологии
Типичные возбудителиАтипичные возбудители
60 – 70 %
30 – 40 %
Смешанная этиология 3 – 40%
Типичные возбудители
Атипичные возбудители
60 – 70 %
30 – 40 %
31.
НЕЧУВСТВИТЕЛЬНОСТЬ (У/Р+Р,%) S.pneumoniae,ВЫДЕЛЕННЫХ В РФ (ПеГАС-III, 2006-09 гг.)
% 39
N = 715
25
20%-ный порог для эмпирической АБТ
13
11
7
7
6
5
4
5
1
0,4 0,4
0
Козлов Р.С., с соавт. КМАХ 2010; 12(4): 329-40
32.
Антибактериальная терапия ВП у амбулаторных пациентовГруппа
Наиболее частые
возбудители
Препараты
выбора
Альтернатива
Нетяжелая ВП у пациентов без
сопутствующих заболеваний1,
не принимавших за последние
3 мес. АМП ≥2 дней и не
имеющих других факторов
риска2
S. pneumoniae
M. pneumoniae
C. pneumoniae
H. influenzae
Респираторные
вирусы
Амоксициллин
внутрь
Макролид внутрь3
Нетяжелая ВП у пациентов с
сопутствующими
заболеваниями1 и/или
принимавшими за последние
3 мес АМП ≥2 дней и/или
имеющих другие факторы
риска2
S. pneumoniae
H. influenzae
C. pneumoniae
S. aureus
Enterobacterales
Респираторные
вирусы
Амоксициллин/
клавуланат и
др.
ИнгибитороЗащ
ищенныеПениц
иллины внутрь
РХ (левофлоксацин,
моксифлоксацин,
гемифлоксацин)
внутрь
ИЛИ
ЦС III4 внутрь
33.
Антибактериальная терапия нетяжелой ВП в стационареГруппа
Нетяжелая ВП у
пациентов без
сопутствующих
заболеваний, не
принимавших за
последние 3 мес. АМП ≥2
дней и не имеющих
других факторов риска
Нетяжелая ВП у
пациентов с
сопутствующими
заболеваниями и/или
принимавшими за
последние
3 мес. АМП ≥2 дней
и/или имеющих другие
факторы риска
Наиболее частые
возбудители
S. pneumoniae
M. pneumoniae
C. pneumoniae
H. influenzae
Респираторные
вирусы
Препараты выбора
Альтернатива
Амоксициллин/ РХ (левофлоксацин,
клавуланат и
моксифлоксацин) в/в
др. ИЗП* в/в,
в/м ИЛИ
Ампициллин
в/в, в/м
S. pneumoniae
H. influenzae
C. pneumoniae
S. aureus
Enterobacterales
Респираторные
вирусы
Амоксициллин/клавуланат и др. ИЗП*
в/в, в/м
Или ЦС III поколения (цефотаксим,
цефтриаксон) в/в, в/м
Или РХ (левофлоксацин,
моксифлоксацин) в/в
Или Цефтаролин в/в
Или Эртапенем в/в, в/м
34. Антибактериальная терапия внебольничной пневмонии в стационаре: «атипичное» прикрытие*
Длительность лихорадочного периодаДлительность госпитализации
Летальность
Стоимость лечения
* β-лактам + макролид или РФ
vs β-лактам
Gleason еt аl., 1999; Brown et al., 2003;
Martinez et al., 2003; Arnold et al., 2004
35. Пневмония
Внебольничная у беременныхПатогенные микроорганизмы:
S.pneumoniae,
H.influenzae, Mycoplasma, Chlamydia.
Средства 1-го ряда: Амоксициллин или
АМО/КК .
Альтернативные средства:
• Спирамицин
• ЦС II внутрь.
36. Пневмония
На фоне гриппа, вирусных инфекцийПатогенные микроорганизмы: S. Aureus,
S.pneumoniae.
Средства 1-го ряда: АМО/КК.
Альтернативные средства:
• Оксациллин
• Клиндамицин, линкомицин
• ЦС I-II.
37. Пневмония
У больных с ВИЧ-инфекциейПатогенные микроорганизмы: Различные грамотрицательные бактерии + Pneumocystis carinii.
Средства 1-го ряда: Ко-тримоксазол + ЦС III
Альтернативные средства:
• Фторхинолон
• Карбапенем
• ЦС II + АГ
• ПИП/ТАЗ или ТИК/КК
• Все + ко-тримоксазол.
38. Классификация антимикробных препаратов
АминогликозидыТетрациклины
Макролиды
амикацин, гентамицин,
канамицин, тобрамицин
доксициклин, тетрациклин
азитромицин, джозамицин,
кларитромицин, мидекамицин,
рокситромицин, спирамицин,
эритромицин
Линкозамины
клиндамицин, линкомицин
Гликопептиды
ванкомицин, тейкопланин
Циклические липопептиды даптомицин
39. Уровень устойчивости пневмококков: к пенициллину – 4,7%, аминопенициллинам - 1,4%, к цефтриаксону - 5,3%. Б-во пневмококков,
Устойчивость пневмококков кантибактериальным препаратам
Уровень устойчивости пневмококков:
к пенициллину – 4,7%, аминопенициллинам - 1,4%,
к цефтриаксону - 5,3%.
Б-во пневмококков, включая пеницил.-резистентные
(ПРП), сохраняют чувствительность к цефтаролину и
карбапенемам,все – к линезолиду, ванкомицину,
респираторным фторхинолонам.
40. Резистентность пневмококков к различным макролидам и линкозамидам от 18,2 до 27,4%. Большинство макролидорезистентных
Устойчивость пневмококков кантибактериальным препаратам
Резистентность пневмококков к различным
макролидам и линкозамидам от 18,2 до 27,4%.
Большинство макролидорезистентных пневмококков
устойчивы к клиндамицину - преобладание в РФ
MLSB-фенотипа резистентности, обусловленного
модификацией мишени и определяющего
устойчивость пневмококка ко всем макролидам,
включая 16-членные.
41. Устойчивость к аминопенициллинам у пациентов с внебольничными респираторными инфекциями - 10%. Цефалоспорины III поколения
Устойчивость H. influenzae кантибактериальным препаратам
Устойчивость к аминопенициллинам у пациентов с
внебольничными респираторными инфекциями 10%.
Цефалоспорины III поколения сохраняют
активность в отношении H. influenzae;
нет устойчивости к фторхинолонам.
Наиболее высокий уровень резистентности
H. influenzae к ко-тримоксазолу - 33,6%.
42. Острый бронхит
Патогенные микроорганизмы: вирусы,при суперинфекции S.pneumoniae,
H.influenzae, M.catarhalis.
Средства 1-го ряда: не требуется.
При суперинфекции амоксициллин.
Препарат выбора:
• АМО/КК
• Цефуроксим аксетил
• Цефаклор
• Макролид.
• Доксициклин








































 Медицина
Медицина