Похожие презентации:
Сахарный диабет и беременность
1. Сахарный диабет и беременность
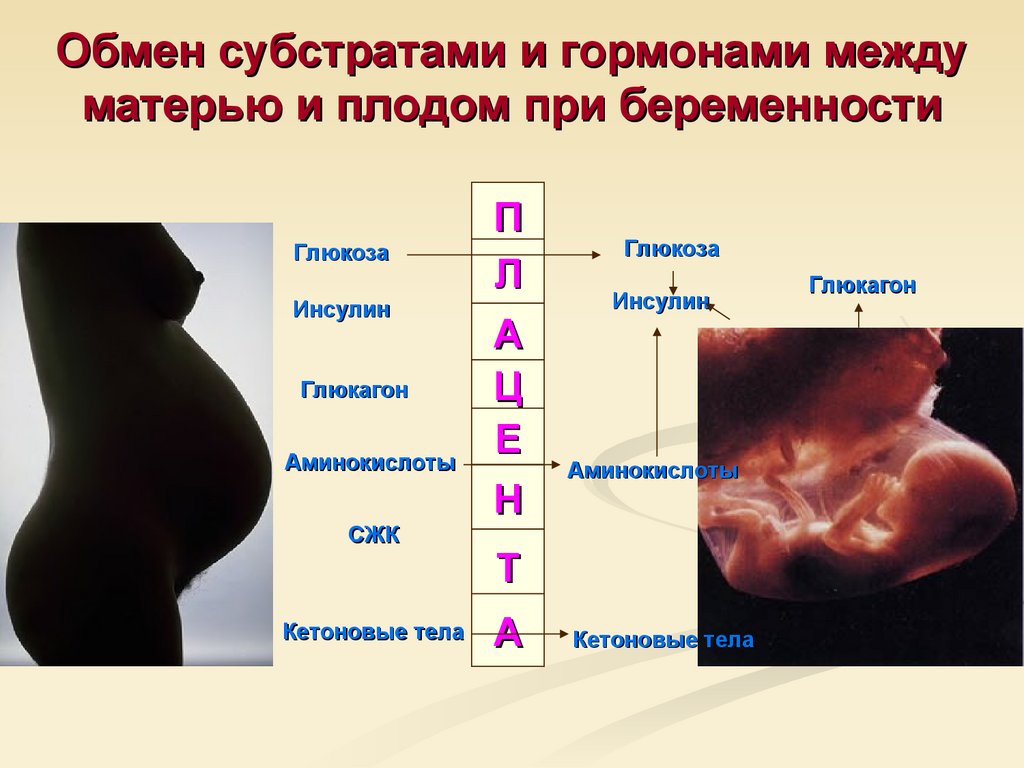
2014г. Морозова А.М.2. Обмен субстратами и гормонами между матерью и плодом при беременности
ГлюкозаИнсулин
Глюкагон
Аминокислоты
СЖК
Кетоновые тела
П
Л
А
Ц
Е
Н
Глюкоза
Инсулин
Аминокислоты
Т
А
Кетоновые тела
Глюкагон
3.
4. Классификация СД (ВОЗ,1999)
СД 1 типааутоиммунный
идеопатический
Деструкция -клеток, обычно приводящая к абсолютной
инсулиновой недостаточности
СД 2 типа
С преимущественной ИР и относительной инсулиновой
недостаточностью или с преи -мущественным дефектом
секреции И ± ИР
Другие
типы
СД
Генетические дефекты функции -клеток
Генетические дефекты действия инсулина
Болезни экзокринной части поджелудочной железы
Эндокринопатии
СД, индуцированный медикаментами и хим. веществами
Необычные формы иммунно-опосредованного СД
Др. генетические синдромы сочетающиеся с СД
Гестацион –
ный СД
Возникает во время беременности
5. Классификация
Прегестационныйсахарный диабет
(ПГСД)
Сахарный диабет
во время
беременности и
гестационный
сахарный диабет
(ГСД)
Сахарный диабет тип 1
Сахарный диабет тип 2
Другие типы сахарного диабета
СД (1 или 2 или др. типа),
манифестировавший во
время беременности
Гестационный сахарный
диабет (ГСД)
6. Диагностика СД и др.нарушений гликемии. (ВОЗ, 1999 – 2013гг.)
Время определ-яГлюкоза капил.кр.
Глюкоза вен.плазм.
Норма (3,3-5,5 в кап.кр. и 3,3-6,1 в вен.пл.)
Натощак
< 5,6 ммоль/л
< 6,1 ммоль/л
Ч/з 2 часа ОГТТ
< 7,8 ммоль/л
< 7,8 ммоль/л
Натощак
Сахарный диабет
≥ 6,1 ммоль/л
≥ 7,0 ммоль/л
Ч/з 2 часа ОГТТ
Случайное опр-е
≥ 11,1 ммоль/л
≥ 11,1 ммоль/л
≥ 11,1 ммоль/л
≥ 11,1 ммоль/л
Нарушенная толерантность к глюкозе (НТГ)
Натощак
< 6,1 ммоль/л
< 7,0 ммоль/л
Ч/з 2 часа ОГТТ
≥ 7,8 и < 11,1ммоль/л ≥ 7,8 и < 11,1ммоль/л
Нарушенная гликемия натощак (НГН)
Натощак
≥ 5,6 и < 6,1ммоль/л ≥ 6,1 и < 7,0ммоль/л
7. Продолжение диагностика СД и др.нарушений гликемии. (ВОЗ,1999 –11гг.)
Время определ-яГлюкоза капил.кр.
Глюкоза вен.плазм.
Норма (3,3-5,5 в кап.кр. и 3,3-6,1 в вен.пл.)
Натощак
< 5,6 ммоль/л
< 6,1 ммоль/л
Ч/з 2 часа ПГТТ
< 7,8 ммоль/л
< 7,8 ммоль/л
Гестационный сахарный диабет
Натощак
≥ 6,1 ммоль/л
≥ 7,0 ммоль/л
Ч/з 2 часа ПГТТ
≥ 7,8 ммоль/л
≥ 7,8 ммоль/л
Случайное опр-е
≥ 11,1 ммоль/л
≥ 11,1 ммоль/л
*Диагностика СД проводится на основании лабораторны
определений уровня глюкозы
Натощак – это после голодания не менее 8час.,но не более 14 час
Случайное – в любое время не зависимо от приема пищи
ПГТТ- проводится при сомнительных значениях гликемии для уточ
8. Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 6 выпуск, 2013г.
Министерство здравоохраненияИ социального развития
Российской Федерации
ФГУ Эндокринологический научный центр
Росмедтехнологий
АЛГОРИТМЫ
СПЕЦИАЛИЗИРОВАННОЙ
МЕДИЦИНСКОЙ ПОМОЩИ
БОЛЬНЫМ
САХАРНЫМ ДИАБЕТОМ
Под редакцией И.И. Дедова, М.В. Шестаковой
ИЗДАНИЕ ЧЕТВЕРТОЕ ДОПОЛНЕННОЕ
6- выпуск
Москва
2013
Выбор целевой гликемии и
препаратов для ее
достижения
должен быть
индивидуальным,
с учетом преимуществ
конкретного
препарата, его
переносимости,
безопасности и удобства
применения.
Новые критерии диагноза и
подходов к лечению
9. Диагностика СД и др.нарушений гликемии. (ВОЗ, 2013г.)
Диагноз СД всегда следует подтверждать повторнымопределением гликемии в последующие дни, за исключением
случаев несомненной гипергликемии (более 11.1 ммоль/л) с
острой метаболической декомпенсацией или с очевидными
симптомами.
В случае отсутствия острой метаболической
декомпенсации диагноз должен быть поставлен на
основании 2-х цифр, находящихся в диабетическом
диапазоне, например 2 раза определенный Нва1с или 1
раз НвА1с +1 раз ГКН.
При определении глюкозы для предотвращения гликолиза
(ошибок) в ЛПУ определение глюкозы производится должно
сразу после взятия крови, или кровь должна быть сразу
центрифугирования, или хранится при температуре 0 – 4 0С, или
быть взята в пробирку с консервантом (флуорид натрия)
Перевод из ммоль/л в мг/дл: ммоль/л х 18,02 = мг/дл
С 2011г. в качестве диагностического критерия СД ВОЗ
одобрила использование НвА1с ≥6,5% (48 ммоль/л), но с
определением по сертифицированной методике в соответствии
с (NGSP) или (IFCC) и стандартизованного в соответствии с
референсными значениями DCCT (норма до 6%, 42 ммоль/л).
Перевод НвА1с из % в ммоль/л:
(% х 10,93) – 23,5 = ммоль/л
10. Новые требования к формулировке диагноза СД (2011г)
Сахарный диабет 1 типа (2 типа) или Сахарный диабетвследствие (указать причину).
Диабетические микроангиопатии:
- ретинопатия (со стадией на OS и на OD),
- состояние после ЛК сетчатки или оперативного лечения от
… года;
- нефропатия (указать стадию и стадию ХБП)
Диабетическая нейропатия (указать форму);
СДС (указать форму);
Диабетическая остеоартропатия (указать фазу);
Диабетические макроангиопатии:
- ИБС (указать форму)
- СН (указать функциональный класс по NYHA)
- цереброваскулярные заболевания (указать какие)
- Хроническое облитерирующее заболевание артерий н/к
(указать стадию)
Артериальная гипертензия (указать степень)
Дислипидемия.
Сопутствующие заболевания.
11. Новые требования к формулировке диагноза СД (2011г)
После формулировки диагноза указать индивидуальный целевой уровеньгликемического контроля.
ВАЖНО! Понятие тяжести СД в
формулировке DS исключено
(определяется наличием
осложнений, кот.указываются
обязательно).
ВАЖНО! Понятие компенсации
заменено указанием
индивидуального целевого уровня
гликемии.
12. Алгоритм индивидуализированного выбора целей терапии по НвА1с для взрослых (2011год)
ВозрастМолодой
Средний
Пожилой
и/или ОПЖ
< 5 лет
Нет тяжелых
осл./риска гипо
< 6,5%
< 7,0%
< 7,5%
Есть тяжелые
осл./риск гипо
< 7,0%
< 7,5%
< 8,0%
* ОПЖ – ожидаемая продолжительность жизни
ВАЖНО! В связи с введением индивидуальных целей терапии пон
по
компенсации, суб- и декомпенсации в формулировке диагноза у вз
пациентов с СД НЕЦЕЛЕСООБРАЗНЫ!
13. Соответствие пре- и постпрандиального уровня глюкозы плазмы целевым уровням НвА1с для СД 1 и 2 типа у взрослых (2011г.)
НвА1с*Глюкоза плазмы
Глюкоза плазмы
натощак / до еды
ч/з 2ч. после еды
< 6,5%
< 6,5 ммоль/л
< 8,0 ммоль/л
< 7,0%
< 7,0 ммоль/л
< 9,0 ммоль/л
< 7,5%
< 7,5 ммоль/л
< 10,0 ммоль/л
< 8,0%
< 8,0 ммоль/л
< 11,0 ммоль/л
* Нормальный уровень НвА1с в соответствии стандартам DCCT: д
14. Показатели контроля липидного обмена и показатели контроля АД у больных СД 1 и 2 типов (1013г).
Показатели,ммоль/л (мг/дл)
Целевые значения
Мужчины
Женщины
Общ. ХС
< 4,5 ммоль/л ( < 175мг/дл )
ХС ЛПНП
ХС ЛПВП
< 2,6 ммоль/л ( < 100мг/дл);
при ССЗ < 1,8 ( < 70 )
> 1,0 ( > 35 )
> 1,2 ( > 46)
ТГ
< 1,7 ммоль/л ( < 150мг/дл )
АД
135 - >115 / 85 - > 70 мм рт.ст.
15. Гестационный СД
Министерство здравоохраненияРоссийской Федерации
Российская ассоциация эндокринологов
ФГУ Эндокринологический научный центр
АЛГОРИТМЫ
СПЕЦИАЛИЗИРОВАННОЙ
МЕДИЦИНСКОЙ ПОМОЩИ
БОЛЬНЫМ
САХАРНЫМ ДИАБЕТОМ
Под редакцией И.И. Дедова, М.В. Шестаковой
6- выпуск
Москва
2013
Гестационны
й СД
Новый Российский
консенсус 2013 г.
16.
Российский консенсус «Гестационныйсахарный диабет: диагностика, лечение,
послеродовое наблюдение» Дедов И.И.,
Краснопольский В.И., Сухих Г.Т. От имени
рабочей группы.
Данный документ представляет собой
согласованное мнение экспертов РАЭ и
экспертов Российской ассоциации акушергинекологов.
17.
Что такое гестационный сахарныйдиабет?
(выберите один ответ)
1.
СД любой этиологии или нарушение
толерантности к глюкозе, впервые
возникшие или выявленные во время
беременности ?
2.
Это гипергликемия, впервые выявленная во
время беременности, но не
соответствующая критериям
манифестного СД?
3. Течение СД у больной СД во время
беременности?
18.
Гестационный СД – СДАлгоритмы
специал.
мед.помощи
больным
СД
№3 2011
любой этиологии или НТГ,
впервые возникшие или
выявленные во время
беременности.
Гестационный СД – это
гипергликемия, впервые
выявленная во время
беременности, но не
соответствующая
критериям манифестного
диабета
19. Продолжение диагностика СД и др.нарушений гликемии. (ВОЗ,1999 –12гг.)
Время определ-яГлюкоза капил.кр.
Глюкоза вен.плазм.
Норма (3,3-5,5 в кап.кр. и 3,3-6,1 в вен.пл.)
Натощак
< 5,6 ммоль/л
< 6,1 ммоль/л
Ч/з 2 часа ПГТТ
< 7,8 ммоль/л
< 7,8 ммоль/л
Гестационный сахарный диабет
Натощак
≥ 5,1 и < 7,0 ммоль/л
Ч/з 1 час ПГТТ
≥ 10,0 ммоль/л
Ч/з 2 часа ПГТТ
≥ 8,5 ммоль/л
*Диагностика СД проводится на основании лабораторны
определений уровня глюкозы
ПГТТ- проводится при сомнительных значениях гликемии для уточ
20. Диагностика СД и др.нарушений гликемии. (ВОЗ, 1999 – 2006гг.,РФ 2012г)
Время определ-яГлюкоза капил.кр.
Глюкоза вен.плазм.
Норма (3,3-5,5 в кап.кр. и 3,3-6,1 в вен.пл.)
Натощак
< 5,6 ммоль/л
< 6,1 ммоль/л
Ч/з 2 часа ПГТТ
< 7,8 ммоль/л
< 7,8 ммоль/л
НвА1с
Натощак
< 6,0 % (42 ммоль/моль)
Гестационный сахарный диабет
≥ 5,1 и < 7,0
ммоль/л
Ч/з 1 час ПГТТ
Ч/з 2 часа ПГТТ
Натощак
≥ 10,0 ммоль/л
≥ 8,5 ммоль/л
Манифестный СД у беременных
≥ 7,0 ммоль/л
НвА1с
Любое время при
≥ 6,5% (48ммоль/моль)
≥11,1 ммоль/л
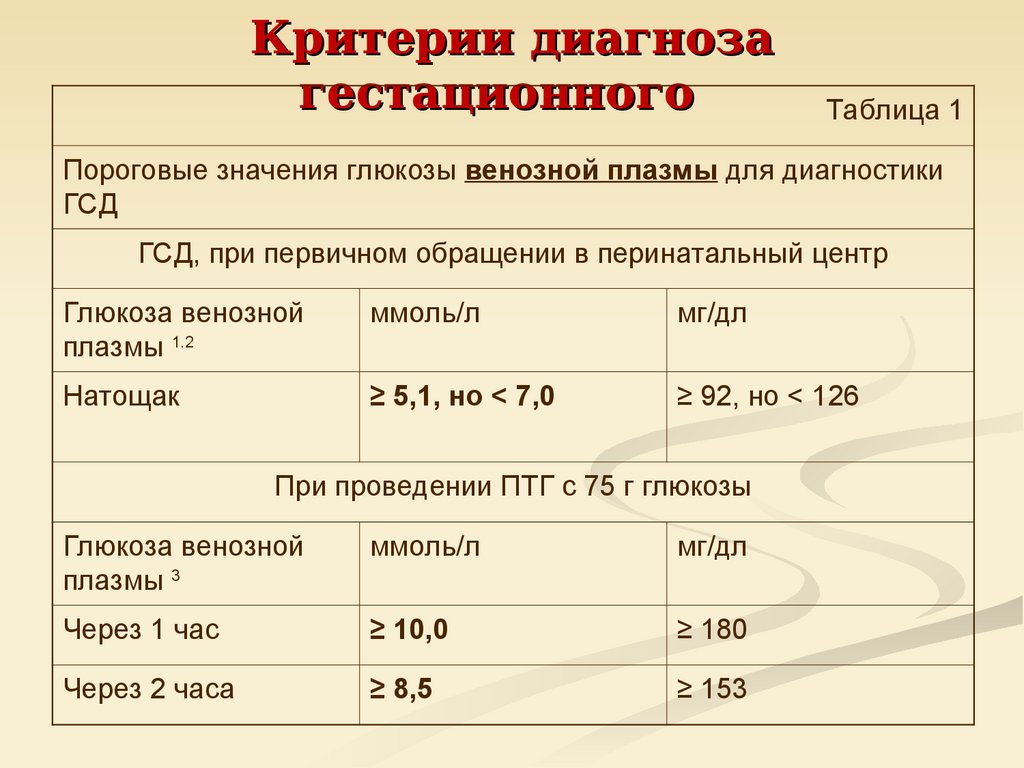
21. Критерии диагноза гестационного
Таблица 1Пороговые значения глюкозы венозной плазмы для диагностики
ГСД
ГСД, при первичном обращении в перинатальный центр
Глюкоза венозной
плазмы 1.2
ммоль/л
мг/дл
Натощак
≥ 5,1, но < 7,0
≥ 92, но < 126
При проведении ПТГ с 75 г глюкозы
Глюкоза венозной
плазмы 3
ммоль/л
мг/дл
Через 1 час
≥ 10,0
≥ 180
Через 2 часа
≥ 8,5
≥ 153
22. Критерии диагноза гестационного СД
1 – Исследуется только уровень глюкозы в венознойплазме. Использование проб капиллярной крови не
рекомендуется.
2 – На любом сроке беременности (достаточно
одного аномального значения измерения глюкозы
венозной плазмы).
3 – По результатам ПГТТ с 75 г глюкозы для
установления диагноза ГСД достаточно хотя бы
одного значения уровня глюкозы венозной плазмы из
3-х, которое было бы равным или выше порогового.
При получении аномальных значений в исходном
измерении нагрузка глюкозой не проводится; при
получении аномальных значений во второй точке,
третье измерение не требуется.
Дедов И.И. с соавт. Сахарный диабет, 2012;(2):6-12
23. Критерии диагноза впервые выявленного СД при беременности
• 1 фаза: При первомобращении беременной
к врачу любой
специальности на сроке
до 24 недель всем
женщинам в
обязательном порядке
проводится одно из
следующих
исследований:
• Венозная ГПН
• HbA1c
• Венозная ГП в любое
время суток
2 фаза: Всем женщинам
без нарушений
углеводного обмена на
ранних стадиях
беременности
проводится ОГТТ на 2428 недели
Таблица 2
Пороговые значения глюкозы венозной
плазмы для диагностики манифестного
(впервые) СД во время беременности
Манифестный (впервые выявленный СД у
беременных 1
Глюкоза венозной плазмы
натощак
≥ 7,0 ммоль/л
(126 мг/дл)
НвА1с 2
≥ 6,5%
Глюкоза венозной плазмы
≥11,1ммоль/л
вне зависимости от времени (200 мг/дл)
суток и приема пищи при
наличии симптомов
гиперглиенмии
24. Критерии диагноза впервые выявленного СД при беременности
1 – Если аномальные значения были полученывпервые и нет симптомов гипергликемии, то
предварительный диагноз манифестного СД во
время беременности должен быть подтвержден
уровнем глюкозы венозной плазмы натощак или
НвА1с, с использованием стандартизированных
тестов. И в ближайшие сроки он должен быть
интерпретирован в действующую диагностическую
категорию.
2 – НвА1с, с использованием метода определения,
сертифицированного в соответствии с (NGSP) или
(IFCC) и стандартизованного в соответствии с
референсными значениями DCCT (норма до 6%).
Дедов И.И. с соавт. Сахарный диабет, 2012;(2):6-12
25. Обязательный алгоритм диагностики нарушений углеводного обмена при беременности
1. В сроке до 24 недель одно изследующий исследований:
- ГПН
- НвА1с (при менее 6,5%) + ГПН
- Случайное определение в любое
время (при менее 11,0 ммоль/л)+ГПН
2.Активный вызов в 24 – 28 недель для
проведения ОГТТ с 75,0г глюкозы в
венозной плазме исходно и ч/з 1 и 2 часа
26. Показания к инсулинотерапии при гестационном СД
Алгоритмыспециал.
мед.помощи
больным
СД
№3 2011
Показания к инсулинотерапии
• Невозможность поддержания целевых значений в течение
1-2 недель на диетотерапии
• Выявление начальных признаков макросомии плода, диспропорции
плода по УЗИ
Алгоритмы специализированной медицинской помощи больным сахарным диабетом,
5-й выпуск, 2011
Дедов И.И. с соавт. Сахарный диабет, 2012;(2):6-12; 2013г.
27. Целевые показатели самоконтроля при гестационном СД (сейчас !!!)
ПоказательЦелевой уровень
Глюкоза
Калибровка по плазме
Натощак
< 5,1 ммоль/л
Перед едой
< 5,1 ммоль/л
Перед сном
< 5,1 ммоль/л
В 03.00
< 5,1 ммоль/л
Ч\з 1 час после еды
< 7,5ммоль/л
Гипогликемия
Нет
Кетоновые тела в
моче
Нет
АД
< 130/80 мм рт.ст
Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 5-й выпуск, 2011
Дедов И.И. с соавт. Сахарный диабет, 2012;(2):6-12
28. Инсулинотерапия при гестационном СД
29. Инсулинотерапия СД во время беременности и ГСД
Используются генноинженерные (всеоригинальные) и аналоги (УКД – Ново-Рапид и
Хумалог), длительные (Левемир).
Запрещается во время беременности
использование биоподобных инсулиновых
препарато и не прошедших полную процедуру
регистрации лекарственных средств и
дорегистрационных клинических испытаний у
беременных. Все препараты баременным должны
быть назначены с обязательным указанием
торгового именования.
Т.е. если пациентка получала до беременности
Лантус, она должна быть переведена на
разрешенные препараты.
30. Инсулин НовоРапид®: применение при беременности
25 августа 2006 года EMEA разрешила применение инсулина НовоРапид®у беременных и кормящих женщин с с сахарным диабетом в Европе
Официальное разрешение по применению инсулина НовоРапид® у
беременных и кормящих женщин с диабетом 1 типа в России получено
20 марта 2008 г.
Регистрационный номер: П № 016171/01
НовоРапид® (инсулин аспарт) можно назначать при беременности .
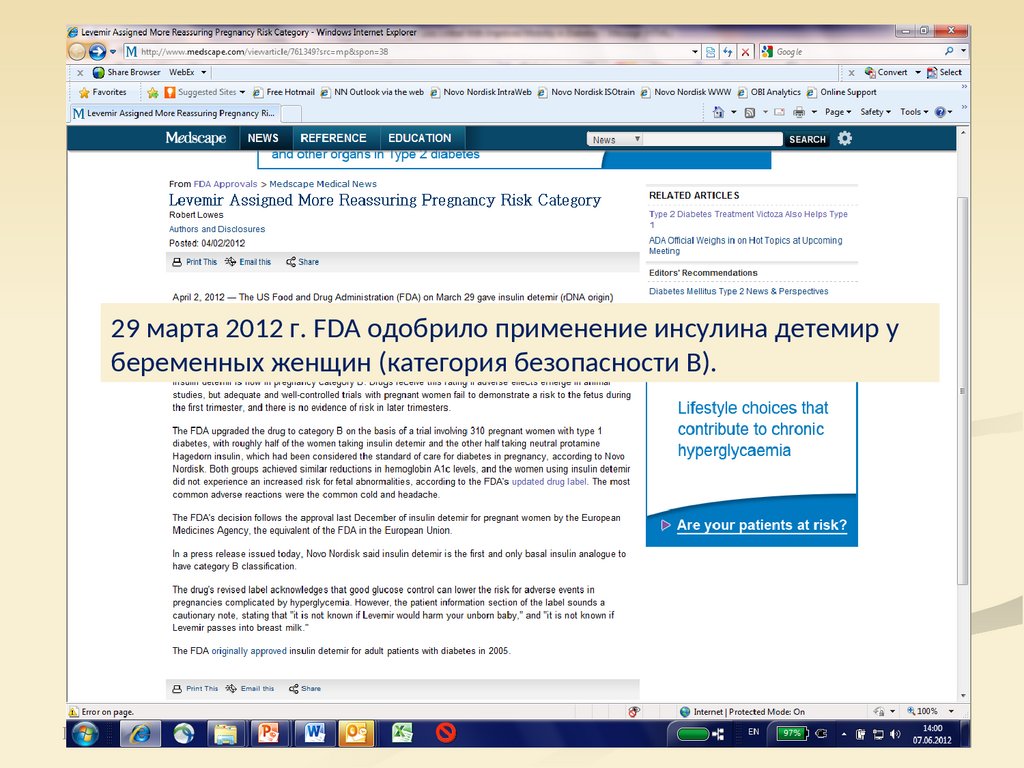
31.
29 марта 2012 г. FDA одобрило применение инсулина детемир убеременных женщин (категория безопасности В).
Date
Presentation title
Slide no 31
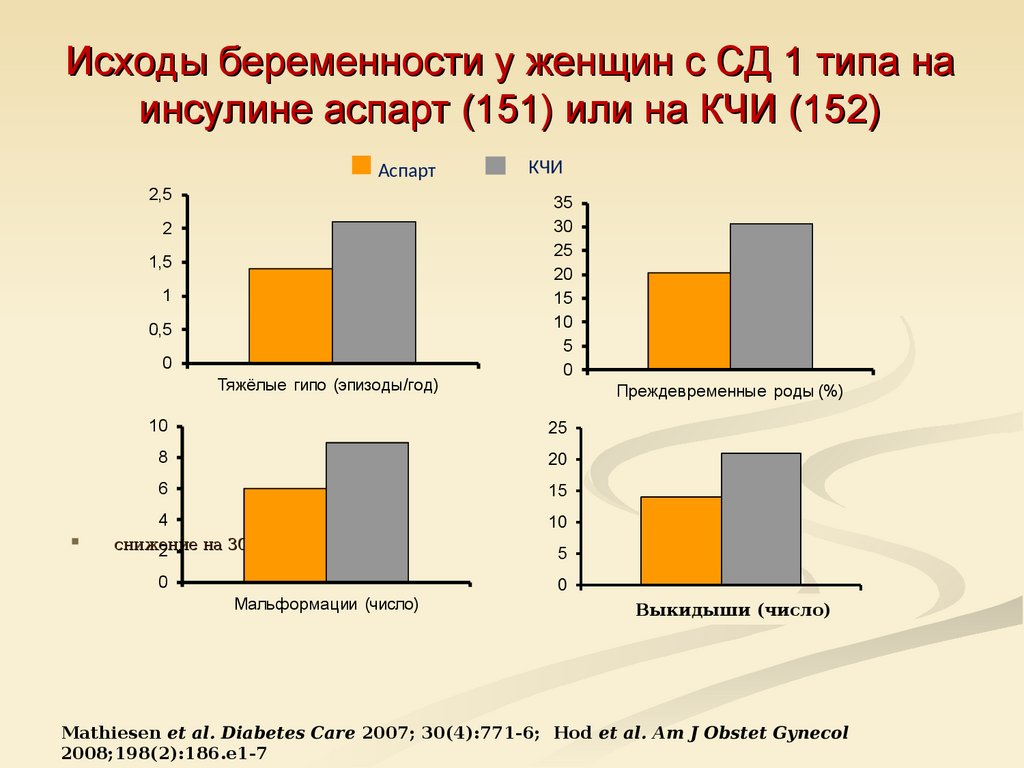
32. Исходы беременности у женщин с СД 1 типа на инсулине аспарт (151) или на КЧИ (152)
Аспарт2,5
2
1,5
1
0,5
0
Тяжёлые гипо (эпизоды/год)
КЧИ
35
30
25
20
15
10
5
0
Преждевременные роды (%)
10
8
6
4
снижение
на 30%
2
0
Мальформации (число)
Выкидыши (число)
Mathiesen et al. Diabetes Care 2007; 30(4):771-6; Hod et al. Am J Obstet Gynecol
2008;198(2):186.e1-7
33.
В нашем исследовании при лечении•метформином
в сравнении с
инсулином было выявлено:
-меньше макросомий
- реже специальные пособия при
Metformin treatment for родах
- меньше случаев неонатальной
gestational diabetes
желтухи и гипогликемий
Метформин:
- безопасная альтернатива
инсулину, когда целевые значения
гликемии не достигаются с помощью
диеты и изменения образа жизни
- преимущества перед инсулином
при гестационном диабете в виде
меньшего увеличения массы тела,
отсутствия гипогликемий,
таблетированная терапия, низкая
стоимость
- возможна комбинация с
базальным инсулином при высокой
ГПН
34.
Пероральные сахароснижающиепрепараты во время
беременности и грудного
вскармливания противопоказаны!
Дедов И.И. с соавт. Сахарный ___________
диабет, 2012;(2):6-12
_____
35. Какой тест наиболее информативен для уточнения состояния углеводного обмена у женщин с ГСД в послеродовом периоде? (является
обязательным ч/з 2-6 месяцев послеродов, выполняется эндокринологом)
1. HbA1c
2. HbA1c + ГПН
3. ГПН
4. ОГТТ
36.
HbA1cГПН
ОГТТ
HbA1c+ГПН
ОГТТ
НГПН
Date
ОГТТ
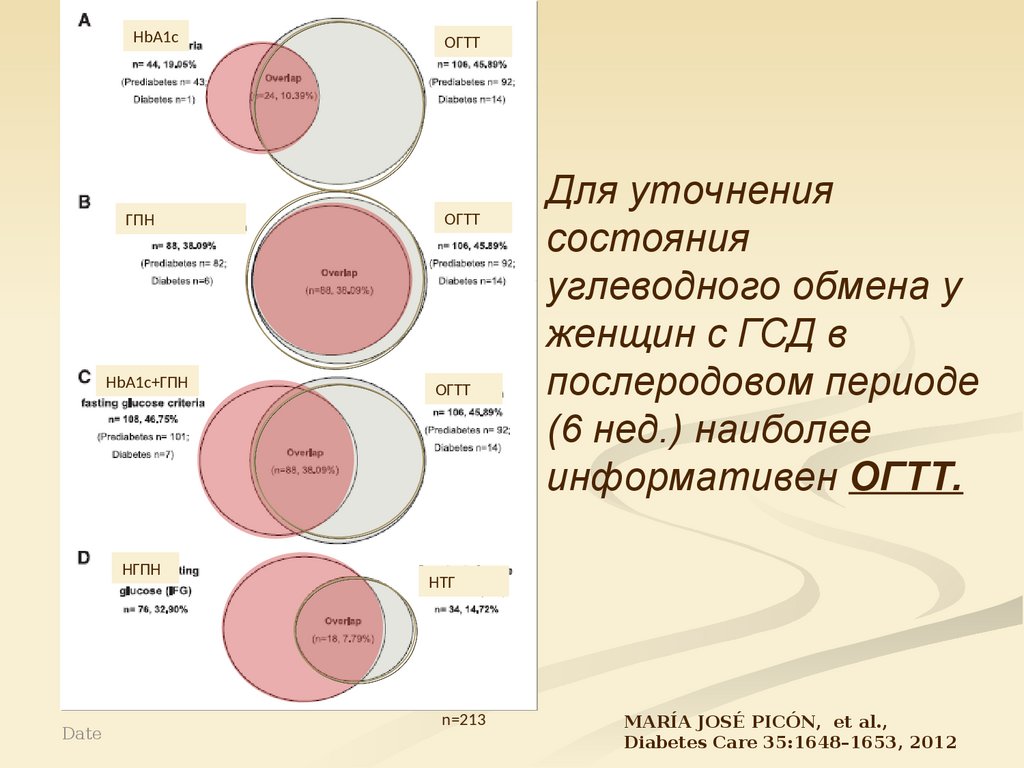
Для уточнения
состояния
углеводного обмена у
женщин с ГСД в
послеродовом периоде
(6 нед.) наиболее
информативен ОГТТ.
НТГ
n=213
MARÍA JOSÉ PICÓN, et al.,
Diabetes Care 35:1648–1653, 2012
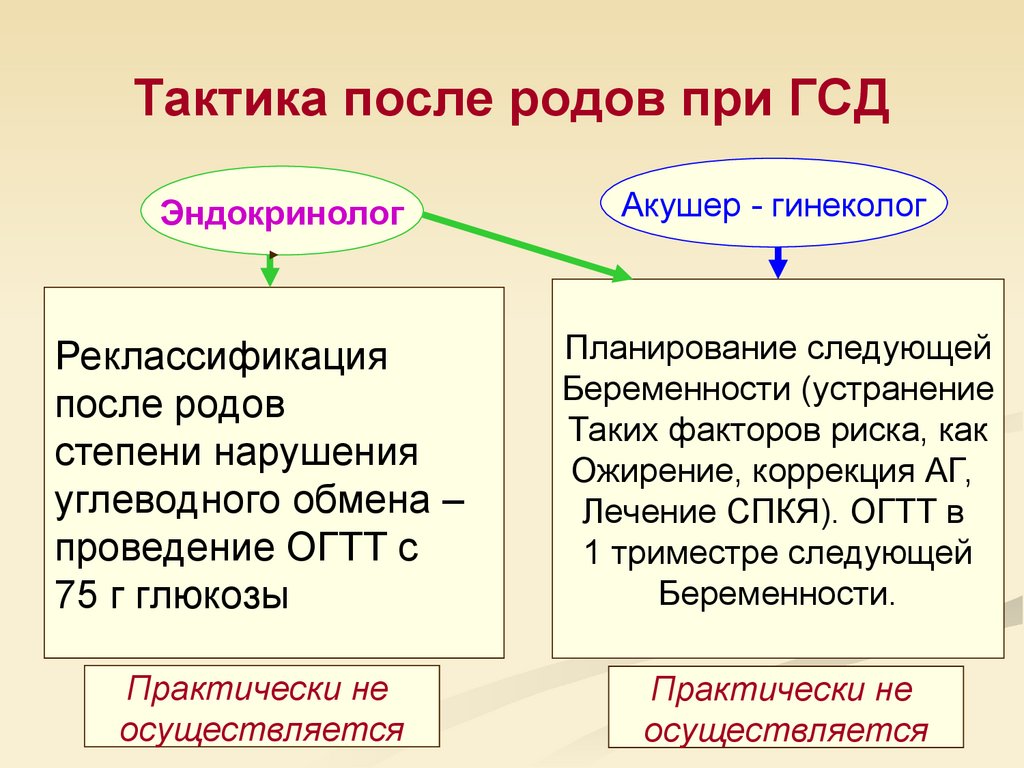
37. Тактика после родов при ГСД
ЭндокринологАкушер - гинеколог
Реклассификация
после родов
степени нарушения
углеводного обмена –
проведение ОГТТ с
75 г глюкозы
Планирование следующей
Беременности (устранение
Таких факторов риска, как
Ожирение, коррекция АГ,
Лечение СПКЯ). ОГТТ в
1 триместре следующей
Беременности.
Практически не
осуществляется
Практически не
осуществляется
38. Прегестационный сахарный диабет
39. Зачатие у Ж с СД нежелательно при :
Уровне НвА1с > 7%Тяжелой нефропатии с уровнем КК >120
мкмоль/л, СКФ < 50 мл/мин, протеинурией > 3,0
г/сут., неконтролируемой АГ
Пролиферативной ДР и макулопатии до
проведения ЛКС (лазерокоагуляции сетчатки)
Наличие острых и обострении хр.
Инфекционно-воспалительных заболеваний
(туберкулез, пиелонефрит и т.д.)
«Алгоритмы специализированной помощи больным СД»
И.И.Дедов, М.В.Шестакова МЗ РФ 2009, 2011г.
40. Беременность, развившаяся на фоне СД, сопровождается риском для здоровья матери и плода :
41. Беременность, развившаяся на фоне СД, сопровождается риском для здоровья матери и плода :
Риск для матери с СДРиск для плода/ребенка
Прогрессирование
Высокая перинатальная
Более частое развитие
Врожденные пороки
Более частые осложнения
Неонатальные осложнения
сосудистых осложнений (ДР,
ДНф, ИБС)
гипогликемии и ДК
беременности (поздний
гестоз, многоводие,
инфекция)
смертность
развития
Риск развития СД 1 типа в
течение жизни:
☻2% при СД 1 у матери
☻6% при СД 1 у отца
☻30% при СД 1 у обоих
42. Изменения у плодов при СД (1)
ЭМБРИОПАТИИ: - пороки развития,возникающие в эмбриональном периоде при
СД у матери. Специфических черт не имеют.
Ведущее значение – генетические факторы
+ тератогенное действие на эмбрион
инсулина и антагонистов, лабильность
гликемии. Врожденные пороки – у 6-7% детей.
У 3-4% - аномалии не совместимые с жизнью.
Функциональные и косметические недостатки
при СД как и в общей популяции.
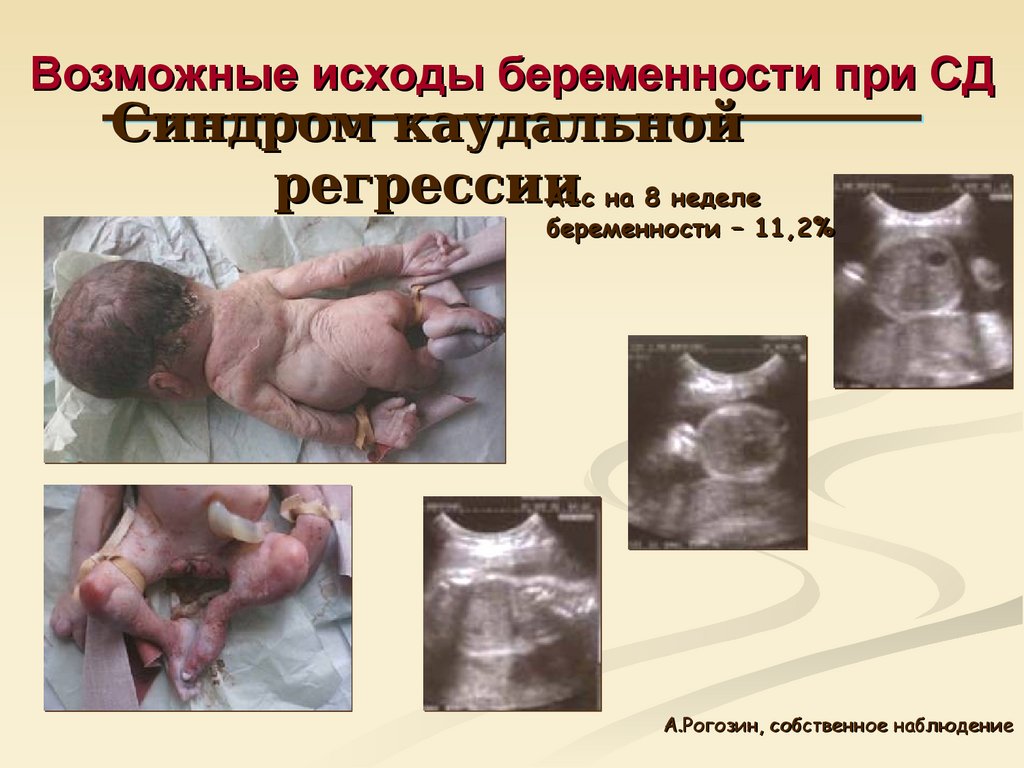
43. Возможные исходы беременности при СД
Синдром каудальнойрегрессии
A1c на 8 неделе
беременности – 11,2%
А.Рогозин, собственное наблюдение
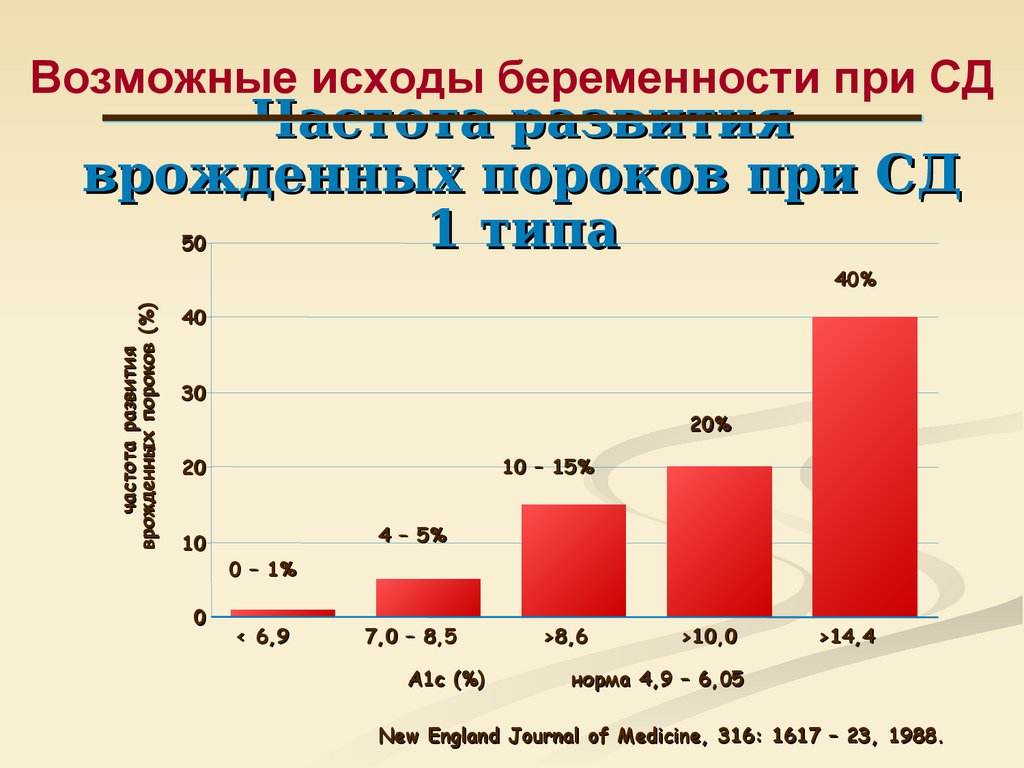
44. Возможные исходы беременности при СД
Частота развитияврожденных пороков при СД
1 типа
50
частота развития
врожденных пороков (%)
40%
40
30
20%
10 – 15%
20
10
0
4 – 5%
0 – 1%
< 6,9
7,0 – 8,5
A1c (%)
>8,6
>10,0
>14,4
норма 4,9 – 6,05
New England Journal of Medicine, 316: 1617 – 23, 1988.
45. Изменения у плодов при СД (2)
ДИАБЕТИЧЕСКАЯ ФЕТОПАТИЯ –это заболевание плода,
развивающееся в конце раннего и в
позднем фетальном периоде в ответ
на повреждающее действие СД
матери. Клиника у всех детей
однотипная и складывается из
диабета плода и Кушингоидного
синдрома (обусловленного
гиперкортицизмом)
46. Развитие плода у женщин СД 1 типа
Во II триместре беременности при СД происходитотставание в развитии и росте плода, которое к 24-26
недели разделяется на 3 типичные картины:
Развитие ЗВУР – рождение маленького ребенка с
нечетко выраженными признаками диабетической
фетопатии
Развитие в N, рождение ребенка средних размеров,
некоторые без выраженных признаков диабетической
фетопатии
Развитие – превышение популяционных норм и
рождение с макросомией + выраженной
диабетической фетопатии
М.В.Федорова, В.И.Краснопольский, В.А.Петрухин,2001.
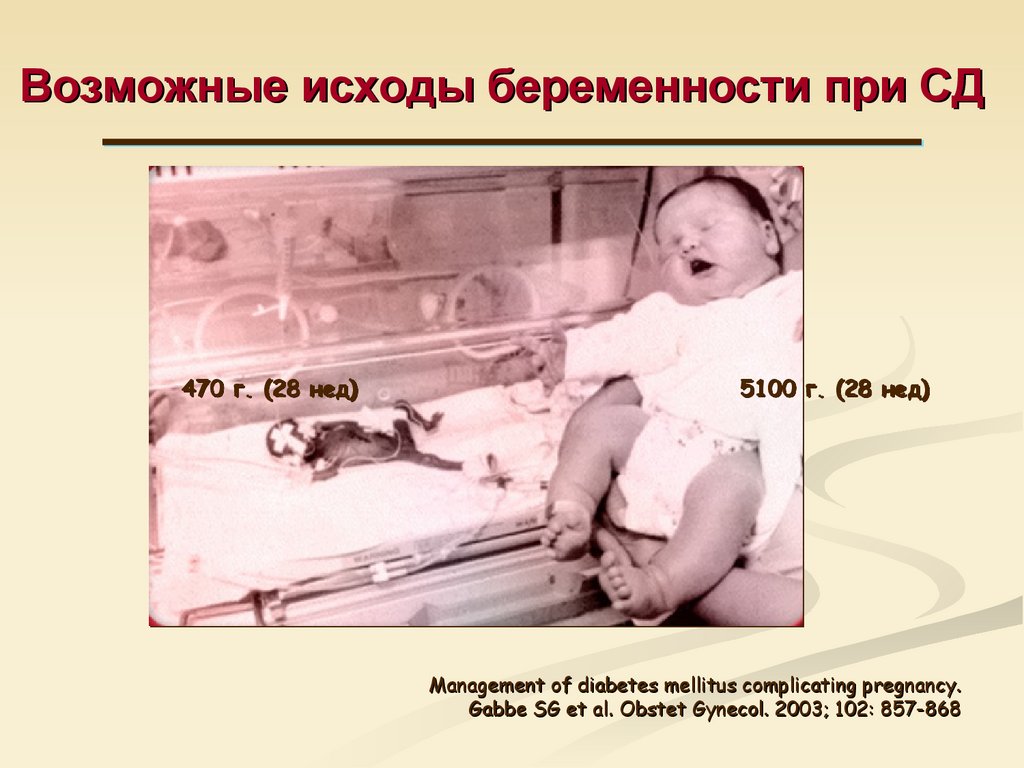
47. Возможные исходы беременности при СД
470 г. (28 нед)5100 г. (28 нед)
Management of diabetes mellitus complicating pregnancy.
Gabbe SG et al. Obstet Gynecol. 2003; 102: 857-868
48. Тактика лечения при планировании беременности (до зачатия).
Информация о риске для матери и плодаПланирование беременности (адекватная контрацепция
до подготовки)
Прекращение курения
Обучение в «Школе диабета»
Достижение идеальной компенсации за 3 - 4 месяца до
зачатия :
Гликемия натощак/до еды - до 6,1 ммоль/л
Гликемия ч/з 2 часа после еды – до 7,8ммоль/л
НвА1с < 6,0 %
Фолиевая кислота (500 мкг/день), йодид калия
(йодомарин/йодбаланс 200 мкг/сут.)
Лечение ретинопатии (ЛКС по показаниям), леч.ДНф (?)
Измерение АД, при АГ антигипертензивная терапия
(отменить ИАПФ и АРА сразу после прекращения
контрацепции)даже
при МАУ
контрацепции
Определение ТТГ и св.Т4 (больше риск заболеваний ЩЖ)
49. Тактика лечения при планировании беременности (до зачатия).
Использование генноинженерных инсулинов короткой(Актрапид, Хумулин Р)
Р и средней продолжительности
(Протафан, Хумулин НПХ),
НПХ категория «В» при
беременности
Использование ультракоротких аналогов (Хумалог,
НовоРапид – категория «В» при беременности).
НовоРапид- доказал наибольшую эффективность и
безопасность (особенно при ППИИ)
Закончены исследования по безопасности и
преимуществу (с НПХ) Левемира (зарегистрирован в
Европе по этому показанию, в РФ пока нет)
НовоМикс- разрешен при СД 2 типа и ГСД (категория
(
«В» при беременности)
Апидра, и Лантус – не применяются (!!),
(!!) категория
«С» при беременности.
При СД 2 типа перевод на инсулин с отменой ТССП
(п/п кроме Б) и статинов
50.
НовоРапид® в сравнении с ЧИ в терапии СД 1 типа убеременных: Выводы
• Терапия инсулином НовоРапид® обеспечивает лучший контроль
постпрандиальной гликемии в сравнении с терапией человеческим
инсулином
• На фоне терапии инсулином аспарт отмечался достоверно
меньший риск развития тяжелых гипогликемий в сравнении с
терапией человеческим инсулином
• НовоРапид ® - первый аналог инсулина, официально
рекомендованный к применению для беременных женщин с
диабетом
• Инсулин НовоРапид®:
в 5 раз снижает риск мертворождений (1)
в 2-10 раз снижает риск врожденных пороков развития (1-3)
F Dunne, SA Amiel, SD Garcia, S Heller, et al. Poster Book, IDF 2006
1. GA Bruner, S Hirschberger, G Sendlhofen et al. Diabet Med 2000; 17(5):371-375
2. PD Home, A Linholm, A Riis. Diabet Med 2000; 17:762-770
3. P Raskin, RA Guthrie, L Leiter et al. Diabetes Care 2000;23:583-588
51.
Инсулин детемир официально с 2011г разрешен для примененияво время беременности и гестационного диабета.
Ранее было опубликовано единственное исследование
по применению инсулина Левемир® у беременных
пациенток
В первом квартале 2011 года закончилось
рандомизированное, контролируемое, многоцентровое
исследование по сравнению эффективности и
безопасности инсулина Левемир® и НПХ (в комбинации с
НовоРапид®) у беременных пациенток с СД 1 типа
(публикация в Diabetes/Metabolism Research &
Reviews)
Зарегистрирован к применению при беременности в
сентябре 2011г. в Европе и США. В РФ с 2012г.
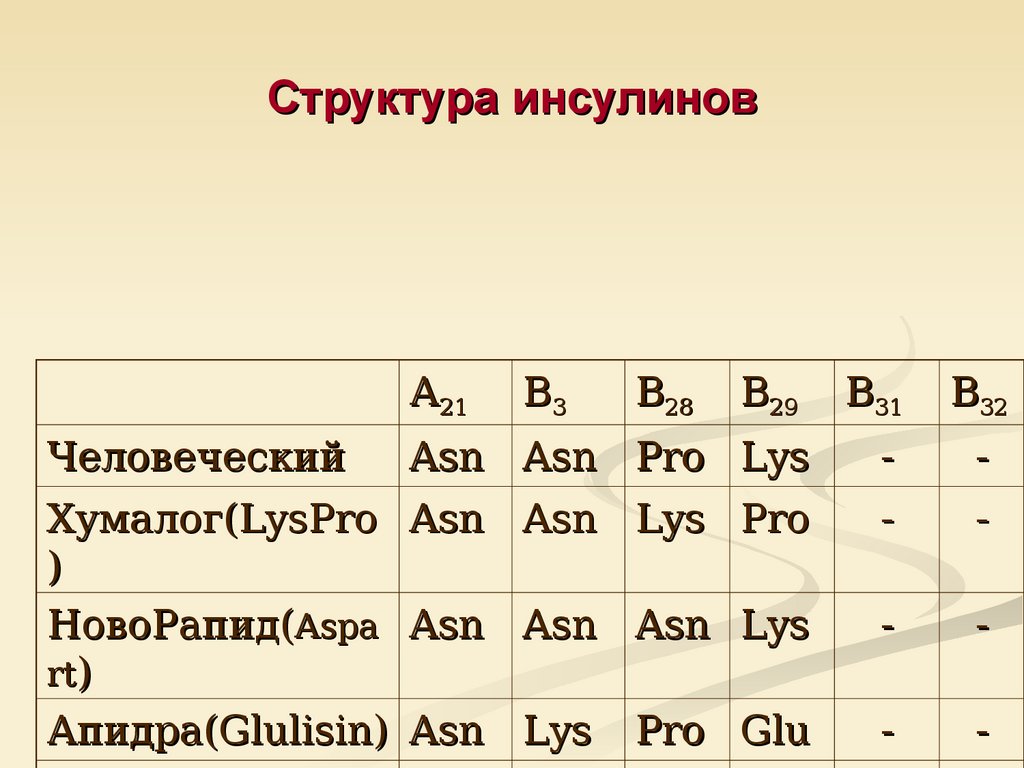
52. Структура инсулинов
А21Человеческий
В29
В31
В32
Asn Asn Pro Lys
-
-
Asn Lys Pro
-
-
Asn Asn Lys
-
-
Lys
-
-
Хумалог(LysPro Asn
)
НовоРапид(Aspa Asn
rt)
Апидра(Glulisin) Asn
В3
В28
Pro Glu
53.
54.
55. Генноинженерные Инсулины (второе покаление инсулинов 80-90гг.)
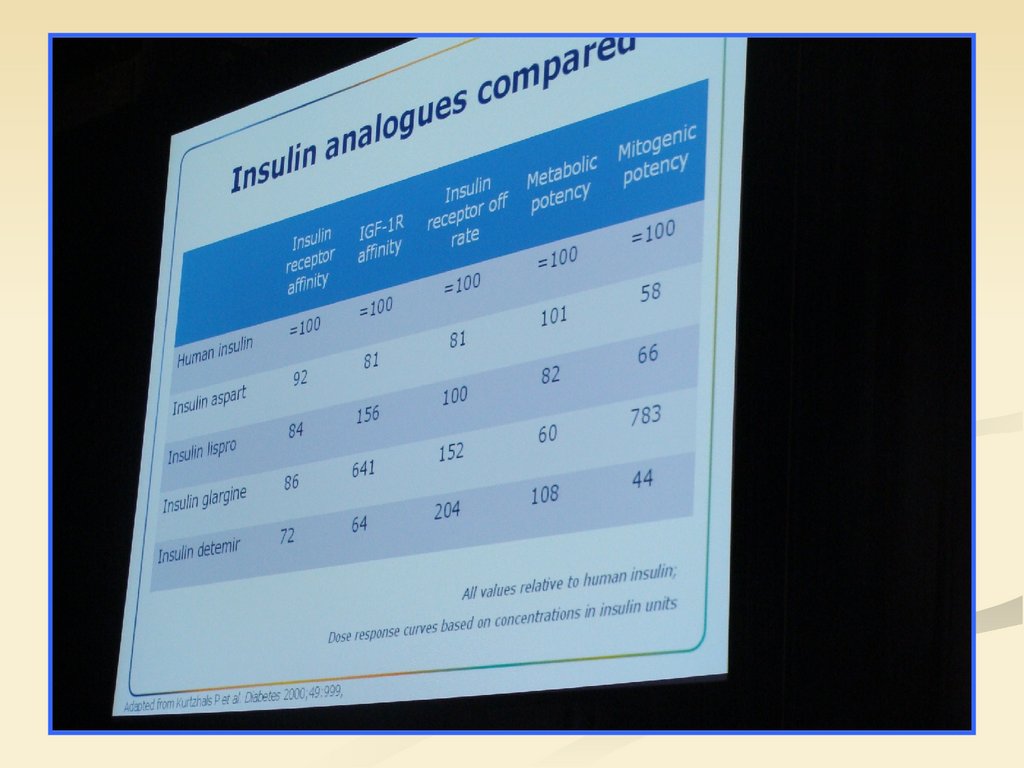
56. Инсулиновые аналоги (инсулины третьего поколения 1995 – 2010гг.)
-Противопоказано при беременности-- Доказано преимущество
57. Современные способы введения инсулина при беременности
58.
59.
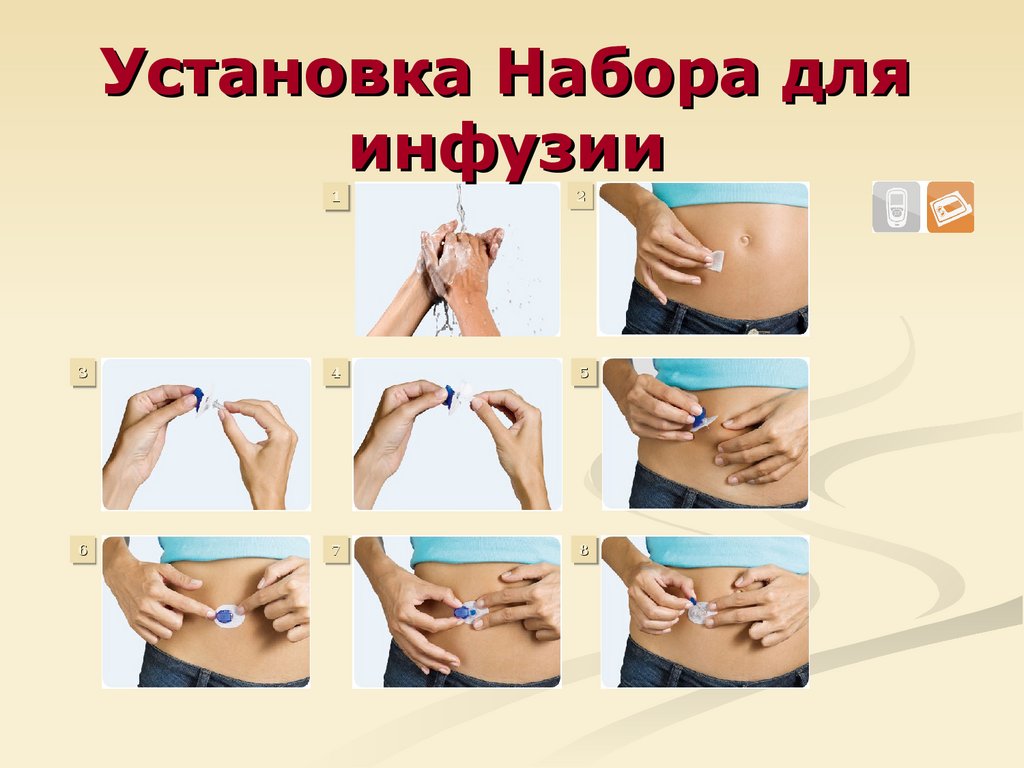
60. Установка Набора для инфузии
12
3
4
5
6
7
8
61.
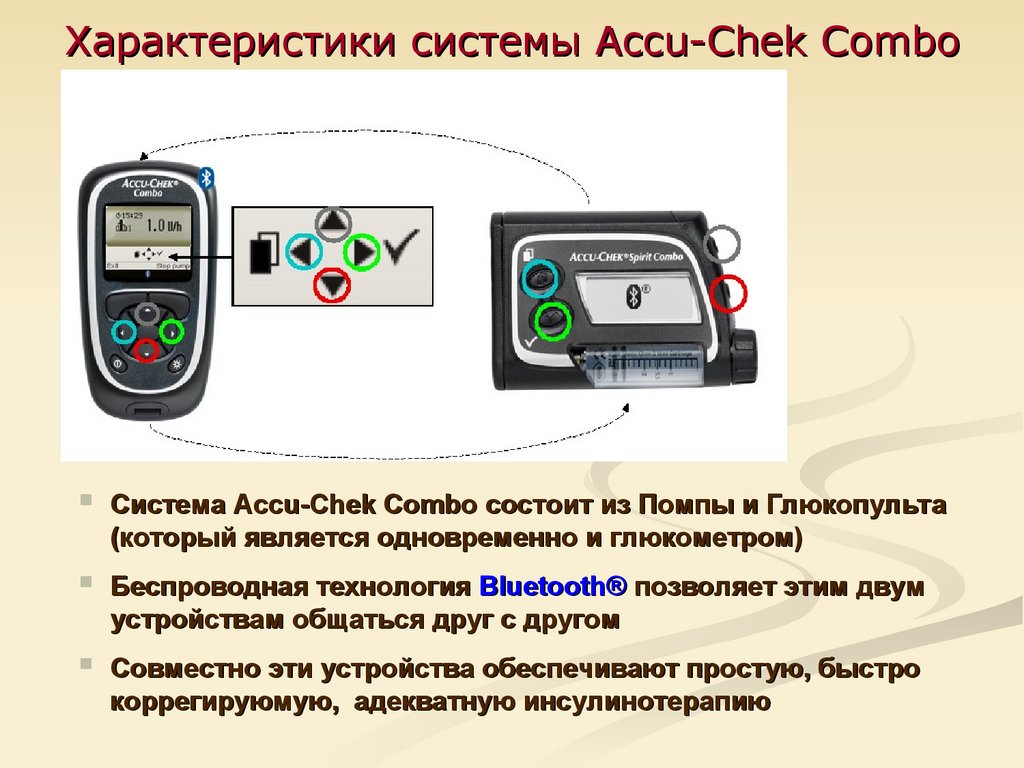
62. Характеристики системы Accu-Chek Combo
Система Accu-Chek Combo состоит из Помпы и Глюкопульта(который является одновременно и глюкометром)
Беспроводная технология Bluetooth® позволяет этим двум
устройствам общаться друг с другом
Совместно эти устройства обеспечивают простую, быстро
коррегируюмую, адекватную инсулинотерапию
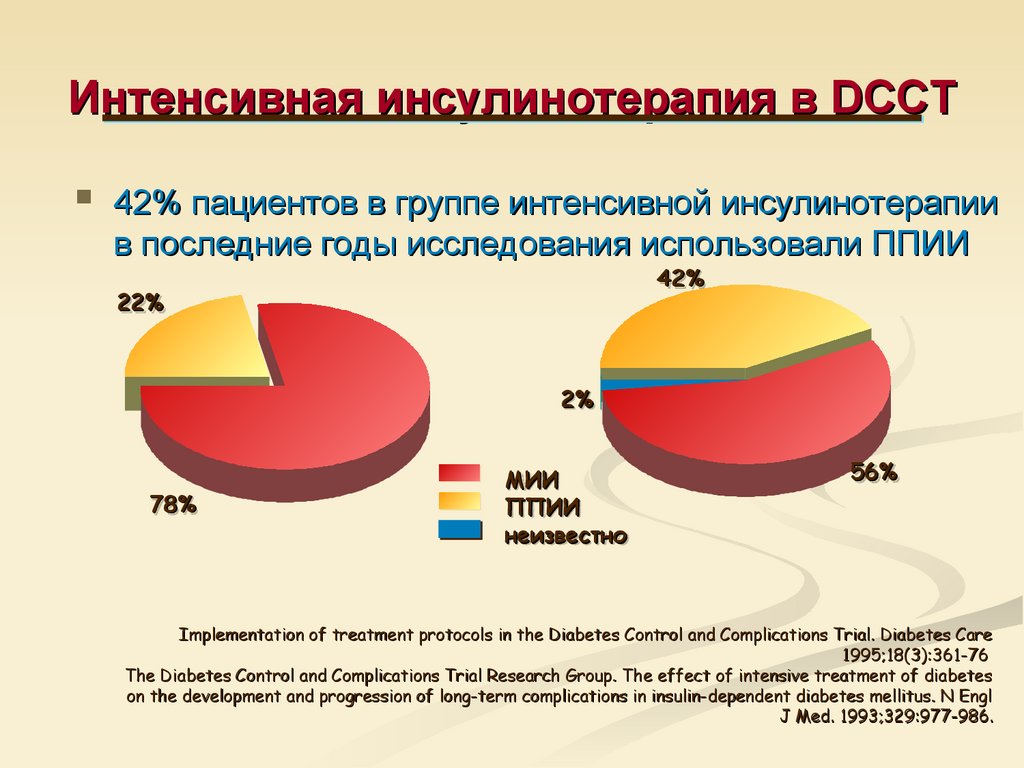
63. Интенсивная инсулинотерапия в DCCT
42% пациентов в группе интенсивной инсулинотерапиив последние годы исследования использовали ППИИ
42%
22%
2%
78%
МИИ
ППИИ
неизвестно
56%
Implementation of treatment protocols in the Diabetes Control and Complications Trial. Diabetes Care
1995;18(3):361-76
The Diabetes Control and Complications Trial Research Group. The effect of intensive treatment of diabetes
on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl
J Med. 1993;329:977-986.
64. Помповая инсулинотерапия - преимущества
Помповая инсулинотерапия преимуществатолько короткий или ультракороткий инсулин
постоянное введение малых доз (шаг 0,05-0,1 ед)
отсутствие депо инсулина в подкожной клетчатке
Это обеспечивает:
более
физиологичный
способ
введения
инсулина
более предсказуемую абсорбцию инсулина и,
соответственно, его действие. Следствие –
предсказуемый и стабильный уровень гликемии
возможность изменять дозу и время введения
инсулина - более нормальный и свободный
стиль жизни
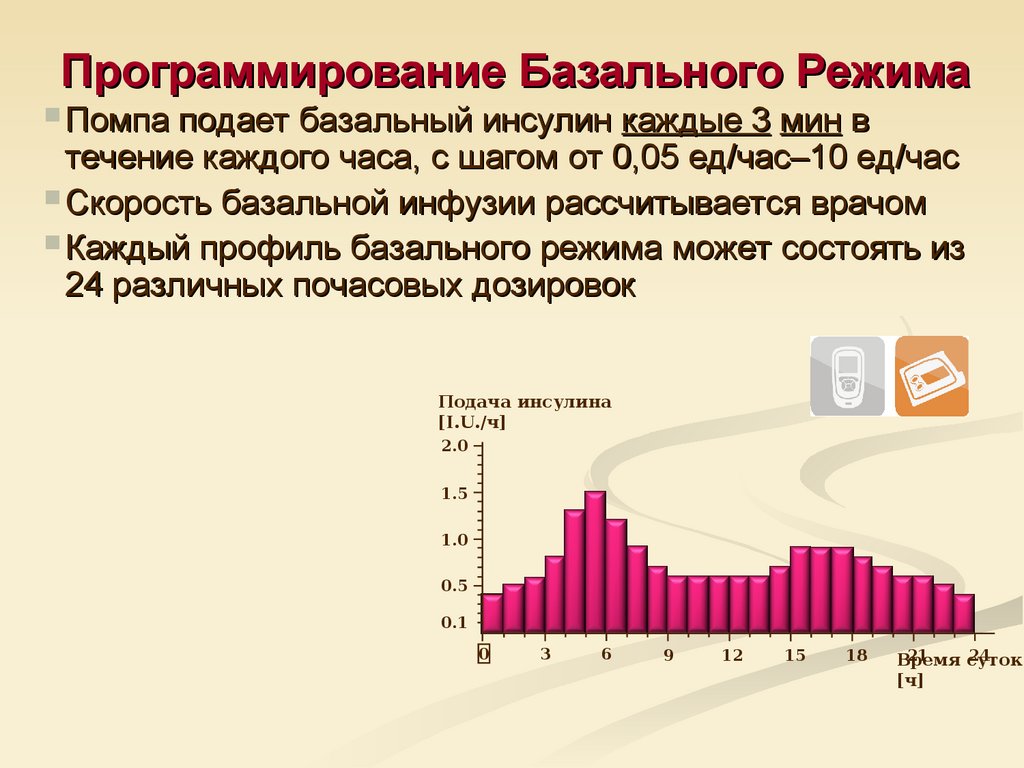
65. Программирование Базального Режима
Помпа подает базальный инсулин каждые 3 мин втечение каждого часа, с шагом от 0,05 ед/час–10 ед/час
Скорость базальной инфузии рассчитывается врачом
Каждый профиль базального режима может состоять из
24 различных почасовых дозировок
Подача инсулина
[I.U./ч]
2.0
1.5
1.0
0.5
0.1
0
3
6
9
12
15
18
21
24
Время
суток
[ч]
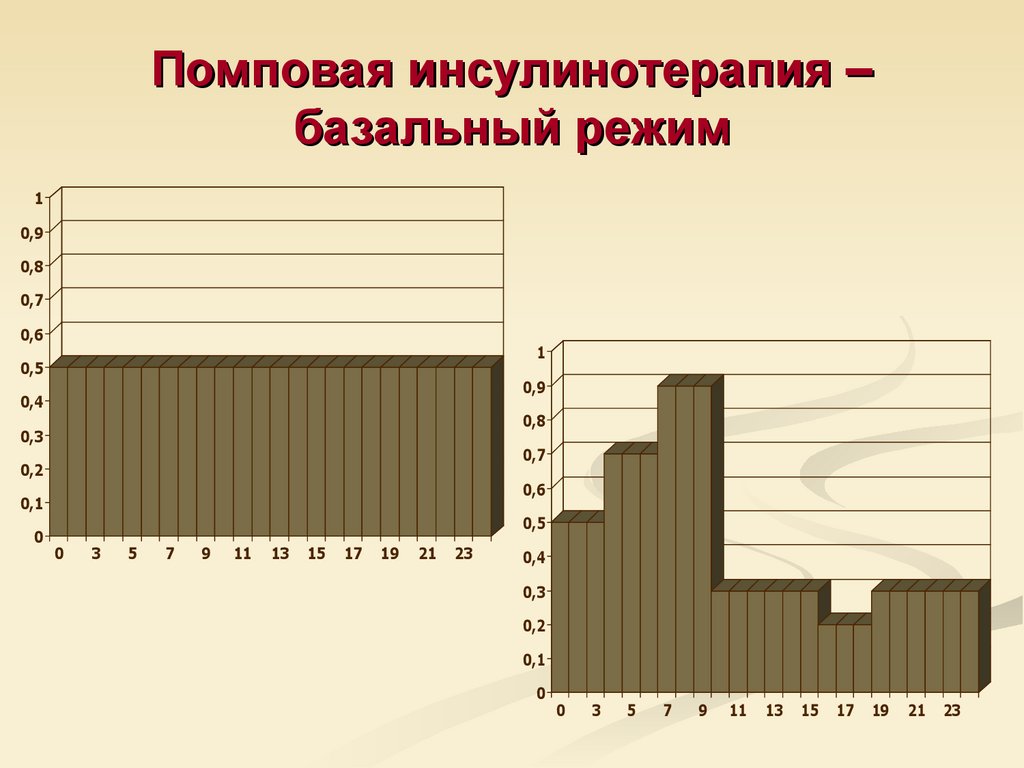
66. Помповая инсулинотерапия – базальный режим
10,9
0,8
0,7
0,6
1
0,5
0,9
0,4
0,8
0,3
0,7
0,2
0,6
0,1
0
0,5
0
3
5
7
9
11
13
15
17
19
21
23
0,4
0,3
0,2
0,1
0
0
3
5
7
9
11
13
15
17
19
21
23
67. Преимущества базального режима помповой инсулинотерапии при беременности
Возможностьвременно
уменьшить или
отключить
базальный
режим при :
рвоте,
физической
нагрузке,
родах, что
снимает риск
гипогликемий.
68. Основные Характеристики Помпы
На выбор 4 вида введенияболюса с учетом:
Прием пищи
Физическая нагрузка
Различные события (например,
болезнь и т.д.)
3 пользовательских настройки
меню, соответствующие
степени опытности
пользователя
Общается с Глюкометром,
позволяя осуществлять
дистанционный контроль и
иметь доступ к информации
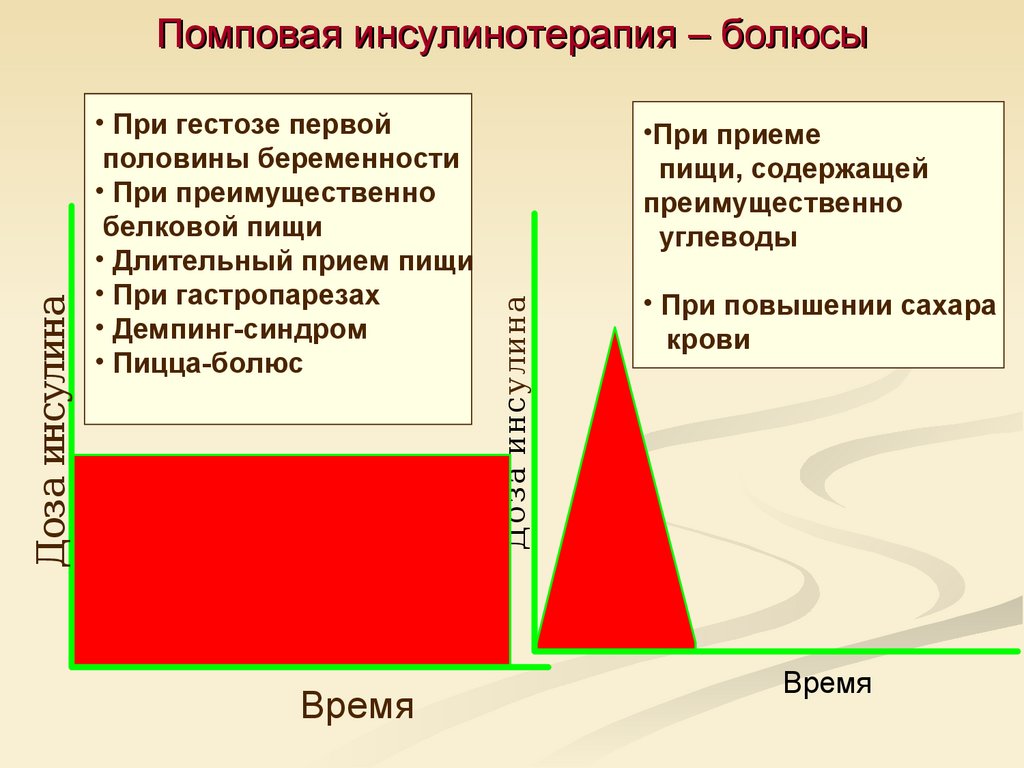
69. Помповая инсулинотерапия – болюсы
• При гестозе первойполовины беременности
• При преимущественно
белковой пищи
• Длительный прием пищи
• При гастропарезах
• Демпинг-синдром
• Пицца-болюс
Время
•При приеме
пищи, содержащей
преимущественно
углеводы
Доза инсулина
Доза инсулина
Помповая инсулинотерапия – болюсы
• При повышении сахара
крови
Время
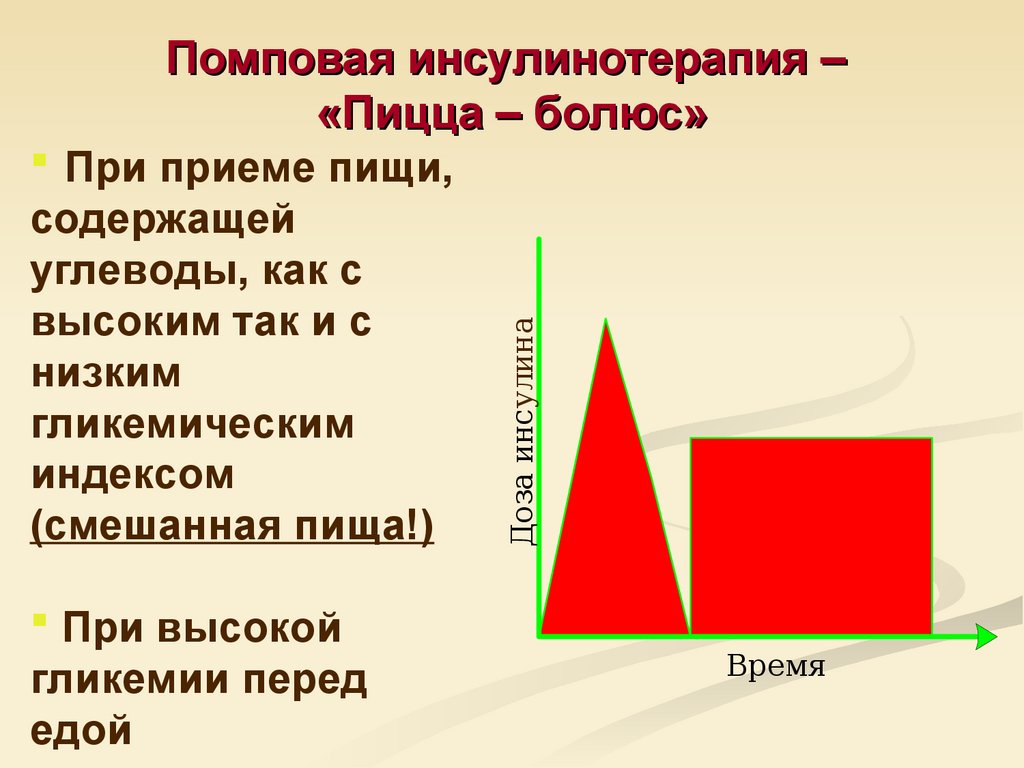
70. Помповая инсулинотерапия – «Пицца – болюс»
При приеме пищи,содержащей
углеводы, как с
высоким так и с
низким
гликемическим
индексом
(смешанная пища!)
При высокой
гликемии перед
едой
Доза инсулина
Помповая инсулинотерапия –
«Пицца – болюс»
Время
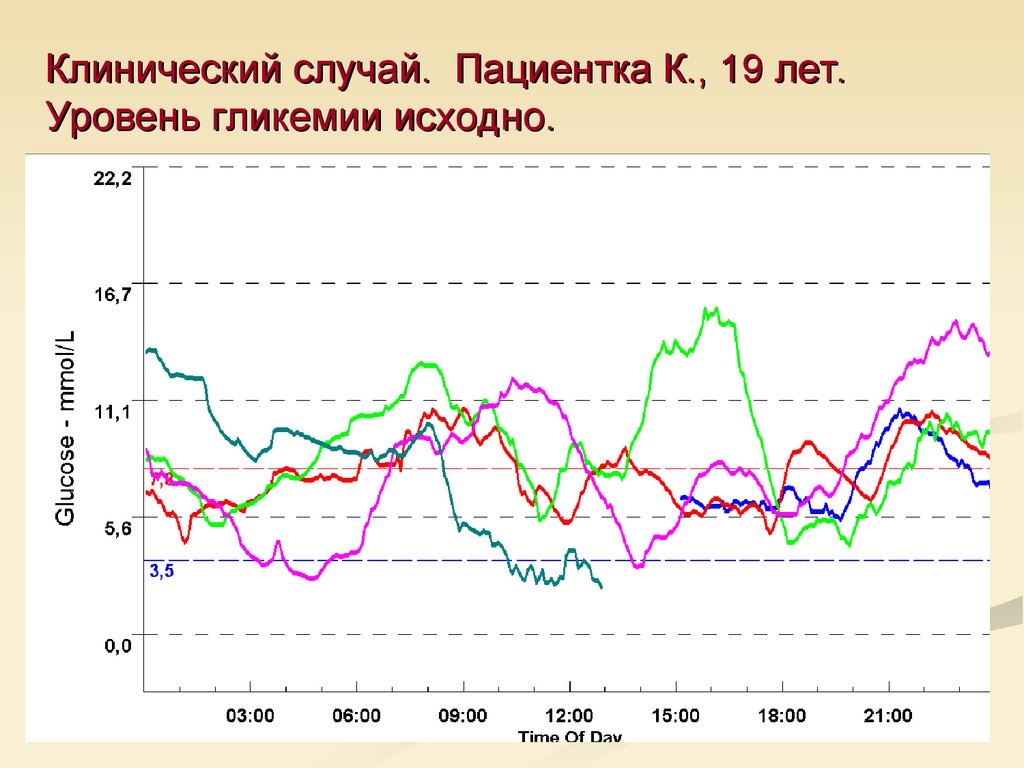
71. Клинический случай. Пациентка К., 19 лет. Уровень гликемии исходно.
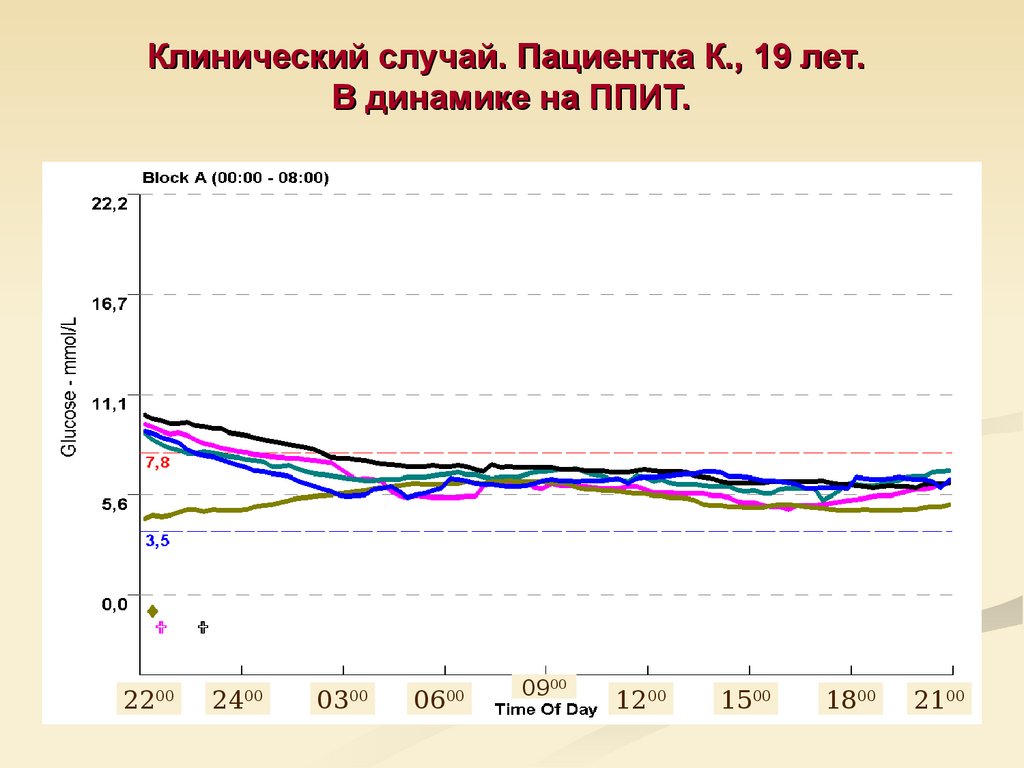
72. Клинический случай. Пациентка К., 19 лет. В динамике на ППИТ.
22002400
0300
0600
0900
1200
1500
1800
2100
73. Помпа, отчеты, цели
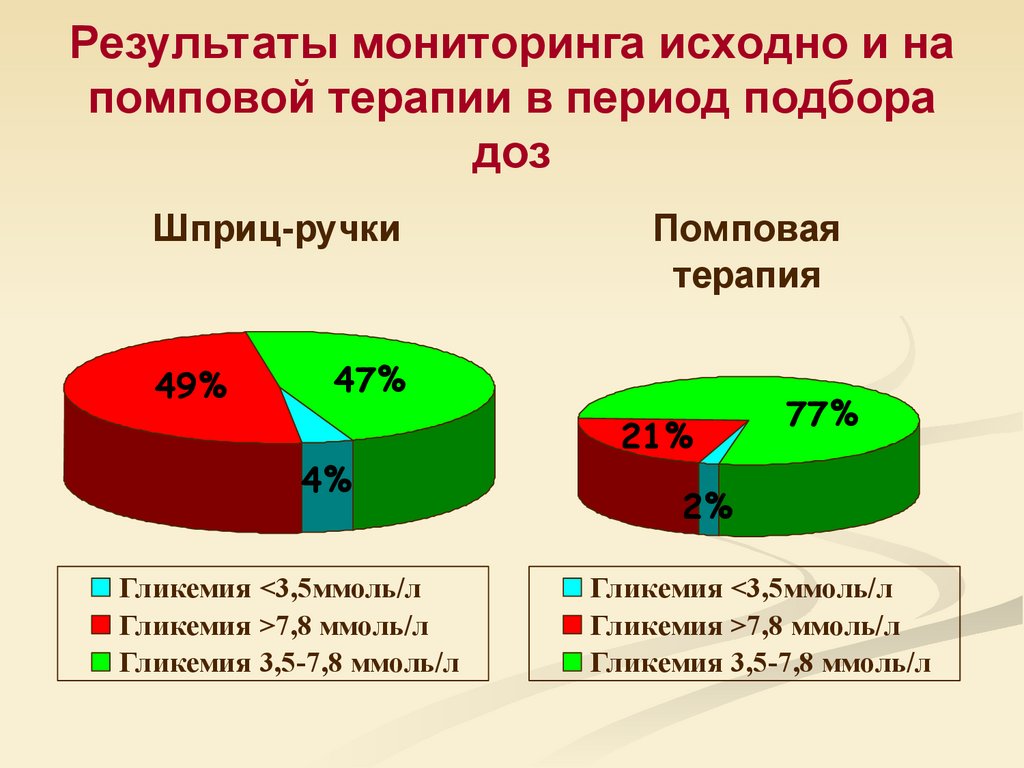
74. Результаты мониторинга исходно и на помповой терапии в период подбора доз
Шприц-ручки49%
Помповая
терапия
47%
4%
Гликемия <3,5ммоль/л
Гликемия >7,8 ммоль/л
Гликемия 3,5-7,8 ммоль/л
21%
77%
2%
Гликемия <3,5ммоль/л
Гликемия >7,8 ммоль/л
Гликемия 3,5-7,8 ммоль/л
75. «Недостатки» помповой инсулинотерапии
Необходимость чаще контролировать гликемиюТак как в организме отсутствует запас инсулина,
то при любой приостановке снабжения инсулином
очень высок риск развития кетоацидоза
Инсулиновая помпа будет присоединена к
пациенту круглосуточно – ношение
механического устройства; помпа будет заметна
окружающим
Высокая стоимость лечения
76. Тактика лечения СД при беременности. (Определяют эндокринолог и акушер-гинеколог.)
Соблюдение адекватной диеты (калорийность 1 триместр –30ккал/кг идеальной массы тела, 2-3-триместры – 35-38
ккал/кг; по составу: Б-15%, Ж-30%, У-55%)
Интенсивная инсулинотерапия
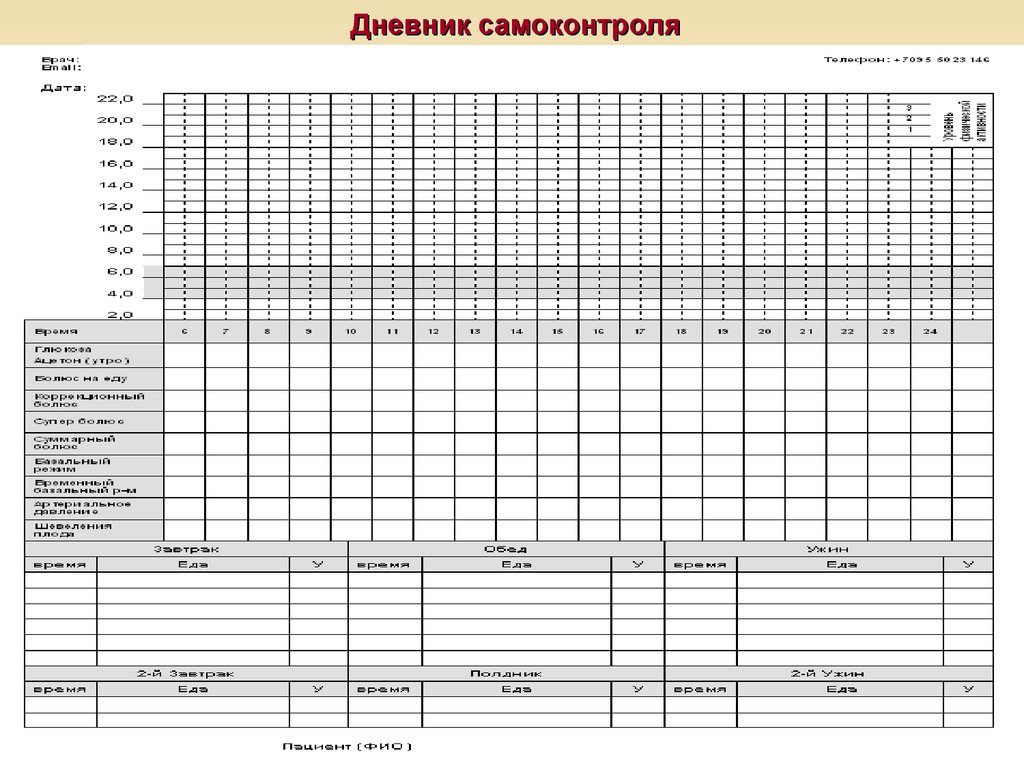
Ежедневный самоконтроль глюкозы не < 7 раз/сут.; цель :
ГКН/до еды – до 5,1моль/л, ● ч/з 1 час после еды –до
7,5ммоль/л; контроль ацетонурии при раннем гестозе и
после 28-30 недели
КонтрольНвА1с каждый месяц, цель <6,0%
Наблюдение окулиста 1 раз в триместр (ЛКС по показ-м)
Наблюдение гинеколога, эндокринолога (при каждом
посещении измерение веса, АД, альбуминурии – до 34
недель каждые 2 нед., после 34 недели – еженедельно)
Антенатальная оценка состояния плода (УЗИ, КТГ по
назначению акушер-гинеколога)
А/б при инфекции мочевых путей
77.
Основным условием благополучного течениябеременности и родов у женщин СД является
достижение нормогликемии.
Для профилактики ВПР (врожденных пороков
развития) среднесуточная гликемия должна
быть < 7,7ммоль/л; профилактики РДС
(респираторный дистресс синдром) не > 6
ммоль/л; профилактики макросомии не > 5,5
ммоль/л. НвА1с < 6%.
Задача эндокринолога-диабетолога
использовать такие схемы инсулинотерапии,
которые бы могли максимально иммитировать
физиологическую секрецию инсулина.
78.
79. Дневник самоконтроля
80. Необходимые госпитализации. Определяет эндокринолог и акушер-гинеколог
В раннем сроке беременности (обследование,решение вопроса о сохранении беременности,
проведение профилактического лечения,
компенсация СД, прохождение «Школы
диабета») в эндокринологическое отделение
При сроке 21 – 24 недели в
эндокринологическое отделение (если
необходимо)
При сроке 35 – 36 недель в роддом (для
тщательного наблюдения за плодом, лечения
акушерских и диабетических осложнений,
выбора срока и метода родоразрешения)
81. Тактика родоразрешения (определяет акушер-гинеколог)
Оптимальный срок 38 – 40 недельОптимальный метод – программированные
роды через естественные родовые пути с
тщательным контролем гликемии во время и
после родов
Показания к кесареву сечению :
Общепринятые в акушерстве
Наличие выраженных или прогрессирующих
осложнений диабета и беременности
Тазовое предлежание плода
82. Регистр СД – мониторинг осложнений и лечения
83. Осложнения ГСД
Гестационный СДПеринатальная
Прегестационный СД
смертность
Пороки развития
Диабетическая
Самопроизвольные
фетопатия
аборты
Гестозы
Перинатальная
Инфекция
смертность
мочевыводящих путей
Диабетическая фетопатия
Кесарево сечение
Прогрессирование
Отдаленные последствия
поздних осложнений
для матери и потомства
Гестозы
Инфекция
мочевыводящих путей
Кесарево сечение
Отдаленные последствия
для матери и для
потомства

























































 Медицина
Медицина








