Похожие презентации:
Хронический панкреатит
1.
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ2.
Эпидемиология• Возраст начала заболевания – 35-50 лет
• В России заболеваемость ХП составляет 27,4-50
случаев на 100000 населения в год.
• В западных странах этот показатель достигает
значений от 1,6 до 56 случаев на 100000 населения
в год.
• Около 20% больных ХП умирает от его осложнений
в срок до 10 лет от момента установления
диагноза.
• 20-летняя выживаемость составляет только 45%.
• Неблагоприятными прогностическими факторами,
уменьшающими продолжительность жизни этих
больных, является продолжение приема алкоголя,
курение.
3.
4.
5.
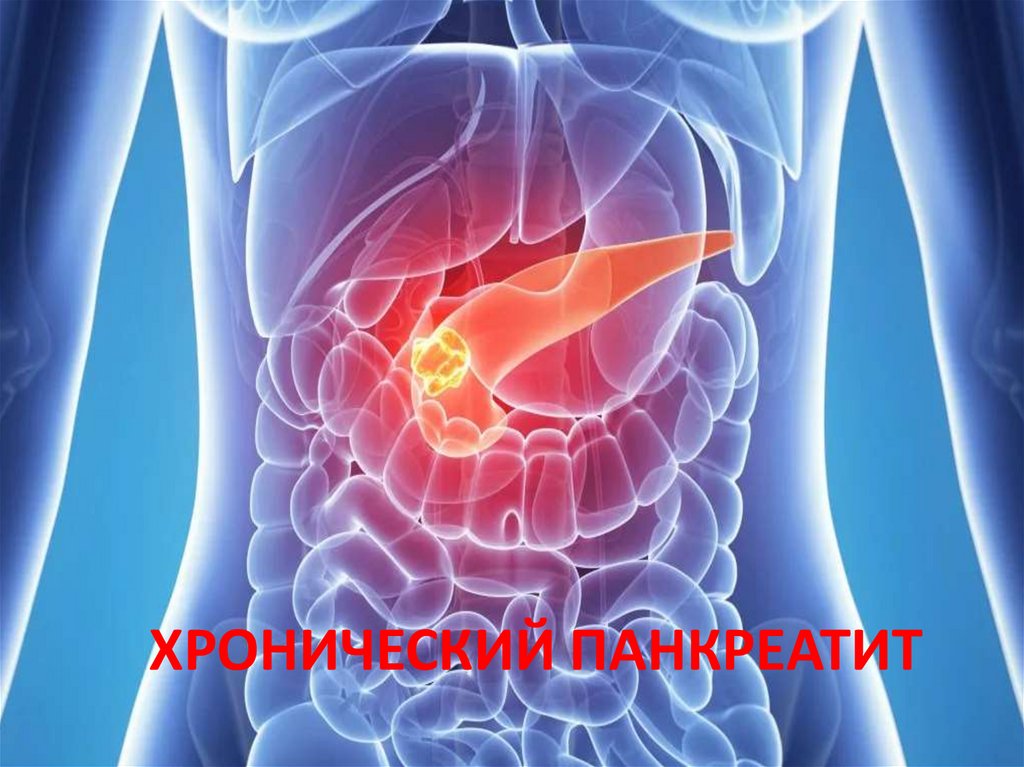
Секреторная функцияподжелудочной железы
1. Внешняя секреция
2. Внутренняя секреция
6.
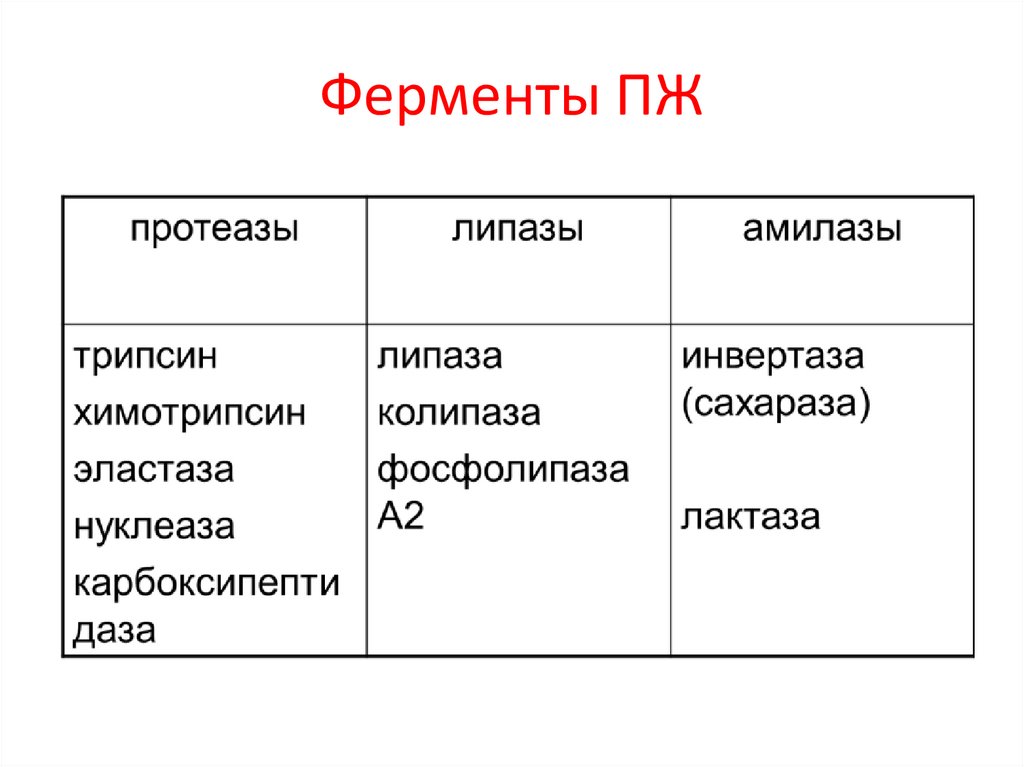
Ферменты ПЖ7.
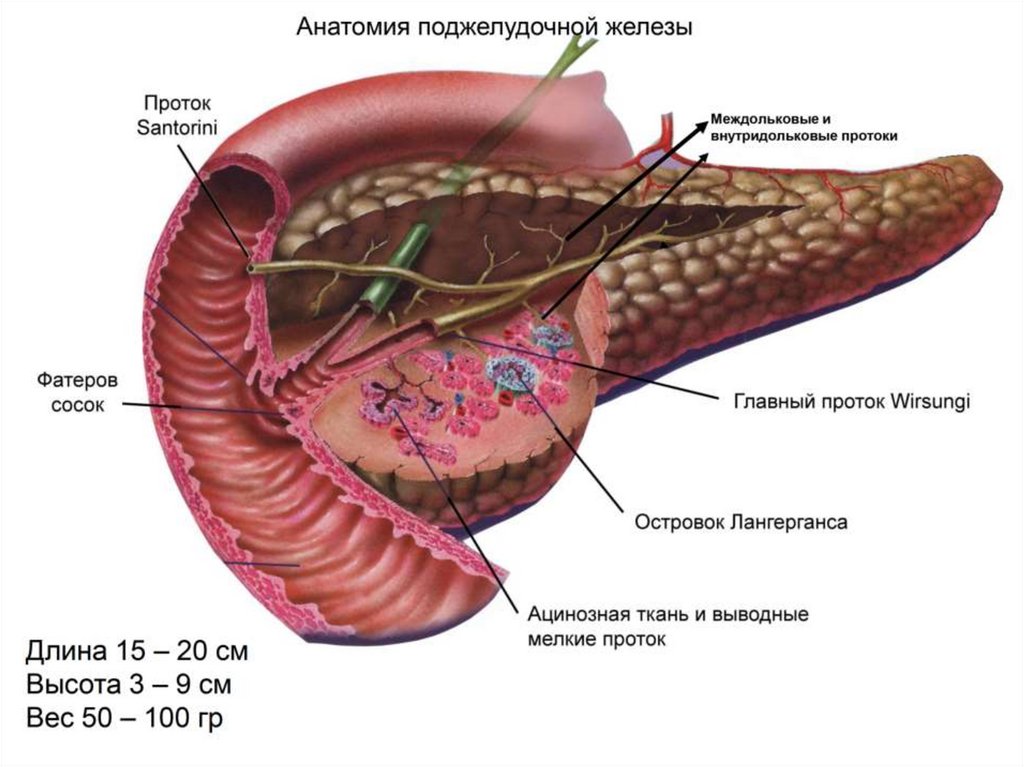
Эндокринная функция ПЖзаключается в выделении в кровь
• Глюкогона (альфа-клетками) повышение
уровня сахара в крови
• Инсулина (бетта-клетками) понижение
уровня сахара в крови
• Соматостатина (гамма клетками) контроль
уровня сахара в крови
8.
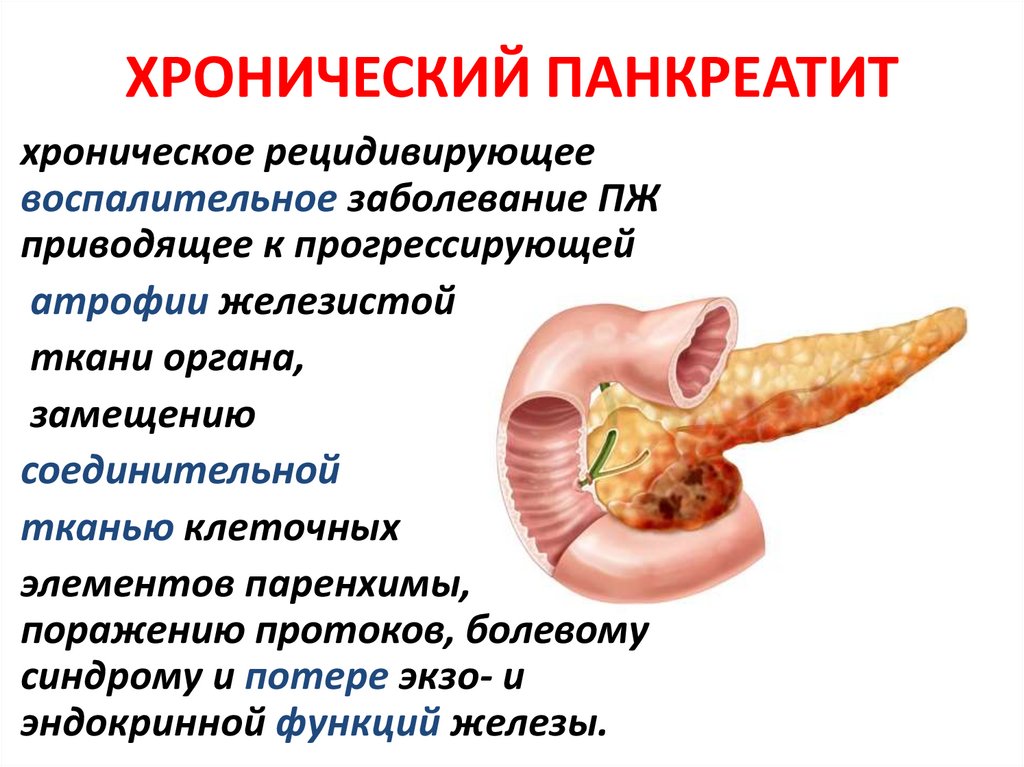
ХРОНИЧЕСКИЙ ПАНКРЕАТИТхроническое рецидивирующее
воспалительное заболевание ПЖ
приводящее к прогрессирующей
атрофии железистой
ткани органа,
замещению
соединительной
тканью клеточных
элементов паренхимы,
поражению протоков, болевому
синдрому и потере экзо- и
эндокринной функций железы.
9.
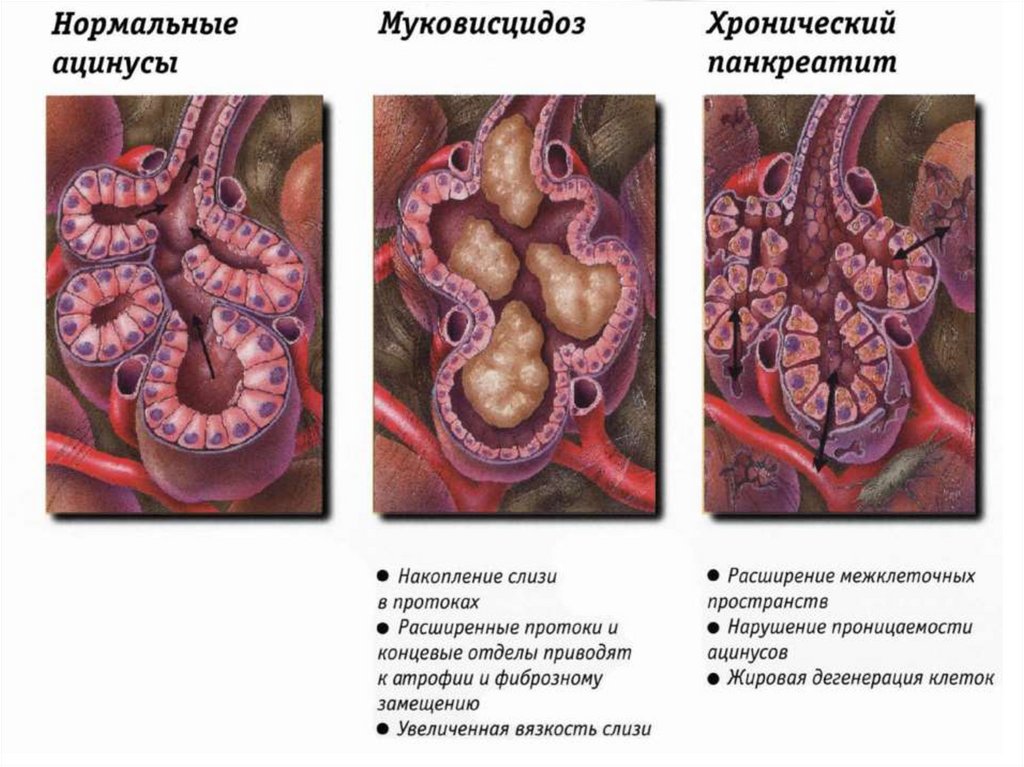
В его патоморфологической основе лежит, впервую очередь, сочетание
прогрессирующего воспалительного процесса
с деструкцией ацинарного аппарата :
жировая дистрофия, атрофия железистой
паренхимы, включая клетки островков
Лангерганса, и развитие фиброзной ткани.
10.
11.
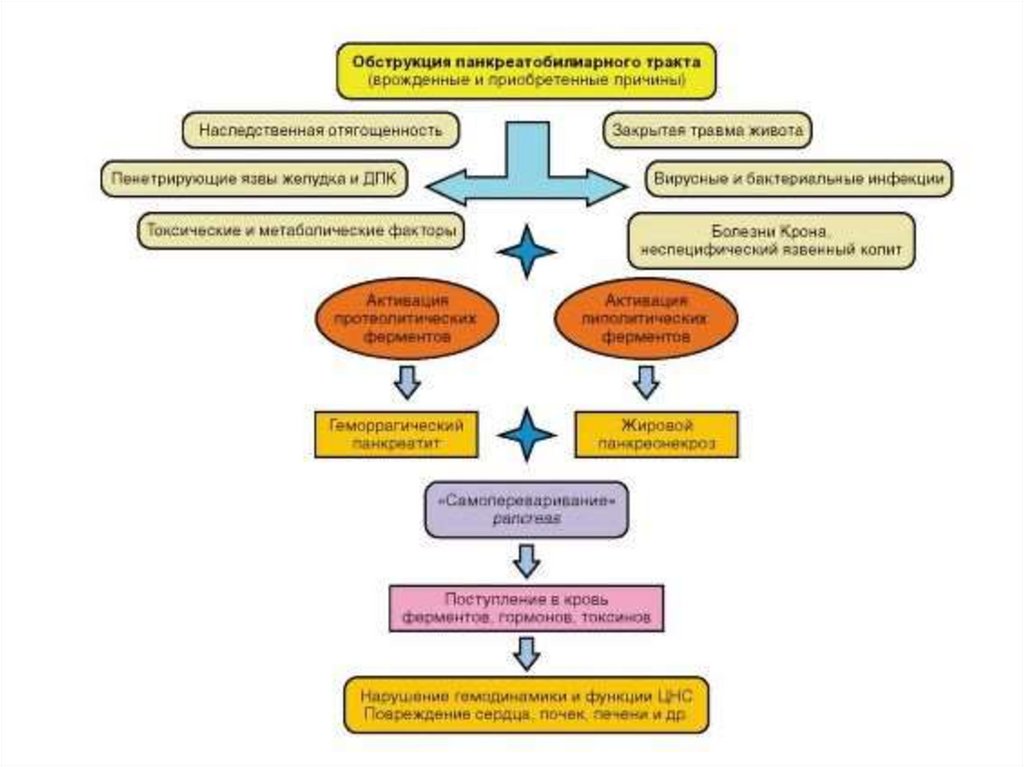
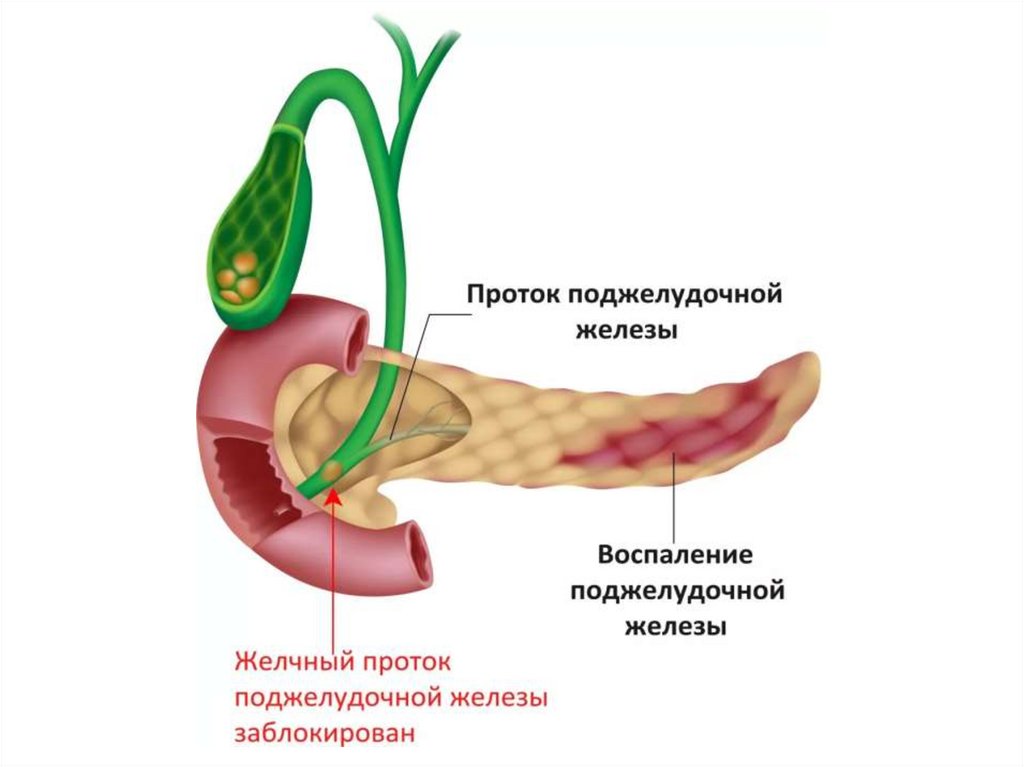
Этиология• Наиболее частой причиной панкреатита является употребление алкоголя
(до 90% взрослых пациентов)
• Заболевания билиарной системы, сопровождающиеся повышением
гидростатического давления желчи в протоках
• Патология области большого дуоденального сосочка – папиллиты,
дивертикулы, опухоли, язвы, сопровождающиеся нарушением оттока
желчи и панкреатического секрета – участвует в развитии заболевания.
• Реже могут встречаться хронические панкреатиты, этиологически
связанные с травмами органа, приемом панкреотоксичных лекарственных
средств (антибиотики, сульфаниламиды, натрийуретики, непрямые
антикоагулянты, нестероидные противовоспалительные препараты,
глюкокортикоидные гормоны, эстрогены, препараты первого поколения
блокаторов Н2-рецепторов гистамина).
• ХП формируется у пациентов с гиперпаратиреозом, гиперлипидемиями,
сосудистыми поражениями органов брюшной полости.
• Также возможен наследственный панкреатит – аутосомно-доминантное
заболевание, связанное с мутацией гена в одной из хромосом, в результате
чего происходит изменение молекулы трипсина и нарушение механизма
защиты от его внутриклеточной активации.
12.
13.
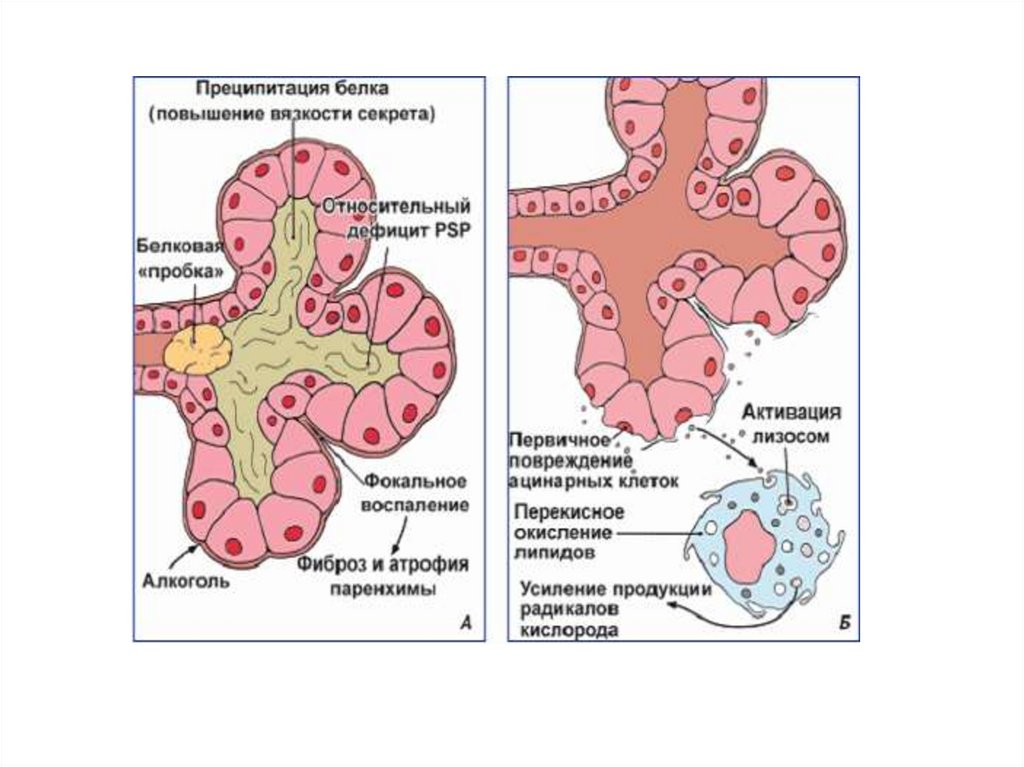
Марсельско-Римская 1988г. КЛАССИФИКАЦИЯI. Хронический кальцифицирующий панкреатит.
Наиболее частая форма заболевания. Наиболее
частая причина - алкоголь. В результате
воспаления и изменения структуры мельчайших
протоков ПЖ происходит сгущение секрета с
образованием пробок богатых белком и
кальцием. В этом процессе важную роль играет
понижение концентрации литостатина предотвращает осаждение кальциевых солей в
белковых пробках в протоках поджелудочной
железы.
14.
15.
Марсельско-Римская 1988г. КЛАССИФИКАЦИЯII. Хронический обструктивный панкреатит.
Наблюдается при выраженных сужениях
главного панкреатического протока или его
крупных ветвей, либо фатерова соска.
Причины развития: алкоголь, ЖКБ, травма,
опухоль, врожденные дефекты. Поражение
развивается дистальнее места обструкции
протока. Эпителий в месте обструкции протока
сохранён.
16.
17.
Марсельско-Римская 1988г. КЛАССИФИКАЦИЯВстречается нечасто.
III. Хронический фиброзно-индуративный
(паренхиматозный, воспалительный)
панкреатит. Характеризуется фиброзом,
мононуклеарной клеточной инфильтрацией и
постепенной атрофией экзокринной ткани.
Вероятно, следствие поражения железы
вирусами.
IV. Хронические кисты и псевдокисты
поджелудочной железы
18.
19.
20.
21.
Клинические проявления• болевым;
• диспепсическим;
• внешнесекреторной панкреатической
недостаточности;
• скрытым либо явным сахарным диабетом,
реже – гипогликемическим синдромом;
• холестаза;
• нарушения дуоденальной проходимости;
• сегментарной портальной гипертензии;
• воспалительными и гнойными
осложнениями.
22.
Клинические проявления• Непрерывная рвота не приносящая облегчения (парез желудка)
• Вынужденное положение « панкреатита»
• Пальпация – умеренная болезненность несмотря на сильную
субъективную боль, во всяком случае живот можно пальпировать,
что не возможно при катастрофах в брюшной полости – перфорация
язвы и т.п.
• Покраснение лица, гипотония, обезвоживание (действие
вазоактивных веществ)
• Температура до субфибрильной, повышение свидетельствует об
инфицировании некрозов.
• Кишечная диспепсия: стул нормальный в начале заболевания,
диарея по мере прогрессирования панкреатической
недостаточности, вздутие живота, урчание.
• Признаки диабета при эндокринной недостаточности
• Ранний асцит - признак разрыва протоков железы.
Содружественный выпотной плеврит – действие липазы на
серозные оболочки.
• При пункции полостей в жидкостях необходимо обязательно
определять амилазу и липазу.
23.
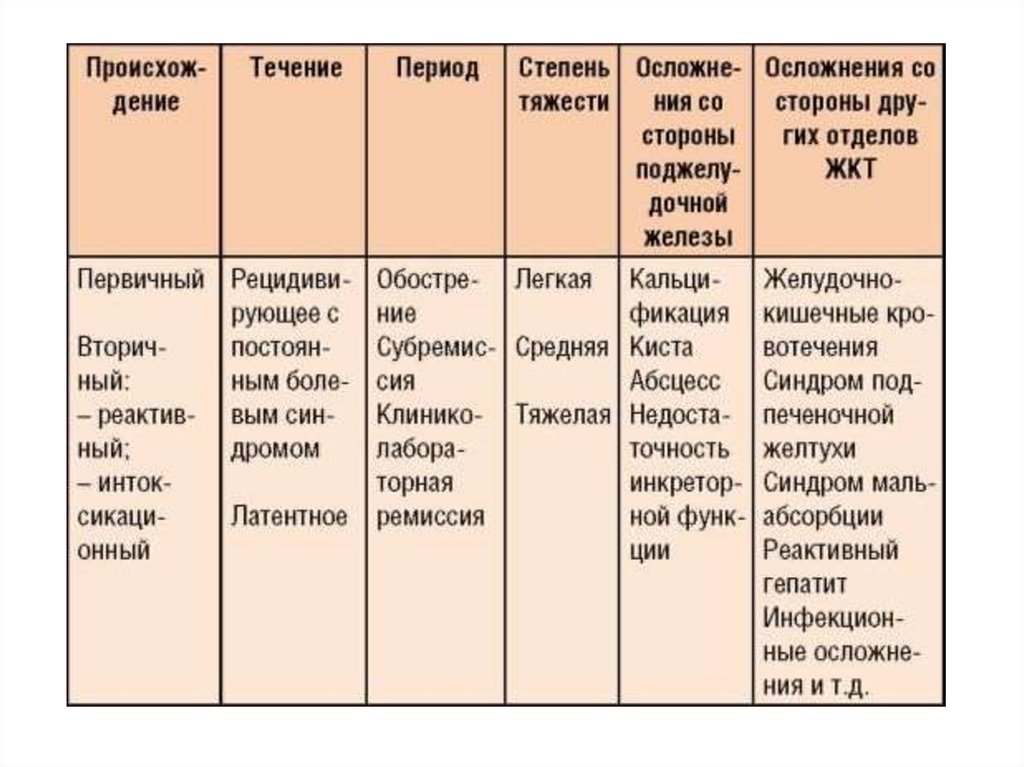
осложнения хронического панкреатита:1.Холестаз (желтушный и безжелтушный варианты).
2.Реактивный гепатит.
3.Инфекционные осложнения:
• воспалительные инфильтраты;
• гнойный холангит;
• септические состояния;
• реактивный плеврит;
Редкие осложнения:
• подпеченочная форма портальной гипертензии;
• хроническая дуоденальная непроходимость;
• эрозивный эзофагит;
• гастродуоденальные изъязвления с кровотечением;
• синдром Мэллори-Вейсса;
• гипогликемические кризы;
24.
СИМПТОМЫ ПАНКРЕАТИТА• Де-Мюси – боль при пальпации в левом
подреберье как признак диафрагмального
плеврита
• Мейо-Робсона – боль при пальпации в левом
подреберье
• Грота – боль при глубокой пальпации в левом
подреберье при оттянутой кнутри прямой
мышце
25.
Диагностика• Рентген. Ис-е органов брюшной полости – панкреатический
кальциноз 30 –40 %
• Рентген. ис-е желудка – смещение или сужение просвета,
развертывание контура 12 п.к. особенно при кистах, опухолях
Рентген. 12 п.к. в условиях гипотонии – можно обнаружить
парапапилярный дивертикул, опухоль Фатерова соска,
дуоденобилиарный рефлюкс, контуры головки панкреас,
развернутость петли 12 п.к. и деформация нисходящего
сегмента
• УЗИ, в т.ч. Эндоскопическое УЗИ – изменение размеров железы,
неровность контуров, неоднородность структуры т.е. наличие
гиперехогенных участков (фиброзные изменения железы).
Кальцификация железы, кисты и псевдокисты, наличие
асцитической жидкости.
Но, неровность контуров, неоднородность структуры т.е. наличие
гиперехогенных участков без клинических признаков заболевания –
недостаточно для установления диагноза ХП , так как может
встречаться у тучных ( плотный жир вокруг железы) у пожилых –
возрастной фиброз железы.
26.
• КТ – размеры и контуры поджелудочнойжелезы, опухоль или кисты, кальцификаты.
• ФГДС – Состояние Фаторова соска, выделение
желчи в процессе исследования , наличие
опухолевых образований в зоне Фатерова соска.
• РХПГ – деформация и диффузное расширение
протоков, камни в протоках, стриктуры
протоков, состояние общего желчного протока.
• Радиоизотопное ис-е (с технецием, селенметионином, золотом) – негомогенное
накопление препарата с участками разрежения,
нечеткость контуров железы, дефекты
наполнения при кистах или опухоли
• Селективная целиако-и мезентерикографии –
деформация, сужение, извилистость и
расширение сосудов панкреас.
27.
28.
Лечение• Больному категорически запрещено:
Употребление алкоголь содержащих напитков
Продуктов стимулирующих желудочную
секрецию Продуктов стимулирующих
панкреатическую секрецию
• Антисекреторные препараты (ИПП)
• Ферментативные препараты (панкреатин) ,
кроме заместительной терапии – действует
как механизм обратного торможения
выработки ферментов поджелудочной
железы.
• Спазмолитики (мебеверин, Но-шпа и др)



















 Медицина
Медицина