Похожие презентации:
Сифилис. Гонорея
1.
СИФИЛИС. ГОНОРЕЯВыполнила студентка группы Ф2-2
Дурдуева Гульжан
2.
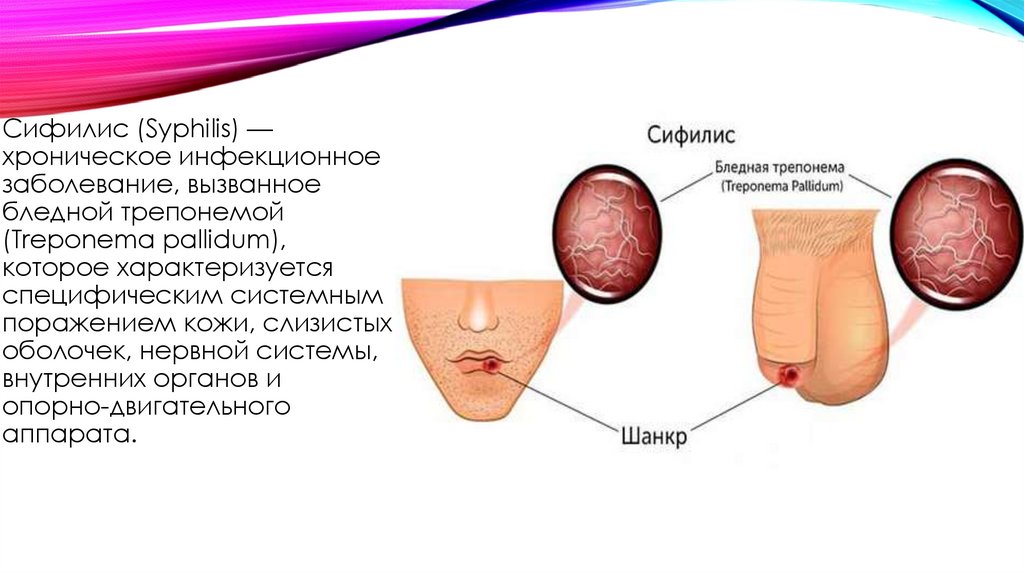
Сифилис (Syphilis) —хроническое инфекционное
заболевание, вызванное
бледной трепонемой
(Treponema pallidum),
которое характеризуется
специфическим системным
поражением кожи, слизистых
оболочек, нервной системы,
внутренних органов и
опорно-двигательного
аппарата.
3.
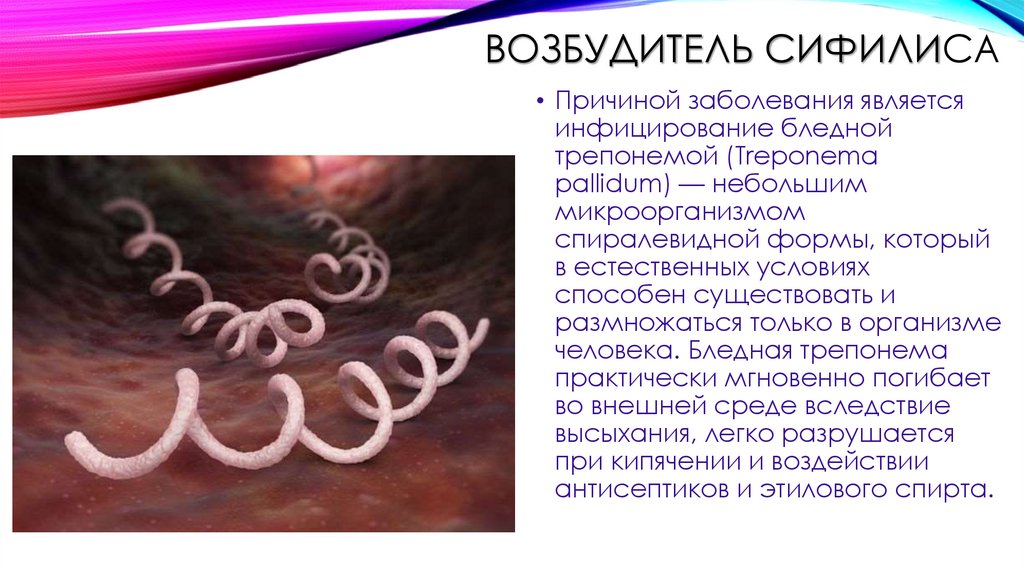
ВОЗБУДИТЕЛЬ СИФИЛИСА• Причиной заболевания является
инфицирование бледной
трепонемой (Treponema
pallidum) — небольшим
микроорганизмом
спиралевидной формы, который
в естественных условиях
способен существовать и
размножаться только в организме
человека. Бледная трепонема
практически мгновенно погибает
во внешней среде вследствие
высыхания, легко разрушается
при кипячении и воздействии
антисептиков и этилового спирта.
4.
• Инфекция передаётся половым путём (в т. ч.через оральные и анальные половые контакты)
• Трансплацентарно (через плаценту),
трансфузионно (при переливании крови) и
редко — контактно-бытовым путём
• Описаны случаи, когда к заражению
сифилисом приводили укусы, поцелуи,
вагинально-пальцевый контакт
• Дети могут заражаться сифилисом при тесном
бытовом контакте при наличии заболевания у
взрослых членов семьи
• К контактно-бытовому способу заражения
относят и профессиональный —
инфицирование сифилисом преимущественно
медицинского персонала при выполнении
диагностических или лечебных процедур
5.
Условия, при которых происходит заражение:• Наличие биологической жидкости, содержащей живые трепонемы —
крови, лимфы, слюны, спермы, грудного молока. Считается, что для
заражения достаточно попадания в организм 500-1000
микроорганизмов
• Наличие повреждённых кожных и слизистых оболочек или прямое
попадание возбудителя в кровь
• Состояние клеточного и гуморального иммунитета
6.
ФАКТОРЫ РИСКА• Риск заражения сифилисом повышен,
если:
• человек занимается незащищённым
сексом или сексом с несколькими
партнёрами;
• мужчина занимается сексом с мужчинами;
• пациент инфицирован ВИЧ
7.
КЛАССИФИКАЦИЯ И СТАДИИРАЗВИТИЯ СИФИЛИСА ПО МКБ-10
1. Ранний врождённый сифилис:
• ранний врождённый сифилис с симптомами;
• ранний врождённый сифилис скрытый;
• ранний врождённый сифилис неуточнённый;
• 2. Поздний врождённый сифилис:
• позднее врождённое сифилитическое поражение глаз;
• поздний врождённый нейросифилис (ювенильный нейросифилис);
• другие формы позднего врождённого сифилиса с симптомами;
• поздний врождённый сифилис скрытый;
• поздний врождённый сифилис неуточнённый;
• 3. Врождённый сифилис неуточнённый;
8.
6. Другие и неуточнённые формы сифилиса:скрытый сифилис, неуточнённый как ранний или
поздний;
положительная серологическая реакция на
сифилис;
сифилис неуточнённый.
• 4. Ранний сифилис:
• первичный сифилис половых органов;
• первичный сифилис анальной области;
• первичный сифилис других локализаций;
• вторичный сифилис кожи и слизистых оболочек;
• другие формы вторичного сифилиса;
• ранний сифилис скрытый;
• ранний сифилис неуточнённый;
• 5. Поздний сифилис:
• сифилис сердечно-сосудистой системы;
• нейросифилис с симптомами;
• асимптомный нейросифилис;
• нейросифилис неуточнённый;
• другие симптомы позднего сифилиса;
• сифилис поздний или третичный;
• поздний сифилис скрытый;
• поздний сифилис неуточнённый;
9.
ИНКУБАЦИОННЫЙ ПЕРИОД• После внедрения спирохеты наступает инкубационный период —
промежуток времени между первичным инфицированием и
появлением первых симптомов. Инкубационный период продолжается
от 9 до 90 дней (в среднем 21 день).
10.
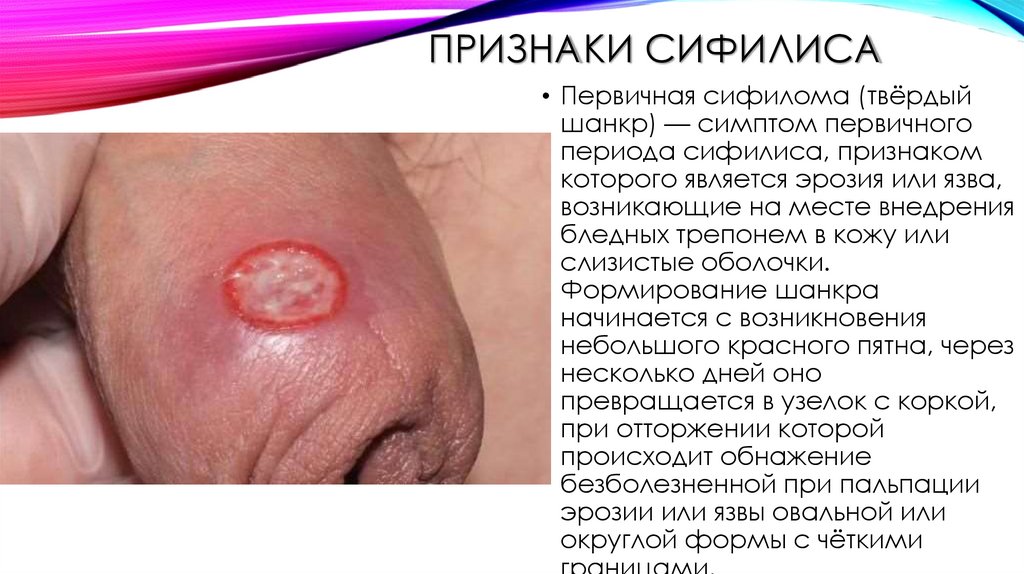
ПРИЗНАКИ СИФИЛИСА• Первичная сифилома (твёрдый
шанкр) — симптом первичного
периода сифилиса, признаком
которого является эрозия или язва,
возникающие на месте внедрения
бледных трепонем в кожу или
слизистые оболочки.
Формирование шанкра
начинается с возникновения
небольшого красного пятна, через
несколько дней оно
превращается в узелок с коркой,
при отторжении которой
происходит обнажение
безболезненной при пальпации
эрозии или язвы овальной или
округлой формы с чёткими
11.
Размеры твёрдых шанкров:• обычные — 1-2 см в диаметре;
• карликовые — от 1 до 3 мм;
• гигантские — от 2 до 5 см.
• Чаще шанкр является одиночным, но при многократных половых актах с
инфицированным партнёром могут появляться множественные высыпания.
12.
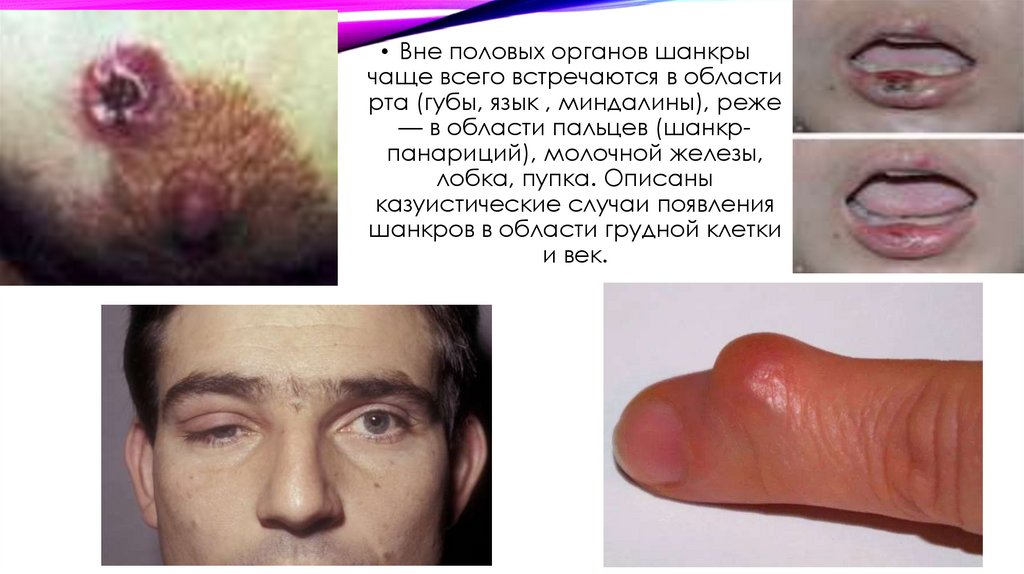
• Вне половых органов шанкрычаще всего встречаются в области
рта (губы, язык , миндалины), реже
— в области пальцев (шанкрпанариций), молочной железы,
лобка, пупка. Описаны
казуистические случаи появления
шанкров в области грудной клетки
и век.
13.
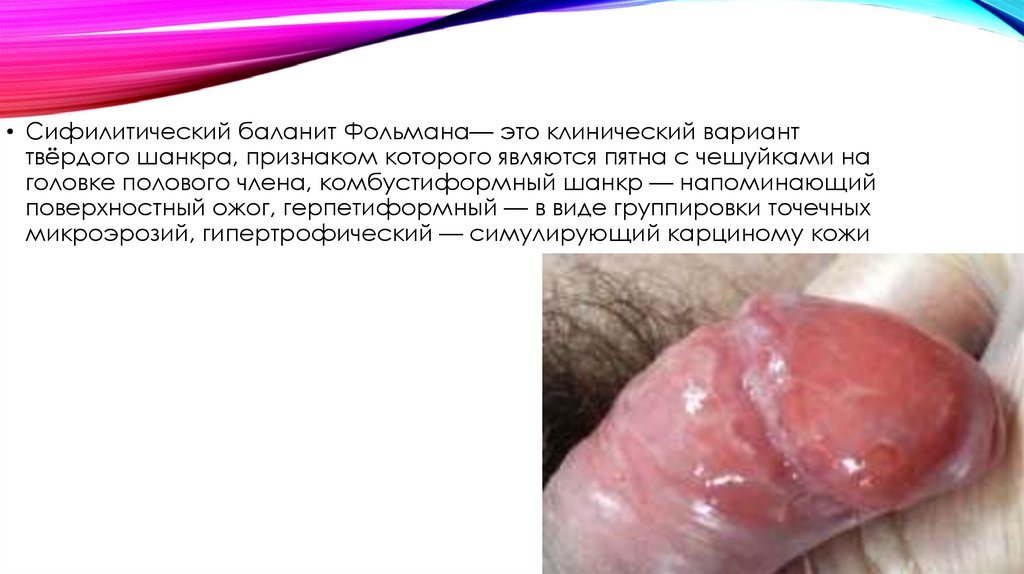
• Сифилитический баланит Фольмана— это клинический варианттвёрдого шанкра, признаком которого являются пятна с чешуйками на
головке полового члена, комбустиформный шанкр — напоминающий
поверхностный ожог, герпетиформный — в виде группировки точечных
микроэрозий, гипертрофический — симулирующий карциному кожи
14.
• Сифилитическая лимфаденопатия(увеличение лимфатических узлов)
— является симптомом первичного
и вторичного периодов сифилиса.
15.
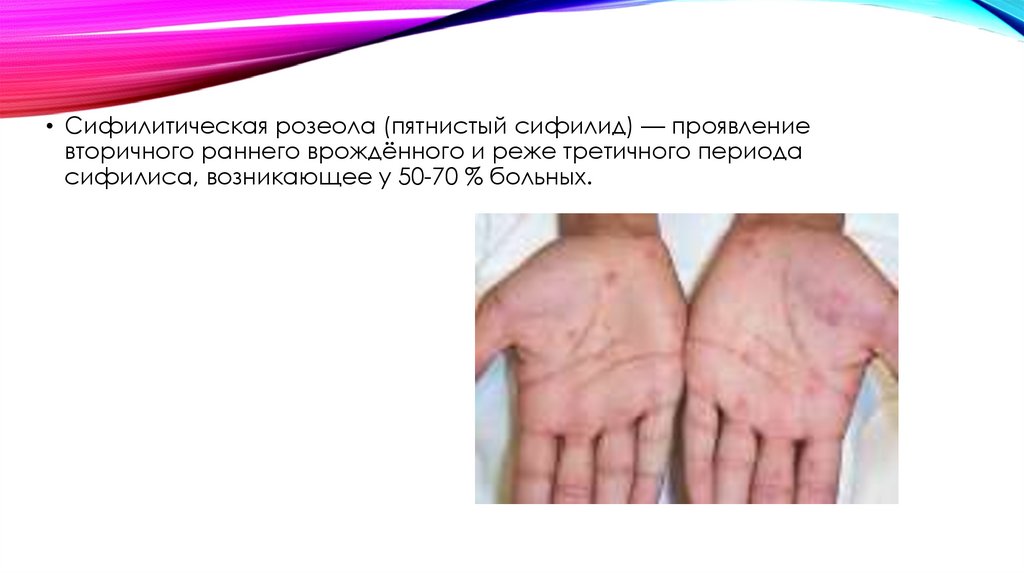
• Сифилитическая розеола (пятнистый сифилид) — проявлениевторичного раннего врождённого и реже третичного периода
сифилиса, возникающее у 50-70 % больных.
16.
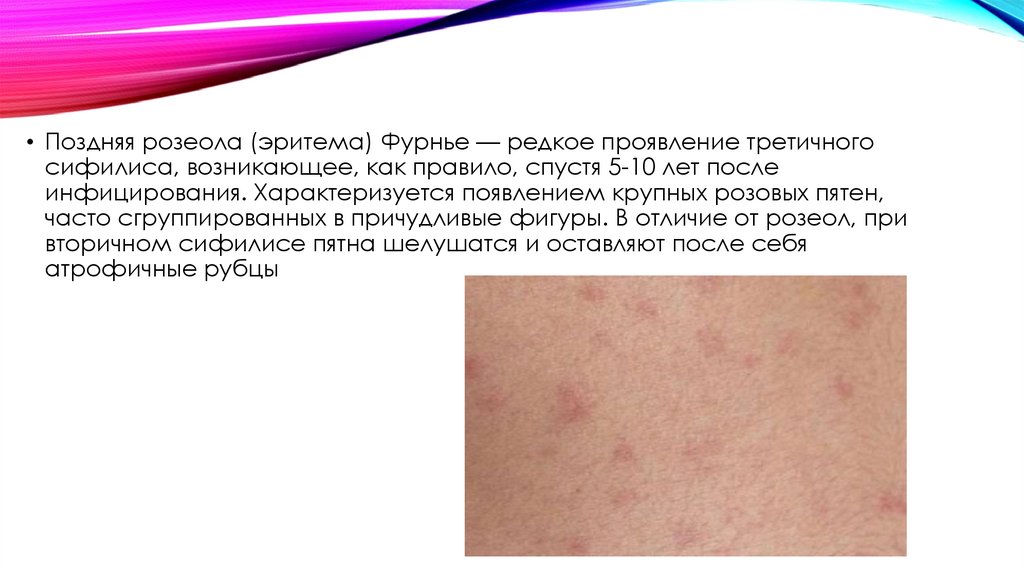
• Поздняя розеола (эритема) Фурнье — редкое проявление третичногосифилиса, возникающее, как правило, спустя 5-10 лет после
инфицирования. Характеризуется появлением крупных розовых пятен,
часто сгруппированных в причудливые фигуры. В отличие от розеол, при
вторичном сифилисе пятна шелушатся и оставляют после себя
атрофичные рубцы
17.
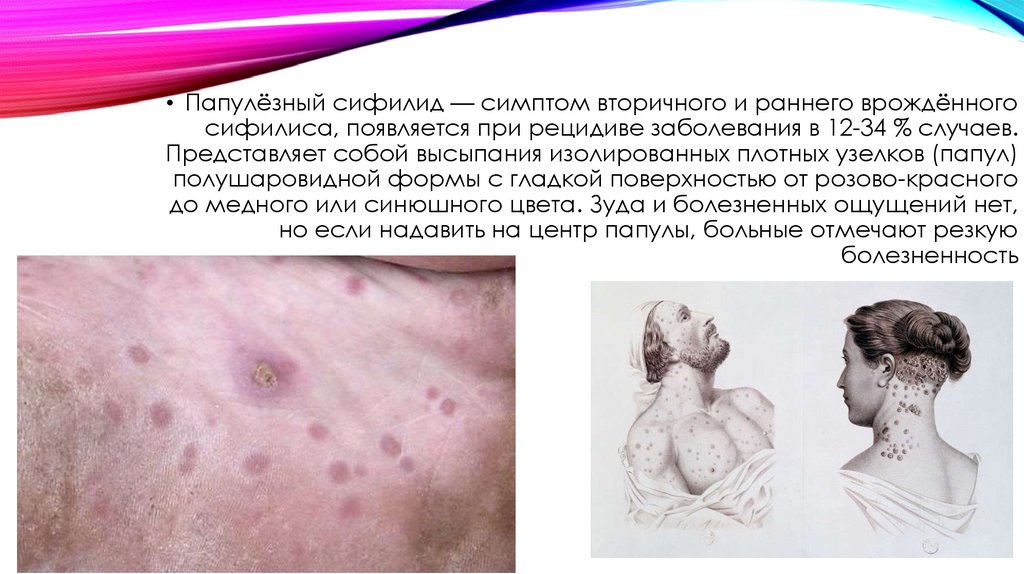
• Папулёзный сифилид — симптом вторичного и раннего врождённогосифилиса, появляется при рецидиве заболевания в 12-34 % случаев.
Представляет собой высыпания изолированных плотных узелков (папул)
полушаровидной формы с гладкой поверхностью от розово-красного
до медного или синюшного цвета. Зуда и болезненных ощущений нет,
но если надавить на центр папулы, больные отмечают резкую
болезненность
18.
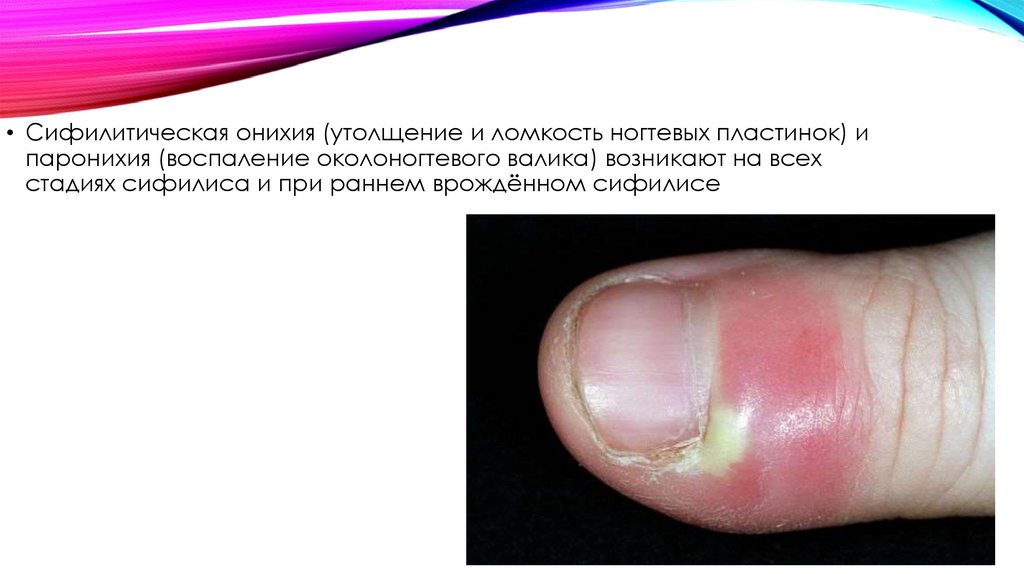
• Сифилитическая онихия (утолщение и ломкость ногтевых пластинок) ипаронихия (воспаление околоногтевого валика) возникают на всех
стадиях сифилиса и при раннем врождённом сифилисе
19.
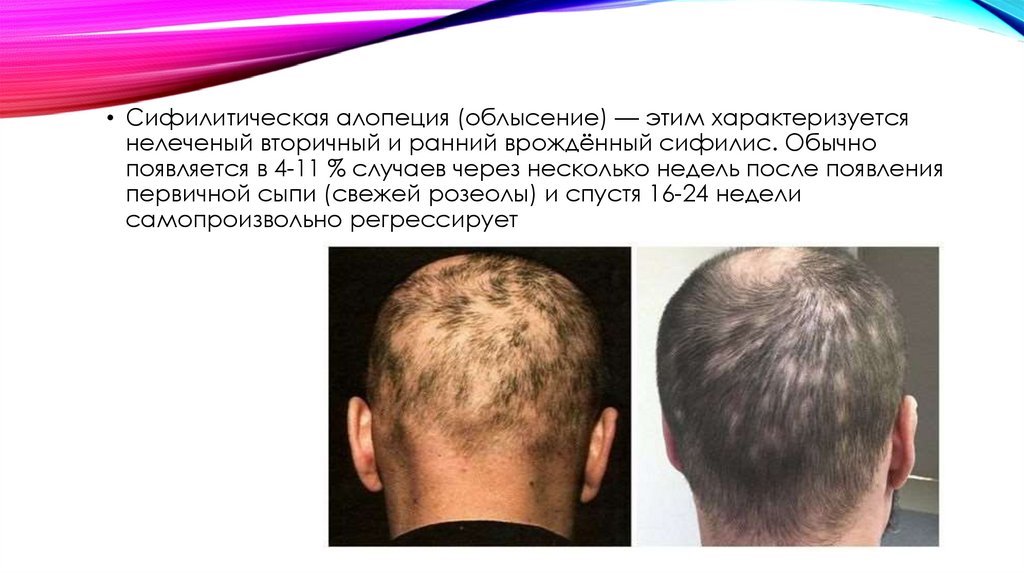
• Сифилитическая алопеция (облысение) — этим характеризуетсянелеченый вторичный и ранний врождённый сифилис. Обычно
появляется в 4-11 % случаев через несколько недель после появления
первичной сыпи (свежей розеолы) и спустя 16-24 недели
самопроизвольно регрессирует
20.
21.
СИМПТОМЫНЕЙРОСИФИЛИСА
• Глазные и зрачковые симптомы возникают в результате поражения
зрительного и глазодвигательных нервов. К ним относятся: прогрессирующая
потеря зрения, птоз — опущение века, анизокория — маленькие зрачки,
неодинаковая величина зрачков (симптом Байярже), зрачок Аргайл
Робертсона — сужающиеся зрачки, когда пациент фокусирует взгляд на
близком объекте, и не сужающиеся при направленном ярком свете, косое
отклонение — при котором один глаз движется вниз, в то время как другой
отклоняется вверх
• Лабиринтная глухота — является проявлением нейросифилиса и позднего
врождённого сифилиса вследствие поражения слухового нерва.
22.
• Табетическая артропатия встречается у больных позднимнейросифилисом и проявляется чаще всего односторонним
увеличением и лёгкой гиперемией суставов стопы и колена (сустав
Шарко), которые в дальнейшем деформируется с возможным
появлением язвенных дефектов кожи.
• Атаксическая походка — пошатывание во время ходьбы с закрытыми
глазами вследствие снижения суставно-мышечной чувствительности.
• Неустойчивость в позе Ромберга — симптом нейросифилиса, при
котором невозможно сохранять равновесие в положении стоя со
сдвинутыми вместе стопами и вытянутыми вдоль туловища или вперёд
руками с закрытыми глазами.
23.
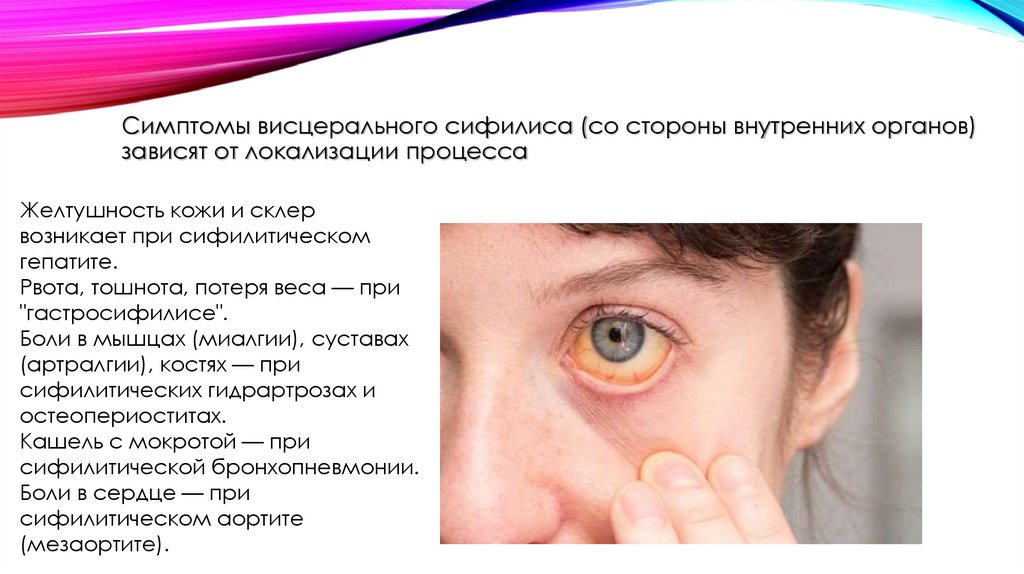
Симптомы висцерального сифилиса (со стороны внутренних органов)зависят от локализации процесса
Желтушность кожи и склер
возникает при сифилитическом
гепатите.
Рвота, тошнота, потеря веса — при
"гастросифилисе".
Боли в мышцах (миалгии), суставах
(артралгии), костях — при
сифилитических гидрартрозах и
остеопериоститах.
Кашель с мокротой — при
сифилитической бронхопневмонии.
Боли в сердце — при
сифилитическом аортите
(мезаортите).
24.
СИМПТОМЫ РАННЕГОВРОЖДЕННОГО СИФИЛИСА
• сифилитическая пузырчатка;
• сифилитический ринит;
• диффузная папулёзная инфильтрация;
• остеохондрит длинных трубчатых костей;
• псевдопаралич Парро — симптом раннего врождённого сифилиса,
при котором отсутствует движение конечностей, но сохраняется нервная
проводимость;
• симптом Систо — постоянный крик ребёнка — является признаком
развивающегося менингита.
25.
СИМПТОМЫ ПОЗДНЕГОВРОЖДЁННОГО СИФИЛИСА
• Паренхиматозный кератит характеризуется помутнением роговицы обоих
глаз и наблюдается у половины больных.
• Сустав Клуттона (сифилитический гонит) — двухсторонний гидрартроз в
виде покраснения, отёчности и увеличения суставов, чаще коленных.
• Ягодицеобразный череп характеризуется увеличением и выпячиванием
лобных и теменных бугров, которые разделены продольной впадиной.
• Олимпийский лоб — неестественно выпуклый и высокий лоб.
• Симптом Авситидийского — утолщение грудинного конца правой ключицы.
• Симптом Дюбуа — укороченный (инфантильный) мизинец.
• Саблевидная голень — характерный симптом позднего врождённого
сифилиса в виде переднего изгиба большеберцовой кости,
напоминающего саблю.
26.
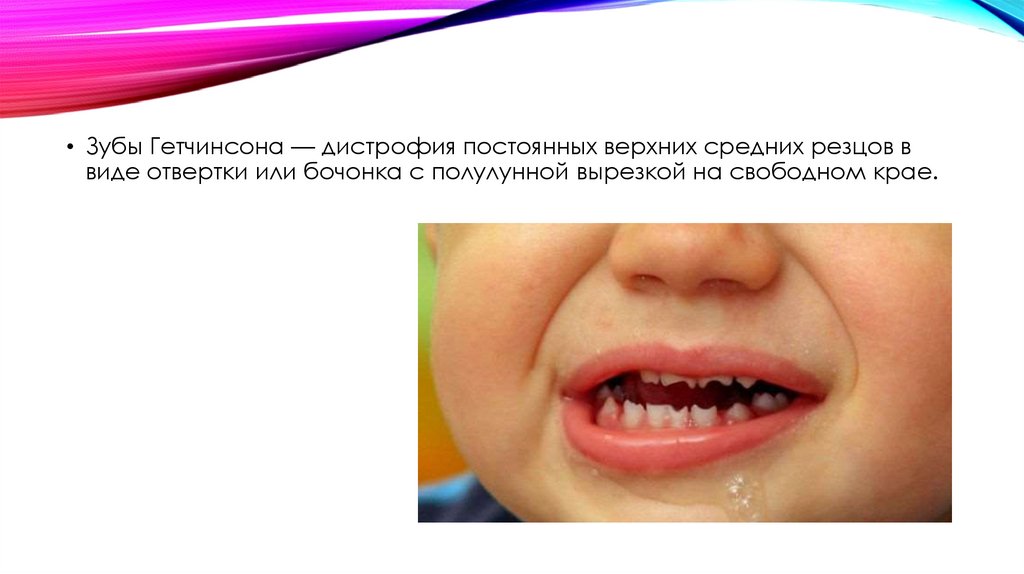
• Зубы Гетчинсона — дистрофия постоянных верхних средних резцов ввиде отвертки или бочонка с полулунной вырезкой на свободном крае.
27.
• Скрытая стадия сифилиса — это период, когда видимые признакисифилиса отсутствуют. Без лечения инфицированный человек
продолжает болеть сифилисом, даже если при этом нет никаких
симптомов.
• Ранним скрытым сифилисом называют сифилис, при котором
заражение произошло в течение последних 12 месяцев, поздний
скрытым сифилисом — более 12 месяцев назад. Скрытый сифилис
может длиться годами
28.
ПЕРВИЧНАЯ СТАДИЯ• По окончанию инкубационного периода в месте внедрения трепонем
возникает первичный очаг — сифилитический твёрдый шанкр. В 5-10 %
случаев заболевание протекает первоначально скрыто — без его
образования (обезглавленный сифилис). Через 7-10 дней появления
шанкра начинают увеличиваться региональные лимфатические узлы.
Спустя 1-5 недель шанкр самопроизвольно регрессирует. Промежуток
между появлением шанкра и его исчезновением принято называть
первичным периодом сифилиса.
29.
ВТОРИЧНАЯ СТАДИЯ• Через 1-5 недель после образования первичного шанкра вследствие
распространения трепонем по всему организму появляется кожная
сыпь, которая существует в течение 2-6 недель, после чего
самопроизвольно исчезает. Через определённое время сыпь может
рецидивировать. Такое волнообразное течение сифилиса связано с
активизацией трепонем или угнетением их размножения вследствие
иммунного ответа организма. Вторичный сифилис с рецидивами
отмечается у 25 % больных.
30.
ТРЕТИЧНАЯ СТАДИЯ• Приблизительно у 15 % больных с нелеченым сифилисом через 1-45 лет
после заражения появляется кожная сыпь в виде бугоркового или
гуммозного сифилидов, что свидетельствует о переходе заболевания в
третичный период. Как и при вторичном сифилисе, сыпь может исчезать
и рецидивировать.
31.
ОСЛОЖНЕНИЯ СИФИЛИСА• Различают следующие осложнения при первичной стадии сифилисе:
• эрозивный баланопостит и вульвовагинит в виде множественных эрозий;
• фимоз — невозможность открыть головку полового члена из-за отёка крайней плоти;
• парафимоз — ущемление головки крайней плоти отёчной крайней плотью;
• гангренизацию — некротический твёрдый шанкр;
• фагеденизм — некроз шанкра и окружающих его тканей;
• перфоративный твёрдый шанкр с перфорацией крайней плоти
• При вторичном сифилисе могут встречаться осложнения в виде узлового сифилиса,
проявляющегося множественными узлами, и злокачественного сифилиса, который
чаще всего встречается при ВИЧ-инфекции и характеризуется множественными
пустулами, эктимами и рупиями
• Серьёзным осложнением сифилиса является прерывание беременности — у 25 %
беременных отмечается гибель плода, в 30 % случаев — смерть новорождённых
после родов
32.
СИФИЛИС МОЖЕТ СТАТЬПРИЧИНОЙ:
• аневризмы аорты — расширения диаметра аорты вследствие
патологического истончения её стенки;
• аортальной регургитации — обратного тока крови из-за несмыкания
створок аортального клапана;
• аортальной недостаточности — нарушения кровообращения вследствие
аортальной регургитации;
• стеноза коронарных артерий — сужения просвета коронарных артерий изза отложения инфильтрата (скопления крови и лимфы) в стенке сосудов
• Смерть от сифилиса наступает вследствие поражения внутренних органов.
Наиболее частой причиной является разрыв аорты вследствие
сифилитического аортита.
33.
ДИАГНОСТИКА СИФИЛИСА• Материал для исследования:
• отделяемое из эрозий, язв, эрозированных папул и пузырей;
• лимфа, полученная путём пункции лимфатических узлов;
• сыворотка крови;
• спинномозговая жидкость (ликвор), полученная путём пункции спинного
мозга;
• ткани плаценты и пуповины.
34.
ПОКАЗАНИЯ ДЛЯ ОБСЛЕДОВАНИЯ• клинические признаки сифилиса;
• любые язвы и эрозии в области половых органов;
• половой контакт с больным сифилисом и тесный бытовой контакт с
больным вторичным сифилисом;
• рождение от больной сифилисом матери;
• любые половые инфекции;
• беременность;
• донорство крови и органов;
• профессиональная деятельность (работники питания, образования,
здравоохранения, военнослужащие);
• госпитализация в стационар и (или) предстоящее оперативное
хирургическое вмешательство.
35.
• Микроскопические методы используются длядиагностики ранних форм и врождённого сифилиса с
клиническими проявлениями.
Применяется два метода:
• Исследование в тёмном поле определяет живую
трепонему в отделяемом эрозий и язв и
отдифференцирует её от других трепонем.
• Метод серебрения по Морозову — позволяет
идентифицировать трепонему в биоптатах тканей и
лимфе.
36.
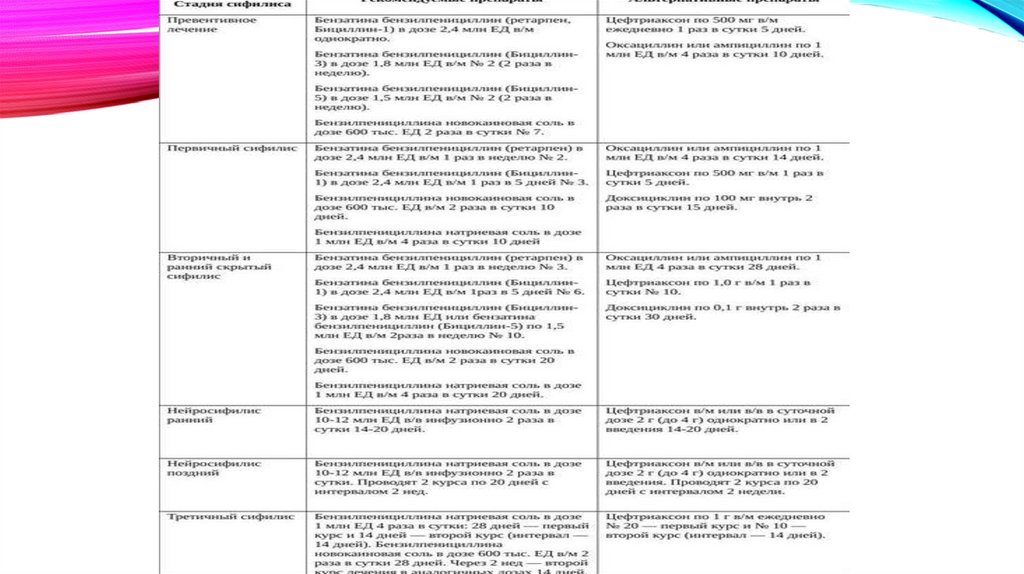
ЛЕЧЕНИЕ СИФИЛИСА• В лечении сифилиса применяют бензилпенициллин и его производные. Если
выявлена непереносимость препарата, назначаются альтернативные:
полусинтетические пенициллины (ампициллин, оксациллин), эритромицин,
доксициклин и цефтриаксон.
• Специфическое лечение направлено на элиминацию (выведение) возбудителя
заболевания и назначается всем больным с клиническими и скрытыми
формами инфекции.
• Превентивное лечение заключается в назначении препаратов больным, которые
имели сексуальный или тесный бытовой контакт с больным ранними формами
сифилиса, если с момента контакта прошло не более двух месяцев.
• Дополнительное лечение назначается лицам с серорезистентностью после
адекватного лечения.
37.
38.
ГОНОРЕЯ=)39.
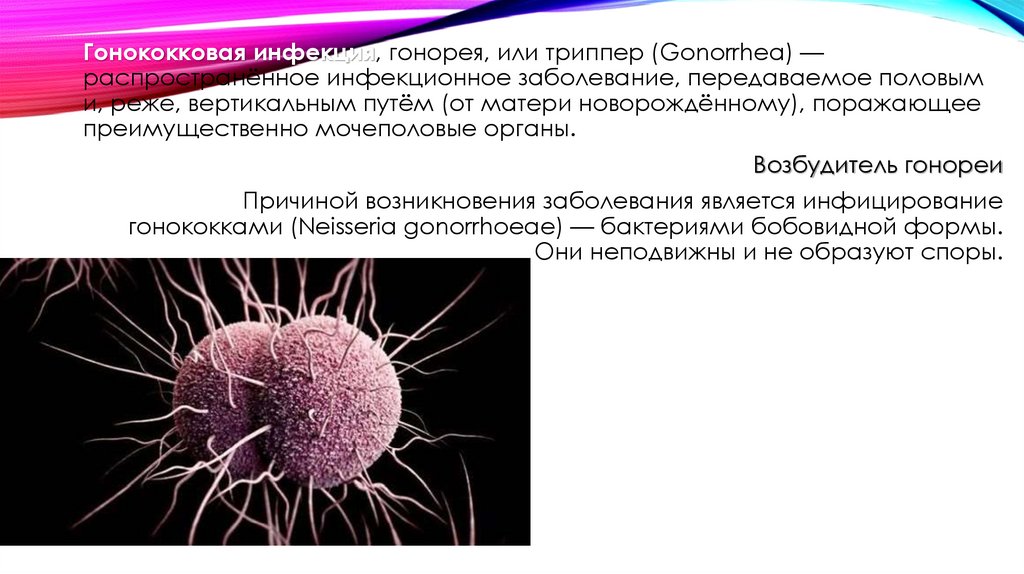
Гонококковая инфекция, гонорея, или триппер (Gonorrhea) —распространённое инфекционное заболевание, передаваемое половым
и, реже, вертикальным путём (от матери новорождённому), поражающее
преимущественно мочеполовые органы.
Возбудитель гонореи
Причиной возникновения заболевания является инфицирование
гонококками (Neisseria gonorrhoeae) — бактериями бобовидной формы.
Они неподвижны и не образуют споры.
40.
ФАКТОРЫ РИСКА ВОЗНИКНОВЕНИЯГОНОРЕИ
• возраст до 25 лет;
• ранее перенесённый триппер и другие половые инфекции;
• незащищённый половой контакт (без использования презерватива);
• гомосексуальный половой контакт;
• новый половой партнёр или случайные половые связи;
• занятие проституцией;
• сексуальное насилие.
41.
КЛАССИФИКАЦИЯ И СТАДИИРАЗВИТИЯ ГОНОРЕИ
• А 54.0 — гонококковая инфекция нижних отделов мочеполового тракта, не
распространяющаяся на парауретральные и придаточные железы
(гонококковая разновидность уретрита, цистита, вульвовагинита, цервицита);
• А 54.1 — гонококковая инфекция нижних отделов мочеполового тракта с
присоединением к воспалительному процессу парауретральных и
придаточных желёз (гонококковый абсцесс больших вестибулярных желёз);
• А 54.2 — гонококковый пельвиоперитонит и другая гонококковая инфекция
мочеполовых органов (гонококковая разновидность эпидидимита, орхита,
простатита, воспалительное заболевание органов малого таза у женщин);
• А 54.3 — гонококковая инфекция глаз (гонококковая разновидность
конъюнктивита, иридоциклита, гонококковая офтальмия новорождённых);
• А 54.4 — гонококковая инфекция костно-мышечной системы (гонококковая
разновидность артрита, бурсита, остеомиелита, синовита, теносиновита);
• А 54.5 — гонококковый фарингит;
• А 54.6 — гонококковая инфекция аноректальной области;
• А 54.8 — другие гонококковые инфекции (гонококковая разновидность
абсцесса мозга, эндокардита, менингита, миокардита, перикардита,
перитонита, пневмонии, сепсиса, поражения кожи).
42.
СТАДИИ ЗАБОЛЕВАНИЯ:• инкубационный (скрытый) период — продолжается от 48 часов до
8-10 суток. В этот период больные могут заражать половых
партнёров;
• острая (свежая) стадия — продолжается до двух месяцев,
характеризуется активным проявлением процесса и развитием
ранних осложнений;
• хроническая стадия — длится от двух месяцев с момента
проявления первых симптомов и может продолжаться
неопределённо долго, характеризуется рецидивами заболевания
с ремиссиями (периодами улучшения состояния) и
формированием поздних рубцовых осложнений.
43.
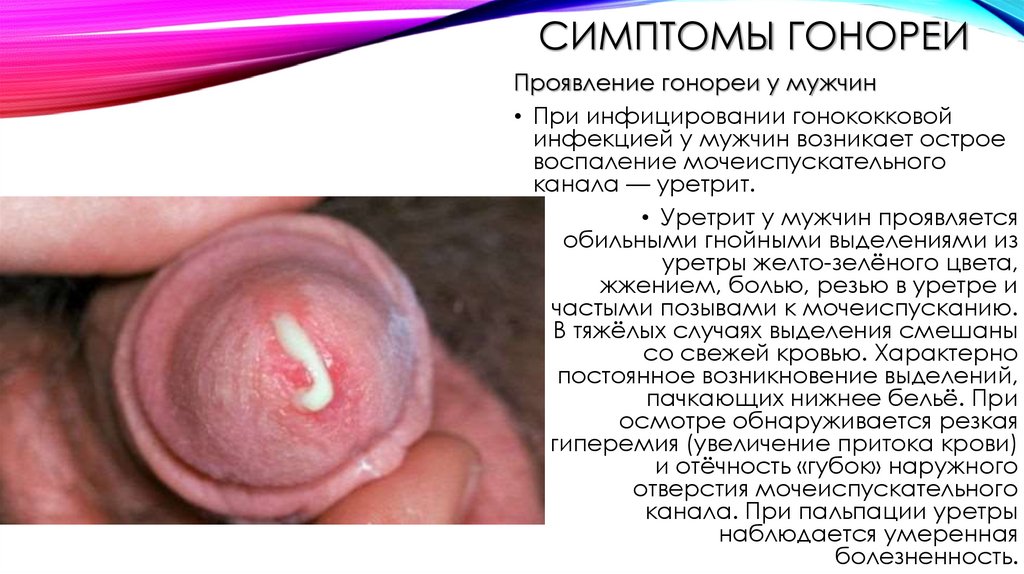
СИМПТОМЫ ГОНОРЕИПроявление гонореи у мужчин
• При инфицировании гонококковой
инфекцией у мужчин возникает острое
воспаление мочеиспускательного
канала — уретрит.
• Уретрит у мужчин проявляется
обильными гнойными выделениями из
уретры желто-зелёного цвета,
жжением, болью, резью в уретре и
частыми позывами к мочеиспусканию.
В тяжёлых случаях выделения смешаны
со свежей кровью. Характерно
постоянное возникновение выделений,
пачкающих нижнее бельё. При
осмотре обнаруживается резкая
гиперемия (увеличение притока крови)
и отёчность «губок» наружного
отверстия мочеиспускательного
канала. При пальпации уретры
наблюдается умеренная
болезненность.
44.
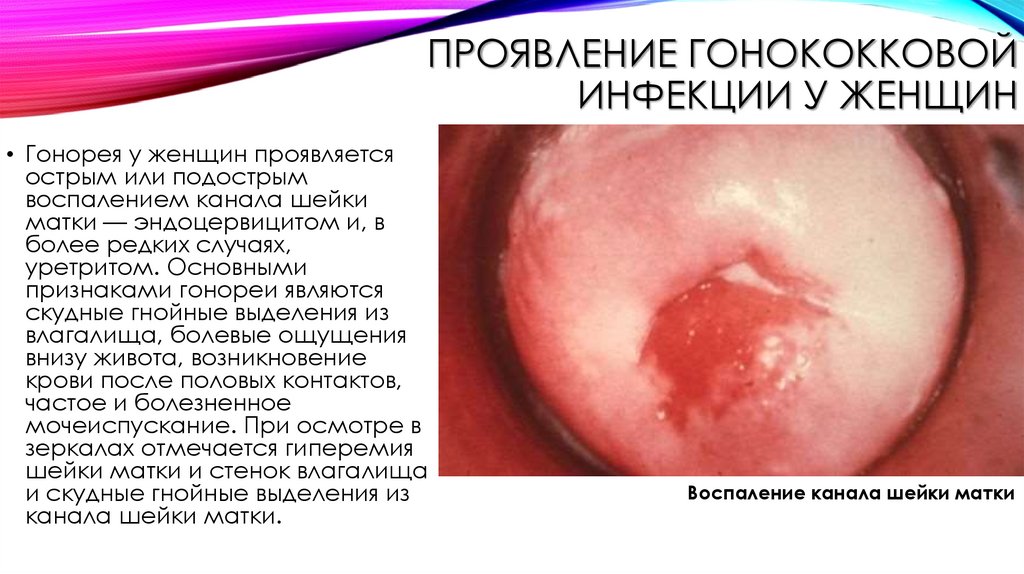
ПРОЯВЛЕНИЕ ГОНОКОККОВОЙИНФЕКЦИИ У ЖЕНЩИН
• Гонорея у женщин проявляется
острым или подострым
воспалением канала шейки
матки — эндоцервицитом и, в
более редких случаях,
уретритом. Основными
признаками гонореи являются
скудные гнойные выделения из
влагалища, болевые ощущения
внизу живота, возникновение
крови после половых контактов,
частое и болезненное
мочеиспускание. При осмотре в
зеркалах отмечается гиперемия
шейки матки и стенок влагалища
и скудные гнойные выделения из
канала шейки матки.
Воспаление канала шейки матки
45.
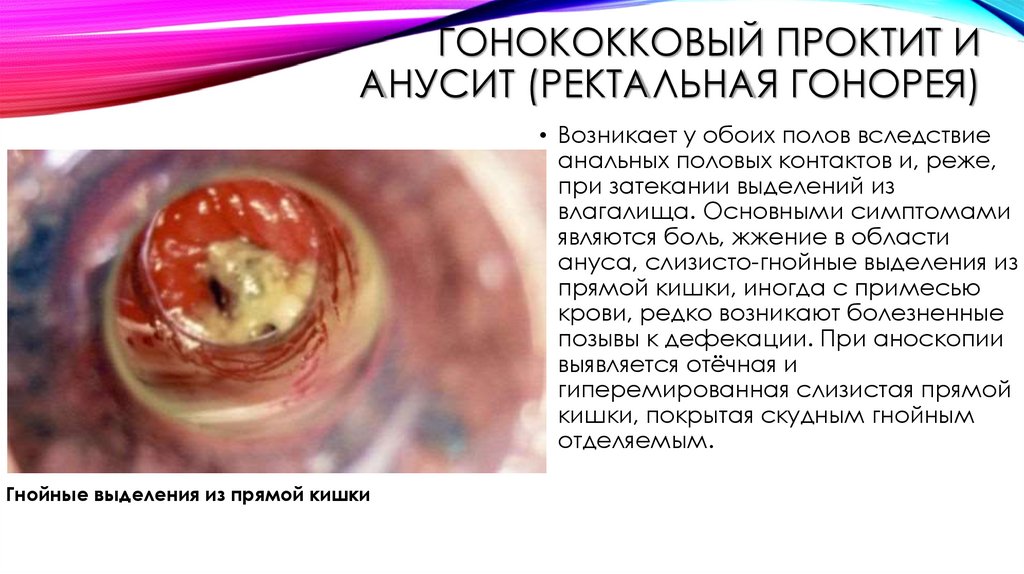
ГОНОКОККОВЫЙ ПРОКТИТ ИАНУСИТ (РЕКТАЛЬНАЯ ГОНОРЕЯ)
• Возникает у обоих полов вследствие
анальных половых контактов и, реже,
при затекании выделений из
влагалища. Основными симптомами
являются боль, жжение в области
ануса, слизисто-гнойные выделения из
прямой кишки, иногда с примесью
крови, редко возникают болезненные
позывы к дефекации. При аноскопии
выявляется отёчная и
гиперемированная слизистая прямой
кишки, покрытая скудным гнойным
отделяемым.
Гнойные выделения из прямой кишки
46.
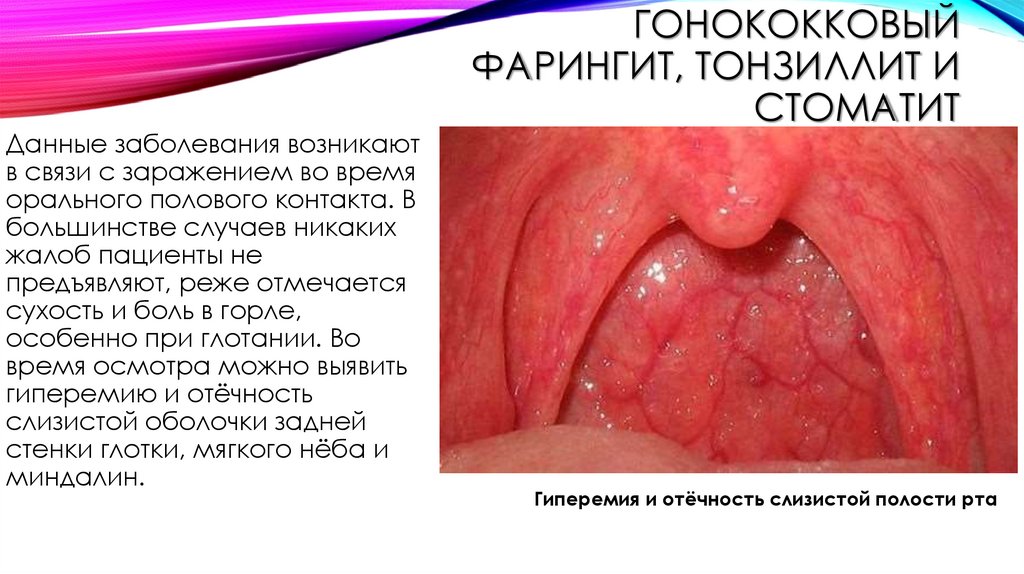
Данные заболевания возникаютв связи с заражением во время
орального полового контакта. В
большинстве случаев никаких
жалоб пациенты не
предъявляют, реже отмечается
сухость и боль в горле,
особенно при глотании. Во
время осмотра можно выявить
гиперемию и отёчность
слизистой оболочки задней
стенки глотки, мягкого нёба и
миндалин.
ГОНОКОККОВЫЙ
ФАРИНГИТ, ТОНЗИЛЛИТ И
СТОМАТИТ
Гиперемия и отёчность слизистой полости рта
47.
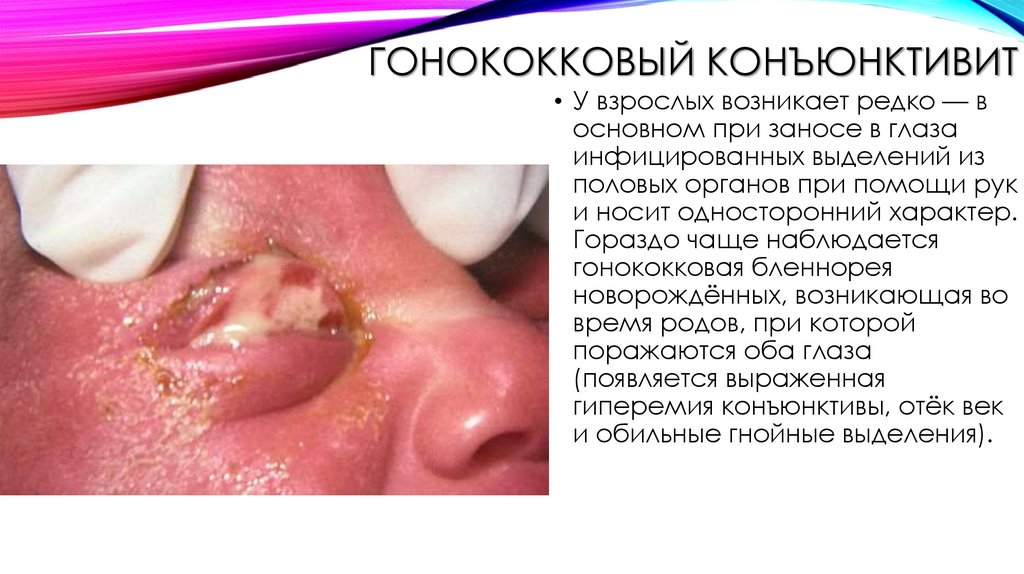
ГОНОКОККОВЫЙ КОНЪЮНКТИВИТ• У взрослых возникает редко — в
основном при заносе в глаза
инфицированных выделений из
половых органов при помощи рук
и носит односторонний характер.
Гораздо чаще наблюдается
гонококковая бленнорея
новорождённых, возникающая во
время родов, при которой
поражаются оба глаза
(появляется выраженная
гиперемия конъюнктивы, отёк век
и обильные гнойные выделения).
48.
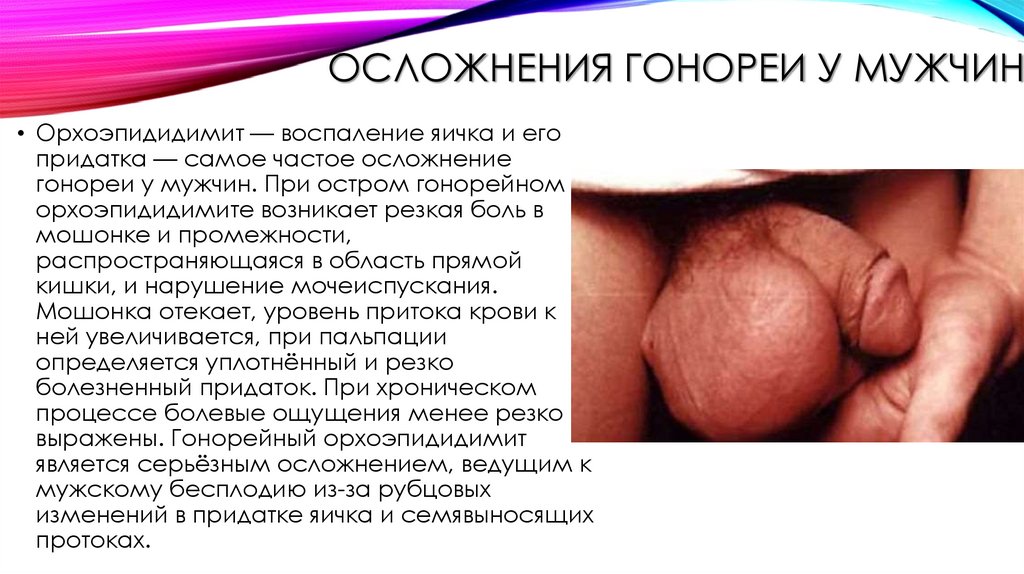
ОСЛОЖНЕНИЯ ГОНОРЕИ У МУЖЧИН• Орхоэпидидимит — воспаление яичка и его
придатка — самое частое осложнение
гонореи у мужчин. При остром гонорейном
орхоэпидидимите возникает резкая боль в
мошонке и промежности,
распространяющаяся в область прямой
кишки, и нарушение мочеиспускания.
Мошонка отекает, уровень притока крови к
ней увеличивается, при пальпации
определяется уплотнённый и резко
болезненный придаток. При хроническом
процессе болевые ощущения менее резко
выражены. Гонорейный орхоэпидидимит
является серьёзным осложнением, ведущим к
мужскому бесплодию из-за рубцовых
изменений в придатке яичка и семявыносящих
протоках.
49.
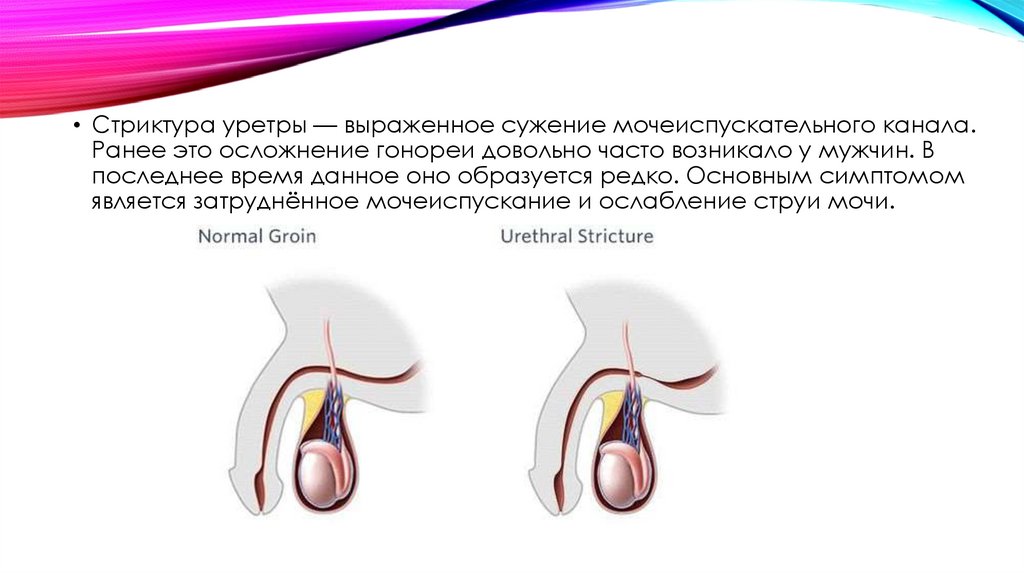
• Стриктура уретры — выраженное сужение мочеиспускательного канала.Ранее это осложнение гонореи довольно часто возникало у мужчин. В
последнее время данное оно образуется редко. Основным симптомом
является затруднённое мочеиспускание и ослабление струи мочи.
50.
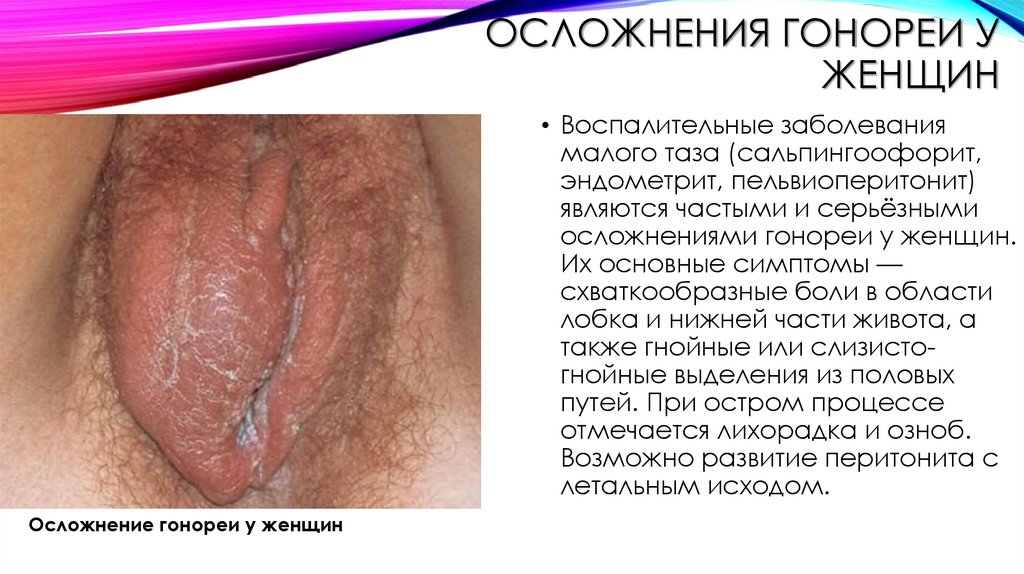
ОСЛОЖНЕНИЯ ГОНОРЕИ УЖЕНЩИН
• Воспалительные заболевания
малого таза (сальпингоофорит,
эндометрит, пельвиоперитонит)
являются частыми и серьёзными
осложнениями гонореи у женщин.
Их основные симптомы —
схваткообразные боли в области
лобка и нижней части живота, а
также гнойные или слизистогнойные выделения из половых
путей. При остром процессе
отмечается лихорадка и озноб.
Возможно развитие перитонита с
летальным исходом.
Осложнение гонореи у женщин
51.
• Диссеминированная гонорейная инфекция (ДГИ) развивается пригематогенном распространении гонококков из мочеполовых органов в кожу,
суставы и другие органы. Проявляется резким повышением температуры,
часто высыпаниями на коже и другими симптомами в зависимости от того,
какой орган поражён.
При диссеминированной гонореи описаны случаи сепсиса , менингита,
эпидурального абсцесса, абсцесса печени, эндокардита, миоперикардита,
пневмонии, теносиновита, артрита.
52.
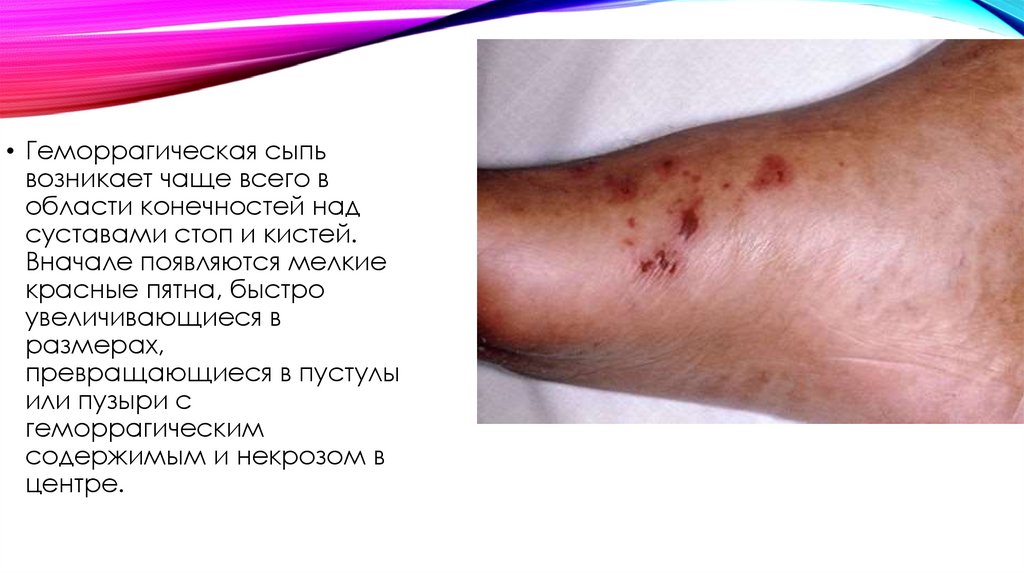
• Геморрагическая сыпьвозникает чаще всего в
области конечностей над
суставами стоп и кистей.
Вначале появляются мелкие
красные пятна, быстро
увеличивающиеся в
размерах,
превращающиеся в пустулы
или пузыри с
геморрагическим
содержимым и некрозом в
центре.
53.
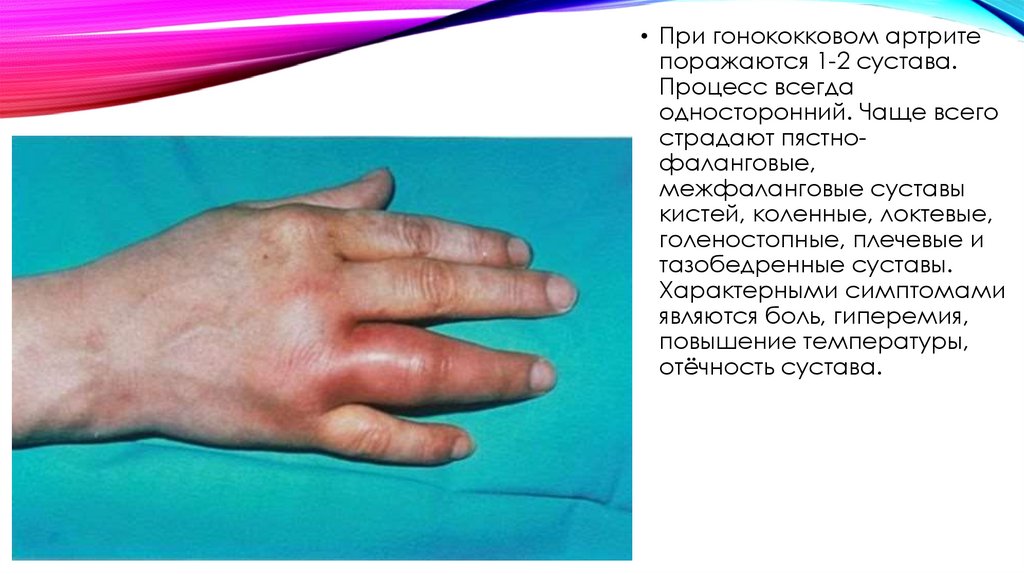
• При гонококковом артритепоражаются 1-2 сустава.
Процесс всегда
односторонний. Чаще всего
страдают пястнофаланговые,
межфаланговые суставы
кистей, коленные, локтевые,
голеностопные, плечевые и
тазобедренные суставы.
Характерными симптомами
являются боль, гиперемия,
повышение температуры,
отёчность сустава.
54.
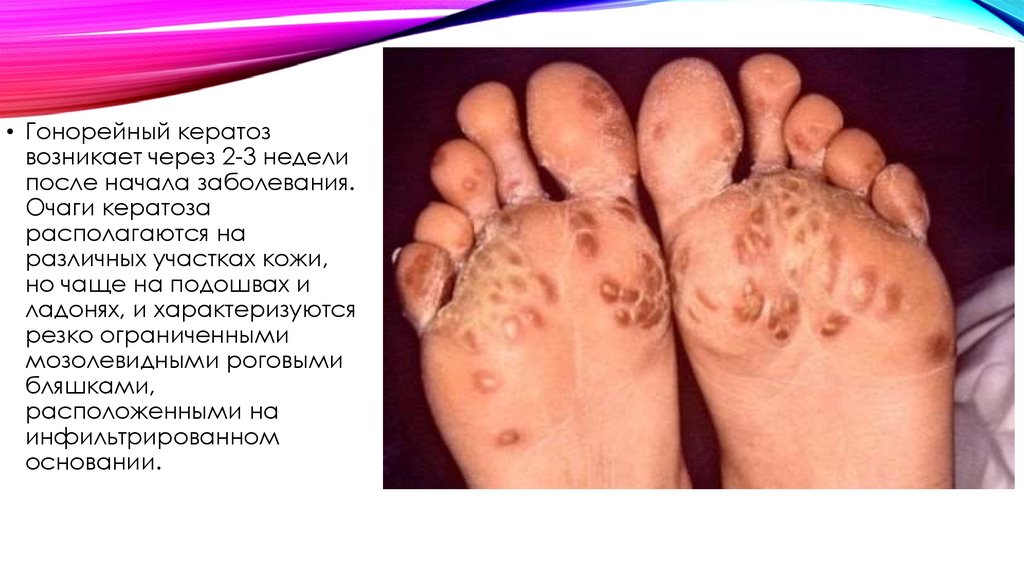
• Гонорейный кератозвозникает через 2-3 недели
после начала заболевания.
Очаги кератоза
располагаются на
различных участках кожи,
но чаще на подошвах и
ладонях, и характеризуются
резко ограниченными
мозолевидными роговыми
бляшками,
расположенными на
инфильтрированном
основании.
55.
ДИАГНОСТИКА ГОНОРЕИПосетить доктора следует при появлении первых симптомов гонореи:
• у мужчин — это гнойные желто-зелёные выделения из уретры, жжение, боль, резь
в уретре и частые позывы к мочеиспусканию;
• у женщин — скудные гнойные выделения из влагалища, боль внизу живота,
появление крови после полового акта, частое и болезненное мочеиспускание.
Случаи, требующие проведения диагностики на наличие гонококков:
• проявление симптомов воспалительного процесса в мочеполовых органах:
выделения из уретры и влагалища, частое и болезненное мочеиспускание, боли
внизу живота и в мошонке, маточные кровотечения, особенно после полового
акта;
• проявление симптомов фарингита и (или) проктита с учётом присутствия в
анамнезе оральных или анальных половых контактов;
• бесплодие (как мужское, так и женское);
• самопроизвольные аборты и преждевременные роды в прошлом;
56.
• скрининг во время беременности: при постановке на учёт по поводубеременности, при сроке беременности 27-30 недель и на 36-40 неделе;
• скрининг беременных, поступающих на роды без документов о результатах
обследования на гонорею;
• наличие других половых инфекций (из-за риска сочетанного заражения);
• наличие гонореи у сексуального партнёра;
• сексуальное насилие;
• медицинские осмотры декретированных групп населения (работников сферы
питания, образования и других);
• предстоящая операция на органах малого таза.
57.
МАТЕРИАЛЫ ИССЛЕДОВАНИЯ ПРИДИАГНОСТИКЕ
• у женщин — мазок на гонорею из уретры, канала шейки матки, влагалища,
нижнего отдела прямой кишки, задней стенки глотки, больших
вестибулярных и парауретральных желёз, слизистой оболочки конъюнктивы
глаз;
• у мужчин — отделяемое из уретры, нижнего отдела прямой кишки, задней
стенки глотки, слизистой оболочки конъюнктивы глаз, секрет предстательной
железы;
• у детей и у женщин, не имевших в анамнезе половых контактов с
проникновением — отделяемое из уретры, задней ямки преддверия
влагалища, влагалища (с использованием детских гинекологических
зеркал), нижнего отдела прямой кишки, задней стенки глотки, конъюнктивы.
58.
• Молекулярные методы (скрининг) проводятся путём амплификации ДНК N.gonorrhoea с использованием полимеразной цепной реакции.
Молекулярные исследования являются высокочувствительными и
специфичными. Для их проведения необходимы сертифицированные тестсистемы. Недостатком метода является его относительная дороговизна и
необходимость наличия специализированной лаборатории.
• Инструментальные методы исследования включают в себя уретроскопию,
кольпоскопию, аноскопию, ультразвуковое обследование,
диагностическую лапароскопию. Все перечисленные инструментальные
методы применяются по показаниям при хронических формах
заболевания.
59.
ЛЕЧЕНИЕ ГОНОРЕИ• Лечение гонококковой инфекции А 54.0 предполагает двойную или
монотерапию.
• Двойная терапия предполагается выбор первого или второго из представленных
ниже способов лечения:
• однократный приём 250 мг цефтриаксона внутримышечно и 1 г азитромицина
перорально;
• однократный приём 400 мг цефиксима и 1 г азитромицина перорально.
• Монотерапия также предполагает выбор одного из представленных способов
лечения:
• однократный приём 250 мг цефтриаксона внутримышечно;
• однократный приём 400 мг цефиксима перорально;
• однократный приём 2 г спектиномицина внутримышечно.
60.
• Лечение неонатального гонококкового конъюнктивита:• однократное применение 50 мг/кг цефтриаксона (максимум 150 мг)
внутримышечно;
• однократное применение 25 мг/кг канамицина (максимум 75 мг)
внутримышечно;
• однократное применение 25 мг/кг спектиномицина (максимум 75 мг)
внутримышечно.
• Лечение гонококковой инфекции А 54.1:
• применение 1,0 г цефтриаксона внутримышечно или внутривенно каждый
день в течение 14 суток;
• или применение 1,0 г цефотаксима внутривенно каждые 8 часов на
протяжении 14 суток.
61.
• Альтернативный препарат — спектиномицин. Его необходимопринимать по 2,0 г внутримышечно каждые 12 часов. В случае
исчезновения симптомов спустя 1-2 суток после начала парентеральной
антибактериальной терапии, рекомендуется продолжать применение
цефиксима по 400 мг 2 раза в сутки перорально на протяжении 14 дней
(не дольше).
• При гонорее не рекомендуется применять местные антисептические
препараты. Для профилактики гонококковой офтальмии всем
новорождённым однократно закладывают за нижнее веко полоску мази
с эритромицином 0,5 %





































 Медицина
Медицина








