Похожие презентации:
Заболевания нервной системы у детей
1.
Министерство образования и науки Республики КазахстанСеверо-Казахстанский университет им. М. Козыбаева
Медицинский факультет
Кафедра «Клинические дисциплины»
СРС презинтация на тему:
Заболевания нервной
системы у детей
Выполнил: студент группы ОМ-21-2 Назарова Л.
А.
Проверил: преподаватель кафедры «Клинические
дисциплины»
Смакова А. О.
2.
План:1. Гидроцефалия
2. Внутричерепная родовая травма (ВЧРТ)
3. Перинатальная энцефалопатия (ПЭП)
4. Детский церебральный паралич
5. Менингит
6. Энцефалит
3.
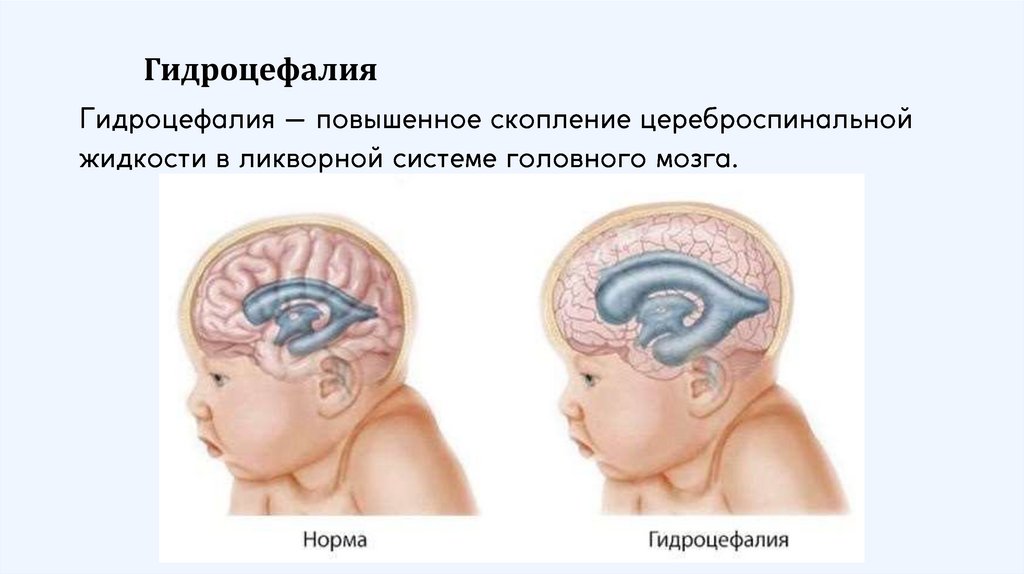
Гидроцефалия4.
Этиология1
)
,
,
.
,
-
,
,
5.
Патогенез6.
Классификация-
-
7.
Классификация8.
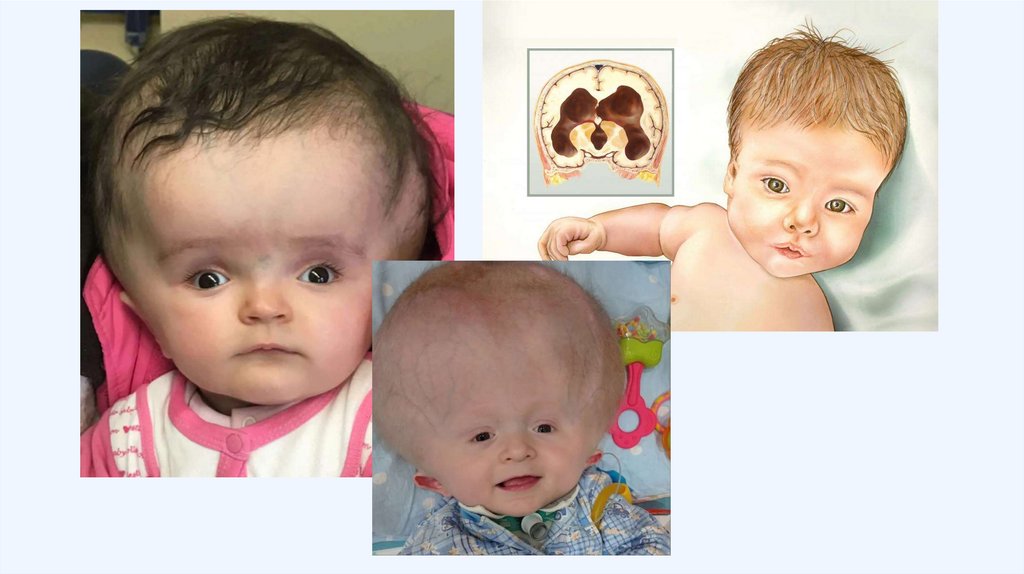
Клиника:-
-
9.
Клиника:-
.
10.
11.
Диагностика-
-
-
12.
Лечение,
13.
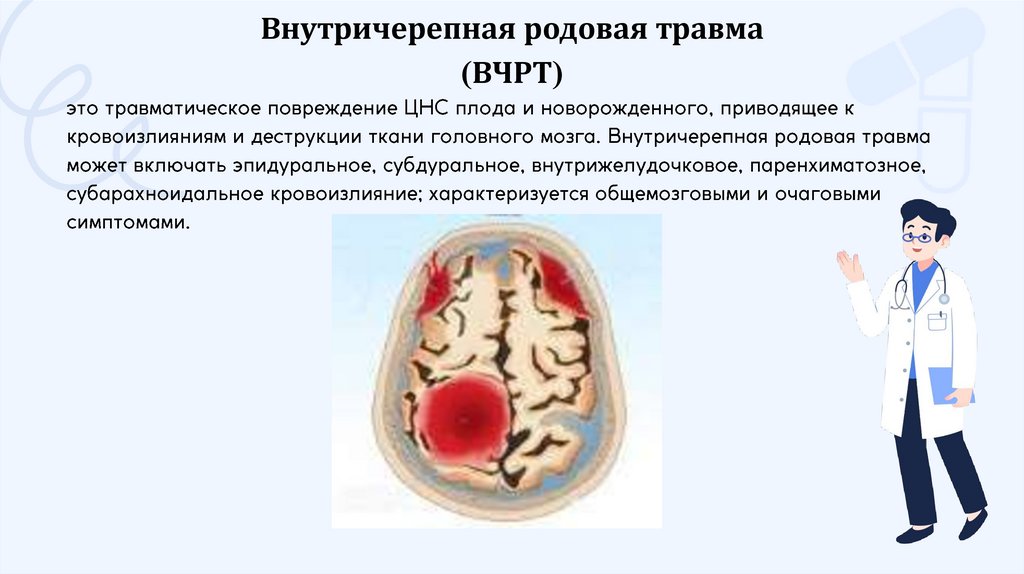
Внутричерепная родовая травма(ВЧРТ)
14.
Этиология и патогенез-
,
15.
КлассификацияВ зависимости от локализации выделяют следующие виды внутричерепных кровоизлияний,
обусловленных родовой травмой:
• эпидуральные (внутренние кефалогематомы), расположенные между твердой мозговой
оболочкой и внутренней поверхностью черепных костей и вызванные повреждением свода
черепа, разрывом ствола и ветвей средней оболочечной артерии;
• субдуральные, расположенные между твердой и паутинной мозговыми оболочками и
связанные с разрывом серпа мозга, прямого и поперечного синусов, намета мозжечка либо
большой мозговой вены;
• субарахноидальные, расположенные в подпаутиннном пространстве и обусловленные
разрывом мелких вен, впадающих в верхний сагиттальный и поперечный синусы;
• интравентрикулярные, распространяющиеся в полость боковых, реже – III и IV
желудочков и происходящие из собственных сосудистых сплетений;
• паренхиматозные - кровоизлияние в вещество головного мозга, носящие характер
гематомы или пропитывания;
• смешанные - множественные кровоизлияния в оболочки мозга, желудочки, мозговое
вещество.
16.
Клиника:• Симптоматика эпи- и субдуральных кровоизлияний обусловлена увеличением
внутричерепного давления, сдавлением жизненно важных центров, расположенных в
стволе, подкорковых образованиях и коре мозга, смещением ликворных путей
образовавшейся гематомой. При данных видах внутричерепной родовой травмы после
кратковременного «светлого промежутка» (3-6 часов) возникает рвота, судороги,
аритмичное учащенное дыхание, брадикардия, мышечная гипотония, птоз. Отмечается
быстрое увеличение размеров головы, выбухание родничков, иногда - расхождение
черепных швов, кровоизлияние в сетчатку глаза. Без своевременного хирургического
удаления гематомы ребенок может погибнуть в считанные дни.
• Внутричерепная родовая травма, сопровождающаяся субарахноидальным
кровоизлиянием, может проявляться нерегулярным поверхностным дыханием,
приступами апноэ, аритмичным пульсом, нарушением сна, косоглазием, судорогами,
вялым сосанием, мышечной гипотонией. Ребенок, как правило, беспокоен, лежит с
открытыми глазами и напряженным выражением лица.
17.
Клиника:• Внутричерепные родовые травмы, осложненные внутрижелудочковым или
паренхиматозным кровоизлиянием, как правило, возникают у недоношенных
новорожденных. Большие внутрижелудочковые кровоизлияния могут вызывать цианоз,
апноэ, внезапный коллапс, гипертермию, глубокое расстройство сердечной деятельности
и кому. Мелкоточечные внутримозговые геморрагии проявляются слабо выраженной
симптоматикой: срыгиваниями, вялостью, снижением рефлексов и мышечного тонуса,
нистагмом, симптомом Грефе. Крупные внутримозговые гематомы дают отчетливую
клинику, характерную для периинтравентрикулярных кровоизлияний.
• Кроме повреждения ЦНС, при тяжелой внутричерепной родовой травме может
отмечаться полиорганное поражение (сердечно-сосудистая, дыхательная,
надпочечниковая недостаточность), нарушение КЩС, водно-солевого обмена,
иммунитета и т. д.
18.
ДиагностикаДиагноз внутричерепной родовой травмы основывается на тщательном изучении акушерского
анамнеза, данных обследования ребенка неонатологом, детским неврологом, детским
офтальмологом, при необходимости – нейрохирургом. Внутричерепная родовая травма,
осложненную кровоизлиянием, подтверждается результатами нейросонографии,
рентгенографии черепа, диафаноскопии черепа, эхоэнцефалографии, ЭЭГ, реоэнцефалографии,
КТ или МРТ головного мозга. При сомнительном диагнозе прибегают к спинномозговой
пункции и исследованию ликвора для обнаружения эритроцитов. При офтальмоскопии
выявляется отек сетчатки и кровоизлияния.
Расширенное обследование ребенка с внутричерепной родовой травмой включает
исследование коагулограммы, тромбоцитов, биохимического анализа крови, КОС и газов
крови. При подозрении на внутричерепную родовую травму следует исключить
внутриутробный энцефалит, менингит, наследственные нарушения обмена веществ
(фенилкетонурию, галактоземию), краниостеноз и др.
19.
Лечение:При эпидуральных и субдуральных кровоизлияниях показано экстренное хирургическое
вмешательство – субдуральная пункция и аспирация, эндоскопическое или транскраниальное
удаление гематомы. Выжидательная консервативная тактика может быть оправдана при
отсутствии данных за нарастание неврологической симптоматики по данным динамического
мониторинга внутричерепного состояния.
В остальных случаях в остром периоде внутричерепной родовой травмы ребенок нуждается в
полном физическом покое, ингаляциях кислорода или гипербарической оксигенации,
краниоцеребральной гипотермии. Медикаментозное лечение включает проведение
гемостатической, дегидратационной, противосудорожной терапии; коррекцию
метаболического ацидоза, дефицита калия, дыхательных расстройств. При развитии
реактивного менингита проводится антибактериальная терапия. С целью снижения
внутричерепного давления прибегают к люмбальной пункции. При прогрессировании
гидроцефалии решается вопрос о проведении шунтирующей операции.
В восстановительном периоде детям с внутричерепной родовой травмой назначается массаж и
ЛФК.
20.
Перинатальная энцефалопатия(ПЭП)
это различные поражения центральной нервной системы,
возникшие в период внутриутробного развития, во время
родов или в раннем неонатальном периоде. Перинатальная
энцефалопатия может заявлять о себе синдромом
угнетения или гипервозбудимости ЦНС, двигательными
нарушениями, гипертензионно-гидроцефальным,
судорожным, вегето-висцеральным синдромом, задержкой
темпов моторного, психического и речевого развития.
21.
причины,
,
,
,
,
,
,
);
,
,
,
-
,
22.
Классификация-2-
:
-6-
-4-
1-
23.
клиника,
,
-
-
,
24.
клиника,
,
-
-
,
(
),
25.
диагностика-
.
26.
Лечение:В остром периоде лечение ребенка с перинатальной энцефалопатией осуществляется в отделении
патологии новорожденных. Ребенку показан щадящий режим, оксигенотерапия, при необходимости –
зондовое питание.
Медикаментозная терапия назначается с учетом преобладающих синдромов перинатальной
энцефалопатии. Для уменьшения внутричерепной гипертензии проводится дегидратационная терапия
(маннитол), вводятся кортикостероиды (преднизолон, дексаметазон и др.), выполняются лечебные
спинномозговые пункции.
С целью нормализации метаболизма нервной ткани и повышения ее устойчивости к гипоксии
осуществляется инфузионная терапия – введение растворов глюкозы, калия, кальция, аскорбиновой
кислоты, препаратов магния и т. д. Для борьбы с судорогами используется фенобарбитал, диазепам и др. В
рамках терапии перинатальной энцефалопатии показано назначение препаратов, улучшающих
кровообращение и метаболизм головного мозга (винпоцетина, пирацетама, кортексина,
депротеинизированного гемодеривата крови телят и др.).
27.
Лечение:В восстановительном периоде лечение ребенка с перинатальной
энцефалопатией, как правило, осуществляется амбулаторно или в
условиях дневного стационара. Проводятся повторные курсы
лекарственной терапии ноотропными препаратами и ангиопротекторами,
лечебная физкультура, плавание, массаж, физиопроцедуры
(амплипульстерапия, электрофорез), гомеопатическая терапии,
фитотерапия, остеопатия.
При нарушениях речи - ЗРР, синдромах алалии и дизартрии показаны
коррекционные логопедические занятия.
28.
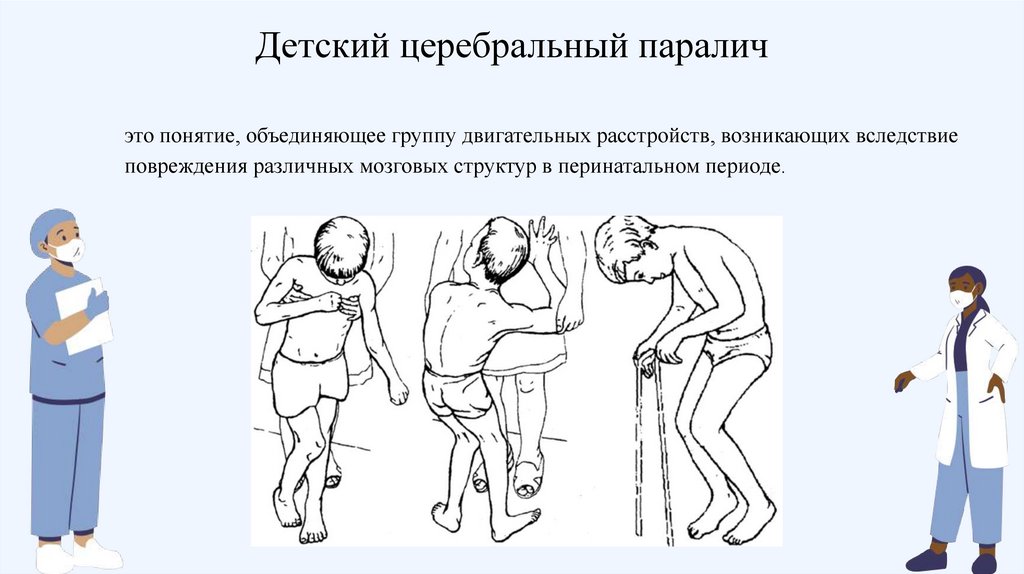
Детский церебральный параличэто понятие, объединяющее группу двигательных расстройств, возникающих вследствие
повреждения различных мозговых структур в перинатальном периоде.
29.
ЭтиологияЭтиологическим фактором ДЦП, действующим в период внутриутробного развития, является
различная патология беременности:
• фетоплацентарная недостаточность
• преждевременная отслойка плаценты
• токсикозы
• нефропатия беременных
• резус-конфликт
• угроза прерывания беременности
а также инфекции:
• цитомегаловирус
• краснуха
• токсоплазмоз
• герпес
• сифилис.
Соматические заболевания матери (сахарный диабет, гипотиреоз, врожденные и приобретенные
пороки сердца, артериальная гипертензия) и перенесенные женщиной в период беременности
травмы также могут обусловить развитие детского церебрального паралича.
30.
К факторам риска развития ДЦП, влияющим на ребенка в период родов,относятся:
• тазовое предлежание плода
• стремительные роды
• преждевременные роды
• узкий таз
• крупный плод
• чрезмерно сильная родовая деятельность
• затяжные роды
• дискоординированная родовая деятельность
• длительный безводный период перед родами.
31.
Классификация ДЦП1.
2.
-
3.
32.
Клиника33.
Клиника-
34.
Клиника-
-
35.
диагностика.
-
,
,
,
,
,
-
36.
Лечение:Лечение ДЦП при помощи лекарственных препаратов является в основном симптоматическим и
направлено на купирование конкретного симптома ДЦП или возникших осложнений. Так, при
сочетании ДЦП с эпилептическими припадками назначаются антиконвульсанты, при повышении
мышечного тонуса — антиспастические препараты, при ДЦП с хроническим болевым синдромом —
обезболивающие и спазмолитические средства. В медикаментозную терапию ДЦП могут входить
ноотропы, метаболические препараты (АТФ, аминокислоты, глицин), неостигмин, антидепрессанты,
транквилизаторы, нейролептики, сосудистые препараты.
Показанием к хирургическому лечению детского церебрального паралича являются контрактуры,
образовавшиеся в результате длительной спастичности мышц и ограничивающие двигательную
активность больного. Чаще всего при ДЦП применяются тенотомии, направленные на создание
опорного положения парализованной конечности. Для стабилизации скелета при детском
церебральном параличе может применяться удлинение костей, пересадка сухожилий и др. операции.
Если детский церебральный паралич проявляется грубой симметричной мышечной спастичностью,
ведущей к развитию контрактур и болевого синдрома, то для прерывания исходящей из спинного
мозга патологической импульсации пациенту с ДЦП может быть проведена спинальная ризотомия.
37.
Лечение:Основу реабилитационного лечения при детском церебральном параличе составляют ЛФК и массаж.
Важно, чтобы детям с ДЦП они проводились ежедневно. По этой причине родителям ребенка с
детским церебральным параличом следует овладеть навыками массажа и проведения ЛФК. В таком
случае они смогут самостоятельно заниматься с ребенком в период между курсами
профессиональной реабилитации ДЦП.
Для более эффективных занятий ЛФК и механотерапии с детьми, страдающими детским
церебральным параличом, в соответствующих реабилитационных центрах имеются специальные
аппараты и приспособления. Из последних разработок в этой области в лечении ДЦП нашли
применение пневмокомбинизоны, фиксирующие суставы и обеспечивающие растяжение мышц, а
также специальные костюмы, позволяющие при некоторых формах ДЦП выработать правильный
двигательный стереотип и уменьшить спастику мышц. Подобные средства помогают максимально
задействовать компенсаторные механизмы нервной системы, что зачастую приводит к освоению
больным ДЦП ребенком новых, ранее не доступных для него, движений.
38.
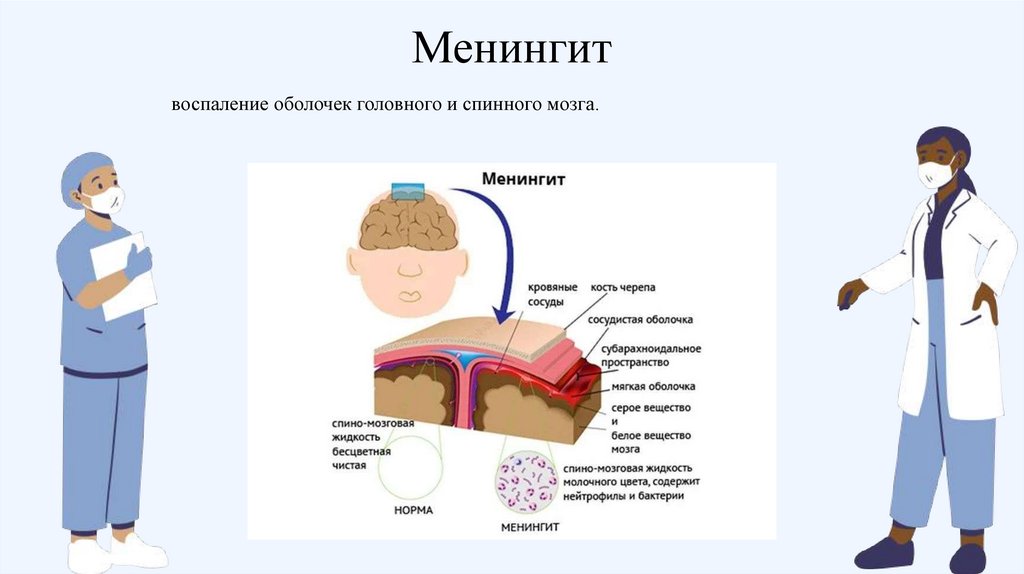
Менингитвоспаление оболочек головного и спинного мозга.
39.
этиология и патогенез),
-
.
40.
Классификация,
-
,
41.
клиника).
.
,
42.
лечение43.
Лечение:Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении
бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При
появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха,
тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и
временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин,
прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид).
Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация
цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего
состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и
общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых
случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже
— повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции
возможно назначение антибиотиков.
44.
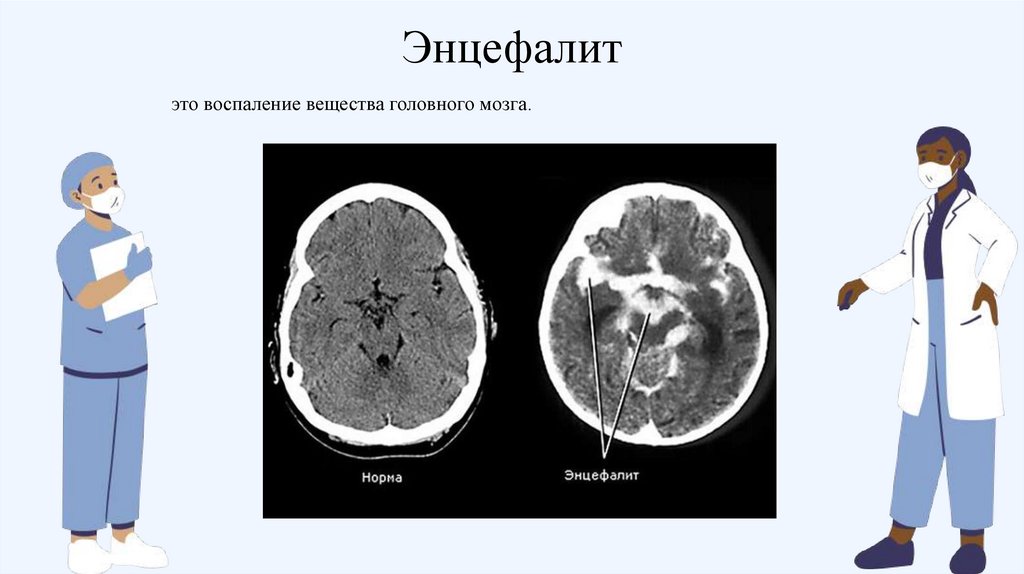
Энцефалитэто воспаление вещества головного мозга.
45.
Классификация).
46.
Классификация47.
Клиника48.
Клиника;
-NMDA
49.
Лечение:Патогенетическая терапия включает в себя несколько направлений:
• дегидратация и борьба с отеком мозга (маннитол 10-20% раствор внутривенно по 1–1,5 г/кг; фуросемид
внутривенно или внутримышечно 20-40 мг; ацетазоламид);
• десенсибилизация (хлоропирамин, клемастин, дифенгидрамин);
• гормональная терапия — (преднизолон до 10 мг/кг/сутки методом пульс-терапии в течение 4-5 дней;
дексаметазон внутривенно или внутримышечно 16 мг/сутки по 4 мг через каждые 6 часов);
• улучшение микроциркуляции (изотонический раствор декстрана внутривенно капельно;
• антигипоксанты (этилметилгидроксипиридина сукцинат и др.);
• поддержание гомеостаза и водно-электролитного баланса (парентеральное и энтеральное питание, декстроза,
декстран, калия хлорид);
• ангиопротекторы (гексобендин + этамиван + этофиллин, винпоцетин, пентоксифеллин и др.);
• лечение сердечно-сосудистых расстройств (сердечные гликозиды, вазопрессоры, камфора, сульфокамфокаин,
глюкокортикоиды);
• нормализация дыхания (сохранение проходимости дыхательных путей, гипербарическая оксигенация,
оксигенотерапия, при необходимости трахеостомия или интубация, ИВЛ;
• восстановление метаболизма мозга (витамины, полипептиды коры головного мозга скота, пирацетам и др.);
• противовоспалительные препараты (салицилаты, ибупрофен и др.)
50.
Лечение:Этиотропная терапия вирусных энцефалитов предполагает применение противовирусных препаратов —
нуклеазов, задерживающих размножение вируса. Назначают интерферон альфа-2, в тяжелых случаях в
сочетании с рибавирином. При РНК и ДНК-вирусных энцефалитах эффективно применение тилорона.
Кортикостероиды (метилпреднизолон) применяют по методу пульс-терапии до 10 мг/кг внутривенно в течение 3
суток.
Симптоматическая терапия в свою очередь предполагает несколько направлений: антиконвульсантное и
антипиретическое лечение, терапию делириозного синдрома. Для купирования эпилептического статуса
применяют диазепам (5-10 мг внутривенно на растворе декстрозы), 1% раствор тиопентала натрия внутривенно,
фенобарбитал, примидон, ингаляционный наркоз. Для снижения температуры тела применяют литические
смеси, 2 мл 50% раствора метамизола натрия, дроперидол, ибупрофен. В терапии делириозного синдрома
целесообразно назначение магния сульфата, ацетазоламида, литических смесей. Для нормализации сознания
применяют метаболические препараты, биостимуляторы, для нормализации психики — антидепрессанты,
транквилизаторы.
51.
Лечение:Восстановительная терапия также включает в себя несколько компонентов: лечение паркинсонизма (препараты
леводопы, холинолитики, миорелаксанты; стереотаксические операции показаны только при нарастании
ригидности и неэффективности медикаментозного лечения); лечение гиперкинезов (метаболические препараты,
нейролептики, транквилизаторы); лечение кожевниковской эпилепсии (антиконвульсанты, нейролептики,
транквилизаторы); лечение парезов (энергокорректоры, препараты, стимулирующие метаболизм в мозге и
мышечных тканях, лечебная физкультура, физиотерапия, массаж); лечение нейроэндокринных расстройств
(метаболические препараты, транквилизаторы, десенсибилизирующие препараты, нейролептики).














































 Медицина
Медицина








