Похожие презентации:
СИСТЕМНЫЕ ВСКУЛИТЫ - 1
1. СИСТЕМНЫЕ ВАСКУЛИТЫ
Медицинский институтКафедра пропедевтической и факультетской терапии с
курсом эндокринологии и ЛФК
К.м.н., доцент Карелин А.П.
2. Определение
Системные васкулиты – гетерогенная группазаболеваний,
основным
морфологическим
признаком которых является воспаление и
некроз сосудистой стенки, приводящий к
ишемическим изменениям органов и тканей,
кровоснабжающихся
соответствующими
сосудами.
Спектр клинических проявлений зависит от типа,
размера и локализации поражённых сосудов и
тяжести
сопутствующих
воспалительных
изменений.
Васкулиты относятся к числу наиболее тяжёлых
форм хронической патологии человека.
3.
Распространённость – 0,4 – 14 на 100 тыс.населения. Чаще встречается у мужчин после 40
лет (кроме геморрагического васкулита и
болезни Кавасаки).
Единой классификации системных васкулитов не
существует. Наиболее удобна классификация,
основанная на калибре поражённых сосудов.
(Chapel Hill consensus conference) (Jennette J.C., Falk R.J., Andrassy K. et al.
Nomenclature of systemic vasculitides: proposed of an international
consensus conference // Arthritis Rheum. – 1994. – vol. 37. – p. 187 – 192.)
4. Классификация
Васкулит крупных артерий:аорта, височные, позвоночные,
аортоартериит Такаясу,
височный артериит;
Васкулит сосудов среднего калибра:
коронарные, брыжеечные, почечные,
узелковый полиартериит,
болезнь Кавасаки;
5.
Васкулит преимущественно мелких сосудов,обусловленный
антинейтро-фильными
цитоплазматическими антителами (АНЦА):
синдром Чарга-Стросса,
гранулематоз Вегенера;
микроскопический полиангиит
обусловленный иммунными комплексами:
пурпура Шенлейна-Геноха,
эссенциальная
криоглобулинемическая
пурпура
кожный лейкоцитокластический васкулит и др.
Смешанные состояния:
облитерирующий
Бюргера)
тромбангиит
(болезнь
6. Классификация, рекомендованная на 3 Всесоюзном съезде ревматологов
1. Узелковый полиартериит2. Гранулематозные артерииты
2.1 гранулематоз Вегенера
2.2 эозинофильный гранулематозный
васкулит
2.3 височный артериит (болезнь
Хортона)
2.4 неспецифический аортоартериит
(болезнь Такаясу)
7. Классификация, рекомендованная на 3 Всесоюзном съезде ревматологов
3. Гиперергические ангииты3.1 геморрагический васкулит (болезнь
Шенлейна-Геноха)
3.2 синдром Гудпасчера
3.3 смешанная криоглобулинемия
(криоглобулинемическая пурпура)
4. Облитерирующий тромбангиит (болезнь
Бюргера)
5. Синдром Бехчета
6. Синдром Кавасаки
8.
Кроме того, васкулиты подразделяют напервичные,
вторичные:
васкулит
при
опухолях, васкулит при ДБСТ и васкулопатии:
миксома, инфекционный ангиит.
При первичных васкулитах воспалительные
изменения
сосудов
составляют
основу
проявления болезни на всех её этапах.
9. Этиология
большинстваваскулитов неизвестна.
первичных
Предполагается,
что
многие
микроорганизмы
могут
инициировать
развитие воспаления сосудов разного
калибра, но чётко связать с определёнными
причинными или триггерными факторами
удаётся не у всех и не всегда. (инфекция
вирусом гепатита В – классический УП,
вируса
гепатита
С
–
криоглобулинемический
васкулит,
лекарственная гиперчувствительность).
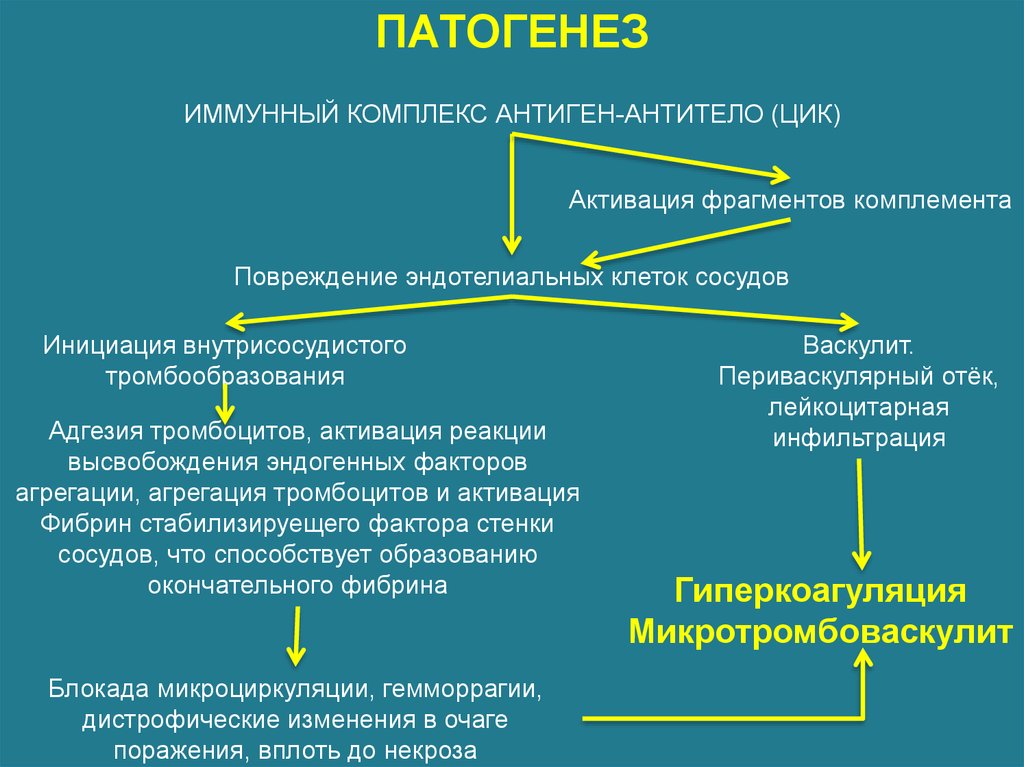
10. Патогенез
Впатогенезе
развития
системных
васкулитов
предполагается
участие
иммунных механизмов:
антинейтрофильные
цитоплазматические антитела,
антитела, реагирующие с эндотелием,
антитела к фосфолипидам,
воздействие иммунных комплексов.
11. Клиника
васкулитов представлена:мультисистемное
поражение
внутренних
органов,
лихорадка неясной этиологии, похудание,
симптомы
ишемии, особенно в молодом
возрасте,
множественные полиневриты,
разнообразное поражение кожи:
пурпура, петехии,
экхимозы,
некрозы кончиков пальцев,
подкожные узелки,
язвы с ровными краями,
крапивница, livedo reticularis.
12. ГЕМОРРАГИЧЕСКИЙ ВАСКУЛИТ (болезнь Шенлейна-Геноха)
13. Определение
Иммунныйваскулит,
протекающий
с
поражением микроциркуляторного русла с
типичными изменениями кожи, суставов, ж-к.
тракта и почек.
По частоте занимает
системных васкулитов.
первое
место
среди
Болеют преимущественно дети и молодёжь до
20 лет, взрослые значительно реже.
Мужчины и женщины одинаково
Ежегодная
заболеваемость
среди
составляет 13,5 – 18 на 100 000.
часто.
детей
14. Этиология
Прослеживается связь с приёмом лекарств,вакцин,
сывороток,
пищевая
идиосинкразия, укусы насекомых, травмы –
физические и психические, инсоляция,
переохлаждение, различные вирусные –
ОРЗ и стрептококковые инфекции.
15. Патогенез
Иммунокомплексный, при этом в иммунныхкомплексах чаще всего выявляют IgA.
16.
ПАТОГЕНЕЗИММУННЫЙ КОМПЛЕКС АНТИГЕН-АНТИТЕЛО (ЦИК)
Активация фрагментов комплемента
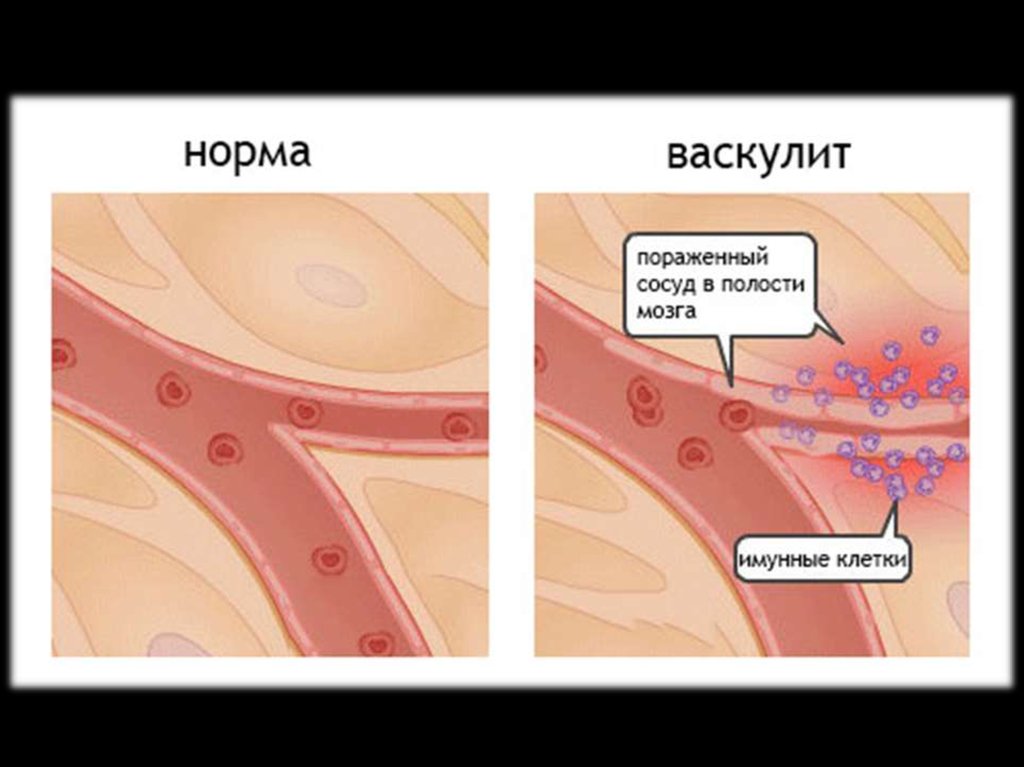
Повреждение эндотелиальных клеток сосудов
Инициация внутрисосудистого
тромбообразования
Адгезия тромбоцитов, активация реакции
высвобождения эндогенных факторов
агрегации, агрегация тромбоцитов и активация
Фибрин стабилизируещего фактора стенки
сосудов, что способствует образованию
окончательного фибрина
Блокада микроциркуляции, гемморрагии,
дистрофические изменения в очаге
поражения, вплоть до некроза
Васкулит.
Периваскулярный отёк,
лейкоцитарная
инфильтрация
Гиперкоагуляция
Микротромбоваскулит
17.
18. Клиника
Болезнь чаще всего начинается внезапно,больные могут указать не только день, но и час
начала.
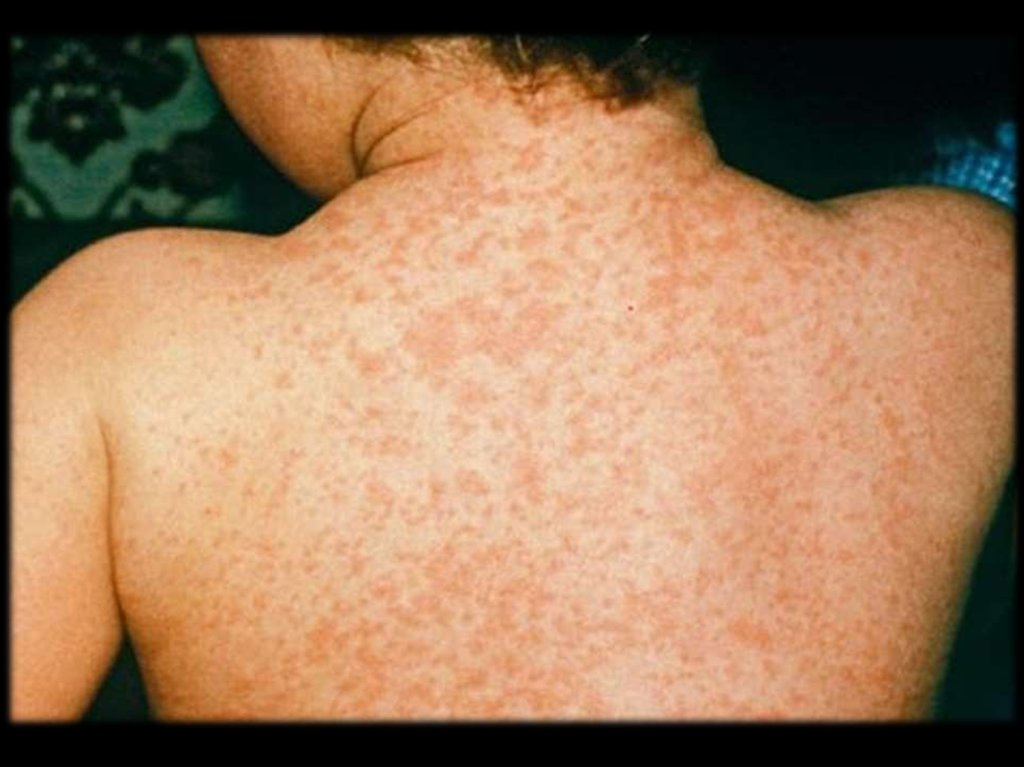
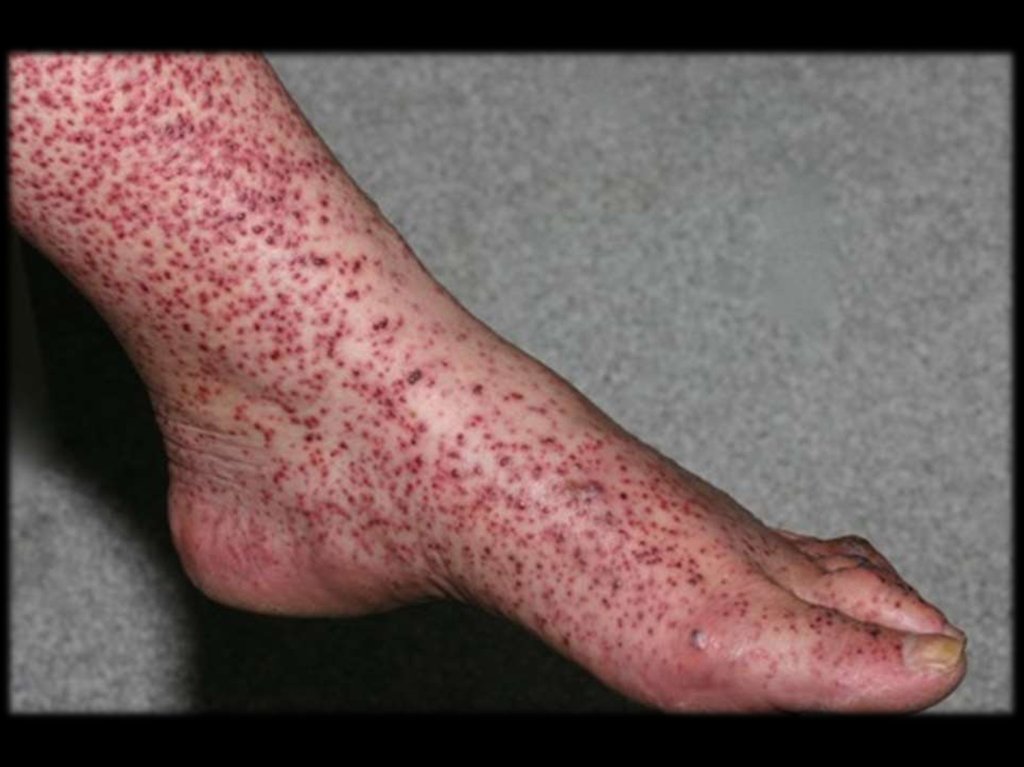
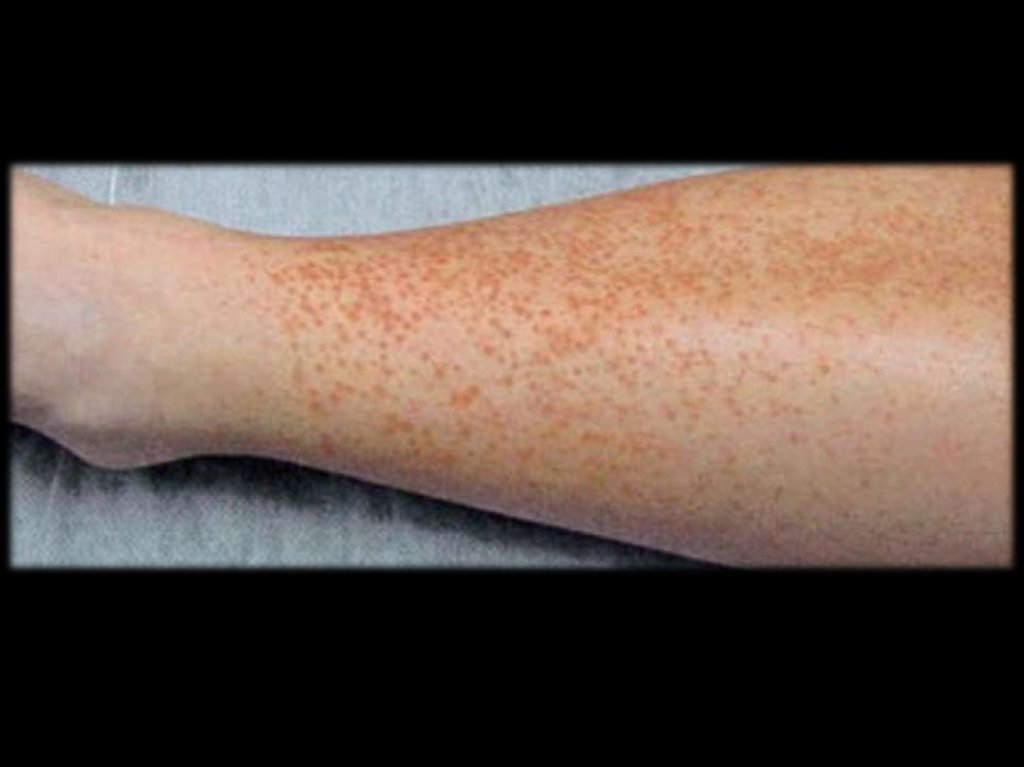
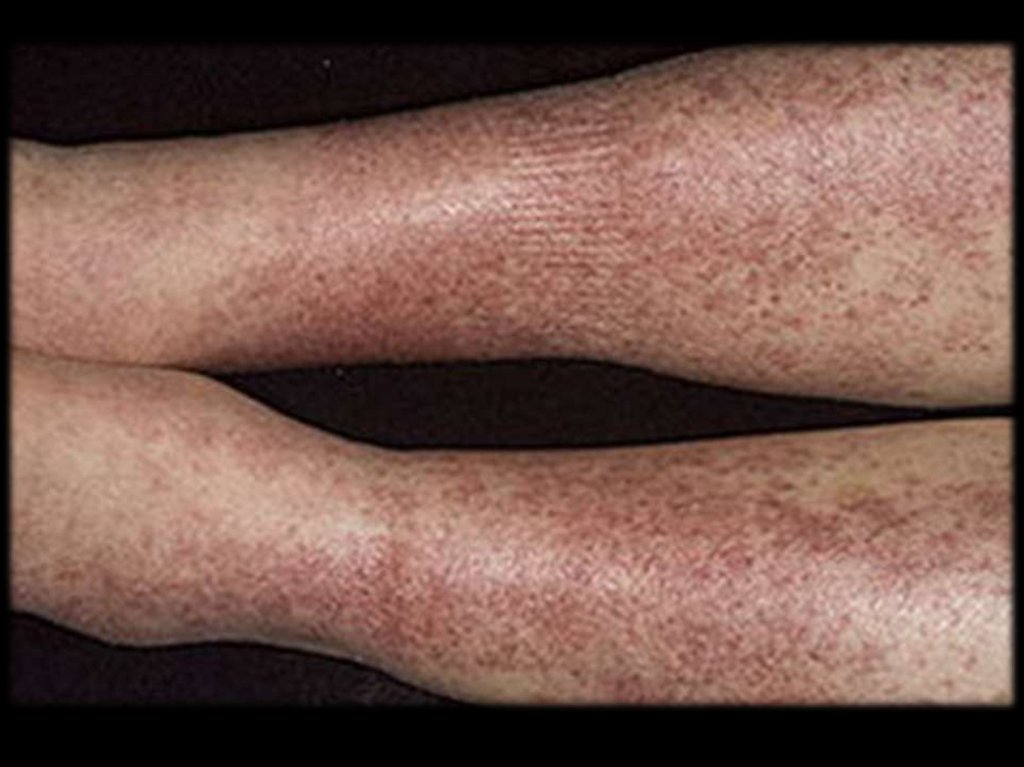
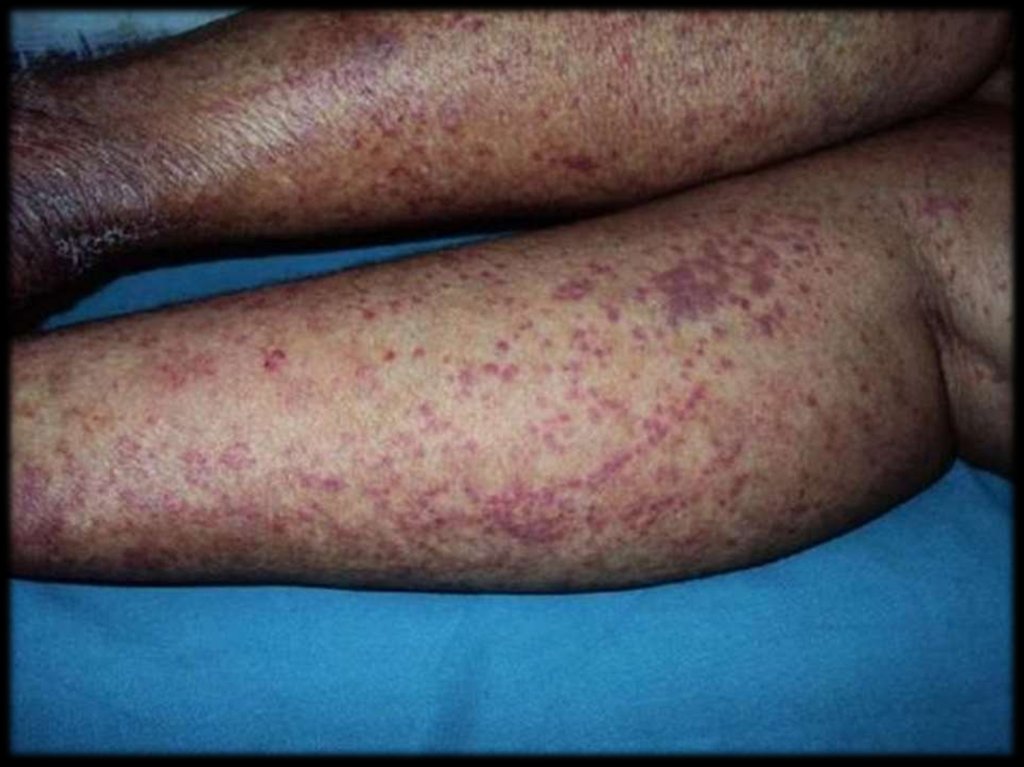
Основной клинический признак – обильная
геморрагическая сыпь от мелкоточечной до 1
см. в размере, локализующаяся обычно на
ногах и ягодицах.
Высыпания
чаще
всего
симметричны.
Характерен ортостатизм – рецидивирование
высыпаний при ходьбе или даже при
кратковременном вертикальном положении.
Вследствие этого наблюдается полиморфизм
сыпи.
19.
У взрослых сыпь может локализоваться и наверхней половине туловища и руках, но
лицо и шея никогда не поражаются.
Характер высыпаний может приобретать
сливной
характер
с
образованием
геморрагических пузырей, после вскрытия
которых остаются грубые эрозии и язвы.
На конечностях сыпь локализуется на
разгибательных поверхностях, при этом
слизистые оболочки не поражаются.
20.
21.
22.
23.
24.
25.
Поражение суставов – у 2/3 больных.Поражаются крупные суставы – особенно КС
и ГСС, а ЛЗС и суставы кистей редко.
Характер поражения – по типу артралгий
или умеренно выраженного артрита.
Боль умеренная, ноющая, усиливающаяся
при движении и пальпации.
Артрит
всегда
выздоровлением
изменений.
заканчивается
полным
без
остаточных
26.
Абдоминальный синдром – в половине случаев.Причина – кровоизлияния в стенку кишечника,
брыжейку, брюшину и отёк их.
Боль по типу кишечной колики с локализацией
преимущественно
в
мезогастрии,
сопровождается диспепсическими жалобами,
поносом, иногда с кровью.
Хирургические осложнения встречаются у
детей
в
виде
инвагинации,
кишечной
непроходимости и перфорации кишечника с
развитием перитонита.
27.
Поражение почек – до 60%.Различные варианты гломерулонефрита.
Типичные симптомы: микрогематурия
умеренной протеинурией (<1 г/л.).
с
Исход – полное выздоровление или
хронизация процесса с исходом в ХПН в 20
– 30% случаев.
28.
Поражение других органов более редки:лёгких – кашель со скудной мокротой, одышка,
кровохарканье;
ц.н.с. – головная боль, головокружение,
невротические
расстройства:
раздражительность,
плаксивость,
быстрая
смена настроения.
Повышение
t˚
встречается
у
половины
больных, обычно не длительное и наблюдается
в период высыпаний. При абдоминальном
синдроме лихорадка более длительная.
Лабораторные данные также неспецифичны:
небольшое ускорение СОЭ, лейкоцитоз и
палочкоядерный
сдвиг
(иногда
очень
выраженный) только при тяжёлых формах.
29. Диагностические критерии (АКР, 1990)
1.кожная
пурпура
не
связанная
с
тромбоцитопенией,
2. возраст пациента при появлении первых
симптомов болезни < 20 лет,
3. кишечная “стенокардия” – диффузные боли в
животе, возникающие после еды, обычно
сопровождающиеся поносом с кровью,
4. обнаружение гранулоцитов в стенке сосудов
при биопсии
Диагноз достоверен при налии более двух
критериев. В типичных случаях диагноз не
сложен.
30. Дифференциальный диагноз
Необходимопроводить
изолированных формах:
Абдоминальный:
только
при
непроходимость кишечника,
дизентерия,
аппендицит,
прободная язва.
Почечный:
болезнь
Берже (гематурический вариант
ХГлН), (системные проявления – склерит,
“сухой синдром”, люмбалгия).
Кожные формы у взрослых.
Считается, что в этих случаях дифференциальная
диагностика не менее трудна, чем при лихорадке
неясного генеза.
31.
Инфекции:ХАГ – HBsAg, гиперферментемия,
бактериальный
эндокардит
–
лихорадка, порок сердца, увеличение
селезёнки.
Опухоли:
возраст
более 40 лет, отсутствие
нефропатии
и
абдоминального
синдрома, субфебрильная лихорадка,
ускоренная СОЭ, анемия.
Миеломная болезнь,
Ревматоидный артрит,
Системная красная волчанка.
32. Лечение
общие факторы:элиминация антигенных раздражителей,
постельный режим;
ГКС: 20 – 40 мг преднизолона. При
абдоминальных и почечных формах – пульстерапия;
лечебный плазмаферез;
аминохинолиновые препараты при стойком
течении;
гепарин,
трентал,
реополиглюкин,
антигистаминные препараты, аскорбиновая
кислота, рутин, (аминокапроновая кислота
противопоказана).

























 Медицина
Медицина








