Похожие презентации:
Инфаркт миокарда
1. Определение
Инфаркт миокарда - одно из проявлений ИБС,при котором следствием нарушения коронарного
кровотока в миокарде (атеросклероза и тромбоза
одной или нескольких коронарных артерий)
является его некроз.
2.
Характеристика ранимой бляшкибольшое липидное ядро
n тонкая фиброзная покрышка
n высокое
содержание
воспалительных
клеточных
элементов
(Т–лимфоциты,
моноциты и макрофаги)
n
3. Патогенез:
Эрозия эндотелия или повреждение интимыатеросклеротической бляшки.
n Высвобождение
тканевого тромбопластина и
коллагена.
n Активация
плазменных и тромбоцитарных
факторов свертывания крови.
n Образование
тромбина
и
формирование
фибринового тромба.
n
Тромботическая окклюзия коронарной артерии
– инфаркт миокарда.
n
4. Классификация ИМ
По глубине поражения:Инфаркт с Q (трансмуральный и крупноочаговый)
- тромбоз проксимальной коронарной артерии.
Подъем сегмента ST в первые часы заболевания.
n Инфаркт без Q (мелкоочаговый).
Проявляется
отрицательными зубцами Т. Высок риск повторных
инфарктов.
n
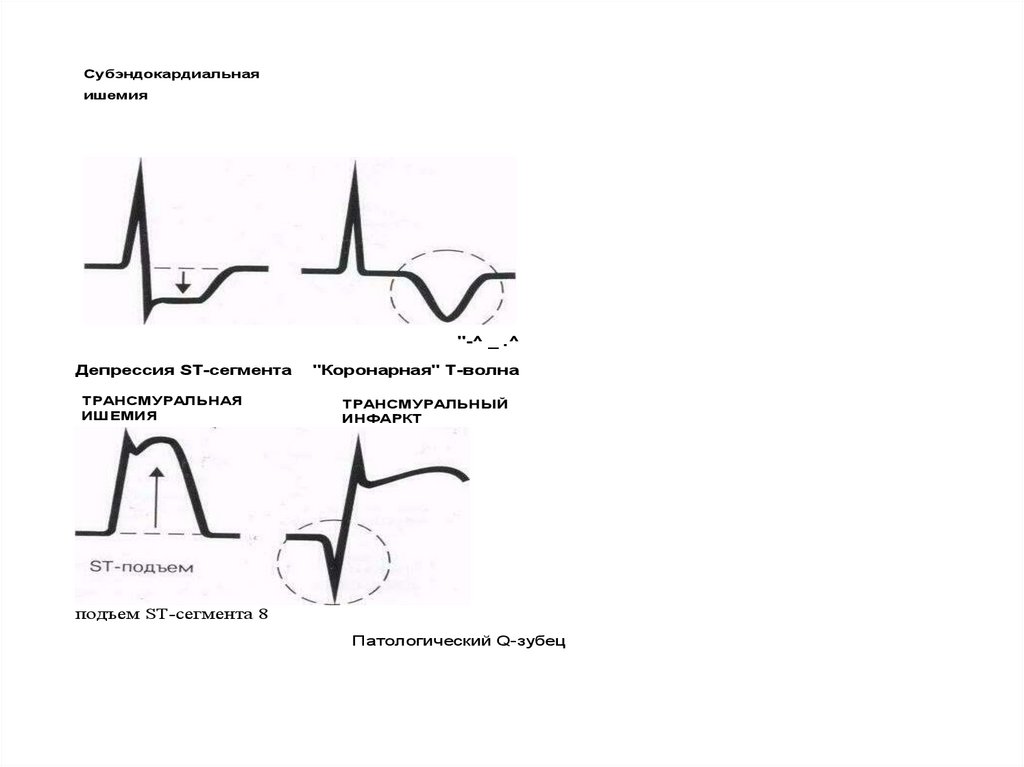
5.
Субэндокардиальнаяишемия
"-^ _ .^
Депрессия ST-сегмента
ТРАНСМУРАЛЬНАЯ
ИШЕМИЯ
"Коронарная" Т-волна
ТРАНСМУРАЛЬНЫЙ
ИНФАРКТ
подъем ST-сегмента 8
Патологический Q-зубец
6.
По локализации:передний:
n
боковой (I, aVL, V4-V6);
n
верхушечный (V3-V4);
n
перегородочный (V1-V3);
задний:
n
нижний (II, III, aVF);
n
нижне-задний (II, III, aVF, зеркальная картина V1-V3)
n
задний (зеркальная картина V1-V3)
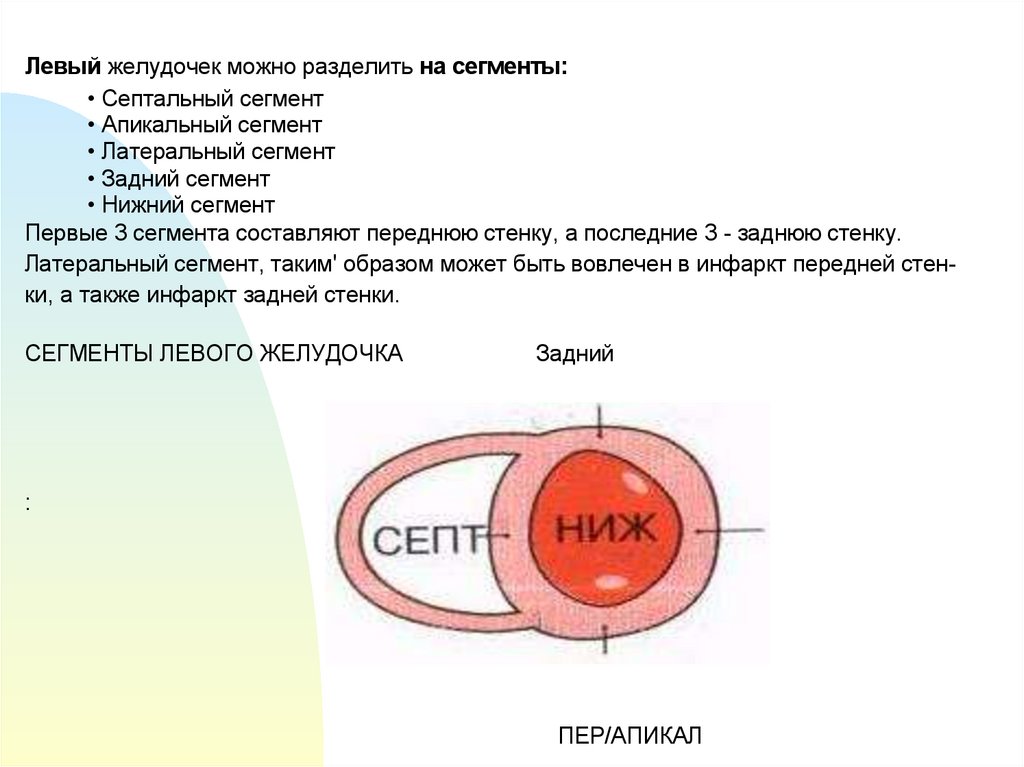
7.
Левый желудочек можно разделить на сегменты:• Септальный сегмент
• Апикальный сегмент
• Латеральный сегмент
• Задний сегмент
• Нижний сегмент
Первые 3 сегмента составляют переднюю стенку, а последние 3 - заднюю стенку.
Латеральный сегмент, таким' образом может быть вовлечен в инфаркт передней стенки, а также инфаркт задней стенки.
СЕГМЕНТЫ ЛЕВОГО ЖЕЛУДОЧКА
Задний
:
ПЕР/АПИКАЛ
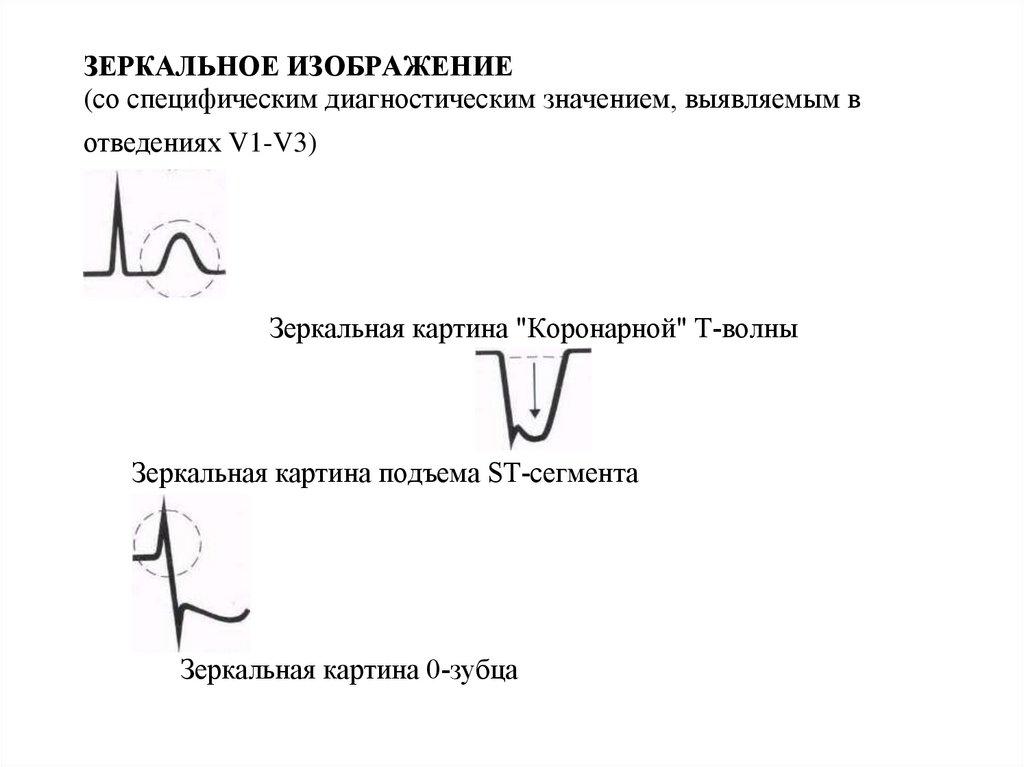
8.
ЗЕРКАЛЬНОЕ ИЗОБРАЖЕНИЕ(со специфическим диагностическим значением, выявляемым в
отведениях V1-V3)
Зеркальная картина "Коронарной" Т-волны
Зеркальная картина подъема ST-сегмента
Зеркальная картина 0-зубца
9.
По периоду :Острейший - от развития ишемии сердечной
мышцы до возникновения некроза (от 30 мин. до 2
час.)
Острый
- образование участка некроза и
миомаляции (от 2 до 10 дней)
Подострый - завершение начальных процессов
организации рубца, замещение некротической ткани
грануляционной
(до 4-5-й недели от начала
заболевания)
Постинфарктный период формирования и
уплотнения рубца, адаптации миокарда к новым
условиям функционирования (до 3-6 месяцев).
10.
По клиническому течению:неосложненный
осложненный
Осложнения 1 группы:
1. Редкие экстрасистолы (не более 1 в мин.).
2. АВ блокада I степени, предшествовавшая развитию
настоящего ИМ.
3. АВ блокада I степени - только при заднем ИМ.
4. Синусовая блокада.
5.НК I.
6. Эпистенокардитический перикардит.
7. Блокада ножек пучка Гиса.
11.
Осложнения 2 группы:1. Рефлекторный шок
2. АВ блокада выше I степени при заднем ИМ
3. АВ блокада I степени при переднем ИМ или на фоне
блокады ножек пучка Гиса
4. Пароксизмальные аритмии, кроме ПЖТ
5. Миграция водителя ритма
6. Экстрасистолия выше 1 градации.
7. НК IIА
8. Синдром Дресслера
9. Стабильная АГ с повышенеим САД>200 мм.рт.ст,
ДАД>110 мм.рт.ст.
10. Гипертонический криз (кроме криза в острейшей
стадии ИМ)
12.
Осложнения 3 группы:1.Рецидивирующее,пролонгированное течение ИМ.
2. Состояние клинический смерти.
3. Полная АВ блокада.
4.АВ блокада выше I степени при переднем ИМ.
5. Остря аневризма сердца.
6. Тромбоэмболия в различные органы.
7. Истинный кардиогенный шок.
8. Отек легких.
9. НК, резистентная к лечению.
10. Тромбэндокардит.
11. Желудочно-кишечное кровотечение.
12. Желудочковая пароксизмальная тахикардия.
13. Сочетание 2-х и более осложнений 2 группы.
13. По тяжести состояния пациента
Глубина иобширность
Осложнения
Выраженность
коронарной
недостаточности
Мелкоочаговый Нет или осложнения 1 СН нет или не >1 в сутки
гр.
(редко), без ЭКГ изм.
СН 2-5 раз в сутки
(умеренно)
СН 6 и > раз в сутки
(часто)
1 осложнение 2 гр.
СН редко
СН умеренно
Любое осложнение 3
группы
Класс
тяжес
ти
I
II
III
II
III
СН часто
III
Независимо от наличия
или отсутствия СН
IV
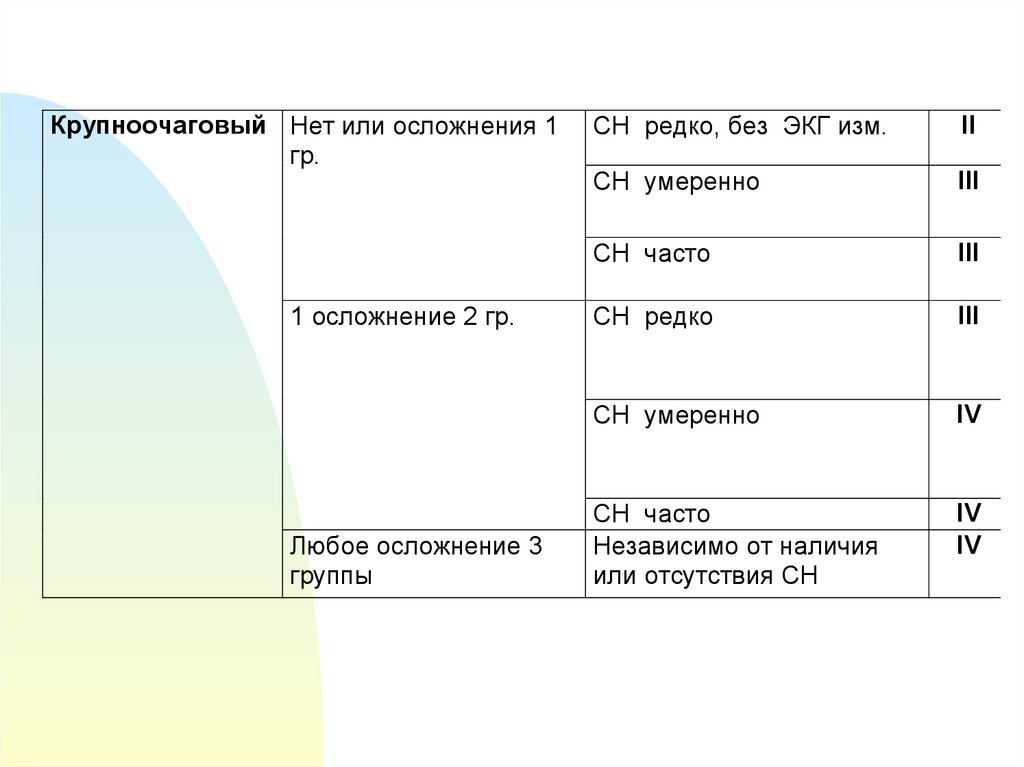
14.
Крупноочаговый Нет или осложнения 1гр.
1 осложнение 2 гр.
Любое осложнение 3
группы
СН редко, без ЭКГ изм.
II
СН умеренно
III
СН часто
III
СН редко
III
СН умеренно
IV
СН часто
Независимо от наличия
или отсутствия СН
IV
IV
15.
Трансмуральный Нет или осложнения 1 гр.или циркулярный
субэндокардиаль
ный
1 осложнение 2 гр.
Любое осложнение 3
группы
СН редко, без ЭКГ изм.
III
СН умеренно
III
СН часто
III
СН редко
IV
СН умеренно
III
СН часто
Независимо от наличия или
отсутствия СН
IV
IV
16. КЛИНИКА ИНФАРКТА МИОКАРДА
.Болевой вариант – основное проявление ангинознаяболь.
.Абдоминальный
(чаще при диафрагмальном
инфаркте).
.Атипичный болевой.
.Астматический (при обширных
и повторных
инфарктах, на фоне кардиосклероза, у больных
пожилого и старческого возраста, при инфаркте
сосочковых мышц).
.Аритмический.
.Цереброваскулярный.
. Бессимптомный (у 15-20%).
17.
nраспространение ИМ - возобновление
ангинозной боли и усугубление ишемии
миокарда в течение 30-72 часов.
n
рецидив ИМ - возобновление ангинозной
боли и ишемии миокарда в течение 72 часов
- 8 недель.
n
повторный
ИМ
возобновление
ангинозной боли и ишемии миокарда в
течение более 8 недель.
18. Лабораторная диагностика ИМ
В первые часы лейкоцитоз, нейтрофилез со сдвигомформулы влево.
n Через двое суток увеличивается СОЭ.
n В период развития ИМ
<ножницы> в динамике
лейкоцитоза и СОЭ: повышенное содержание в
крови лейкоцитов и нормальная СОЭ в самом
начале заболевания на 3-и сутки и позже сменяются
нормальным содержанием в крови лейкоцитов и
увеличенной СОЭ.
n
Увеличение С-реактивного протеина.
n
19.
Гиперферментемия :n
Креатининфофокиназа (КФК) - в первые часы (24), максимума достигает от 12 до 24 час. Особенно
специфичен МВ - изофермент КФК. Контроль
каждые 6 час. и только 3-х кратная (-) реакция
может говорить об отсутствии ИМ. После 48 часов
нет смысла определять.
n
Лактатдегидрогиназа (ЛДГ) - возрастает в более
поздние сроки от начала ИМ (максимум 48 часов) и
сохраняется более длительное время (7-12 дней).
20.
определение структурных белков миоцита –миоглобин и сердечный тропонин I и Т (новый
“золотой стандарт” в диагностике некроза
миокарда). Тропонины появляются в крови ч/з
4,5-5 ч., пик
12-24 ч., в течение 5 (ТI)-14
(ТТ)дней.
n Сердечный
белок, связывающий жирные
кислоты - дополнительный маркер некроза при
ОКС без подъема ST - в первые 2 часа
повышается в и сохраняется в течение 6 часов.
n
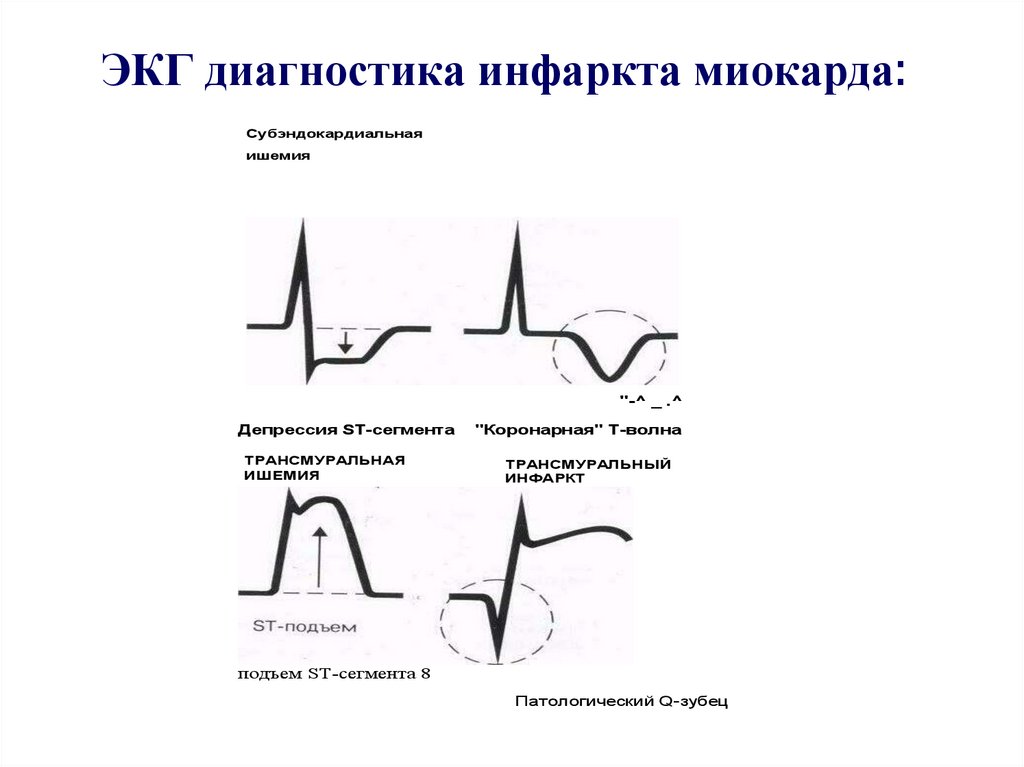
21. ЭКГ диагностика инфаркта миокарда:
Субэндокардиальнаяишемия
"-^ _ .^
Депрессия ST-сегмента
ТРАНСМУРАЛЬНАЯ
ИШЕМИЯ
"Коронарная" Т-волна
ТРАНСМУРАЛЬНЫЙ
ИНФАРКТ
подъем ST-сегмента 8
Патологический Q-зубец
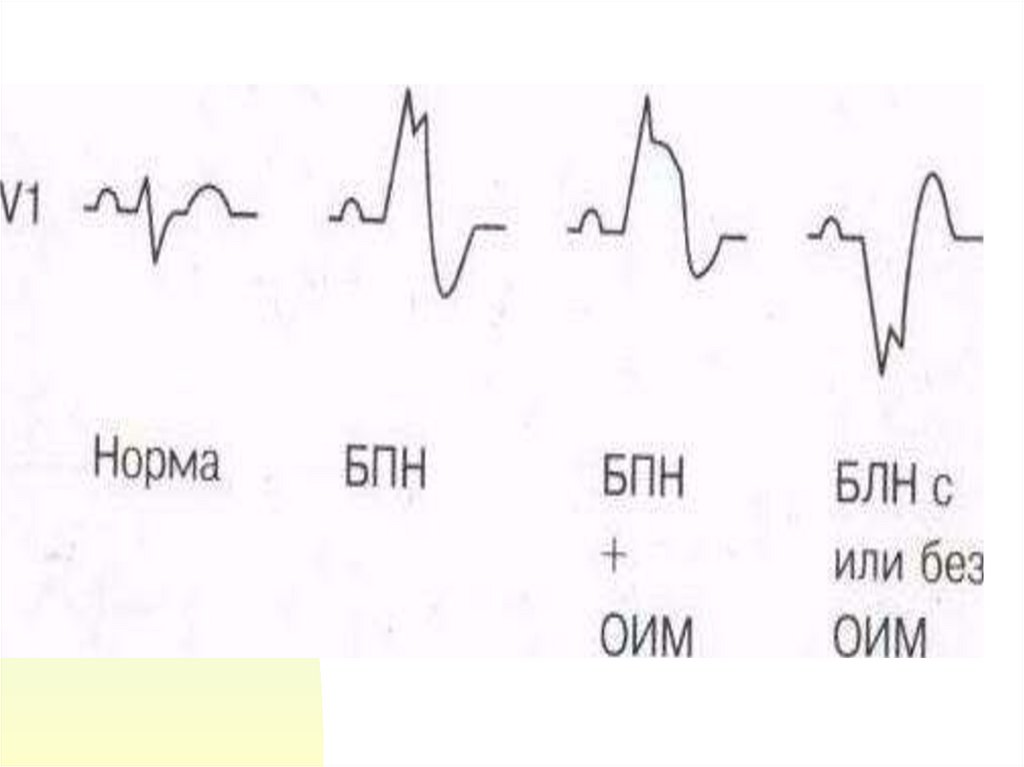
22. Сложности ЭКГ диагностики:
чувствительность ЭКГ в первые часы непревышает 50%
n полная блокада левой ножки пучка Гиса (БЛНПГ),
полностью маскирует ИМ;
n
наличие уже существовавшего зубца Q (сравнить
с предыдущей)
n
позиционные зубцы Q
n
появление зубца Q при ТЭЛА
n
23.
24.
Элевация сегмента ST:- синдром ранней реполяризации
n - стенокардия Принцметала
n - гипокалиемия
n - перикардит
n
25.
Депрессия ST, инверсия Тсубэндокардиальная ишемия
n
увеличение ЧСС
n
электролитные нарушения
n применение гликозидов
n внутричерепные кровоизлияния.
n
26. Дополнительные методы диагностики ИМ:
Сцинтиграфия:Применяется для диагностики, определения объема и
локализации поражения. Применяют технеций (99м Тс пирофосфат). Сканограмма дает результаты со 2 по 5
день от начала ИМ.
n Радионуклидная
вентрикулография
позволяет
выявить нарушения сократимости и фракции выброса.
n
Эхо-кардиография:
Позволяет выявить зоны гипо- и акинезии (систолическая
регионарная дисфункция).
n
27.
nПозитронно-эмисионная томография (ПЭТ) позволяет оценить внутренние метаболические
изменения миокарда, отдифференцировать такие
состояния миокарда как станирование или
гибернация.
28. Основные задачи при лечении ИМ
.Купирование болевого синдрома.n .Восстановление
коронарного
кровотока,
ограничение коронарного тромбоза.
n .Гемодинамическая
и
нейрогуморальная
разгрузка сердца (уменьшение работы сердца и
потребности миокарда в кислороде).
n .Ограничение размеров инфаркта миокарда.
n . Лечение и профилактика осложнений.
n
Ведение больного перенесшего ИМ
n
29. Купирование болевого синдрома
n1. Нитраты –
Нитроглицерин повторно 0,5 мг в табл. или 0,4 мг в
аэрозоле с/л.
В/в нитраты являются стандартной
терапией всех больных с передним ИМ и САД > 100
мм рт.ст. (1%р-р нитроглицерина,перлинганит,
нитро-стат, нитро-поль, изокет и др.). 10мг НТГ
разводят в 100 мл физ.р-ра в/в с нач. скоростью 6-8
капель в мин. до 30 в мин. под контролем АД в теч.
24 час.
30.
nПереход
на
пероральные
формы
нитропрепаратов не показан, так как не
оказывает никакого влияния на исход
заболевания.
31.
n2. Наркотические анальгетикиМорфин 1 мл 1% р-ра развести в физ.р-ре до 20 мл
(1 мл полученного раствора содержит 0,5 мг
активного вещества), вводить дробно 2-5 мг
каждые 5-15 мин. до полного устранения боли либо
до появления побочных эффектов (гипотензия,
угнетение дыхания, рвота -метоклопропамид-10-20
мг в/в).
Суммарная доза не должна превышать 10-15 мг (11,5 мл 1% раствора).
При невыраженном болевом с-ме можно п/к или
в/м.
32. Восстановление коронарного кровотока, ограничение коронарного тромбоза
1. Тромболизис (подъем ST более 1мм в 2-хстандартных и более 2мм в 2-х смежных грудных
отведениях или острая ПБЛНПГ. 30мин.-12ч. с начала
заболевания) –
Системный тромболизис
- Стрептокиназа 1500000 ед. в 100 мл физ.р-ра в/в в
теч.30–60 мин. (актилизе, урокиназа, стрептодеказа и
др.)
- Актилизе 100 мг внутривенно за 90 мин.
n
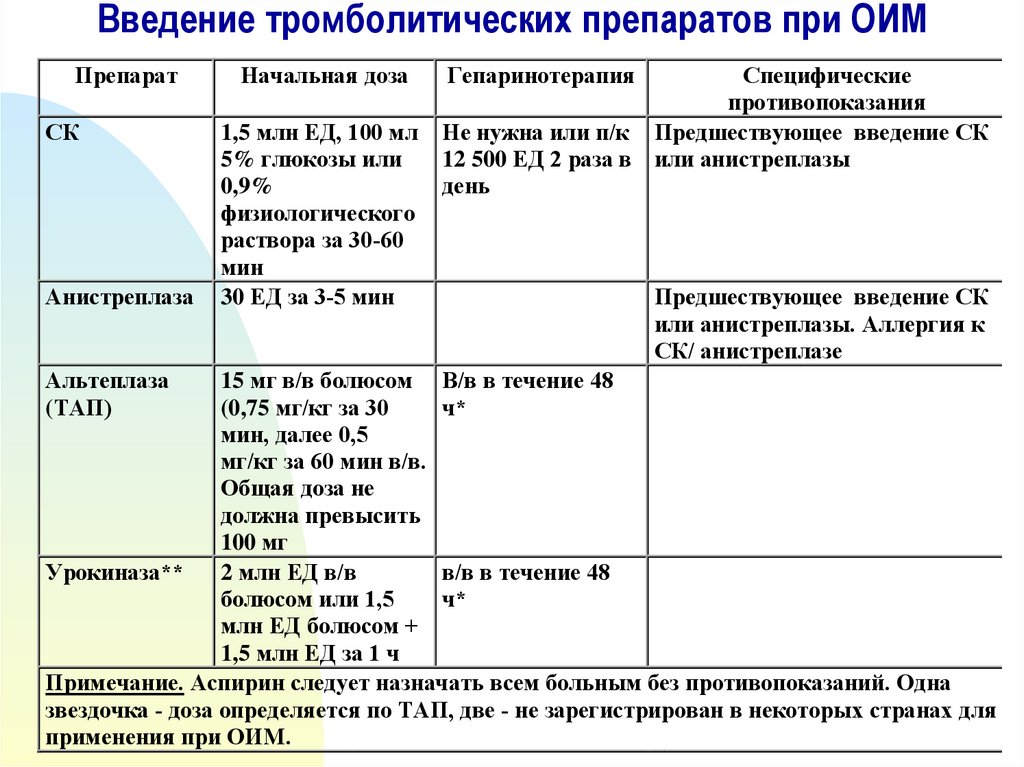
33. Введение тромболитических препаратов при ОИМ
ПрепаратСК
Анистреплаза
Альтеплаза
(ТАП)
Начальная доза
1,5 млн ЕД, 100 мл
5% глюкозы или
0,9%
физиологического
раствора за 30-60
мин
30 ЕД за 3-5 мин
Гепаринотерапия
Специфические
противопоказания
Не нужна или п/к Предшествующее введение СК
12 500 ЕД 2 раза в или анистреплазы
день
Предшествующее введение СК
или анистреплазы. Аллергия к
СК/ анистреплазе
15 мг в/в болюсом В/в в течение 48
(0,75 мг/кг за 30
ч*
мин, далее 0,5
мг/кг за 60 мин в/в.
Общая доза не
должна превысить
100 мг
Урокиназа**
2 млн ЕД в/в
в/в в течение 48
болюсом или 1,5
ч*
млн ЕД болюсом +
1,5 млн ЕД за 1 ч
Примечание. Аспирин следует назначать всем больным без противопоказаний. Одна
звездочка - доза определяется по ТАП, две - не зарегистрирован в некоторых странах для
применения при ОИМ.
34.
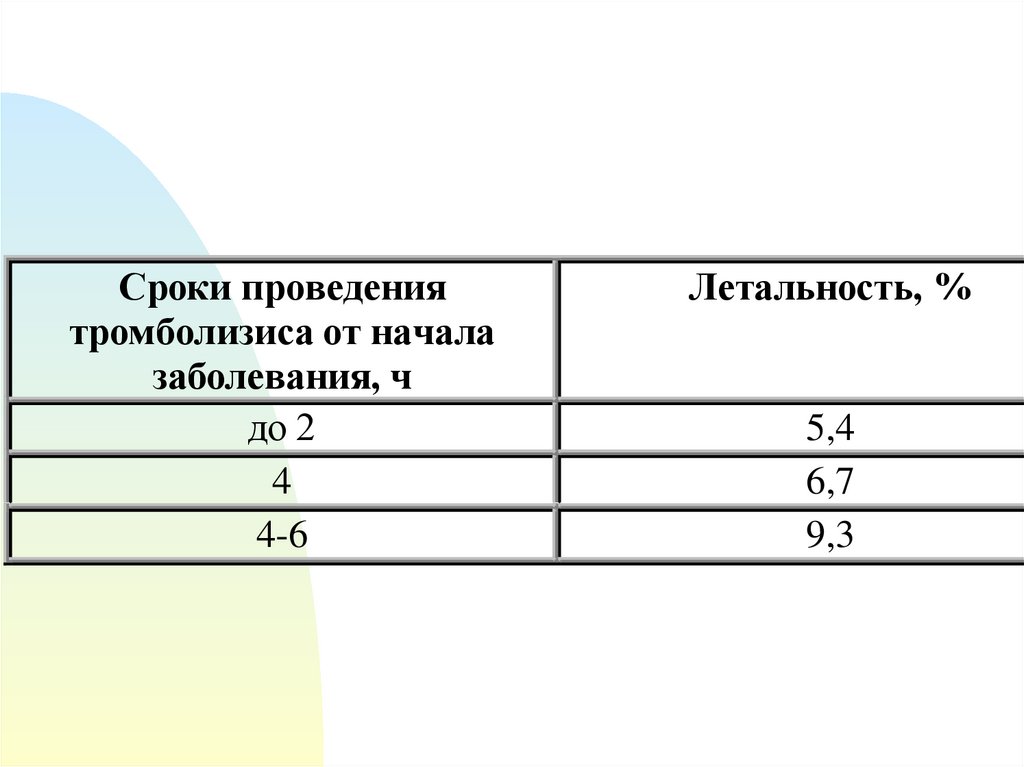
Сроки проведениятромболизиса от начала
заболевания, ч
до 2
4
4-6
Летальность, %
5,4
6,7
9,3
35. Противопоказания к тромболизису:
Абсолютные:кровотечение;
перенесенный
в
последние 6 мес инсульт; опухоль головного мозга;
хирургическое вмешательство, роды или тяжелая
травма в последние 10 дней; ЖК кровотечение;
геморрагический диатез; расслаивающая аневризма
аорты
n Относительные
противопоказания: рефрактерная
артериальная гипертензия (>180/110 мм рт. ст.),
травматичная сердечно-легочная реанимация, тяжелая
травма в последние 4 недели; внутреннее
кровотечение
последние 4 недели; лечение
непрямыми
антикоагулянтами;
беременность;
аллергическая
р-ция
на
стрептокиназу,
предшеств.введение.
n
36.
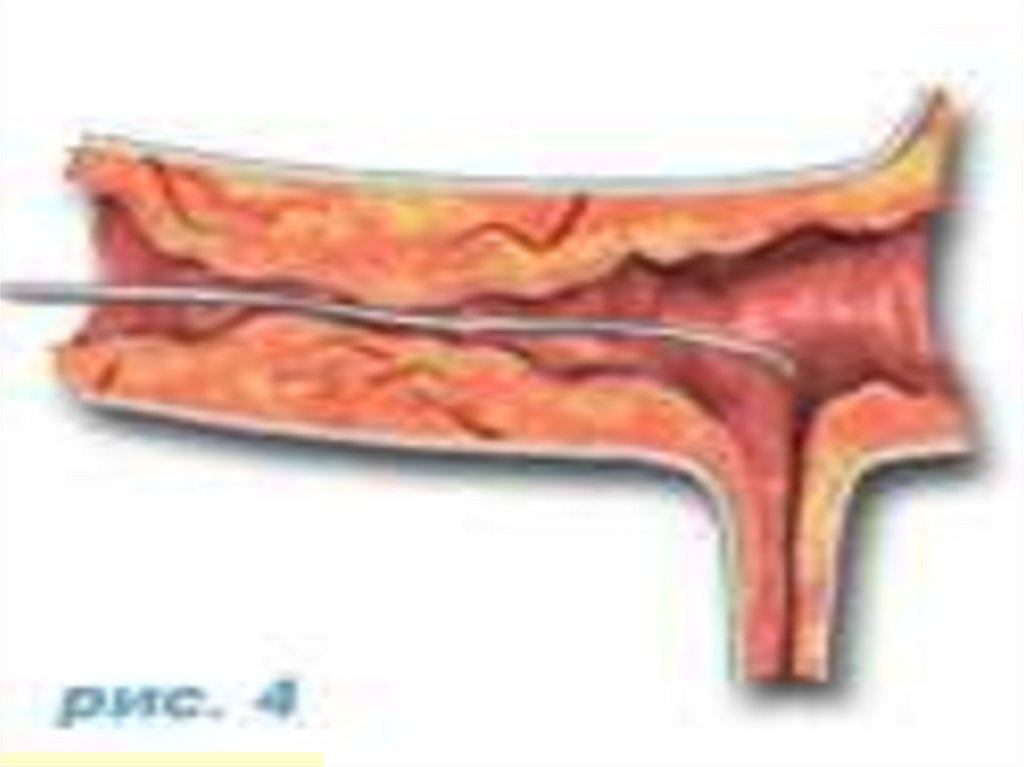
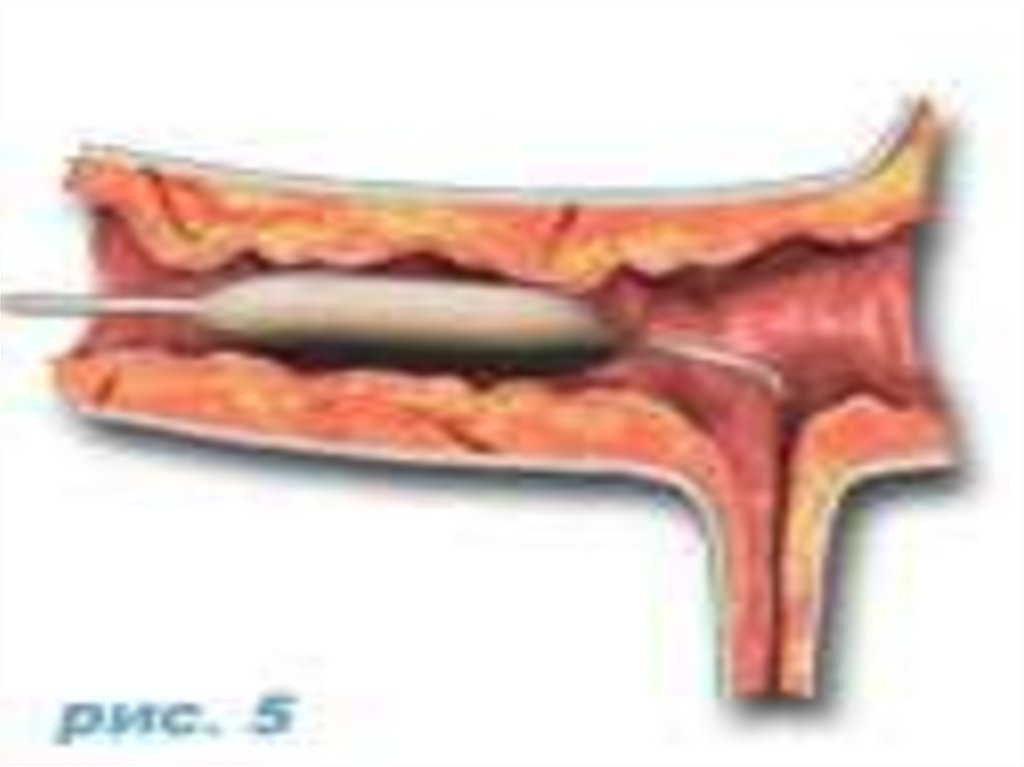
Транслюминальнаякоронарная
баллонная
ангиопластика с постановкой стента.
37.
38.
39.
40. Проблема рестенозирования
nn
Рестенозирование за счет пролиферации
новой интимы как реакции на материал самого
стента.
Новый подход- стент выполняет роль
резервуара антипролиферативного препарата
с медленным высвобождением.
41.
АКШ в остром периоде ИМ при неэффективностиСТЛТ и ТСА, сохраняющемся болевом синдроме,
нестабильной гемодинамике и в случаях, когда
анатомическое строение коронарных артерий не
позволяет выполнить РТСА.
42.
n2. Гепарин 10-15 тыс.ед. в/в струйно (если не
проводится тромболизис) или через 4 часа после
стрептокиназы (при ИМ с депресией ST). Затем со
скоростью 1000-1200 Ед/ч. в теч.24-48 ч., затем
подкожно 7500-12500 Ед.2 раза в сутки в теч. 5-7
дней или фраксипарин, эноксапарин.
43.
введение НФГ под контролем АЧТВ (через 6часов после введения в 1,5-2,5 раза должно
превышать
контрольный
показатель и
стойко удерживать на этом уровне
n Если
АЧТВ находится в "терапевтических"
пределах
при
2-х
последовательных
измерениях, то его можно определять через
каждые 24 ч.
n
44.
Номограмма введения НФГНачал ьная доза
А ЧТ В < 1,2
контрольной
величины
АЧ Т В < 1,2 - 1,5
контрольной
величины
АЧ Т В < 1,5 - 2,3
контрольной
величины
А ЧТВ < 2,3 - 3
контрольной
величины
АЧ ТВ > 3
контрольной
величины
80 Е Д/кг болю с, зат ем 18 Е Д/кг/ч **
80 Е Д /кг б ол ю с** и увел ич ить скорост ь
инфузии на 4 ЕД /кг/ч
40 Е Д /кг б ол ю с** и увел ич ить скорост ь
инфузии на 2 ЕД /кг/ч
Без изменений
Умень шит ь скорость инф узии на 2 ЕД /кг/ч
Остановит ь в ведение на 1 час, затем
п родолж ить его, уменьш ив скорос ть
в вЕ Д ения на 3 ЕД /кг/ч
45.
Низкомолекулярные гепариныn
n
n
Эноксапарин (клексан) п/к 100 МЕ/кг (1 мг/кг)
каждые 12 ч, обычно в течение 2-8 сут. Первой
п/к инъекции может предшествовать в/в
струйное введение (болюс) 30 мг препарата.
Дальтепарин п/к 120 МЕ/кг (максимально 10
000 МЕ) каждые 12 ч в течение 5-8 сут.
Надропарин (фраксипарин) в/в струйно
(болюс) 86 МЕ/кг, далее п/к 86 МЕ/кг каждые 12
ч в течение 2-8 сут.
46.
n3. Аспирин с первых минут 300 мг разжевать,
затем 75-100 мг в сутки постоянно профилактически
(тромбо-асс, аспирин-кардио и др.), тиклид,
клопидрогрель.
47.
Назначениеаспирина
при
инфаркте миокарда позволит
избежать 25 смертей и 10–15
нефатальных инфарктов или
инсультов на каждую 1000
больных.
48. Гемодинамическая и нейрогуморальная разгрузка сердца (уменьшение работы сердца и потребности миокарда в кислороде)
n1. Бетта-блокаторы
отсутствии п/п.
всем
больным
при
49. Схема применения бета-блокаторов при инфаркте миокарда
Атенолол 5–10 мг внутривенно.n Метопролол 15 мг внутривенно
(по 2–5 мг
каждые 5 мин.
n Пропранолол
1 мг на 10 кг массы тела
внутривенно (дробно).
n
50.
nn
Затем
внутрь
длительный
прием
пролонгированных
кардиоселективных
(метопролол, бисопролол) с титрованием дозы до
оптимальной (ЧСС 50-55 в мин).
Противопоказания: - ЧСС < 50 в мин, блокады,
отек легких, бронхоспазм, лечение верапамилом.
51. Суммарные данные 27 рандомизированных исследований
при раннем внутривенномвведении бета-блокаторов
n
общая смертность снижается на 13%,
n
число повторных инфарктов миокарда на
снижается 19%,
n
количество
случаев
фибрилляции желудочков
19%.
первичной
снижается на
52.
“...польза от лечения больных ИБСблокаторами бета-рецепторов настолько
велика, что она может перевесить риск
побочных эффектов даже у больных с
обструктивными заболеваниями легких и
бронхиальной астмой” (AHA/ACC, 1999).
53.
n2. Антагонисты кальция (верапамил, дилтиазем)
– при противопоказании к бетта-блокаторам или
недостаточном эффекте.
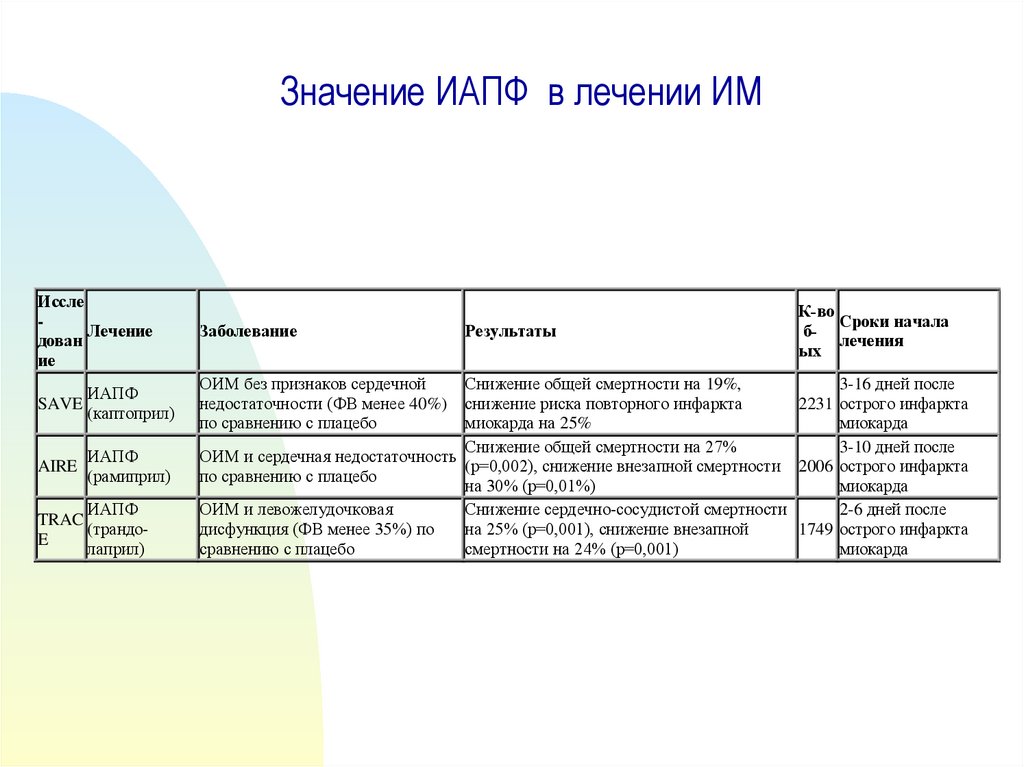
54. Значение ИАПФ в лечении ИМ
ИсслеЛечение
дован
ие
SAVE
ИАПФ
(каптоприл)
AIRE
ИАПФ
(рамиприл)
ИАПФ
TRAC
(трандоE
лаприл)
Заболевание
ОИМ без признаков сердечной
недостаточности (ФВ менее 40%)
по сравнению с плацебо
Результаты
К-во
Сроки начала
блечения
ых
Снижение общей смертности на 19%,
3-16 дней после
снижение риска повторного инфаркта
2231 острого инфаркта
миокарда на 25%
миокарда
Снижение общей смертности на 27%
3-10 дней после
ОИМ и сердечная недостаточность
(р=0,002), снижение внезапной смертности 2006 острого инфаркта
по сравнению с плацебо
на 30% (р=0,01%)
миокарда
ОИМ и левожелудочковая
Снижение сердечно-сосудистой смертности
2-6 дней после
дисфункция (ФВ менее 35%) по
на 25% (р=0,001), снижение внезапной
1749 острого инфаркта
сравнению с плацебо
смертности на 24% (р=0,001)
миокарда
55. Лечение и профилактика осложнений
Магния сульфат – 50 мл 10% в/в в теч. 30 мин. –при наличии гипомагнеземии и синдроме
удлиненного QТ.
n ОЛН – Нитроглицерин, лазикс.
n КШ- введение жидкости – физ. р-р до 200 мл за 10
мин. с повторным введением при неээфективности,
допамин – 2-5 мгк/кг/мин. до оптимальной,
добутамин – 2,5 мкг/кг/мин.
n ЖЭ – лидокаин, в/в
струйно 1 мг/кг, затем
капельно (не для профилактики)
n
56. "Косметические аритмии"
"Косметические аритмии"n
n
Единичные экстрасистолы,
первые 1-1,5 суток.
возникающие
Не являются показанием для
антиаритмических препаратов (!).
в
назначения
57. "Вторичные" желудочковые экстрасистолы
"Вторичные" желудочковыеэкстрасистолы
n
Частые ЖЭ через 1-1,5 суток от начала ИМ возникают
вследствие
выраженной
дисфункции левого желудочка - "маркеры
дисфункции левого желудочка".
58. При отсутствии эффекта от лидокаина
nn
Бета-блокаторы
(короткодействующие
пропранолол. Обзидан со скоростью 1 мг в
течение 5 минут в/в (от 1 до 5 мг).
Или амиодарон в/в медленно в дозе 150-450
мг.
59.
ИАПФ - не ранее 3-х суток со дня ИМ переднейлокализации или повторном ИМ при наличии по
данным ЭхоКГ систолической дисфункции
(фракция выброса менее 40%).
n Статиныкак
противовоспалительные
средства, несмотря на нормальный уровень
ХС.
n
60. Ведение больного перенесшего ИМ
Устранение факторов рискаn Постоянный прием бетта-блокаторов
n Постоянный прием антиагрегантов (аспирин,
тиклид, клопидогрель-плавикс)
n
ИАПФ -периондоприл (престариум).
n Статины не менее
6 мес. (аторвостатинлипримар, симвастатин - вазилип)
n

















































 Медицина
Медицина








