Похожие презентации:
Вирус бешенства
1.
Вирусбешенства
Айбашова Медина
ЛД1-2курс 6 группа
2.
РодLyssavirus
Бешенство – острая зоонозная инфекция
ЦНС, возникающая после укусов
бешеных животных, сопровождающаяся
дегенерацией нейронов головного и
спинного мозга. Без своевременно
начатого после контакта с бешеным
животным лечения летальность
заболевания составляет 100%
3.
Заболевание распространеноповсеместно за исключением
островных государств.
Возбудитель относится к роду
Lyssavirus (lyssa – бешенство).
Вирусная этиология бешенства
доказана в 1903 г. П. Ремленже
4.
Различаютследующие
варианты вируса
бешенства:
типичный, уличный вирус бешенства,
который вызывает образование
специфических включений в цитоплазме
– телец Бабеша-Негри
вирус африканского
собачьего бешенства
вирус американского
бешенства летучих мышей
5.
В 1885 г. Л. Пастер экспериментальнообосновал способ аттенуации, он провел
133 пассажа дикого, уличного вируса
бешенства через мозговую ткань
кроликов и на 134 пассаже отметил
изменение свойств исходного штамма –
он утратил патогенность для собак и
человека, инкубационный период
сократился до 5 дней, не давал
образование телец Бабеша-Негри,
поэтому финкс-вирус использовали в
качестве вакцины
6.
Антигеннаяструктура
Все варианты вируса имеют один
антигенный тип. Внутренний
нуклеопротеин обусловливает
групповую специфичность, выявляется в
РСК, реакции преципитации в геле,
иммунофлюоресценции. Гликопротеин
внешней оболочки придает типовую
специфичность , выявляется в реакции
нейтрализации и РТГА.
7.
КультивированиеВирус бешенства культивируют в мозговой ткани белых
мышей, сирийских хомяков, кроликов, крыс, овец, в
диплоидных клетках человека. У зараженных животных
развиваются параличи конечностей, затем они
погибают. Вирус может быть адаптирован к первичным
культурам тканей и куриным эмбрионам. В цитоплазме
клеток обнаруживаются ацидофильные включения –
тельца Бабеша-Негри (впервые описаны В. Бабешем
(1892) и А. Негри (1903). Они являются специфическими
для данного заболевания.
8.
РезистентностьВирус бешенства быстро погибает под
действием прямых солнечных лучей, УФлучей, фенола, хлорамина, йода,
о
формалина, при 56 С инактивация
о
наступает в течении 60 минут, при 100 С за 1
о
минуту. Длительно сохраняется при –20 С,
в условиях лиофилизации сохраняется
годами
9.
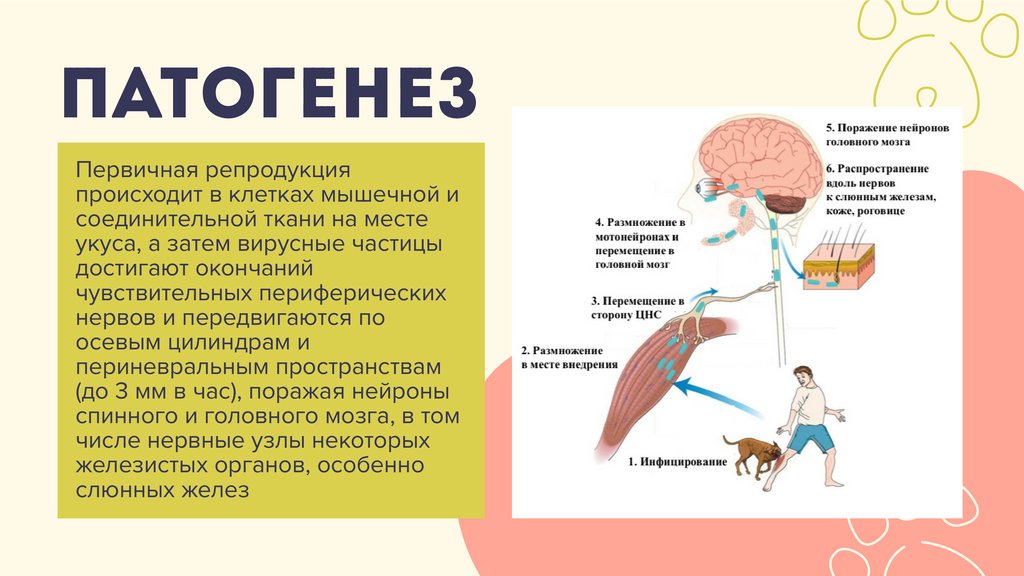
патогенезПервичная репродукция
происходит в клетках мышечной и
соединительной ткани на месте
укуса, а затем вирусные частицы
достигают окончаний
чувствительных периферических
нервов и передвигаются по
осевым цилиндрам и
периневральным пространствам
(до 3 мм в час), поражая нейроны
спинного и головного мозга, в том
числе нервные узлы некоторых
железистых органов, особенно
слюнных желез
10.
Происходит демиелинизация белоговещества, т.е. идет перестройка мозговой
ткани в связи с изменением в ней
количества миелина. Вирус
репродуцируется в нейронах и в результате
в цитоплазме появляются тельца БабешаНегри, которые содержат вирусные
нуклеокапсиды. Особенно интенсивно
поражаются нейроны аммонова рога
продолговатого мозга, клетки Пуркинье
мозжечка, что ведет к глубокому
расстройству ЦНС.
11.
Клиническиепроявления
Инкубационный период варьирует
и зависит от вирулентности
штамма, места укуса, его
массивности, от различной
скорости продвижения вируса по
нервным стволам.
12.
Наиболее опасны укусы в лицо, голову, т.к. в этом случаенаблюдается наиболее короткий инкубационный период (7-10
дней). При укусах в нижние конечности инкубационный период
длится до 1,5 месяцев. Длительность инкубационного периода
при бешенстве может колебаться от 7 дней до нескольких
месяцев. В связи со способностью вируса бешенства
персистировать в организме человека, оставаясь не выявленным
иммунной системой, может происходить активация возбудителя
под воздействием стрессовых факторов (хирургического
вмешательства, электрического разряда и др.). наряду с
инкубационным преиодом в несколько лет и затяжным
клиническим течением (от 3 недель до нескольких месяцев),
описаны случаи, когда длительность заболевания сокращалась
до одного дня.
13.
Клиническиепроявления
Продромальный период
продолжается 2-4 дня. Основные
симптомы в этой стадии
заболевания: головная боль,
тошнота, рвота, повышение
температуры тела, изменение
кожной чувствительности у входных
ворот инфекции.
14.
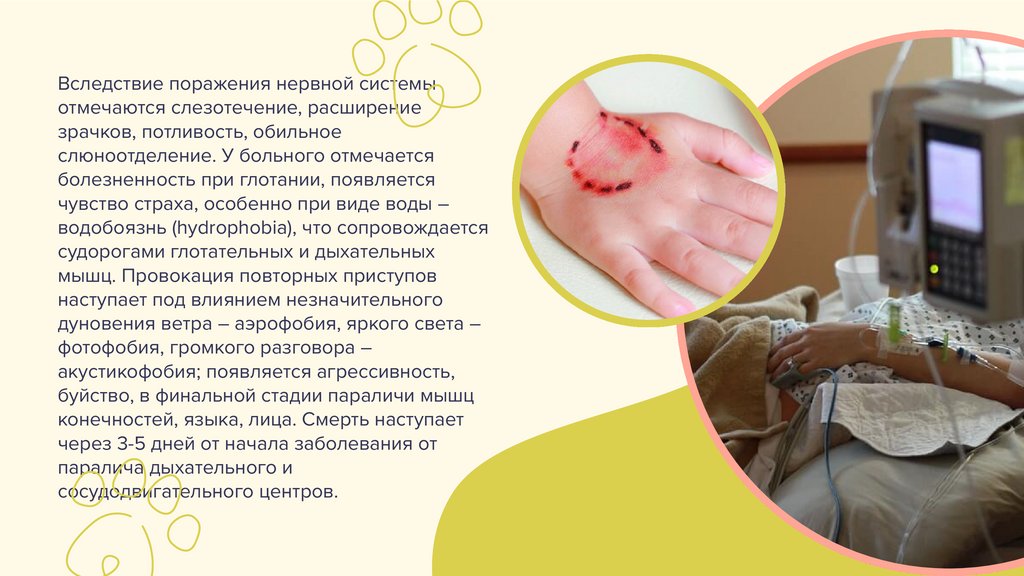
Вследствие поражения нервной системыотмечаются слезотечение, расширение
зрачков, потливость, обильное
слюноотделение. У больного отмечается
болезненность при глотании, появляется
чувство страха, особенно при виде воды –
водобоязнь (hydrophobia), что сопровождается
судорогами глотательных и дыхательных
мышц. Провокация повторных приступов
наступает под влиянием незначительного
дуновения ветра – аэрофобия, яркого света –
фотофобия, громкого разговора –
акустикофобия; появляется агрессивность,
буйство, в финальной стадии параличи мышц
конечностей, языка, лица. Смерть наступает
через 3-5 дней от начала заболевания от
паралича дыхательного и
сосудодвигательного центров.
15.
Лабораторнаядиагностика
Вирусоскопический метод
(постмортальный), основан на
обнаружении специфических
ацидофильных включений телец
Бабеша-Негри в цитоплазме
клеток аммонова рога,
продолговатого мозга, мозжечка.
Готовят гистологические
препараты и окрашивают по
методу Манна, Туревичу,
Муромцеву.
Биологический метод проводят
при отрицательных результатах
вирусоскопии. Материал –
эмульсию мозга, слюну вводят
внутрицеребрально белым
мышам или кроликам. Они быстро
погибают и при вскрытии
обнаруживают тельца БабешаНегри. Для идентификации вируса
ставят реакцию нейтрализации на
белых мышах, ПЦР, ИФА.
16.
ПрофилактикаНеспецифическая –
уничтожение бродячих собак,
отстрел волков;
специфическая – вакцинация.
17.
В настоящее время применяетсяинактивированная культуральная вакцина,
полученная в культуре клеток почек
сирийского хомячка (на основе фикс-вируса
бешенства) из штамма Внуково-32,
инактивированная ультрафиолетовыми
лучами. Она менее реактогенна. При
вакцинации в организме синтезируются
вируснейтрализующие антитела, которые
обладают протективным действием до
проникновения возбудителя в клетки ЦНС.
Антирабическую вакцину вводят
внутримышечно в дельтовидную мышцу
сразу после укуса, на 3-й, 7-й, 30-й и 90-й
день. Детям вводят вакцину в мышцу бедра
18.
Спасибо завнимание!













 Медицина
Медицина








