Похожие презентации:
Опухолевый рост
1. Опухолевый рост
2.
• О́пухоль (син.: новообразование, неоплазия,неоплазма) — патологический процесс,
представленный новообразованной тканью, в
которой изменения генетического аппарата
клеток приводят к нарушению регуляции их
роста и дифференцировки.
• Опухолевый рост - типовая форма нарушения
тканевого роста, возникающая под действием
канцерогена. Характеризуется атипизмом
роста, обмена веществ, структуры и функции.
• Опухолевый рост проявляется
патологическим разрастанием ткани с
атипичными свойствами.
3.
• Все опухоли состоят из паренхимы истромы.
• Паренхима – это профильная ткань,
несущая все признаки фенотипа.
• Под фенотипом понимают совокупность
не только морфофункциональных , но и
других признаков специализации
(дифференцировки).
4.
• Все опухоли подразделяют взависимости от их потенций к
прогрессии и клиникоморфологических особенностей на
две основные группы:
• доброкачественные опухоли,
• злокачественные опухоли.
5.
• Доброкачественные (зрелые, гомологичные)опухоли состоят из клеток, дифференцированных
в такой мере, что можно определить, из какой
ткани они растут.
• Для этих опухолей характерен:
• медленный экспансивный рост,
• отсутствие метастазов,
• тканевой атипизм
• отсутствие общего влияния на организм.
• Доброкачественные опухоли могут
малигнизироваться (превращаться в
злокачественные).
6.
• Злокачественные (незрелые, гетерологичные)опухоли состоят из умеренно- и
малодифференцированных клеток. Они могут
утратить сходство с тканью, из которой они исходят.
• Для злокачественных опухолей характерен:
• быстрый, чаще инфильтрирующий, рост,
• метастазирование ,
• рецидивирование,
• наличие общего влияния на организм,
• клеточный атипизм,
• тканевой атипизм ,
• атипизм обмена веществ,
• атипизм функций
7.
• Клеточный атипизм: изменение соотношенияобъемов цитоплазмы и ядра, изменение ядерной
оболочки, увеличение объема, а иногда и числа
ядрышек, увеличение числа фигур митоза, атипизм
митоза и др.,
• Морфологически проявляется в полиморфизме клеток
– разная ориентация, величина, форма, интенсивность
окраски, изменения ядер. Соотношение ядра и
цитоплазмы в норме=1:4 или 1:6, в опухолевых клетках
– 1:2 и даже 1:1. Ядрышки увеличены, гиперхромные.
• Тканевой атипизм: нарушение пространственных и
количественных соотношений между компонентами
ткани, например, стромой и паренхимой, сосудами и
стромой и т. д.
8.
• Проявления атипизма обмена веществ.1. Активное включение в метаболизм опухолей аминокислот,
липидов, углеводов, ионов и других веществ (опухоль как
«метаболическая ловушка»).
2. Преобладание анаболических реакций над катаболическими.
3. Утрата специализации опухолевых клеток по сравнению с
нормальными - дифференцированными.
4. Снижение эффективности местной регуляции обмена веществ
на основе механизма обратной связи.
5. «Ускользание» метаболизма новообразований от системных
(нейрогенных и гормональных) регуляторных влияний.
6. Переход опухолевых клеток на более простые варианты
регуляции: аутокринный (внутриклеточное управление
метаболическими реакциями с помощью веществ, образуемых
самой клеткой) и паракринный (управление с помощью веществ цитокинов, образуемых соседними клетками).
9.
• В целом указанные и другие проявленияатипизма обмена веществ в опухоли
создают условия для существенного
повышения её «конкурентоспособности» и
выживаемости в организме.
• Атипизм функций
• Обычно функции клеток новообразования
снижены или качественно изменены, реже
- повышены.
10.
• В зависимости от характера взаимодействиярастущей опухоли с элементами окружающей ткани
различают:
• экспансивный рост — опухоль развивается «сама из
себя», раздвигая окружающие ее ткани, после чего
ткани на границе с опухолью атрофируются и
происходит коллапс стромы — формируется
псевдокапсула;
• инфильтрирующий (инвазивный, деструирующий)
рост — клетки опухоли врастают в окружающие
ткани, разрушая их;
• аппозиционный рост опухоли происходит за счет
неопластической трансформации клеток окружающих
тканей в опухолевые.
11.
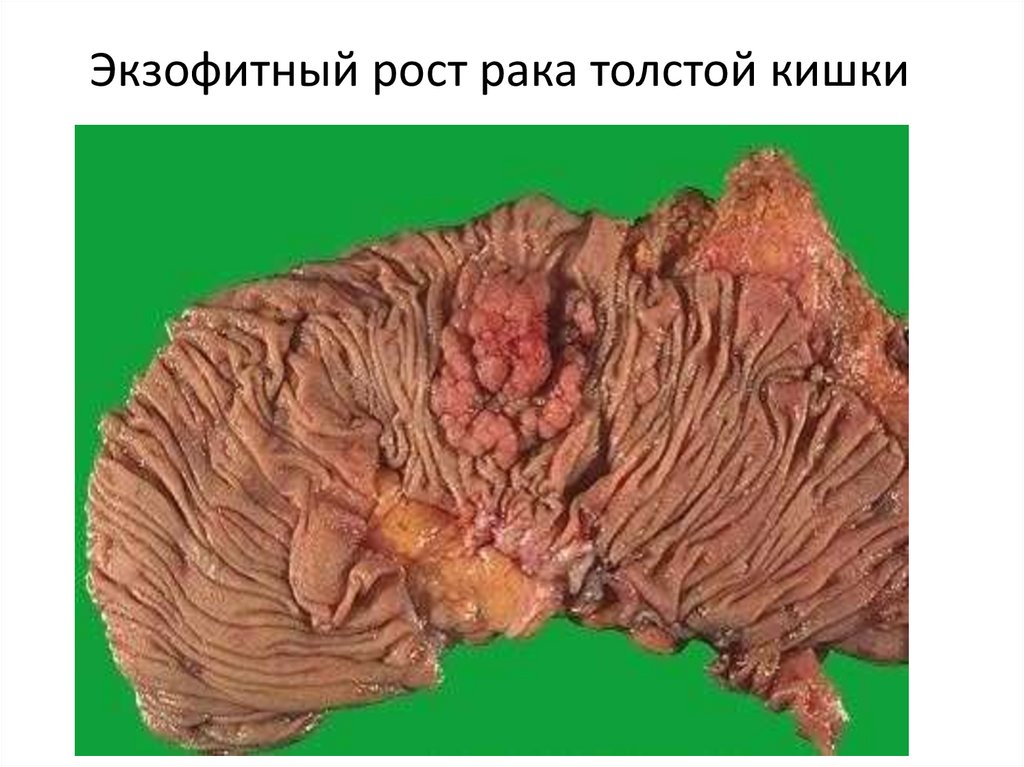
• В зависимости от отношения к просвету пологооргана различают:
• экзофитный рост — экспансивный рост опухоли в
просвет полого органа, опухоль закрывает часть
просвета органа, соединяясь с его стенкой ножкой;
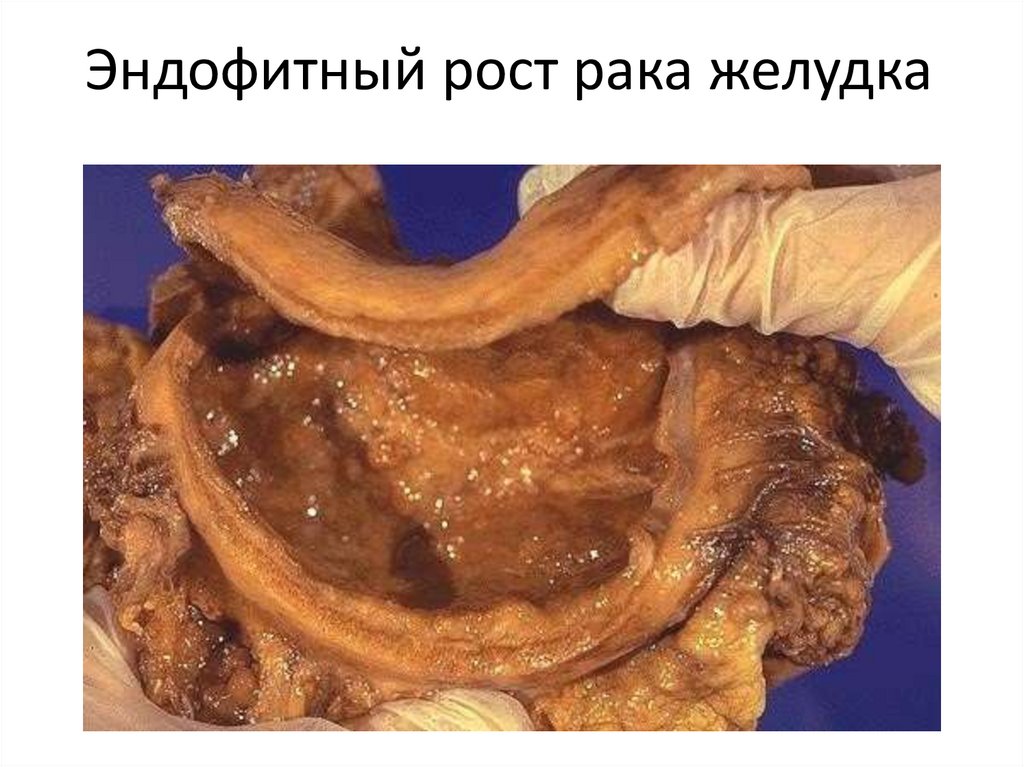
• эндофитный рост — инфильтрирующий рост
опухоли вглубь стенки органа.
• В зависимости от числа очагов возникновения
опухоли различают:
• уницентрический рост — опухоль развивается из
одного очага;
• мультицентрический рост — развитие опухоли
происходит из двух и более очагов.
12. Экзофитный рост рака толстой кишки
13. Эндофитный рост рака желудка
14.
• Метастазирование — процесс распространения опухолевыхклеток из первичного очага в другие органы с образованием
вторичных (дочерних) опухолевых очагов (метастазов).
• Пути метастазирования:
• гематогенный — путь метастазирования при помощи опухолевых
эмболов, распространяющихся по кровеносному руслу;
• лимфогенный — путь метастазирования при помощи
опухолевых эмболов, распространяющихся по лимфатическим
сосудам;
• имплантационный (контактный) — путь метастазирования
опухолевых клеток по серозным оболочкам, прилежащим к
опухолевому очагу.
• интраканикулярный — путь метастазирования по естественным
физиологическим пространствам (синовиальные влагалища….)
• периневрально (частный случай интраканикулярного
метастазирования) - по ходу нервного пучка.
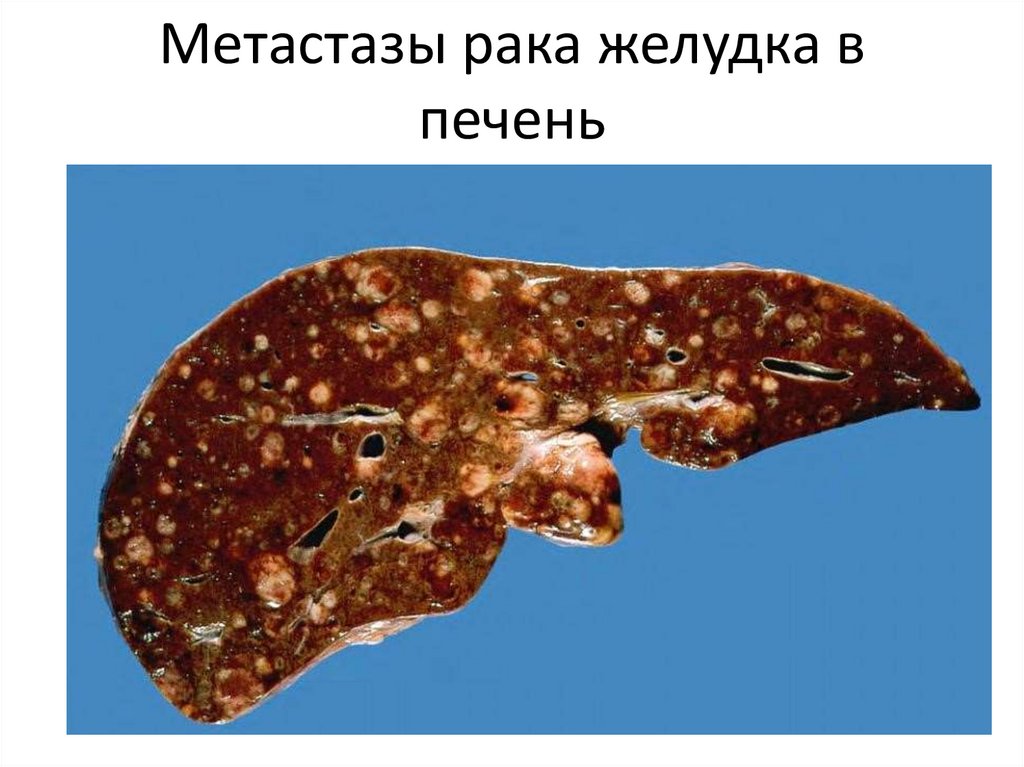
15. Метастазы рака желудка в печень
16.
• Метастазы нередко характеризуются органнойизбирательностью (тропностью).
• Так, клетки рака лёгкого чаще метастазируют в кости, печень,
головной мозг; рака желудка - в яичники, ткани дна таза; рака
молочной железы - в кости, лёгкие, печень.
• В основном, тропность метастазирования определяется
взаимодействием рецепторных систем опухолевых клеток и
клеток органа-мишени, спецификой обмена веществ в органе,
особенностями лимфо- и кровообращения, низкой
эффективностью механизмов антибластомной резистентности,
положительным хемотаксисом.
• Гистологический тип метастазов такой же, как и опухоли в
первичном очаге, однако, опухолевые клетки метастазов могут
становиться более зрелыми или, наоборот, менее
дифференцированными.
• Как правило, метастатические очаги растут быстрее первичной
опухоли, поэтому могут быть крупнее ее.
17.
• Влияние опухоли на организм.• Местное влияние заключается в сдавливании или
разрушении (в зависимости от типа роста опухоли)
окружающих тканей и органов. Конкретные
проявления местного действия зависят от
локализации опухоли.
• Общее влияние на организм характерно для
злокачественных опухолей, проявляется различными
нарушениями метаболизма, вплоть до
развития кахексии.
18.
• Этиология опухолейЭтиология опухолей изучена не до конца. В данный момент
ведущей считается мутационная теория канцерогенеза.
Ниже перечислены основные исторически сложившиеся теории.
1. Физико-химическая теория основной причиной развития
опухолей считает воздействие различных физических и
химических факторов на клетки организма (рентгеновское и
гамма-излучение, канцерогенные вещества), что приводит к их
онкотрансформации.
Помимо экзогенных химических канцерогенов
рассматривается роль в возникновении опухолей эндогенных
канцерогенов (в частности, метаболитов триптофана и тирозина)
путем активации этими веществами протоонкогенов, которые
посредством синтеза онкобелков приводят к трансформации
клетки в опухолевую.
19.
2. Вирусно-генетическая теория решающую роль в развитииопухолей отводит онкогенным вирусам, к которым относят:
герпесоподобный вирус Эпштейна-Барр (лимфома Беркитта),
вирус герпеса (лимфогранулематоз, саркома Капоши, опухоли
головного мозга), папилломавирус (рак шейки матки, бородавки
обыкновенные и ларингеальные), ретровирус (хронический
лимфолейкоз), вирусы гепатитов B и C (рак печени). Согласно
вирусно-генетической теории интеграция генома вируса с
генетическим аппаратом клетки может привести к опухолевой
трансформации клетки. При дальнейшем росте и размножении
опухолевых клеток вирус перестает играть существенную роль.
3. Теория дисгормонального канцерогенеза рассматривает в
качестве причины возникновения опухолей различные нарушения
гормонального равновесия в организме.
4. Дизонтогенетическая теория причиной развития опухолей
считает нарушения эмбриогенеза тканей, что под действием
провоцирующих факторов может привести к онкотрансформации
клеток ткани.
20.
• Различают следующие варианты канцерогенеза:• 1. травматический, 2. термический, 3. радиационный,
• 4. химический, 5. вирусный.
1. Травматический канцерогенез — появление злокачественной
опухоли в месте травмы (например, хроническая травма красной
каймы губ может привести к развитию рака).
2. Термический канцерогенез — развитие злокачественной
опухоли в местах длительного дозированного воздействия высокой
температуры (в местах ожогов), например, рак слизистой оболочки
полости рта и пищевода у любителей горячей пищи.
3. Радиационный канцерогенез — возникновение опухоли под
влиянием ионизирующих или неионизирующих излучений в
канцерогенной дозе.
Основным природным канцерогеном для лиц европеоидной и
монголоидной рас является солнечный ультрафиолет, поэтому
привычка загорать на солнце способствует развитию злокачественных
новообразований кожи.
21.
4. Химический канцерогенез — развитие злокачественных опухолей подвлиянием химических канцерогенов (канцерогенных веществ).
Из экзогенных химических канцерогенов основную роль играют
канцерогены табачного дыма, являющиеся основной причиной
развития рака лёгкого и рака гортани. Среди эндогенных химических
канцерогенов важное значение имеют эстрогенные гормоны (высокий
уровень которых приводит к развитию рака молочных желёз, яичников,
эндометрия) и канцерогенные метаболиты холестерола, образующиеся
в толстой кишке под влиянием микроорганизмов и способствующие
развитию рака толстой кишки.
5. Вирусный канцерогенез-индукция злокачественных опухолей
вирусами (онкогенными вирусами). Онкогенными называют только те
вирусы, которые непосредственно вызывают малигнизацию клетки,
привнося в её геном онкогены (вирусные онкогены). Некоторые вирусы
способствуют развитию опухолей косвенно, обусловливая фоновый
патологический процесс (вирусы гепатитов В, С, D, способствуют
развитию рака печени, вызывая цирроз).
22.
• Патогенез злокачественных опухолей.Выделяют четыре основные стадии развития незрелых
злокачественных опухолей: 1. стадии малигнизации,
2. прединвазивной опухоли, 3. инвазии и 4. метастазирования.
• 1. Стадия малигнизации — трансформация нормальной клетки в
злокачественную.
На первом этапе — этапе инициа́ции — происходит соматическая
мутация, в результате которой в геноме малигнизирующихся клеток
появляются онкогены.
На втором — этапе промо́ции — начинается пролиферация
инициированных клеток).
• 2. Стадия прединвазивной опухоли — состояние незрелой опухоли до
начала инвазии (в случае карциномы для этой стадии используется
термин «carcinoma in situ»)
• 3. Стадия инвазии — инвазивный рост злокачественной опухоли.
• 4. Стадия метастазирования.
23.
• Онкогенами (onc) называют любые гены, непосредственно вызывающиетрансформацию нормальной клетки в злокачественную или
способствующие этому превращению.
• Онкогены в зависимости от их происхождения делят на две группы:
1. клеточные онкогены (c-onc) и 2. вирусные онкогены (v-onc).
• Клеточные онкогены формируются из нормальных генов клетки,
получивших название протоонкогенов.
• Превращение протоонкогенов в онкогены может происходить одним из
четырех способов:
• Точечные мутации -замена всего одной пары азотистых оснований в гене
изменяет структуру кодируемого им белка.
• Амплификация генов. Это изменение характеризуется увеличением
количества копий протоонкогена.
• Хромосомные перестройки. Перемещение (транслокация) и потеря
(деления) участков хромосом приводят к тому, что гены, обычно удаленные
друг от друга, оказываются в непосредственной близости.
• Вставочный мутагенез. Активация онкогенов происходит в результате
вставки вирусной ДНК в ДНК клетки хозяина, что нарушает нормальную
регуляцию экспрессии генов.
24.
• Генами-супрессорами рака (онкосупрессорами) называютаутосомно-доминантные регуляторные гены, которые
препятствуют безудержному делению клеток. Их инактивация
приводит к развитию опухолей.
• Примеры:
• р53. Инактивация этого гена-онкосупрессора, расположенного на
хромосоме 17, происходит при при раке толстой кишки, раке
легкого, раке молочной железы и др.
• BRCA1 и BRCA2. Эти гены-онкосупрессоры инактивируются при раке
молочной железы и семейных форм рака яичника.
• Ген АРС. Инактивация этого гена обнаружена при опухолях
толстой кишки, развивающихся на фоне семейного аденоматозного
полипоза толстой кишки.
• Ген NF1. Выключается при нейрофиброматозе типа I.
• Ген NF2. Инактивирован при двусторонней шванноме слухового
нерва.
• Ген WT-1. Инактивирован в клетках опухоли Вильмса
(нефробластомы).
25.
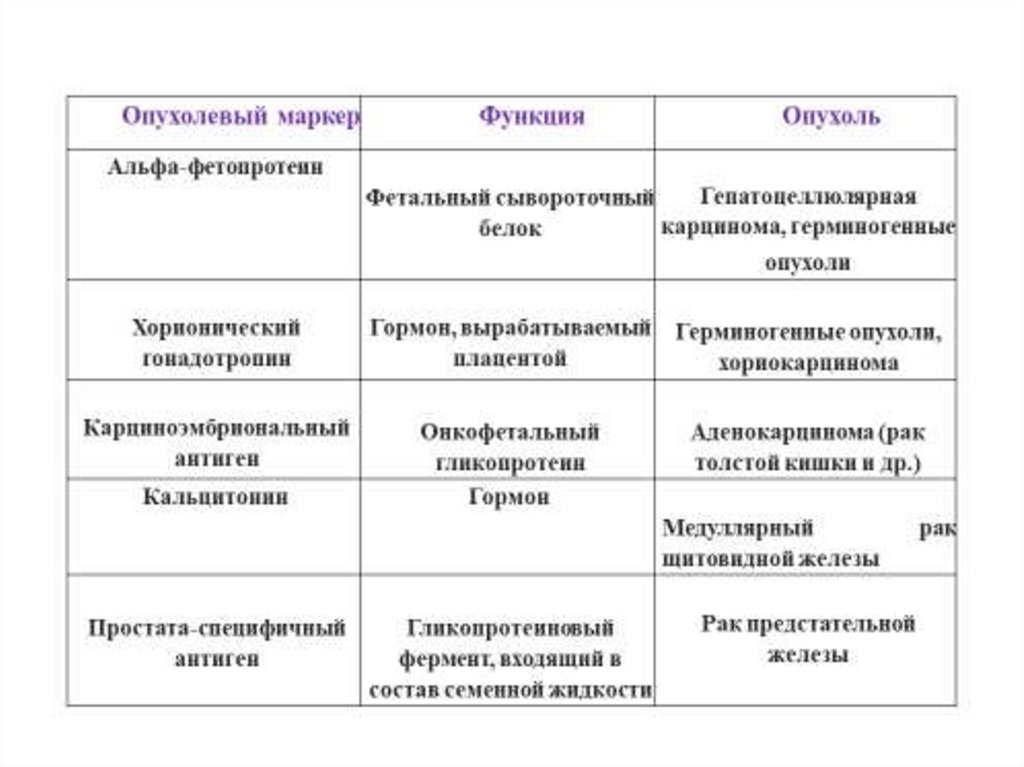
• Опухолевые маркеры — это гликопротеины или ферменты,секретируемые опухолевыми клетками или попадающие в
кровоток, присутствие и изменение концентрации которых в
периферической крови или других биологических
жидкостях организма коррелирует с наличием и ростом
опухоли.
• Основными методами определения уровня онкомаркеров
является иммуноферментный и
иммунохемилюминисцентный методы.
• Однако ни один из онкомаркеров не обладает абсолютной
специфичностью, их концентрация может изменяться и
при других заболеваниях.
26.
27.
Морфогенез злокачественных опухолейРазвитие злокачественной опухоли может
происходить внешне не заметно или
через стадию предопухолевых изменений.
• Развитие опухоли без предшествующих видимых
предопухолевых изменений обозначается de novo .
• Стадийный канцерогенез - это развитие опухоли на
месте предопухолевых изменений, через
определенные предшествующие патологические
процессы.
• В случае рака эти изменения называются «предрак».
28.
• Выделяют две формы предрака:• Облигатный предрак — предрак, рано или поздно
трансформирующийся в злокачественную опухоль
(например, хронический атрофический гастрит с
перестройкой эпителия по толстокишечному типу).
• Морфологическим выражением облигатного предрака
является тяжёлая дисплазия клеток, а так же карцинома
in situ.
• Факультативный предрак — предрак,
трансформирующийся в рак не во всех случаях (например,
лейкоплакия, бронхит курильщиков или хронический
атрофический гастрит).
29.
• Дисплазия.Этот термин в биологии и медицине имеет разную смысловую
нагрузку. В биологии – это аномалия развития. В онкологиинерезко выраженные внутриэпителиальные нарушения
дифференцировки , не достигающие уровня карциномы in situ.
Дисплазия характеризуется обратимой пролиферацией клеток с
нарушением их дифференцировки и признаками атипии, но без
нарушения базальных мембран.
При слабо выраженной дисплазии эпителиальные клетки
начинают терять свою полярную ориентацию, у них появляются
признаки клеточного атипизма, полиморфизма, часто отмечается
гиперплазия. В многослойном плоском эпителии дисплазия
начинается в базальном отделе, нарушается последовательная
дифференцировка мелких базофильных клеток базального слоя,
эти клетки попадаются в более поверхностных слоях, что
сопровождается исчезновением границы между слоями. Фигуры
митозов отмечаются во всех слоях.
30.
• Дисплазия встречается не только вдоброкачественных эпителиомах, но и в
обычном эпителии при хронических
пролиферативных изменениях
воспалительной и дисгормональной
природы.
• Слабо и умеренно выраженная дисплазия
относится к факультативному предраку,
сильно выраженная дисплазия относится к
облигатному предраку.
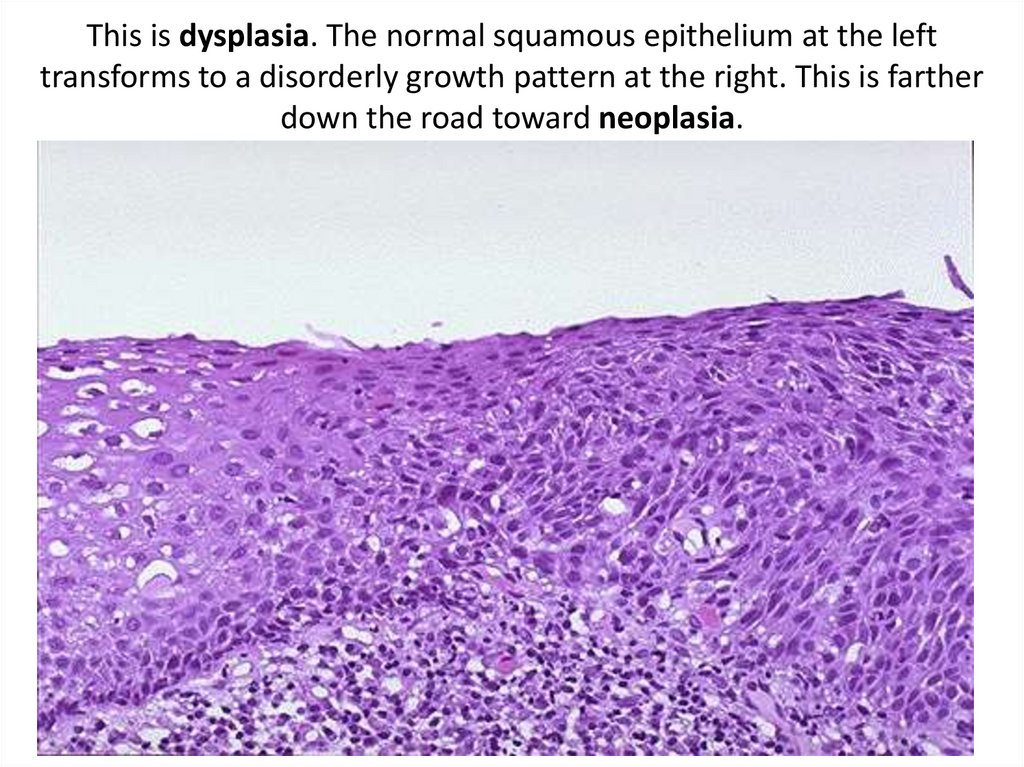
31. This is dysplasia. The normal squamous epithelium at the left transforms to a disorderly growth pattern at the right. This is
fartherdown the road toward neoplasia.
32.
• В однослойном эпителии желез придисплазии происходит удлинение ядер клеток
и очаговая гиперплазия.
• В железистых структурах аденом происходит
разрастание желез, увеличивается клеточный
атипизм, полиморфизм. Эпителий становится
многорядным.
• При сильно выраженной дисплазии
изменения напоминают карциному in situ.
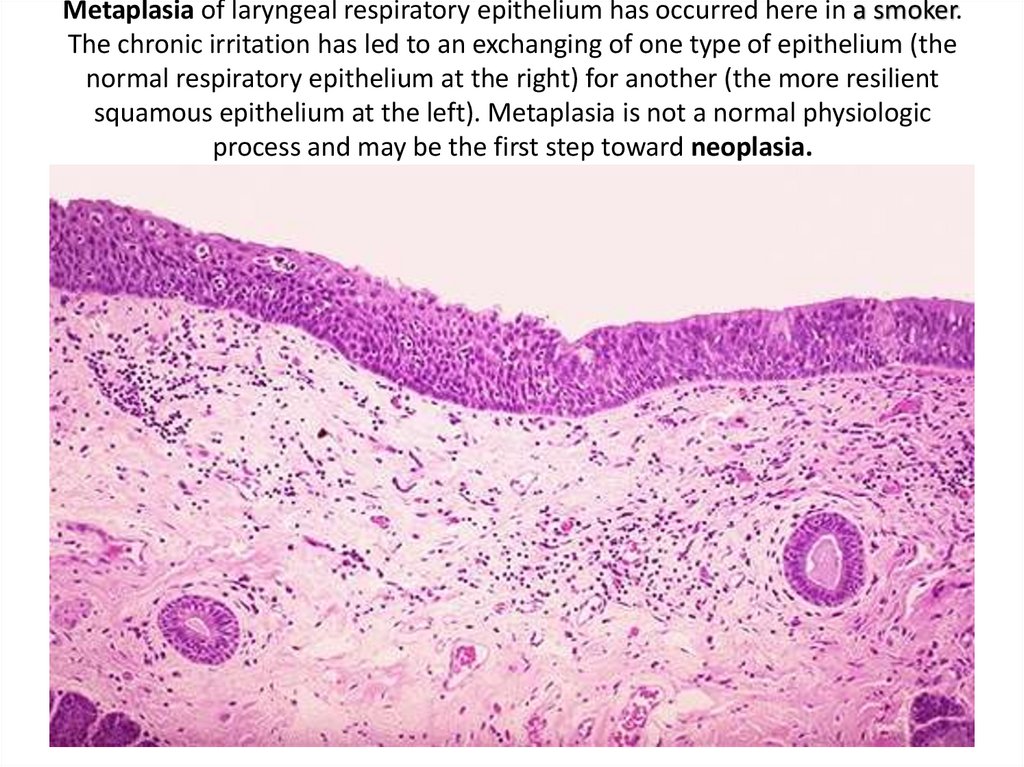
33. Metaplasia of laryngeal respiratory epithelium has occurred here in a smoker. The chronic irritation has led to an exchanging
of one type of epithelium (thenormal respiratory epithelium at the right) for another (the more resilient
squamous epithelium at the left). Metaplasia is not a normal physiologic
process and may be the first step toward neoplasia.
34.
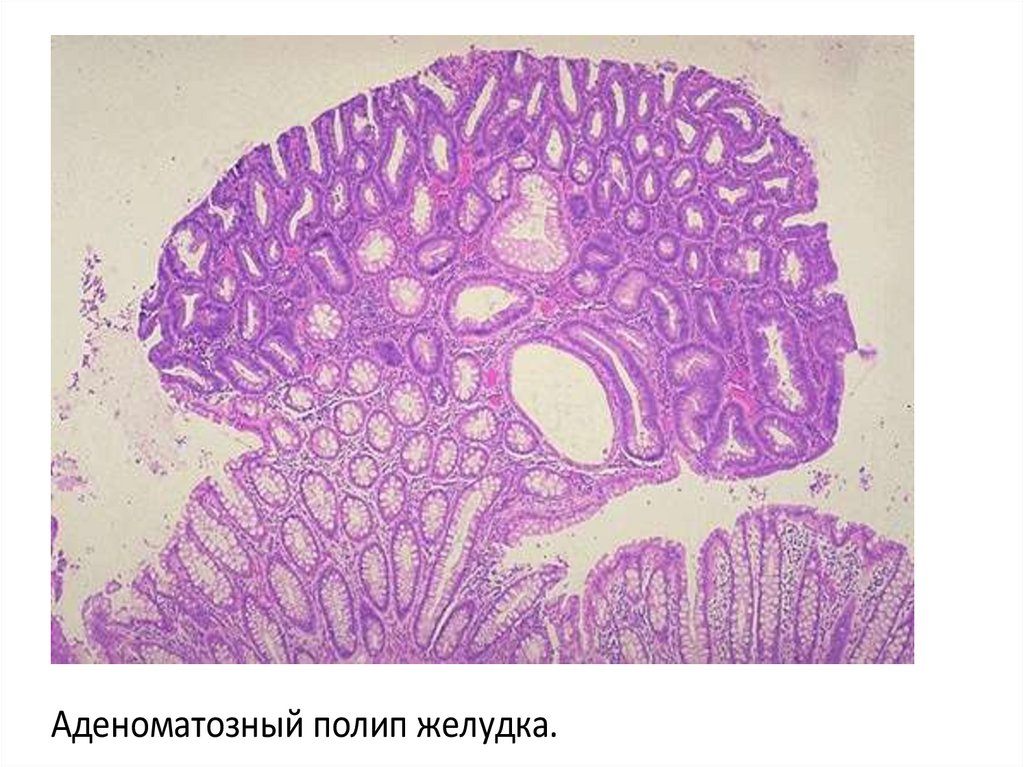
Аденоматозный полип желудка.35. Нодуллярная гиперплазия предстательной железы
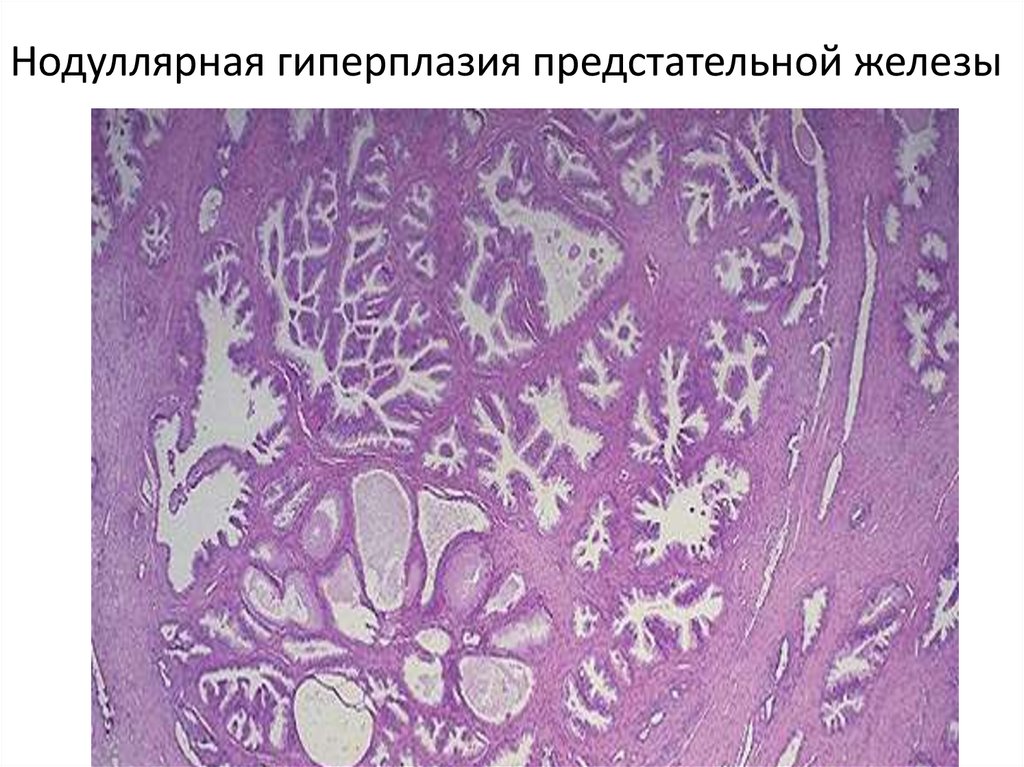
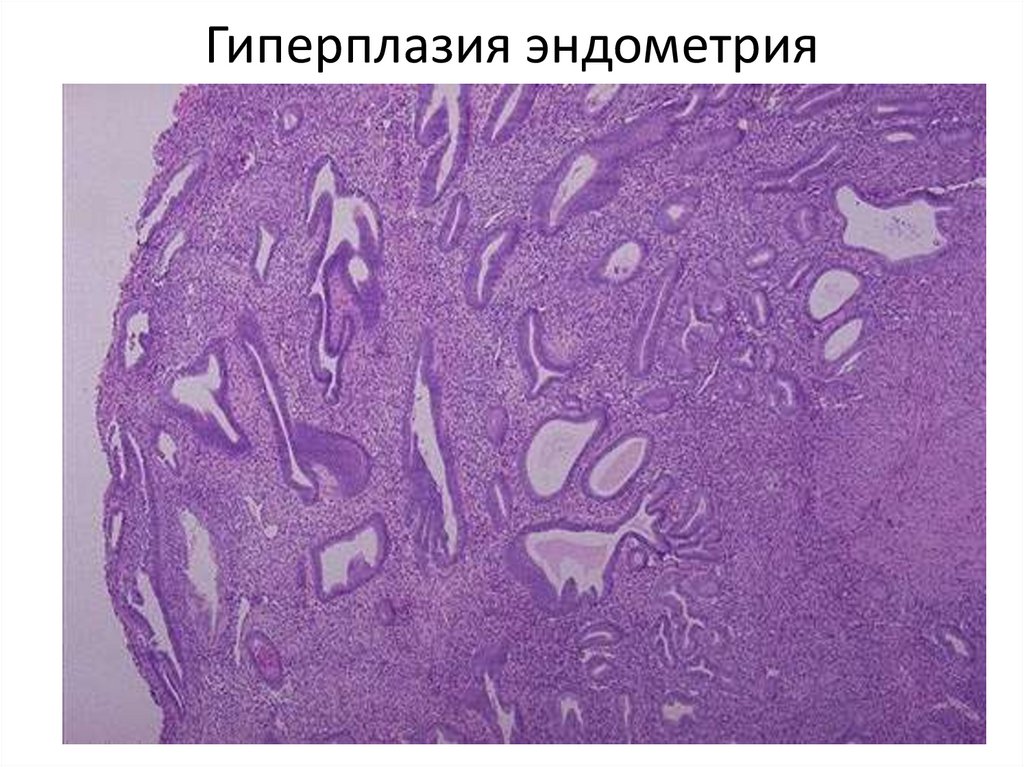
36. Гиперплазия эндометрия
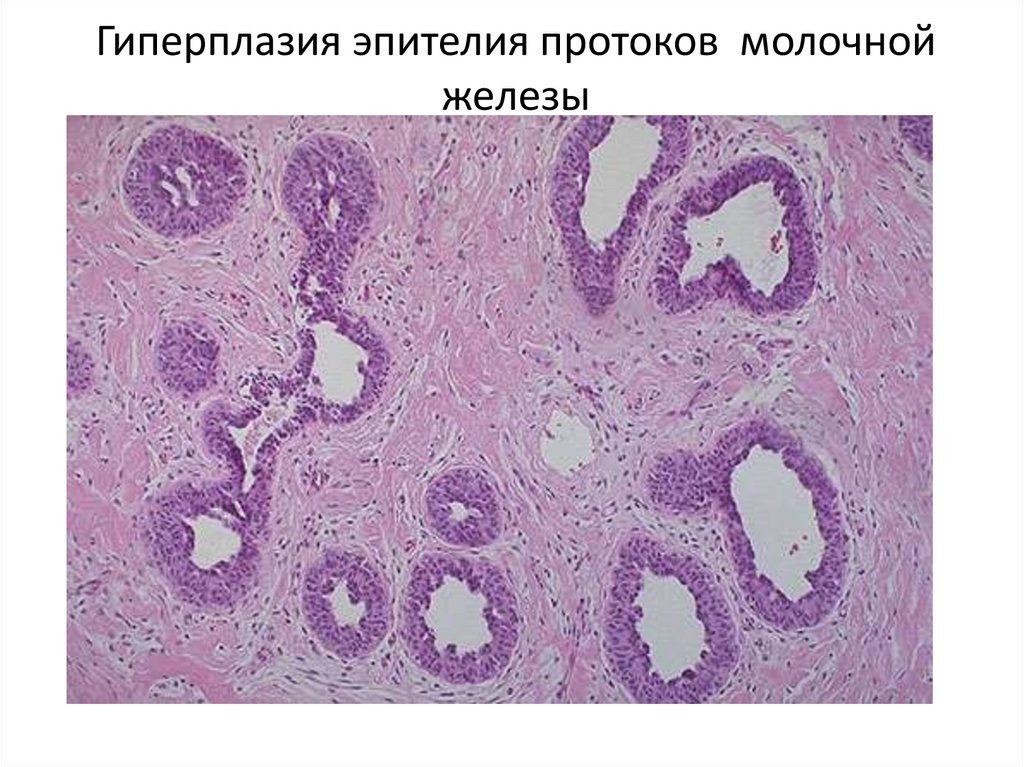
37. Гиперплазия эпителия протоков молочной железы
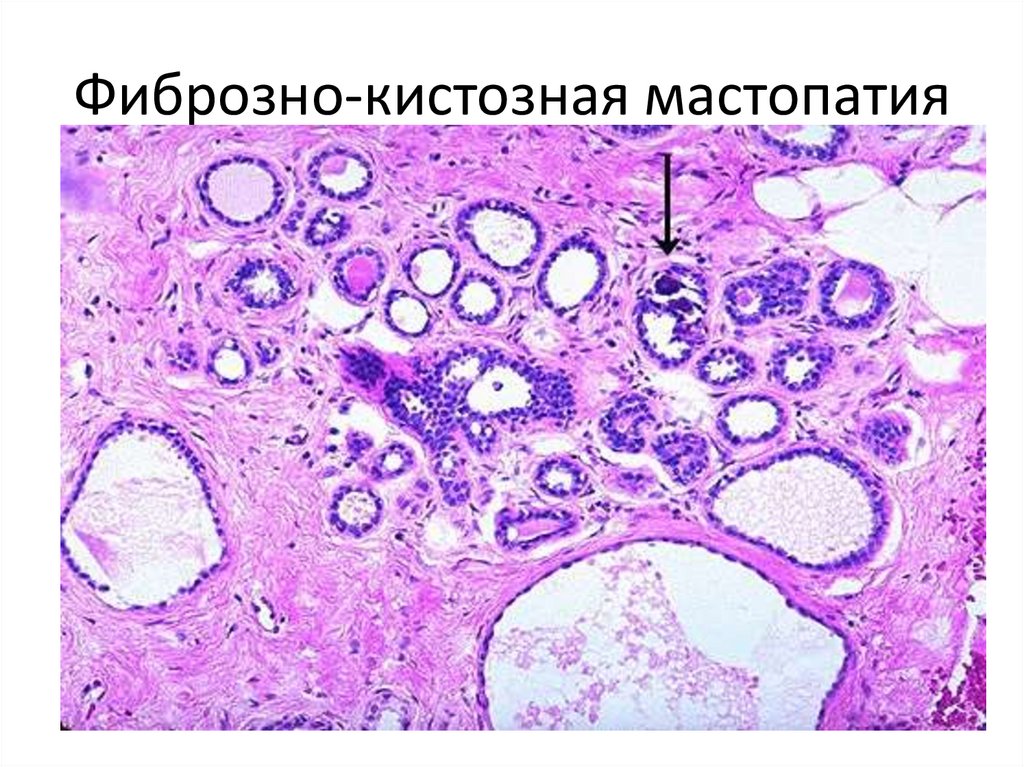
38. Фиброзно-кистозная мастопатия
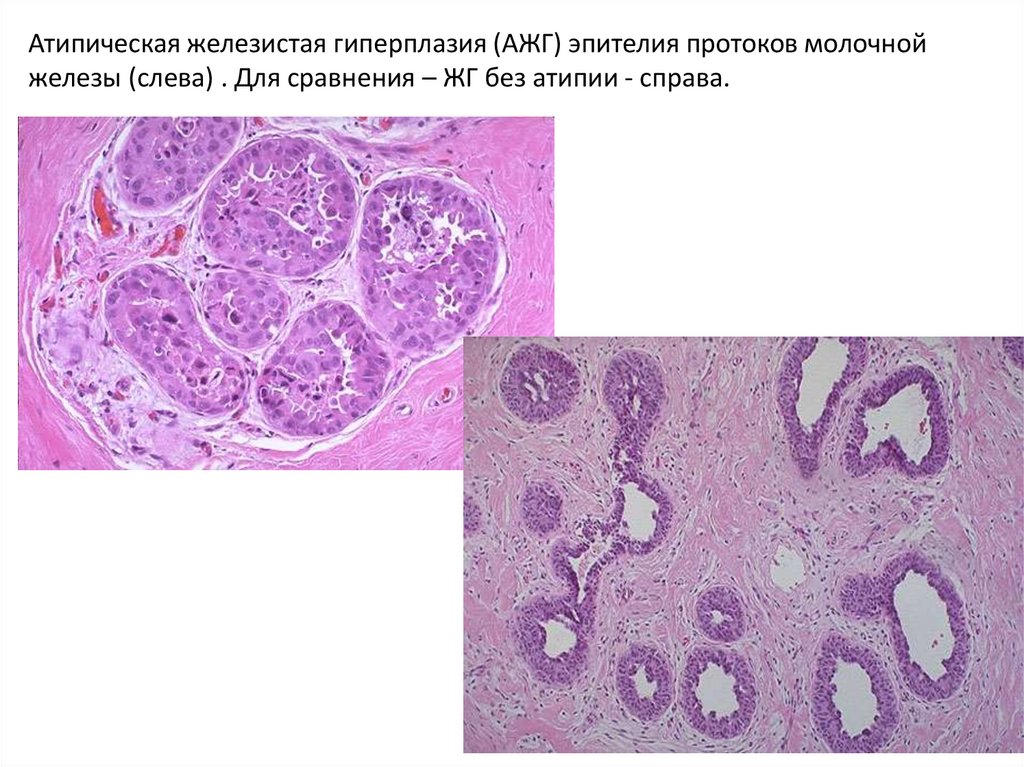
39. Атипическая железистая гиперплазия (АЖГ) эпителия протоков молочной железы (слева) . Для сравнения – ЖГ без атипии - справа.
40.
• Классификация опухолей• Классификация по гистогенетическому принципу
(предложена Комитетом по номенклатуре опухолей):
• эпителиальные опухоли без специфической
локализации (органонеспецифические);
• эпителиальные опухоли экзо- и эндокринных желез, а
также эпителиальные опухоли покровов
(органоспецифические);
• мезенхимальные опухоли;
• опухоли из мышечной ткани;
• опухоли нервной системы и оболочек мозга;
• опухоли системы крови;
• тератомы.
41.
• Аденома – доброкачественная опухоль изжелезистого эпителия.
• Различают тубулярные, трабекулярные, ацинарные
(альвеолярные), сосочковые (папиллярные) и
кистозные (цистаденомы) формы аденом.
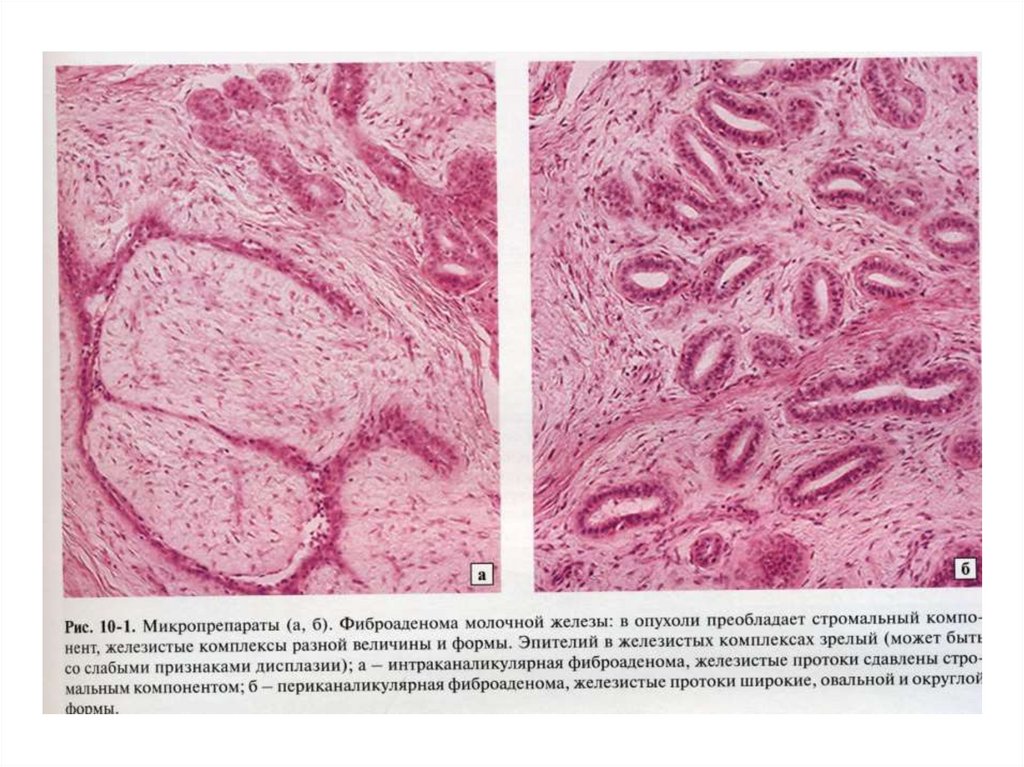
• Для молочной железы характерны фиброаденомы –
это аденомы с развитой стромой.
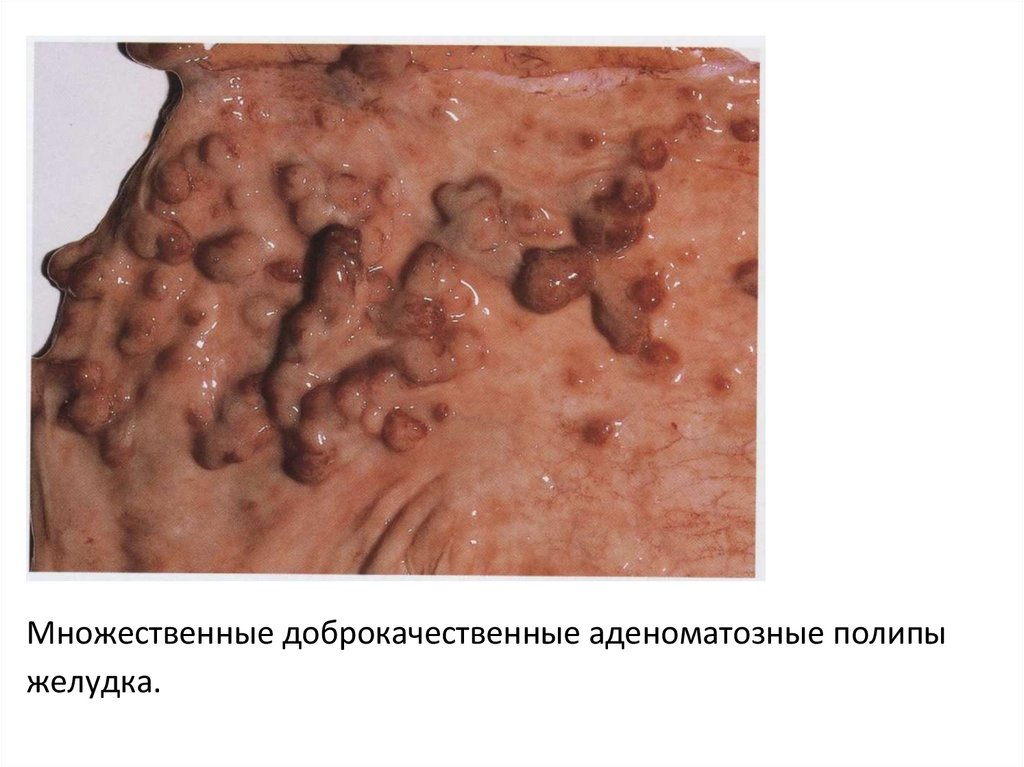
• В полых органах аденомы растут в полость и
называются аденоматозными полипами.
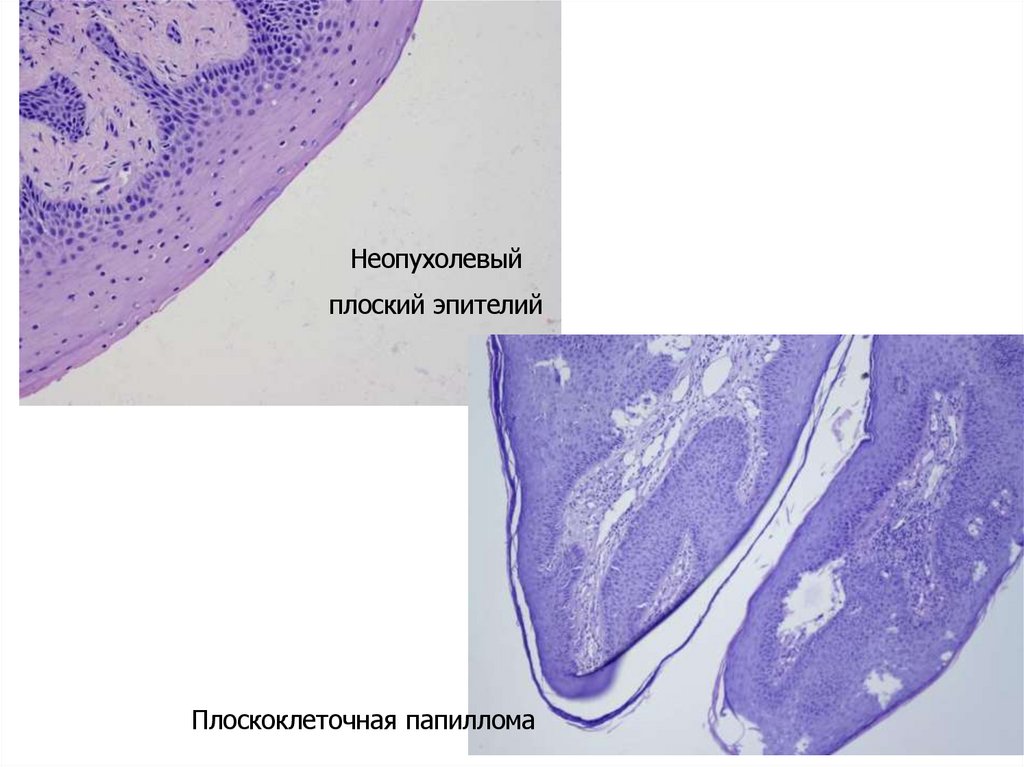
• Папиллома- доброкачественная опухоль из
многослойного плоского или переходного эпителия.
42.
Неопухолевыйплоский эпителий
Плоскоклеточная папиллома
43.
Множественные доброкачественные аденоматозные полипыжелудка.
44.
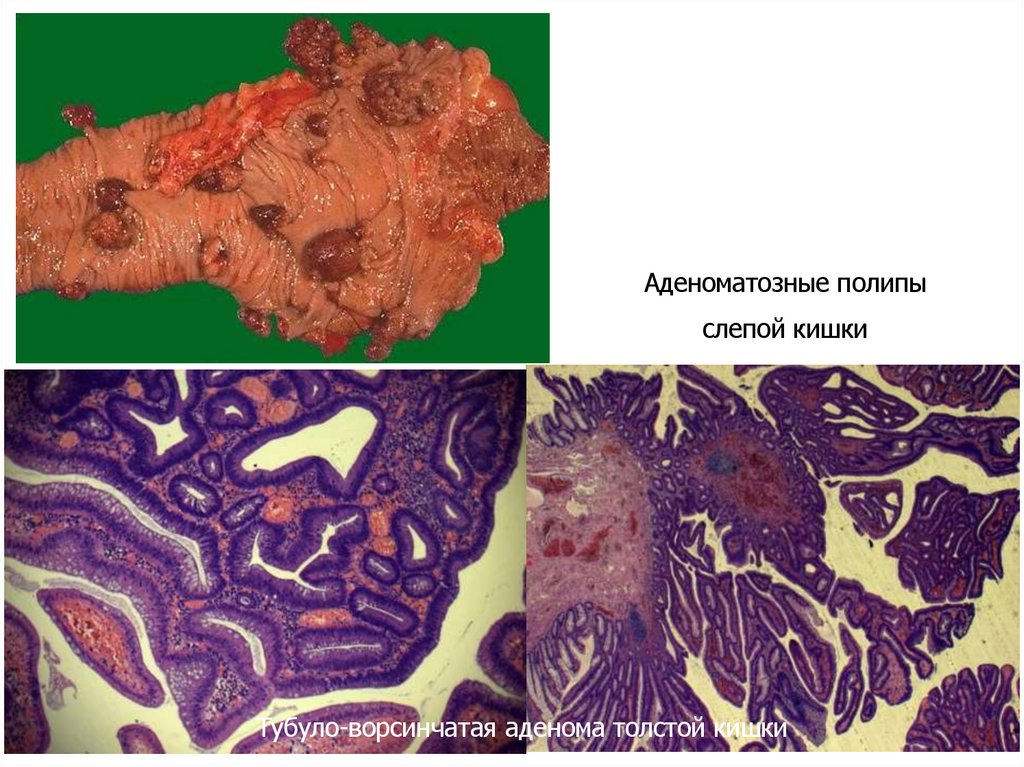
Аденоматозные полипыслепой кишки
Тубуло-ворсинчатая аденома толстой кишки
45.
46.
• Что такое рак?• Термин «cancer» используют для обозначения
злокачественных опухолей без указания гистотипического
источника. Клиницисты иногда используют другой термин –
тумор (tumor).
• «Карцинома» – международное обозначение
злокачественной опухоли из эпителия.
• На русском языке оба термина (carcinoma, cancer)
переводятся «РАК»!!!!!.
• Программа «Канцер-регистр 6FB» предназначена для
регистрации и ведения учета больных в
территориальных учреждениях РФ (всеми)
злокачественными новообразованиями, включая саркомы,
меланомы, гемобластозы, опухоли нервной ткани и др.
47.
• Злокачественная опухоль из эпителия – рак, а неканцер!!!
• Плоскоклеточный рак с ороговением или без
ороговения (кожа, пищевод, шейка матки, легкие…).
• Переходноклеточный рак (мочевые пути).
• Аденогенные раки - из железистого эпителия. Виды
аденогенных раков в зависимости от структуры
опухоли:
• Аденокарцинома
• Трабекулярный (со´лидный)
• Медуллярный
• Низкодифференцированный: мелкоклеточный,
перстневидноклеточный)
• Фиброзный
48.
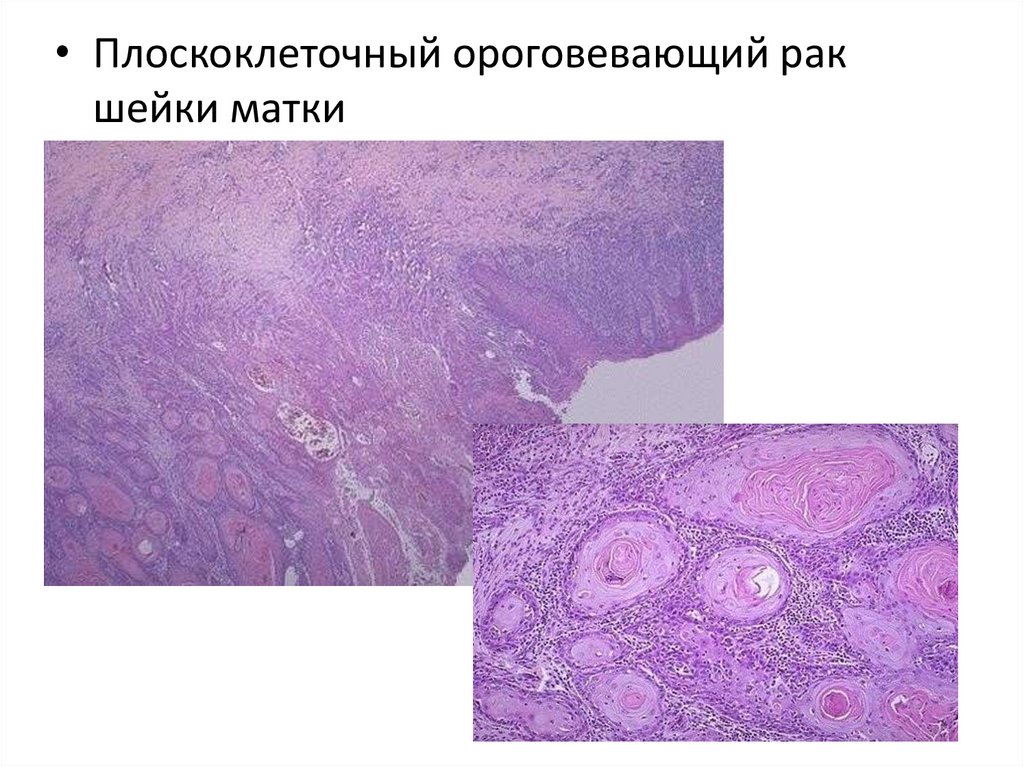
• Плоскоклеточный ороговевающий ракшейки матки
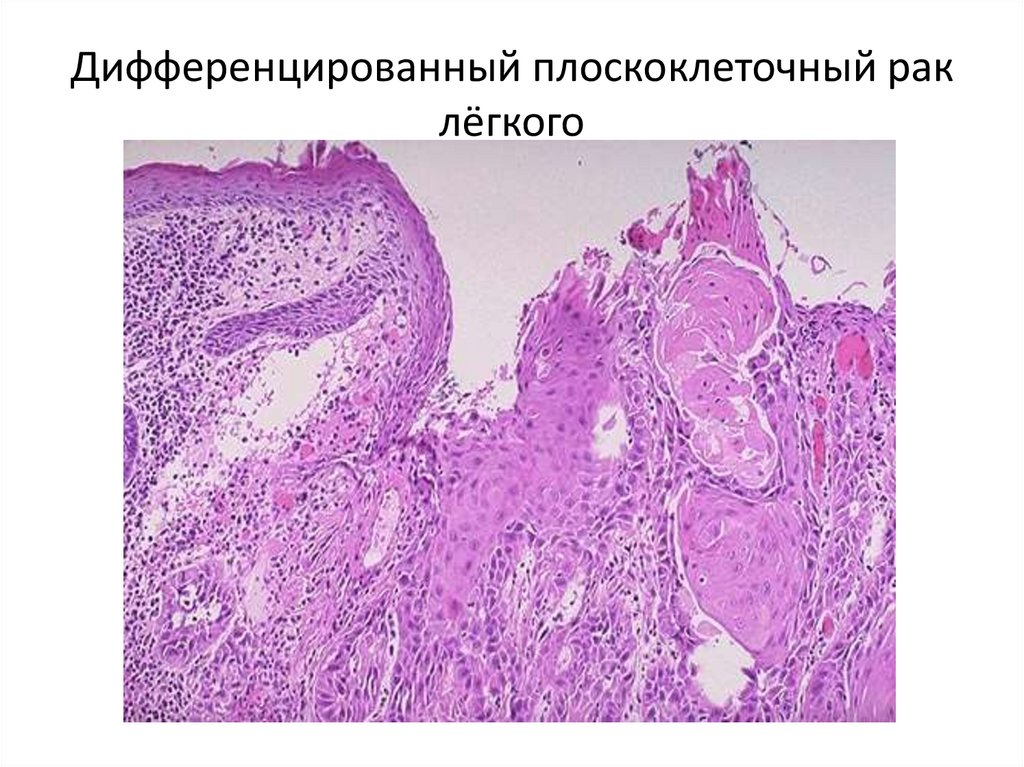
49. Дифференцированный плоскоклеточный рак лёгкого
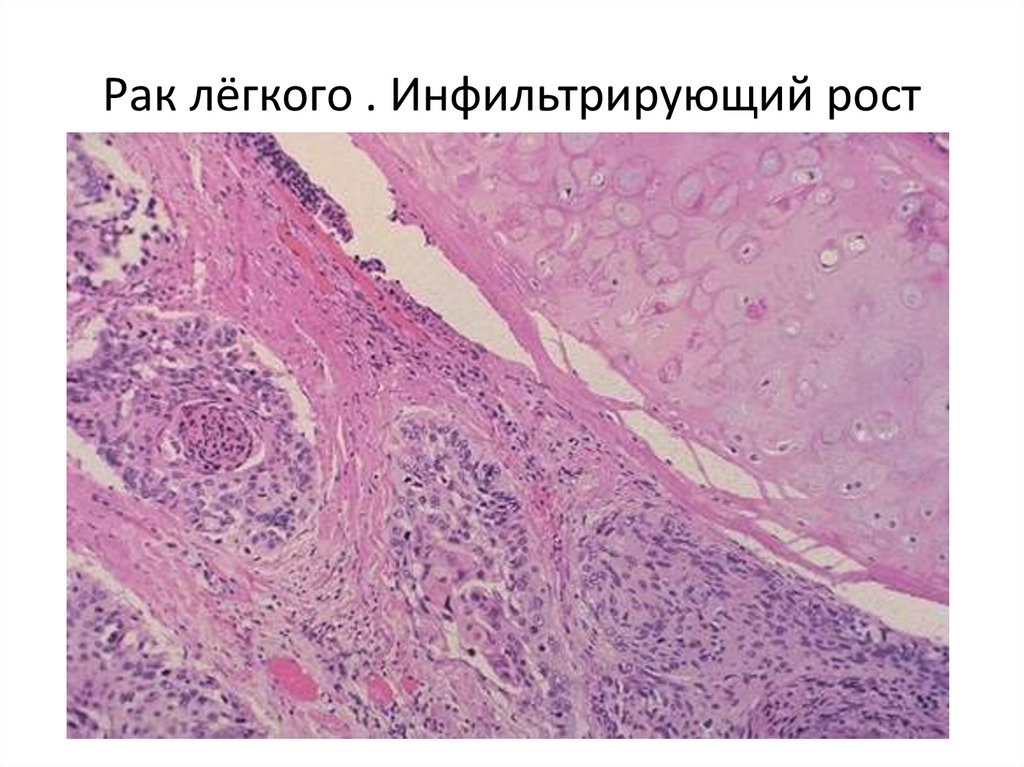
50. Рак лёгкого . Инфильтрирующий рост
51. Высокодифференцированная аденокарцинома кишки
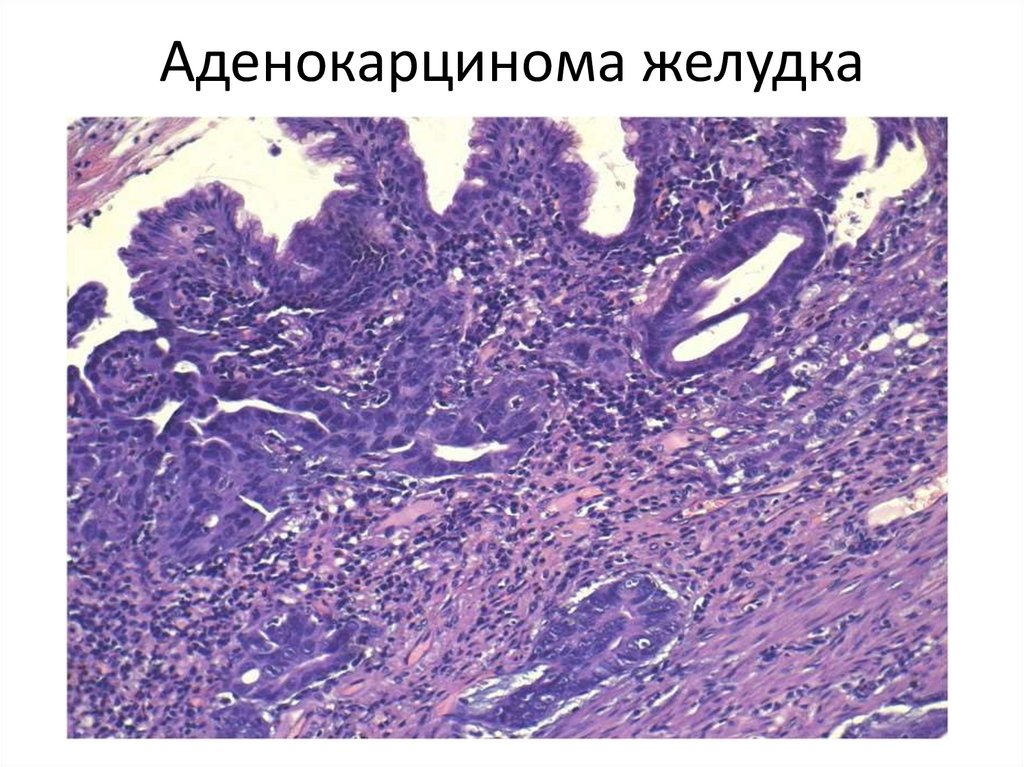
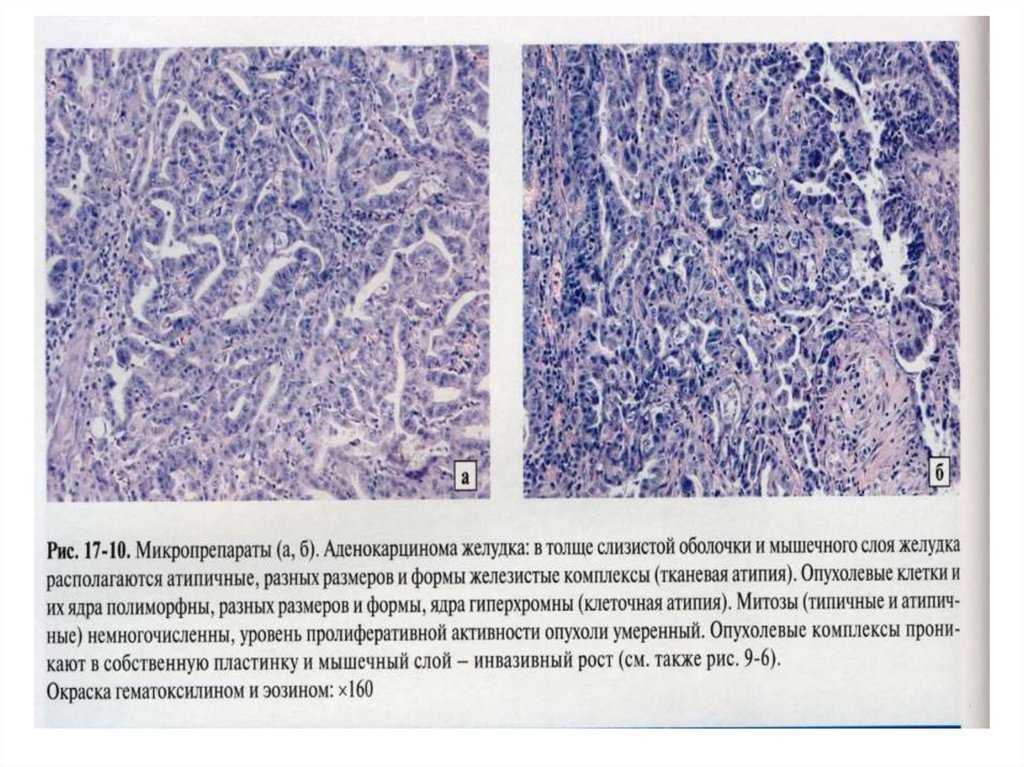
52. Аденокарцинома желудка
53.
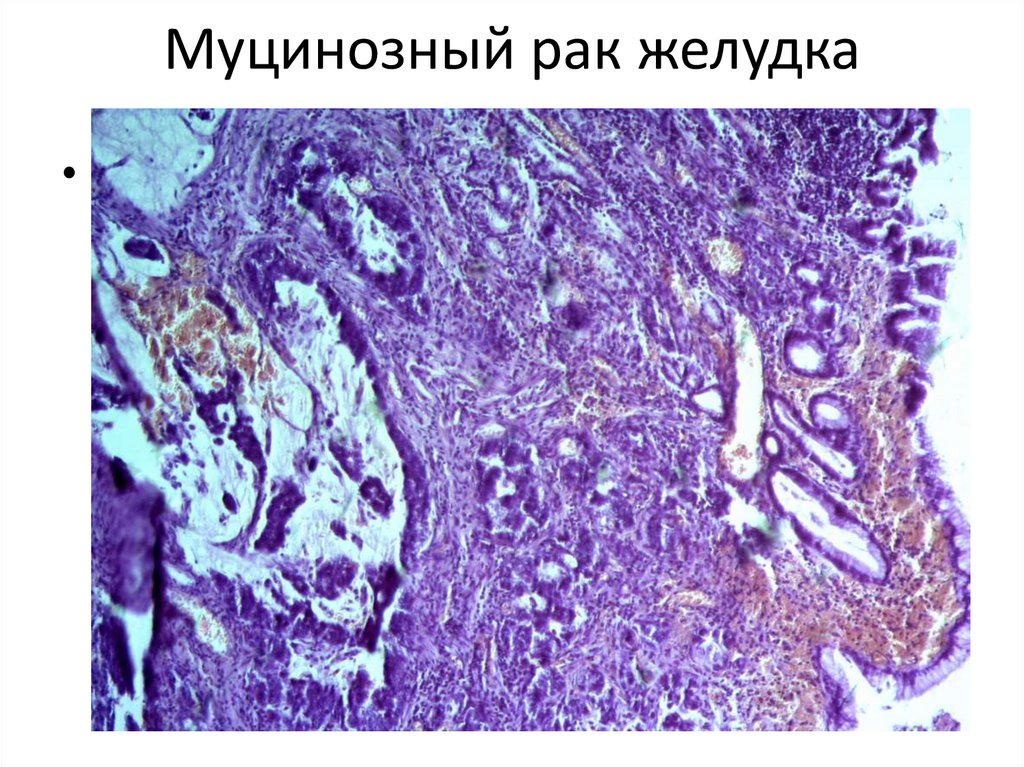
54. Муцинозный рак желудка
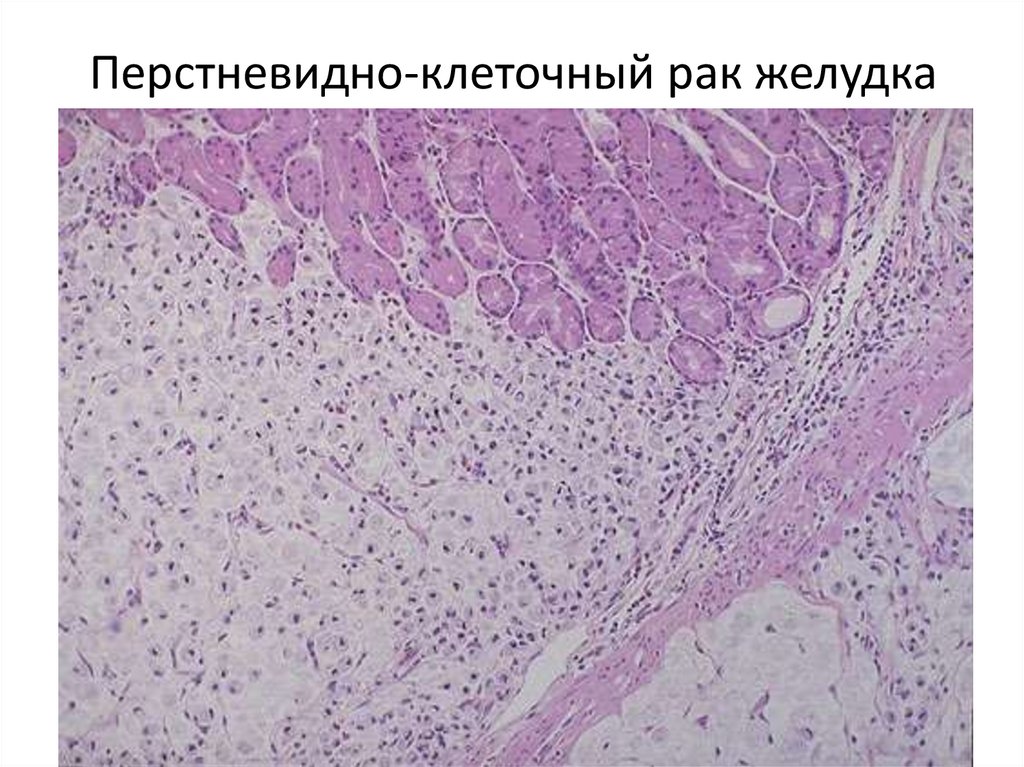
55. Перстневидно-клеточный рак желудка
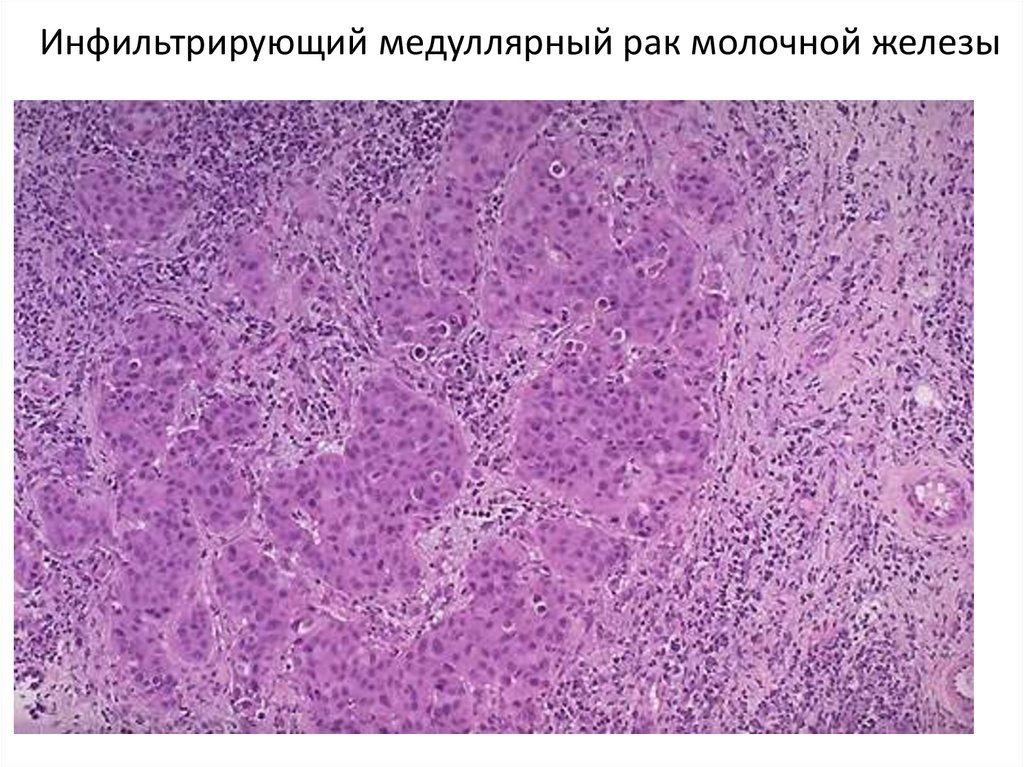
56. Инфильтрирующий медуллярный рак молочной железы
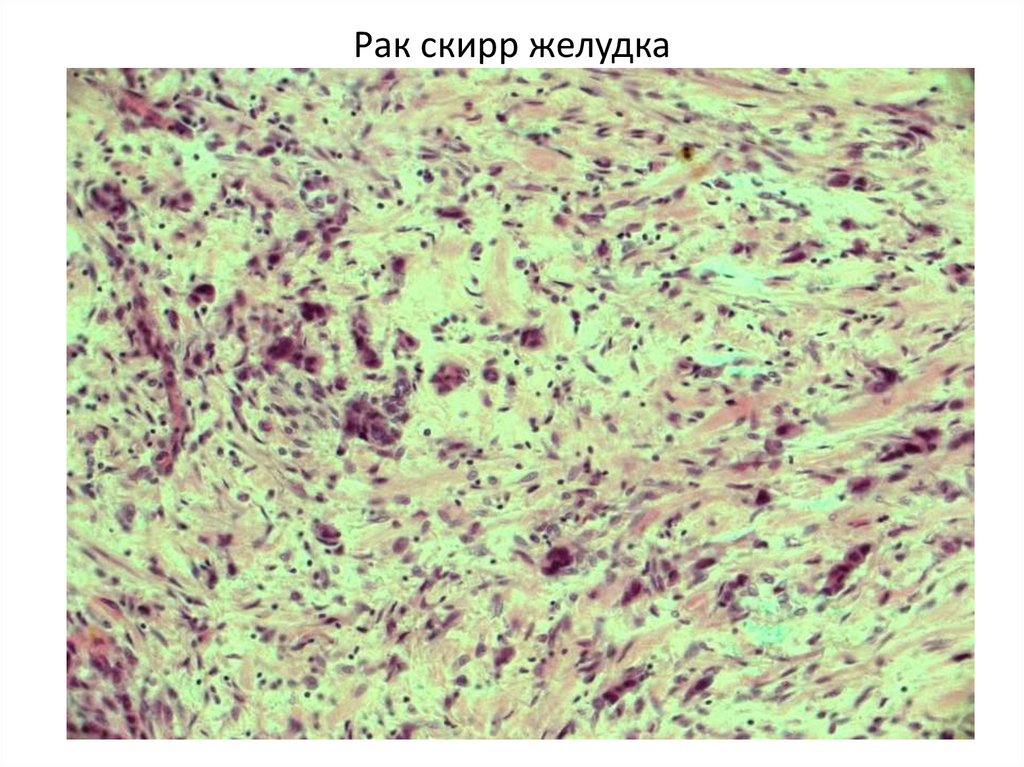
57. Рак скирр желудка
58.
• Наиболее распространенные формы в структурезаболеваемости:
• для мужчин – рак предстательной железы, рак легких, рак
толстой кишки, рак мочевого пузыря и меланома;
• для женщин – рак молочной железы, рак легких, рак
толстой кишки, рак тела матки и рак щитовидной железы;
В США и других развитых странах непосредственной
причиной смерти злокачественные опухоли являются в 25 %
случаев. Ежегодно приблизительно у 0,5 % населения
диагностируется злокачественные опухоли.
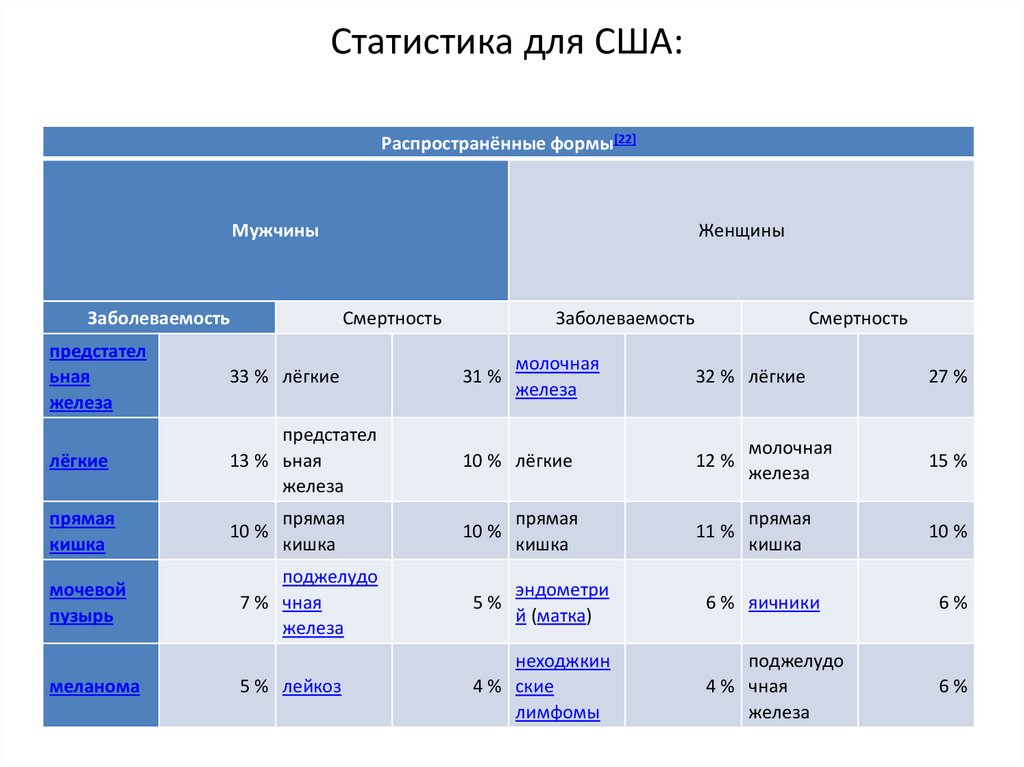
59. Статистика для США:
Распространённые формы[22]Мужчины
Заболеваемость
Женщины
Смертность
Заболеваемость
Смертность
предстател
ьная
железа
33 % лёгкие
31 %
лёгкие
предстател
13 % ьная
железа
10 % лёгкие
12 %
молочная
железа
15 %
прямая
кишка
10 %
прямая
кишка
10 %
прямая
кишка
11 %
прямая
кишка
10 %
мочевой
пузырь
поджелудо
7 % чная
железа
5%
эндометри
й (матка)
6 % яичники
6%
5 % лейкоз
неходжкин
4 % ские
лимфомы
поджелудо
4 % чная
железа
6%
меланома
молочная
железа
32 % лёгкие
27 %
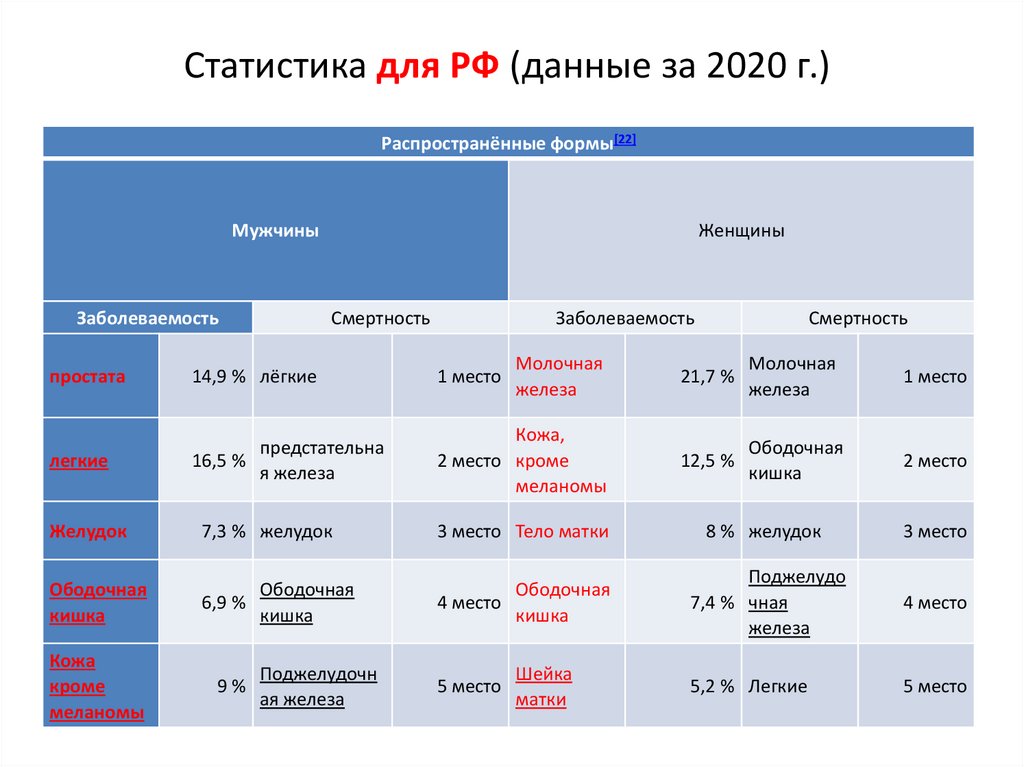
60. Статистика для РФ (данные за 2020 г.)
Распространённые формы[22]Мужчины
Заболеваемость
Женщины
Смертность
Заболеваемость
Смертность
простата
14,9 % лёгкие
1 место
Молочная
железа
21,7 %
Молочная
железа
1 место
легкие
предстательна
16,5 %
я железа
Кожа,
2 место кроме
меланомы
12,5 %
Ободочная
кишка
2 место
Желудок
7,3 % желудок
3 место Тело матки
8 % желудок
3 место
Ободочная
кишка
Ободочная
6,9 %
кишка
Ободочная
4 место
кишка
Поджелудо
7,4 % чная
железа
4 место
5,2 % Легкие
5 место
Кожа
кроме
меланомы
9%
Поджелудочн
ая железа
5 место
Шейка
матки
61. Классификация злокачественных опухолей по системе TNM.
• Индекс Т (опухоль) — обозначает размер опухоли:• ТО — первичная опухоль не определяется;
• Т1 — опухоль до 2 см, расположена на поверхности
органа;
• Т2 — опухоль таких же или больших размеров, но с
инфильтрацией более глубоких слоев или с
переходом на соседние анатомические части органа;
• ТЗ — опухоль значительных размеров, или
прорастающая в глубину органа, или переходящая на
соседние органы и ткани;
• Т4 — опухоль прорастает соседние структуры с
полным ограничением подвижности органа.
62.
• Индекс N (нодули) — характеризует поражениерегионарных лимфоузлов:
• N0 — метастазы отсутствуют;
• N1 — одиночные (меньше 3) метастазы;
• N2 — множественные метастазы в ближайшие
регионарные лимфоузлы, смещаемые по
отношению к окружающим тканям;
• N3 — множественные несмещаемые метастазы
или поражение лимфоузлов в более отдаленных
областях регионарного метастазирования ;
• Nx — судить о поражении лимфоузлов до
операции невозможно.
63.
• Индекс М (метастазы) — обозначает отдаленныегематогенные или лимфогенные метастазы:
• МО — метастазы отсутствуют;
• M1 — имеются отдаленные метастазы.
• Индекс Р (прорастание) — характеризует степень
прорастания стенки органа ЖКТ (определяется
после гистологического исследования).
• Индекс G (градус) — обозначает степень
злокачественности при опухолях ЖКТ и яичников
(определяется после гистологического
исследования).
64. КЛАССИФИКАЦИЯ ПО СТАДИЯМ
• Рак желудка• Стадия I. Небольшая опухоль, локализующаяся в
слизистом и подслизистом слое желудка без регионарных
метастазов.
• Стадия II. Опухоль, прорастающая мышечный слой
желудка, но не прорастающая серозной оболочки, с
одиночными регионарными метастазами.
• Стадия III. Опухоль значительных размеров,
прорастающая всю стенку желудка, спаянная или
проросшая в соседние органы, ограничивающая
подвижность желудка. Такая же или меньших размеров
опухоль, но с множественными регионарными
метастазами.
• Стадия IV. Опухоль любых размеров с отдаленными
метастазами.
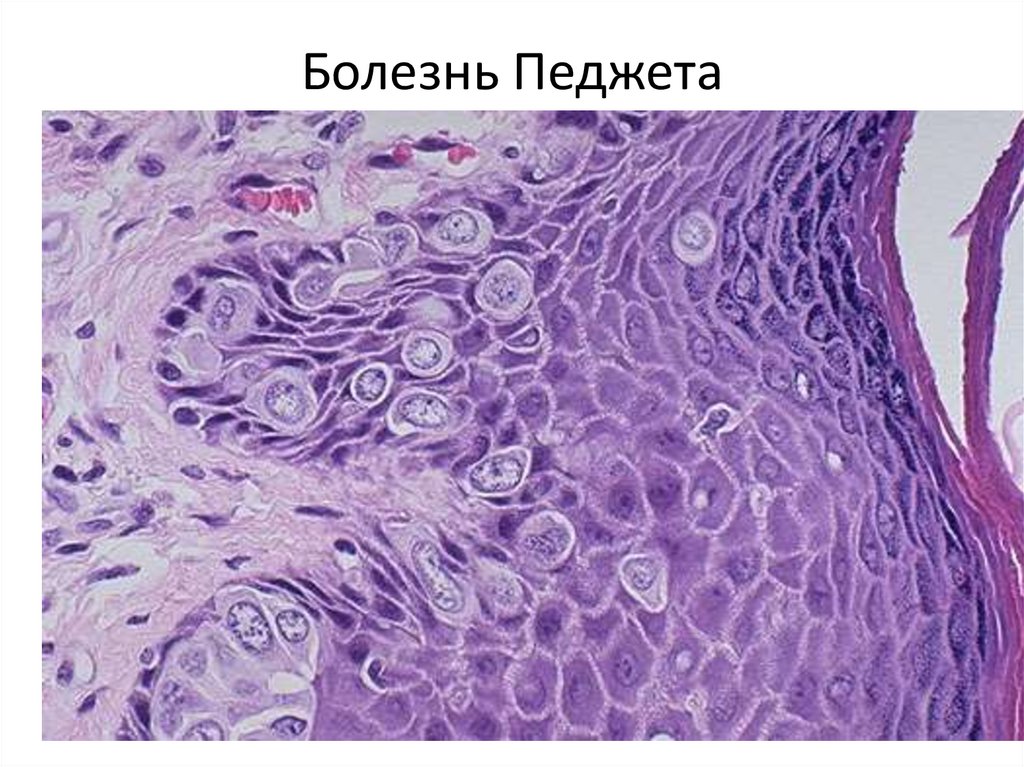
65. Рак Педжета.
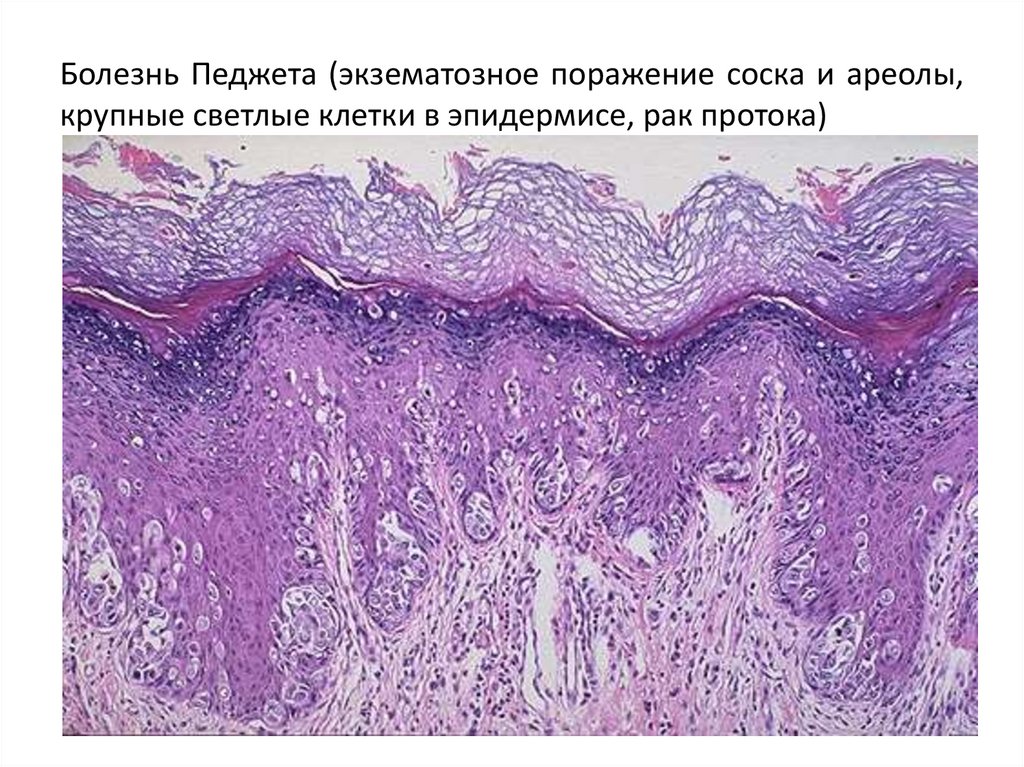
• По современным воззрениям – этораспространение на сосок клеток
протокового рака.
• Микроскопически в эпидермисе ,
покрывающем сосок, и в крупных протоках
выявляются клетки больших размеров.
Клетки имеют крупные ядра широкую
светлую цитоплазму и иммунофенотип
железистых клеток.
66. Болезнь Педжета (экзематозное поражение соска и ареолы, крупные светлые клетки в эпидермисе, рак протока)
67. Болезнь Педжета
68.
Перибронхиальныйинфильтрирующий рост рака
лёгкого.
69. Узловая форма рака лёгкого.
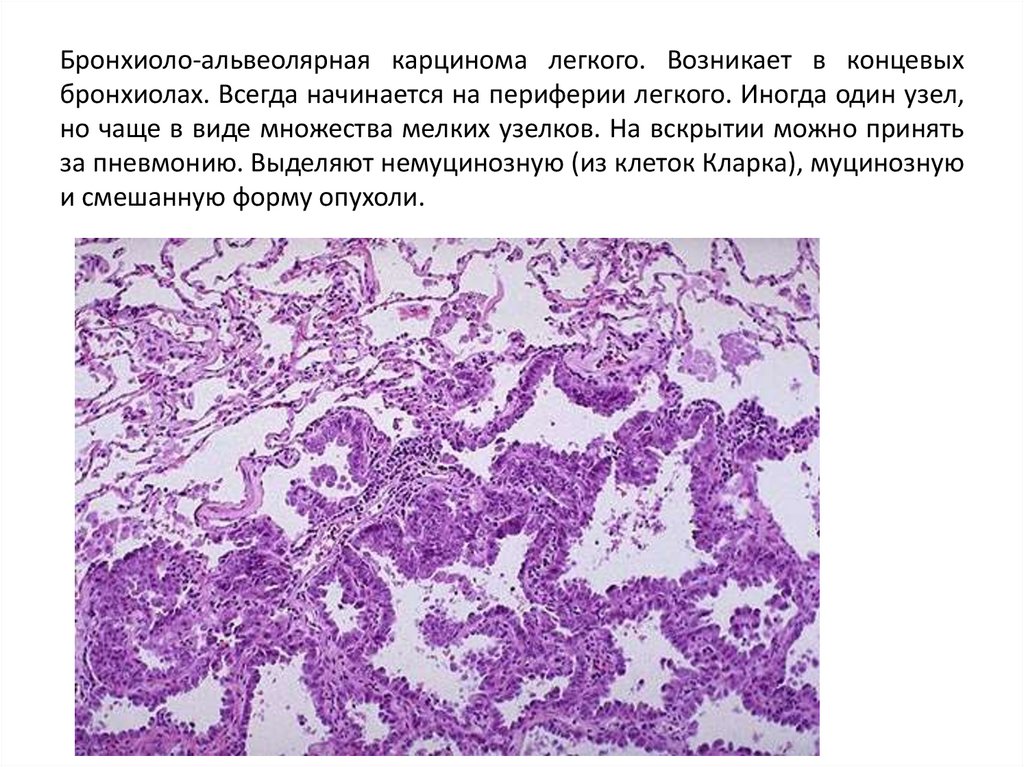
70. Бронхиоло-альвеолярная карцинома легкого. Возникает в концевых бронхиолах. Всегда начинается на периферии легкого. Иногда один
узел,но чаще в виде множества мелких узелков. На вскрытии можно принять
за пневмонию. Выделяют немуцинозную (из клеток Кларка), муцинозную
и смешанную форму опухоли.
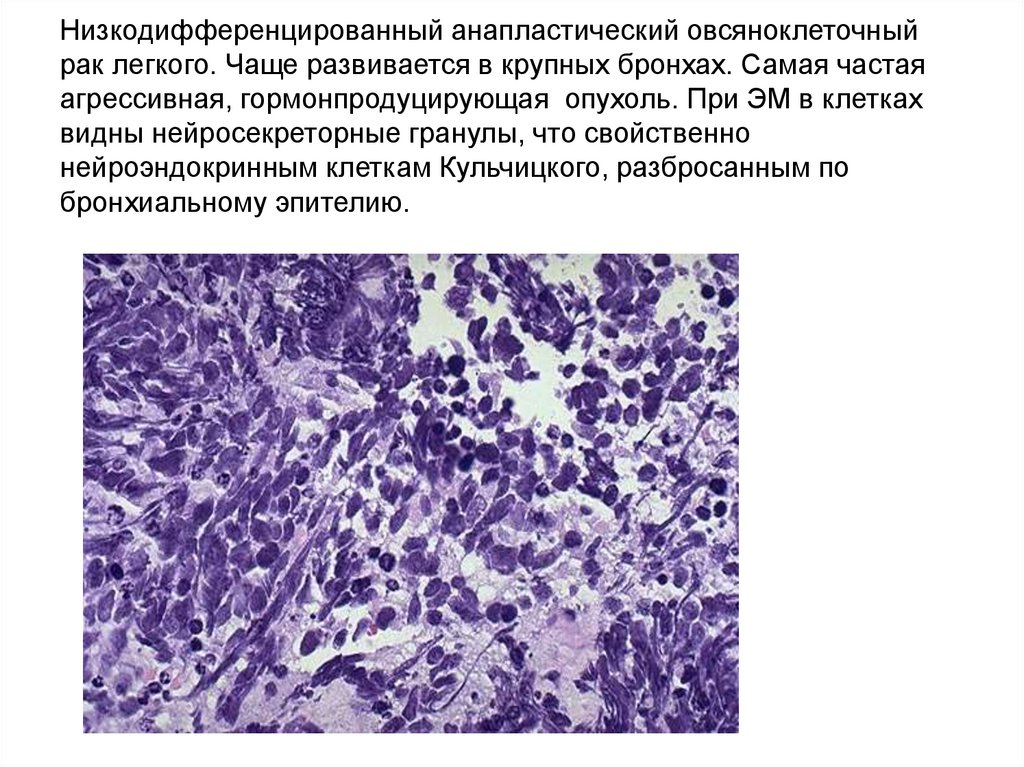
71. Низкодифференцированный анапластический овсяноклеточный рак легкого. Чаще развивается в крупных бронхах. Самая частая
агрессивная, гормонпродуцирующая опухоль. При ЭМ в клеткахвидны нейросекреторные гранулы, что свойственно
нейроэндокринным клеткам Кульчицкого, разбросанным по
бронхиальному эпителию.
72.
73.
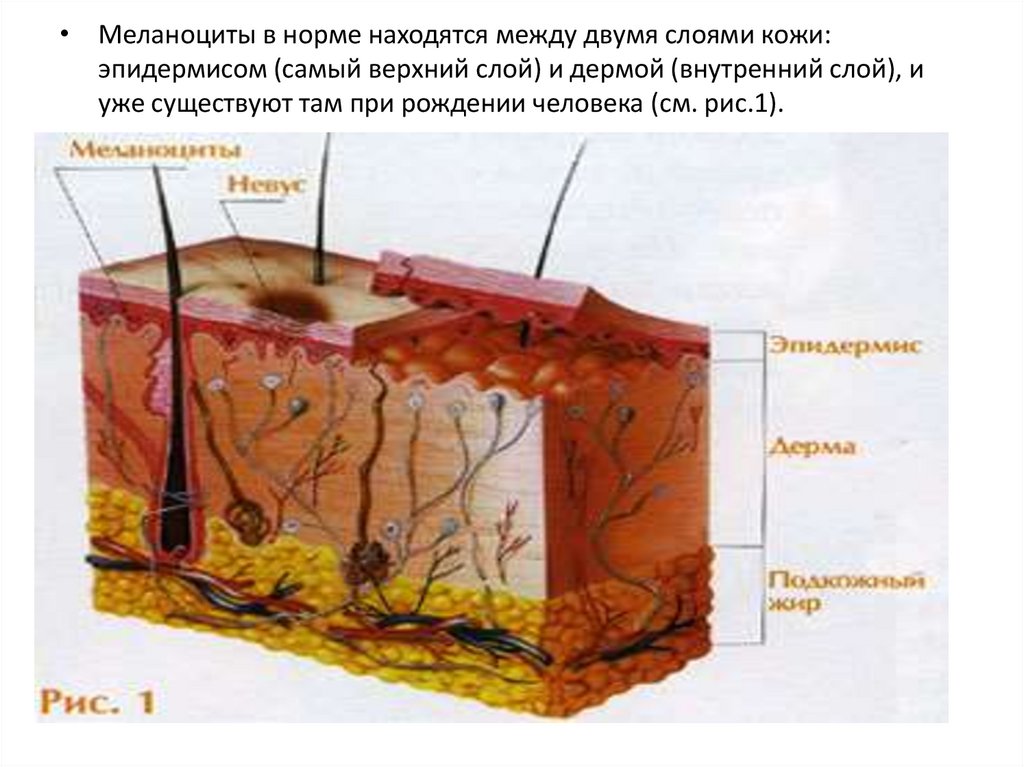
• Меланоциты в норме находятся между двумя слоями кожи:эпидермисом (самый верхний слой) и дермой (внутренний слой), и
уже существуют там при рождении человека (см. рис.1).
74.
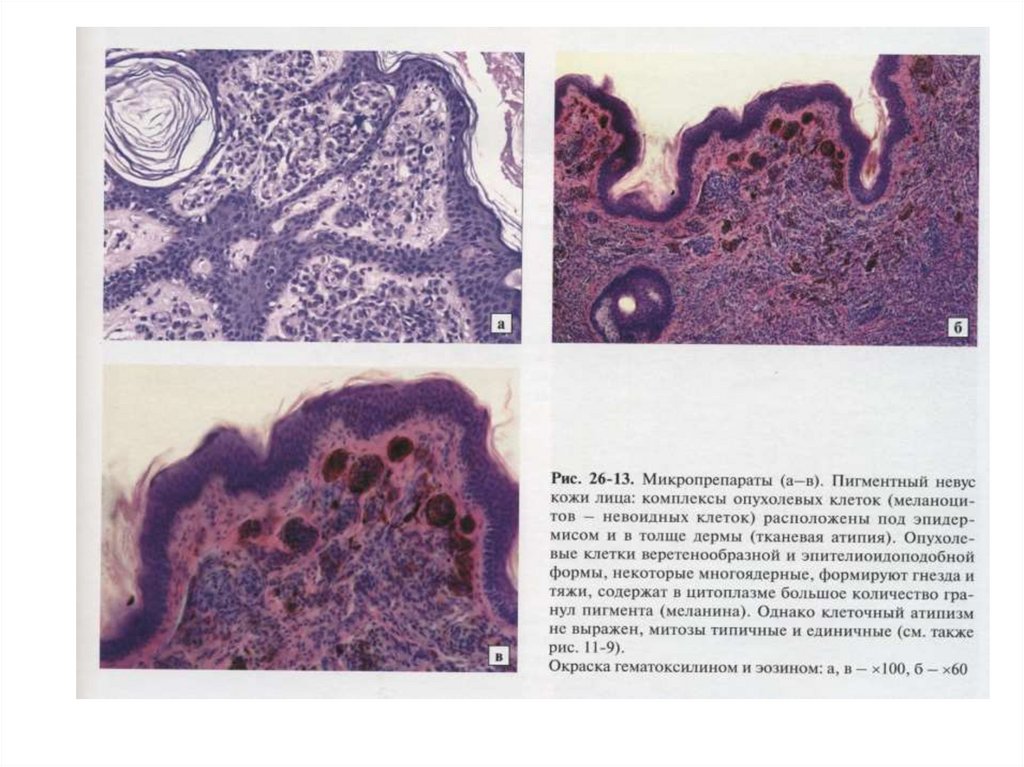
• 6. ОПУХОЛИ ИЗ ПИГМЕНТНОЙ ТКАНИ.• 1. Невус. Доброкачественная опухоль из меланинообразующих
невусных клеток. Макроскопически имеет вид темной
бородавки на коже. Микроскопически выделяют
внутридермальный, пограничный, смешанный,
эпителиоидный и голубой невус.
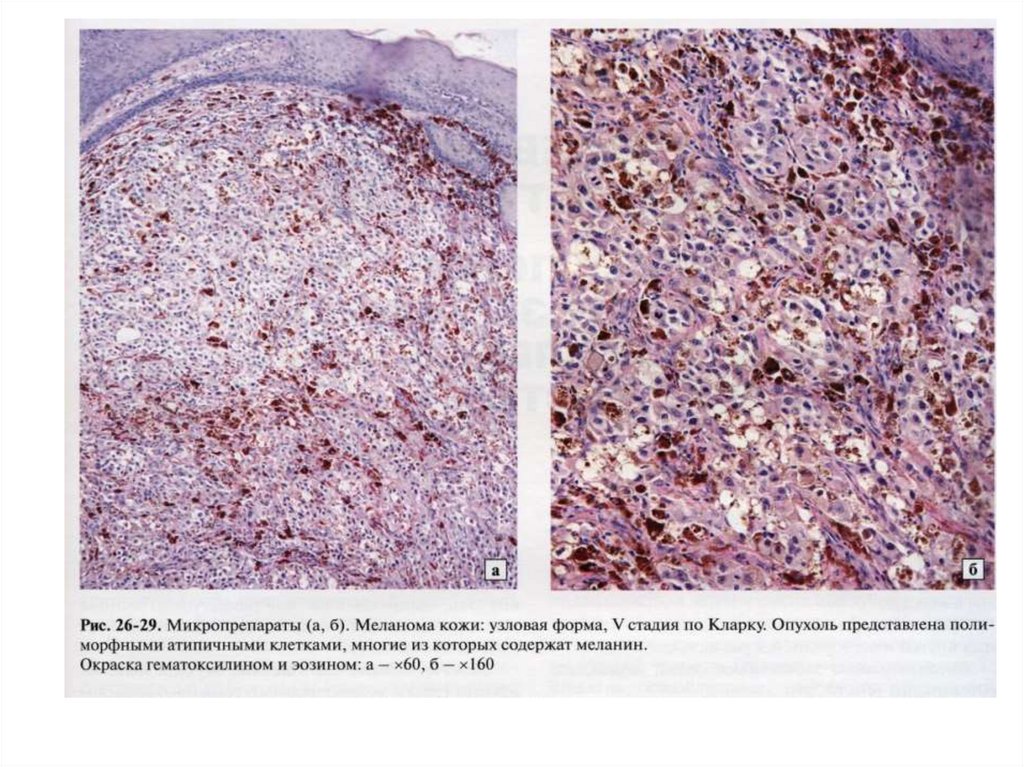
• 2. Меланома. Одна из самых злокачественных опухолей с
выраженной наклонностью к гематогенному
метастазированию. Ультрафиолетовое излучение: естественное
(солнечное) и из искусственных источников (оборудование для
загара) является ведущим фактором риска.
• Развивается в коже, сетчатке и радужке глаз, мозговых
оболочках, мозговом слое надпочечника, слизистых оболочках.
Опухоль характеризуется выраженным полиморфизмом
опухолевых клеток, встречаются очаги некрозов и
кровоизлияния, в клетках содержится меланин.
75.
76.
77.
78.
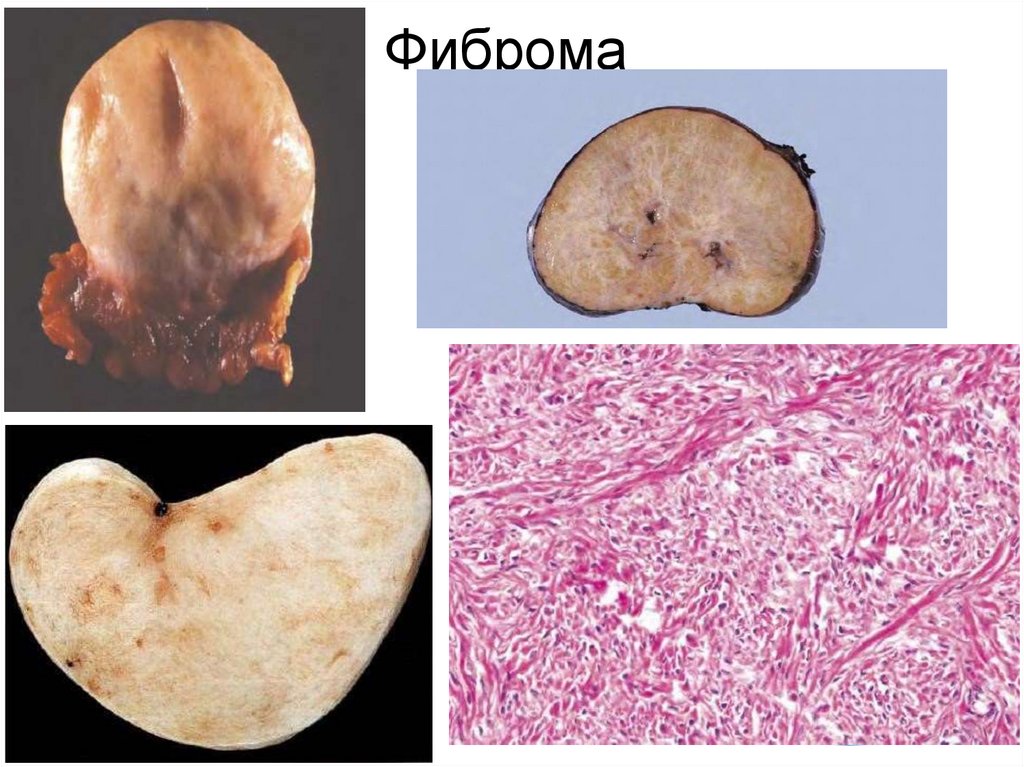
1 . Опухоли волокнистой соединительной ткани.• Доброкачественные опухоли:
1. Фиброма. Гистологическое строение- типичная
волокнистая соединительная ткань. Локализация –
разная: кожа, внутренние органы. Клиникоанатомические особенности зависят от
локализации. Фибромы апоневрозов, забрюшинных
пространств часто дают рецидивы.
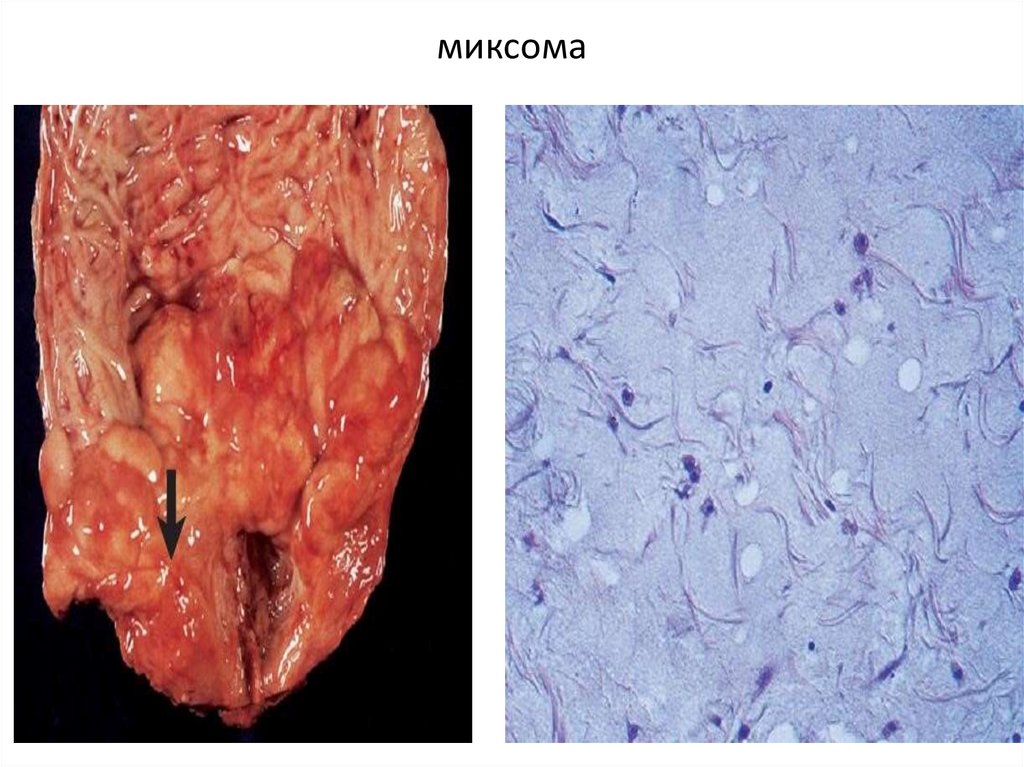
2. Миксома. Микроскопическая картина
характеризуется признаками ослизнения ,
наличием звездчатых , веретенообразных клеток.
79.
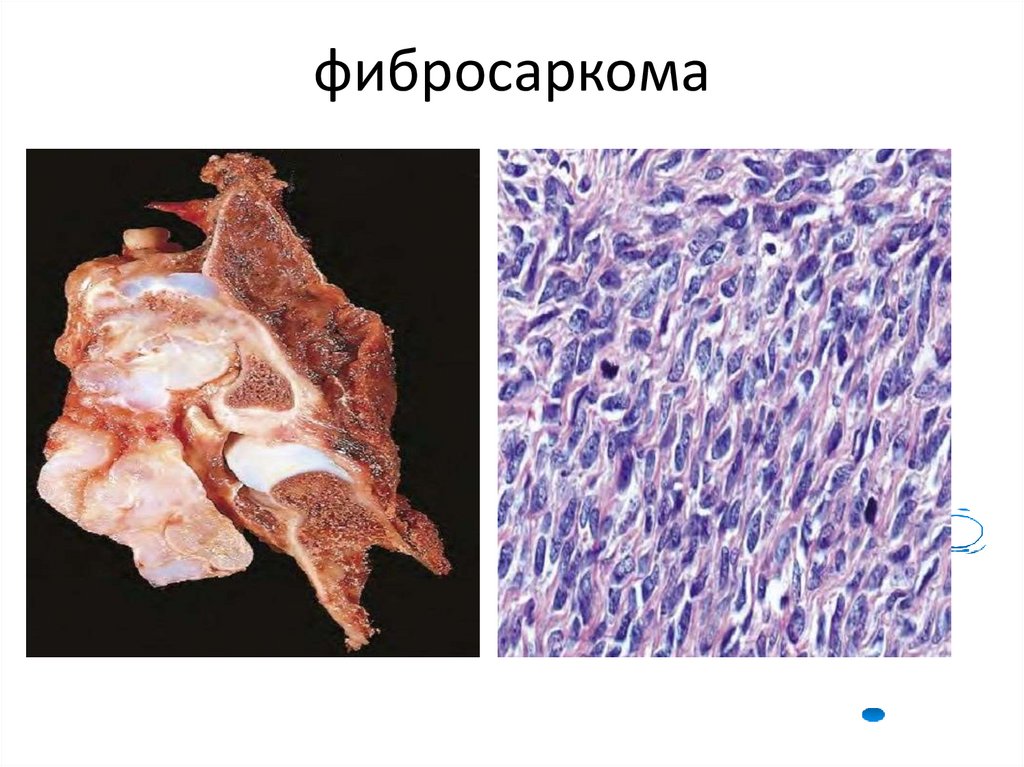
• Злокачественные опухоли.• 1. Фибросаркома.
• Опухоль отличается выраженным тканевым
и клеточным атипизмом. Гистологическое
строение ее напоминает эмбриональную
соединительную ткань. Локализация
разнообразна. Отличается быстрым ростом
и гематогенным метастазированием.
• 2. Миксосаркома. Морфологические
особенности- накопление слизи в ткани
опухоли. Локализация- разная. Опухоль
быстро растет и метастазирует.
80.
Фиброма81. миксома
82. фибросаркома
83.
• 2. Опухоли жировой ткани.• Доброкачественные опухоли.
• 1. Липома. Морфология - типичная жировая
ткань. Локализация –разнообразная.
Прогностически неблагоприятным является
забрюшинная локализация опухоли.
• Редкая опухоль жировой ткани – липома
Маделунга («жирная шея»).
• 2. Гибернома. Опухоль из бурой жировой
клетчатки. Гормонально активна. В клетках
опухоли содержится много холестерина,
стероидов.
84.
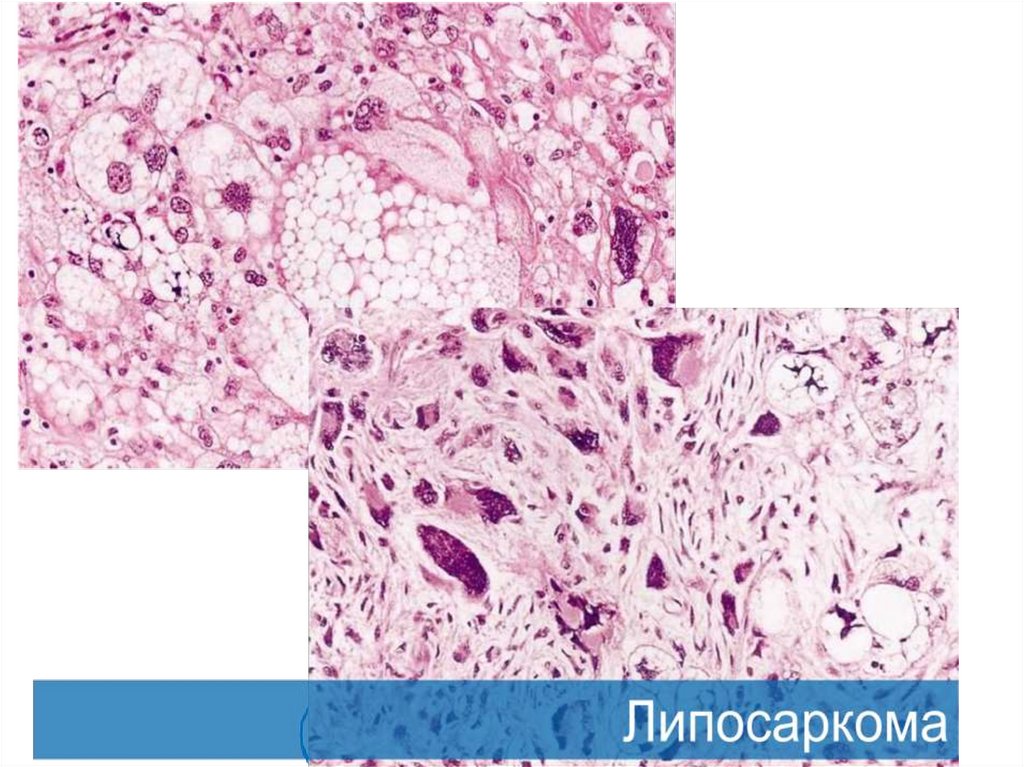
• Злокачественные опухоли.• 1. Липосаркома. Опухоль отличается
выраженным морфологическим
атипизмом. Локализация разная. Рост –
инвазивный. Поведение опухоли
определяется степенью ее
злокачественности и локализацией.
• 2. Злокачественная гибернома.
Злокачественная опухоль из бурого жира.
Это особый вариант липосаркомы.
85.
86.
• 3. Опухоли мышечной ткани.• Доброкачественные опухоли.
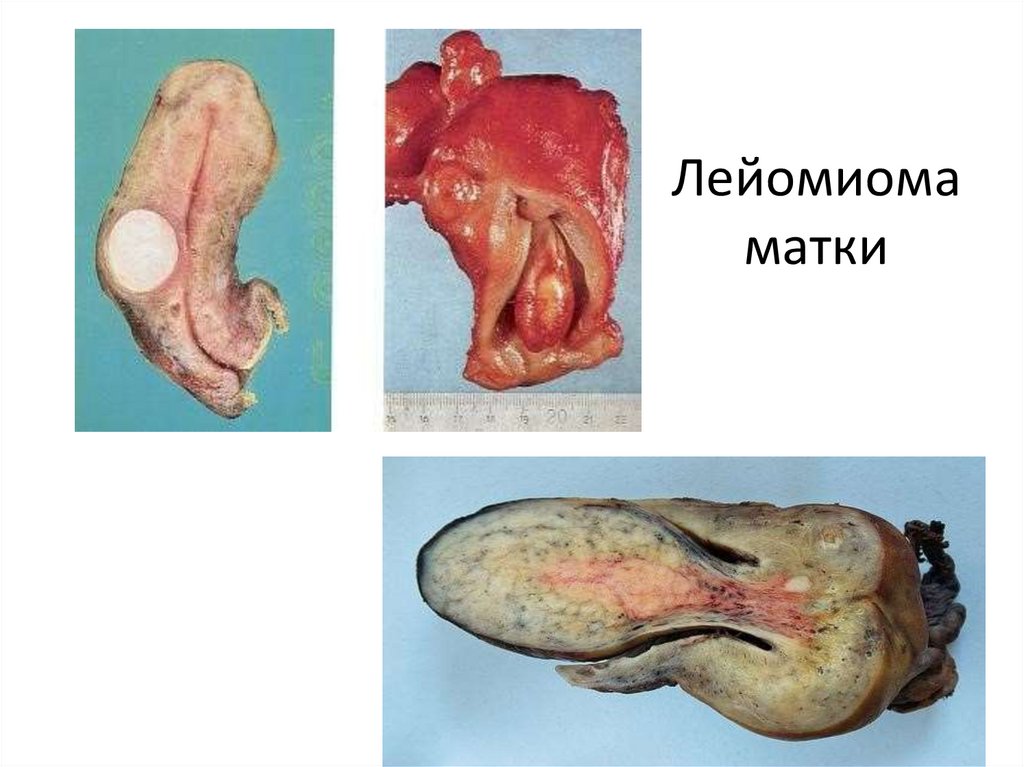
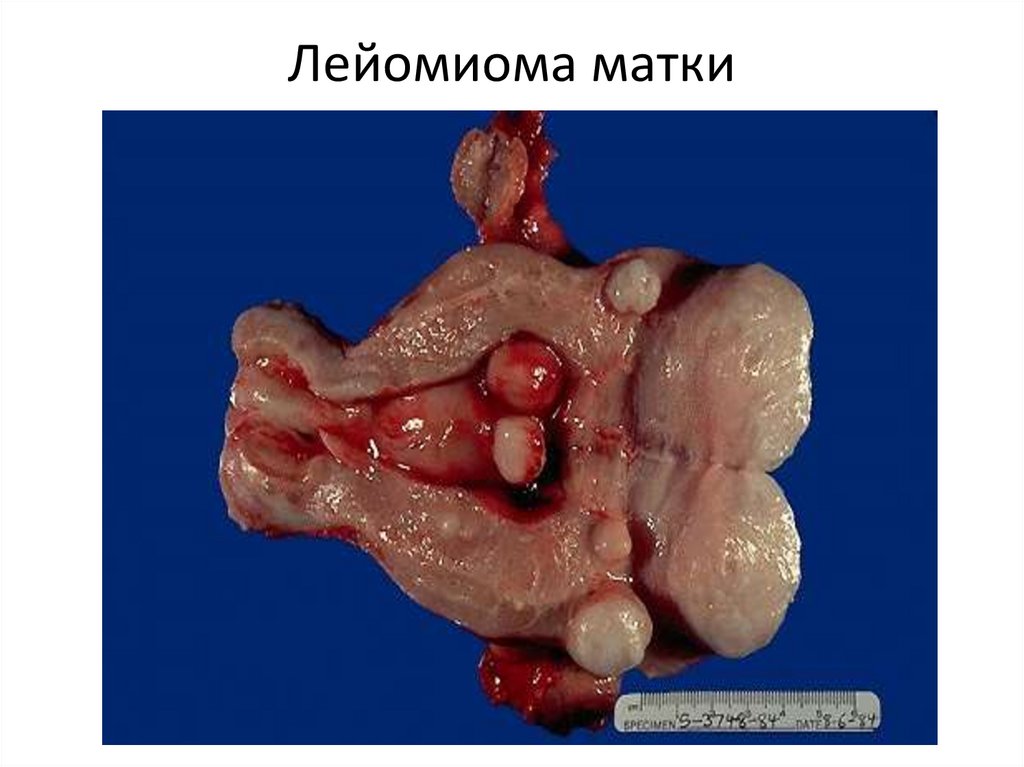
1. Лейомиома- опухоль из гладкой мускулатуры.
Локализация: матка, органы желудочно-кишечного тракта,
кожа, мочевой пузырь и др. Особенно часто встречается в
теле матки, где может достигать больших размеров.
Полагают, что независимо от локализации, она развивается
из околососудистых элементов типа перицитов. Может
достигать значительных размеров, при нарушении
кровообращения в ней возникают очаги некроза,
обызвествления.
2. Рабдомиома – опухоль из скелетной мускулатуры.
Строение опухоли напоминает эмбриональные мышечные
волокна, миобласты.
87. Лейомиома матки
88. Лейомиома матки
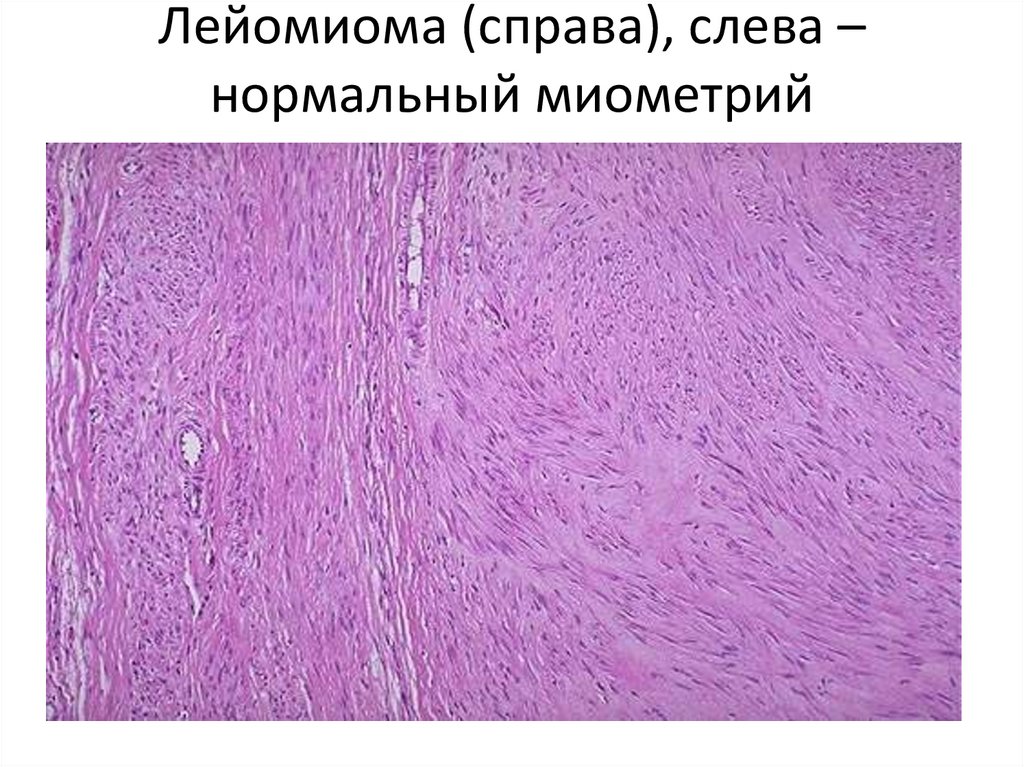
89. Лейомиома (справа), слева – нормальный миометрий
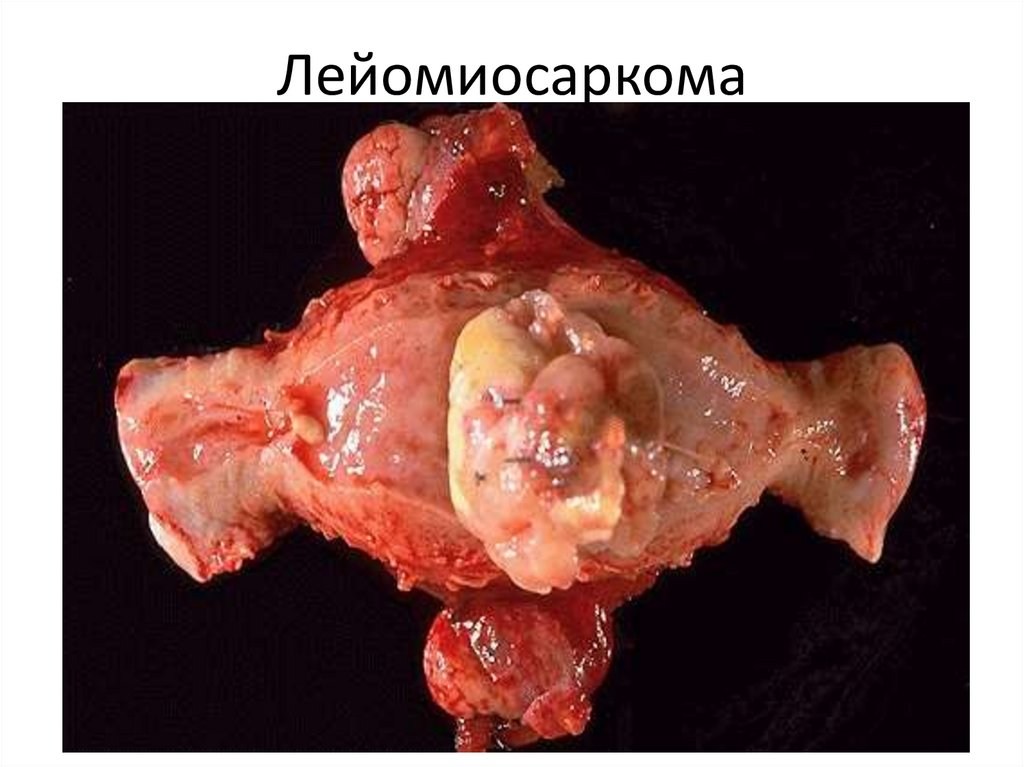
90. Лейомиосаркома
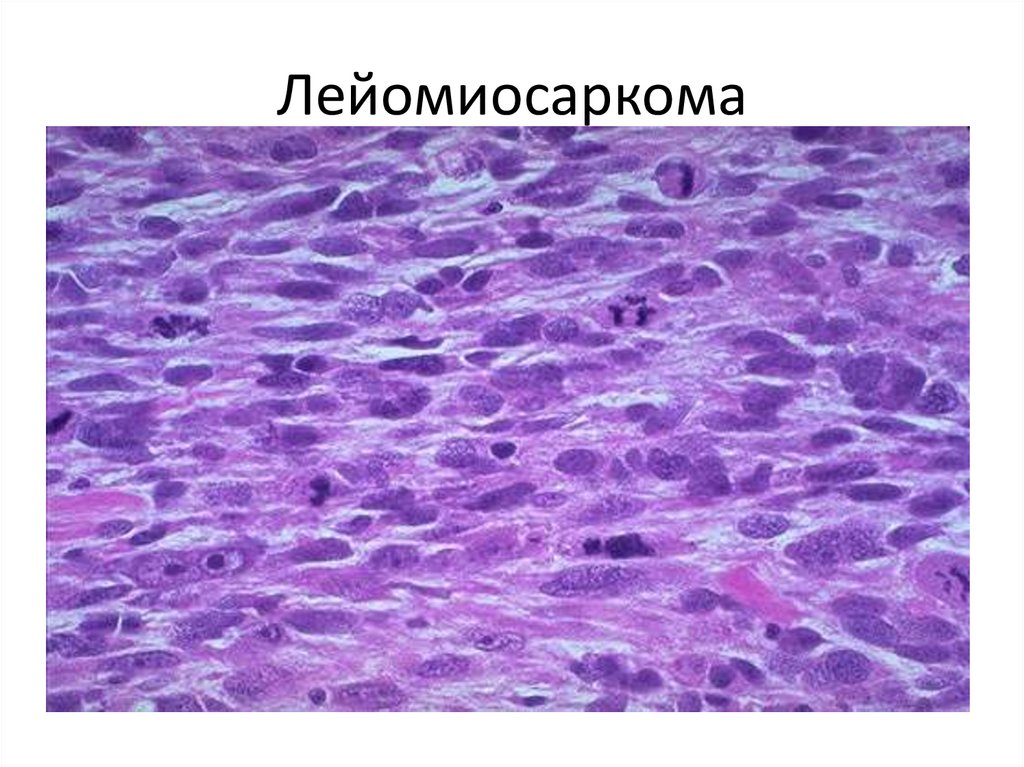
91. Лейомиосаркома
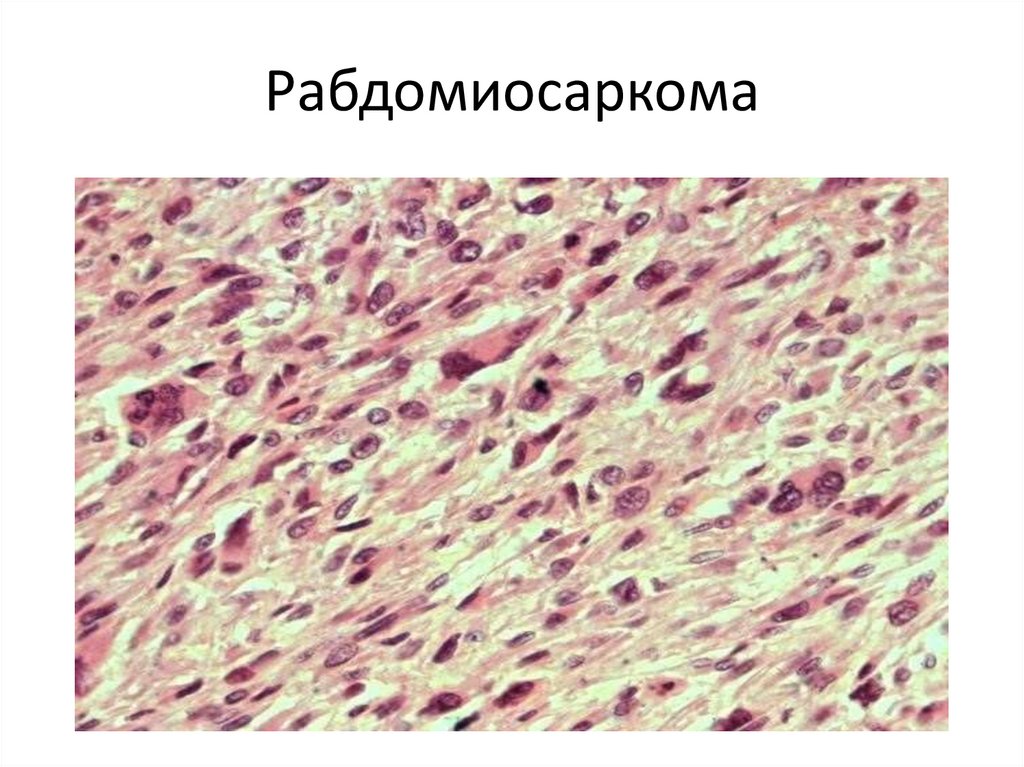
92. Рабдомиосаркома
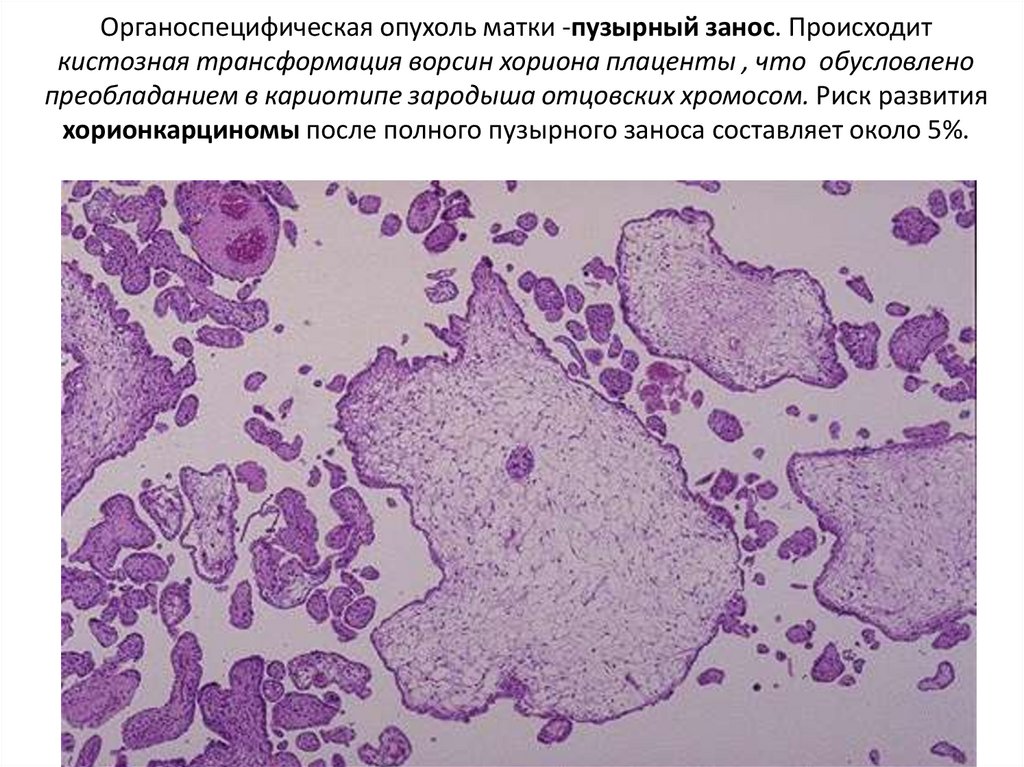
93. Органоспецифическая опухоль матки -пузырный занос. Происходит кистозная трансформация ворсин хориона плаценты , что обусловлено
преобладанием в кариотипе зародыша отцовских хромосом. Риск развитияхорионкарциномы после полного пузырного заноса составляет около 5%.
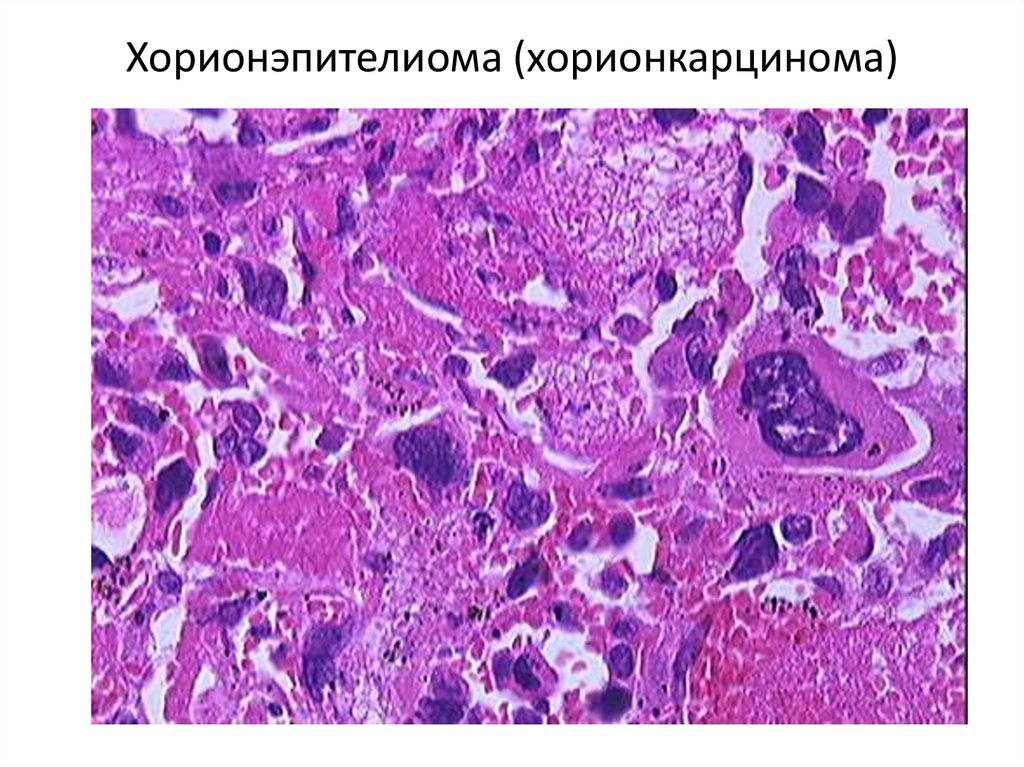
94. Хорионэпителиома (хорионкарцинома)
95.
• 4. Опухоли сосудов. Дисэмбриопластическое происхождение(порок развития), чаще у детей в разных органах, в коже.
• Доброкачественные опухоли.
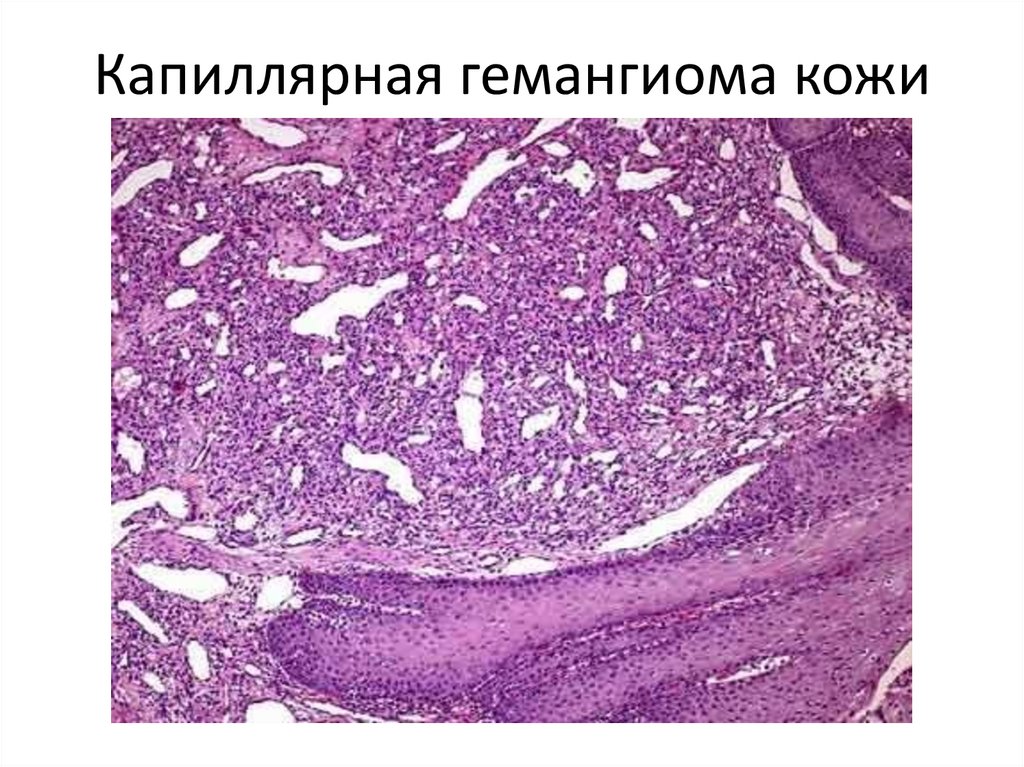
• 1. Капиллярная гемангиома. Построена из ветвящихся сосудов
капиллярного типа с узкими просветами.
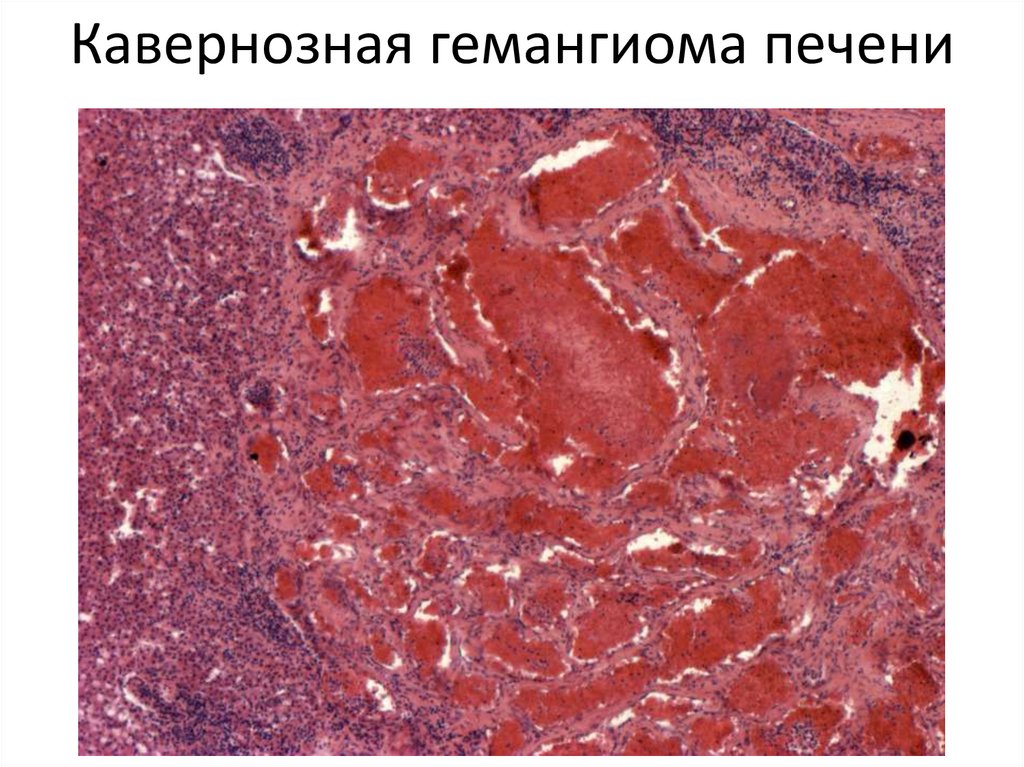
• 2. Кавернозная гемангиома. Состоит из крупных сосудистых тонкостенных
полостей, выстланных эндотелиальными клетками. В полостях жидкая и
свернувшаяся кровь.
• 3. Гломус –ангиома. Опухоль из нервно - сосудистых гломусов. Часто
локализуется в области ногтевого ложа, состоит из щелевидных сосудов,
которые окружены муфтами из эпителиоидных (гломусных) клеток, которые
рассматриваются как видоизмененные гладкомышечные клетки,
изменяющие просвет анастомоза. Опухоль богато иннервирована.
• 4. Лимфангиома. Развивается из лимфатических сосудов, состоит из
полостей, заполненных лимфой.
• Злокачественные опухоли.
• 1. Гемангиосаркомы. Опухоли из кровеносных сосудов.
• 2. Лимфангиосаркомы. Опухоли из лимфатических сосудов.
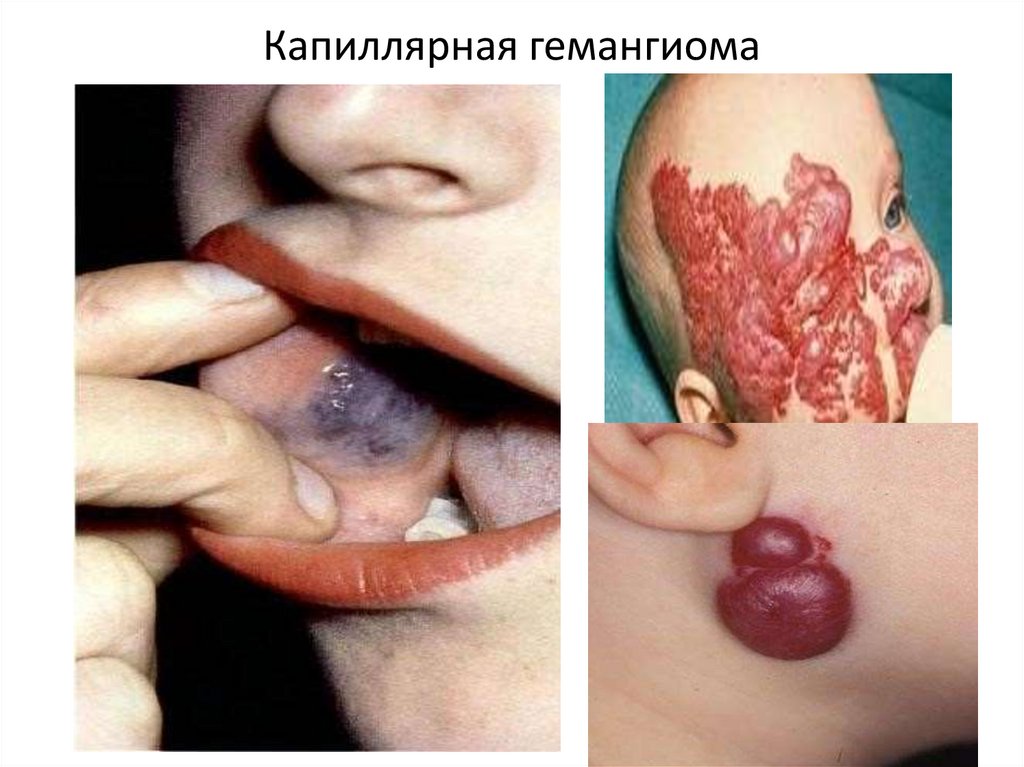
96. Капиллярная гемангиома
97. Капиллярная гемангиома кожи
98. Кавернозная гемангиома печени
99.
• 5. Опухоли из костной, хрящевой тканей, синовиальныхоболочек.
• Доброкачественные опухоли.
• 1. Остеома. Опухоль из костной ткани. Развивается в
трубчатых и губчатых костях. Внекостная остеома
встречается в языке и молочной железе. Различают
губчатую, состоящую из беспорядочно расположенных
костных балок, и компактную остеому, представленную
массивом неправильно сформированной костной ткани.
• 2. Доброкачественная остеобластома.
Микроскопически остеобластома представлена двумя
основными типами опухолевых клеток:
• 1) остеобластов — одноядерных клеток,
• 2) остеокластов — гигантских многоядерных клеток,
принимающих участие в рассасывании костной ткани.
100.
• 3. Хондрома. Опухоль, возникающая из гиалинового хряща.На разрезе имеет вид гиалинового хряща. Состоит из
беспорядочно расположенных клеток гиалинового хряща,
заключенных в основное вещество.
• 4. Доброкачественная хондробластома. Это редкая
доброкачественная хрящеобразующая опухоль, возникает в
эпифизах или апофизах длинных трубчатых костей у
молодых пациентов. При микроскопии, опухоль состоит из
хондробластов, хрящевого матрикса, хрящевой ткани иногда
с гигантскими многоядерными клетками. Хондробласты
окружают депозиты кальция с типичной многогранной
формой.
• 5. Синовиома. Опухоль из синовиальных оболочек.
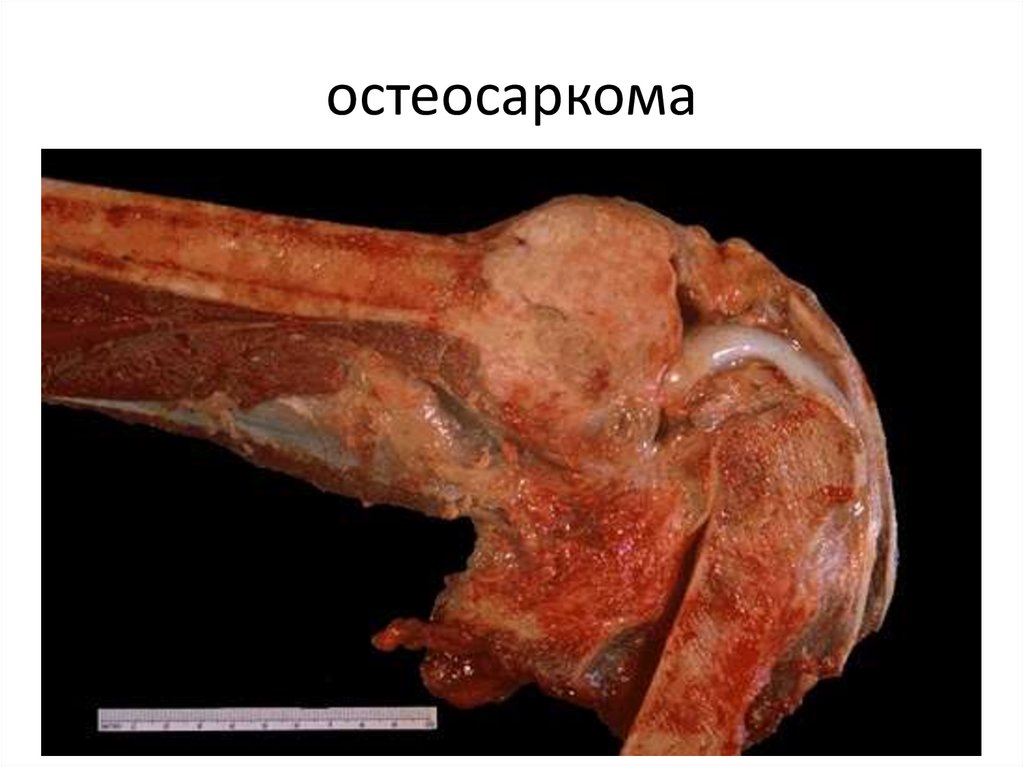
• Злокачественные опухоли:
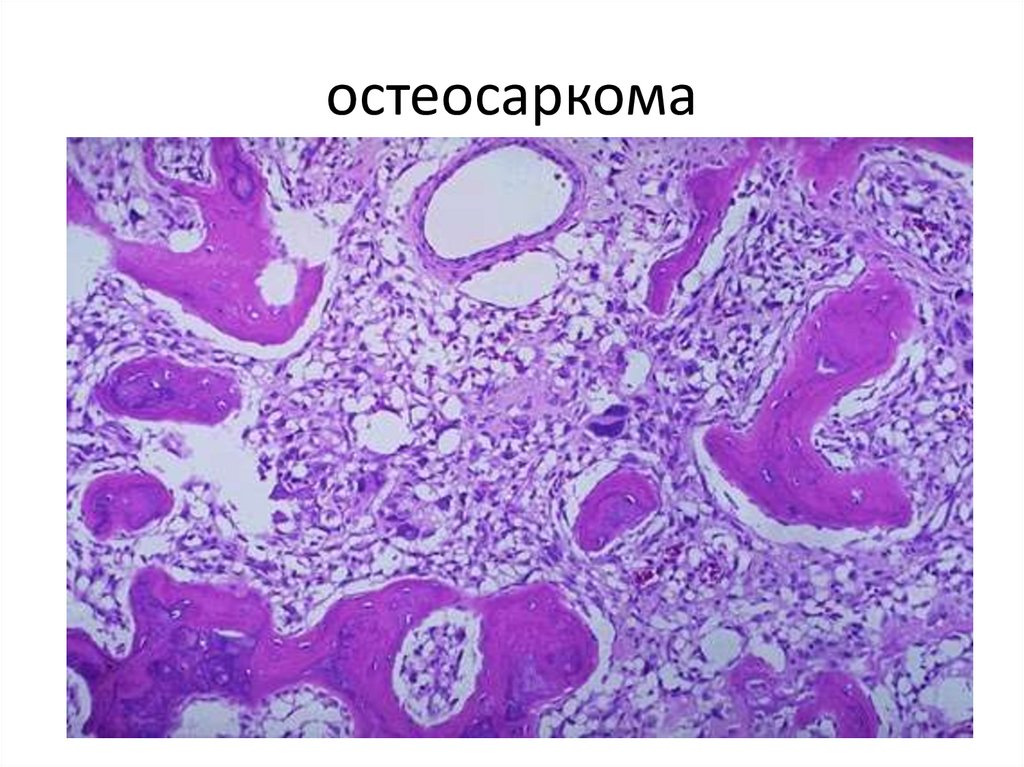
• 1. Остеосаркома.
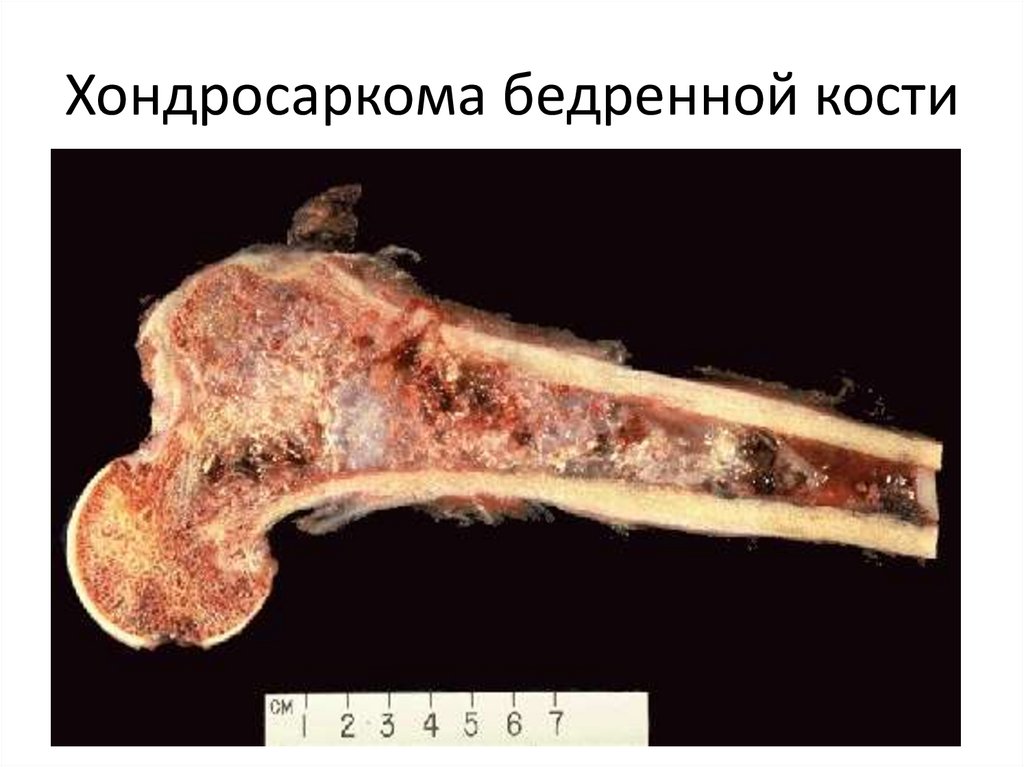
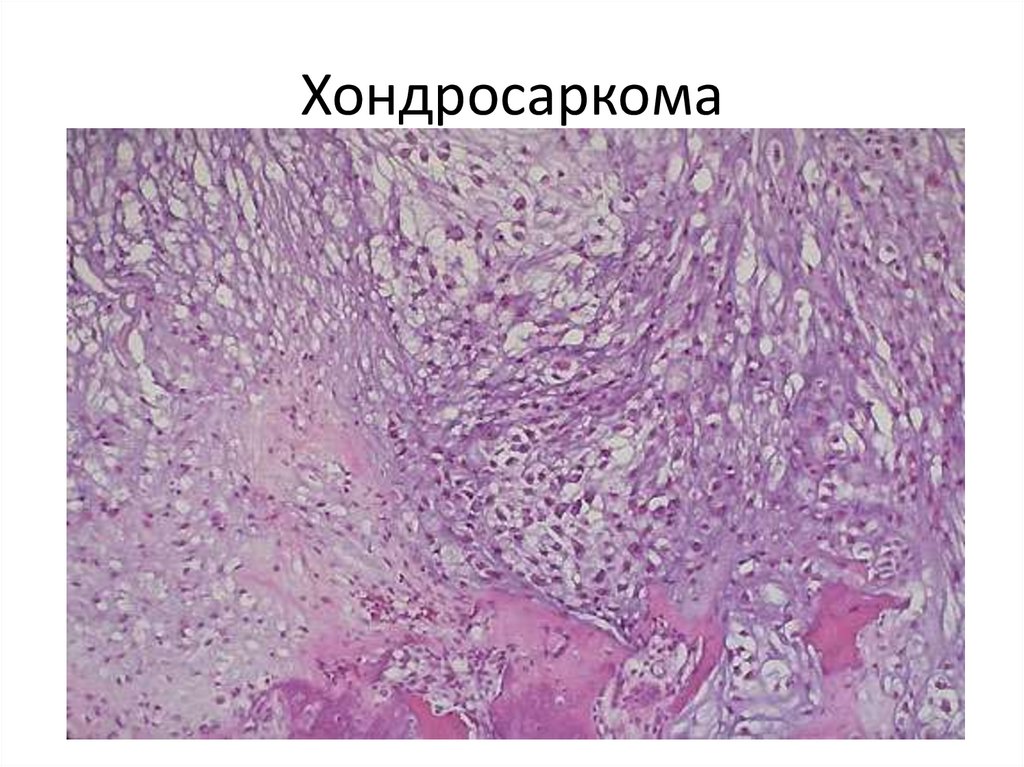
2. Хондросаркома.
• 3. Злокачественная синовиома.
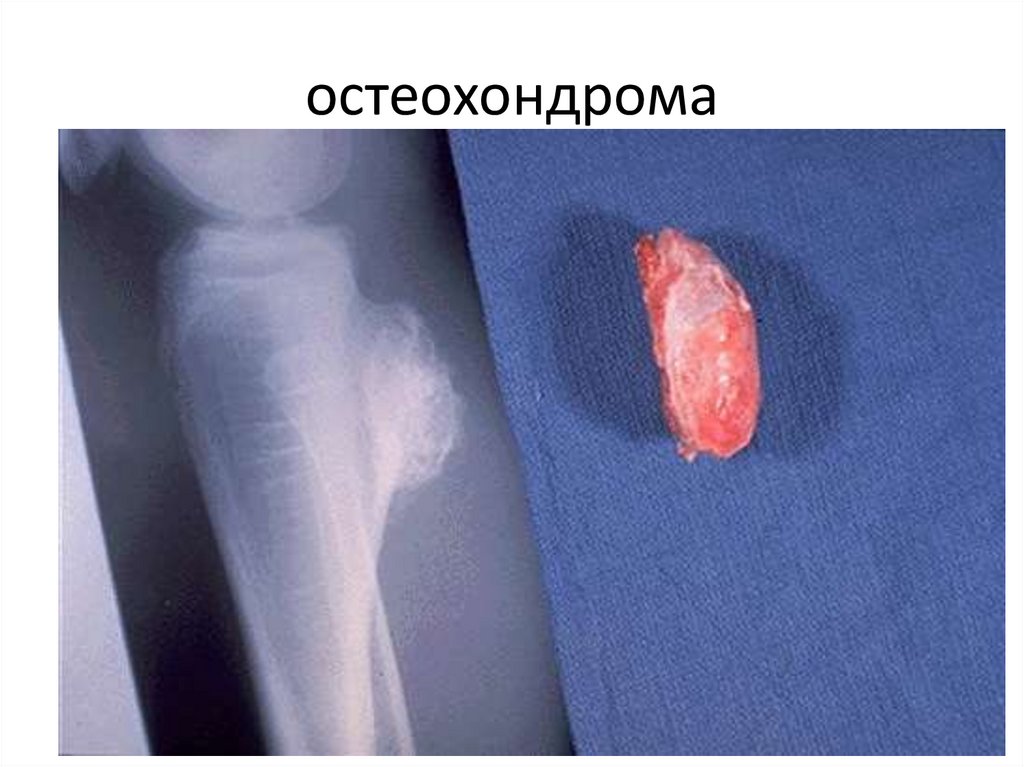
101. остеохондрома
102. Параостальная остеогенная саркома
103. остеосаркома
104. остеосаркома
105. Хондросаркома бедренной кости
106. Хондросаркома
107.
ОПУХОЛИ НЕРВНОЙ СИСТЕМЫ И ОБОЛОЧЕК МОЗГА.
Выделяют 4 группы этих опухолей.
1. Нейроэктодермальные .
2. Менингососудистые.
3. Опухоли вегетативной нервной системы.
4. Опухоли периферической нервной системы.
Опухоли головного и спинного мозга построены из
производных нейроэктодермы, часто имеют
дисонтогенетическое происхождение, т.е. развиваются из
остаточных скоплений клеток-предшественников зрелых
элементов ЦНС.
• Клеточный состав опухоли соответствует определённым
фазам развития нейрональных и глиальных элементов
нервной системы.
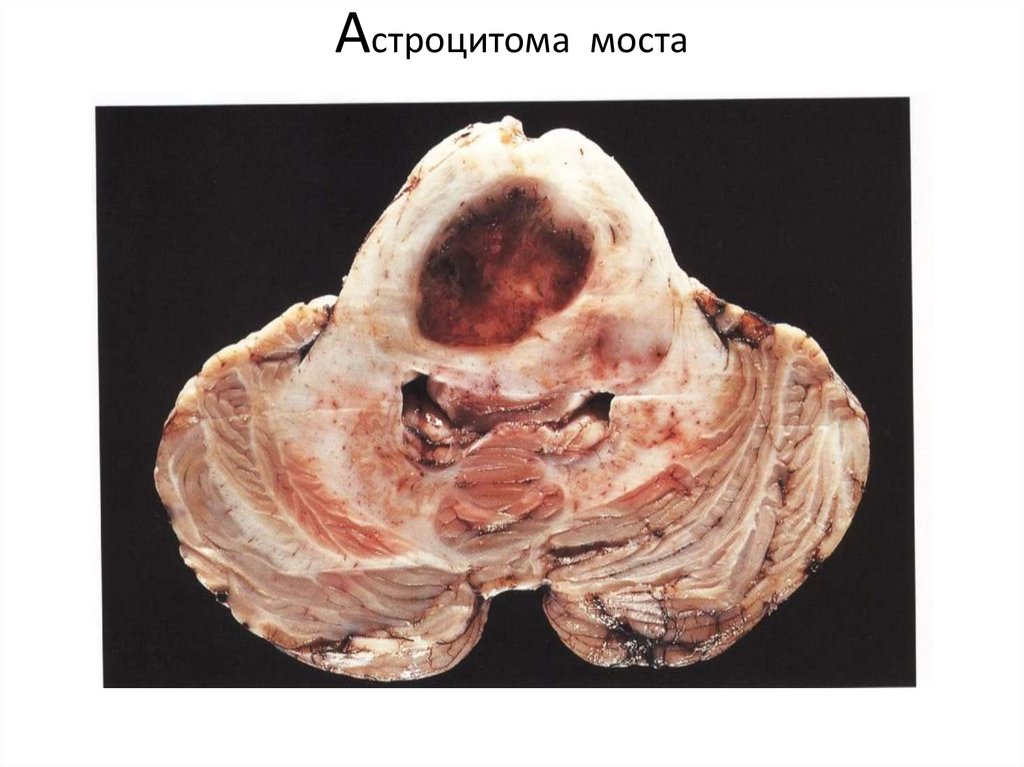
108. Астроцитома моста
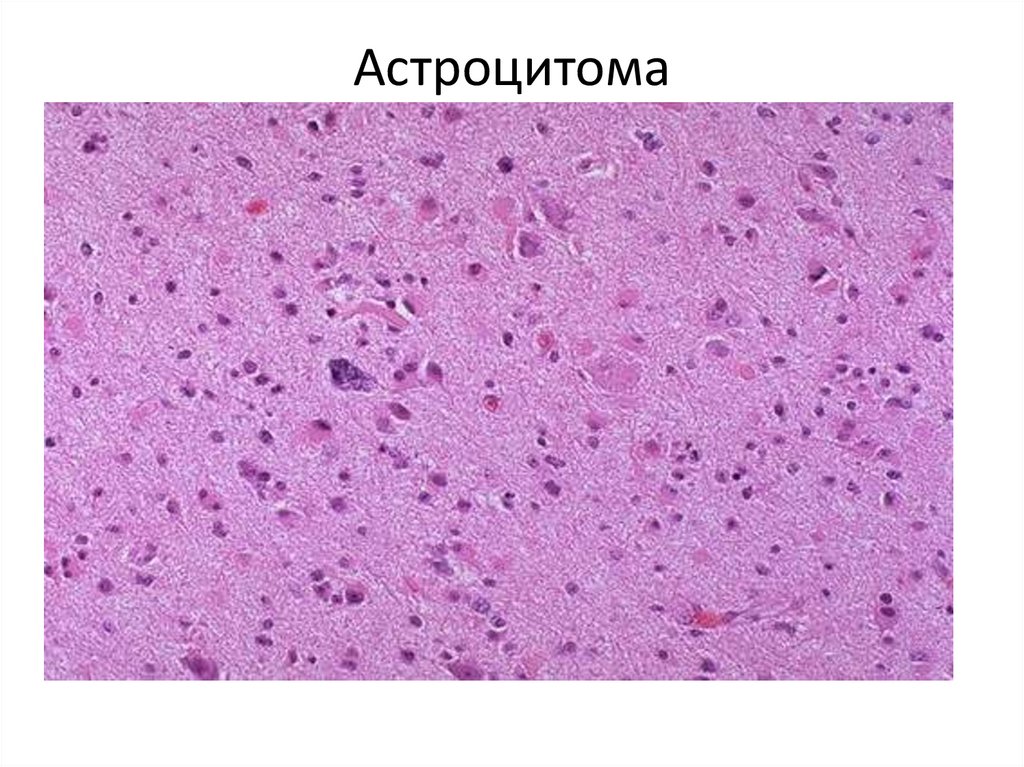
109. Астроцитома
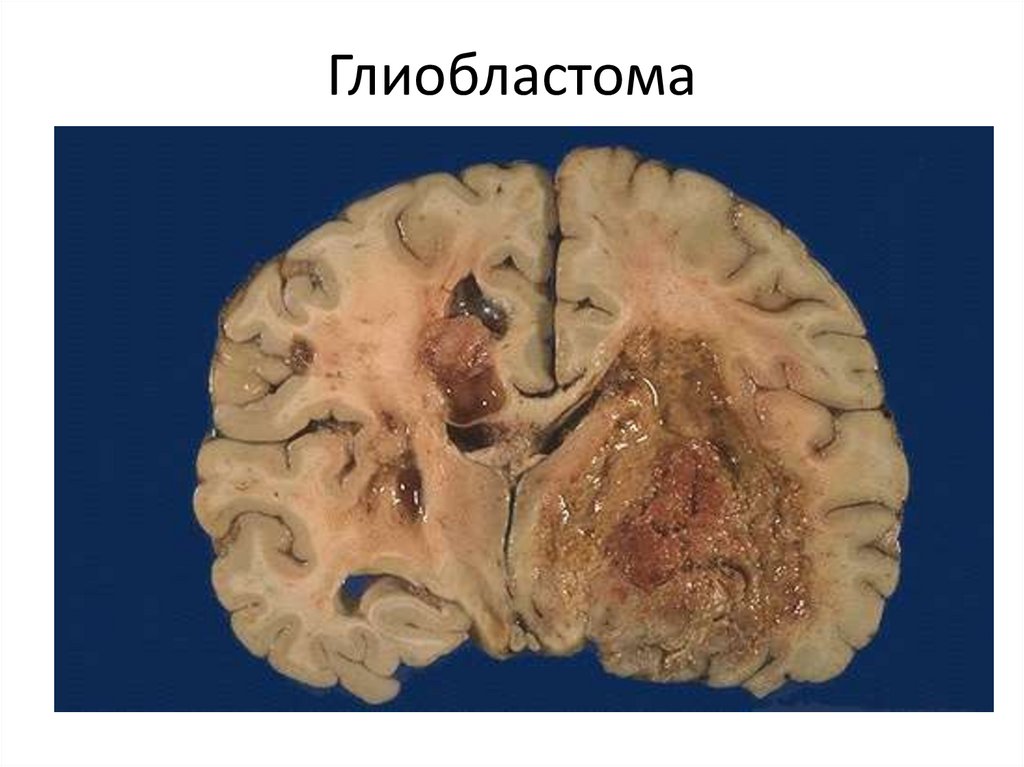
110. Глиобластома
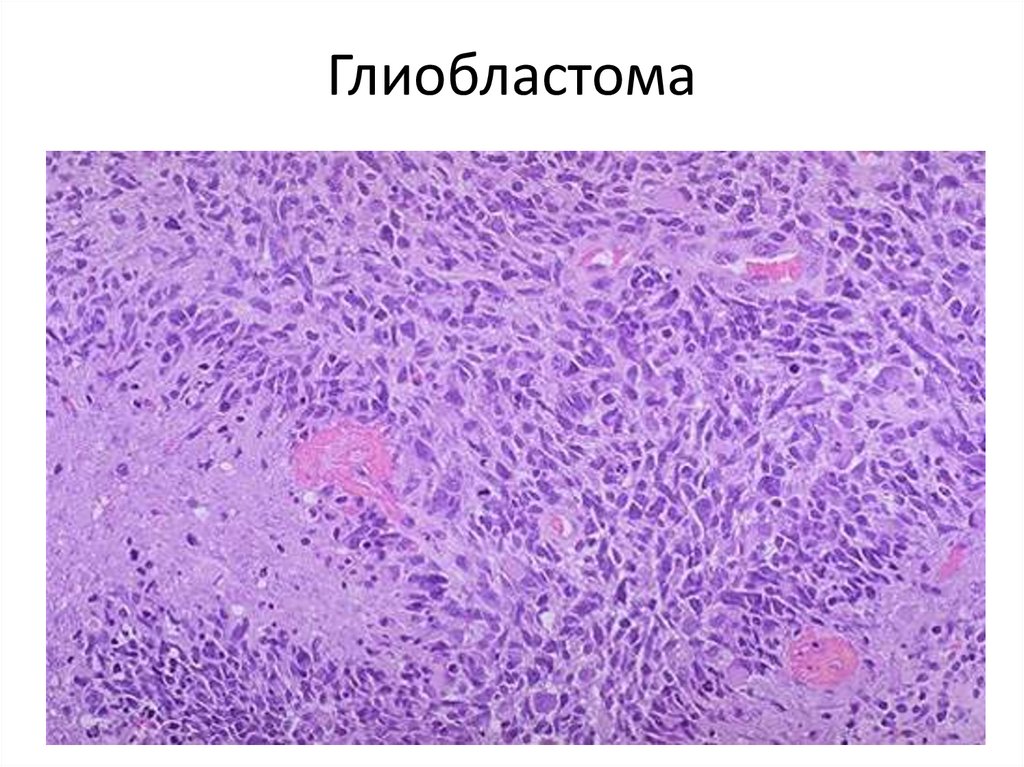
111. Глиобластома
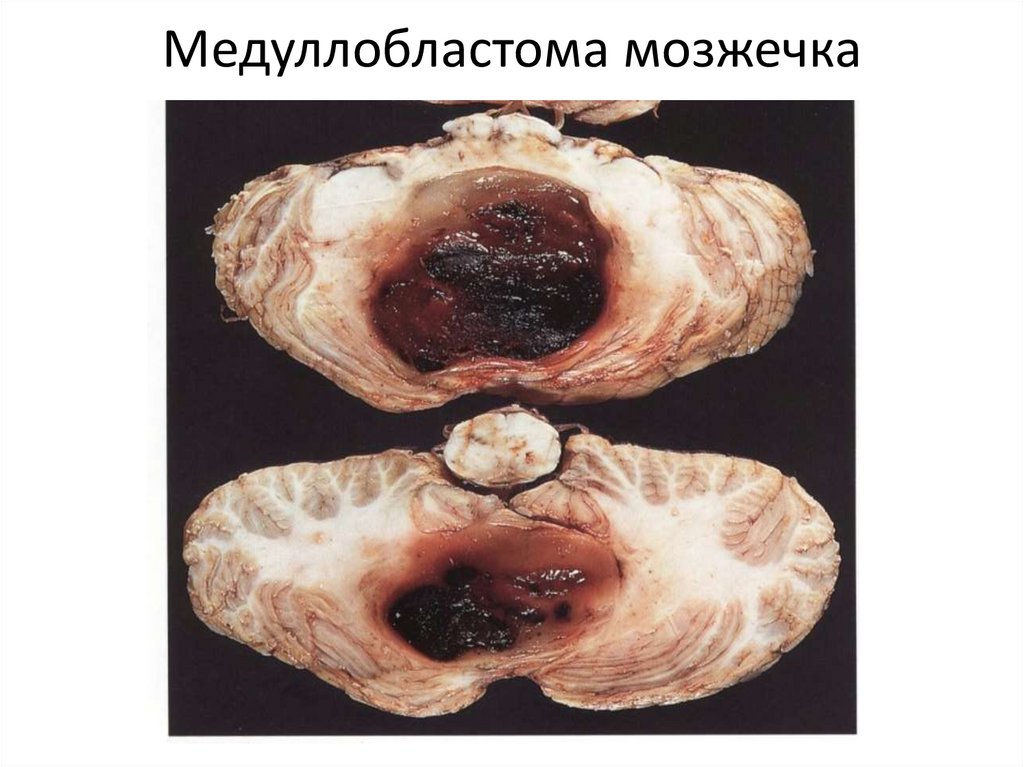
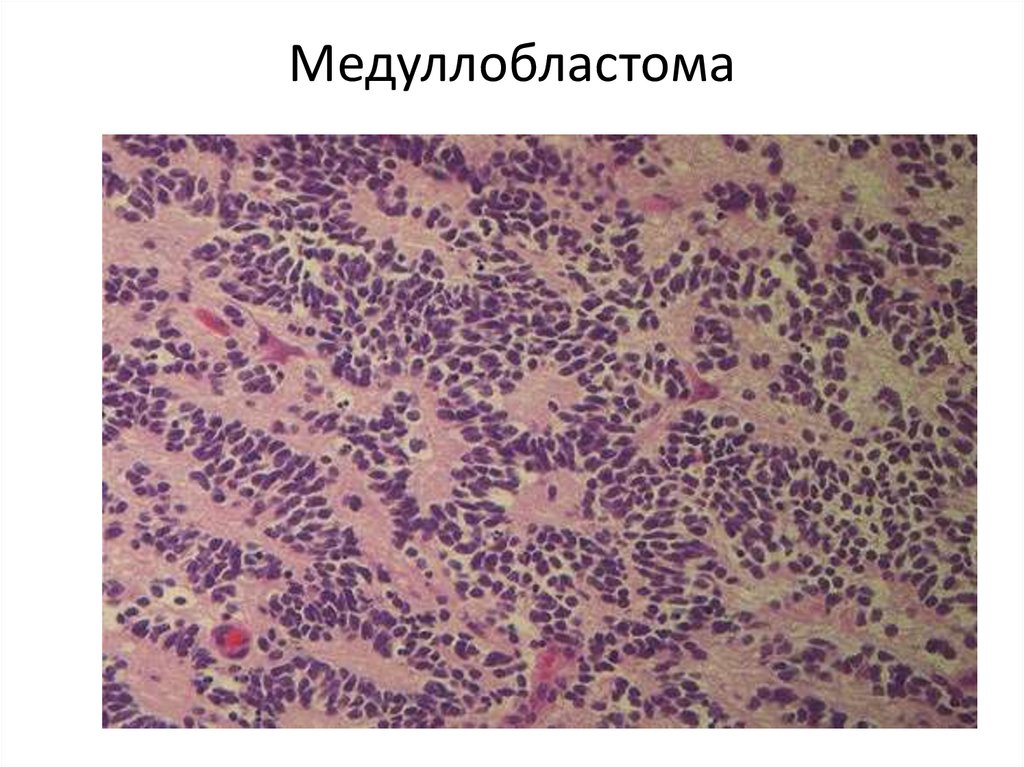
112. Медуллобластома мозжечка
113. Медуллобластома
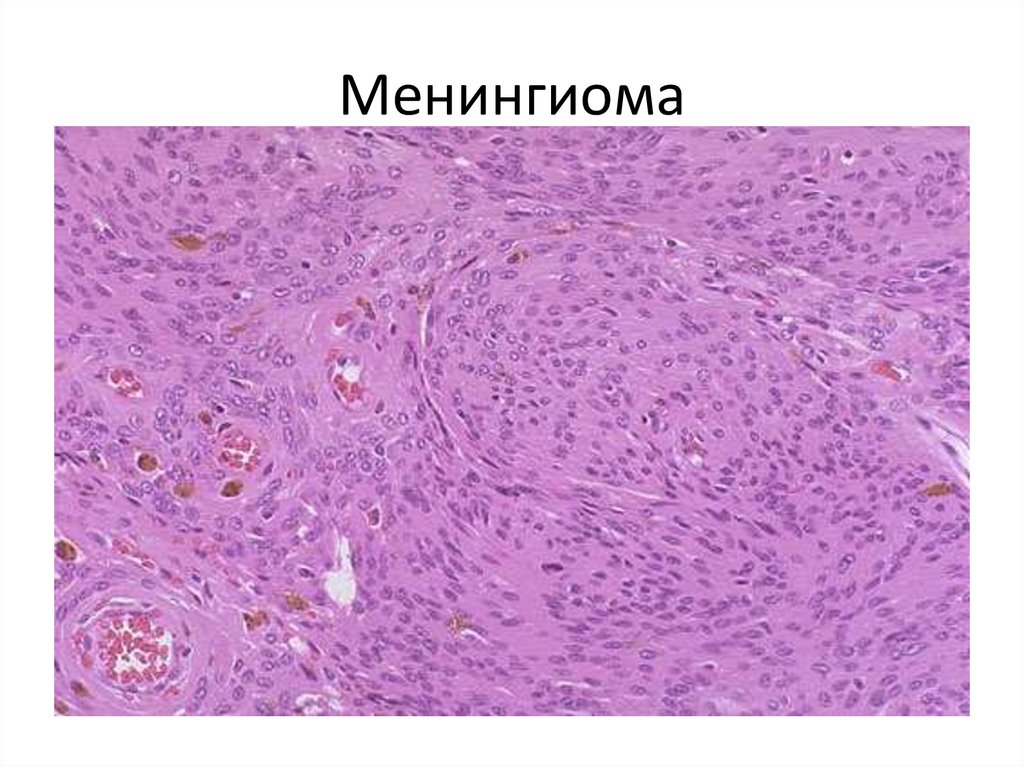
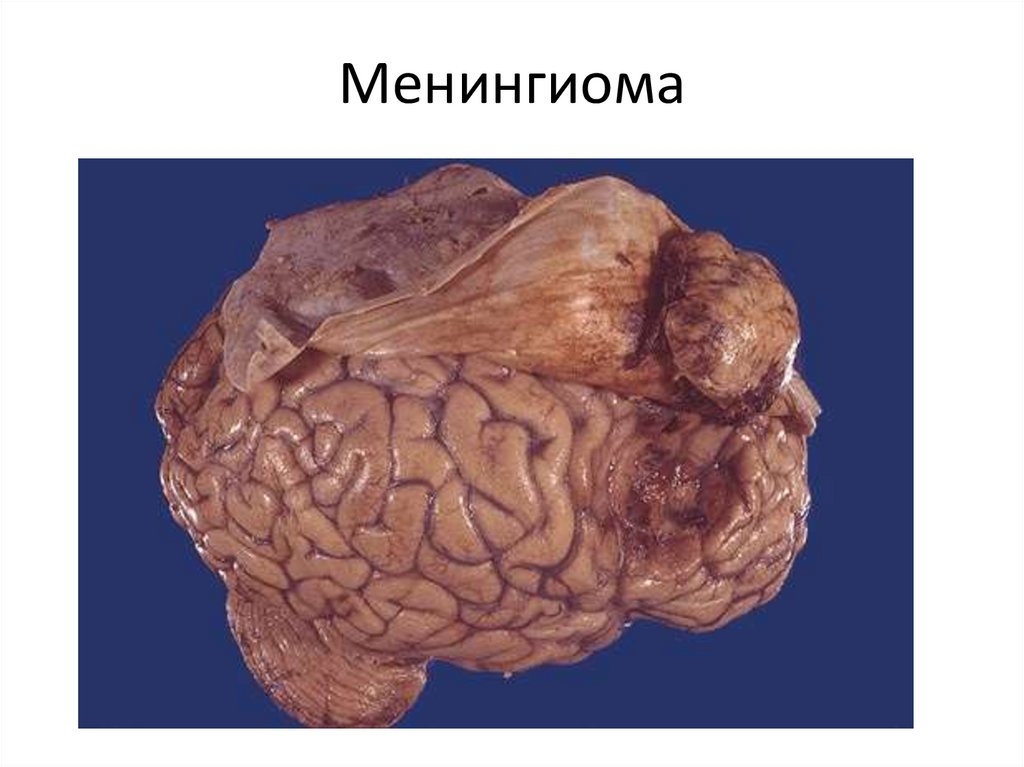
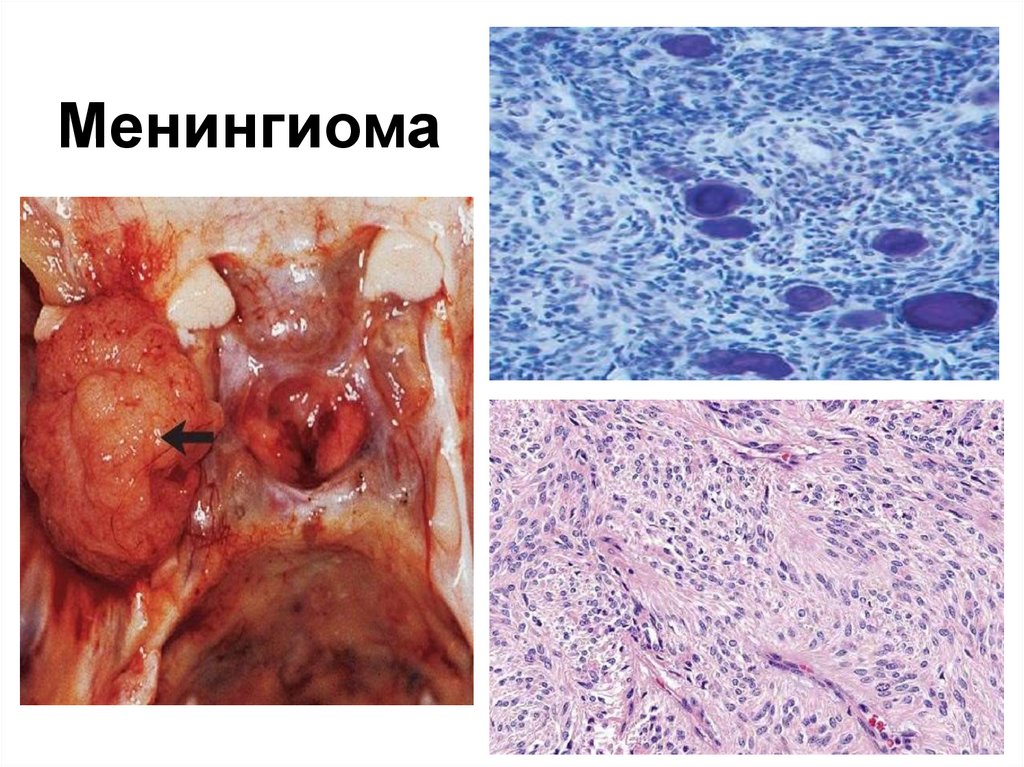
114. Менингиома
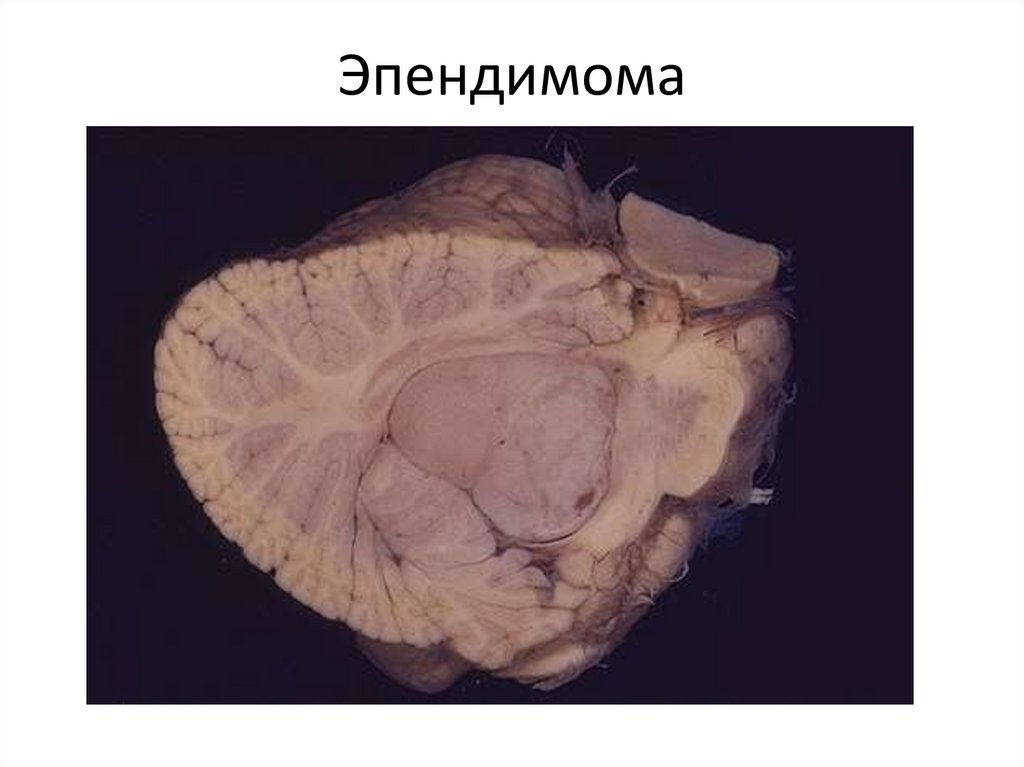
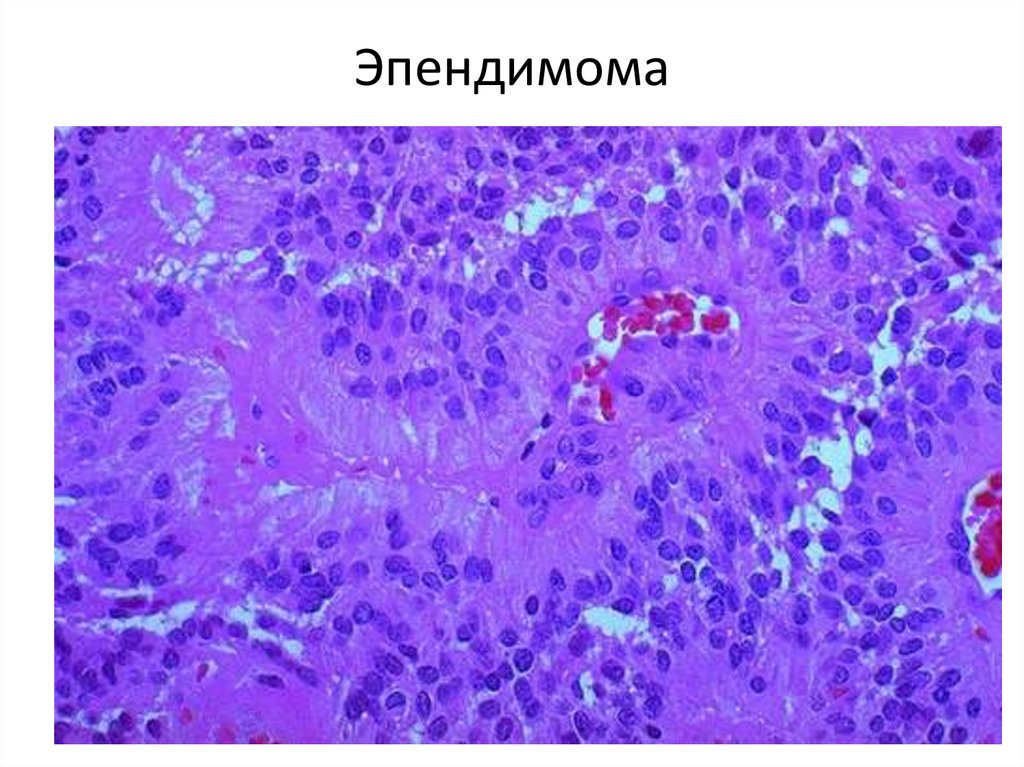
115. Эпендимома
116. Эпендимома
117.
• 2. Менингососудистые опухоли.• Опухоли из мягких мозговых оболочек.
Отмечаются доброкачественные опухоли
(менингиома или арахноидэндотелиома) и
злокачественные (злокачественная
менингиома).
• В доброкачественных менингиомах
нередко формируются
микроконцентрические структуры, в
которые откладывается известь, эти
структуры называются псаммомными
тельцами.
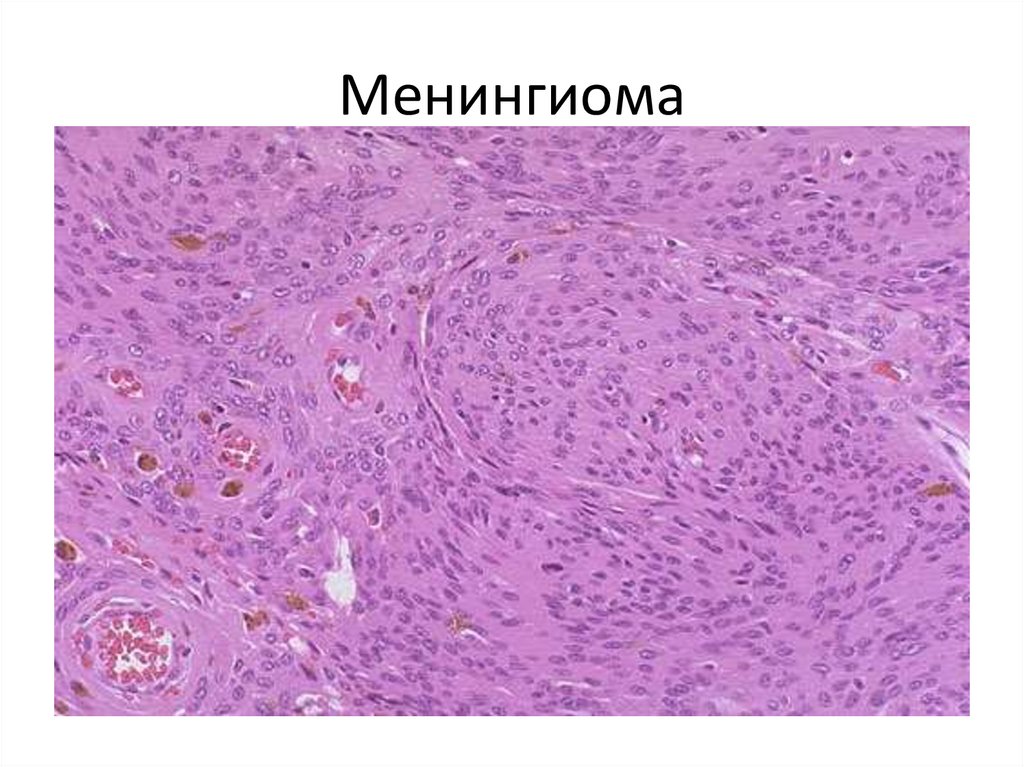
118. Менингиома
119.
Менингиома120. Менингиома
121.
• 3. Опухоли вегетативной нервной системы.• Оп. вегетативной н.с. развиваются из разной зрелости ганглиозных клеток (симпатогонии, симпатобласты, ганглионейроциты) симпатических ганглиев, а также из клеток нехромаффинных параганглиев (гломусов), генетически связанных с
симпатической нервной системой.
Доброкачественные опухоли.
• 1. Ганглионеврома.
• 2. Доброкачественная нехромаффинная параганглиома
(гломусная опухоль, хемодектома).
Злокачественные.
• 1. Ганглионейробластома.
• 2. Симпатогониома (симпатобластома). Крайне
злокачественная опухоль, встречается обычно у детей.
• 3. Злокачественные нехромаффинная параганглиома.
122.
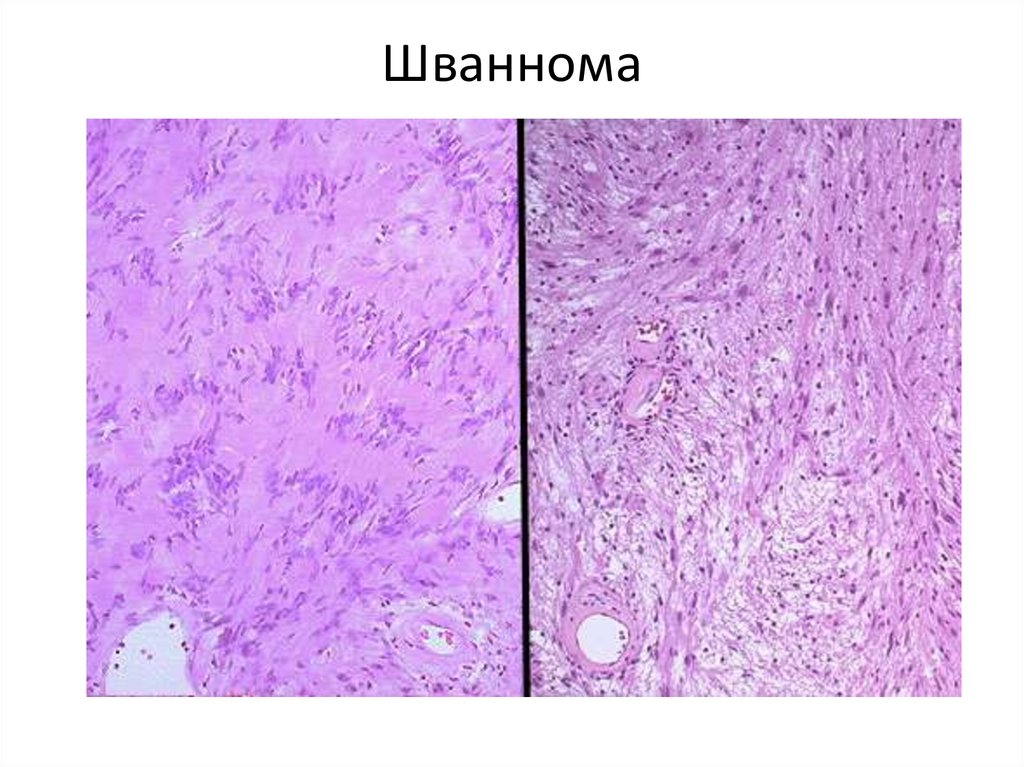
• 4. Опухоли периферической нервнойсистемы.
• 1. Неврилеммома (шваннома).
Доброкачественная опухоль из клеток
шванновской оболочки (леммоцитов).
• 2. Злокачественная неврилеммома.
Злокачественная опухоль из клеток
шванновской оболочки.
123. Шваннома
124.
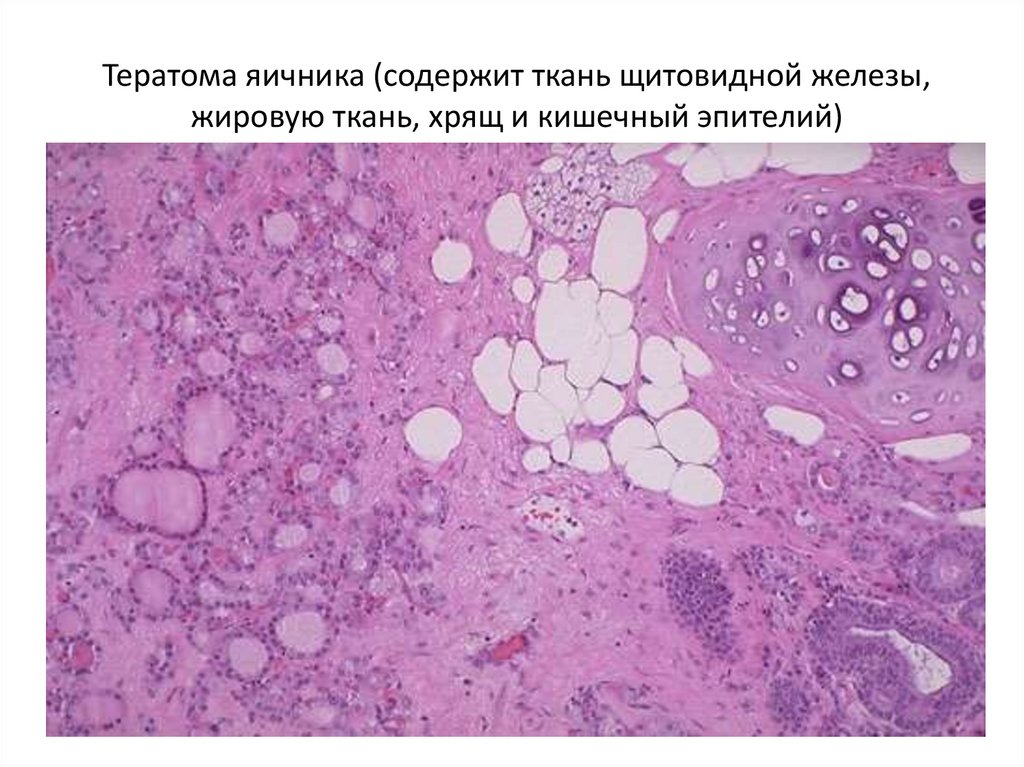
• ТЕРАТОМЫ• Это особая группа опухолей дисэмбрионального
происхождения и могут состоять из одной или нескольких
тканей.
• Зрелые тератомы являются доброкачественными,
высокодифференцированными опухолями. Гистологически
может быть зрелая нейроглия, кости, волосы, хрящи,
гепатоциты, гладкие и поперечно-полосатые мышцы,
энтеральные железы, структуры, напоминающие
респираторный тракт.
• Незрелые тератомы (тератобластомы) имеют не полностью
дифференцированные соматические структуры, они имеют
свойство метастазировать, причём в метастазах могут
встречаться ткани разной степени дифференцировки, в том
числе и те, которых нет в первичной опухоли.
125. Тератома яичника (содержит ткань щитовидной железы, жировую ткань, хрящ и кишечный эпителий)
126. Опухоли детей
127.
• Основной особенностью опухолей у детей является высокаячастота происхождения из эмбриональных тканей. В ряде
случаев обнаруживаются врожденные опухоли,
формирующиеся уже во внутриутробном периоде
(врожденный рак печени на фоне внутриутробного вирусного
гепатита).
• Особенности опухолей детского возраста (по Т.Е. Ивановской):
• 1. Основными опухолями детского возраста являются
дизонтогенетические опухоли (тератобластомы).
• 2. Злокачественные опухоли у детей встречаются реже, чем у
взрослых.
• 3. Неэпителиальные опухоли у детей преобладают над
эпителиальными.
• 4. В детском возрасте встречаются незрелые
опухоли, способные к созреванию (реверсии).
128.
• 1. Тератомы - ОП и опухолеподобныепоражения, возникающие из тканевых пороков
развития (гамартомы и хористомы) и
остатков эмбриональных структур
(прогономы).
• Тератомы, являющиеся истинными опухолями,
носят название тератобластом.
• Прогономы – ОП из остатков эмбриональных
структур (например, хорды- хордома или
гипофизарного хода - краниофарингиома). Все
прогономы являются истинными ОП
(тератобластомами).
129.
• Различают 2 типа тканевых пороковразвития – гамартии и хористии.
• Гамартия (от греч. Hamartia – ошибка) –
избыточно развитый нормальный
компонент органа (хондроматозная
гамартома легкого, сосуды в гемангиоме,
меланоциты в невусе).
• Хористия (от греч. Choristos –
отщепленный) – появление ткани,
нехарактерной для данного органа
(дермоидная киста или струма яичника).
Хористии называют также гетеротопиями.
130.
• Зрелые тератомы доброкачественные, образованыдифференцированными элементами.
• Незрелые тератомы (ТЕР) – злокачественные,
представлены недифференцированными
элементами.
• Гистиоидные ТЕР. представлены одним типом
клеток (хондроматозная гамартома легкого).
• Органоидные ТЕР. образованы тканями,
характерными для одного органа(дермоидная
киста или струма яичника).
• Организмоидные ТЕР. построены из тканей,
типичных для двух и более органов (крестцовокопчиковые ТЕР.).
131. Прогономы- ОП. из остатков эмбриональных структур
• Хордома развивается из остатков спинной струны(хорды), сохраняющихся в основном в студенистых ядрах
межпозвонковых дисков. В 90% локализуются в 2-х областях: в базальноокципитальной (в том числе в задних отделах носоглотки) и крестцовокопчиковой. Представляет собой голубовато-полупрозрачный дольчатый
узел с кистами и кровоизлияниями, сдавливает и разрушает костную ткань.
• Краниофарингиома (оп. кармана Ратке)
располагается в полости черепа в области турецкого
седла, растет медленно, но срастается с тканью мозга, представляет
собой серо-розовый узел с кистами, заполненными роговыми массами,
коричневатой жидкостью.
• Меланотическая прогонома – нейроэктодермальная
ОП детей раннего возраста (до года), в области головы и шеи, в верхней
челюсти, чаще доброкачественная, опухолевые клетки синтезируют
меланин, узел имеет пестрый вид (участки беловато-серого цвета
чередуются с участками бурого или черного цвета).
132. Эмбриональные опухоли
• Злокачественные ОП, образованные камбиальными клеткамиэмбрионального типа. Не путать с ОП, развивающимися из
остатков эмбриональных структур, т.е. прогономами.
• ВИДЫ:
• 1. Нефробластома (ОП. Вильмса).
• 2. Медуллобластома.
• 3. Нейробластома. Своеобразными вариантами нейробластов
являются ретинобласты (нейробласты сетчатки глаза ретинобластома) и эстезиобласты (нейробласты слизистой
оболочки носа - эстезиобластома).
• 4. Эмбриональные мягкотканные ОП (эмбриональная
рабдомиосаркома).
• 5. Герминогенные ОП (зародышевоклеточные), чаще в половых
железах (семинома, дисгерминома, ОП. желточного мешка…).
Эмбриональные ОП встречаются практически в каждом органе
(пневмобластома, гепатобластома, сиалобластома..).
133. Опухоли «взрослого типа»
• ОП. «взрослого типа» называют новообразования, которыечаще встречаются в детском возрасте, но нередко выявляются
и у взрослых или же отличаются неспецифической для возраста
микроструктурой.
• У детей встречаются различные виды фибром, фибробластом и
фиброматозов.
• Фиброматоз шеи развивается в нижней трети грудиноключично-сосцевидной мышцы, иногда связан с родовой
травмой, может привести к искривлению шеи.
• Рабдомиома сердца – наиболее часто встречающаяся ОП.
сердца у детей и подростков. Проявляется аритмиями,
внезапной смертью.
• Саркома Юинга – из малодифференцированных мезенхимальных клеток, высоко злокачественная. Как правило в диафизе и
метафизе длинных трубчатых костей, чаще в возрасте 5-15 лет.
134. задача
• Больной М., 60 лет, жалуется на боли в подложечнойобласти, рвоту. При рентгенологическом исследовании
в теле желудка обнаружено опухолевое образование
на ножке диаметром 2 см, растущее в просвет
желудка. При гистологическом исследовании оно
имеет следующее строение: в центре – фиброзная
ткань с крупными кровеносными сосудами и нервами,
покрыто железистым эпителием. Железы
неправильной формы, разных размеров, клетки
отличаются полиморфизмом и гиперхромностью
ядер, отмечаются множественные митозы. Часть
желёз обнаруживается в центре образования, среди
волокон фиброзной ткани и в просветах
лимфатических сосудов.
1. Ваш диагноз?
135. задача
• У женщины 53 лет при гинекологическомисследовании обнаружены увеличенные яичники.
В течение нескольких лет страдает хроническим
гипацидным гастритом. При эндоскопическом
исследовании обнаружена деформация желудка,
утолщение и сглаживание рельефа слизистой в
пилороантральном отделе. При гистологическом
исследовании в собственной пластинке слизистой
в поверхностных отделах и между железами
обнаружено скопление перстневидных клеток,
дающих положительную реакцию на слизь с
ШИК-реактивом.
1. Ваш диагноз?
• 2. Объясните, пожалуйста, изменения в яичнике?
136. задача
• У Ж., 49 лет, гормональные нарушения. При осмотре угинеколога на шейке матки обнаружен красный сочный
участок. Взята биопсия. Описанный участок покрыт
цилиндрическим эпителием, под ним в строме
большое количество слизистых желёз, полиморфных по
форме и размерам, без клеточного атипизма. К
описанному участку прилежит многослойный плоский
эпителий с нарушенной стратификацией слоёв,
разрушенной базальной мембраной. В клетках
отмечается полиморфизм, ядра гиперхромные,
большое количество митозов, встречаются
патологические митозы.
• 1. Какие патологические процессы описаны в задаче?
• 2. Диагноз заболевания.
137. задача
задача
Больной умер от желудочного кровотечения. На аутопсии:
кахексия, в брюшной полости около 3 л прозрачной желтоватой
жидкости, в просвете пищевода и желудка – скопление крови. В
слизистой оболочке пищевода на границе с желудком –
варикозное расширение вен, в теле желудка – язвенный дефект
диаметром 6 см, с приподнятыми краями и плотным дном.
Лимфатические узлы большой и малой кривизны диаметром 1-3
см, белые на разрезе. В печени – множественные опухолевые
узлы диаметром 1-7 см, в узлах, расположенных под капсулой,
определяется характерное пупковидное вдавление в центре.
Ваш диагноз?
Какие изменения отмечаются в печени?
Объясните механизм смерти у данного больного.
Как называется жидкость, скопившаяся в брюшной полости?
Причина этого патологического процесса (скопления жидкости)?
138. задача
• Больная, 43 лет, жалуется на нарушениеменструального цикла (обильные и нерегулярные
маточные кровотечения). При исследовании
обнаружено увеличение матки и болезненность при
пальпации, увеличение регионарных лимфоузлов.
Произведено диагностическое выскабливание матки,
соскоб обильный. При гистологическом исследовании:
участки нормального строения слизистой отсутствуют,
соскоб представлен тесно расположенными
железами с полиморфными клетками,
гиперхромными ядрами, в железах большое
количество нормальных и патологических митозов.
• Ваш диагноз?
139. задача
• При фиброгастроскопическом исследовании намалой кривизне желудка было обнаружено и удалено
опухолевидное образование диаметром 3 см хорошо
отграниченное от окружающих тканей стенки
желудка. Образование имеет мягкую консистенцию,
на разрезе бело-розовой окраски. При гистологическом исследовании опухоль состоит из железистых структур, выстланных цилиндрическим эпителием, клетки сохраняют полярность, базальная
мембрана не нарушена.
• Ваш диагноз?
• Гистогенетическая принадлежность опухоли.
• Возможные осложнения при длительном
существовании опухоли в желудке.
140. задача
• У женщины 55 лет менопауза. В молочнойжелезе пальпируется подвижный узел диаметром 3 см. На операции узел имеет чёткие
контуры, окружён плотной капсулой, легко
вылущился. При гистологическом исследовании в ткани узла обнаружена пролиферация
концевых отделов желёз и внутридольковых
протоков с разрастанием вокруг них
внутридольковой соединительной ткани.
• Ваш диагноз?
• Неблагоприятный исход при длительном росте
опухоли.
141. задача
• В патологоанатомическое отделениедоставлено опухолевидное образование
диаметром 1,5 см плотной консистенции,
поверхность неровная, сосочкового вида.
Удалённое образование располагалось на
широком основании на истинной голосовой
связке. Гистологически опухоль построена из
сосочков, покрытых многослойным плоским
эпителием, базальная мембрана не
разрушена, строма опухоли выражена хорошо.
Эпителиальные клетки сохраняют полярность.
• 1. Ваш диагноз?
142. задача
• У женщины 45 лет отмечается нарушениеменструального цикла (обильные и
нерегулярные маточные кровотечения). При
гинекологическом осмотре обнаружена
увеличенная бугристая матка. В удалённой
матке под серозной оболочкой, в миометрии и
под слизистой - множество узлов с чёткими
границами плотноэластической консистенции
бело-розового цвета. Гистологически опухоль
состоит из пучков гладкомышечных волокон,
идущих в разных направлениях и разделённых
мощными прослойками соединительной ткани.
• Назовите опухоль.
143. задача
• У мужчины 60 лет затруднённое мочеиспускание. Мочу спускают катетером. В верхней третиуретры катетер проходит с большим трудом.
При исследовании в малом тазу обнаружено
бугристое плотное образование с нечёткими
границами. Лимфоузлы параректальной клетчатки увеличены. При колоноскопии патология
кишечника не выявлена.
• 1. В каком органе локализуется опухоль?
• 2. Название опухоли.
• 3. Степень дифференцировки опухоли
(доброкачественная или злокачественная?).
144. задача
• У женщины с кожи лица с косметической цельюудалена пигментированная бородавка мягкой
консистенции диаметром 0,5 см. Гистологически
в этом образовании обнаружено большое
количество веретенообразных полиморфных
клеток, цитоплазма которых нагружена
пигментом темно-коричневого цвета. Через год
больная умерла от множественных метастазов
этой опухоли в печень, лёгкие, головной мозг.
1. Назовите опухоль. 2. Доброкачественная или
злокачественная? 3. Гистогенетическая принадлежность опухоли. 4. Пути метастазирования. 5.
Наиболее частая локализация опухоли.
145. задача
• У мужчины 55 лет в области бедра обнаруженподвижный опухолевый узел, мягкоэластической консистенции, размерами 5*4 см. На операции при удалении опухоли обнаружено, что
она чётко отграничена капсулой от окружающих
тканей, на разрезе жёлтого цвета, дольчатого
строения. Гистологически опухоль построена из
долек неправильной формы и неодинаковых
размеров. Дольки разделены прослойками
соединительной ткани и состоят из клеток,
напоминающих пчелиные соты.
• 1. Назовите опухоль.
146. задача
• Мужчина 47 лет жалуется на одышку и кашель.При R-логическом исследовании обнаружена
округлая тень в области корня правого лёгкого. В
операционном материале при макроскопическом исследовании определяется опухолевое
образование с нечёткими контурами диаметром
7 см, связанное с главным бронхом. Просвет
бронха сужен, слизистая шероховатая. На разрезе узел пёстрого вида, с некрозами и кровоизлияниями. Регионарные лимфоузлы корня лёгкого увеличены до 2 см в диаметре, на разрезе –
пёстрые. 1. Ваш диагноз? 2. Наиболее вероятный вариант строения опухоли.
147. задача
• У мужчины 53 лет при R-логическом исследованиилёгких в субплевральных отделах определяется
округлое образование диаметром 10 см. При макроскопическом исследовании операционного материала в
верхней доле под плеврой обнаружен опухолевый узел
с характерным пупковидным вдавлением плевры в
центре, пёстрого вида с некрозами и кровоизлияниями; при гистологическом исследовании имеет
строение слизистой аденокарциномы. В про-светах
кровеносных сосудов – опухолевые эмболы такого же
строения. Дополнительное обследование больного
после операции выявило язвенный дефект в прямой
кишке, края его плотные, регионарные лимфоузлы
увеличены в размерах. 1. Ваш диагноз?
148. задача
• У женщины 35 лет в молочной железе вверхнем наружном квадрате обнаружено
округлое образование. В операционном
материале в молочной железе определяется
узел с нечёткими границами, представлен
атипичными железистыми структурами с
клеточным и ядерным полиморфизмом.
• 1. Ваш диагноз?
• 2. Гистогенетическая принадлежность опухоли.
• 3. Степень дифференцировки опухоли
(доброкачественная или злокачественная?).
• 4. Возможный предшествующий процесс.
149.
proto-oncogene - протоонкоген.Ген, контролирующий нормальную пролиферацию клеток и
способный в результате соматической мутации или
транспозиции превращаться в онкоген <oncogene>;
в норме П. кодируют протеинкиназы (например, гены семейства c-src), гуанин-связывающие белки (семейство cras), факторы роста и их рецепторы.
Protooncogene–это ген в
нормальной клетке, имеющий структуру, идентичную генам не
которых вирусов. Некоторые из таких генов являются важными
регуляторами процесса деления клеток, а повреждение их
может привести к перерождению этих генов в онкогены.
150.
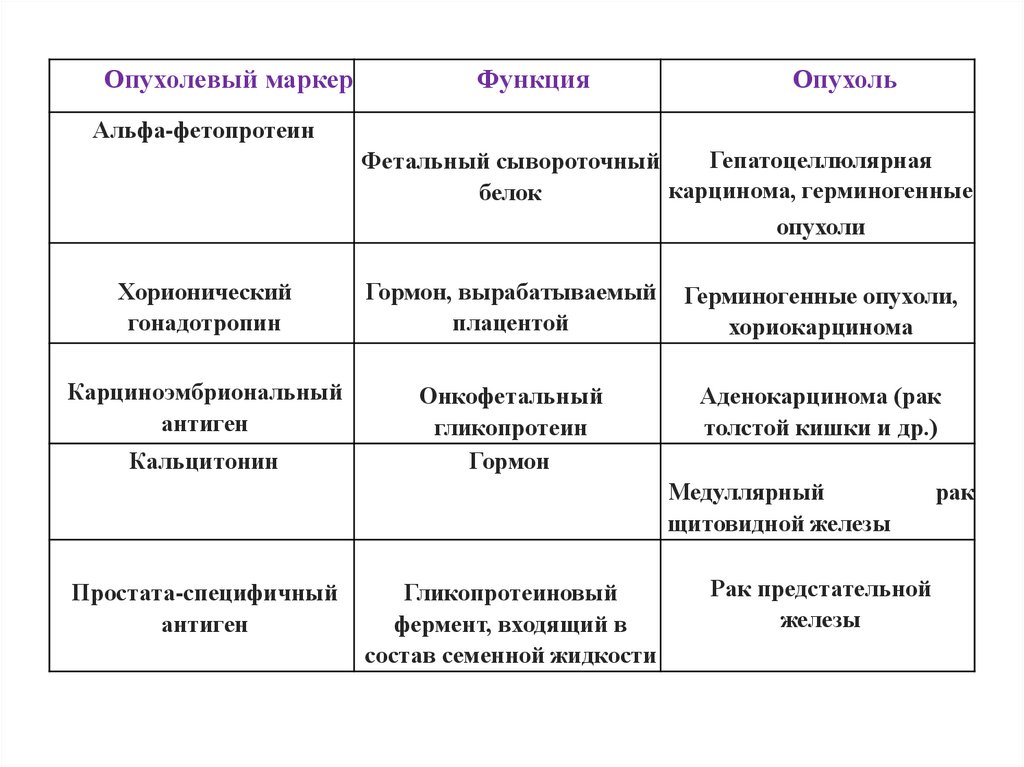
Опухолевый маркерФункция
Опухоль
Альфа-фетопротеин
Гепатоцеллюлярная
Фетальный сывороточный
карцинома, герминогенные
белок
опухоли
Хорионический
гонадотропин
Гормон, вырабатываемый
плацентой
Герминогенные опухоли,
хориокарцинома
Карциноэмбриональный
антиген
Онкофетальный
гликопротеин
Гормон
Аденокарцинома (рак
толстой кишки и др.)
Кальцитонин
Медуллярный
щитовидной железы
Простата-специфичный
антиген
Гликопротеиновый
фермент, входящий в
состав семенной жидкости
Рак предстательной
железы
рак
















































































 Медицина
Медицина








