Похожие презентации:
Острые заболевания органов дыхания
1. Острые заболевания органов дыхания
Острые заболевания{органов дыхания
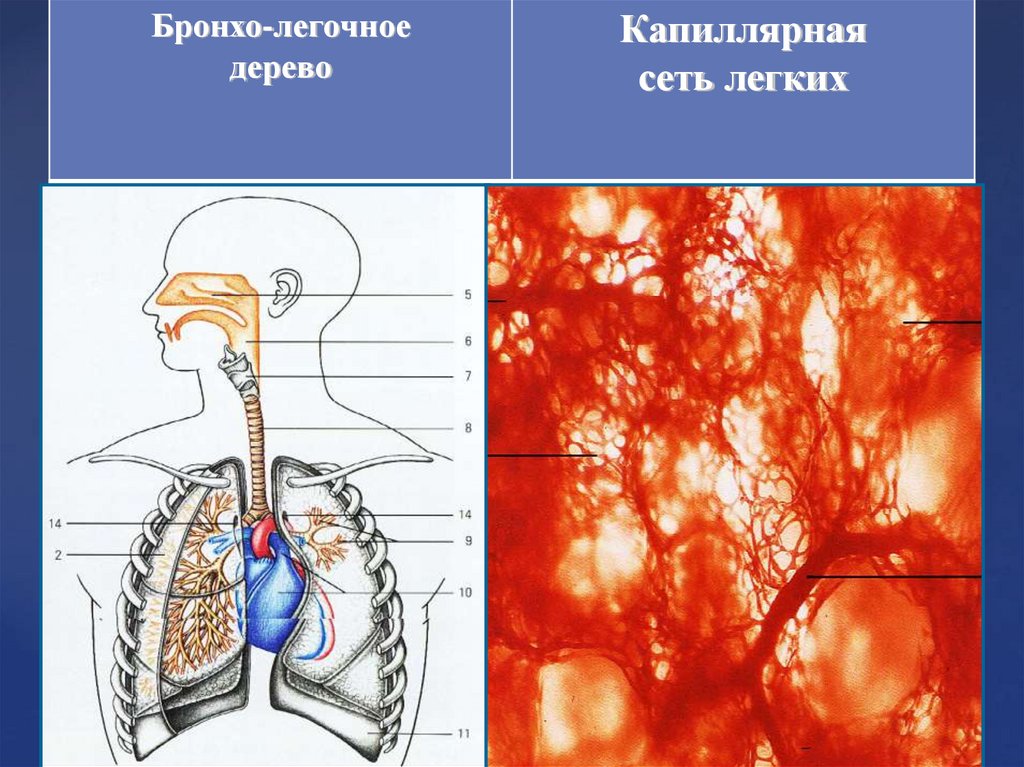
2.
Бронхо-легочноедерево
Капиллярная
сеть легких
3.
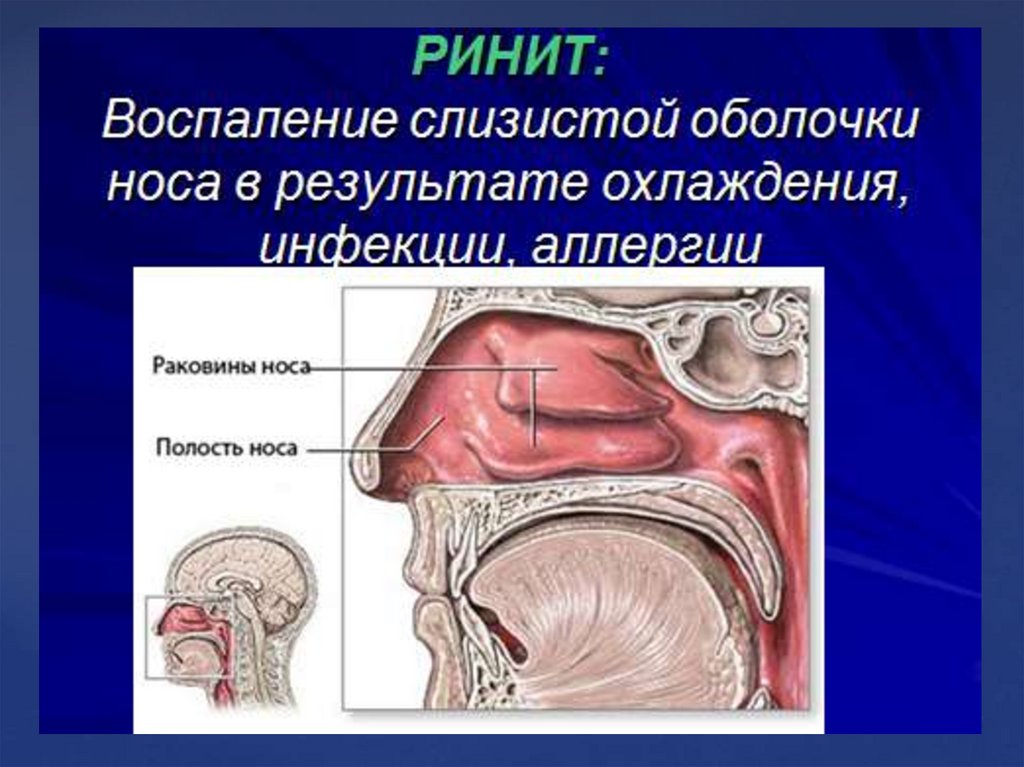
4. ГАЙМОРИТ : воспаление слизистой оболочки или костных стенок верхнечелюстной (гайморовой) пазухе, часть возникает как осложнение
гриппа .Симптомы: боль в области пораженной
пазухи, заложенность соответствующей
половины носа, слизистой или гнойные
выделения из носа.
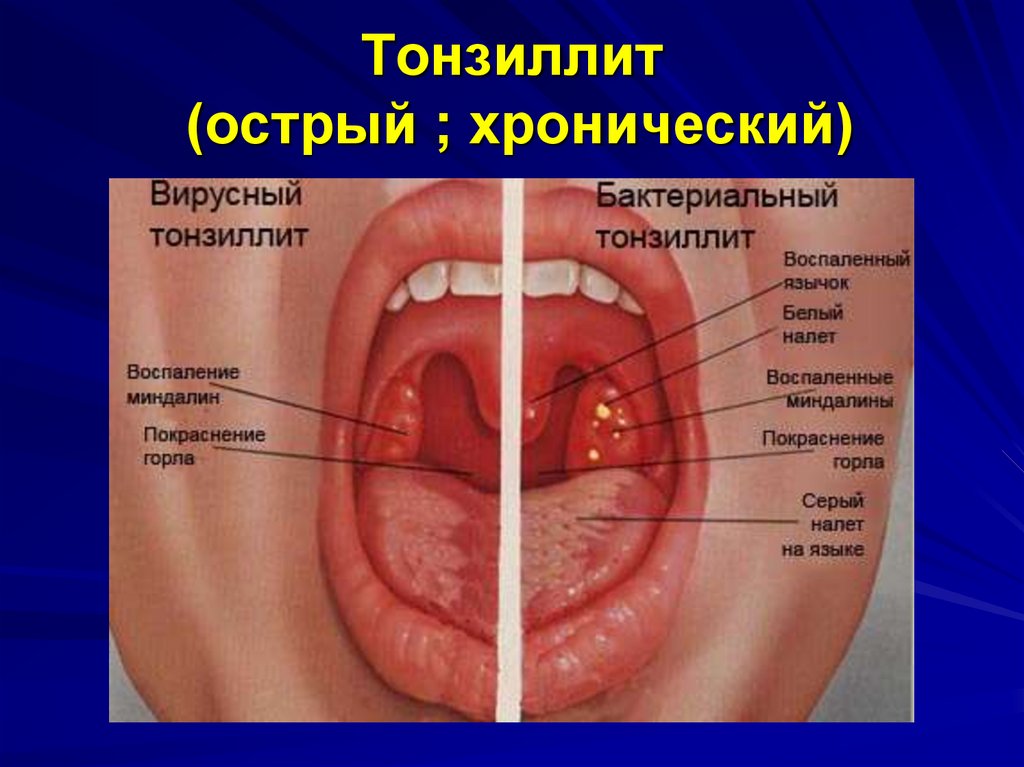
5. Тонзиллит (острый ; хронический)
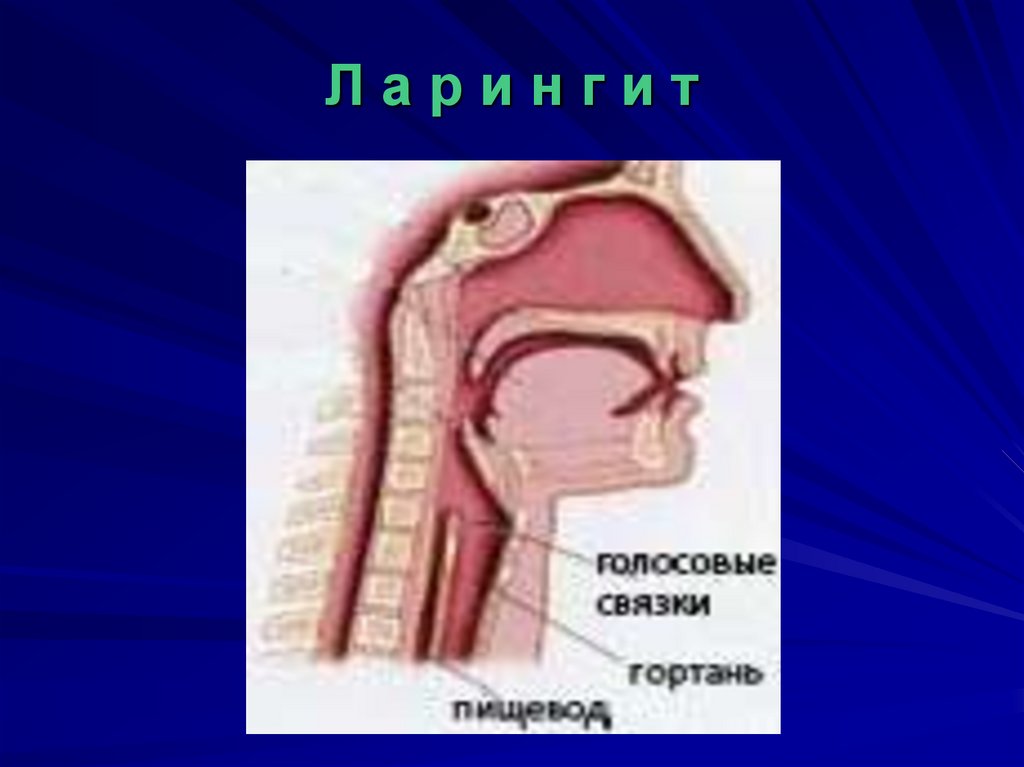
6. Л а р и н г и т
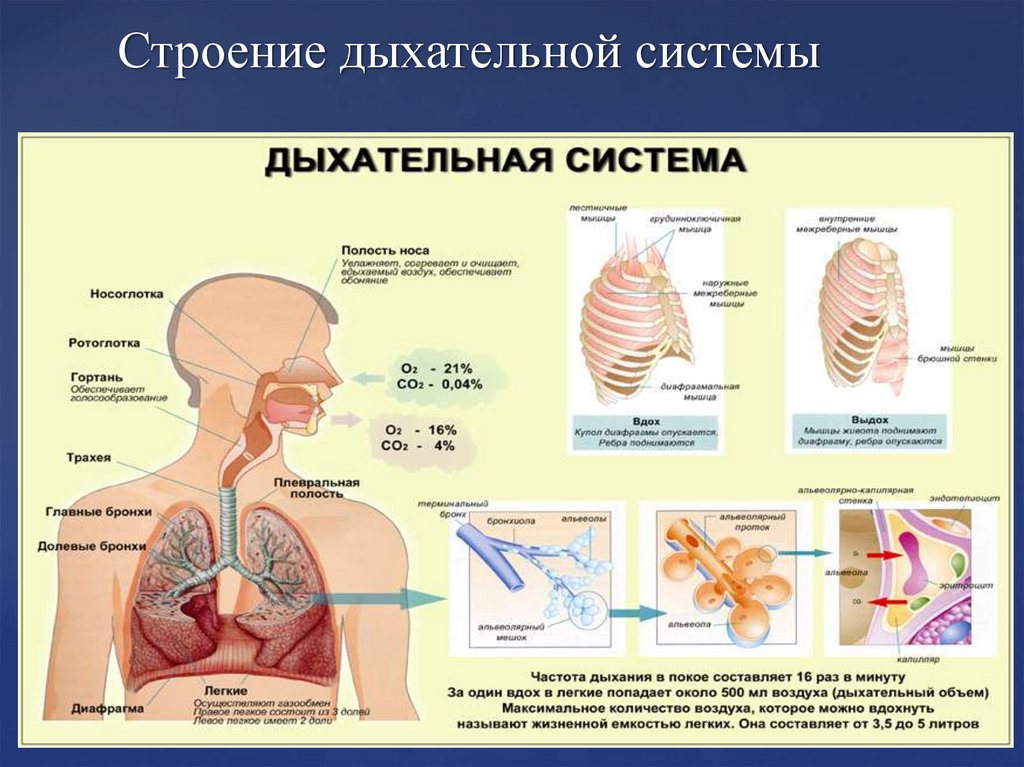
Ларингит7. Строение и функции дыхательной системы.
Дыхание – совокупность процессов, обеспечивающих непрерывноеснабжение всех органов и тканей тела кислородом и удаление из
организма постоянно образующегося в процессе обмена веществ
углекислого газа.
В процессе дыхания различают несколько этапов:
• 1) внешнее дыхание, или вентиляция легких – обмен газов между
альвеолами легких и атмосферным воздухом;
• 2) обмен газов в легких между альвеолярным воздухом и кровью;
• 3) транспорт газов кровью, т. е. процесс переноса кислорода от
легких к тканям и углекислого газа от тканей к легким;
• 4) обмен газов между кровью капилляров большого круга
кровообращения и клетками тканей;
• 5) внутреннее дыхание – биологическое окисление в митохондриях
клетки.
• Основная функция дыхательной системы – обеспечение
поступления кислорода в кровь и удаление из крови
углекислого газа.
8. Другие функции дыхательной системы :
– Участие в процессах терморегуляции. Температура вдыхаемого
воздуха в определенной мере влияет на температуру тела. Вместе с
выдыхаемым воздухом организм отдает во внешнюю среду тепло,
охлаждаясь, если это возможно (если температура окружающей среды
ниже температуры тела).
– Участие в процессах выделения. Вместе с выдыхаемым воздухом из
организма помимо углекислого газа удаляются пары воды, а также
пары некоторых других веществ (например, этилового спирта при
алкогольном опьянении).
– Участие в иммунных реакциях. Некоторые клетки легких и
дыхательных путей обладают способностью обезвреживать
болезнетворные бактерии, вирусы и другие микроорганизмы.
Специфическими функциями дыхательных путей (носоглотки, гортани,
трахеи и бронхов) являются:
– согревание или охлаждение вдыхаемого воздуха (в зависимости от
температуры окружающего воздуха);
– увлажнение вдыхаемого воздуха (для предотвращения высыхания
легких);
– очищение вдыхаемого воздуха от инородных частиц – пыли и других
9. Строение дыхательной системы
10.
Острый бронхит (bronchitis) —острый инфекционно–воспалительный
процесс слизистой оболочки
бронхиального дерева или нижнего
отдела воздухопроводящих путей
11. Острый бронхит
Этиология• Инфекционная (вирусная, реже бактериальная)
Патогенез:
• Внедрение инфекции в бронхиальное дерево или активация
сапрофитной флоры.
• Снижение функции системы бронхопульмональной
защиты.
• Гиперемия и набухание слизистой оболочки с
гиперсекрецией слизи и диапедезом лейкоцитов.
• Нарушение бронхиальной проходимости.
• Десквамация эпителия бронхов и распространение
воспаления на подслизистый и мышечный слои стенки
бронхов и перибронхиальную интерстициальную ткань
12. Диагностические критерии острого бронхита
Жалобы — общая слабость, повышение температуры теладо субфебрильной, неприятные ощущения за грудиной,
кашель вначале сухой, затем с отделением слизистой или
слизисто–гнойной мокроты.
Аускультативно — жесткое дыхание, сухие хрипы.
13.
Лечение острого бронхита1. Общие рекомендации: постельный режим, обильное питье.
2. Устранение симптомов заболевания:
• лихорадка – жаропонижающие средства, при сохранении
лихорадки более 3х дней показаны антибактериальные
препараты
• сухой мучительный кашель – подавление кашля
(противокашлевые средства)
• влажный кашель – улучшение дренажной функции бронхов
(муколитические и отхаркивающие средства)
3. При наличии выраженного бронхоспазма:
• бронхолитики (теофиллин, эуфиллин)
14. Пневмония (pneumonia) :
острое инфекционное заболевание,преимущественно бактериальной
этиологии, которое характеризуется
очаговым поражением респираторных
отделов легких и наличием
внутриальвеолярной экссудации
15. Классификация пневмоний
• Негоспитальные(внебольничные) пневмонии —
развиваются у человека вне условий стационара или в
течение 48 часов после поступления в стационар
• Нозокомиальные (госпитальные) пневмонии —
развиваются у больных спустя 48 часов и более, после
пребывания в стационаре
• Атипичные пневмонии — заболевания, вызванные
внутриклеточными микроорганизмами (микоплазма,
легионелла, хламидии).
• Пневмонии у лиц с тяжелыми нарушениями
иммунитета (СПИД).
16. Этиология Инфекционная (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Mycoplasma pneumoniae,
Chlamydia pneumoniae)Патогенез:
• Внедрение инфекции в легочную ткань.
• Снижение местной бронхопульмональной защиты.
• Развитие под влиянием инфекции воспаления в альвеолах
и
распространение
его
через
межальвеолярные
пространства на другие отделы легких.
Развитие сенсибилизации к инфекционным агентам и
формирование иммунных комплексов.
Нарушение микроциркуляции в легких.
Нервно–трофические расстройства бронхов и легких.
17.
Основные симптомы при пневмонииРинит – 10%.
Боль в горле – 20%.
Кашель – 85%.
Боль в груди – 65% (плевропневмония).
Хрипы – 20%.
Головная боль – 45%.
Миалгия – 45%.
Рвота – 2%.
Бронхо-легочно-плевральные проявления
Общеинтоксикационные проявления
18.
Диагностические критерии пневмонииЖалобы — общая слабость, кашель с отделением слизисто–
гнойной мокроты, боли в грудной клетке при дыхании,
повышение температуры тела.
Осмотр — одышка, возможен акроцианоз.
Аускультативно — жесткое дыхание, сухие хрипы.
Перкуторно — укорочение перкуторного звука.
Клинический анализ крови — лейкоцитоз, повышение СОЭ.
Клинический анализ мокроты — слизисто-гнойная мокрота
желтовато-зеленого цвета, вначале вязкая, затем более жидкая
+ Микробиологическое исследование.
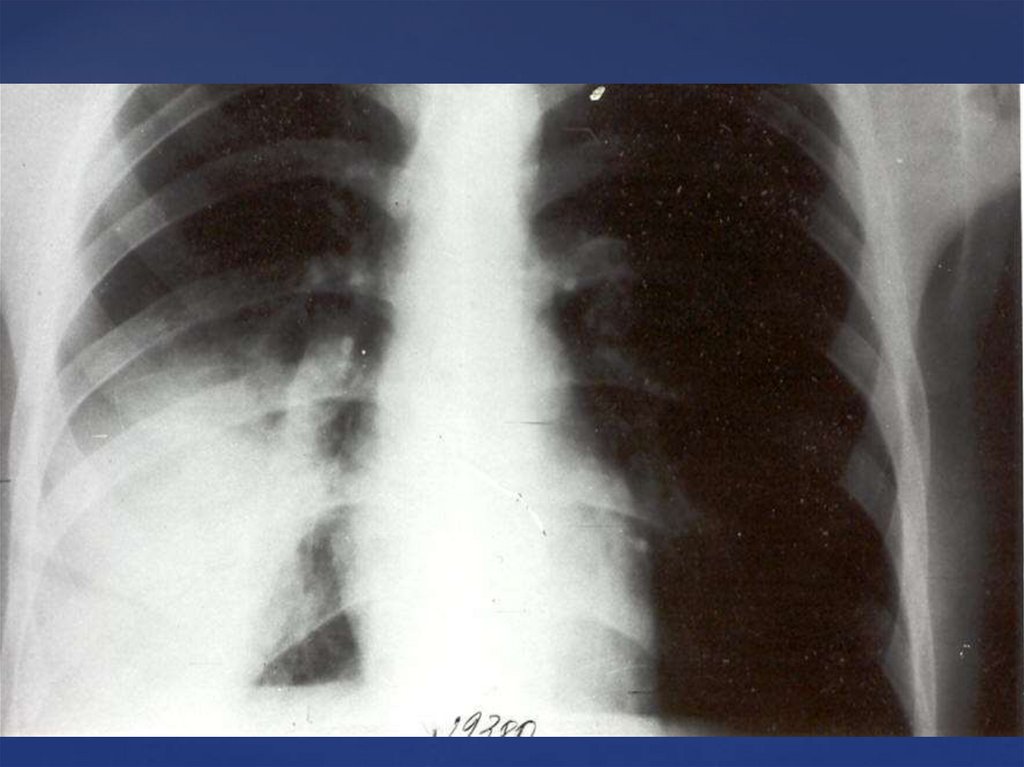
Рентгенография — очаги воспалительной инфильтрации.
19.
Выделяют легочные и внелегочные проявления пневмонии.Легочные проявления.
Эта группа симптомов отражает наличие воспалительной инфильтрации в
легочной паренхиме.
• Кашель является характерным признаком пневмонии. Как правило, он в
начале сухой, просто покашливание. На вторые сутки появляется кашель
с трудноотделяемой мокротой слизисто–гнойного характера.
• Боли в грудной клетке – наиболее характерны для крупозной пневмонии.
Боль появляется внезапно, она достаточно интенсивна и усиливается при
кашле. У долевой пневмококковой пневмонии мокрота «ржавая» эритроциты.
• Кашель является характерным признаком пневмонии. Как правило, он в
начале сухой, просто покашливание. На вторые сутки появляется кашель
с трудноотделяемой мокротой слизисто–гнойного характера.
• Одышка. Выраженность одышки зависит от протяженности пневмонии.
ЧДД - 30-40 в мин, лицо бледное, осунувшееся. Возможна дыхательная
недостаточность, цианоз.
20.
Внелегочные проявления пневмонии:Лихорадка, озноб.
Долевая (крупозная) пневмония начинается остро, внезапно,
появляется интенсивная боль в грудной клетке, озноб, t-39С. Очаговая
пневмония – постепенное развитие.
Интоксикация. Этот синдром проявляется общей слабостью,
снижением работоспособности, потерей аппетита,- вплоть до потери
сознания, бреда.
21.
Осложнения пневмонии легочные ивнелегочные:
Легочные:
плеврит,
абсцесс,
гангрена легких,
острая дыхательная недостаточность.
Внелегочные:
острое легочное сердце,
инфекционно-токсический шок,
миокардит, эндокардит,
менингоэнцефалит,
22.
Дифференциальный диагноз легочногоинфильтрата:
Независимо от клинического варианта пневмонии и формы tbc при
проведении дифференциальной диагностики между этими заболеваниями
необходимо использовать общеизвестные методы диагностики:
1. Анализ данных анамнеза:
- наличие tbc в семье пациента
- перенесенный ранее tbc
- начало пневмонии – острое, tbc – медленное
- сведения о ранее перенесенных заболеваниях
2. Анализ физикальных данных:
- локализация в верхних отделах - пневмония, а при tbc – нет характерны
данных
3. Постановка туберкулиновых проб
4. Микробиологическая диагностика tbc
5. Бактериоскопия и посев мокроты
6. Микобактерии tbc
7. Рентген-диагностика различных форм tbc
23.
24.
25.
26.
Рентгеноскопия – деформация или нечеткость корня легких.Рентген-исследование. Периферический рак обычно локализуется в
передних сегментах верхних долей легких. Рентгенологические
проявления его во многом зависят от размеров: она проявляется
очагом затемнения неправильной округлой формы. Если рак средних и
больших размеров, то имеет более правильную шаровидную форму.
Довольно часто, при периферическим раке видна «дорожка» к корню
легкого, обусловленная лимфангиитом.
27.
28.
29.
Лечение острой пневмонииОсновные направления лечебной программы при острой пневмонии:
1. Лечебный режим
2. Лечебное питание
3. Этиотропное лечение
4. Патогенетическое лечение: восстановление дренажной функции
бронхов иммуномодулирующая терапия, применение
антиоксидантных средств
5. Борьба с интоксикацией
6. Симптоматическое лечение
7. Борьба с осложнениями острой пневмонии
8. Физиотерапия, ЛФК, массаж, дыхательная гимнастика
9. Санаторно – курортное лечение, реабилитация, диспансеризация
больных
30.
Лечебный режим.1. Лечение острой пневмонии обычно проводят стационарно. Обязательной
госпитализации подлежат больные с крупозной пневмонией с
осложненными формами, тяжелое клиническое течение, интоксикация.
2. Постельный режим – в течении всего лихорадочного периода, через 3дня
– полупостельный режим, а затем палатный
3. Правильный уход – просторное помещение, светлые палаты, свежий
воздух, хорошая вентиляция
4. Лечебное питание. В лихорадочном периоде при отсутствии симптомов
сердечной недостаточности – рекомендуется 2,5-3,0 л, слегка
подкисленную минеральную воду, кипяченую воду, подкисленную
лимоном, морс, клюквенный, фруктовые соки, витаминный настой
(шиповник). Диета-стол №10, 15. Полезны куриные бульоны. Курение и
алкоголь запрещены.
31.
Основные направления лечения пневмониЭтиотропная терапия:
1. Эрадикация возбудителя – антибактериальные препараты с
учетом чувствительности возбудителя.
Патогенетическая терапия
1. Восстановление неспецифической резистентности
организма.
2. Восстановление бронхиальной проходимости.
Симптоматическая терапия:
1. При непродуктивном кашле — противокашлевые средства.
2. При затрудненном отхождении мокроты — отхаркивающие.
3. При лихорадке — жаропонижающие.
4. При выраженной интоксикации — дезинтоксикационная.
32.
Этиотропное лечение.Основа лечения – назначение антибиотиков. Необходимо
соблюдение специальных условий:
- лечение должно быть начато, как можно раньше, до выявления и
идентификации возбудителя
- лечение должно проводиться под клиническим и
бактериологическим контролем
- - антибиотики должны назначаться в оптимальных дозах и с
такими интервалами, чтобы обеспечить создание лечебной
концентрации в крови
- - лечение антибактериальными средствами, должно
продолжаться до исчезновения интоксикации, нормализации t
(не менее 3-4дней стойкой нормализации, микоплазменная
пневмония – 14 дней, в зависимости от возбудителя) - при
отсутствии эффекта от антибиотика в течение 2-3дней, его
меняют, при тяжелом течении – их комбинируют- недопустимо
бесконтрольное применение антибактериальных средств,
усиливающих вирулентность возбудителей инфекции, и
возникают формы, устойчивые к лекарственным препаратам
- - эффективность лечения оценивается через 24-72 часа.
33.
Антибактериальная терапия:В-лактамные антибиотики:I Поколение пенициллинов. Спектр действия Гр+
бактерии. Na, Са - соль пенициллина, 1мл х 4раза/сут
II Поколение полусинтетических пенициллинов – оксициллин
Ш Поколение Ш полусинтетических пенициллинов с широким спектром
действия – ампициллин, циклоциллин
IV,V,VI тетрациклин
Группа цефалоспоринов – это препараты выбора I-IV поколения, они
проникают в ткани, легко проходят через плаценту. Цефалоридин,
кефзол.Аминогликозиды
I-III: стрептомицин, каномицин, неомицин.Группа тетрациклинов широкого
спектра действия.
Полусинтетические – рандомицин, вибромицин.
34.
Патогенетическая терапия:- восстановление дренажной функции бронхов, отхаркивающие средства
и муколитики (бромгексин)- нормализация тонуса бронхиальной
мускулатуры
- :- снятие бронхоспазма – эуфиллин в/в кап-но, теофиллин, для
купирования приступа удушья – селективные стимуляторы В2 –
адренорецепторов – аэрозоли (беротек, вентолин, сальбутамол),
алупент
- .Иммуномодулирующая терапия: тималин, анабол, левамизол.
- Антиоксидантная терапия: vit E – 1кап*2-3р/сут.
- - активация процессов перекисного окисления с избытком свободных
радикалов.
- Борьба с интоксикацией: гемодез (400мл-1раз/сут), изотонический
раствор NaCl, 5% р-р глюкозы.
35.
Симптоматическое лечение:- противокашлевые средства: наркотические – кодеин, кодеин – фосфат,
дионин; ненаркотические: лидин, батидин 0,01-2р/сут
- жаропонижающие и болеутоляющие средства: аспирин, парацетамол и
т.д.
- - сердечные средства: камфорное масло, сульфокамфокаин, кордиамин.
- Физиотерапия:- ингаляции – дренажная функция, вентиляционная
функция.
- Биопарокс каждые 4ч по 4вдоха, отвар ромашки, эуфиллин
- .- электрофорез: СаСl, KI, гепарин на область очага,
- противоспастические – эуфиллин, платифиллин
- .- УВЧ – ускоряет рассасывание воспалительного очага, усиливает
капиллярное кровообращение, бактерицидным эффектом обладает.
- индуктотермия – магнитное поле усиливает лимфо-кровообращение,
повышает обмен веществ, расслабляет мышцы, обладает
болеутоляющим эффектом.
- - СВЧ – улучшает функцию внешнего дыхания. - аппликации грязевые
(парафин, озокерит
36.
- иглорефлексотерапия.- ЛФК – улучшает подвижность грудной клетки, увеличивает
жизненную емкость легких, улучшается работа органов
кровообращения, улучшается снабжение тканей кислородом,
улучшается вентиляция и дренажная функция, ускоряет
рассасывание воспалительного очага в легких. Лежать на
здоровом боку 3-4часа в день. Для уменьшения спаек в
диафрагмальном реберном углу рекомендовано лежать на
здоровом боку с валиком под грудной клеткой. Положение на
животе уменьшает образование спаек между диафрагмальной
плеврой и задней стенкой грудной клетки, положение на спине –
между диафрагмальной плеврой и передней стенкой. Таким
образом, в остром периоде необходимо менять положение в
течение дня. Упражнение для улучшения отхождения мокроты –
вдох-выдох-сжать грудную клетку.- массаж – дренирующий,
вибрационный, перкуторный.
- Курорты местные
37.
38. Будьте здоровы !!! Берегите лёгкие!!!
{Будьте здоровы!!!
Будьте здоровы !!!
Берегите лёгкие!!!































 Медицина
Медицина








