Похожие презентации:
Сестринский уход при хирургической инфекции
1. Тема: «Сестринский уход при хирургической инфекции»
Преподаватель : Девяткова Г.Н.2. Инфекция -
это проникновение патогенных микробов в организм и реакциятканей на внедрившиеся микроорганизмы и их токсины.
Факторы развития инфекции
-состояния защитных сил организма человека (иммунитета);
-количество и вирулентность возбудителя;
-степень патогенности микроорганизма;
-степень токсичности возбудителя;
-локализации патологического процесса;
-возраста, пола;
-физическое и умственное переутомления, бессонница,
истощение, недоедание, гиповитаминоз;
-массивная инфекция;
-АФО пораженного участка ткани;
-чувствительность различных областей тела и отдельных тканей и
органов в отношении одного и того же микроорганизма.
3. По этиологии
стафилококковая инфекция;стрептококковая;
пневмококковая;
колибациллярная;
анаэробная неспорообразующая,
клостридиальная анаэробная
гонококковая;
смешанная
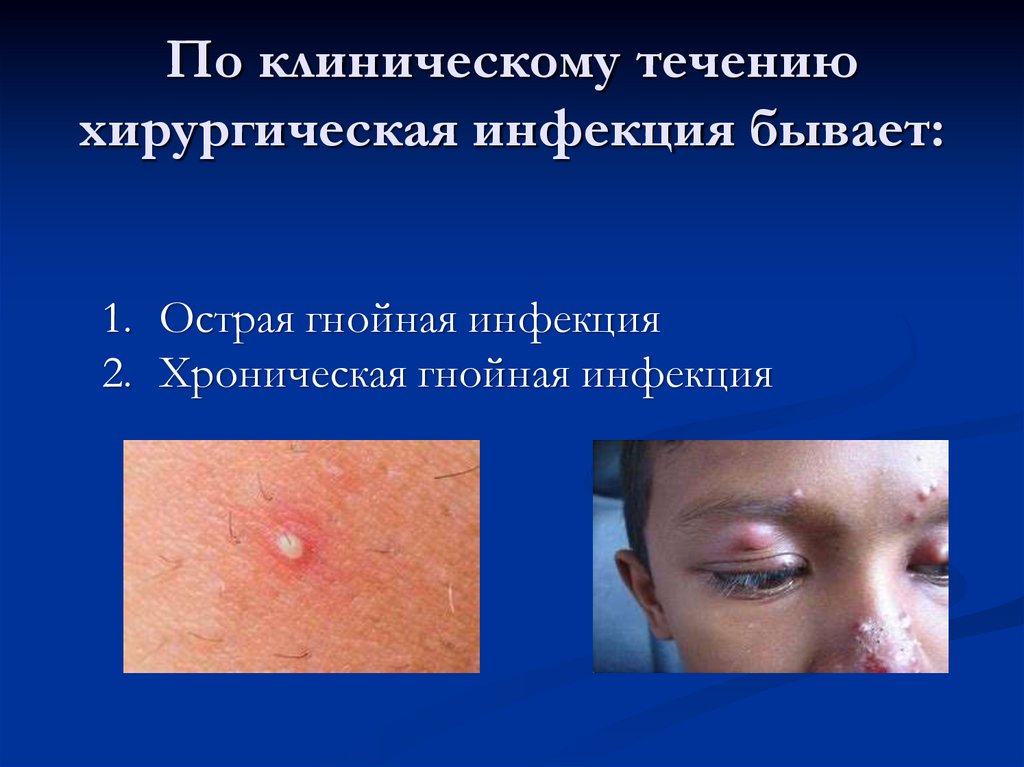
4. По клиническому течению хирургическая инфекция бывает:
1. Острая гнойная инфекция2. Хроническая гнойная инфекция
5. В зависимости от микрофлоры и условий жизнедеятельности микроорганизмов: - специфическая (вызывает один вид
микроорганизма)столбняк, сибирская язва.- не специфическая (вызывают разные виды
микроорганизмов) флегмона.
По распространенности:
1. Общая
2. Местная
6. Острая хирургическая инфекция
острая аэробная гнойная инфекция (фурункул,карбункул, абсцесс, остеомиелит, бурсит,
артрит, лимфаденит, лимфангиит, флегмона и
др.)
острая гнилостная инфекция;
острая анаэробная инфекция (газовая
гангрена)
острая специфическая инфекция (столбняк,
сибирская язва)
Острая неспецифическая инфекция
7. По локализации поражения
1) кожа и подкожная клетчатка;2) покровы черепа и его содержимое;
3) область шеи и затылка;
4) грудная стенка, плевральная полость, легкие;
5) средостение;
6) брюшина и органы брюшной полости;
7) таз и его органы;
8) кости и суставы.
9) гнойные воспаления поверхности верхних и нижних
конечностей
10 ) гнойные воспаления фаланг пальцев
8. С учетом структуры патологии
Инфекционные хирургические болезни и ихосложнения
Послеоперационные инфекционные
осложнения
Инфекционные осложнения закрытых и
открытых травм
9. Воспаление- это нормальный ответ организма на повреждение, проявляется местной и общей реакцией организма.
Местные проявления воспаления:1 фаза Альтерация (инфильтрации) – появляется
отек, гипертермией, гиперемией, появление отека,
болью, нарушением функции движения.
2 фаза Экссудация (нагноение) – усиление отека,
гиперемии, гипертермии, при пальпации резкая
болезненность
и
размягчение
инфильтрата
(флюктуация),
боль
носит
дергающий,
пульсирующий характер, увеличение регионарных
лимфатических узлов (лимфаденит), воспаление
лимфатических сосудов (лимфангит).
10. Вскрытие гнойного очага и выделение гноя. Гной содержит лейкоциты, разрушенные некротические ткани, бактерии, воду. В
зависимости от вида микробнойфлоры гной имеет различную консистенцию, запах, цвет.
Полость гнойника освобождается от гноя и наступает 3
стадия заживление.
3 Фаза пролиферации (заживление)
Образование грануляции (грануляционная ткань образуется
от периферии к центру раны). Она постепенно закрывает
рану. Затем рана покрывается эпителием (эпителизация),
образование рубца голубовато-белесоватого цвета.
11. Фолликулит-воспаление волосяного фолликула. Развивается в зоне роста волос
Этиология – несоблюдение личной гигиены, трение кожиодеждой, расчесывание кожи при зуде, при неправильном
наложении компрессов, при чрезмерной потливости.
Клиника: вначале на коже появляется небольшое красное пятно
или узелок вокруг волоска, из которого образуется гнойничок,
наполненный желто-зеленым гноем. Гнойник вскрывается или
подсыхает. Может охватывать большие участки кожи и
переходить в фурункул.
Лечение: смазывание 1% раствором бриллиантовой зелени 2 раза
в день, 5% перманганата калия, нанесение присыпки –
ксероформа. Маленьких детей купать в растворе ромашки,
череды, зверобоя.
Профилактика:
обработка
участков
кожи
спиртовыми
растворами, цинковой присыпкой, соблюдение личной гигиены.
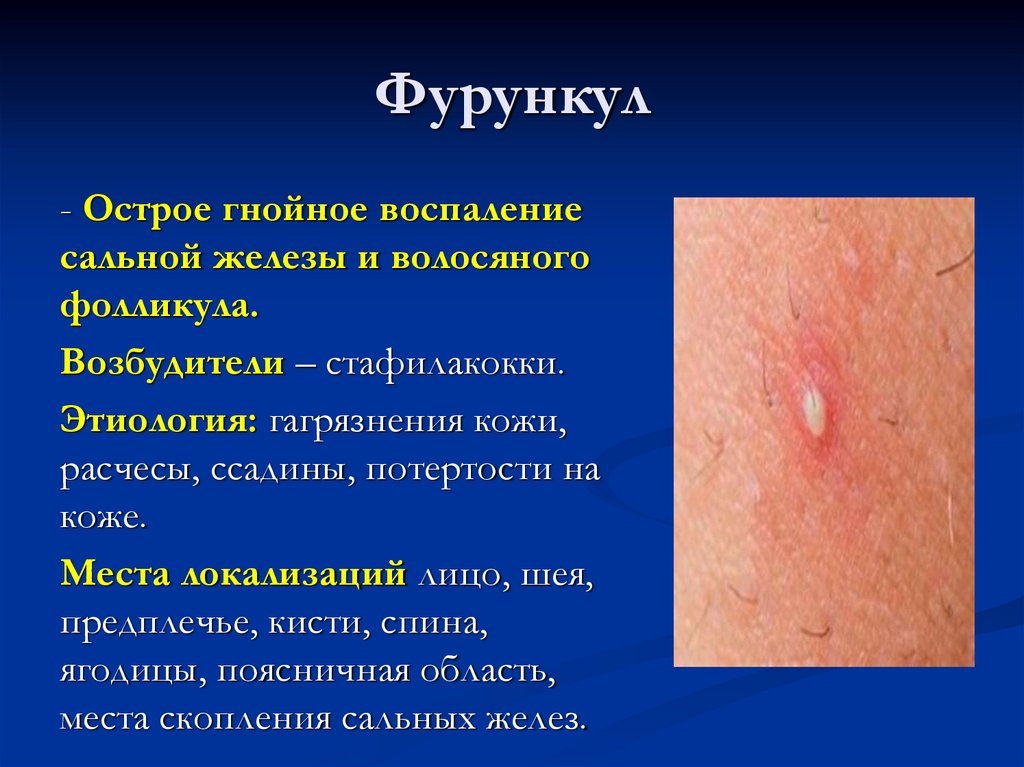
12. Фурункул
- Острое гнойное воспалениесальной железы и волосяного
фолликула.
Возбудители – стафилакокки.
Этиология: гагрязнения кожи,
расчесы, ссадины, потертости на
коже.
Места локализаций лицо, шея,
предплечье, кисти, спина,
ягодицы, поясничная область,
места скопления сальных желез.
13. Фурункул
Предрасполагающийфакторы:
хронические
заболевания, диабет, анемии, инфекционные заболевания, общее
истощение организма, переохлаждение, нарушение обмена
веществ.
Клиника: В 1 фазе альтерации: появление болезненного
инфильтрата вокруг волосяного фолликула, немного
выступающего над кожей, в центре фолликула вокруг волоса
вначале появляется инфильтрат в виде желтоватой точки, затем
некроз тканей.
На 2 фазе экссудации: образование гнойника.
Омертвевший волосяной фолликул выступает в центре в виде
беловатого стержня. Кожа над инфильтратом краснеет и
становиться болезненной, боль локальная, нарушение функции.
14. Фурункул
На 3 фазе Пролиферации: после отторжения стержня воспалениестихает , образуется небольшая полость, заживает вторичным
натяжением заполняясь грануляционной тканью. Затем происходит
эпителизация и рубец.
Осложнения: фурункулез, карбункулез, абсцессы, лимфаденит,
лимфангиит, сепсис.
Лечение: местное и общее. Туалет кожи: обработка антисептиками
3% перекись водорода, 0,05% р-р хлоргексидина, кожу вокруг 70%
спиртом, 2% р-ром бриллиантового зеленого, 1% р-ром йодоната
или 1% йодопирона.
В фазе экссудации: вскрытие и дренирование гнойника. Тампонада
раны, дренаж плоски «перчаточная резина» с 10% раствором натрия
хлорида. Антибиотики при тяжелом течении , блокады анкибиотика
и новокаина. Поливитамины, УФО, введение стафилококковой
сыворотки. Или аутовакцины.
Категорически запрещается выдавливание!
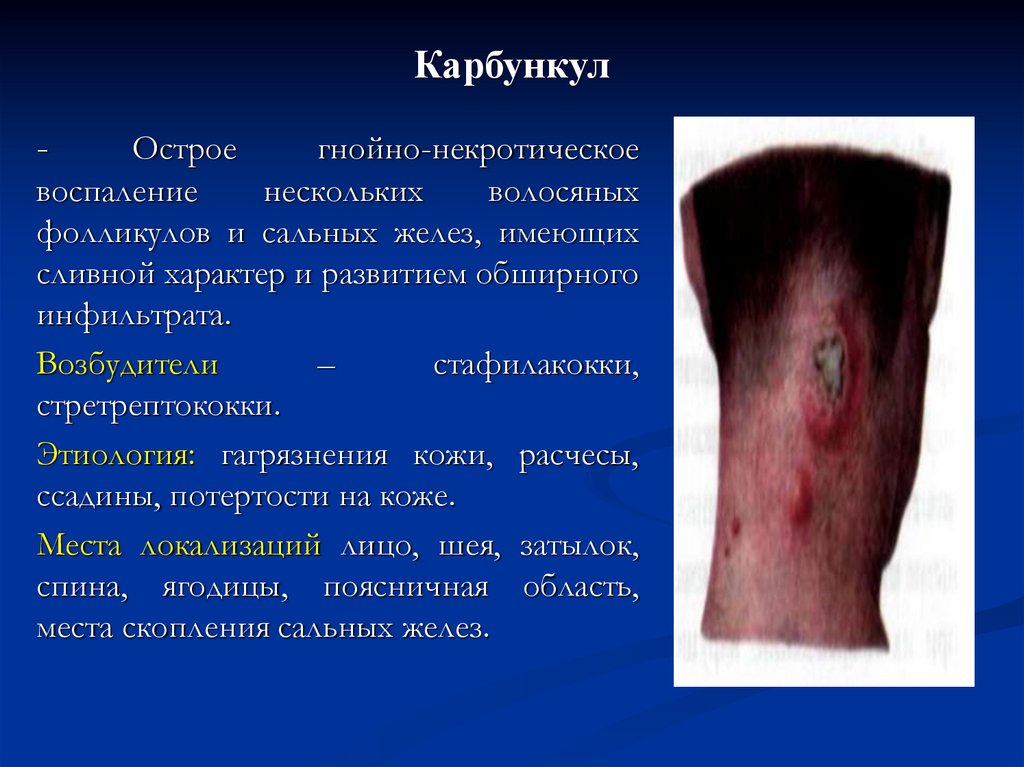
15. Карбункул
-Острое
гнойно-некротическое
воспаление
нескольких
волосяных
фолликулов и сальных желез, имеющих
сливной характер и развитием обширного
инфильтрата.
Возбудители
–
стафилакокки,
стретрептококки.
Этиология: гагрязнения кожи, расчесы,
ссадины, потертости на коже.
Места локализаций лицо, шея, затылок,
спина, ягодицы, поясничная область,
места скопления сальных желез.
16. Карбункул
Предрасполагающий факторы: болеют чаще люди пожилоговозраста, имеющие хронические заболевания, пациенты с
истощением, сахарным диабетом.
Клиника: В 1 фазе альтерации: появление плотного
болезненного
инфильтрата
захватывающего
несколько
волосяных фолликулов и сальных желез, затрагивает глубокие
слои кожи. Кожа багрового цвета. множество гнойных пустул,
некроз кожи и подкожной клетчатки.
На 2 фазе экссудации: образование нескольких гнойников в
виде «сита». Из отверстий выделяется зеленовато-серый густой
гной и некротические массы.
Кожа над инфильтратами синеет багрового цвета и становиться
болезненной, боль локальная, гипертермия, отек, нарушение
функции, повышение температуры тела 40 С.
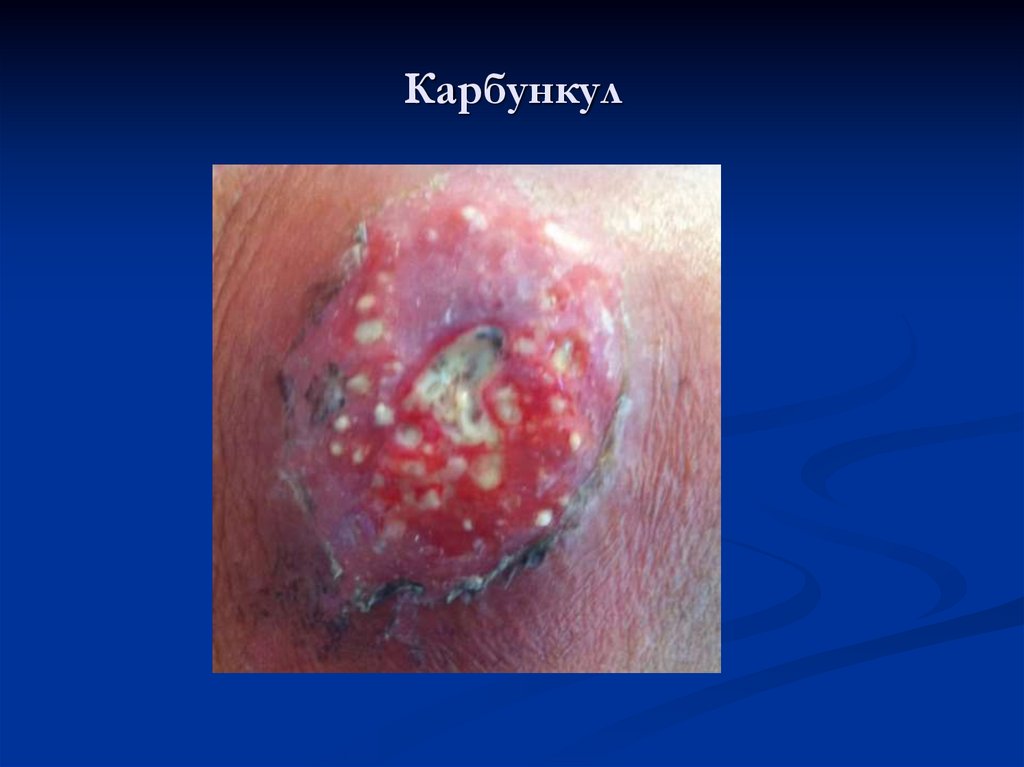
17. Карбункул
18. Карбункул
Осложнения:карбункулез,
карбункулез,
абсцессы,
лимфаденит, лимфангиит, флегмона, сепсис.
Лечение: применяют общее и местное лечение. Срочная
госпитализация в хирургическое отделение.
На 1 фазе: Новокаиновые блокады с антибиотиками, УФО.
Электрофорез
с
раствором
антибиотика.
Влажновысыхающие повязки с раствором натрия хлорида 10% через
2-4 часа.
Общее лечение антибиотики широкого спектра действия
сульфаниламидные препараты.
На 2 фазе: хирургическое лечение, крестообразные разрезы,
иссечение некротических тканей, дренирование гнойников,
смена дренажей, продолжают применять антибиотики.
Симптоматическое лечение.
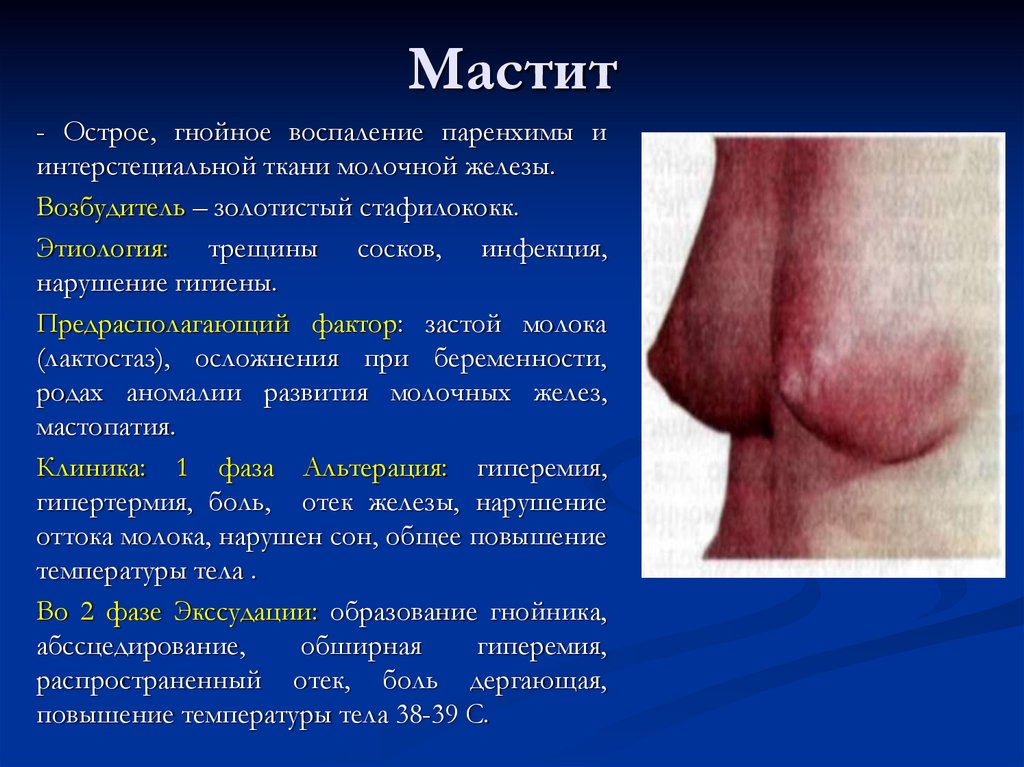
19. Мастит
- Острое, гнойное воспаление паренхимы иинтерстециальной ткани молочной железы.
Возбудитель – золотистый стафилококк.
Этиология: трещины сосков, инфекция,
нарушение гигиены.
Предрасполагающий фактор: застой молока
(лактостаз), осложнения при беременности,
родах аномалии развития молочных желез,
мастопатия.
Клиника: 1 фаза Альтерация: гиперемия,
гипертермия, боль, отек железы, нарушение
оттока молока, нарушен сон, общее повышение
температуры тела .
Во 2 фазе Экссудации: образование гнойника,
абссцедирование,
обширная
гиперемия,
распространенный отек, боль дергающая,
повышение температуры тела 38-39 С.
20. Мастит
Лечение при лактационном мастите:На 1 фазе экссудации: пузырь со льдом на 5-10
мин, легкий массаж уплотнения, сцеживание
молока.
При остром серозном мастите. Вызвать врача или
направить пациентку в амбулаторию к хирургу.
Положить холод на 5-10 минут, сцедить молоко.
Нельзя массировать железу!
При остром гнойном мастите: Вызвать бригаду
СМП, положить пузырь со льдом на область
уплотнения на 5-10 минут, повторяя процедуру
через 20-30 минут, не кормить ребенка с больной
железы до бактериального анализа молока
21. Лечение мастита в стационаре
При лактационном мастите: госпитализация в хирургическийстационар. При лактостазе, консервативная терапия,
ультразвук на область уплотнения для улучшения оттока молока,
максимальное сцеживание вручную или молокоотсосом, для
уменьшения боли при сцеживании НПВП и спазмолитик.
При остром мастите: пункция инфильтрата.
При серозном мастите консервативная терапия, сцеживание,
противовоспалительные средства, антибиотики, введение
антибиотика с 0,5% новокаином в область молочной железы,
применение ультразвука на область инфильтрата.
При гнойном мастите экстренная операция, вскрытие и
дренирование гнойника Пациентка сцеживает молочную
железу 3-4 раза в день из оперированной железы. Смена
повязок ежедневно ( повязка на молочную железу), туалет раны
антисептиками, смена дренажей.
.
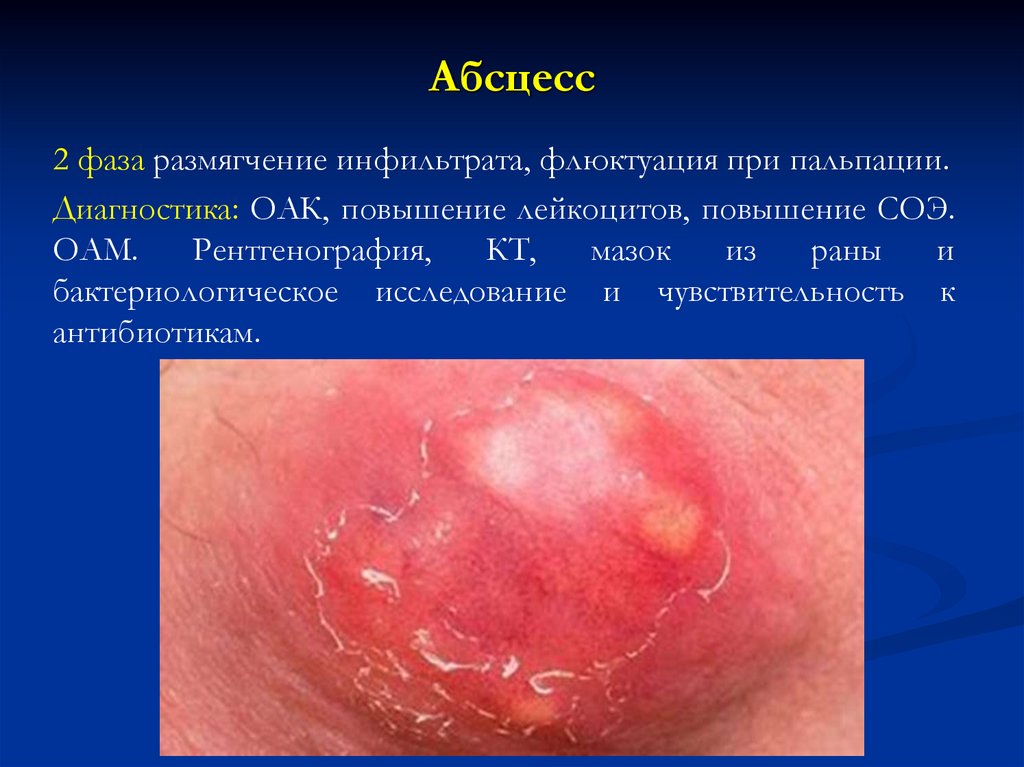
22. Абсцесс
Абсцесс – гнойник, ограниченное скопление гноя втканях или органах.
Возбудители: различные микроорганизмы.
Этиология: инфекция, фурункулы, карбункулы, повреждения
нарушение целостности кожи и слизистых, позднее вскрытие
гнойников,
неправильное
лечение,
несвоевременная
обращаемость пациентов к врачу. Инфекция проникает через
раны и разносится с током лимфы и крови.
Места локализаций: места гнойных воспалений.
Клиника: 1 фаза образуется ограниченный плотный инфильтрат,
отмечается гипертермия, отек кожи, местное повышение
температуры, боль, нарушение функции движения, общее
повышение температуры. Озноб, одышка, высокий подъем
температуры.
23. Абсцесс
2 фаза размягчение инфильтрата, флюктуация при пальпации.Диагностика: ОАК, повышение лейкоцитов, повышение СОЭ.
ОАМ.
Рентгенография,
КТ,
мазок
из
раны
и
бактериологическое исследование и чувствительность к
антибиотикам.
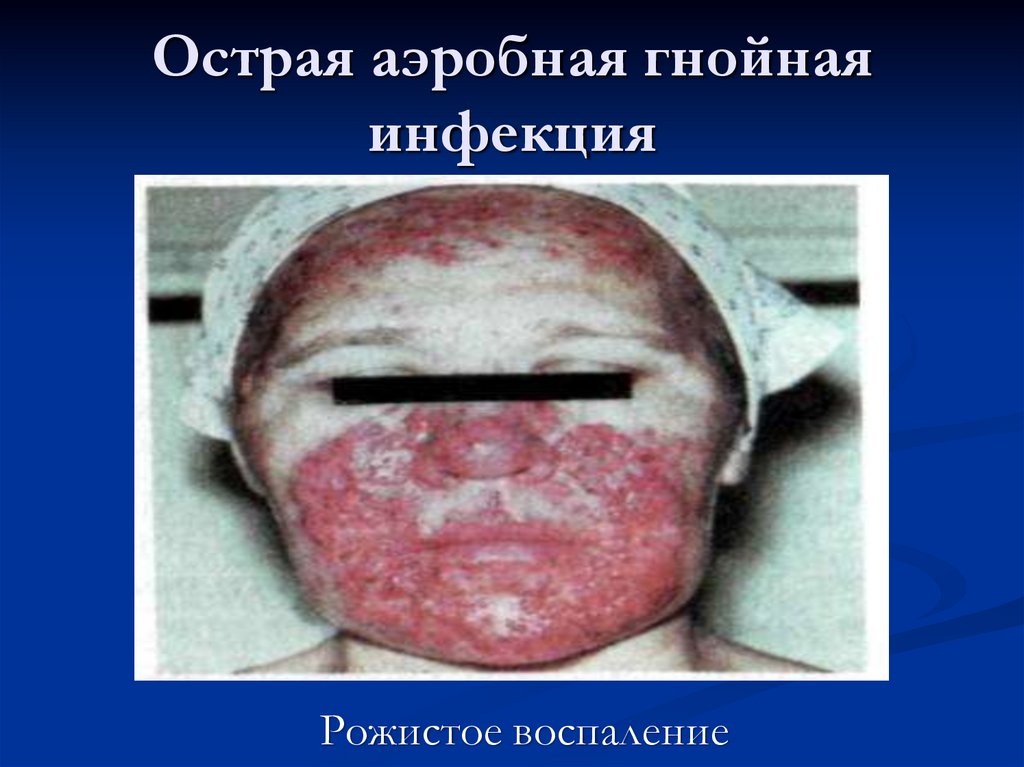
24. Рожистое воспаление - острое распространение кожи и слизистых.
Возбудитель: стрептококк.Этиология: микротравмы, эндогенно через очаги, гематогенно
при сепсисе.
Формы: эритематозная, некротическая, флегманозная,
Осложнение: пневмония, абсцесс, сепсис.
Клиника: появление на коже гиперемии в виде географической
карты, в виде языков пламени, как при ожоге, демаркационная
линия при эритематозной форме. При буллёзной форме,
появление (бул) пузырей наполненных серозным содержимым.
25. Лечение абсцесса
Проводится по общепринятым принципам, в зависимости отфазы воспаления.
В фазе альтерации, антибактериальная терапия, влажновысыхающие салфетки.
В фазе экссудации вскрытие абсцесса , дренирование, введение
дренажа, промывание антисептиками 3% перекисью водорода,
0,2% раствором фурацилина,0,5% раствором хлоргексидина
биглюконата, симптоматическое лечение (витамины группы В и
С).
Промывание гнойной полости
иммунным препаратом:
раствором интерферона.
При образовании некротических тканей использование
протеолитических ферментов, салициловой мази 33%, иссечение
участков некроза.
В фазе регенерации используют левомиколь, метилурациловую
мазь, солкосерил.
26.
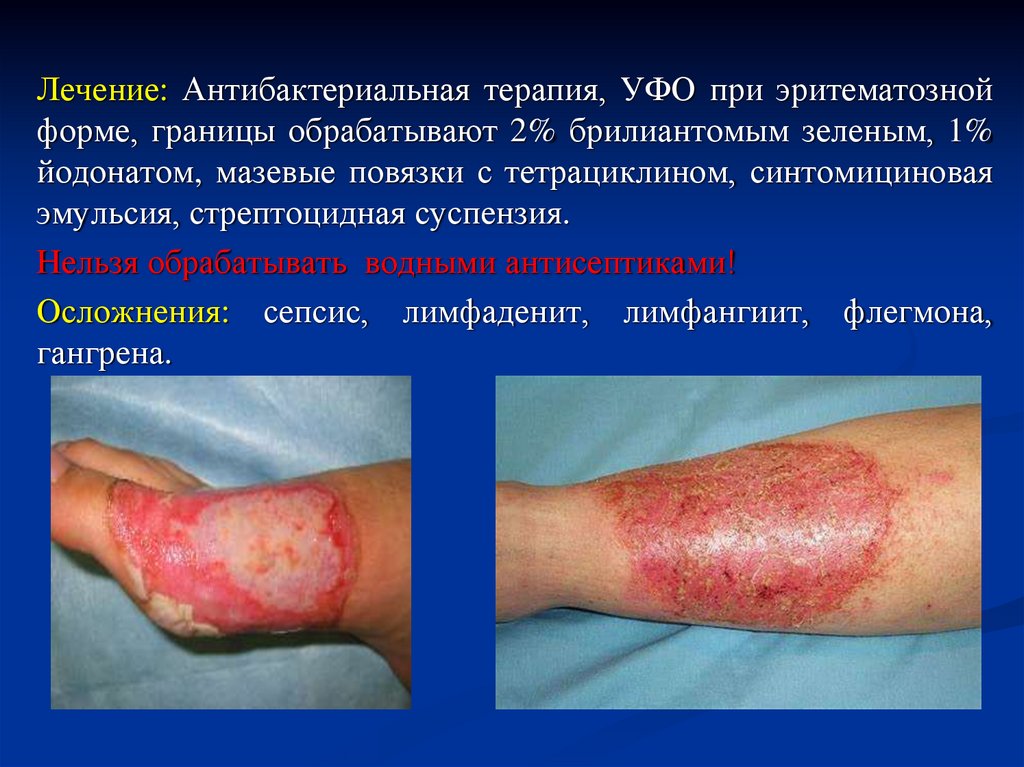
Лечение: Антибактериальная терапия, УФО при эритематознойформе, границы обрабатывают 2% брилиантомым зеленым, 1%
йодонатом, мазевые повязки с тетрациклином, синтомициновая
эмульсия, стрептоцидная суспензия.
Нельзя обрабатывать водными антисептиками!
Осложнения: сепсис, лимфаденит, лимфангиит, флегмона,
гангрена.
27. Острая аэробная гнойная инфекция
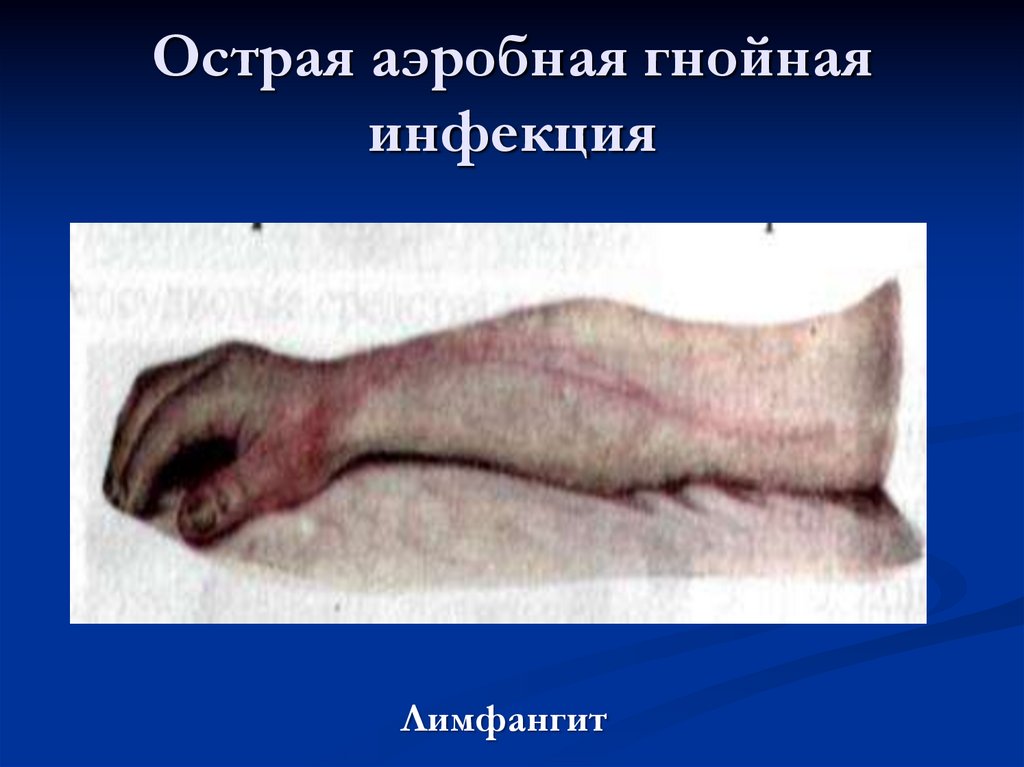
Рожистое воспаление28. Острая аэробная гнойная инфекция
Лимфангит29. Лимфангит
Лимфангит – острое воспаление лимфатических сосудов.Классификация: по степени воспаления: серозный (простой), гнойный.
По течению: острый и хронический.
По виду пораженных сосудов: сетчатый(капиллярный) и стволовой.
Причины: лимфангит часто развивается вторично. Первичным очагом могут
быть инфицированные раны, гнойные процессы мягких тканей (фурункул,
карбункул, мастите.
Клиника: при первичном очаге ухудшается общее состояние, повышение
температуры тела 39-40 С, озноб головная боль, признаки интоксикации, местные
признаки. При сетчатом появление гиперемии без четких границ и другие
признаки, гипертермия, боль, отек.
При стволовом гиперемия имеет вид отдельных полос, идущих от первичного
очага к региональным лимфатическим узлам. При пальпации болезненный тяж,
плотный . Лимфангит сопровождается региональным лимфаденитом - (воспаление
лимфатических узлов).
Лечение: санация первичного очага, вскрытие гнойников, проведение вторичной
хирургической обработки гнойных ран (ПХО). Антибиотики с учетом флоры,
нитрофураны, сульфаниламиды, метронидазол (при не клостридиальной
30. Лимфангит
Дезинтоксикационная терапия: обильное питье, инфузияплазмозаменителей
дезинтоксикационного
действия,
современные методы ЭКД (плазмоферез, гемосорбция).
Иммунотерапия: иммуноглобулины, иммунная сыворотка,
иммуностимуляторы (Тимоген), стимуляторы метаболизма,
УФО крови.
Противовоспалительная
терапия:
антигистаминные
препараты, НПВС, глюкокортикоиды ( гидрокартизон).
Общеукрепляющая терапия: поливитамины, питание
пациента энтеральное, парентеральное.
Симптоматическая терапия: оксигенотерапия, ГБО
(гипербарическая
оксигенация),
обезболивание,
кардиотрофическая терапия, профилактика пролежней,
застойной пневмонии.
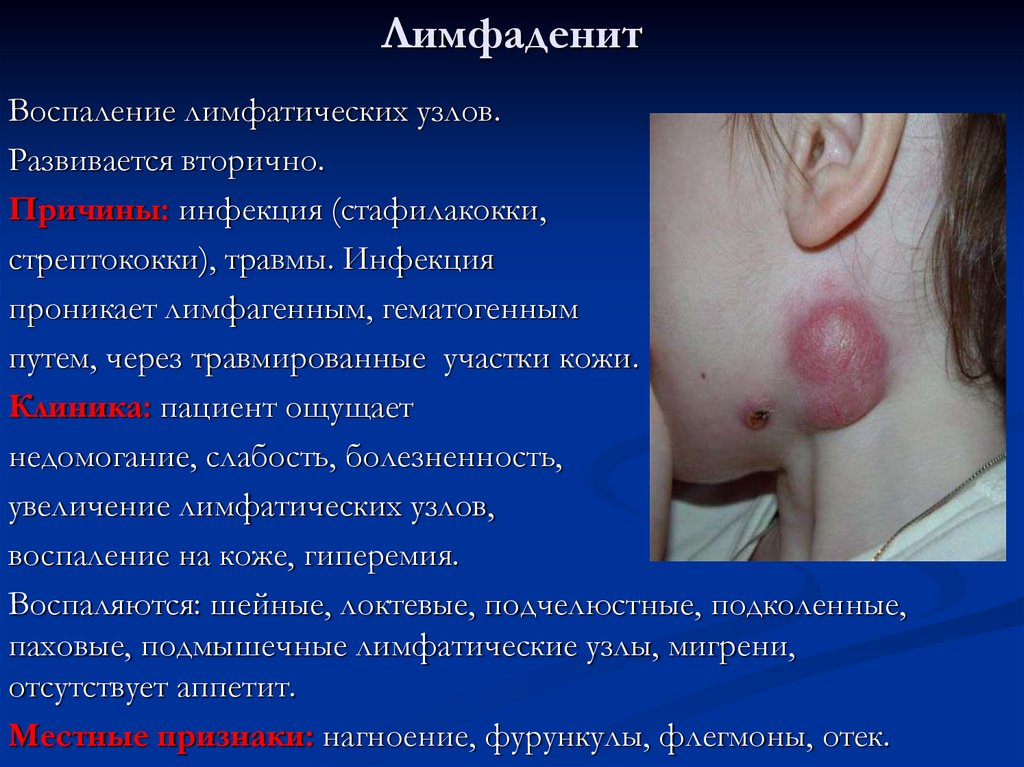
31. Лимфаденит
Воспаление лимфатических узлов.Развивается вторично.
Причины: инфекция (стафилакокки,
стрептококки), травмы. Инфекция
проникает лимфагенным, гематогенным
путем, через травмированные участки кожи.
Клиника: пациент ощущает
недомогание, слабость, болезненность,
увеличение лимфатических узлов,
воспаление на коже, гиперемия.
Воспаляются: шейные, локтевые, подчелюстные, подколенные,
паховые, подмышечные лимфатические узлы, мигрени,
отсутствует аппетит.
Местные признаки: нагноение, фурункулы, флегмоны, отек.





















 Медицина
Медицина








