Похожие презентации:
Основы реаниматологии. Основы сердечно-легочной реанимации
1. ОСНОВЫ РЕАНИМАТОЛОГИИ ОСНОВЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
к.м.н. Редкин Иван Валерьевич2. ТЕРМИНАЛЬНЫЕ СОСТОЯНИЯ
- называются периоды жизни человека, граничащие со смертью.Процесс умирания — это ряд последовательных закономерных
нарушений функций и систем организма, заканчивающихся их
выключением. Благодаря этой последовательности и постепенности
выключения функций, природа даёт время и обусловливает
возможность для вмешательства в процесс умирания с целью
восстановления жизни.
Терминальное состояние характеризуется критическим уровнем
расстройства жизнедеятельности с катастрофическим падением АД,
глубоким нарушением газообмена и метаболизма. Различают три
степени терминального состояния:
- предагония
- агония
- клиническая смерть
3. Предагональное состояние
Характеризуется: Общей заторможенностью, сознаниеспутанное;
АД не определяется, пульс на периферических артериях
отсутствует, но пальпируется на сонных и бедренных артериях.
Нарушения дыхания проявляются: выраженной одышкой,
бледностью или цианозом кожных покровов и слизистых
оболочек.
Нарастает угнетение электрической активности мозга и
рефлексов, прогрессирует глубина кислородного голодания всех
органов и тканей.
Аналогичное состояние наблюдается при IV стадии шока.
4. Агония
Этап умирания, предшествующий смерти, во время которогоотмечается последняя вспышка жизнедеятельности.
Сознание и глазные рефлексы отсутствуют.
АД не определяется, пульс на периферических артериях отсутствует
и резко ослаблен на центральных. При аускультации определяются
глухие сердечные тоны,
Дыхание обычно имеет патологический характер (дыхание Куссмауля, Биотта, Чейн-Стокса).
На ЭКГ регистрируются выраженные признаки гипоксии и
нарушения сердечного ритма.
Агональная вспышка жизнедеятельности очень короткая и
заканчивается полным угнетением всех жизненных функций —
клинической смертью.
5. Клиническая смерть
Обратимый этап умирания, «своеобразное переходноесостояние, которое ещё не является смертью, но уже не может
быть названо жизнью» (В. А. Неговский, 1986).
Главное отличие клинической смерти от предагонии и агонии
— отсутствие кровообращения и дыхания.
Выключается также функциональная активность ЦНС. Зрачки
широкие и не реагируют на свет.
Необходимо отметить, что явное расширение зрачков
наступает через 45—60 секунд, а максимальное через 1 минуту 45
секунд.
Поэтому для постановки диагноза «клиническая смерть» не
стоит ждать появления этого симптома.
6. Клиническая смерть
Сразу после остановки сердца и прекращения работы легкихобменные процессы резко понижаются, но полностью не
прекращаются благодаря механизму анаэробного гликолиза.
Наиболее чувствительны к гипоксии клетки коры головного
мозга, поэтому продолжительность клинической смерти
определяется временем, которое переживает кора головного мозга
в отсутствие дыхания и кровообращения.
Обычная её продолжительность 5—6 минут, что делает
возможным полноценное оживление организма.
7. На длительность клинической смерти влияют
—характер предшествующего умирания (чем
внезапнее и быстрее наступила клиническая смерть, тем
продолжительнее она может быть)
—
температура
окружающей
среды
(при
гипотермии снижена интенсивность всех видов обмена, и
продолжительность клинической смерти увеличивается).
8. Для клинической смерти характерны следующие признаки
——
—
—
—
—
потеря сознания,
отсутствие пульса на центральных артериях,
остановка дыхания,
отсутствие тонов сердца,
расширение зрачков,
изменение цвета кожных покровов
9. БИОЛОГИЧЕСКАЯ СМЕРТЬ
- наступает вслед за клинической и представляет собойнеобратимое состояние, когда оживление организма уже
невозможно.
- во всех тканях развивается некротический процесс, начиная с
нейронов коры головного мозга, которые некротизируются в течение
часа после остановки кровообращения,
- затем в течение двух часов гибнут клетки всех внутренних
органов (некроз кожи наступает лишь через несколько часов, а
иногда и суток)
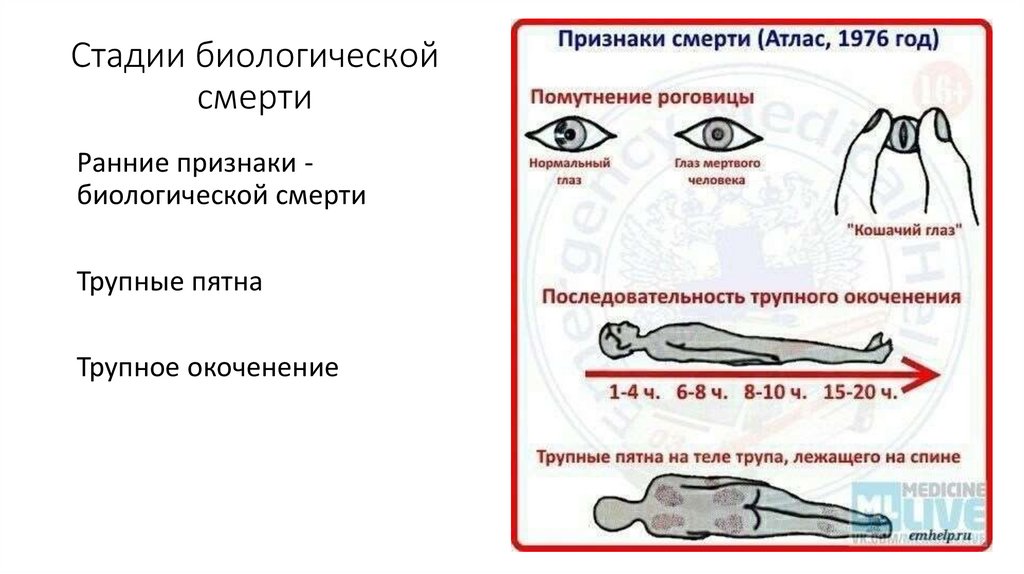
Достоверными признаками биологической смерти являются
трупные пятна, трупное окоченение и трупное разложение
10. Трупные пятна
Сине-фиолетовое или багровофиолетовое окрашиваниекожи за счёт стекания и скопления крови в
нижерасположенных участках тела.
Пятна начинают появляться через 2—4 часа после
остановки сердца. В течение первых 12—14 часов пятна
исчезают при надавливании, затем через несколько секунд
появляются вновь (стадия гипостаза). Сформировавшиеся
трупные пятна при надавливании не исчезают
11.
Трупное окоченение - уплотнение и укорочение скелетныхмышц, препятствующее пассивным движениям в суставах.
Проявляется через 2-4 часа после остановки сердца,
максимально выражено через сутки, разрешается через 3-4
суток
Трупное разложение — наступает в поздние сроки, проявляется разложением и гниением тканей. Сроки
разложения зависят от условий внешней среды
12. Констатация биологической смерти
Констатацию проводит врач или фельдшер по наличиюдостоверных признаков, а до их сформирования по совокупности
следующих симптомов:
—
отсутствие сердечной деятельности (нет пульса на крупных
артериях, тоны сердца не выслушиваются, нет биоэлектрической
активности сердца)
—
время отсутствия сердечной деятельности достоверно
больше 25 минут (в условиях нормотермии)
—
отсутствие самостоятельного дыхания
—
отсутствие роговичного рефлекса
—
симптом Белоглазова - «кошачьего» зрачка (10-15 минут
после смерти мозга)
—
наличие посмертного гипостаза в отлогих частях тела.
13. Симптом «кошачьего зрачка»
14. Стадии биологической смерти
Ранние признаки биологической смертиТрупные пятна
Трупное окоченение
15. СМЕРТЬ МОЗГА
При некоторой внутримозговой патологии, а также послереанимационных мероприятий развивается ситуация, когда
полностью утрачиваются функции центральной нервной
системы, но при этом:
- сохранена сердечная деятельность,
- АД сохранено или поддерживается лекарственными
средствами
- дыхание обеспечивается ИВЛ.
В таких случаях говорят о смерти мозга (мозговой смерти).
16. КРИТЕРИИ СМЕРТИ МОЗГА
—полное и устойчивое отсутствие сознания
—
устойчивое отсутствие самостоятельного дыхания
—
исчезновение любых реакций на внешние
раздражения и любых видов рефлексов
—
атония всех мышц
—
исчезновение терморегуляции
—
полное и устойчивое отсутствие спонтанной и
вызванной электрической активности мозга (по данным ЭЭГ)
17. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ
— действия медицинского работника при клинической смерти,направленные на поддержание функций кровообращения и дыхания и
оживление организма.
Различают два уровня реанимационных мероприятий: базовая
реанимация и специализированная (расширенная) реанимация
Эффективность реанимационных мероприятий зависит от
следующих факторов:
—
раннего распознавания клинической смерти,
—
немедленного начала базовой реанимации,
—
быстрого
прибытия
профессионалов
и
начала
специализированной реанимации
18. Последовательность действий при определении признаков клинической смерти
а)установить отсутствие сознания (осторожно потрясти
или окликнуть пациента). Потеря сознания обычно наступает через
10-15 секунд после остановки кровообращения. Поэтому
сохранение сознания исключает остановку кровообращения!
б)
одну руку поместить на сонную артерию, определяя
наличие или отсутствие пульсации, а второй приподнять верхнее
веко и проверить состояние зрачка,
в)
убедиться в отсутствии дыхания или наличии дыхания
агонального типа. Не следует тратить время на попытки выявить
остановку дыхания с помощью зеркальца, движения обрывка нити
и т.д.
19. Элементы сердечно-лёгочной реанимации
Основныеэлементы
базовой
сердечно-лёгочной
реанимации сформулировал ещё в 60-е гг. П. Сафар (профессор
Питтсбургского университета):
А — airway (воздухоносные пути) — обеспечение
свободной проходимости дыхательных путей
В — breathing (дыхание) — искусственная вентиляция
лёгких
С — circulation (кровообращение) — непрямой массаж
сердца
20. СЛР не показана в следующих случаях
—если установлено, что с момента остановки сердца (при
нормальной температуре окружающей среды) прошло более 30 минут;
—
у пациентов с тяжелыми хроническими заболеваниями в
терминальной стадии (злокачественные новообразования, нарушения
мозгового кровообращения, сепсис, несовместимая с жизнью травма и
т.д.).
Диагноз тяжёлого хронического заболевания и прогрессивно
ухудшающегося состояния должен подтверждаться имеющимися у
родственников пациента заключениями стационара и амбулаторными
картами с записями специалистов.
При их отсутствии реанимация проводится в полном объёме.
Возраст пациента не является основанием для отказа от СЛР.
21. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ПРИ БАЗОВОЙ СЕРДЕЧНОЛЕГОЧНОЙ РЕАНИМАЦИИ
Пути введения препаратов:—
внутривенно стройно (предпочтительнее через катетер в
подключичной вене);
—
внутрисердечное
—
эндотрахеально (при произведенной интубации трахеи)
Одновременно с массажем сердца для восстановления его
нормальных сокращений применяют следующие препарата:
адреналин, атропин, амиодарон, гидрокарбонат натрия и лидокаин.
22. Адреналин
- является симпатомиметиком, оказывает сильное стимулирующеедействие на альфа- (что приводит к сужению сосудов и увеличению
периферического сопротивления) и бета-рецепторы (воздействие на
миокард и проводящую систему сердца).
Поэтому при введении адреналина наружный массаж сердца
оказывается более действенным.
Рекомендуемая доза: 1 мг (1 мл 0,1 % р-ра) внутривенно каждые 3—5
минут реанимации.
Возможно применение альтернативных доз: увеличенные дозы 2—5
мг внутривенно каждые 3—5 минут или нарастающие (1—3—5 мг
внутривенно с 3-минутным интервалом).
23. Атропин
- действует на М-холинорецепторы сердца — устраняетбрадикардию, увеличивает минутный объем сердца, ускоряет
атриовентрикулярное
проведение,
повышает
артериальное
давление.
Показан при асистолии и при электрической активности без
пульса (ЭАБП) в дозе 1 мг (1 мл 0,1 % р-ра) внутривенно с одним
повторным введением через 3—5 минут. Более двух раз вводить
атропин не следует.
Не рекомендуются дозы менее 0,5 мг, так как они могут вызвать
парадоксальную парасимпатическую реакцию.
24. Гидрокарбонат натрия
- применяется при ацидозе, который является следствием накопленияв крови недоокисленных продуктов обмена в результате остановки
кровообращения.
Роль гидрокарбоната натрия при СЛР как обязательного и
необходимого компонента терапии в настоящее время пересмотрена. Так
как в течение первых 10—15 минут СЛР преобладает дыхательный ацидоз,
наиболее важным компонентом его коррекции является ИВЛ. Введение
натрия гидрокарбоната на этой стадии СЛР не улучшает исход и может
вызвать ряд побочных эффектов (увеличение внутриклеточного ацидоза,
осмолярности, искажение кривой диссоциации гемоглобина, инактивацию
катехоламинов).
В связи с этим введение натрия гидрокарбоната признается
целесообразным только при затяжной реанимации (более 15 минут).
Обычно доза при этом должна составлять 1 ммоль/ кг (2 мл 4,2 % раствора
на 1 кг массы пациента)
25. Лидокаин
- уменьшает возбудимость сердца и помогает в борьбес фибрилляцией,
- является препаратом выбора при устойчивой к
электроимпульсной
терапии
(ЭИТ)
фибрилляции
желудочков.
Применяется в дозе 1,5 мг/кг массы тела внутривенно
до суммарной дозы 3 мг/кг. (Ампулы по 2 мл 2 % раствора,
в 1 мл — 20 мг, пациенту с массой 80 кг надо вводить 120
мг, т.е. 3 ампулы 2 % раствора.).
26. Пути введения
Адреналин, атропин и лидокаин можно вводить:- внутривенно
- эндотрахеально
- в полость сердца
При внутрилёгочном введении, доза медикамента
должна быть увеличена вдвое по сравнению с
внутривенной и разведена на 10 мл изотонического
раствора натрия хлорида
Гидрокарбонат натрия — внутривенно
27. Проводимая диагностика при специализированной СЛР
Наиболее информативны при реанимации и интенсивнойтерапии:
—
электрокардиография,
—
исследование газового состава крови (кислорода,
углекислого газа),
—
электроэнцефалография,
—
постоянное измерение артериального давления,
контроль центрального венозного давления
28. ВЕНОЗНЫЙ ДОСТУП
Обеспечение надёжного венозного доступа — обязательное условиепроведения реанимационных мероприятий.
Наиболее оптимальный венозный доступ — катетеризация
подключичной вены.
Показания для катетеризации:
—
интенсивная продлённая инфузионная терапия;
—
недоступность периферических вен;
—
контроль за ЦВД;
—
необходимость
многократного
длительного
введения
препаратов внутривенно.
Противопоказания:
—
воспалительные заболевания, раны, ожоги в облас¬ти пункции;
—
тромбофлебит вен верхних конечностей;
—
прием массивных доз антикоагулянтов или наруше¬ния
свёртывающей системы крови
29. Катетеризация подключичной вены
Медицинскаясестра
готовит
необходимые
инструменты и перевязочный материал. Пациента
укладывают на спину, под лопатки подкладывают валик.
Руку на стороне пункции прижимают к его туловищу и
поворачивают кнаружи.
Только
тщательное
соблюдение
асептики
и
антисептики на протяжении всего времени от подготовки
до извлечения катетера, знание анатомии, хорошо
подготовленный инструмент позволяют предупредить
тяжёлые осложнения при пункции и катетеризации вен
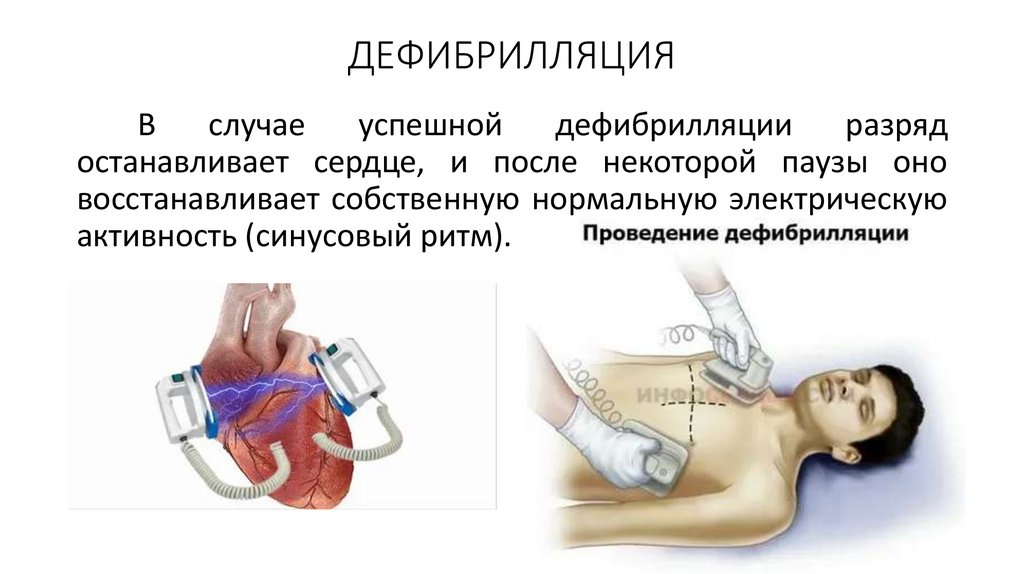
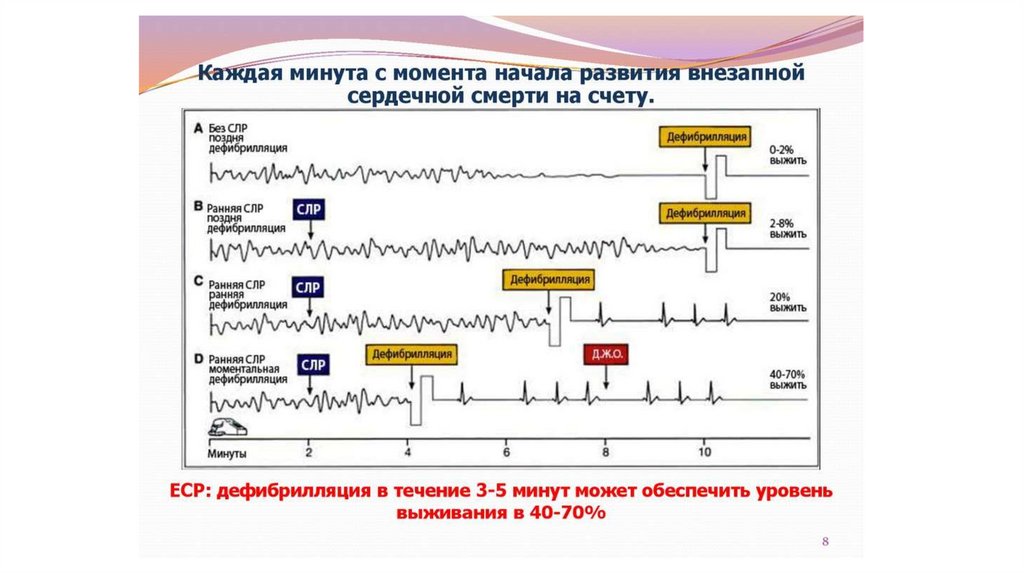
30. ДЕФИБРИЛЛЯЦИЯ
Дефибрилляция — это пропускание электрическогоразряда во время фибрилляции желудочков. Во время
фибрилляции
желудочков
в
сердце
отсутствует
организованная электрическая активность, с которой
можно синхронизировать разряд.
Дефибрилляция — один из важных методов
восстановления и нормализации деятельности сердца.
Чем раньше проводится дефибрилляция, тем больше
шансов на прерывание фибрилляции желудочков и
восстановление нормального ритма сердца.
Дефибрилляция — всегда экстренная процедура,
которая проводится по жизненным показаниям.
31. ДЕФИБРИЛЛЯЦИЯ
Вслучае
успешной
дефибрилляции
разряд
останавливает сердце, и после некоторой паузы оно
восстанавливает собственную нормальную электрическую
активность (синусовый ритм).
32. ДЕФИБРИЛЯТОР
33.
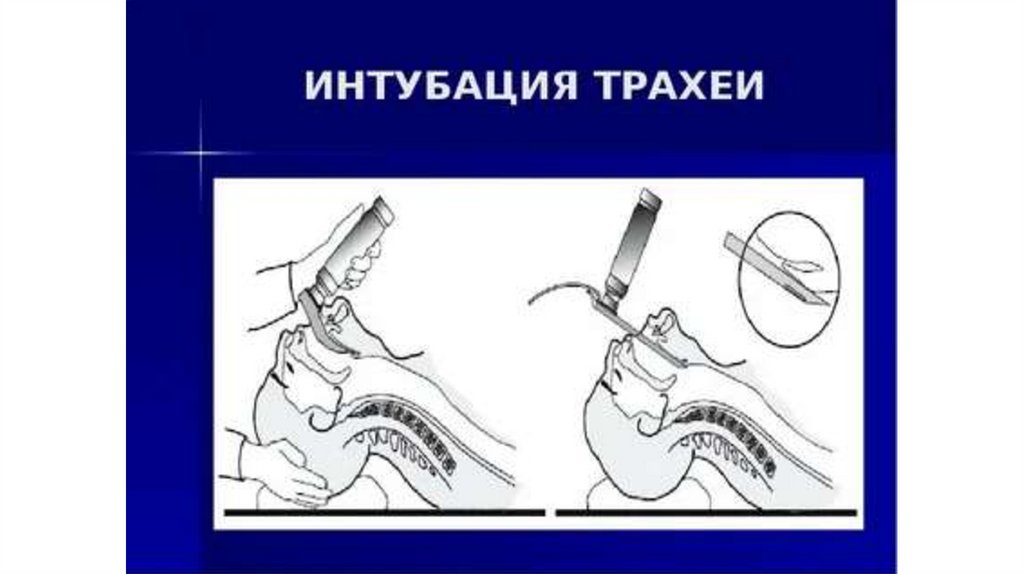
34. ИНТУБАЦИЯ ТРАХЕИ
Интубация трахеи — один из самых надёжных способовобеспечения проходимости дыхательных путей. Ее используют и при
реанимации, и при многих оперативных вмешательствах. Только в
самых крайних случаях можно интубировать трахею без общей или
местной анестезии. Но и тогда следует ввести атропин, желательно
опрыскать трахею местным анестетиком, чтобы предупредить
патологические рефлексы на сердце
Медицинская сестра готовит стерильные интубационные трубки
трех размеров: одну — соответствующую возрасту и две — на один
размер больше и на один размер меньше, ларингоскопы с прямым и
изогнутым клинком, бинт для тампонады полости рта, стерильный
глицерин или силиконовую мазь (но не вазелин!), если предполагается
введение интубационной трубки через нос, анестезиологические
щипцы, анестезирующее вещество для местной анестезии
35.
36. Интубация трахеи
- позволяет проводить одновременное сжатие грудной клеткии вдувание воздуха в лёгкие, что значительно усиливает
искусственный кровоток при СЛР.
Интубация обеспечивает возможность интратрахеального
введения лекарственных веществ (препараты разводят на 10 мл
физиологического раствора и вводят через катетер дистальнее
конца эндотрахеальной трубки, после чего делают 1—2 вдоха; доза
препарата по сравнению с внутривенным или внутрисердечным
введением увеличивается в 2-2,5 раза)
37. ЗАЩИТА МОЗГА
Поскольку при реанимационных мероприятиях всегда имеетместо ишемия мозга, для ее уменьшения используют ряд мер:
—
гипотермия,
—
нормализация
кислотно-щелочного
и
водноэлектролитного баланса,
—
нейровегетативная блокада (галоперидол, таламонал и
т.д.),
—
снижение проницаемости гематоэнцефалического
барьера (глюкокортикоиды, атропин, аскорбиновая кислота и др.),
—
антигипоксанты
38. САМОСТОЯТЕЛЬНАЯ РАБОТА
1. Составление схемы последовательности проведения этапов СЛР.2. Составление памятки для обучения медсестры уходу за пациентом находящимся
на искусственной вентиляции легких (имеющим трахеостому).
3. Составление кроссворда по теме: «Шок. Его причины, классификация».
4. Подготовка презентации по темам:
4.1. Оказание сестринской помощи при остром инфаркте миокарда.
4.2. Оказание сестринской помощи при кардиогенном шоке.
4.3. Оказание сестринской помощи при левожелудочковой недостаточности.
4.4. Оказание сестринской помощи при гипертоническом кризе.
5. Работа с конспектами лекций, учебниками, справочниками, интернет-ресурсом.
6. Решение ситуационных задач, тестовых заданий.
7. Анализ конкретных неотложных ситуаций и составление алгоритмов по оказанию
неотложной помощи.
8. Составление глоссария.
39. Учебная практика
1. Оценка функционального состояния пациента.2. Оказание неотложной помощи с острой сердечно - сосудистой недостаточностью.
2. Осуществление ухода за больными с острой сердечно - сосудистой недостаточностью.
3. Оказание неотложной помощи больным с острой дыхательной недостаточностью.
4. Осуществление ухода за больными с острой дыхательной недостаточностью.
5.Оказание неотложной помощи в коматозном состоянии.
6. Осуществление ухода за больными в коматозном состоянии.
7. Формирование аптечки неотложной помощи при анафилактическом шоке.
8. Оказание неотложной помощи при анафилактическом, септическом, кардиогенном
шоке.
9. Работа с медицинской документацией.
10. Проведение медикаментозного лечения по назначению врача.
11. Участие в проведение сердечно – легочной реанимации.
40. ТЕМЫ ДЛЯ РЕФЕРАТОВ
1. «Анафилактический шок».2. «Гемодиализ».
3. «Современные принципы искусственного питания в
интенсивной терапии».
4. «Острая почечная недостаточность: причины, стадии
развития, интенсивная терапия».





































 Медицина
Медицина