Похожие презентации:
Методы обследования и семиотика поражения мочевыделительной системы у детей
1. Методы обследования и семиотика поражения мочевыделительной системы у детей.
Лекция № 7Специальность: 31.02.01 Лечебное дело
ПМ. 01 Диагностическая деятельность
МДК 01.01. Пропедевтика клинических дисциплин
Раздел 10. Пропедевтика в педиатрии
2.
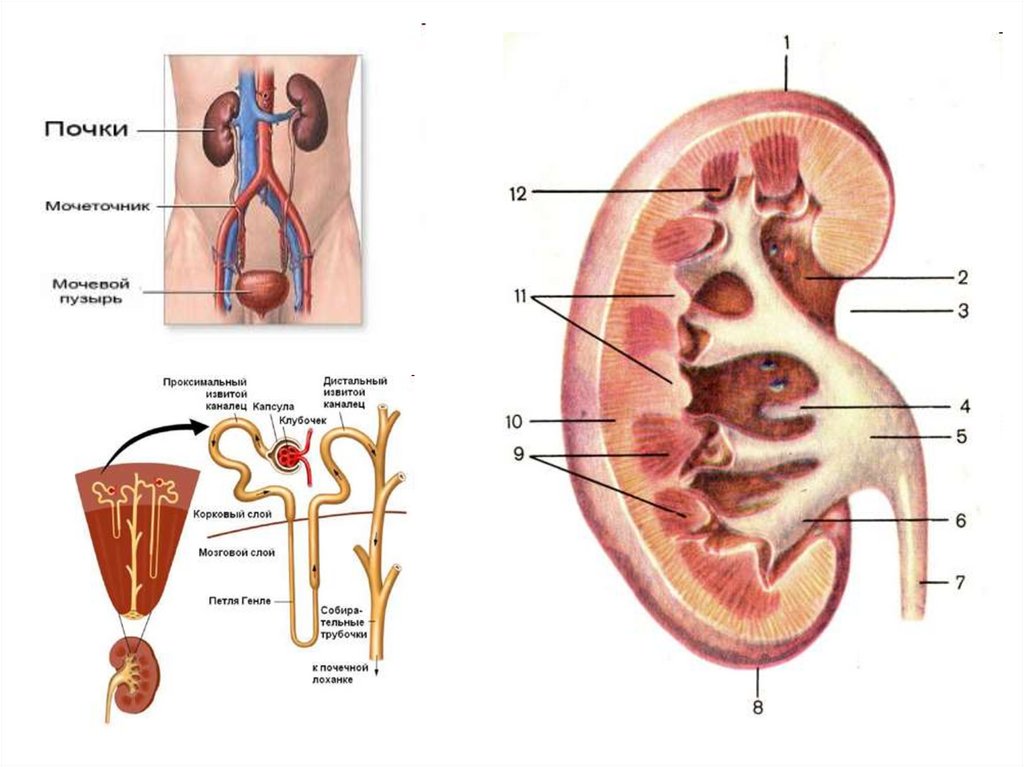
3. АФО мочевыделительной системы у детей
1. ПочкиИмеют относительно большие размеры и массу, большую подвижность из-за
слабости развития околопочечной клетчатки (формирование фиксационного
аппарата заканчивается к 5-7 годам). Количество нефронов такое же как у
взрослого (1-2 млн), но они недостаточно дифференцированы.
Функционально для почек ребенка характерно: до 1 года - низкая
клубочковая фильтрация (уменьшенная фильтрующая поверхность),
ограничена реабсорбция, секреторная и концентрационная функция, что
приводит к невозможности эффективно поддерживать водно-электролитный
баланс и осмотическое давление (легко возникают отеки, дегидратация,
ацидоз).
Низкая экскреция веществ требует четкого контроля дозировок
лекарственных веществ, солевых растворов. Оптимальная гомеостатическая
функция почек устанавливается к 10-11 годам.
4. АФО мочевыделительной системы у детей
2. Мочеточники отходят от лоханок подпрямым углом, более извитые, имеют
перегибы, гипотоничные, относительно
большего диаметра с коротким
дистальным отделом, что способствует
нарушениям уродинамики, развитию
пузырно-мочеточникового рефлюкса.
5. АФО мочевыделительной системы у детей
3. Мочевой пузырь:• слизистая – толстая, рыхлая, хорошо кровоснабжается,
• мышечные волокна в устье мочеточников выражены слабо,
устья зияют, что способствует рефлюксу.
• Емкость мочевого пузыря:
новорожденный – 50 мл,
1 год – 100мл,
5-10 лет – 150-200 мл,
14 лет – 300-400мл.
4. Уретра у девочек во все возрастные периоды короче и шире,
близка к анусу, что облегчает проникновение инфекции в
мочевые пути
6. АФО мочевыделительной системы у детей
5. Диурез:До 1 мес – 300 мл.
Суточное кол-во мочи = 600 + 100•(n-1) или
Суточное кол-во мочи = 100 × (n+5),
где n – возраст в годах, 600 – суточный диурез годовалого ребенка.
• В норме суточный диурез на 20% ниже объема выпитой
жидкости.
Частота мочеиспусканий: новорожденный – 20-25
6 мес – 1год - 15
2-3 года – 7-8
Школьники – 5-6
• Способность к произвольной регуляции мочеиспускания
развивается к 1 году, становится устойчивой - к 2 годам.
• Непроизвольное мочеиспускание может наблюдаться до 3 лет,
во сне – до 5 лет.
7. Особенности сбора анамнеза
Жалобы:• Боли в животе, в поясничной области, при мочеиспускании;
• Дизурические расстройства: частые или редкие
мочеиспускания, болезненные мочеиспускания, недержание и
неудержание мочи, энурез;
• Отеки на лице, на ногах, часто рассматриваются родителями
как прибавка массы тела;
• Повышение АД с головной болью, головокружением, болями в
сердце, нарушение зрения, слуха;
• Изменение внешнего вида мочи (помутнение, появление
осадка, изменение цвета;
• Немотивированные подъемы температуры (температурные
свечки, фебрилитет, субфебрилитет);
• Диспепсические расстройства (тошнота, рвота, снижение
аппетита), жажда, зуд кожи;
• Слабость, вялость, утомляемость, адинамия.
8. Важно учитывать:
• срок появления жалоб, результатылабораторных исследований, эффективность
лечения, наличие наследственной
предрасположенности;
• наличие в анамнезе отставание в темпах
развития, немотивированные подъемы
температуры без катаральных явлений, боли
в животе, не связанные с погрешностями в
пищевом рационе, гельминтозами.
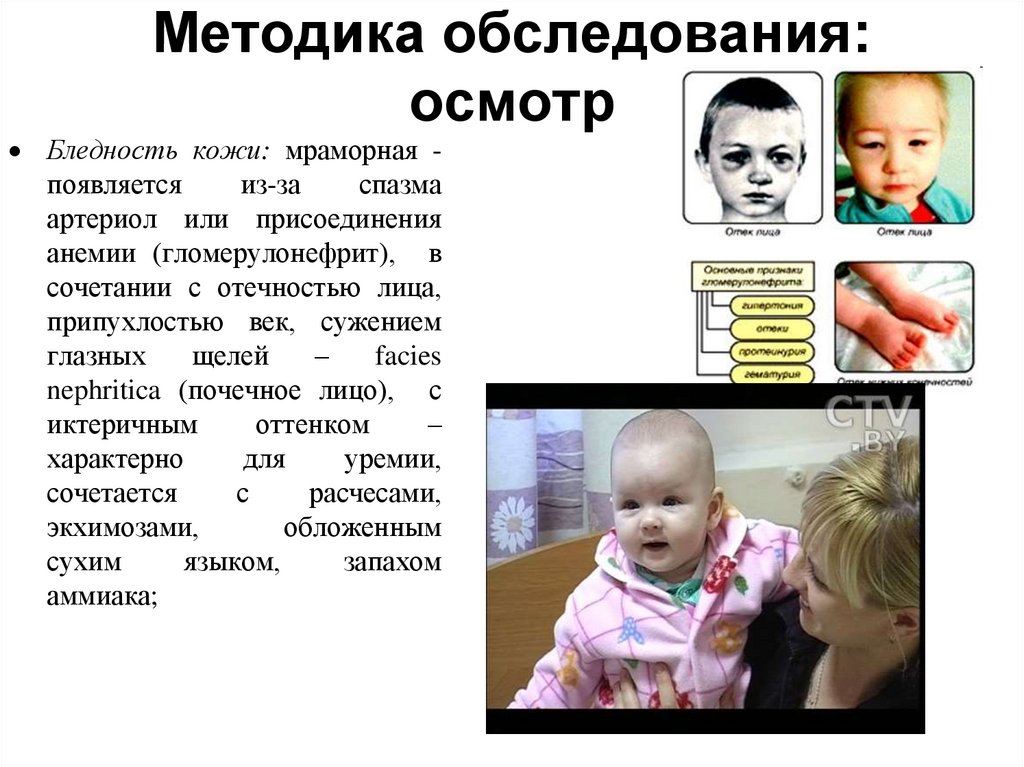
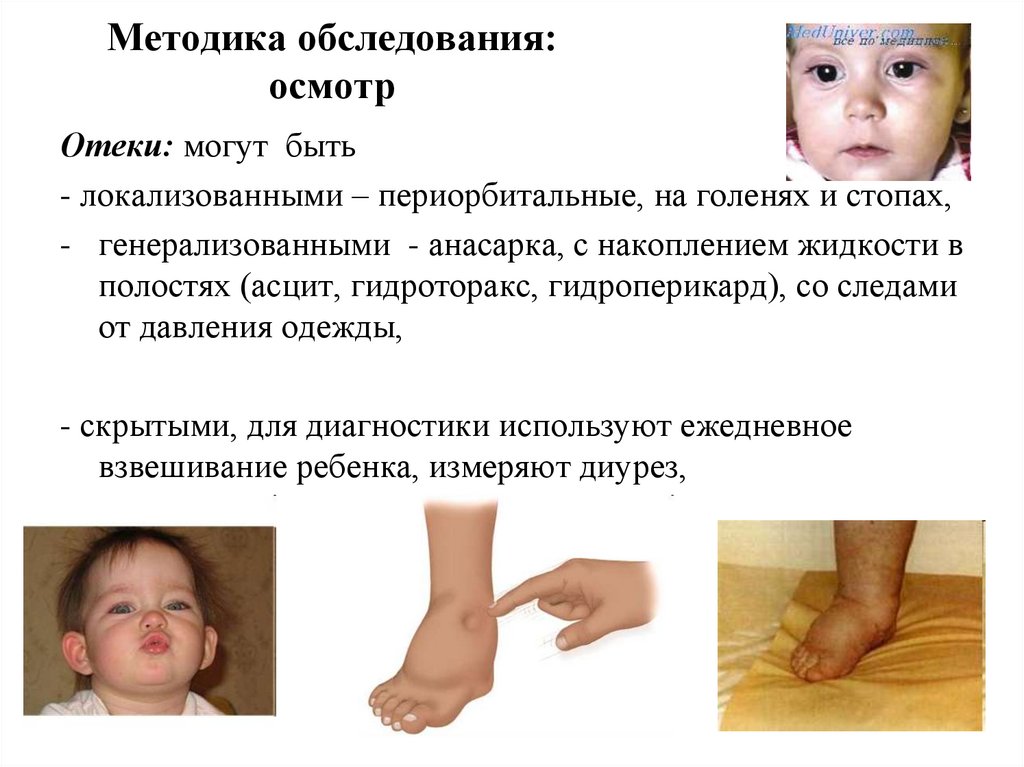
9. Методика обследования: осмотр
Бледность кожи: мраморная появляетсяиз-за
спазма
артериол или присоединения
анемии (гломерулонефрит), в
сочетании с отечностью лица,
припухлостью век, сужением
глазных
щелей
–
facies
nephritica (почечное лицо), с
иктеричным
оттенком
–
характерно
для
уремии,
сочетается
с
расчесами,
экхимозами,
обложенным
сухим
языком,
запахом
аммиака;
10. Методика обследования: осмотр
Отеки: могут быть- локализованными – периорбитальные, на голенях и стопах,
- генерализованными - анасарка, с накоплением жидкости в
полостях (асцит, гидроторакс, гидроперикард), со следами
от давления одежды,
- скрытыми, для диагностики используют ежедневное
взвешивание ребенка, измеряют диурез,
11. Методика обследования: осмотр
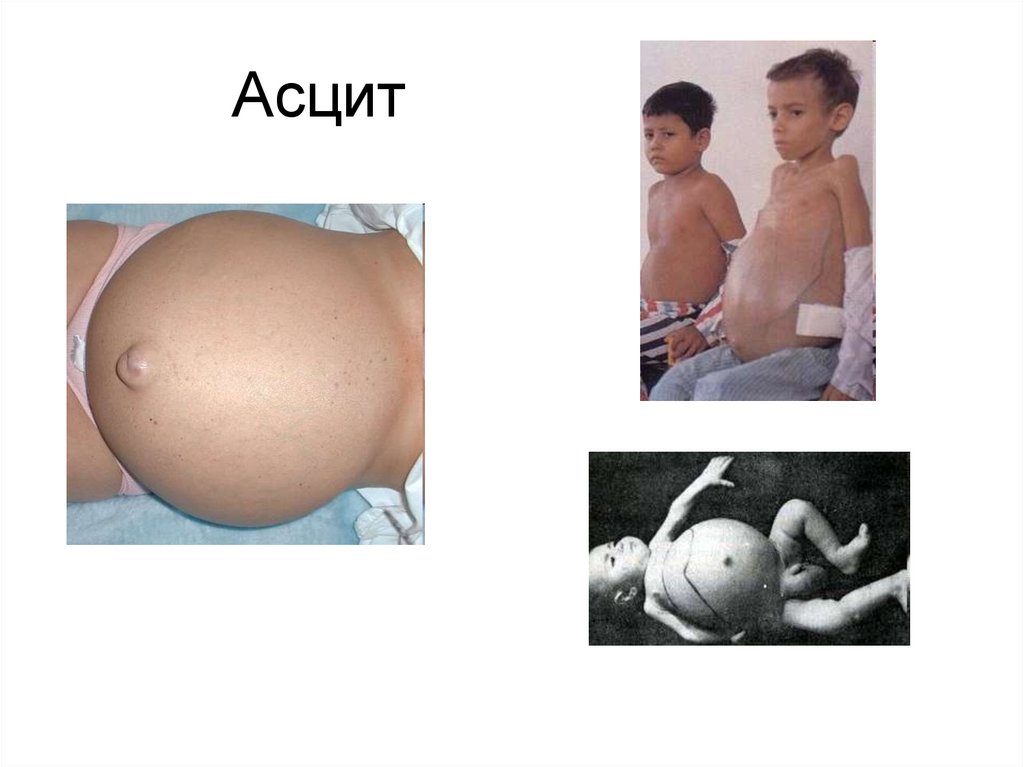
Изменение величины и формы живота, контуровпоясничной области:
• Живот увеличивается в объеме при асците ( в
вертикальном положении – выглядит отвисшим с
выпяченным пупком, при горизонтальном – «лягушачий
живот», распластанный с выбухающими боковыми
отделами).
• Выбухание надлобковой области – признак острой
задержки мочеиспускания, припухание поясничной
области на стороне поражения – признак паранефрита.
Изменение поведения ребенка во время мочеиспускания:
Болезненность при мочеиспускании выражается криком
во время микции, прерывистым (порционным)
мочеиспусканием;
12. Асцит
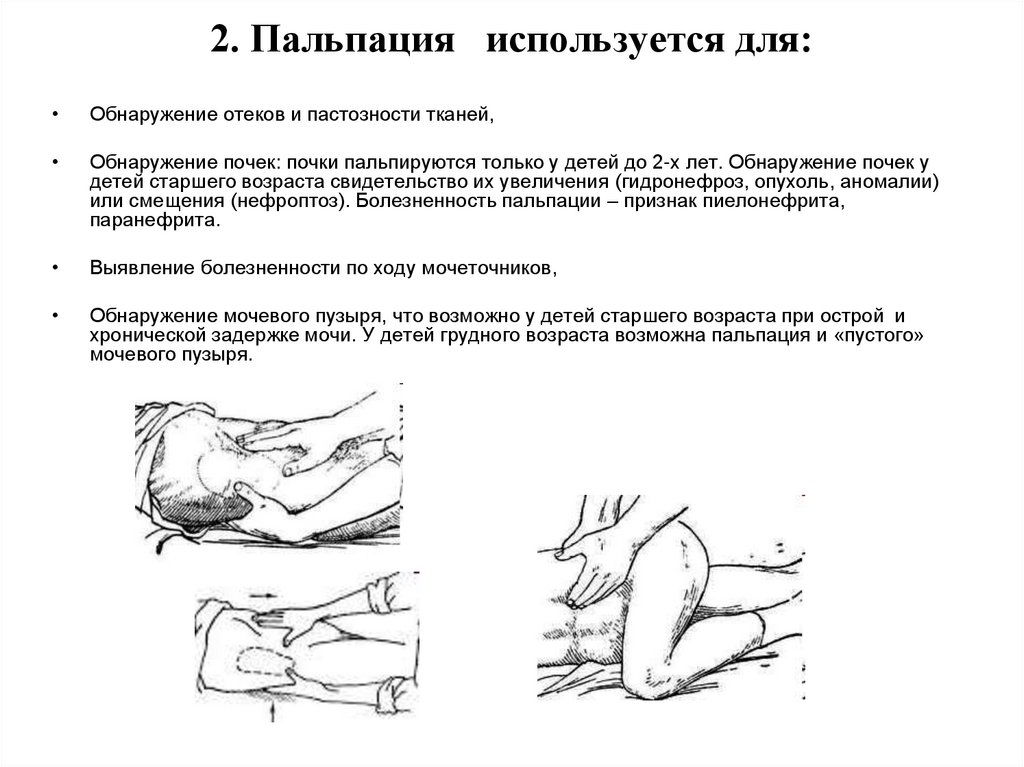
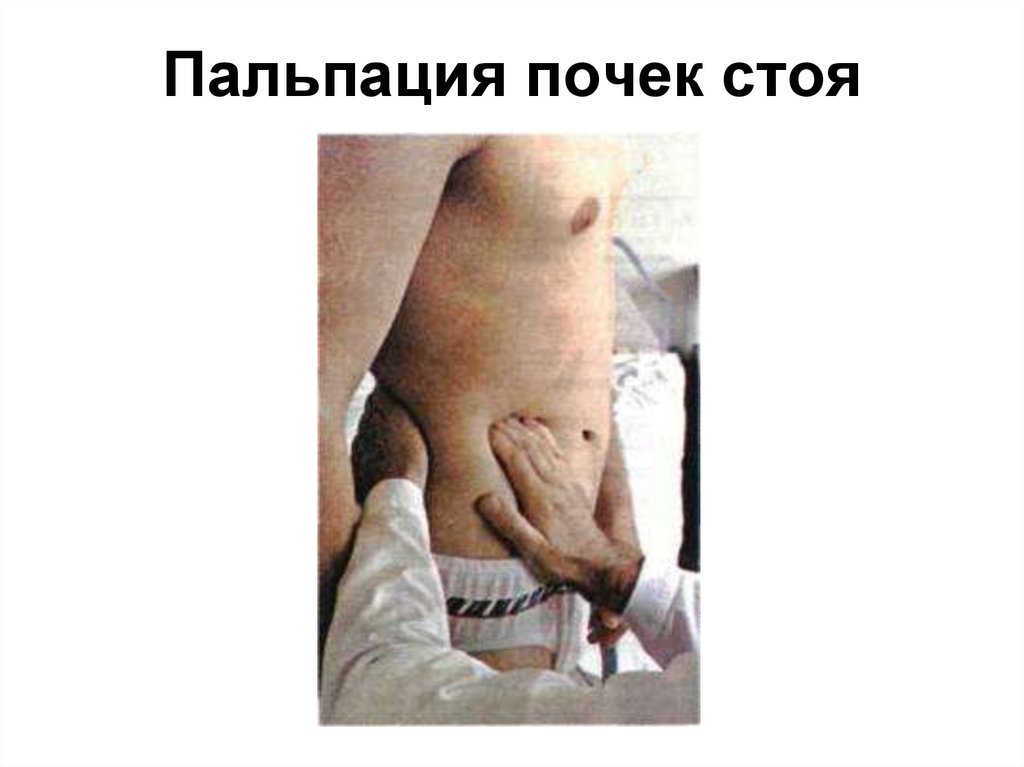
13. 2. Пальпация используется для:
Обнаружение отеков и пастозности тканей,
Обнаружение почек: почки пальпируются только у детей до 2-х лет. Обнаружение почек у
детей старшего возраста свидетельство их увеличения (гидронефроз, опухоль, аномалии)
или смещения (нефроптоз). Болезненность пальпации – признак пиелонефрита,
паранефрита.
Выявление болезненности по ходу мочеточников,
Обнаружение мочевого пузыря, что возможно у детей старшего возраста при острой и
хронической задержке мочи. У детей грудного возраста возможна пальпация и «пустого»
мочевого пузыря.
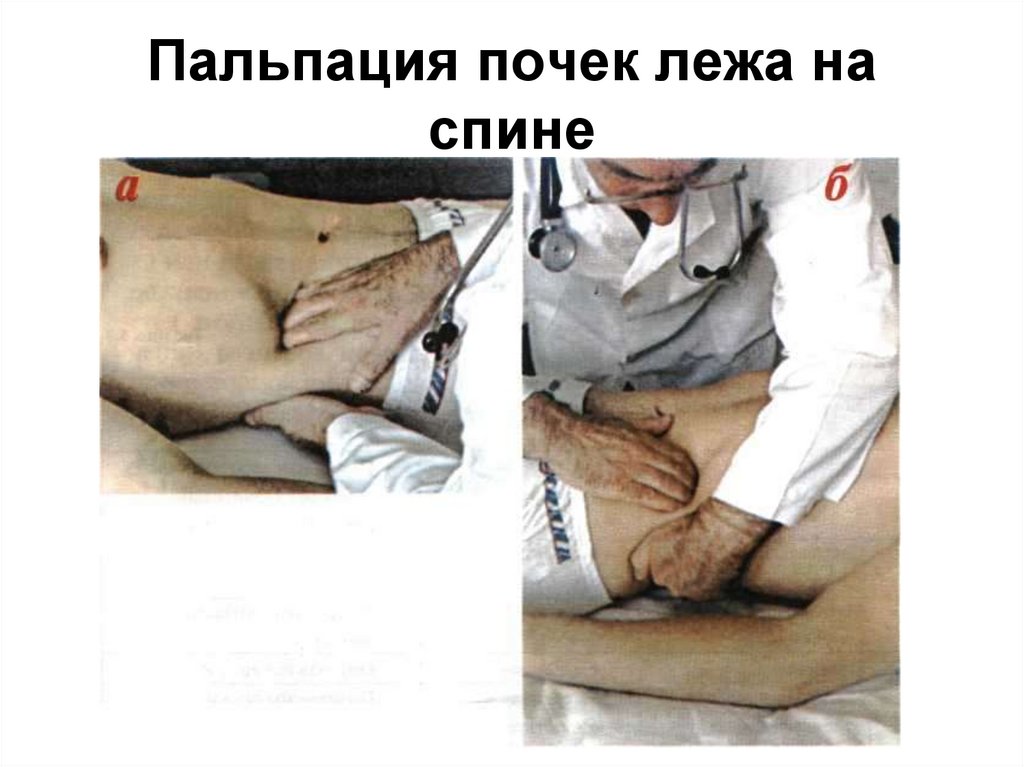
14. Пальпация почек лежа на спине
15. Пальпация почек стоя
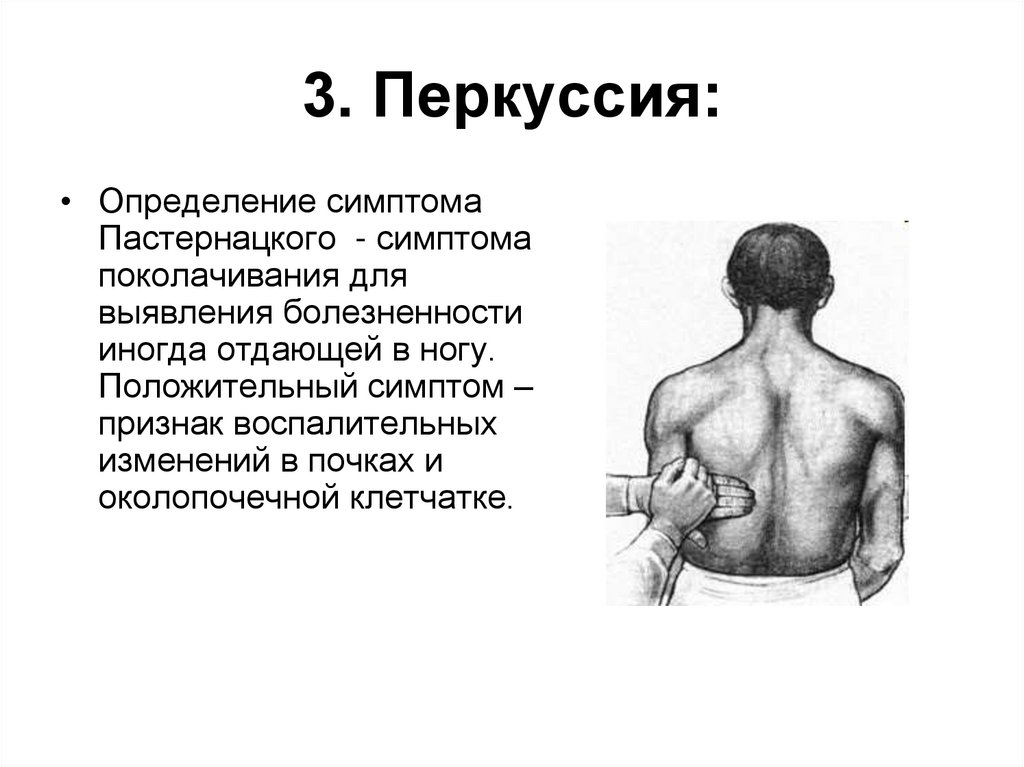
16. 3. Перкуссия:
• Определение симптомаПастернацкого - симптома
поколачивания для
выявления болезненности
иногда отдающей в ногу.
Положительный симптом –
признак воспалительных
изменений в почках и
околопочечной клетчатке.
17. Положительный симптом Пастернацкого может быть обусловлен:
• Cотрясением растянутой и напряженной почечной капсулы,например, при заболеваниях почек, сопровождающихся
значительным воспалительным или застойным набуханием
почечной ткани (гломерулонефрит, пиелонефрит, амилоидоз
почек, застойная почка);
• сотрясением воспаленной или растянутой и напряженной
почечной лоханки, например, при пиелите, гидронефрозе и
т. п.;
• сотрясением конкрементов, находящихся в почечной
лоханке и раздражающих ее слизистую;
• при нагноении околопочечной клетчатки (паранефрите).
18. Лабораторные исследования:
1. Общий анализ мочи: включает определение физических свойств,химического состава и микроскопию осадка.
Цвет: в норме соломенно-желтый. Возможны варианты:
• - бесцветный – при сильном разведении, при приеме диуретиков,
инфузионной терапии
• - темно-желтый – при повышенной концентрации желчных
пигментов, олигурии, лихорадке,
• - красный, цвет «мясных помоев» - при эритроцитурии, после
употребления свеклы, вишни, ежевики,
• - темно-коричневый – при гемолитической анемии,
• - цвета пива - при гепатитах,
• - оранжевый – при уратурии (мочекислом инфаркте), приеме
нитрофурановых препаратов, рифампицина,
• - зеленый – при билирубинемии (механической желтухе).
19. 1. Общий анализ мочи:
Прозрачность – в норме – полная.
Неполная
прозрачность,
мутность мочи возникаетпри наличии клеточных
Реакция
мочи. У детей
элементов, слизи, бактерий и большого количества солей.
Реакция мочи: в норме слабо-кислая или нейтральная.
– Кислая - возникает при перегрузке мясной пищей, гломерулонефрите,
диабетической коме, общем ацидозе.
– Щелочная – возникает при овощной диете, употреблении щелочных
минеральных вод, при рвоте, воспалительных заболеваниях
мочевыводящих путей, при схождении отеков идр.
Запах: У здоровых детей свежая моча обладает слабым аммиачным запахом.
При патологических состояниях моча может приобретать довольно резкий
аммиачный или ацетоновый запах.
20. 1. Общий анализ мочи:
Удельный вес: в норме 1.002- 1.030, зависит от водной нагрузки.Гипостенурия – наличие постоянно низкой плотности ниже 1.010 , указывает
на нарушение концентрационной функции почек.
Изостенурия – наличие постоянной плотности мочи, соответствующей
плотности первичной мочи (1.008 – 1.010).
Гиперстенурия – повышение плотности мочи (выше 1.030), наблюдают при
наличии в ней сахара, белка, солей.
Снижение относительной плотности возникает при разведении или
нарушении концентрационной способности почек при гломерулонефритах,
тяжелых пиелонефритах со склерозом интерстиция.
Так как потребность в жидкости у детей в различные периоды в 3–5 раз больше, чем у
взрослых, то имеется более сильное разведение мочи и плотность ее характеризуется
низкими показателями:
у новорожденных 1002–1004 и остается таковой до 5–6 месяцев.
К 2–3 годам приближается к 1010–1014,
к 5 годам – 1012–1020
к 10–12 годам удельная плотность равняется показателям взрослых.
21. 1. Общий анализ мочи:
Белок: в норме до 0.033 г/л.Увеличивается у новорожденных (транзиторная протеинурия до 4-10
дня), при гломерулонефрите, наследственных нефритах, в
минимальных количествах – при пиелонефрите, действии
нефротоксичных препаратов.
Выделяют протеинурию: следовую – до 0.03 г/л,
незначительную – до 1.0г/сут,
умеренную – 1-3г/сут,
высокую (массивную) – более 3.0 г/сут
• Функциональная протеинурия может возникать при длительном
вертикальном положении (ортостатическая), страхе (эмоциональная),
приеме обильной белковой пищи (алиментарная), потере жидкости
(дегидратационная), физической нагрузке, лихорадке (лихорадочная).
22. 1. Общий анализ мочи: Элементы осадка
Эритроциты в норме 0-2 в пзр. (до 5 в п зр)Гематурия может быть при гломерулонефритах, нефритах,
дисметаболической нефропатии, поликистозе, опухоли Вильмса,
коагулопатиях, МКБ, туберкулезе, воспалительных процессах.
Выделяют: Макрогематурию – при красноватом цвете мочи
Микрогематурию: незначительную – до 10-15 в п зр.,
умеренную - 20-50 в п зр.,
значительную – 50-100 в п зр.
23. 1. Общий анализ мочи: Элементы осадка
• Лейкоциты в норме 0-4 в п зр.Повышение количества лейкоцитов – лейкоцитурия, признак воспалительного
процесса.
• Цилиндры в норме – отсутствуют.
Цилиндрурия – появление цилиндров в моче, связана с осаждением белка в
просвете канальцев, могут быть гиалиновыми (физическая нагрузка,
лихорадка), зернистыми и эпителиальными (дегенеративные изменения
канальцев), восковидными (нефротический синдром), эритроцитарными
(гематурия почечного генеза), лейкоцитарными (лейкоцитурия почечного
генеза)
Цилиндры в осадке мочи:
1. Гиалиновые цилиндры;
2. Зернистые цилиндры;
3. Восковидные цилиндры;
4. Эритроцитарные цилиндры
24. 1. Общий анализ мочи: Элементы осадка
• Эпителиальные клетки в норме – единичные,увеличивается количество плоского при циститах,
цилиндрического и кубического эпителия при
воспалительных заболеваниях лоханки, мочеточника,
канальцевого аппарата.
• Неорганический осадок (соли) зависит от РН мочи,
диеты, ураты – при употреблении мяса, физических
нагрузках, лихорадке, голодании, мочекислом диатезе,
оксалаты – при употреблении щавеля, редиса,
трипельфосфаты и фосфаты – при микробновоспалительных процессах.
25.
26. 2. Анализ мочи по Нечипоренко – подсчет клеточных элементов в 1 мл мочи норма: эритроциты – до 1000, лейкоциты – до 2000,
3. Анализ мочи по Аддис-Каковскому – подсчетклеточных элементов в моче, собранной за сутки
норма эритроциты – до 1 млн,
лейкоциты – до 2 млн),
4. Бактериологическое исследование мочи с
определением чувствительности к антибиотикам
– позволяет выявить возбудителя и определить
направления антибактериальной терапии,
27. 5. Проба по Зимницкому – исследование концентрационной функции почек
Нормативы:• наличие пробы с плотностью >1.018 – показатель
сохранности концентрационной способности,
• разница между максимумом и минимумом > 10-12 ед –
показатель сохранности способности почки к
концентрации и разведению,
• дневной диурез/ночной диурез = 2/1 – 3/1).
28. Инструментальные исследования
УЗИ - позволяет оценитьразмеры, форму, положение, структуру почек,
состояние мочевого пузыря, наличие камней, наличие отеков в полостях;
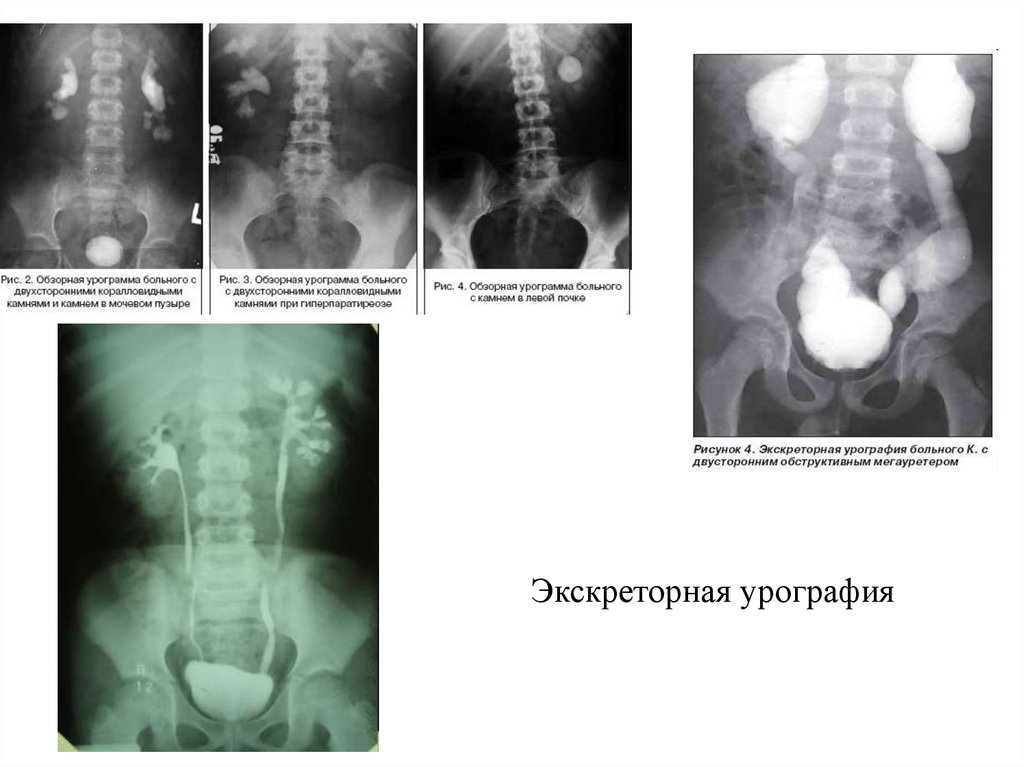
Экскреторная урография - позволяет оценить анатомическое и
функциональное состояние почек и мочевых путей, уродинамику;
Радиоизотопная нефрография – позволяет оценить почечный кровоток,
секреторную функцию, количество функционирующей паренхимы,
уродинамику верхних мочевых путей;
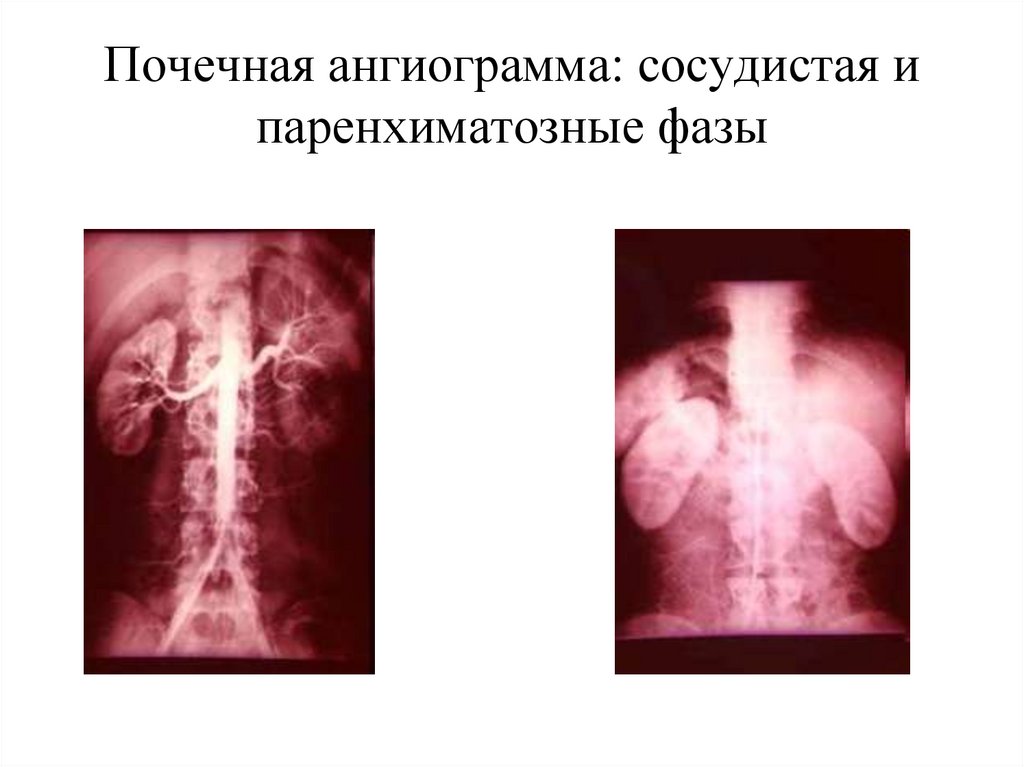
Ангиография почечных артерий – позволяет оценить почечный кровоток;
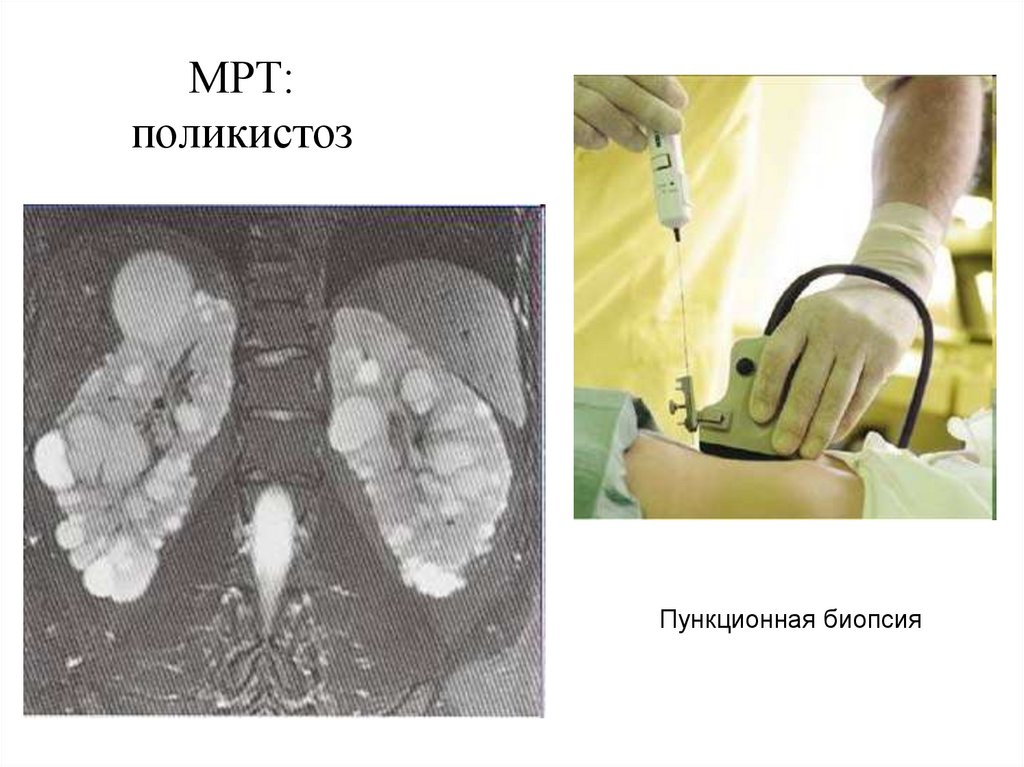
Пункционная биопсия – уточняет морфологический вариант изменений в
почках;
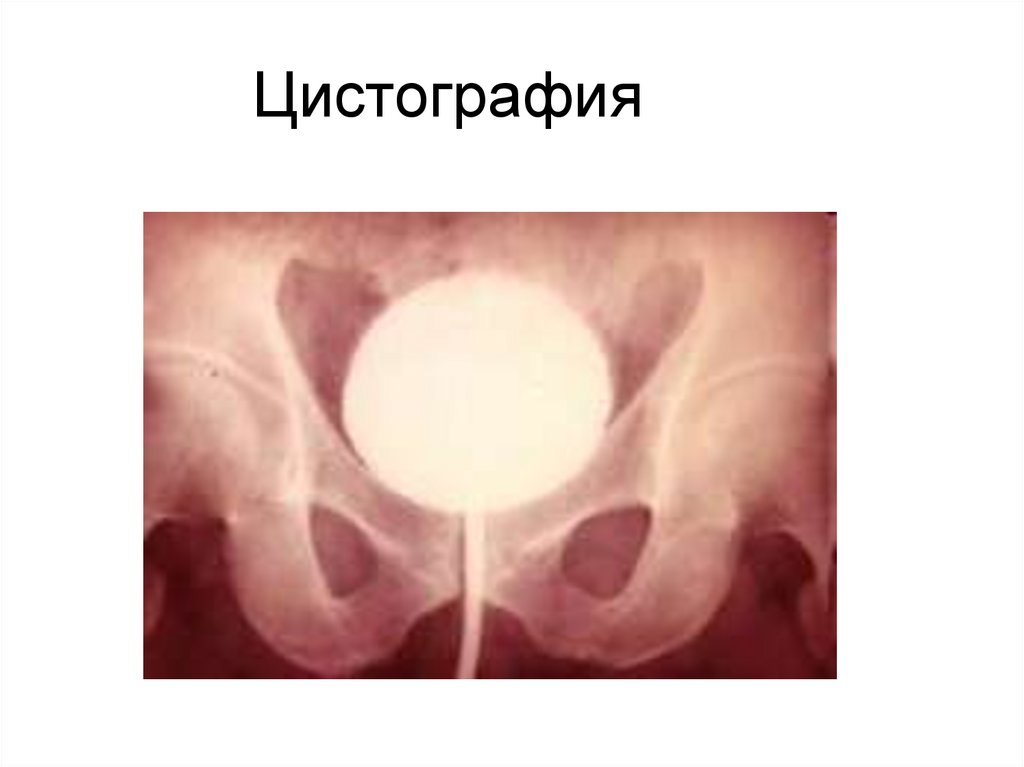
Микционная цистоуретрография – позволяет оценить анатомическое и
функциональное состояние мочевого пузыря, уретры, наличие рефлюкса;
Цистоскопия – дает оценку состояния слизистой мочевого пузыря, устьев
мочеточников.
29. МРТ: поликистоз
Пункционная биопсия30. Почечная ангиограмма: сосудистая и паренхиматозные фазы
31. Цистография
32.
Экскреторная урография33. Дополнительные исследования включают:
• общий анализ крови,• биохимическое исследование крови,
• иммунологическое исследование,
• контроль АД,
• контроль состояния глазного дна.
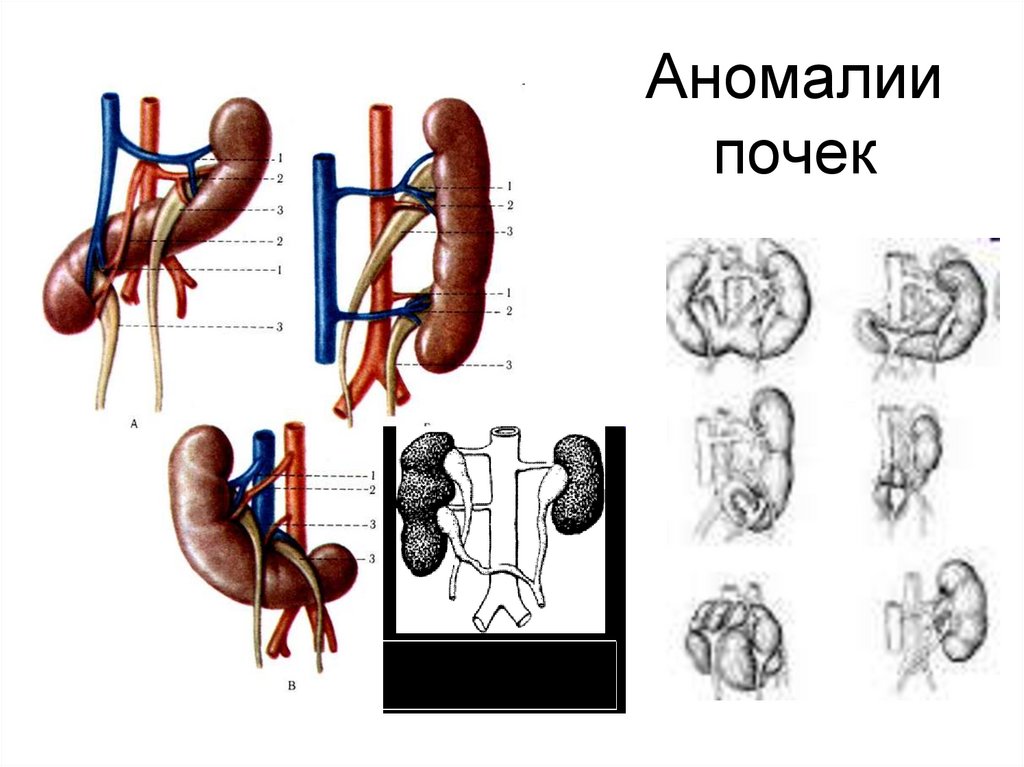
34. Семиотика поражений мочевыделительной системы 1. Аномалии развития органов мочевыделительной системы включают:
• Аномалии почек• - изменения количества – добавочная, удвоенная
почка, агенезия (полное отсутствие),
• - изменения формы – подковообразная,
кольцевидная, L - , S- образная почки,
• - изменения расположения – дистопия почек,
• - гипоплазия – уменьшение массы почки,
• - дисплазия – уменьшение массы с нарушением
структуры почки,
• - врожденный гидронефроз – прогрессирующее
расширение лоханки почки
35. Аномалии почек
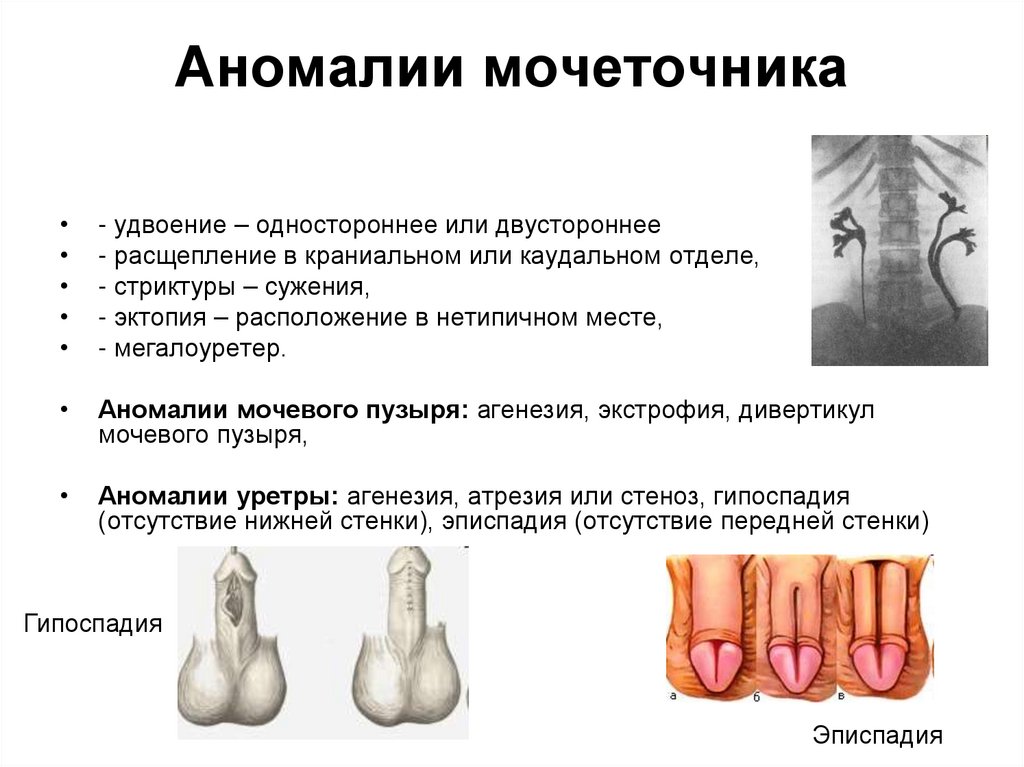
36. Аномалии мочеточника
- удвоение – одностороннее или двустороннее
- расщепление в краниальном или каудальном отделе,
- стриктуры – сужения,
- эктопия – расположение в нетипичном месте,
- мегалоуретер.
Аномалии мочевого пузыря: агенезия, экстрофия, дивертикул
мочевого пузыря,
Аномалии уретры: агенезия, атрезия или стеноз, гипоспадия
(отсутствие нижней стенки), эписпадия (отсутствие передней стенки)
Гипоспадия
Эписпадия
37. 2. Нарушения мочеотделения:
Полиурия – увеличение суточного диуреза более чем в 2 раза, причиной может
быть массивная водная нагрузка, ликвидация отеков, применение диуретиков,
почечная недостаточность, несахарный диабет;
Олигурия – уменьшение суточного диуреза до 1/3 – ¼ от возрастной нормы,
встречается при гломерулонефрите, ограничении жидкости, усиленном
потоотделении, диареях, рвоте, эксикозе (у взрослых менее 500 мл/сут);
Анурия – уменьшение диуреза менее 6-7% от нормы или полное прекращение
выделения мочи может быть связано с ОПН, кровопотере,
гломерулонефритом, обструкцией мочевых путей (у взрослых мене 100мл/сут);
Ишурия – острая задержка мочеиспускания при нарушении выведения мочи из
мочевого пузыря (травматический разрыв, стриктуры уретры, МКБ, опухоли
итд);
Никтурия – преобладание ночного диуреза над дневным (ХПН)
Поллакиурия — учащенное мочеиспускание малыми порциями (каплями).
Странгурия – затрудненное мочеиспускание, сопровождающееся болью и
резями.
Неудержание мочи - неспособность ребенка удерживать мочу при позыве к
мочеиспусканию.
Энурез (ночное недержание мочи) – непроизвольное мочеиспускание во
время сна у детей старше 6 лет.
Недержание мочи – выделение мочи без позывов, независимо от акта
мочеиспускания
38. 3. Нефротический синдром
симптомокомплекс, включающий отеки, выраженную протеинурию(>50мг/кг в сутки, >3г/сут),
гипопротеинемию и гипоальбуминемию, гиперлипидемию.
Клинические варианты:
чистый (без гематурии и АГ)
смешанный (с гематурией и АГ),
первичный (врожденный, гломерулонефрит)
вторичный (ВУИ, СЗСТ и гемваскулит, болезни
обмена, наследственные заболевания);
39. 4. Нефритический синдром
включает–
–
Внепочечные симптомы (отеки, АГ и др)
Почечные симптомы (олигурия, гематрия,
протеинурия, циллиндрурия);
5. Дизурический синдром – синдром нарушения
акта мочеиспускания.
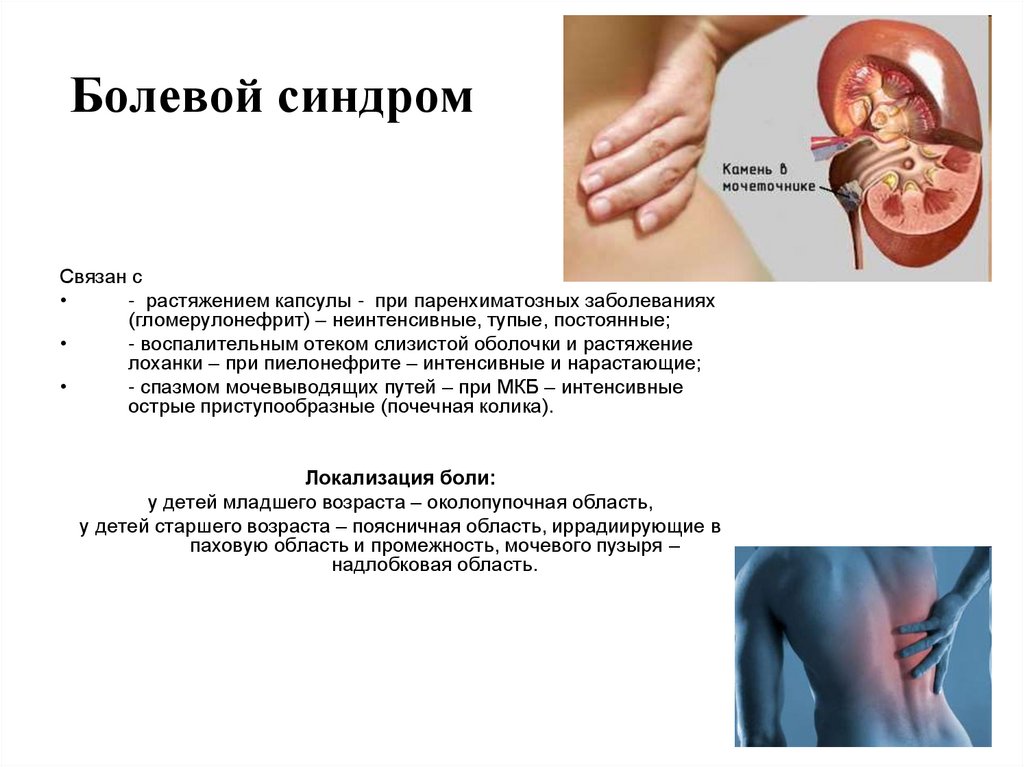
40. Болевой синдром
Связан с- растяжением капсулы - при паренхиматозных заболеваниях
(гломерулонефрит) – неинтенсивные, тупые, постоянные;
- воспалительным отеком слизистой оболочки и растяжение
лоханки – при пиелонефрите – интенсивные и нарастающие;
- спазмом мочевыводящих путей – при МКБ – интенсивные
острые приступообразные (почечная колика).
Локализация боли:
у детей младшего возраста – околопупочная область,
у детей старшего возраста – поясничная область, иррадиирующие в
паховую область и промежность, мочевого пузыря –
надлобковая область.
41. 7. Артериальная гипертензия
• – результат нарушения кровоснабженияи активации ренин-ангиотензинальдостероновой системы с развитием
переферического спазма сосудов,
задержкой натрия и воды, увеличением
сердечного выброса.
42. 8. Синдром почечной недостаточности – состояние, при котором уменьшается выведение почками различных веществ из организма –
воды,ионов К и Na, азотсодержащих веществ, токсинов.
ОПН – нарушение функции почек,
обусловленное повреждением нефронов,
клинически характеризуется олигурией,
развивается при ДВС-синдроме на фоне
инфекций, гемолизе, шоке, массивных
гемотрансфузиях, тромбозе почечных сосудов,
воздействии нефротоксичных веществ.
ХПН – состояние, обусловленное
необратимыми потерями функционирующих
нефронов, при этом диурез зависит от стадии
(адекватный, избыточный, олигурия, анурия).
Развивается при прогрессирующем
гломерулонефрите, нефритах, амилоидозе.


























 Медицина
Медицина