Похожие презентации:
Perelivanie_krovi_i_ee_komponentov_2020
1. Переливание крови и ее компонентов
(Порядок действий врачапри переливании крови)
26.10.25 19:58
2.
Современнаятрансфузионная терапия,
согласно определению
выдающегося советского
трансфузиолога и хирурга А.
Н. Филатова (1973), есть
раздельное или сочетанное
применение крови, ее
компонентов и препаратов, а
также кровезамещающих
растворов
26.10.25 19:58
3. Эффекты перелитой крови
ЗаместительныйГемодинамический
Иммунологический
Гемостатический
Стимулирующий
26.10.25 19:58
4. Заместительный эффект
Заместительное действие заключается в возмещенииутраченной организмом части крови. Введенные в
организм эритроциты восстанавливают объем
крови и ее газотранспортную функцию. Лейкоциты
повышают иммунные способности организма.
Тромбоциты корригируют систему свертывания
крови. Плазма и альбумин обладают
гемодинамический действием. Иммуноглобулины
плазмы создают пассивный иммунитет. Факторы
свертывания крови и фибринолиза регулируют
агрегатное состояние крови. Вводимые вместе с
кровью питательные вещества (жиры, белки и
углеводы) включаются в цепь биохимических реакций.
Эритроциты перелитой крови функционируют в
сосудистом русле реципиента до 30 и более суток.
Клетки белой крови покидают сосудистое русло вскоре
после переливания, белки плазмы донорской крови
циркулируют в сосудистом русле реципиента 18-36
дней.
26.10.25 19:58
5. Гемодинамический эффект
Переливание крови оказывает всестороннеевоздействие на сердечно-сосудистую систему. У
больных с острой кровопотерей и травматическим
шоком оно приводит к стойкому увеличению ОЦК,
увеличению венозного притока к правым отделам
сердца, усилению работы сердца и повышению
минутного объема крови. Оживляется
микроциркуляция: расширяются артериолы и венулы,
раскрывается сеть капилляров, и в них ускоряется
движение крови, сокращаются артериовенозные
шунты, в результате чего редуцируется утечка крови из
артериальной системы в венозную. Через 24-48 часов
после переливания крови у реципиента начинается
усиленный приток тканевой лимфы в кровеносное
русло, в результате чего еще более увеличивается ОЦК.
Поэтому иногда после трансфузии прирост ОЦК
превосходит
объем перелитой крови.
26.10.25 19:58
6. Иммунологический эффект
Гемотрансфузия усиливает иммунологическиесвойства организма реципиента. Вводятся
гранулоциты, макрофагальные клетки,
лимфоциты, комплемент, иммуноглобулины,
цитокины, различные антибактериальные и
антитоксичные антитела и пр., возрастает
фагоцитарная активность лейкоцитов,
активируется образование антител. Особенно
высоким иммунобиологическим -действием
обладают гипериммунные препараты плазмы,
полученные от иммунизированных доноров, антистафилококковая, антисинегнойная,
противоожоговая плазма, иммуноглобулины
направленного действия
(антистафилококковый, противококлюшный,
противостолбнячный иммуноглобулин и др.).
26.10.25 19:58
7. Гемостатический эффект
Переливание крови оказывает стимулирующеедействие на систему гемостаза реципиента, вызывая
умеренную гиперкоагуляцию, обусловленную
увеличением тромбопластической и снижением
антикоагулянтной активности крови. Переливание
небольших доз (обычно 250 мл) теплой крови или
крови с малым сроком хранения (до 3 суток), оказывает
существенное гемостатическое действие благодаря
активности вводимых с ней тромбоцитов и
прокоагулянтов - факторов свертывающей системы.
Особым гемостатическим действием обладают
специальные виды плазмы (антигемофильная,
викасольная) и гемостатические препараты
(фибриноген, криопреципитат, протромбиновый
комплекс, тромбоцит-ная масса и плазма, обогащенная
тромбоцитами). В то же время переливание массивных
доз донорской крови в отдельных случаях может
нарушить гемостатический баланс вплоть до развития
диссеминированного внутрисосудистого свертывания
26.10.25 19:58
крови
(ДВС-синдром).
8. Стимулирующий эффект
После переливания крови в организмеразвиваются изменения, аналогичные стрессу.
Происходит стимуляция гипоталамогипофизарно-адреналовой системы, что
подтверждается увеличением содержания
кортикостероидов в крови и моче реципиентов
в посттрансфузионном периоде. У реципиентов
повышается основной обмен, увеличивается
дыхательный коэффициент, повышается
газообмен. Переливание крови оказывает
стимулирующее действие на факторы
естественного иммунитета: повышается
фагоцитарная активность гранулоцитов,
выработка антител в ответ на действие тех или
26.10.25 19:58
иных
антигенов
9. Порядок действий врача при переливании крови
1. Определить показания к гемотрансфузии, выявитьпротивопоказания, собрать трансфузиологический
анамнез.
2. Определить группу крови и резус-фактор
реципиента.
3. Выбрать трансфузионную среду, способ
переливания
4. Перепроверить группу крови донора (из флакона) по
системе АВО.
5. Провести пробу на индивидуальную совместимость
по системе АВО.
6. Провести пробу на индивидуальную совместимость
по резус-фактору.
7. Провести биологическую пробу.
8. Произвести гемотрансфузию.
9. Заполнить документацию.
10.
Осуществить
наблюдение за пациентом после
26.10.25
19:58
гемотрансфузии.
10. Показания к гемотрансфузии
Абсолютные показания (когда выполнениегемотрансфузии обязательно, а отказ от нее
может привести к резкому ухудшению
состояния больного или даже смерти)
острая кровопотеря (более 15% ОЦК),
травматический шок,
тяжелые операции, сопровождающиеся
обширными повреждениями тканей и
кровотечением.
26.10.25 19:58
11. Показания к гемотрансфузии
Относительные показания (когда переливаниекрови играет лишь вспомогательную роль среди
других лечебных мероприятий, являются
относительными)
анемия,
заболевания воспалительного характера с
тяжелой интоксикацией,
продолжающееся кровотечение, нарушения
свертывающей системы,
снижение иммунного статуса организма,
длительные хронические воспалительные
процессы со снижением регенерации и
реактивности,
некоторые отравления.
26.10.25 19:58
12. Противопоказания к гемотрансфузии
Абсолютным противопоказанием кгемотрансфузии является острая
сердечно- легочная недостаточность,
сопровождающаяся отеком легких, инфаркт
миокарда.
!!!!! Однако при наличии массивной
кровопотери и травматического шока
абсолютных противопоказаний для
переливания нет и кровь следует
переливать.
26.10.25 19:58
13. Противопоказания к гемотрансфузии
Относительными противопоказаниямиявляются:
свежие тромбозы и эмболии,
тяжелые расстройства мозгового кровообращения,
септический эндокардит, пороки сердца,
миокардиты и миокардиосклерозы с
недостаточностью кровообращения IIб-III степени,
гипертоническая болезнь III стадии,
тяжелые функциональные нарушения печени и
почек,
заболевания, связанные с аллергизацией
организма (бронхиальная астма, поливалентная
аллергия),
остротекущий и диссеминированный туберкулез,
ревматизм,
особенно с ревматической пурпурой
26.10.25 19:58
14. Сбор трансфузиологического анамнеза
Необходимо выяснить у пациента, знает лион свою группу и резус-фактор
(используются как дополнительные
сведения),
были ли в прошлом переливания крови и ее
компонентов, не было ли при этом какихлибо осложнений.
У женщин необходимо выяснить наличие
беременностей и их осложнений (особенно у
резус-отрицательных женщин).
26.10.25 19:58
15.
Система АВО - она включает агглютиногены А,В, О. Их комбинации позволили выделить
четыре группы крови (по К. Ланштейнеру, Я.
Янскому) - I, II, III, IV.
Первая группа содержит агглютиноген О и агглютинины ,
Вторая группа содержит агглютиноген А и агглютинин .
Третья группа содержит агглютиноген В и агглютинин .
Четвертая группа содержит агглютиногены А и В и
. Агглютиноген О по своей активности слабый и в расчет
при совместимости крови для переливания в расчет не
берется.
агглютининов не содержит.
26.10.25 19:58
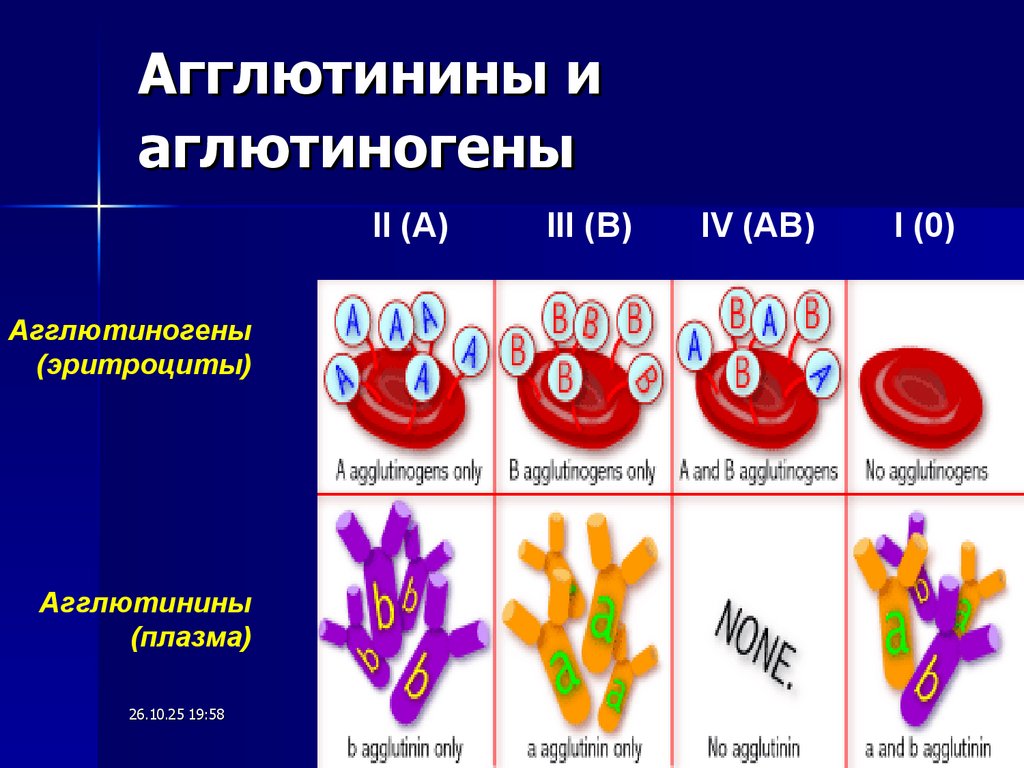
16. Аглютиногены и агглютинины
Аглютиногены - это белковые структуры,которые имеются практически во всех средах
организма - в эритроцитах, лейкоцитах,
тромбоцитах, располагаясь на их поверхности, в
клетках различных тканей. А, В и резус
агглютиноген встречаются в плазме, в тканевых
жидкостях, но преимущественно на поверхности
эритроцитов.
Антитела (агглютинины) это белковые структуры,
входящие в состав гаммаглобулинов. Они
находятся в плазме крови, а также встречаются
в тканевой жидкости. По системе АВО антитела
представлены агглютининами и
26.10.25 19:58
17. Агглютинины и аглютиногены
II (А)Агглютиногены
(эритроциты)
Агглютинины
(плазма)
26.10.25 19:58
III (В)
IV (АВ)
I (0)
18. Способы определения групп крови по системе АВО
по стандартнымизогемагглютинирующим сывороткам,
по стандартным
изогемагглютинирующим сывороткам
и стандартным эритроцитам
(перекрестный способ),
с помощью моноклональных антител
(цоликлонов анти-А и анти-В).
26.10.25 19:58
19. Комплект принадлежностей для определения группы
Планшет дляопределения
группы крови
Скарификатор
Пипетки
26.10.25 19:58
Стерильные
ватные шарики
70% этиловый
спирт
Предметное
стекло
Стандартные сыворотки
20. Стандартные сыворотки для определения группы крови
0(I) группа сыворотки в ампуле или флаконе неокрашиваются, наклеивается этикетка белого цвета. На
этикетке, ровно как и на этикетках сывороток других
групп крови, пишется групповая принадлежность, титр
антител, номер серии и срок годности сыворотки. Титр
сыворотки: 1:32
А(II) группа сыворотки приобретает синий или
зеленый цвет, этикетка на ампуле может быть синей
или зеленой или белой, но на ней четко
просматриваются поперек или по диагонали две
прямые или волнистые линии. Титр сыворотки: 1:32
В(III) группы
сыворотка
маркируется розовокрасным цветом, на
этикетке 3 полосы
26.10.25
19:58 сыворотки: 1:32
Титр
AB(IV) группы сыворотка желтым цветом, на
этикетке 4 полосы
Титр сыворотки: не имеет
титра
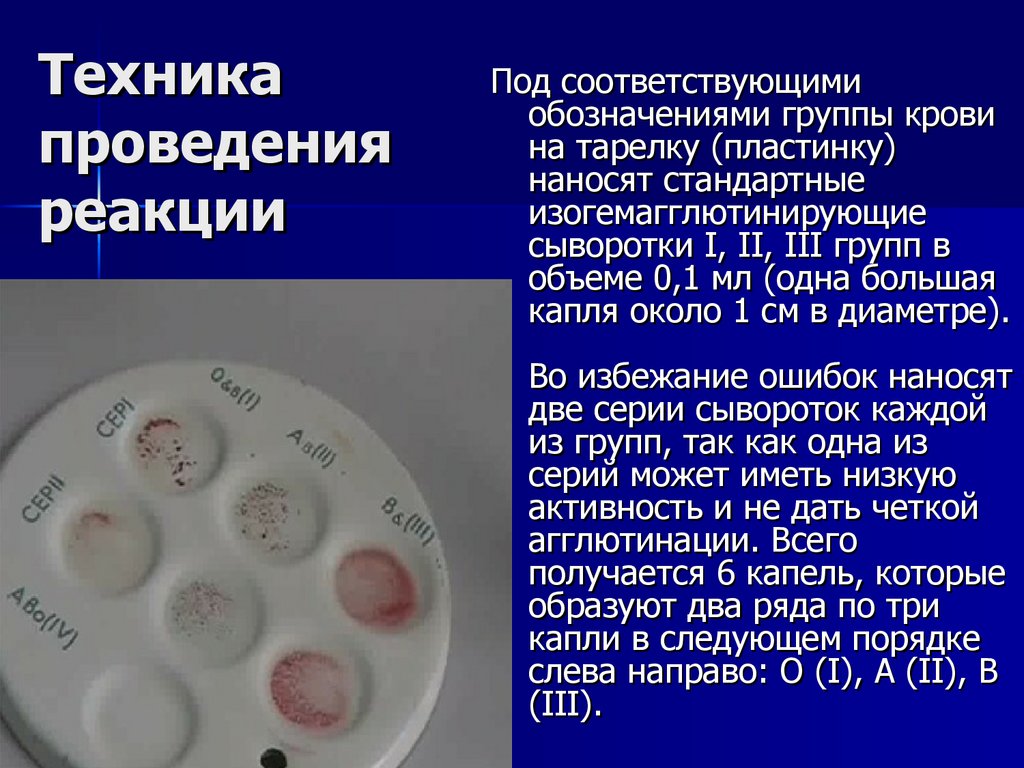
21. Техника проведения реакции
26.10.25 19:58Под соответствующими
обозначениями группы крови
на тарелку (пластинку)
наносят стандартные
изогемагглютинирующие
сыворотки I, II, III групп в
объеме 0,1 мл (одна большая
капля около 1 см в диаметре).
Во избежание ошибок наносят
две серии сывороток каждой
из групп, так как одна из
серий может иметь низкую
активность и не дать четкой
агглютинации. Всего
получается 6 капель, которые
образуют два ряда по три
капли в следующем порядке
слева направо: О (I), A (II), В
(III).
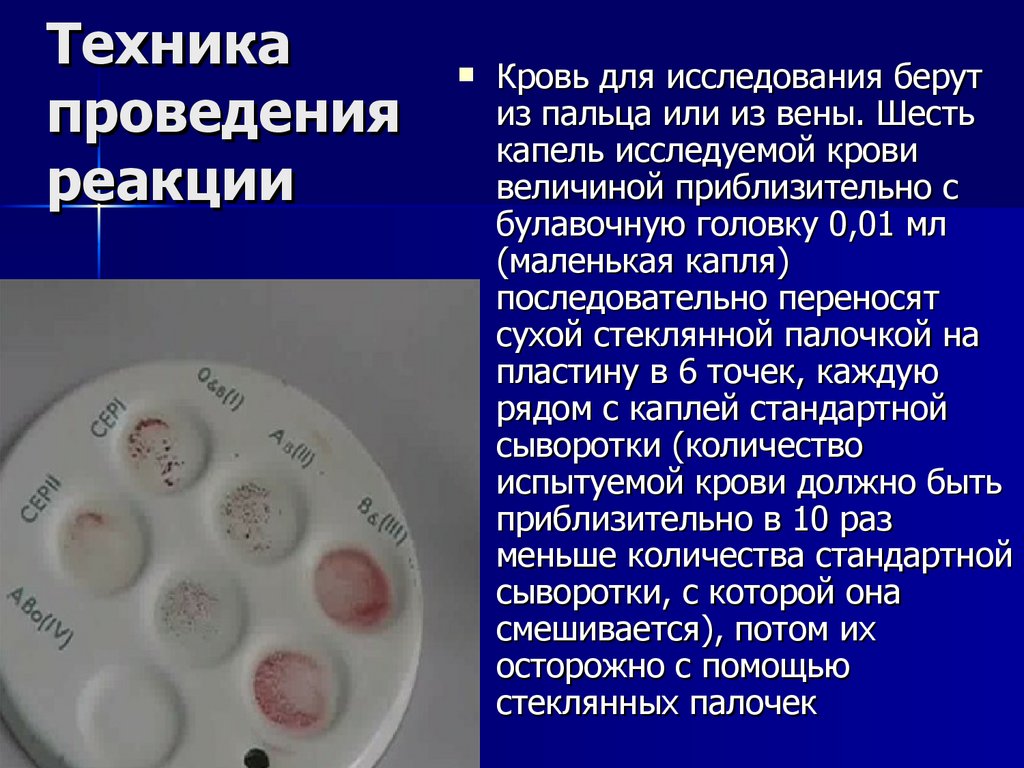
22. Техника проведения реакции
26.10.25 19:58Кровь для исследования берут
из пальца или из вены. Шесть
капель исследуемой крови
величиной приблизительно с
булавочную головку 0,01 мл
(маленькая капля)
последовательно переносят
сухой стеклянной палочкой на
пластину в 6 точек, каждую
рядом с каплей стандартной
сыворотки (количество
испытуемой крови должно быть
приблизительно в 10 раз
меньше количества стандартной
сыворотки, с которой она
смешивается), потом их
осторожно с помощью
стеклянных палочек
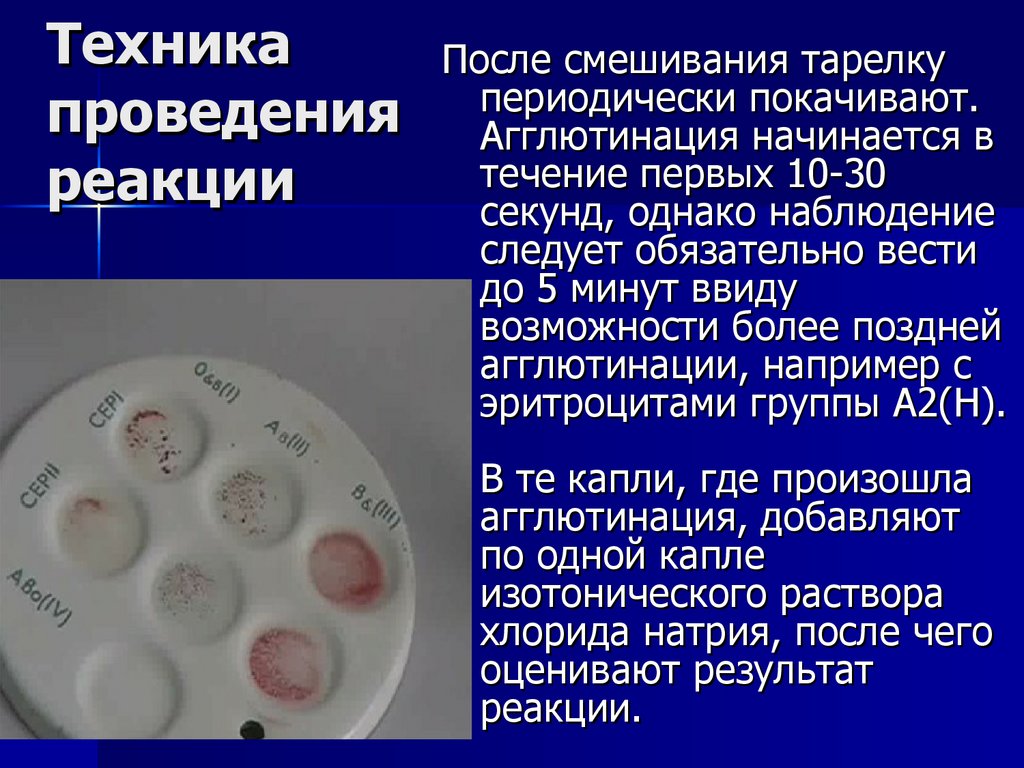
23. Техника проведения реакции
ТехникаПосле смешивания тарелку
периодически покачивают.
проведения Агглютинация начинается в
течение первых 10-30
реакции
секунд, однако наблюдение
следует обязательно вести
до 5 минут ввиду
возможности более поздней
агглютинации, например с
эритроцитами группы А2(Н).
26.10.25 19:58
В те капли, где произошла
агглютинация, добавляют
по одной капле
изотонического раствора
хлорида натрия, после чего
оценивают результат
реакции.
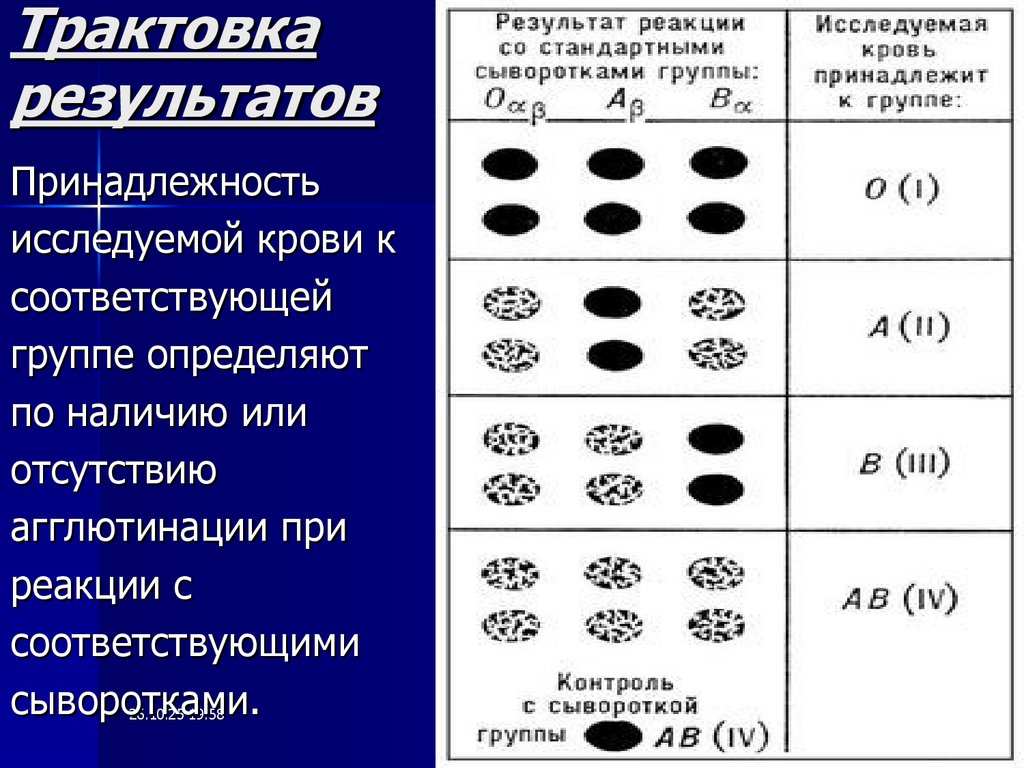
24. Трактовка результатов
Принадлежностьисследуемой крови к
соответствующей
группе определяют
по наличию или
отсутствию
агглютинации при
реакции с
соответствующими
сыворотками.
26.10.25 19:58
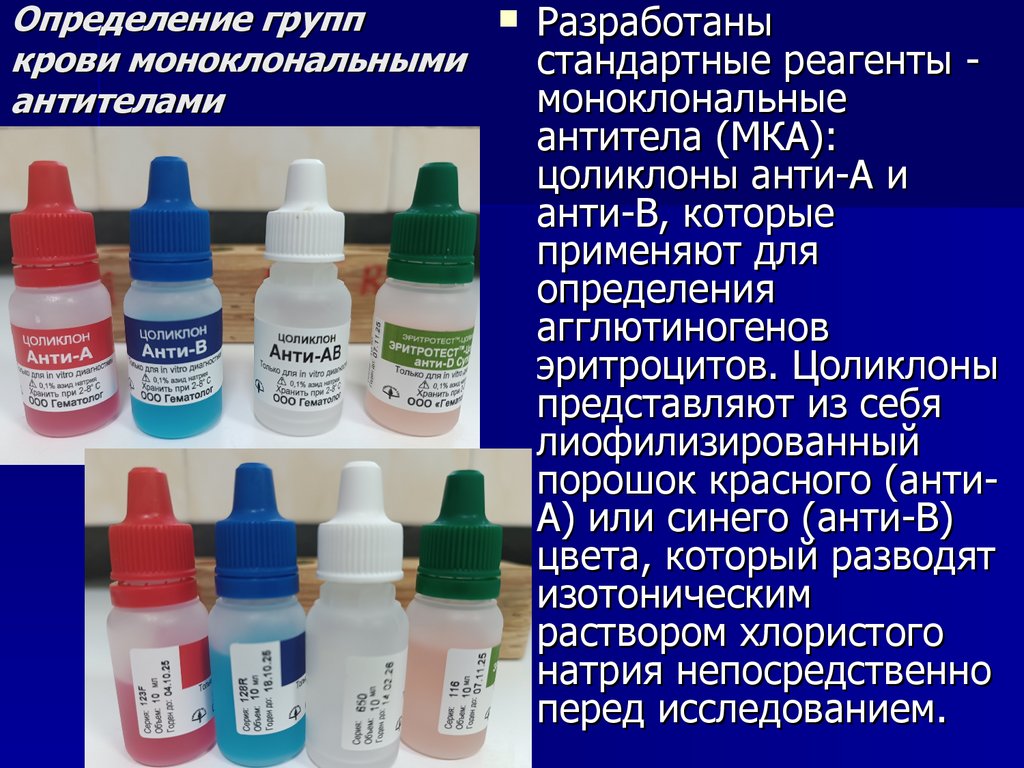
25. Определение групп крови моноклональными антителами
26.10.25 19:58Разработаны
стандартные реагенты моноклональные
антитела (МКА):
цоликлоны анти-А и
анти-В, которые
применяют для
определения
агглютиногенов
эритроцитов. Цоликлоны
представляют из себя
лиофилизированный
порошок красного (антиА) или синего (анти-В)
цвета, который разводят
изотоническим
раствором хлористого
натрия непосредственно
перед исследованием.
26. Техника проведения реакции
Цоликлоны наносят на белый планшет поодной большой капле (0,1 мл) под
соответствующими надписями: Рядом с
каплями антител наносят по одной
маленькой капле (0,01мл) исследуемой
крови. После перемешивания составных
частей за реакцией агглютинации
наблюдают в течение 2-3 мин.
26.10.25 19:58
27. SERAFOL ABO+D
Экспресс-карты для определения группыкрови и резус фактора
26.10.25 19:58
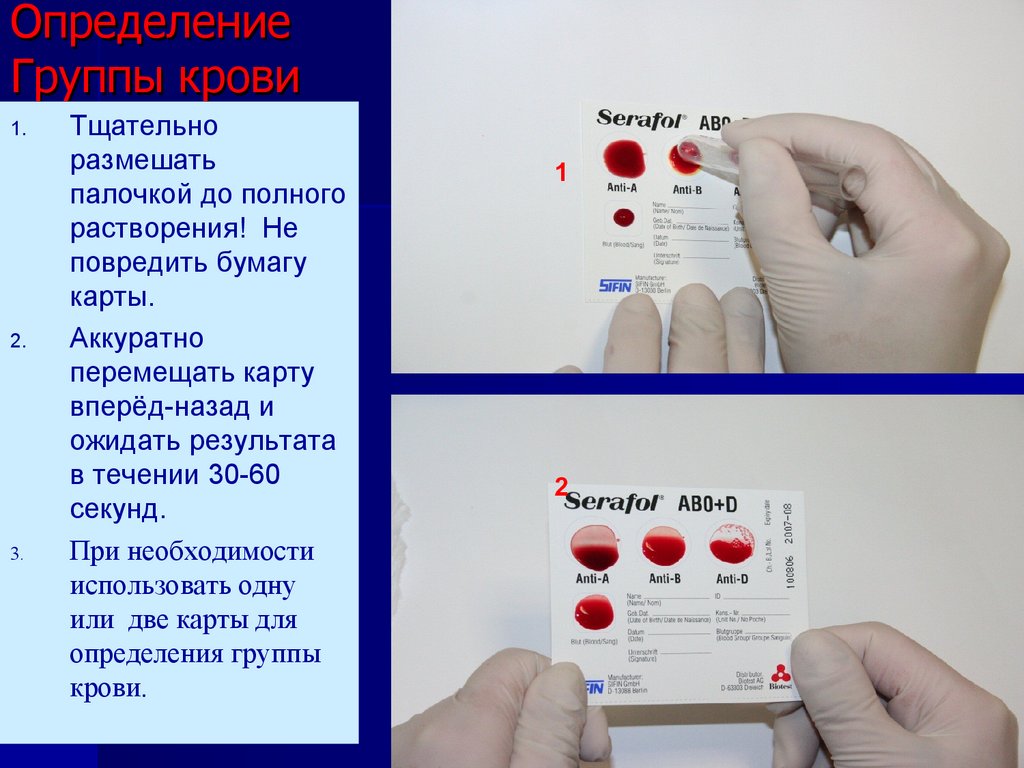
28. Определение Группы крови
1.2.
1
Поместить по одной
капле
физиолог.раствора
на каждый сухой
реагент (40-50 µl)
Затем добавить по
одной капле крови
26.10.25 19:58
2
29. Определение Группы крови
1.2.
3.
Тщательно
размешать
палочкой до полного
растворения! Не
повредить бумагу
карты.
Аккуратно
перемещать карту
вперёд-назад и
ожидать результата
в течении 30-60
секунд.
При необходимости
использовать одну
или две карты для
определения группы
крови.
26.10.25 19:58
1
2
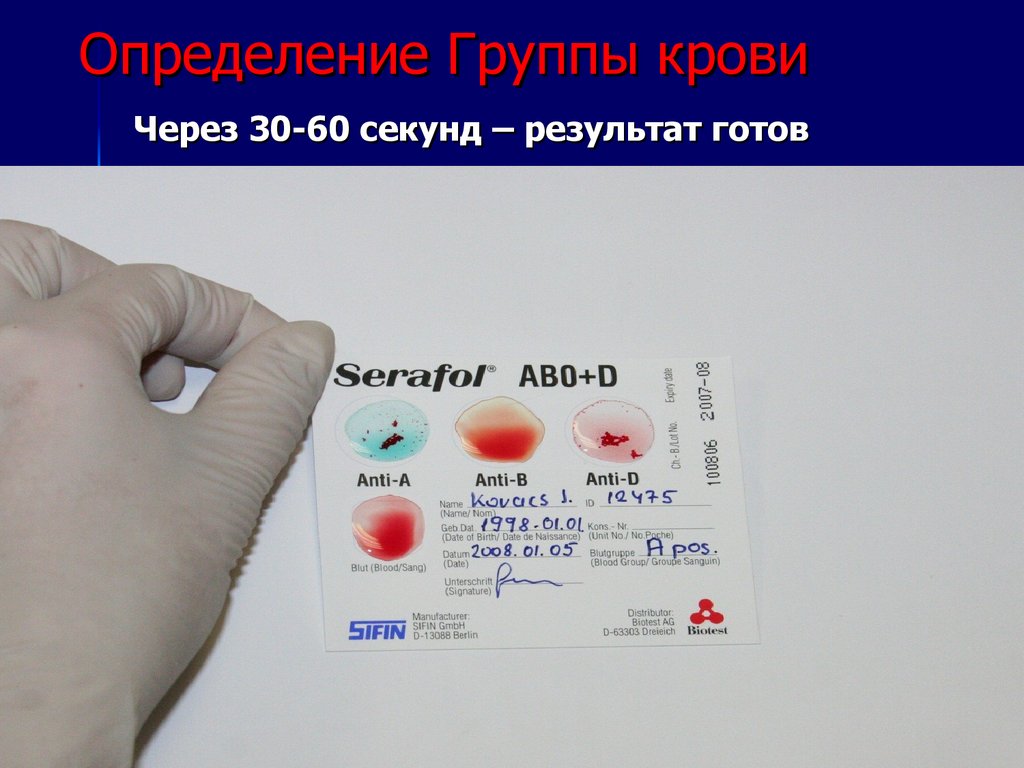
30. Определение Группы крови
Через 30-60 секунд – результат готов26.10.25 19:58
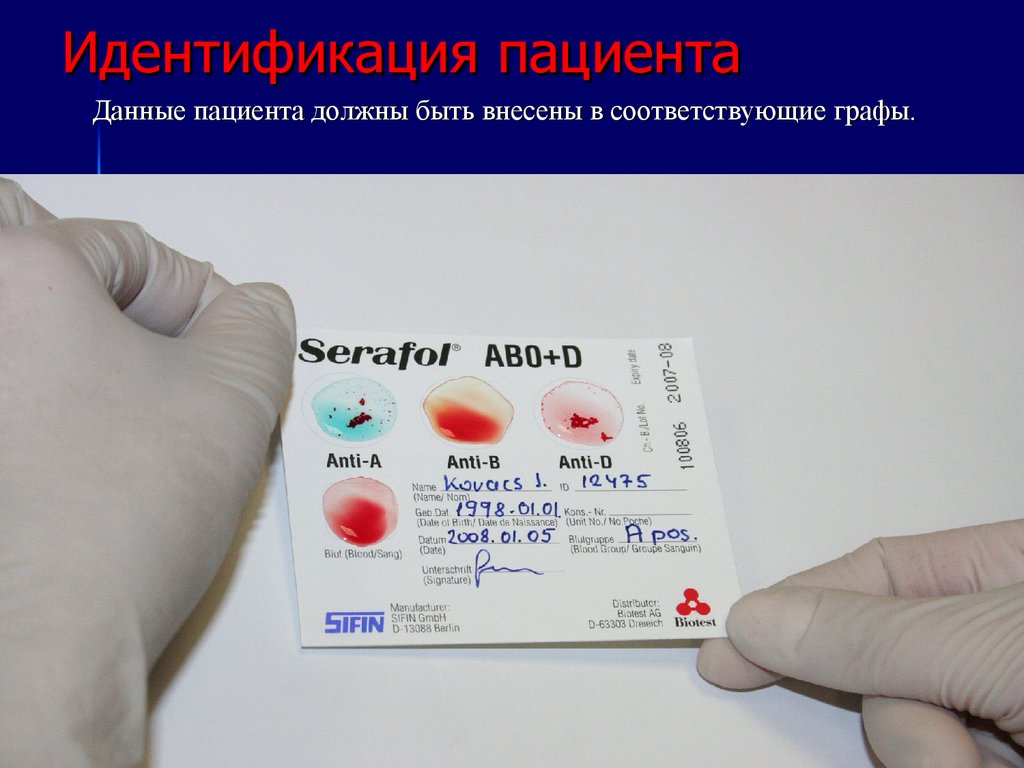
31. Идентификация пациента
Данные пациента должны быть внесены в соответствующие графы.26.10.25 19:58
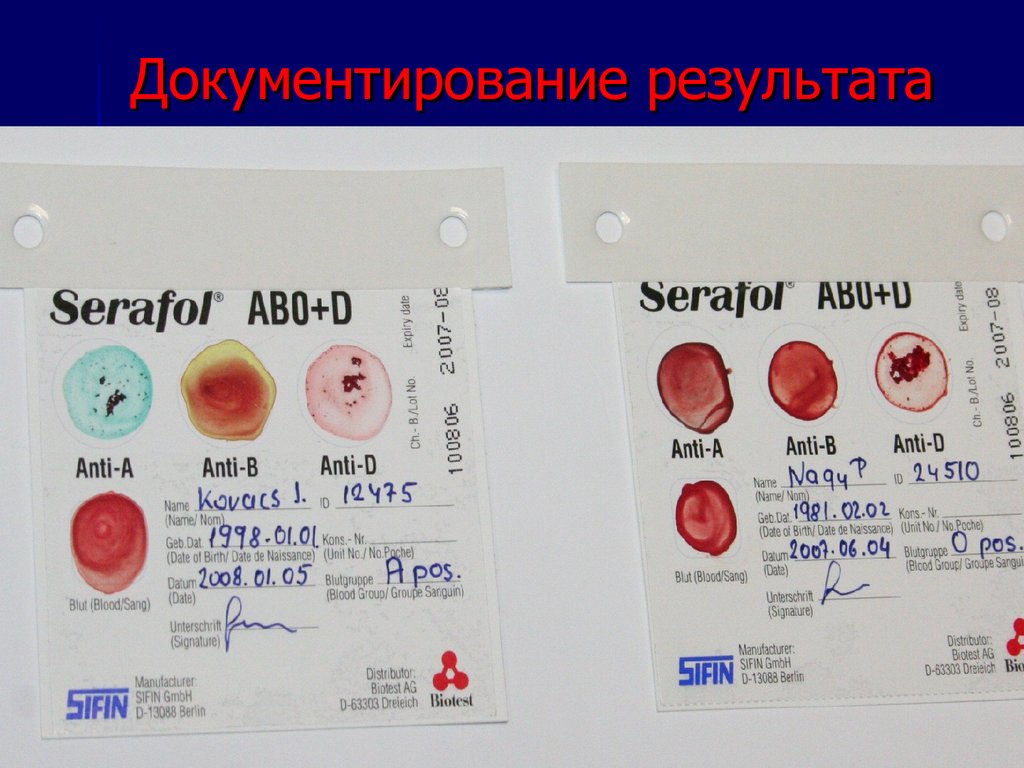
32. Документирование результата
Для того, чтобысохранить
результат теста в
файле пациента,
необходимо дать
высохнуть
карточке 15
минут при
комнатной
температуре и
закрыть
специальной
плёнкой.
26.10.25 19:58
33. Документирование результата
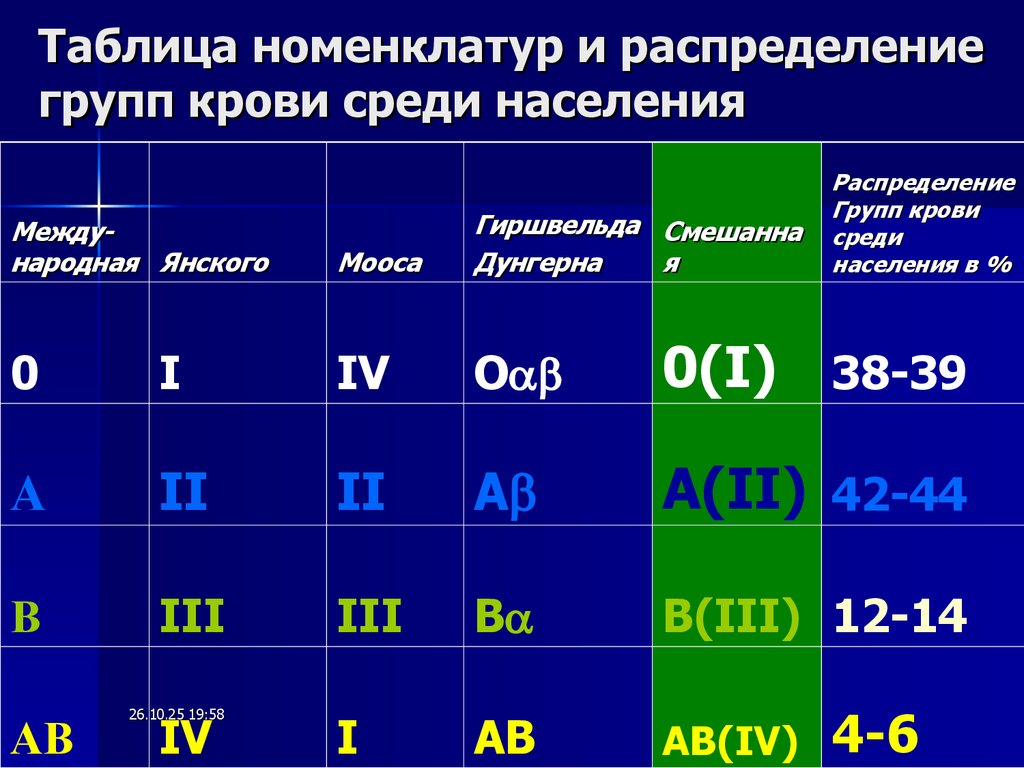
26.10.25 19:5834. Таблица номенклатур и распределение групп крови среди населения
РаспределениеГрупп крови
среди
населения в %
Международная Янского
Мооса
Гиршвельда Смешанна
Дунгерна
я
0
I
IV
О
0(I) 38-39
А
II
II
А
А(II) 42-44
В
III
III
В
В(III) 12-14
I
АВ
AB(IV)
АВ
26.10.25 19:58
IV
4-6
35. Выбор трансфузионной среды
Одним из ведущих принципов современнойтрансфузиологии является целенаправленное применение
компонентов крови. В цельной крови содержится большое
количество клеточных антигенов, плазменных антигенных
факторов, которые вызывают тяжелые посттрансфузионные
реакции и осложнения.
В связи с этим широкое распространение получила
компонентная терапия - использование отдельных
составных частей (компонентов) крови. Ее идея
принадлежала академику А. Н. Филатову.
Благодаря компонентной терапии имеется возможность
проводить целенаправленное трансфузионное воздействие
на организм, получить значительно большую лечебную
эффективность при ряде патологических состояний и
одновременно избежать негативных последствий,
свойственных
переливанию цельной крови.
26.10.25 19:58
36. Основные компоненты крови
Эритроцитная массаЛейкоцитная масса
Тромбоцитная масса
Плазма
26.10.25 19:58
37. Эритроцитная масса
Эритроцитная масса (ЭМ) является основнымкомпонентом крови. В единице объема ЭМ
содержится большее количество эритроцитов, но
значительно меньше консервантов, продуктов
распада клеток, клеточных и белковых антигенов и
антител, чем в цельной крови.
Разделение цельной крови проводят путем
осаждения форменных элементов, которое
происходит в результате ее 24-часового хранения
при температуре 4 °С или центрифугирования.
26.10.25 19:58
38.
26.10.25 19:5839.
Отмытые эритроциты. В процессе приготовления этихпрепаратов удаляются белки плазмы, лейкоциты,
тромбоциты, микроагрегаты и стромы разрушенных при
хранении клеточных компонентов.
Применение отмытых эритроцитов уменьшает вероятность
заражения вирусными заболеваниями. Хранят при
температуре 4°С в течение суток с момента заготовки.
Отмытые эритроциты показаны больным, у которых в
анамнезе имелись посттрансфузионные реакции
негемолитического типа, а также больным,
сенсибилизированным к антигенам белков плазмы,
тканевым антигенам и антигенам лейкоцитов и
тромбоцитов.
В связи с отсутствием в отмытых эритроцитах
стабилизаторов крови и продуктов метаболизма,
оказывающих токсическое действие, их трансфузии
показаны в терапии глубоких анемий у больных с
печеночной и почечной недостаточностью, при синдроме
массивных
26.10.25 19:59 гемотрансфузий.
40. Лейкоцитная масса
Лейкоцитная масса (ЛМ) - трансфузионная среда с высокимсодержанием лейкоцитов с примесью эритроцитов,
тромбоцитов и плазмы. Основная функция ЛМ - фагоцитоз
микробов и коррекция иммунодепрессии различного генеза.
ЛМ получают путем снятия лейкоцитарной пленки после
центрифугирования цельной крови и удаления плазмы или
методом лейкоцитафереза.
ЛМ применяют либо свежезаготовленную, либо со сроком
хранения не более 1 суток. Это обусловлено истощением
энергетического потенциала лейкоцитов и их гибелью в
процессе хранения в течение нескольких суток. Показанием к
применению ЛМ является лейкоцитопения менее 1,5 109/л
при различных заболеваниях, иммунодефицитные состояния
при гнойно-септических осложнениях в хирургии, лейкопения
при цитостатической и лучевой терапии, медикаментозные
агранулоцитозы.
При переливании ЛМ необходимо совпадение группы крови и
Rh-фактора
донора и реципиента. Обязательно выполнение
26.10.25 19:59
биологической пробы.
41. Тромбоцитная масса
Тромбоцитная масса (ТМ) - это плазма, обогащеннаятромбоцитами. Тромбоциты являются одним из
ведущих компонентов системы гемостаза, в связи с
чем ТМ применяется прежде всего при нарушении
системы спонтанного гемостаза.
Показаниями к применению ТМ являются
тромбоцитопенический синдром, ДВС-синдром,
депрессия костномозгового кроветворения после
лучевой и цитостатической терапии.
При переливании ТМ необходимо совпадение группы
крови и Rh-фактора донора и реципиента.
26.10.25 19:59
42. Плазма
- это жидкая частькрови, в состав которой входят
белки, липопротеиды,
разнообразные ферменты,
гормоны, витамины и другие
биологически активные
вещества. Плазма наряду с
эритроцитной массой является
наиболее часто используемым
компонентом крови.
В настоящее время
используется плазма
свежезамороженная (ПСЗ),
жидкая (нативная) и сухая
(лиофилизированная).
Нативная и сухая плазма в
процессе их изготовления
теряют ряд лечебных свойств,
снижается содержание белка,
фибриногена, компонентов
свертывающей и
ферментативной систем.
26.10.25 19:59
Плазма
43.
Наиболее широко используется ПСЗ, так как вней сохранены практически все биологические
свойства плазмы. ПСЗ получают методом
плазмафереза или центрифугирования цельной
крови и немедленного замораживания ее. Хранят
при температуре -20 °С и ниже, срок хранения
до 12 месяцев.
Плазма используется с заместительной целью,
для обеспечения дезинтоксикационного,
стимулирующего эффекта и гемостатического
действия.
Показаниями к переливанию плазмы являются
ДВС-синдром, массивная кровопотеря (для
коррекции ОЦК), ожоговая болезнь
(значительная плазмопотеря), гнойносептические состояния, коагулопатии,
гемофилии А и В, сопровождающиеся
кровотечениями, гипопротеинемия и т. д.
26.10.25 19:59
44. Препараты крови
1. Препараты комплексного действия (альбумин,протеин).
2. Корректоры свертывающей системы крови
(криопреципитат, протромбиновый комплекс,
фибриноген, тромбин, тампон биологический
антисептический, гемостатическая губка,
фибринолизин).
3. Препараты иммунологического действия (углобулин противокоревой, иммуноглобулин
антирезус, антистафилококковый,
противостолбнячный, противогриппозный
иммуноглобулины).
26.10.25 19:59
45.
26.10.25 19:5946.
26.10.25 19:5947.
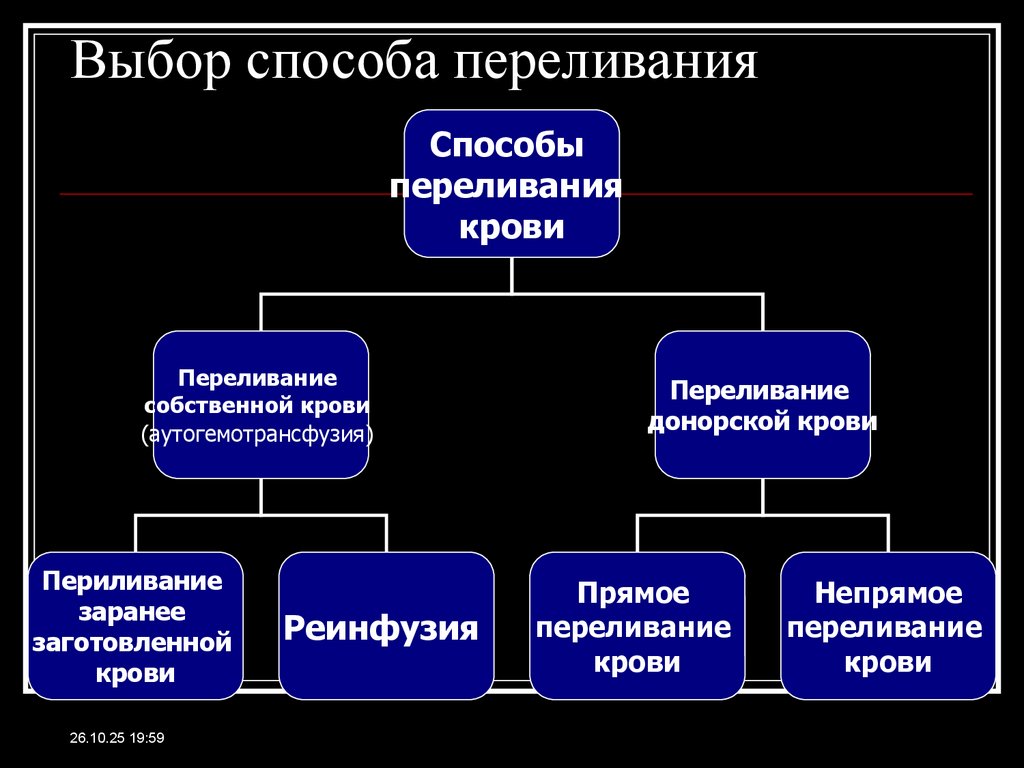
26.10.25 19:5948. Выбор способа переливания
Способыпереливания
крови
Переливание
собственной крови
(аутогемотрансфузия)
Периливание
заранее
заготовленной
крови
26.10.25 19:59
Реинфузия
Переливание
донорской крови
Прямое
переливание
крови
Непрямое
переливание
крови
49. Проба на индивидуальную совместимость по системе АВО
На белую поверхность (тарелку, пластинку) наносяткрупную каплю (0,1 мл) сыворотки крови
реципиента и маленькую капельку (0,01 мл) крови
донора из флакона и смешивают их междy собой,
периодически покачивая тарелку (пластинку).
Реакция проводится при температуре 15-25°С,
результаты оценивают через 5 минут: отсутствие
агглютинации эритроцитов донора свидетельствует
о совместимости крови донора и реципиента по
системе АВО. Появление агглютинации указывает на
их несовместимость - такую кровь данному
больному переливать нельзя.
26.10.25 19:59
50. Проба на индивидуальную совместимость по резус-фактору
На дно пробирки помещают 1 каплю эритроцитов донора,затем добавляют 2 капли подогретого до разжижения 10%
раствора желатина и 2 капли сыворотки реципиента.
Содержимое пробирки перемешивают и помещают в
водяную баню при температуре 46-48С на 10 минут. После
этого в пробирку добавляют 6-8 мл физиологического
раствора, перемешивают содержимое, переворачивая
пробирку 1-2 раза и оценивают результат: наличие
агглютинации свидетельствует о несовместимости крови
донора и реципиента, ее переливание недопустимо.
Если содержимое пробирки остается равномерно
окрашенным и в ней не наблюдается реакция
агглютинации, кровь донора совместима с кровью
реципиента по резус-фактору.
Для большей надежности рекомендуется контролировать
результат под микроскопом при малом увеличении.
26.10.25 19:59
51. Биологическая проба
Несмотря на определение совместимости крови донора ибольного по системе АВО и резус-фактору, нельзя быть
уверенным в полной их совместимости.
Существует большое количество второстепенных групповых
систем, которые могут стать причиной развития осложнений. Для
исключения этой возможности в начале гемотрансфузии
проводится еще одна проба на совместимость - биологическая
проба.
Техника проведения: В течение 15 минут проводится вливание
препарата со скоростью 2 мл. в минуту
Отсутствие реакций у больного после проверки является
признаком совместимости вливаемой крови и служит основанием
для осуществления всей гемотрансфузии.
При несовместимости крови донора и реципиента во время
биологической пробы поведение пациента становится
беспокойным: появляется тахикардия, одышка, гиперемия лица,
ощущение озноба или жара, стеснение в груди, боли в животе и
очень важный признак - боли в поясничной области.
При появлении этих признаков кровь считают несовместимой и
гемотрансфузию не проводят.
26.10.25 19:59
52. Наблюдение за больным после гемотрансфузии
Реципиент после переливания крови соблюдает в течение 2-хчасов постельный режим и наблюдается лечащим и дежурным
врачом в течение суток.
Особенно тщательное наблюдение проводится в течение
первых трех часов после гемотрансфузии.
Оценивается наличие жалоб, изменение общего состояния,
каждый час измеряется температура тела, частота пульса и
артериальное давление. Эти данные фиксируются в истории
болезни. Необходимо макроскопически оценить первую
порцию мочи после переливания крови, обращают внимание
на сохранение мочеотделения и окраску мочи (при
гемотрансфузионных осложнениях моча приобретает бурую
окраску). После переливания крови под наркозом на
операционном столе следует вывести мочу катетером и также
оценить ее макроскопически.
На следующий день обязательно выполнение клинического
анализа крови и общего анализа мочи.
26.10.25 19:59
53. Хирургия без крови
Бескровная хирургия и медицина приобретают все большеераспространение вследствие периодического дефицита
крови в банках крови и доказанной связью между
переливанием аллогенной крови и возникновением
отрицательных иммунологическими эффектов, приводящих к
развитию рецидивов у онкологических пациентов после
оперативного вмешательства и развитием негативных
посттрансфузионных реакций. На данное время в около 200
медицинских центрах по всему миру внедрены программы
бескровной хирургии и медицины. Уважение к
индивидуальности и автономии пациента, его религиозным
убеждениям и обеспокоенность относительно риска
переливания аллогенной крови убедили множество
лечебных учреждений ввести в практику такие программы.
26.10.25 19:59
54. Хирургия без крови
Бескровная хирургия — это комплексныйпериоперационный подход, целью которого является
избежание переливания аллогенной крови без
ухудшения результатов лечения пациента.
Эффективность любой программы бескровной хирургии
зависит от способности программы адаптироваться к
специфическим потребностям пациентов. Этого можно
достичь путем взаимодействия между анестезиологами,
гематологами, реаниматологами, медицинскими
сестрами, работниками банков крови и хирургами. Эти
программы успешно применяются в медицинских
центрах, где общая частота переливания донорской
крови составляет < 11%.
26.10.25 19:59
55. Основные направления бескровной хирургии:
Применение рекомбинантного человеческого эритропоэтинадля стимуляции костного мозга и высвобождения из него
эритроцитов является самым известным медицинским
изобретением в области бескровной хирургии.
Разработка новых лекарств полученных с помощью генной
инженерии (подобные рекомбинантному человеческому
эритропоэтину), которые стимулируют продукцию тромбоцитов
(рекомбинантный интерлейкин-11, рекомбинантный человеческий тромбопоэтин), стимуляция роста разных видов
лейкоцитов (гранулоцитарно-макрофагальный
колониестимулирующий фактор, гранулоцитарный
колониестимулирующий фактор, макрофагальный
колониестимулирующий фактор) и факторы, которые
применяются в лечении нарушений коагуляции.
26.10.25 19:59
56. Основные направления бескровной хирургии:
Лапароскопическая, эндоскопическая, эндоваскулярнаяхирургические методики, а также хирургические методики
с использованием роботов, которые предоставляют
возможность значительно уменьшить кровопотерю.
Лекарственные
средства,
которые
уменьшают
кровопотерю
во
время
хирургической
операции
(апротинин, антифибринолитики, десмопрессина ацетат)
и предоставляют возможность остановить острое
кровотечение.
Хирургические инструменты, позволяющие разрезать и
одновременно
коагулировать
ткани
(например,
ультразвуковой
скальпель,
аргоновый
лучевой
коагулятор)
26.10.25 19:59
57. Основные направления бескровной хирургии:
Прогресс мониторинговой техники,которая предоставляет
возможность анестезиологам и реаниматорам манипулировать
гемодинамикой и оценить уровень насыщения крови
кислородом.
Улучшение перфузии тканей за счет переливания собственной
крови пациента во время оперативного вмешательства путем
увеличения объема циркулирующей крови или переливания
жидкости.
Применение технологий для утилизации собственной крови
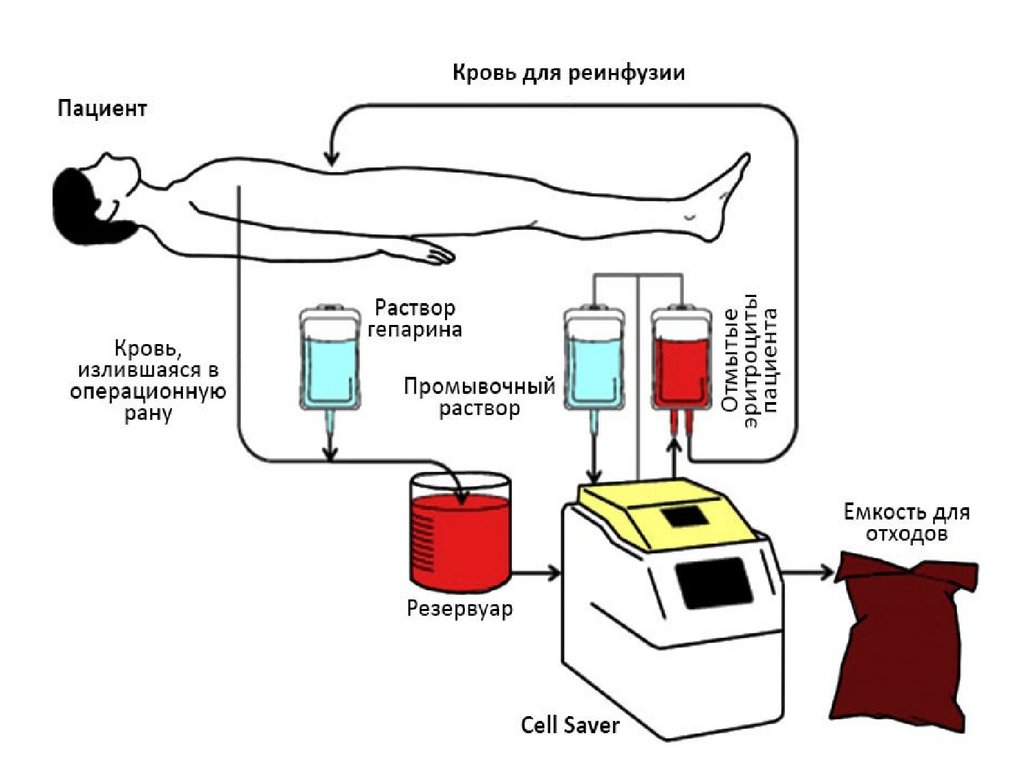
пациента во время или после операции
Применение
биологических
хирургических
материалов
(например, хитозана) и фибринового клея для закрытия больших
кровоточащих участков ткани.
26.10.25 19:59
58.
26.10.25 19:5959. ОСЛОЖНЕНИЯ ТРАНСФУЗИОННОЙ ТЕРАПИИ
60. Острые (во время или в течение 24 час. после переливания) трансфузионные осложнения
Категория I (лёгкие):• крапивница
• аллергические проявления
Категория II (средней тяжести):
• негемолитические фебрильные реакции
• пирогенные реакции
Категория III (тяжёлые, угрожающие жизни):
• острый внутрисосудистый гемолиз
• бактериальный шок
• анафилактический шок
• циркуляторая перегрузка
• острое трансфузионное повреждение лёгких
61. Осложнения I категории (лёгкие)
Клиническепроявления
Крапивница
Краснота
Кожный зуд
Причина
Неотложная
терапия
1. Прекратить
Гипер- переливание
чувстви- 2. Антигистаминные
тель- (0,1 мг/кг)
ность 3. При отсутствии
улучшения (в течение
30 мин) или ухудшении
переход во II категорию
62. Осложнения II категории (средней тяжести)
Клинич. проявленияПричина
Неотложная терапия
Гиперемия лица
Крапивница
Озноб
Гипертермия
Возбуждение,
беспокойство
Тахикардия
Одышка,
бронхоспазм
Головная боль
Кожный зуд
• Гиперчувстви тельность
• Антитела к
лейкоцитам
и/или
тромбоцитам
• Антитела к
белкам
типа IgA
• Бактериальная
или пирогенная
контаминация
1. Прекратить
переливание.
2. Солевой раствор (в/в)
3. Антигистаминные
4. Кортикостероиды
5. Бронходилятаторы
6. С О Х Р А Н И Т Ь
трансфузионную среду
7. Исследовать мочу
реципиента
8. Перепроверить группу
крови больного, взятую из
другой вены
9. Через 15 мин при
ухудшении переход
в III категорию!
63. Осложнения III категории (угрожающие жизни)
Клинические проявленияБоли в груди, спине,
месте инъекции
Озноб, повышение температуры
Возбуждение, беспокойство
Тахикардия (>20% от исходн. уровня)
Одышка
Гипотония (снижение сист.АД > 20 %)
Гемоглобинурия
(тёмно-красная моча)
Немотивированная
кровоточивость (ДВС-синдром)
Причина
• Острый
внутрисосудистый
гемолиз
• Бактериальная
контаминация
• Септический шок
• Анафилаксия
• Циркуляторная
перегрузка
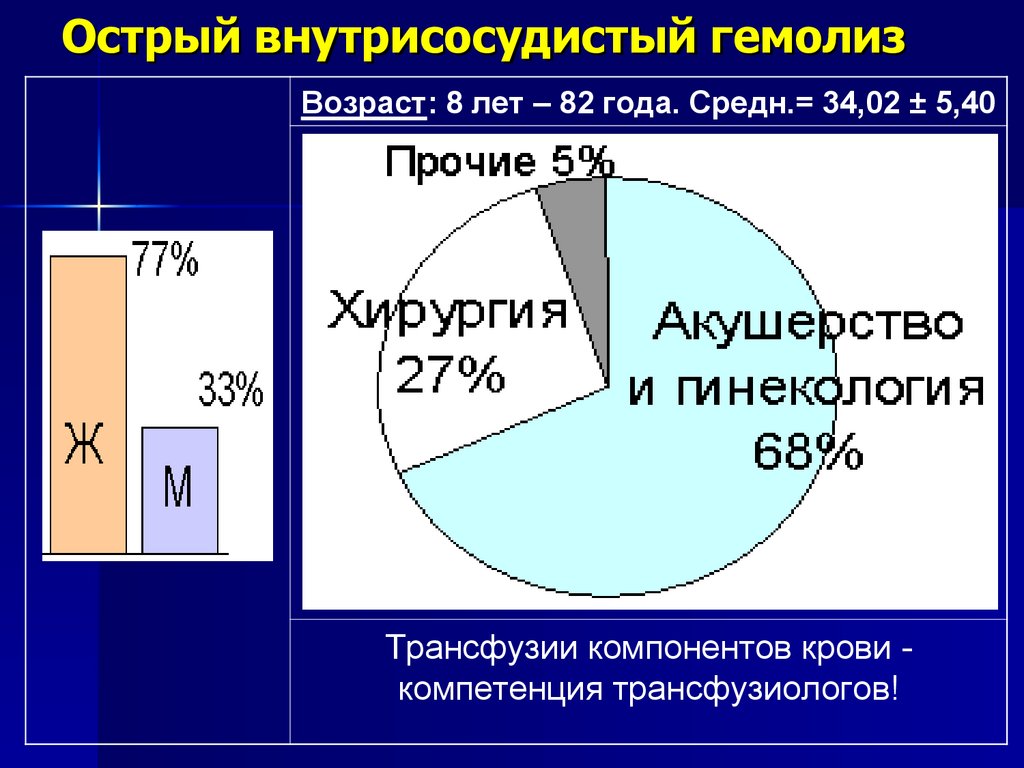
64. Острый внутрисосудистый гемолиз
Возраст: 8 лет – 82 года. Средн.= 34,02 ± 5,40Трансфузии компонентов крови компетенция трансфузиологов!
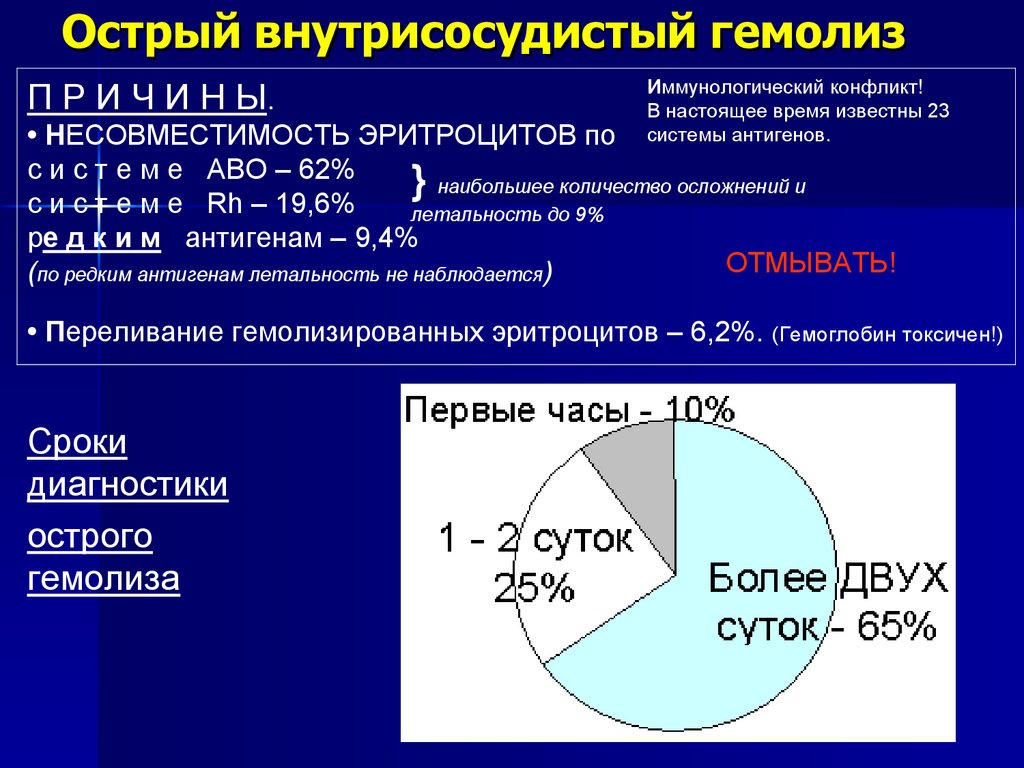
65. Острый внутрисосудистый гемолиз
П Р И Ч И Н Ы.Иммунологический конфликт!
В настоящее время известны 23
системы антигенов.
• НЕСОВМЕСТИМОСТЬ ЭРИТРОЦИТОВ по
с и с т е м е ABO – 62%
} наибольшее количество осложнений и
с и с т е м е Rh – 19,6%
летальность до 9%
ре д к и м антигенам – 9,4%
ОТМЫВАТЬ!
(по редким антигенам летальность не наблюдается)
• Переливание гемолизированных эритроцитов – 6,2%. (Гемоглобин токсичен!)
Сроки
диагностики
острого
гемолиза
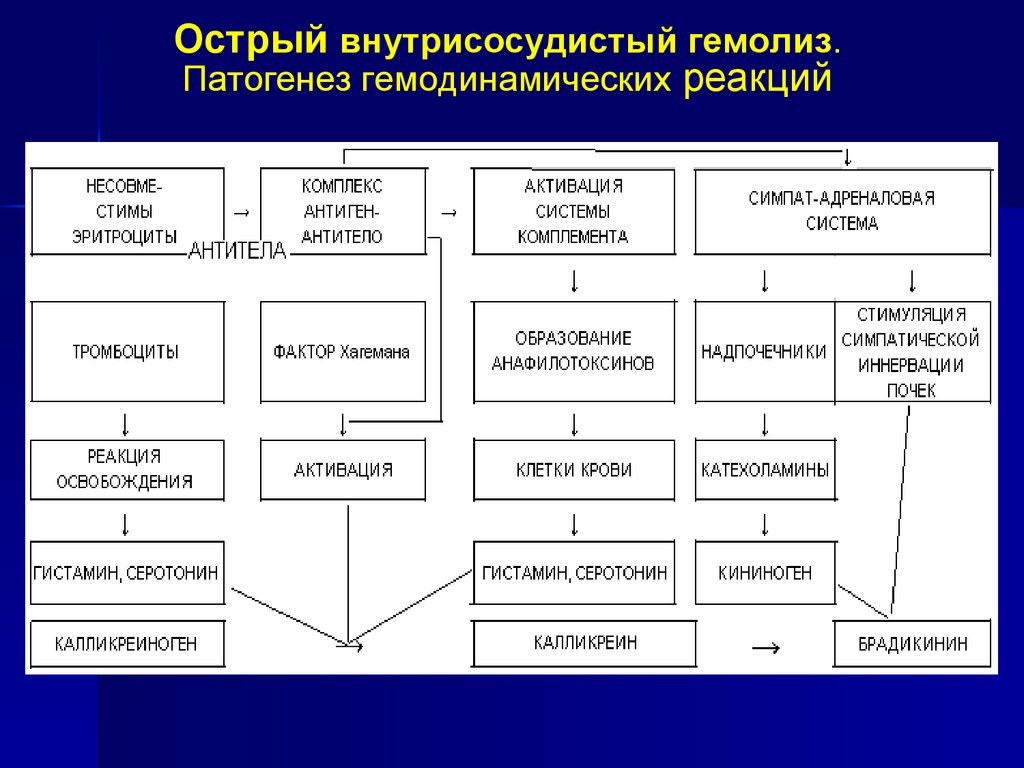
66.
Острый внутрисосудистый гемолиз.Патогенез гемодинамических реакций
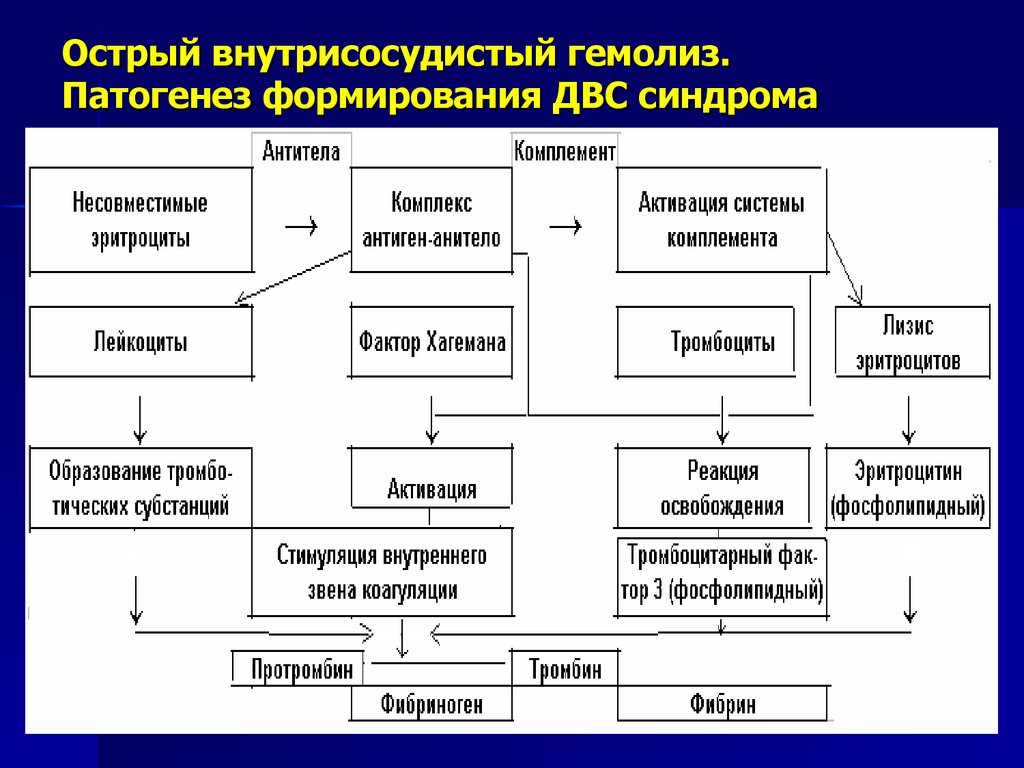
67. Острый внутрисосудистый гемолиз. Патогенез формирования ДВС синдрома
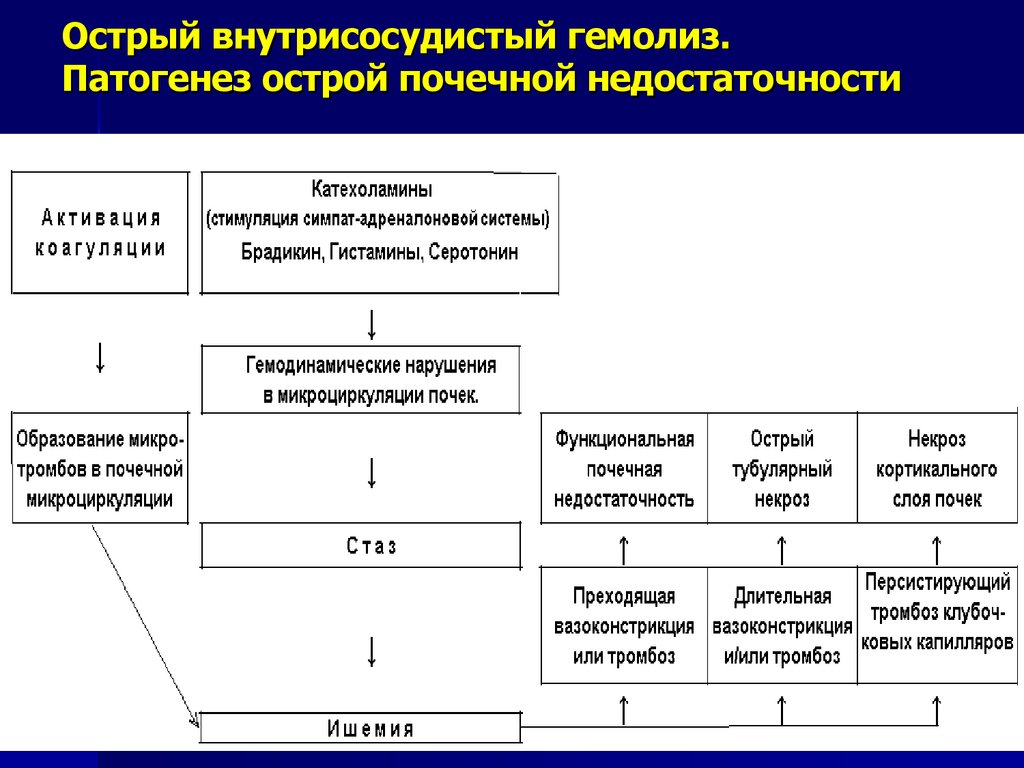
68. Острый внутрисосудистый гемолиз. Патогенез острой почечной недостаточности
69. Осложнения III категории. Неотложная терапия
Прекращение переливания. Сохранить трансфузионную среду.Солевой раствор (20 - 30 мл/кг, в/в) до нормализации АД.
Обеспечить оксигенотерапию (носовые катетеры, маска).
Перевести больного в положение Тренделенбурга.
Гепарин в/в с помощью инфузомата под контролем ВСК
Адреналин (0,01 мкг/кг 1 : 1000 в/мышечно медленно).
Кортикостероиды 10мг/кг в сутки.
Бронходилятаторы.
Диуретики (маннитол 0,5г/кг, фуросемид 1 мг/кг).
Катетеризация мочевого пузыря, почасовой диурез (до
100мл/час).
Исследование мочи (гемоглобинурия?).
При появлении признаков ДВС синдрома
переливание CЗП (10-15мл/кг), тромбоцитов,
криопреципитата.
При стойкой гипотонии допамин (не менее 5мкг/кг/мин).
При олигурии и ОПН (повышение К+, мочевины, креатинина)
плазмаферез (плазмаобмен 30% ОЦП), гемодиализ.
При подозрении на бактериемию антибиотики (в/в).
70. Отсроченные осложнения трансфузионной терапии
НазваниеКлиника
Терапия
Отсроченный
гемолиз
Через 5 – 10 дней;
лихорадка, анемия,
желтуха
Наблюдаются. Если
есть олигурия и
гипотония, лечат как
острый гемолиз.
Пострансфузионная пурпура
Через 5 – 10 дней;
тромбоцитопения
кровоточивость
Стероиды (выс.дозы).
Иммуноглобулин (в/в).
Плазмаферез.
Трансплантат
против хозяина
Через 10 - 12 дней;
лихорадка, диаррея
покраснение и
шелушение кожи,
гепатит,панцитопения.
Симптоматическая
терапия.
Плазмаобмен.
Гемохроматоз
(перегрузка Fe)
Сердечная и почечная
недостаточность у
трансфузионнозависимых пациентов.
Дисферриоксамин.
71. Осложнения трансфузионной терапии отдалённые
Инфекции (категория I)• ВИЧ-1 и ВИЧ-2
• HTLV-1 и HTLV-2
• Гепатит С и В
• Малярия
• Цитомегаловирус
• Парвовирус В19
Разные (категория II)
• Отдалённые гемолитические реакции
• Посттрансфузионная пурпура
• Реакция трансплантат против хозяина
• Гемосидероз
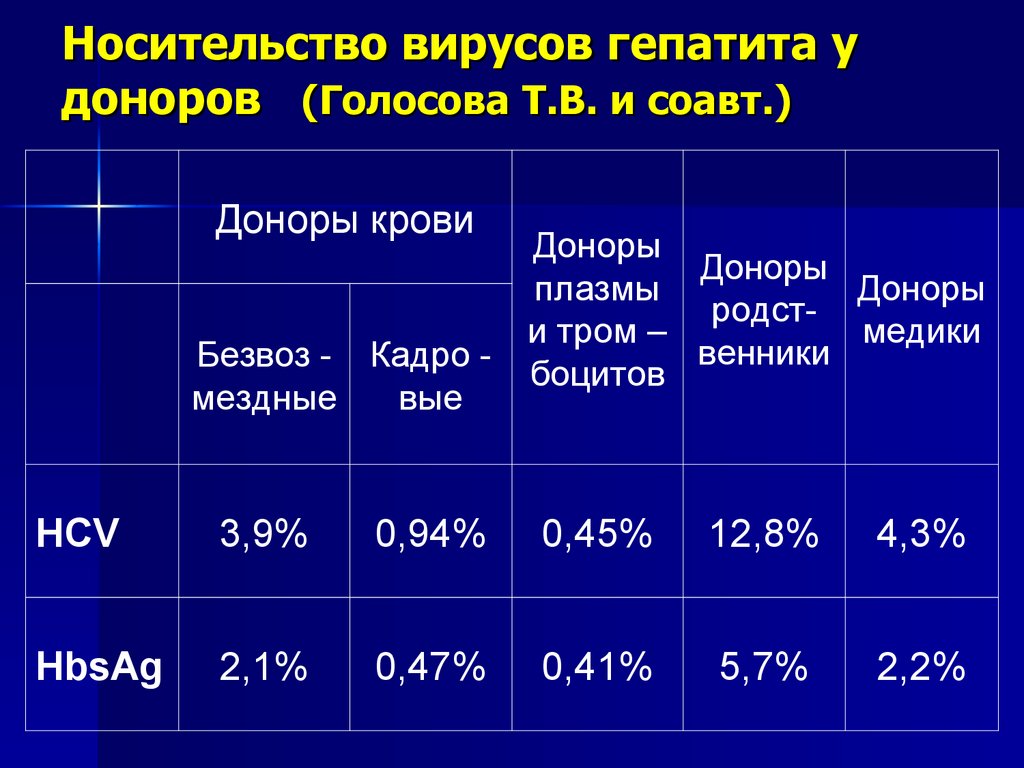
72. Носительство вирусов гепатита у доноров (Голосова Т.В. и соавт.)
Доноры кровиБезвоз - Кадро мездные
вые
Доноры
Доноры
плазмы
Доноры
родсти тром –
медики
венники
боцитов
HCV
3,9%
0,94%
0,45%
12,8%
4,3%
HbsAg
2,1%
0,47%
0,41%
5,7%
2,2%
73. Предупреждение трансфузионных осложнений
Общие принципы• Строгие показания
• Гемодилюция
• Аутодонорство
• Фенотипирование
• Карантинизация
• Ростовые факторы
• Искусственные переносчики кислорода
Частные принципы
• До трансфузии регистрируются: общее состояние, tº,
пульс, АД, ЧД, диурез.
• После начала трансфузии эти же данные фиксируются
через 15 мин, каждый час, по окончании и через 4 часа
после окончания.
• Фиксируются время начала и окончания, объём и тип
трансфузионной среды, данные донора, время появления
побочных реакций.
























































 Медицина
Медицина








