Похожие презентации:
RYZhOVA_Istoschenie_i_kakhexia
1. Истощение и кахексия
Подготовила презентациюстудентка 4-го курса
группы ЛД3-с22
Рыжова Рихина Евгеньевна
2. Актуальность
По данным Продовольственной и сельскохозяйственнойорганизации Объединённых Наций (ФАО), по итогам 2024 года
число голодающих в мире составило 735 млн человек, при этом в
России этот показатель — 1,4% населения.
В настоящее время голодание выходит за рамки биологической
проблемы, в большей степени оно зависит от социальных условий.
В слаборазвитых странах постоянно испытывают голод большие
массы людей, 40 % из них составляют дети. Даже в странах с
высоким уровнем развития голодание возможно при стихийных
бедствиях, военных конфликтах, техногенных катастрофах
3.
!Истощение ≠ Кахексия!Процессы, включающиеся при истощении, направлены на максимально
адекватное поддержание жизнедеятельности организма в условиях стресса, то
есть механизм истощения — это адаптационный механизм, нацеленный на
сохранение гомеостаза (защитно-приспособительный механизм).
Кахексия же — состояние, возникающее в изначально больном организме,
является следствием заболевания (патологический процесс; вторичный).
4. Этиология истощения
Абсолютное голоданиеПолное голодание
Неполное
голодание
характеризуется
питанием
удовлетворения потребностей организма в нутриентах.
недостаточным
для
Частичное голодание — непоступление одного или нескольких пищевых веществ:
белков, жиров, минеральных веществ и витаминов. Данный вид голодания в
чистом виде возможен только в эксперименте.
5.
Первичные причины связаны с патологическимисостояниями, подавляющими синтез нейропептида Y в
гипоталамусе (травмы мозга, ишемия гипоталамуса,
нервно-психические
расстройства)
и
вызывающих
гипосенситизацию клеток-мишеней к нейропептиду Y.
6.
Вторичные эндогенные причины истощения обусловленызаболеваниями,
сопровождающимися
развитием
мальабсорбции,
дефицитом
глюкокортикоидов,
гипоинсулинизма,
гиперпродукцией
гормона
соматостатина, повышенным синтезом глюкагона (в
первую очередь — патологии желудочно-кишечного
тракта).
7. Патогенез истощения
• Первый, начальный период• Второй период (фаза стабильной долговременной
адаптации)
• Третий период (терминальный период
декомпенсации)
8. Начальный период (5-7 дней)
Этот период характеризуется: ↓глюкозы в крови, ↓выработкиинсулина и ↑уровня глюкагона, который в свою очередь
способствует процессу гликогенолиза в печени.
Растет секреция гормонов-антагонистов инсулина. Возникает
изменение соотношения секреции инсулина и гормонов с
преимущественно катаболическим действием, что стимулирует
гликогенолиз, липолиз, протеолиз и глюконеогенез при угнетении
гликогенообразования, синтеза жиров и белков.
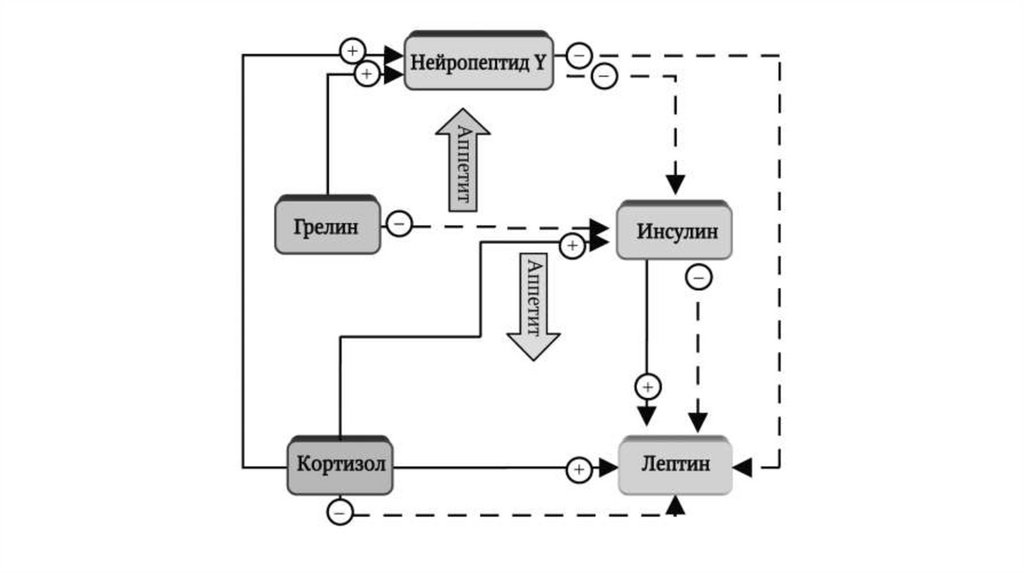
9.
Содержание инсулина, ключевого гормона гомеостаза, снижается вкрови при голодании вследствие гипогликемии (повышается при
возобновлении
питания)
и
является
основным
фактором,
обуславливающим переключение метаболизма с углеводного
субстрата на жировой. Инсулин влияет на аппетит, расходование
энергии и нейроэндокринный статус организма. Проникая через
гематоэнцефалический барьер, инсулин подавляет экспрессию
нейропептида Y, который синтезируется в гипоталамусе и является
основным активатором аппетита. Таким образом, при пониженном
уровне инсулина в крови синтезируется нейропептид Y, вследствие чего
повышается аппетит и корректируется энергетический баланс.
10. Фаза стабильной долговременной адаптации
Снижение процесса дезаминирования и переаминирования,начало усвоения мозгом кетоновых тел в качестве энергетического
субстрата являются показателями начала второго периода.
↓Выделение азота с мочой --> ↓потребления аминокислот в
процессе глюконеогенеза и нарастанием синтеза кетоновых тел.
Окисление липидов+угнетение цикла Кребса = КЕТОАЦИДОЗ!
Потеря ионов К, Ca2+, фосфатов
↑Холестерина и ЛПНП в плазме
Интенсивность обмена веществ в целом снижена, происходит
торможение окислительных процессов в митохондриях,
развивается гипоэнергетическое состояние.
11. Терминальный период декомпенсации Назад дороги нет!
Наблюдается при потере 40— 50 % массы тела при полномиспользовании запасов жира. Этот период характеризуется
распадом белков внутренних органов, распадом нуклеиновых
кислот клеточных ядер, приводящих к усилению выделения с
мочой азота мочевины, аминокислот, калия, фосфора. Постепенно
нарастает угнетение центральной нервной системы, развивается
коматозное состояние и гибель организма.
12.
13. Этиология кахексии
Кахексия на данный момент считается распространенным иопасным осложнением различных хронических заболеваний, с
которым связывают неблагоприятный прогноз.
Кахексия — комплексный метаболический синдром, связанный с
основным заболеванием и характеризующийся потерей мышечной
массы или без потери массы жировой ткани.
Атрофия скелетных мышц — опознавательный знак кахексии. Но
так как атрофия мышц может иметь разнообразную этиологию,
важно обозначить критерии различия.
14.
15. Кахексия и саркопения
Кахексическая атрофия мышц и саркопения (возрастная атрофия иутрата мышечных волокон) разные понятия.
При саркопении наблюдается снижение синтеза белка, а при кахексии —
повышение его синтеза.
Саркопения – ↑ разобщающий белок синтезируеся в больших
количествах.
Кахексия – ↓синтеза разобщающий белков
• UCP2 — обнаруживается в скелетных мышцах, белой жировой ткани,
лёгких и почках, а также в сердце и центральной нервной системе
• UCP3 — в основном экспрессируется в скелетных мышцах
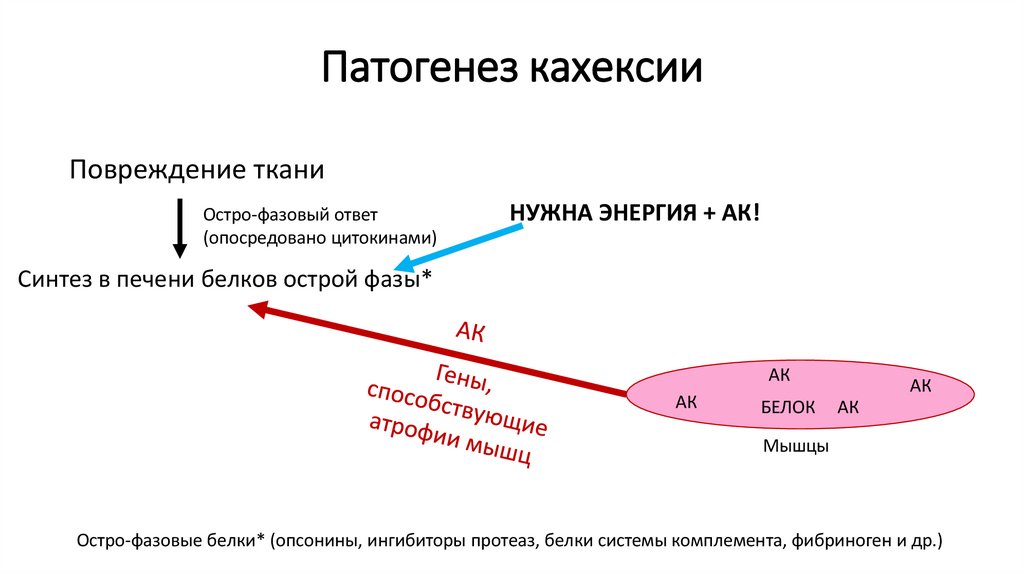
16. Патогенез кахексии
Повреждение тканиОстро-фазовый ответ
(опосредовано цитокинами)
НУЖНА ЭНЕРГИЯ + АК!
Синтез в печени белков острой фазы*
АК
АК
БЕЛОК
АК
АК
Мышцы
Остро-фазовые белки* (опсонины, ингибиторы протеаз, белки системы комплемента, фибриноген и др.)
17. Генетическая составляющая
Субсемейство FoxO транскрипционных факторов Fox, играющихроль в большом количестве физиологических процессов, которые,
в том числе, способны запускать аутофагию в миоцитах скелетных
мышц. FoxO3 независимо контролирует две основные
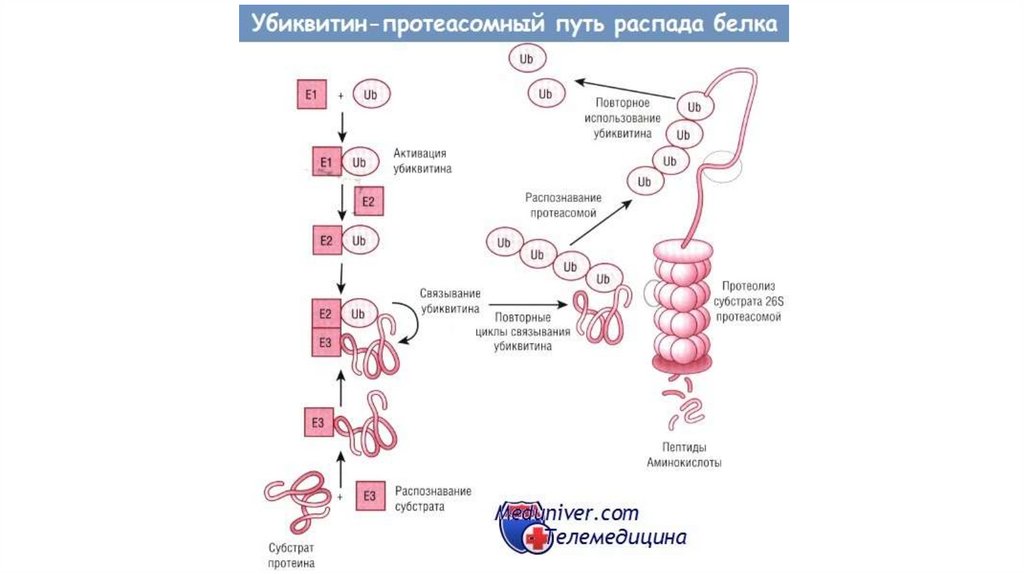
протеолитические системы, включающиеся при кахексии:
убиквитин-протеосомную и аутофаго-лизосомальную.
Миостатин – лиганд, который активирует транскрипционные
факторы + подавляет мышечный рост (за счёт ингибирования
пролиферации миобластов)
18.
19. Роль цитокинов в развитии кахексии
Фактор некроза опухолей TNF-α и интерлейкины IL-1 и IL-6.TNF-α, продуцируемый моноцитами крови и тканевыми
макрофагами, проникает через гематоэнцефалический барьер и
воздействует на вентромедиальные ядра гипоталамуса, подавляя
аппетит. TNF-α препятствует усвоению жирных кислот; цитокин
также увеличивает экспрессию гена лептина. Иными словами, TNF-α
обладает анорексигенным действием. Данный цитокин стимулирует
также экспрессию гена убиквитина (повышает уровень синтеза
мРНК), а значит, в некоторой степени может активировать протеолиз
миофибрилл; этот же цитокин ингибирует экспрессию гена тяжелых
цепей миозина.
20. Клиническая картина
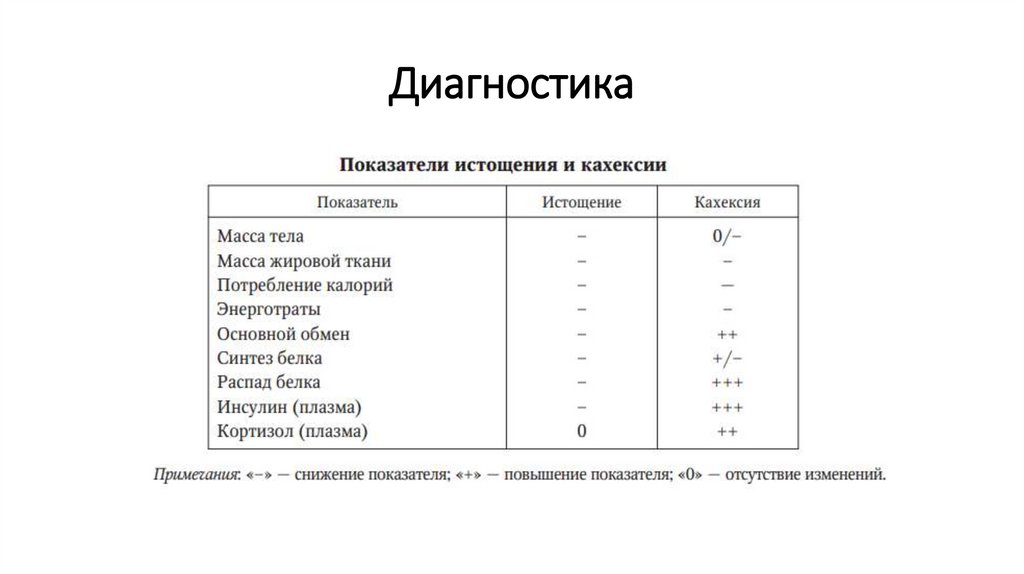
21. Диагностика
22. Лечение
Современная система лечения предполагает применение энтерального ипараэнтерального
искусственного
питания,
основанных
на
сбалансированности смесей нутриентов по белкам, жирам, углеводам и
витаминам. При этом в состав смесей включаются липиды
(преимущественно в виде высококалорийных жировых эмульсий), углеводы
(как источники свободной энергии) и аминокислоты (в виде условно
незаменимых аргинина и глютамина). По показаниям применяют
анаболические гормоны, переливание крови, ее компонентов и
плазмозаменяющие
растворы.
Энтеральное
питание
является
приоритетным.
Оно
осуществляется
с
применением
назогастроинтестенального зонда и проводится с целью поддержания
естественных процессов всасывания нутриентов из просвета кишечника,
восстановления иммунной и барьерной функций эпителия кишечной стенки.
При недостаточной эффективности энтерального питания дополнительно
применяют параэнтеральное.















 Медицина
Медицина