Похожие презентации:
14_Патология_мочевыделительной_системы_
1.
Основные причины нарушений мочевыделительнойсистемы.
Первичные причины: генетические изменения
(ферментопатии, мембранопатии), врожденные аномалии.
Вторичные (приобретенные):
- Биологические факторы (бактерии, вирусы).
Инфекция распространяется нисходящим путём –
гематогенным или восходящим путём – от мочевого пузыря.
- Физические (переохлаждения, травмы).
- Химические (экзо-, эндогенные интоксикации мышьяком,
сулемой, свинцом, лекарственными препаратами).
- Иммунологические (аллергии и аутоаллергии).
Основные механизмы и клинические проявления:
Нарушение диуреза.
Нарушение фильтрации, реабсорбции, секреции.
Нарушение функций почек.
2.
I. Нарушение диуреза.У взрослого человека суточный Д = 1,5 – 2 л.
1.
Изменения количества мочи:
- полиурия – увеличение диуреза;
- олигурия – снижение диуреза;
- анурия – отсутствие диуреза.
2.
Изменения ритма мочеиспускания:
- поллакиурия - увеличение частоты
мочеиспускания;
- олакизурия - уменьшение частоты мочеиспускания;
- никтурия – преимущественное выделение мочи
ночью;
- энурез – ночное недержание мочи.
3.
Патогенез- расстройство нервной игуморальной регуляции мочеобразования:
а) кора (испуг, горе могут повышать или понижать
диурез);
б) гипоталамо- гипофизарная система (подавление
выработки АДГ приводит к выраженной полиурии);
в) рефлекторное торможение (болевая анурия при
раздражении различных рефлексогенных зон);
г) гормоны щитовидной железы и надпочечников (при
избыточной секреции тироксина, альдостерона
отмечается повышение диуреза);
д) денервация почки.
4.
II. Нарушение фильтрации реабсорбции, секреции.А. Нарушение фильтрации.
Для выявления фильтрационной способности почек
пользуются определением показателя очищения –
клиренса. Клиренс – объем плазмы крови, который
полностью освобождается почками от данного вещества
за 1 мин. У взрослого человека равен 120 мл/мин.
Снижение этого показателя свидетельствует о
нарушении фильтрационной способности почек.
а) снижение фильтрации - в результате падения АД,
сужения почечной артериолы, нарушения оттока мочи и
др.
б) увеличение фильтрации - в результате повышения
тонуса выносящей артериолы, снижения тонуса
приносящей артериолы, понижения онкотического
давления.
5.
Б. Нарушение реабсорбции.Патогенез:
а) перенапряжение процессов реабсорбции и истощение
ферментных систем при избытке реабсорбирующих веществ;
б) падение активности ферментов канальцевого аппарата,
вследствие наследственного дефекта или действия
ингибиторов;
в) повреждение эпителия канальцев (дистрофия, некроз).
Клинические проявления:
1. Изменение состава мочи:
- глюкозурия - повышение глюкозы в моче;
- протеинурия – появление белка в моче;
- аминоацидурия - появление АК в моче;
- Появление Na+ и Cl- в моче;
- ацидоз (закисление крови), реакция мочи при этом
становится щелочной, а почки не могут выделять кислую мочу.
6.
- билирубинурия – появление билирубина в моче;- ацетонурия (кетонурия) – появление кетоновых тел в
моче;
- гематурия – появление крови в моче;
- лейкоцитурия – повышение содержания лейкоцитов в
моче;
- пиурия – выделение мутной мочи с примесью гноя;
- цилиндрурия – появление цилиндров (слепки эпителия +
эритроциты + белки, образуются в канальцах) а моче;
- осадки солей в моче в виде уратов, оксалатов, фосфатов
(при почечнокаменной болезни).
7.
2. Изменение плотности мочи:- гипостенурия - ↓ р до 1,006 и > (неспособность почек
концентрировать мочу);
- гиперстенурия - ↑ р до 1,035 и > (при значительной
концентрации и усиленной реабсорбции, нормальная
p=1,010-1,025);
- изостенурия (монотонный диурез) - неспособность почек к
концентрированию и разведению мочи.
В. Нарушение секреции в канальцах.
При нарушении процессов секреции все вещества,
выделяемые путём секреции, остаются в крови и не
выводятся с мочой.
Существует наследственный дефект - нарушение секреции
мочевой кислоты. Это приводит к накоплению в крови
мочевой кислоты и мочекислых солей и к возникновению
подагры.
8.
III. Нарушение функции почек.3 вида механизмов:
1) Ренальные – непосредственное повреждение паренхимы
почек и сосудов при действии ядов, токсинов (некроз,
воспаление).
2) Преренальные – нарушение нейроэндокринной регуляции
(рефлекторная анурия после операции, переохлаждения),
нарушение кровообращения (кровопотеря, шок, коллапс,
тромбоз почечных артерий).
3) Постренальные - повышение внутрипочечного давления
при затруднении выведения мочи (аденома предстательной
железы, камни, опухоли).
9.
Болезни почек делятся на 3 группы:Гломерулопатии – с преимущественным
повреждением клубочков.
Тубулопатии – с преимущественным
повреждением канальцев.
Другой этиологии - почечнокаменная болезнь,
пиелонефрит, опухоли почек, воспаление мочевого
пузыря.
10.
Гломерулонефрит – болезнь группы гломерулопатий,характеризуется двусторонним негнойным воспалением
клубочков почек.
Виды:
- бактериальный (основная роль принадлежит ß –
гемолитическому стрептоккоку и заболеваниям,
сенсибилизирующим организм: гнойные ангины,
переохлаждения и др.);
- абактериальный (причина не установлена);
- иммунокомплексный (образование ЦИК, где АГ
бактериальной природы);
- антительный (образование ауто-АТ)- носит
злокачественный характер;
- интракапиллярный – воспаление в капиллярах клубочков;
- экстракапиллярный – воспаление в полости капсулы
клубочков, течение может быть острым, подострым,
хроническим и злокачественным.
11.
Острый – чаще интракапиллярный. ЦИКи, содержащие АГАТ-С' (белок комплимента) локализуются в стенке капилляровклубочков и разрушают их, капилляры при этом полнокровны,
почки набухают, увеличиваются в размерах, сероватокоричневого цвета с красным крапом («пестрая почка»). Все
это приводит к ↑ АД, в моче белок, эритроциты, олигурия,
отёки. Исход: обратимый, либо переход в хроническую форму.
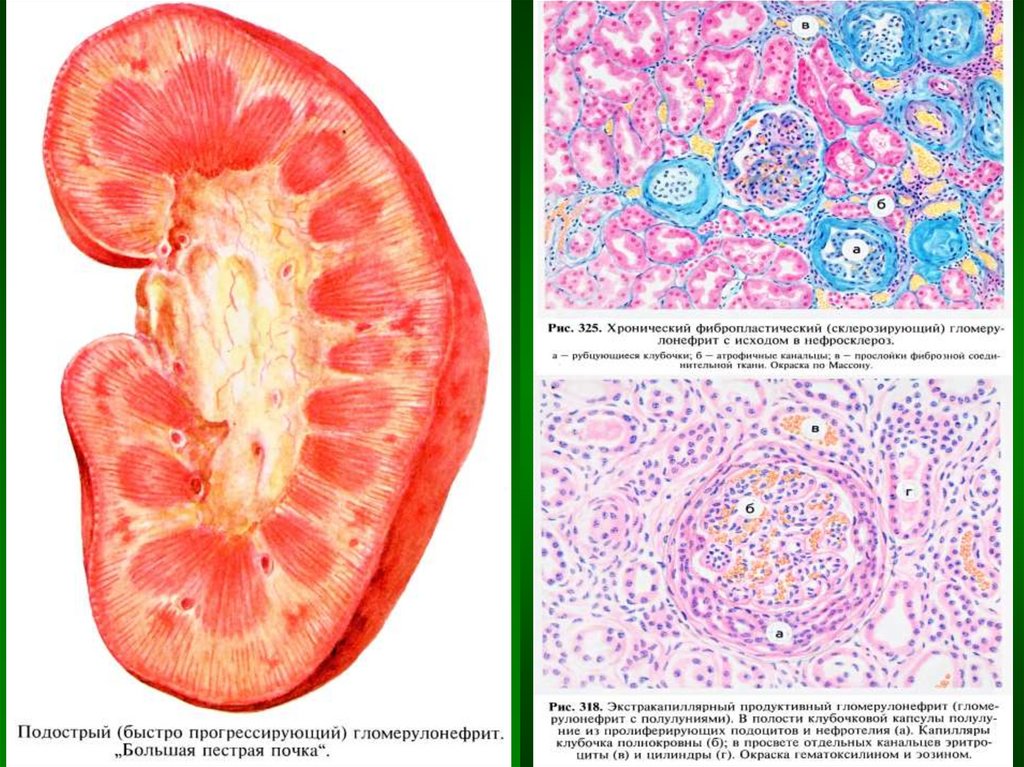
Подострый (злокачественный) - экстракапиллярный, в
результате пролиферации эпителия капсул клубочков
характерны «полулуния», которые сдавливают клубочки.
Капилляры
тромбируются,
некротизируются,
гиалинизируются. Почки увеличиваются в объёме, становятся
дряблыми, корковый слой широкий, с красным крапом
(«большая красная почка»). По мере прогрессирования
процесса клубочки склерозируются → нефроцирроз. Прогноз
неблагоприятный: вторично-сморщенная почка и хроническая
почечная недостаточность (ХПН).
12. Макроскопическая картина подострого (злокачественного) гломерулонефрита
13.
Хронический - может быть исходом острого, но чаще этосамостоятельное заболевание, которое протекает скрыто, с
рецидивами
и
заканчивается
хронической
почечной
недостаточностью. В капиллярах откладываются ЦИКи, но
они не фагоцитируются лейкоцитами, а обволакиваются
веществом базилярной мембраны, стенки капилляров
утолщаются, петли клубочков сдавливаются и приобретают
«лапчатый вид», гиалиницируются. Канальцы атрофируются,
возникает склероз стромы почек, их сморщивание («вторично
сморщенная почка»). Почки уменьшается в размерах,
корковое вещество тонкое, серо-коричневого цвета. Клиника:
олигурия, гематурия, протеинурия, цилиндрурия, почечная
гипертония, гипертрофия сердца, отёки, затем гиперазотемия
и уремия.
Способы продления жизни больных подострой и хронической
формами – это хронический гемодиализ и пересадка почки.
14.
Некротический нефроз – грозное проявление тубулопатий, врезультате инфекции, интоксикации (отравлении ртутью,
солями тяжёлых металлов), при ожогах, шоке, гемолизе и т. д.
Проявляется острой почечной недостаточностью (ОПН).
1. Резко ↓↓ АД, происходит сброс крови и возникает ишемия
коркового слоя – это шоковая стадия болезни. На разрезе
почки отмечается бледность коркового слоя и полнокровие
мозгового. На эпителий канальцев оказывают влияние
токсины, в результате чего он некротизируется и слущивается
в просвет канальцев, образуя цилиндры.
2. Канальцы разрываются, нарастает отёк стромы –
олигоанурическая
стадия,
характеризуется
гиперазотемией и анурией. Если больной не погибает,
возникает 3. Стадия восстановления диуреза. Характерно
чередование участков склероза на месте погибших нефронов
и участков регенерации в сохранившихся канальцах.
Осложнения: При длительной ишемии → некроз коркового
слоя, тогда некротический нефроз заканчивается смертью.
15.
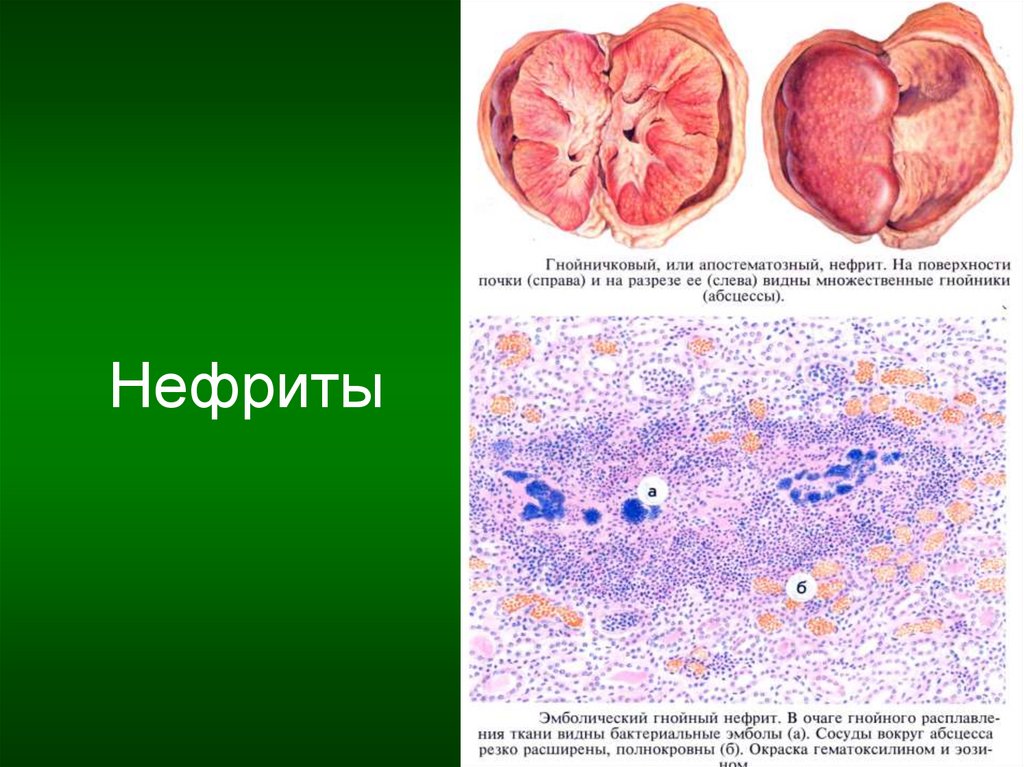
Пиелонефрит – воспаление почечной лоханки, чашечек иинтерстициальной ткани паренхимы почки.
Причины: микробы, чаще кишечная палочка, снижение
реактивности, нарушение оттока мочи.
Механизм возникновения: гематогенным путём (инфекция),
урогенным восходящим или лимфогенным (при воспалении
толстой кишки).
Течение: острое, хроническое, одно- или двустороннее.
Острый – фибринозное воспаление. В строме почки –
лейкоцитарная инфильтрация и микроабсцессы. В канальцах
эпителий слущивается и забивает их просветы. Почка
увеличивается, на разрезе она пёстрая, жёлто-серого цвета. В
расширенной лоханке мутная жидкость, слизистая - тусклая.
Клиника: лихорадка, цилиндрурия, полиурия, пиурия, боль в
пояснице.
16.
Осложнения: В результате мелких абсцессов можетобразоваться
карбункул
почки.
Воспаление
может
переходить на окружающую клетчатку – паранефрит. В
тяжелых случаях - некроз сосочков пирамид →ОПН.
Заканчивается острый пиелонефрит выздоровлением, при
возникновении осложнений может наступить смерть.
Хронический – очаговое поражение: участки склероза,
инкапсулированные
абсцессы сочетаются с очагами
экссудативного воспаления и некроза.
Лоханки и чашечки склерозированы, инфильтрированы,
канальцы заполнены коллоидоподобным содержимым и почки
напоминают щитовидную железу («щитовидные почки»). При
нарастании склероза возникает почечная гипертония,
артериосклероз второй почки и ХПН.
Исход: пиелонефритически сморщенная почка.
17. Нефриты
18.
Мочекаменная болезнь – хронич. заболевание, связанное собразованием камней в чашечках, лоханках, мочеточниках.
Причины: нарушение минерального обмена и кислотнощелочного равновесия, инфицирование мочевых путей,
застой мочи, травма почек, недостаток витаминов А и Д.
Патогенез: основой является местный застой жидкости,
скопление слизи, слущенного эпителия, выпадения солей
кальция. Камень, обтурирующий чашечку, при попадании в
мочеточник вызывает приступ боли и гидроуретронефроз –
расширение лоханки и мочеточника выше камня.
Осложнения: при попадании инфекции возникает пиелит в
лоханке
и
пиелонефрит.
Гидронефроз
становится
пионефрозом, т. к. почка превращается в мешок с гноем.
Если воспаление распространяется на околопочечную
клетчатку, то возникает паранефроз.
19.
Почечная недостаточность – состояние, характеризующеесяугнетением основных функций почек. 2 вида: ОПН и ХПН.
ОПН: возникает как следствие острого гломерулонефрита,
некротического нефроза и др. Характерно острое нарушение
выделительной функции почек, азотемия и уремия.
ХПН:
возникает
в
результате
хронического
гломерулонефрита, пиелонефрита, гидронефрита, первичноили вторично сморщенной почки.
Проявления:
- падение клиренса (в результате повреждения клубочков);
- полиурия переходящая в олиго- и анурию;
- гипоизостенурия (монотонно низкая концентрация мочи);
- гематурия, протеинурия, цилиндрурия;
- азотемия и ацидоз;
- нарушение электролитного состава плазмы крови;
- уремия.
20.
Выделяют 3 общих синдрома при почечной недостаточности:1. Отёчный синдром;
2. гипертонический синдром;
3. уремический синдром.
Уремия – самоотравление организма продуктами обмена,
подлежащих удалению с мочой, но задерживающихся в крови
и тканях вследствие почечной недостаточности. Приводит к
развитию уремической комы.
Этиопатогенез:
- нарушение вводно-солевого обмена;
- нарушение кислотно-щелочного состояния (КЩС);
-задержка шлаков и выведение их экстраренальными путями.
Лечение: «Искусственная почка», которая направлена на
очищение крови – гемодиализ - восстановление гомеостаза,
облегчение работы почек и создания в них условий для
протекания репаративных процессов.


















 Медицина
Медицина