Похожие презентации:
Гнойные менингиты у детей
1. ГНОЙНЫЕ МЕНИНГИТЫ У ДЕТЕЙ
2.
АКТУАЛЬНОСТЬ ПРОБЛЕМЫНЕЙРОИНФЕКЦИЙ У ДЕТЕЙ
• Удельный вес в структуре инфекционных заболеваний – 1,5-5% 1,3
• Высокий риск развития критический состояний 2
• В ОРИТ нуждается каждый 3-5-й больной 1
• Сложность диагностики 2
• Резидуальные последствия и интеллектуальная недостаточность
10-60%.
1–
Васильев В.С., 2011, 2013.
– Лиопо Т.В. с соавт., 2007.
3 – Скрипченко Н.В. [и др.], 2012, 2014
2
3.
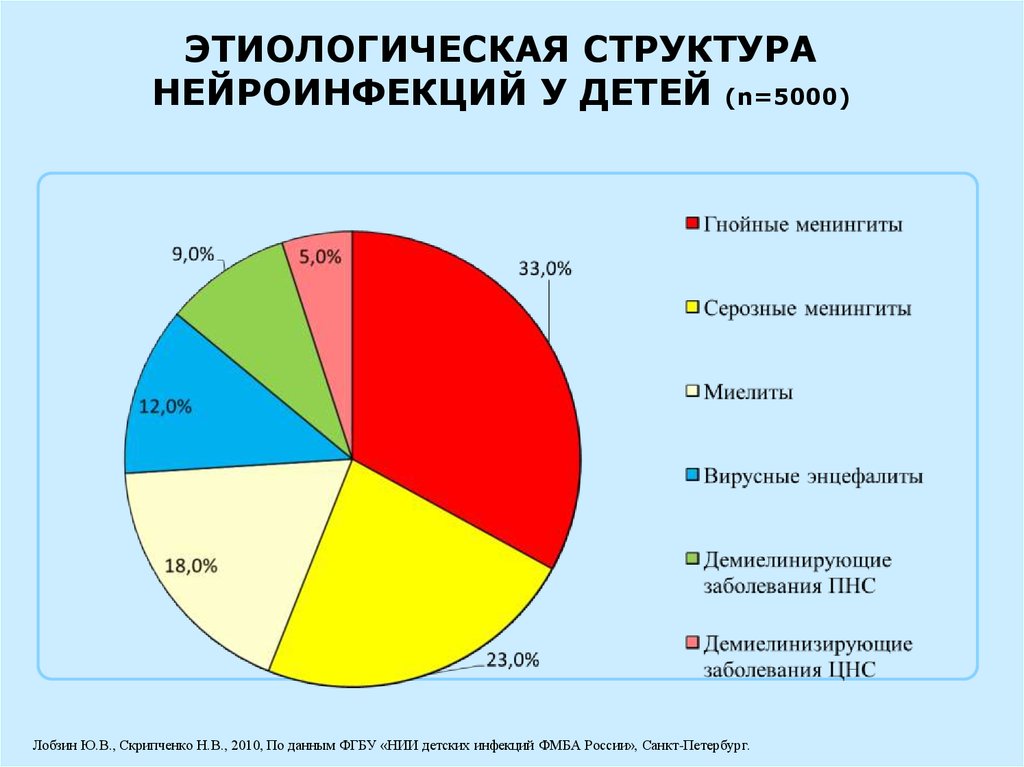
ЭТИОЛОГИЧЕСКАЯ СТРУКТУРАНЕЙРОИНФЕКЦИЙ У ДЕТЕЙ (n=5000)
Лобзин Ю.В., Скрипченко Н.В., 2010, По данным ФГБУ «НИИ детских инфекций ФМБА России», Санкт-Петербург.
4.
БАКТЕРИАЛЬНЫЕ ГНОЙНЫЕ МЕНИНГИТЫ• В мире ежегодно 1 млн. случаев БГМ, летальные исходы – 200 тыс. 1
• Заболеваемость среди детей в РФ – 8,2 на 100 тыс. населения 2
• Тяжесть: ИТШ, ГГС, синдром нейросенсорной тугоухости, развитие
парезов и параличей, апаллический синдром 2,3,5
• Стойкие органические поражения ЦНС – 1/3 переболевших детей 5
• Летальность – 10-60% 3,4
• Возрастная группа – дети до 5 лет в 80% случаев
1 – ВОЗ, 2005, Молочный В.П. и др., 2005.
2 – Иванова В.В., Сорокина М.Н., Скрипченко
3 – Пилипенко В.В., Лобзин Ю.В., 2011
4 – Быкова Р.Н., Венгеров Ю.Я., 2007
5 – Белошицкий Г.В., 2007
Н.В., 2007, 2012.
5.
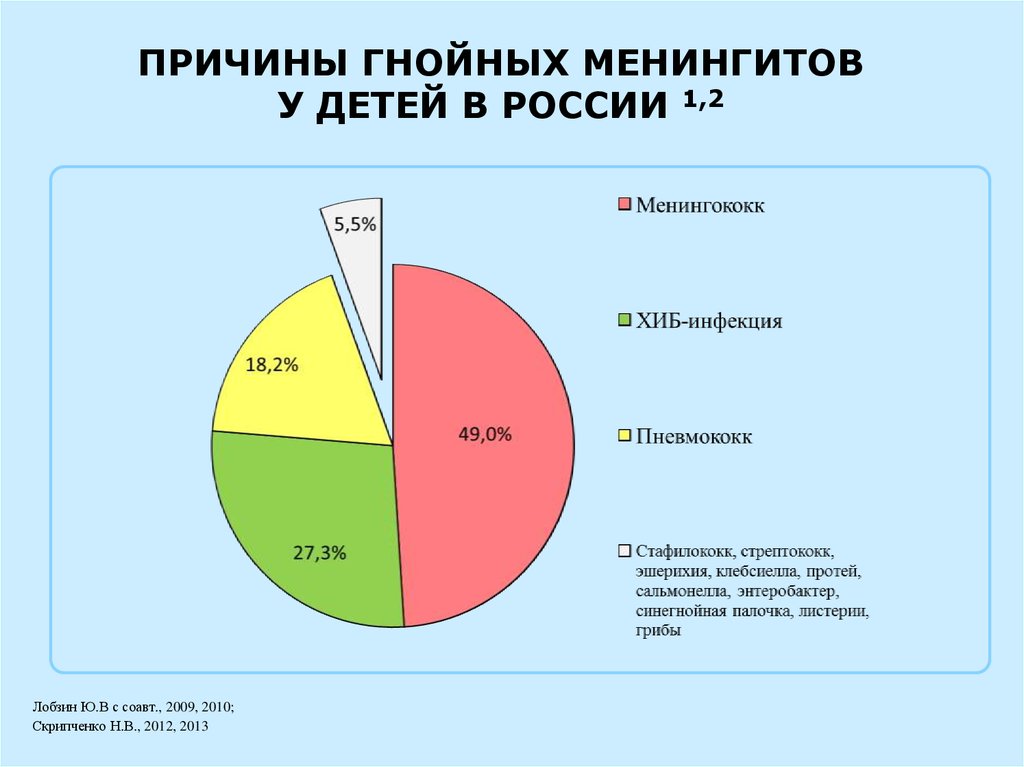
ПРИЧИНЫ ГНОЙНЫХ МЕНИНГИТОВУ ДЕТЕЙ В РОССИИ 1,2
Лобзин Ю.В с соавт., 2009, 2010;
Скрипченко Н.В., 2012, 2013
6. ЭТИОЛОГИЯ ГНОЙНЫХ МЕНИНГИТОВ В ЗАВИСИМОСТИ ОТ ВОЗРАСТА
ВОЗРАСТНАЯ ГРУППАВОЗБУДИТЕЛЬ
Дети первых 1-3 мес. жизни • Стрептококки группы В (Streptococcus
agalactiae)
• Escherichia coli
• Staphylococcus aureus,
• Klebsiella spp.,
• Salmonella spp.,
• Listeria monocytogenes,
• Энтерококки
Дети старше 1-3 мес. и
взрослые
• Neisseria meningitidis (менингококк)
• Haemophilus influenzae (до 5 лет, у не
вакцинированных) (гемофильная
палочка)
• Streptococcus pneumoniae (пневмококк)
7.
КЛАССИФИКАЦИЯБАКТЕРИАЛЬНЫХ МЕНИНГИТОВ
1
По возникновению:
•Первичные
•Вторичные
По этиологии:
•Бактериальные гнойные: менингококковый, Hib, пневмококковый,
стафилококковый, стрептококковый, клебсиеллезный, протейный и др.
•Бактериальные серозные: туберкулезный, бруцеллезный, листериозный,
микоплазменный, бореллиозный и др.
По течению:
•Молниеносное
•Острое (до 4 нед.)
•Затяжное (до 3 мес.)
•Хроническое (более 3 мес.)
По тяжести:
•Среднетяжелые
•Тяжелые
•Очень тяжелое
1
– Сорокина М.Н., 2003
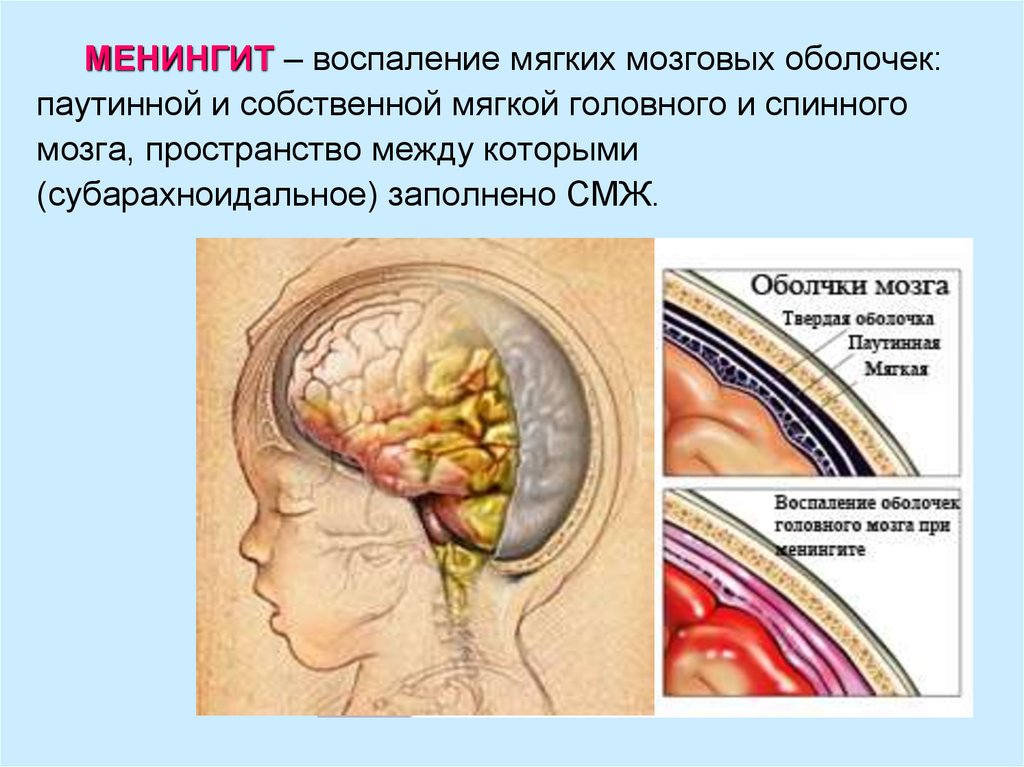
8.
МЕНИНГИТ – воспаление мягких мозговых оболочек:паутинной и собственной мягкой головного и спинного
мозга, пространство между которыми
(субарахноидальное) заполнено СМЖ.
9.
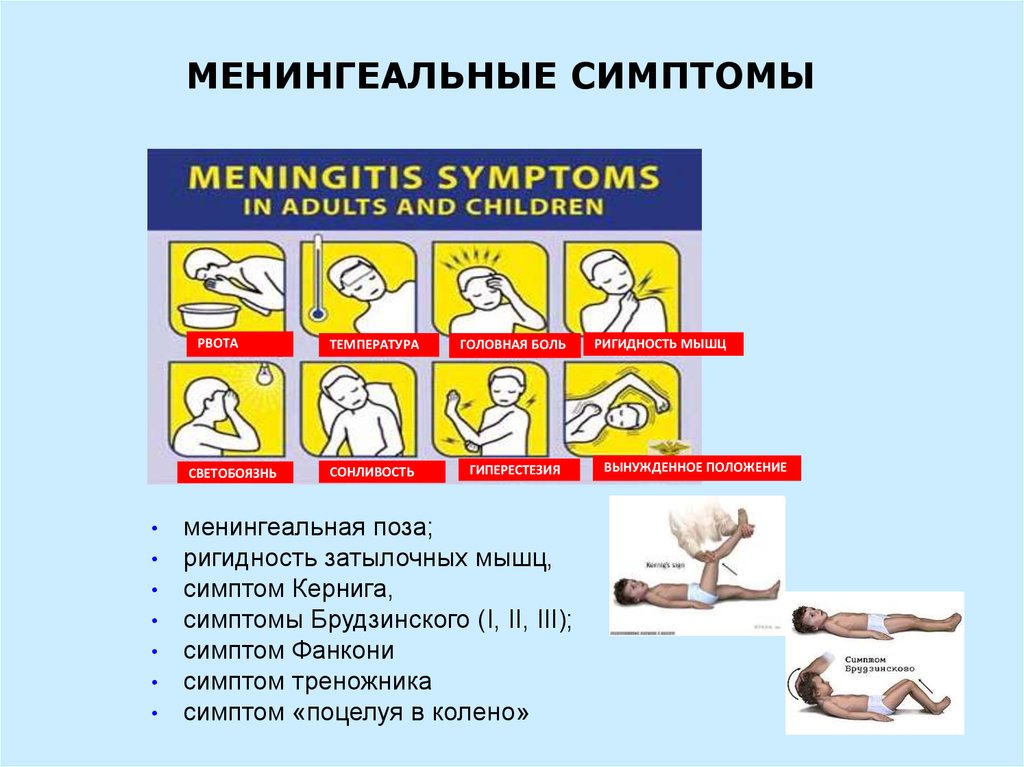
МЕНИНГЕАЛЬНЫЕ СИМПТОМЫРВОТА
СВЕТОБОЯЗНЬ
ТЕМПЕРАТУРА
ГОЛОВНАЯ БОЛЬ
СОНЛИВОСТЬ
ГИПЕРЕСТЕЗИЯ
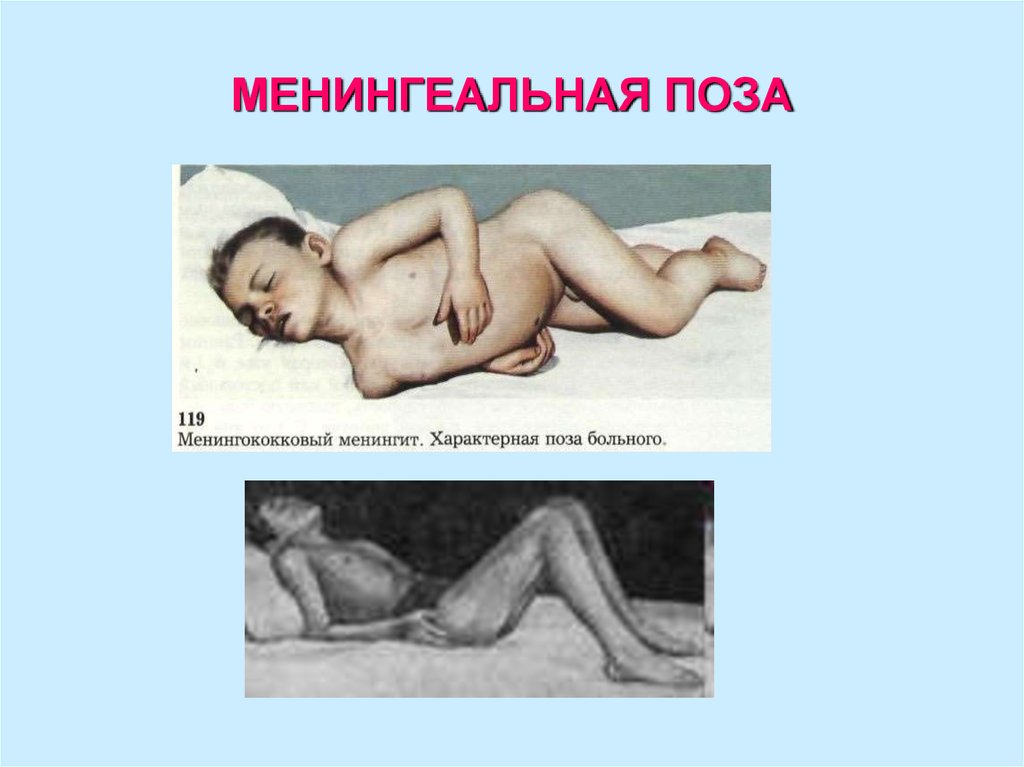
менингеальная поза;
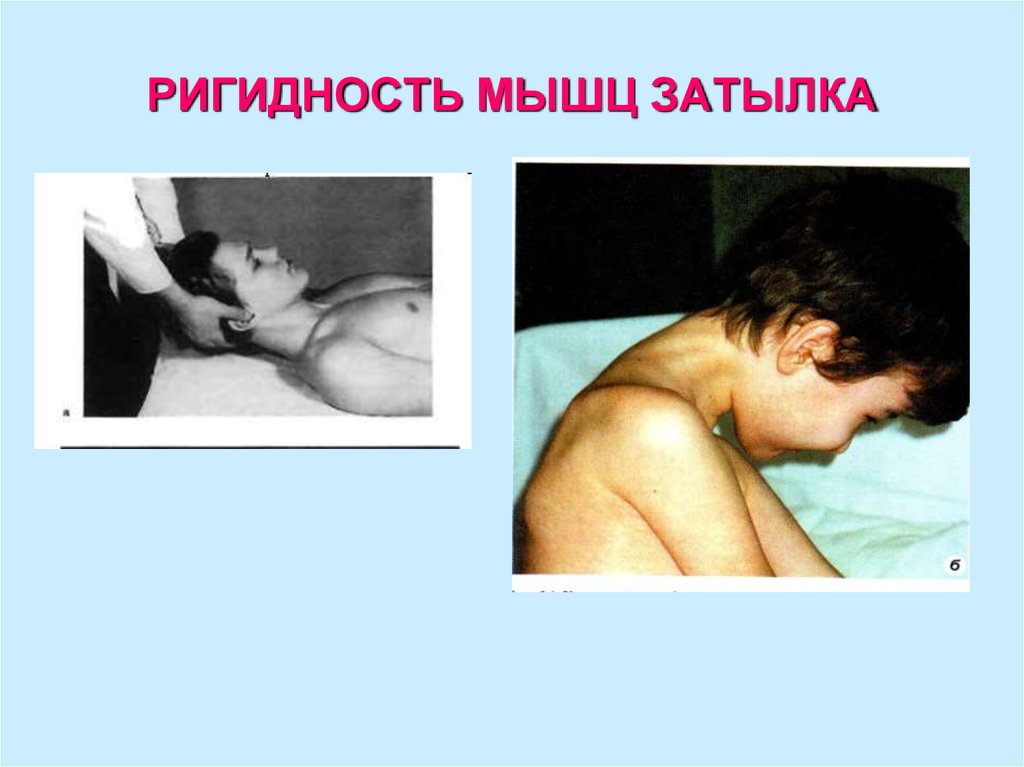
ригидность затылочных мышц,
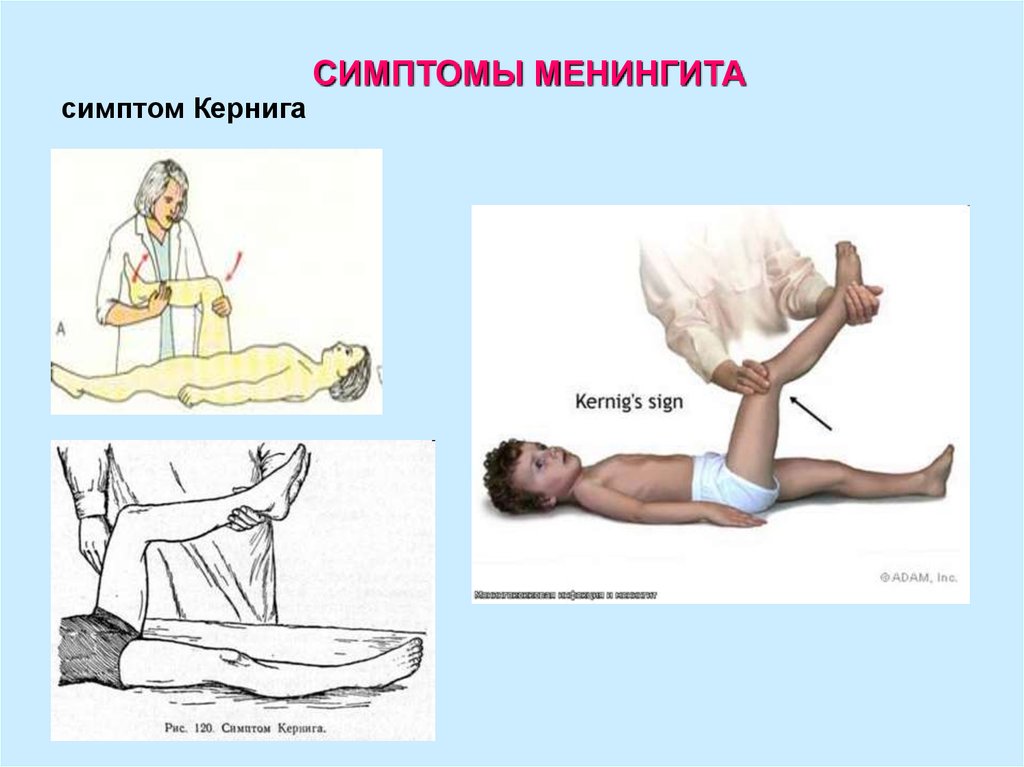
симптом Кернига,
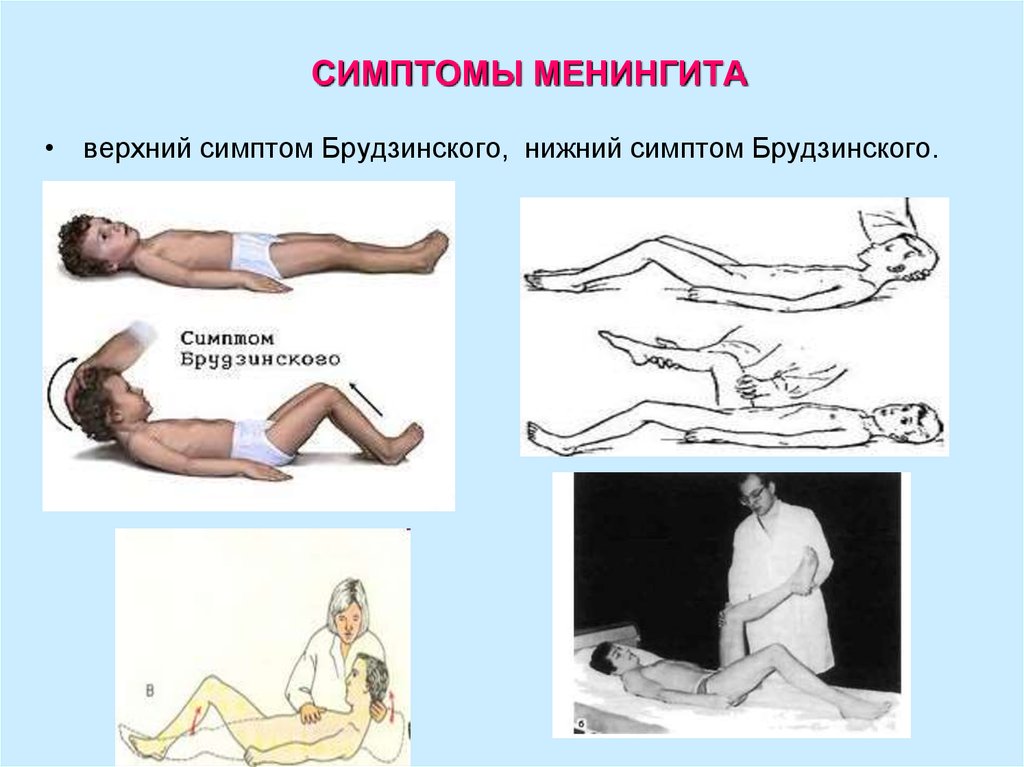
симптомы Брудзинского (I, II, III);
симптом Фанкони
симптом треножника
симптом «поцелуя в колено»
РИГИДНОСТЬ МЫШЦ
ВЫНУЖДЕННОЕ ПОЛОЖЕНИЕ
10.
Общеинфекционный (признаки интоксикации)Острое начало, t 38-40, бледность, озноб, вялость, адинамия, отказ от
еды;
Тахипноэ, тахикардия, приглушение тонов сердца, неустойчивость АД.
Общемозговой (признаки внутричерепной гипертензии и
признаки поражения мозга)
Интенсивная головная боль, чаще диффузная распирающая, иногда с
лобно-височной локализацией. У детей до 1 года эквивалентом является
«мозговой крик» - монотонный длительный плач на одной ноте.
Рвота, повторная или многократная, не связанная с приемом пищи, не
приносящая облегчения.
Нарушение сознания (от психомоторного возбуждения до
сомнолентности, сопора и комы).
Судороги (от подергиваний отдельных мышц до судорожного статуса).
Выраженная венозная сеть на голове, веках.
Расширение вен на глазном дне.
Нарушения сознания и судороги кратковременны и обусловлены гипоксией,
нарушением ликворо- и кровообращения, отеком головного мозга.
11.
Менингеальный синдромокомплексвследствие воздействия на барорецепторы мозговых
оболочек высокого ликворного давления или их
раздражения вирусными или бактериальными
токсинами.
Менингеальные знаки
(тонические рефлексы с мягких мозговых
оболочек)
менингеальная поза;
ригидность затылочных мышц,
симптом Кернига,
симптомы Брудзинского (I, II, III);
симптом Фанкони
симптом треножника
симптом «поцелуя в колено»
12. МЕНИНГЕАЛЬНАЯ ПОЗА
13. РИГИДНОСТЬ МЫШЦ ЗАТЫЛКА
14. симптом Кернига
СИМПТОМЫ МЕНИНГИТАсимптом Кернига
15. СИМПТОМЫ МЕНИНГИТА
• верхний симптом Брудзинского, нижний симптом Брудзинского.16.
Менингеальные знаки(тонические рефлексы с мягких
мозговых оболочек)
симптом Фанкони (невозможность
самостоятельно сесть в постели при
разогнутых и фиксированных коленных
суставах),
симптом треножника (ребенок сидит,
опираясь на руки позади ягодиц),
симптом «поцелуя в колено» (невозможно
прикоснуться лицом к колену из-за
разгибательной позы)
17. Менингеальные знаки у детей грудного возраста
выбухание и напряжение большого родничка;расхождение костей черепа;
симптом Лессажа (симптом подвешивания);
симптом посадки (при наклоне головы ребенок садится);
гиперестезия кожных покровов
18. Реактивные болевые феномены
симптом Бехтерева – усиление головной боли припоколачивании по скуловой дуге;
симптом Куимова – болезненная гримаса при надавливании
на глазные яблоки через закрытые веки;
болезненность точек выхода тройничного нерва:
супраорбитальная вырезка,
подглазничное и
подбородочное отверстие
Симптомы общей гиперестезии
гиперестезия кожных покровов (у грудных детей);
повышенная чувствительность к звуковым и зрительным
раздражениям.
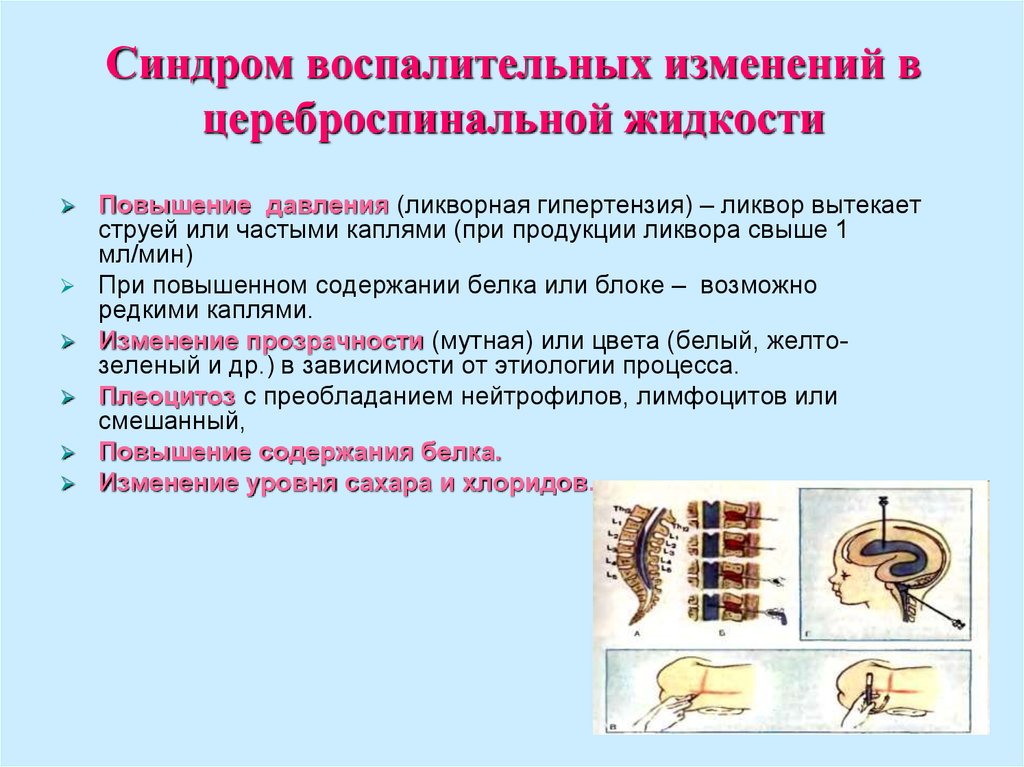
19. Синдром воспалительных изменений в цереброспинальной жидкости
Повышение давления (ликворная гипертензия) – ликвор вытекаетструей или частыми каплями (при продукции ликвора свыше 1
мл/мин)
При повышенном содержании белка или блоке – возможно
редкими каплями.
Изменение прозрачности (мутная) или цвета (белый, желтозеленый и др.) в зависимости от этиологии процесса.
Плеоцитоз с преобладанием нейтрофилов, лимфоцитов или
смешанный,
Повышение содержания белка.
Изменение уровня сахара и хлоридов.
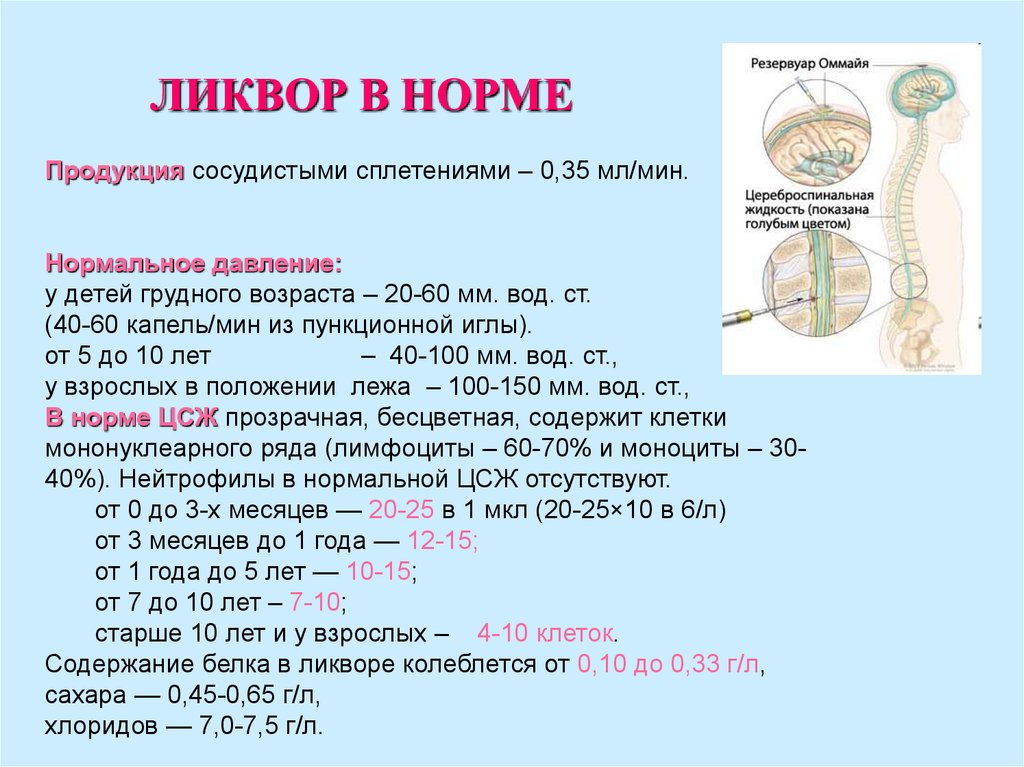
20. ЛИКВОР В НОРМЕ
Продукция сосудистыми сплетениями – 0,35 мл/мин.Нормальное давление:
у детей грудного возраста – 20-60 мм. вод. ст.
(40-60 капель/мин из пункционной иглы).
от 5 до 10 лет
– 40-100 мм. вод. ст.,
у взрослых в положении лежа – 100-150 мм. вод. ст.,
В норме ЦСЖ прозрачная, бесцветная, содержит клетки
мононуклеарного ряда (лимфоциты – 60-70% и моноциты – 3040%). Нейтрофилы в нормальной ЦСЖ отсутствуют.
от 0 до 3-х месяцев — 20-25 в 1 мкл (20-25×10 в 6/л)
от 3 месяцев до 1 года — 12-15;
от 1 года до 5 лет — 10-15;
от 7 до 10 лет – 7-10;
старше 10 лет и у взрослых – 4-10 клеток.
Содержание белка в ликворе колеблется от 0,10 до 0,33 г/л,
сахара — 0,45-0,65 г/л,
хлоридов — 7,0-7,5 г/л.
21.
Первичные гнойные менингиты• менингококковый,
• пневмококковый (2/3 случаев)
Вторичные гнойные менингиты
• стафилококковый,
• гемофильный,
• пневмококковый (1/3 случаев),
• грамотрицательные (эшерихиозный,
сальмонеллезный, протейный и др.)
22. ТЕЧЕНИЕ БАКТЕРИАЛЬНЫХ ГНОЙНЫХ МЕНИНГИТОВ
• I тип. Сверхострое фульминантное течение (до 24час.) – обусловлено ИТШ, ДВС и синдромом
Уотерхауза-Фридериксена. 3-8%. Чаще
менингококковый.
• II тип. Быстро прогрессирующий острый ГМ (в
течение 48-72 час.) – относительно благоприятное
течение с санацией ликвора на 2-3 неделе болезни.
• III тип. Двухволновое течение с первичным очагом
и последующим развитием септицемии и менингита).
(3-7 сутки от начала заболевания). Чаще Hibменингит (30%), пневмококковый (20%).
23.
ОСОБЕННОСТИМЕНИНГОКОККОВОГО МЕНИНГИТА
Возбудитель: Neisseria meningitides, 13 серотипов, Грам «–» диплококк, эндотоксин
Возрастная группа: дети первых 3 лет жизни.
Варианты: молниеносный (3%), классический (74%), атипичный (23%).1
Начало заболевания: острейшее, температура 39-40 С, озноб; всегда первичный.
Генерализованная форма: в 80% случаев сочетается с менингококцемией
Ведущий синдром: гипертензионный (распирающая головная боль, боль в глазных
яблоках, повторная рвота).
Менингеальные симптомы: с первых часов, резко выражены.
Общемозговая симптоматика:
сознание сохранено (40-50%), оглушение – 20%, сопор или кома – 8-10%
очаговая симптоматика «мерцающая», нестойкая – анизо-; гиперрефлексия
психомоторное возбуждения, вздрагивания, бред, галлюцинации, судороги – 15%
могут быть нарушения слуха (вследствие гнойного лабиринтита)
Частота неотложных состояний: 21% (септический шок, ВЧГ, ОГМ)2
Течение: острое, редко – затяжное.
Исход – чаще благоприятный (летальность – 5%, неврологический дефицит – 13%).
1
2
– Лобзин Ю.В., Скрипченко Н.В., 2010
– Скрипченко Н.В. [и др.], 2014
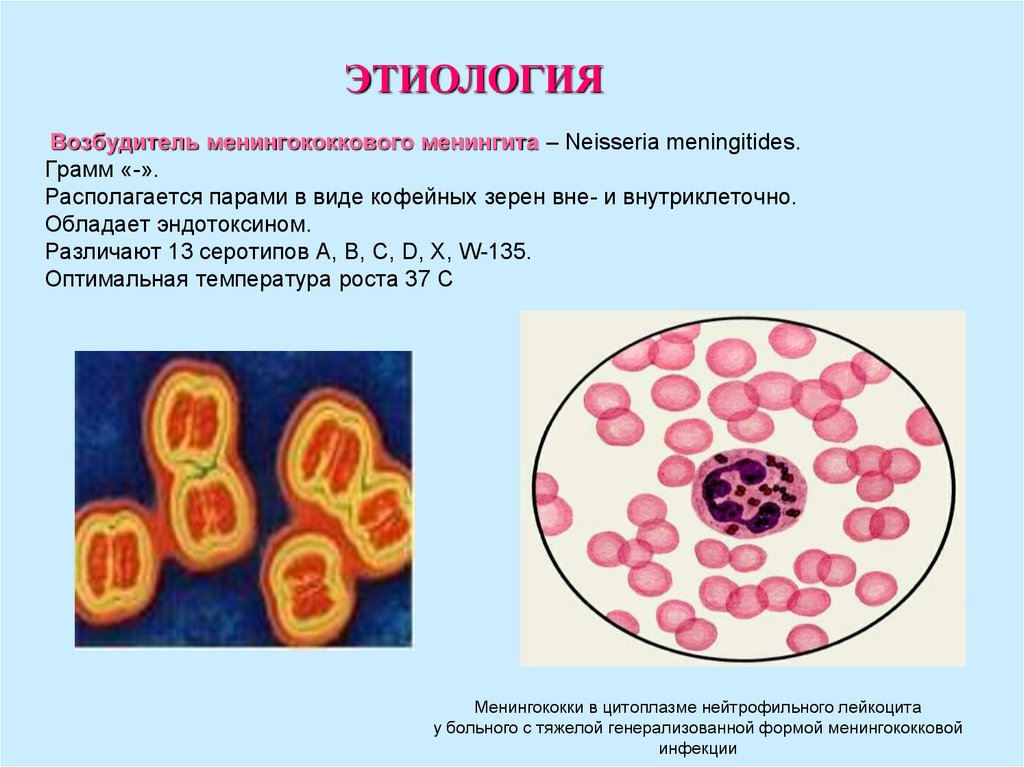
24. Возбудитель менингококкового менингита – Neisseria meningitides. Грамм «-». Располагается парами в виде кофейных зерен вне- и внутриклеточно. Облада
ЭТИОЛОГИЯВозбудитель менингококкового менингита – Neisseria meningitides.
Грамм «-».
Располагается парами в виде кофейных зерен вне- и внутриклеточно.
Обладает эндотоксином.
Различают 13 серотипов А, B, C, D, Х, W-135.
Оптимальная температура роста 37 С
Менингококки в цитоплазме нейтрофильного лейкоцита
у больного с тяжелой генерализованной формой менингококковой
инфекции
25. КЛИНИЧЕСКАЯ КАРТИНА МЕНИНГОКОККОВОГО МЕНИНГИТА
Острейшее начало:• температура 39-40 С, озноб,
Общемозговая симптоматика:
• сознание сохранено (40-50%), оглушение – 20%,
сопор или кома – 8-10%
• очаговая симптоматика «мерцающая», нестойкая – анизо-;
гиперрефлексия
• психомоторное возбуждения, вздрагивания, бред, галлюцинации,
судороги – 15%
• могут быть нарушения слуха (вследствие гнойного лабиринтита)
Менингеальные симптомы - с первых часов, резко выражены.
• ригидность мышц затылка,
• симптом Брудзинского верхний,
• реже симптом Кернига, симптом Брудзинского нижний.
• Гиперестезия звуковая, слуховая.
Ведущий синдром – гипертензионный
Течение острое, редко – затяжное. Исход – чаще благоприятный
26. МЕНИНГИТНЫЙ ПОЯС географический регион – через всю Африку от Сенегала до Эфиопии
27.
ОСОБЕННОСТИ МЕНИНГОКОККОВОГОМЕНИНГИТА У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ
Начало заболевания острое:
• нарастающее беспокойство,
• повторные рвота и срыгивания,
• стойкая гипертермия, плохо купируется,
• часто тремор, судорожная готовность, клонико-тонические судороги.
У части детей – сонливость, безучастность.
Менингеальный симптом неполный, либо отсутствует.
Менингеальные знаки:
• характерная поза: голова запрокинута, ноги согнуты в коленях, подтянуты к животу.
• напряжение и пульсация большого родничка,
• симптом “подвешивания” (Лессажа),
• симптом Мейтуса («посадки»),
• ригидность мышц затылка,
• «мозговой» крик,
• гиперестезия тактильная.
1
– Скрипченко Н.В., 2012, Сорокина М.Н., 2003
28.
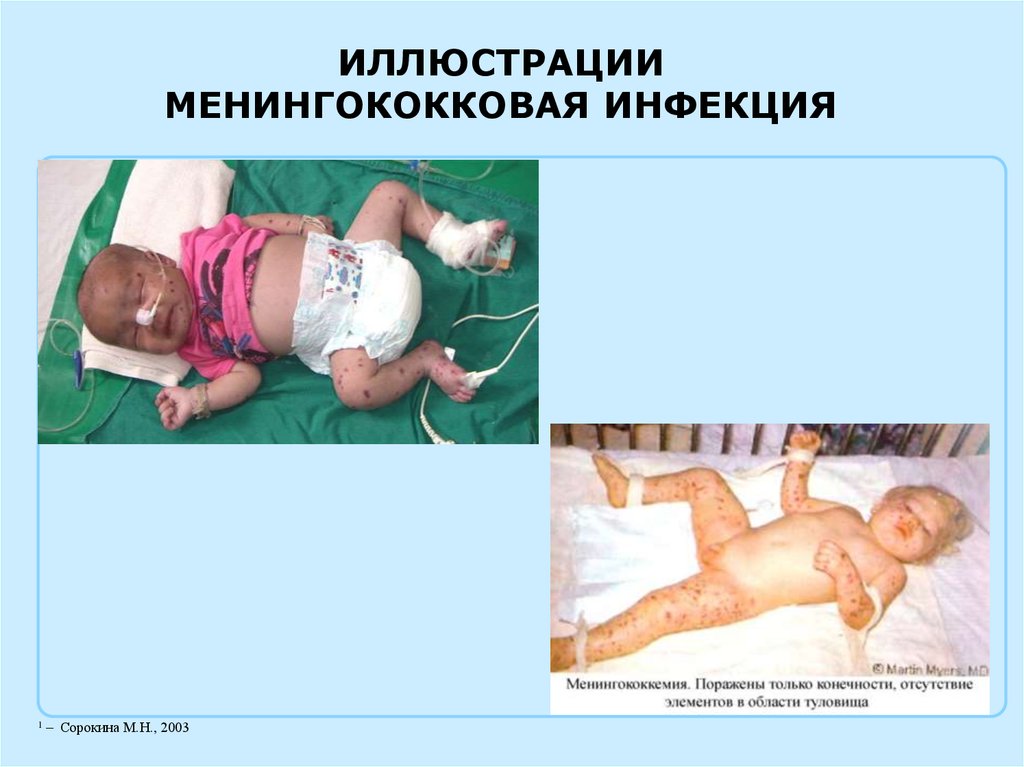
ИЛЛЮСТРАЦИИМЕНИНГОКОККОВАЯ ИНФЕКЦИЯ
1
– Сорокина М.Н., 2003
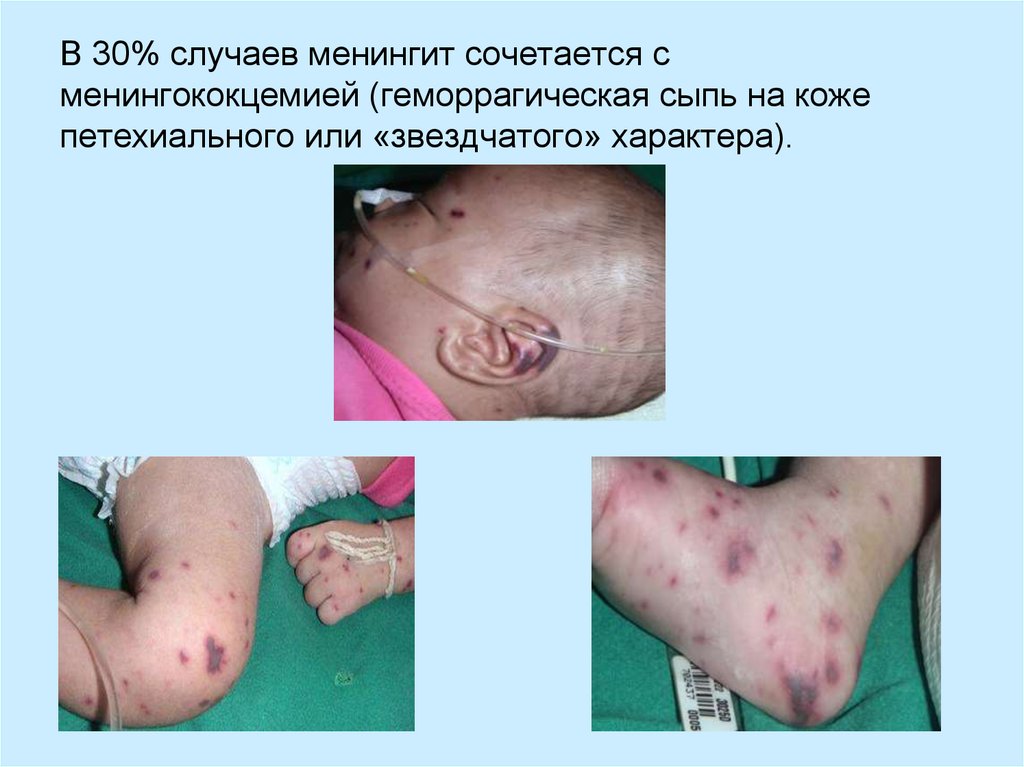
29. В 30% случаев менингит сочетается с менингококцемией (геморрагическая сыпь на коже петехиального или «звездчатого» характера).
30.
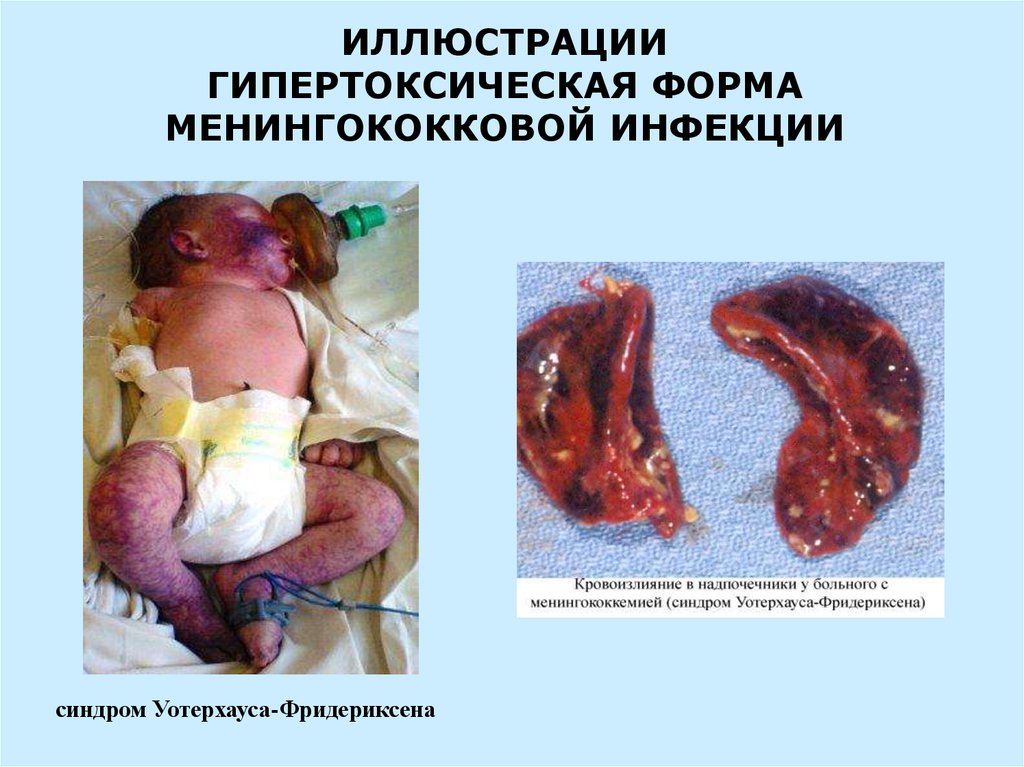
ИЛЛЮСТРАЦИИГИПЕРТОКСИЧЕСКАЯ ФОРМА
МЕНИНГОКОККОВОЙ ИНФЕКЦИИ
синдром Уотерхауса-Фридериксена
31. МЕНИНГОКОККОВЫЙ МЕНИНГОЭНЦЕФАЛИТ
• частота МЭ – 1-3%.Клиническая картина
• нарушение сознания, судороги общие и локальные.
• стойкая очаговая симптоматика: поражение III, VI, V, VIII, реже –
других пар ЧМН.
• возможны гемипарезы, мозжечковая атаксия, нейросенсорная
тугоухость 3-4%.
• длительность – 4-6 нед.
ВЕНТРИКУЛИТ
Распространение гнойного процесса на эпендиму желудков.
Клиническая картина:
• мышечная ригидность (вынужденная поза),
• повышение мышечного тонуса конечностей,
• расстройство интеллекта,
• сонливость,
• кахексия.
32.
ДИАГНОСТИКАМЕНИНГОКОККОВОГО МЕНИНГИТА
Ликвор
• мутный, белесоватый, «разведенное молоко»,
• давление: высокое, вытекает струей,
• клеточно-белковая диссоциация,
• белок повышается умеренно, до 1 г/л,
• цитоз нейтрофильный – 1000-5000 клеток 106/л,
• санация ликвора – 7-10 сутки.
Глазное дно
• застойные явления – на ранних стадиях запаздывают,
• мелкие кровоизлияния в сетчатку.
Экспресс-диагностика
РЛА, ПЦР, посев на сывороточный агар, среды с ристомицином
(линкомицином)
КТ головного мозга
• для исключения риска дислокационного синдрома
1
– Сорокина М.Н., 2003
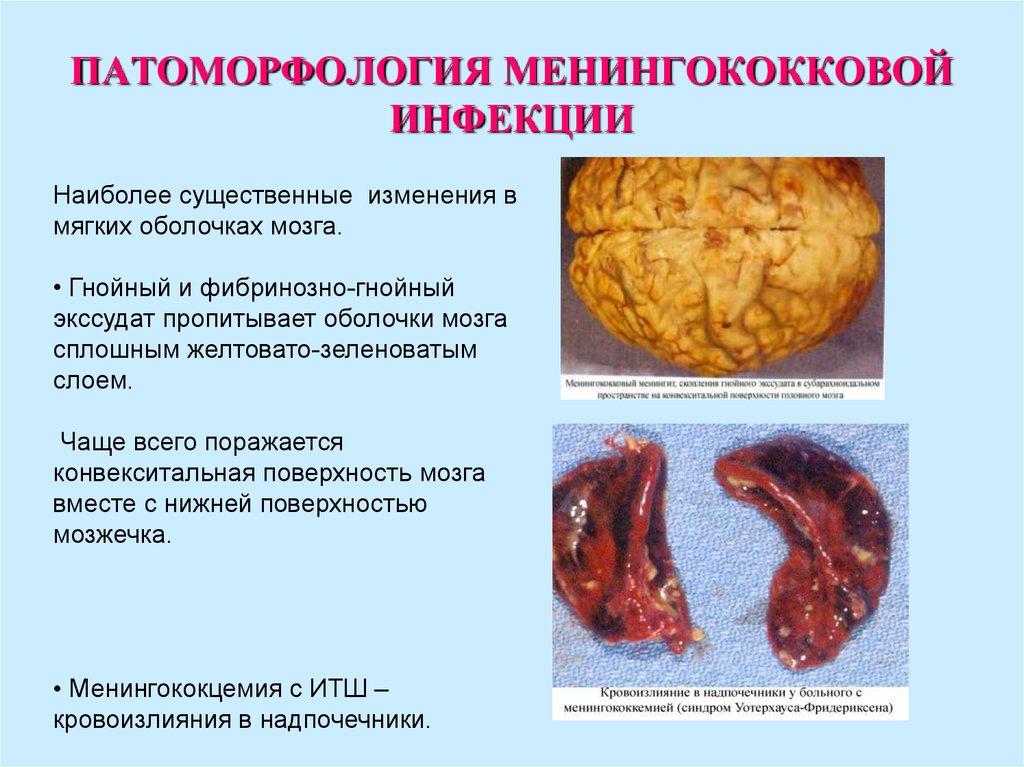
33. ПАТОМОРФОЛОГИЯ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ
Наиболее существенные изменения вмягких оболочках мозга.
• Гнойный и фибринозно-гнойный
экссудат пропитывает оболочки мозга
сплошным желтовато-зеленоватым
слоем.
Чаще всего поражается
конвекситальная поверхность мозга
вместе с нижней поверхностью
мозжечка.
• Менингококцемия с ИТШ –
кровоизлияния в надпочечники.
34.
ОСОБЕННОСТИПНЕВМОКОККОВОГО МЕНИНГИТА
Возбудитель: Streptococcus pneumoniаe, 1,6,9,12,19 серотипы, Грам «+» диплококки.
Возрастная группа: до 3 лет и старше 10 лет (особенно мальчики) и групп «риска».
Первичный (реже) или вторичный (ОРИ, назофарингит, отит, пневмония и др.)
Предшествует: ЧМТ или ушиб головы
Начало: острое, температура 39-40 С, быстрое нарастание общемозговых симптомов.
Выраженная тяжесть ЦНС, часто протекает как менингоэнцефалит.
Ведущий синдром – коматозно-судорожный (50%), отек мозга (94%). С 3-4 дня
коматозно-судорожный статус. Очаговые симптомы. Декортикация – с 4-5 дня.
Дислокации и вклинения ствола мозга 1,3.
Общемозговая симптоматика: с поражением гипоталамических структур
Вегетативные расстройства: стойкая гипертермия, или гипотермия
смена тахи- и брадикардии, симптом «арлекина», гипергидроз головы.
Менингеальные симптомы: с первых суток (при первичном), нарастают на 3-4
сутки (при вторичном) до «досковидной» шейной ригидности.
Частота неотложных состояний: 52% (ОГМ, дислокационный с-м, ВЧГ, судороги)1
Течение: негладкое (НСАДГ, субдуральный выпот), затяжное.
Исход: неблагоприятный (летальность – 28-60%, неврологический дефицит – 60%) 1,3
1
2
3
– Скрипченко Н.В. [ и др.], 2012, 2007, 2014
– Мартынова Г.П. [и др.], 2011
– Лобзин Ю.В., Скрипченко Н.В., 2010
35.
ИЛЛЮСТРАЦИИПНЕВМОКОККОВАЯ ИНФЕКЦИЯ
«Досковидная» ригидность
36.
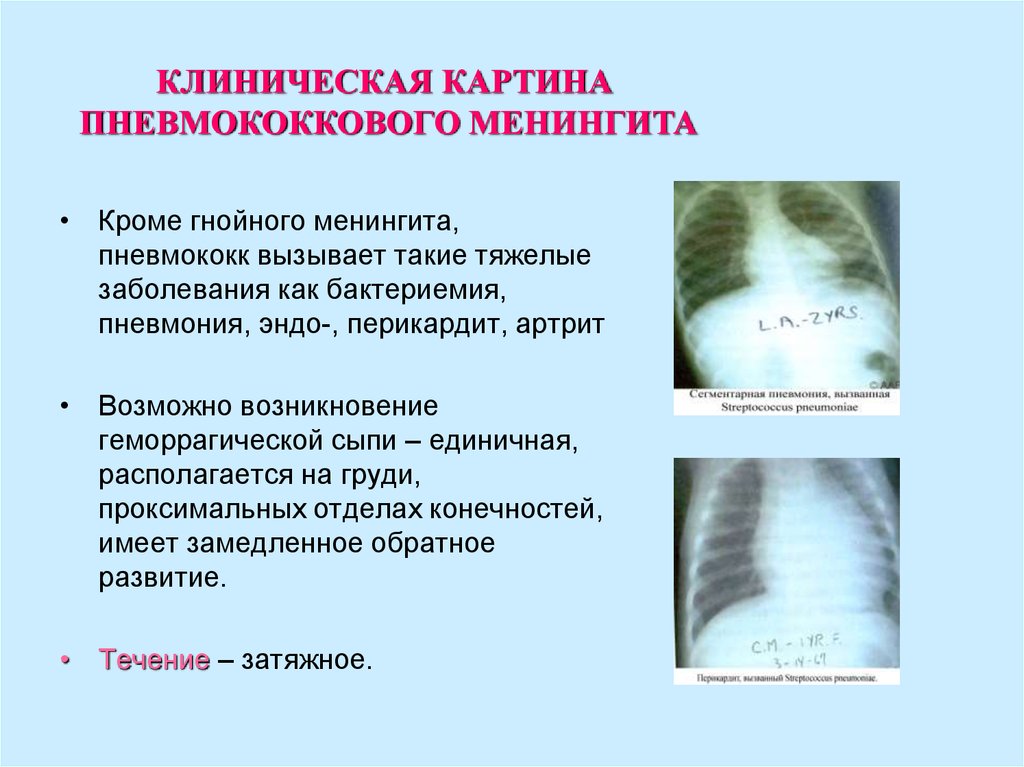
КЛИНИЧЕСКАЯ КАРТИНАПНЕВМОКОККОВОГО МЕНИНГИТА
• Кроме гнойного менингита,
пневмококк вызывает такие тяжелые
заболевания как бактериемия,
пневмония, эндо-, перикардит, артрит
• Возможно возникновение
геморрагической сыпи – единичная,
располагается на груди,
проксимальных отделах конечностей,
имеет замедленное обратное
развитие.
• Течение – затяжное.
37.
ДИАГНОСТИКАПНЕВМОКОККОВОГО МЕНИНГИТА
Ликвор
• мутный, желто-зеленый с металлическим оттенком;
• давление: умеренно повышено из-за консолидации гноя в
субарахноидальном пространстве и частичном блоке ликворных путей
• цитоз нейтрофильный – до 10-50000 клеток 106/л,
• белок – высокий 2-5 г/л,
• санация ликвора – 2-4 недели.
В первые сутки цитоз м.б.
80-200 клеток 106/л, бактериорахия
Экспресс-диагностика
РЛА, ПЦР
(A) Нормальная спинномозговая жидкость (СМЖ).
(B) Желтая мутная СМЖ.
(С) СМЖ по Граму: грамположительные диплококки (пневмококк).
КТ головного мозга
• размеры и локализация поражений мозга, уровень окклюзии, атрофия.
Сорокина М.Н., 2003,
Скрипченко Н.В., Лобзин Ю.В., 2014
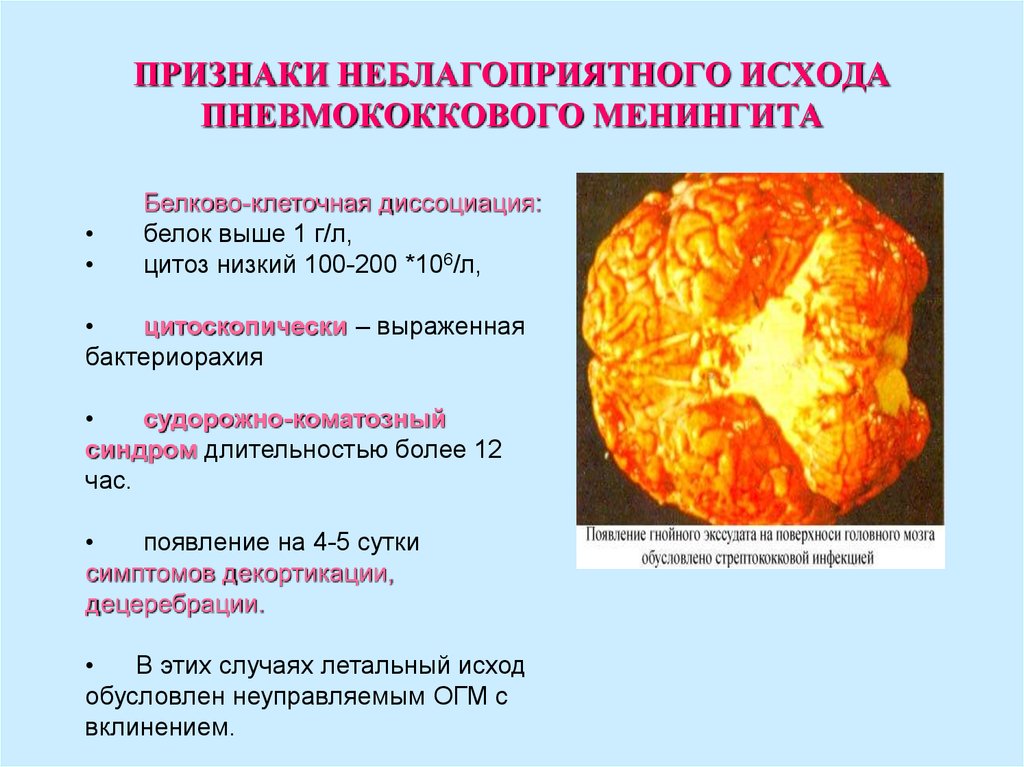
38. ПРИЗНАКИ НЕБЛАГОПРИЯТНОГО ИСХОДА ПНЕВМОКОККОВОГО МЕНИНГИТА
Белково-клеточная диссоциация:
белок выше 1 г/л,
цитоз низкий 100-200 *106/л,
цитоскопически – выраженная
бактериорахия
судорожно-коматозный
синдром длительностью более 12
час.
появление на 4-5 сутки
симптомов декортикации,
децеребрации.
В этих случаях летальный исход
обусловлен неуправляемым ОГМ с
вклинением.
39.
ОСОБЕННОСТИГЕМОФИЛЬНОГО МЕНИНГИТА
Возбудитель: Haemophilis influenzae типа b, 6 сероваров, Грам «–», эндотоксин.
Носительство Hib в носоглотке у 50-70% здоровых детей.
Возрастная группа: 6 мес. – 4 года (в 82% - дети до года), из групп «риска»,
с признаками иммунодецифита
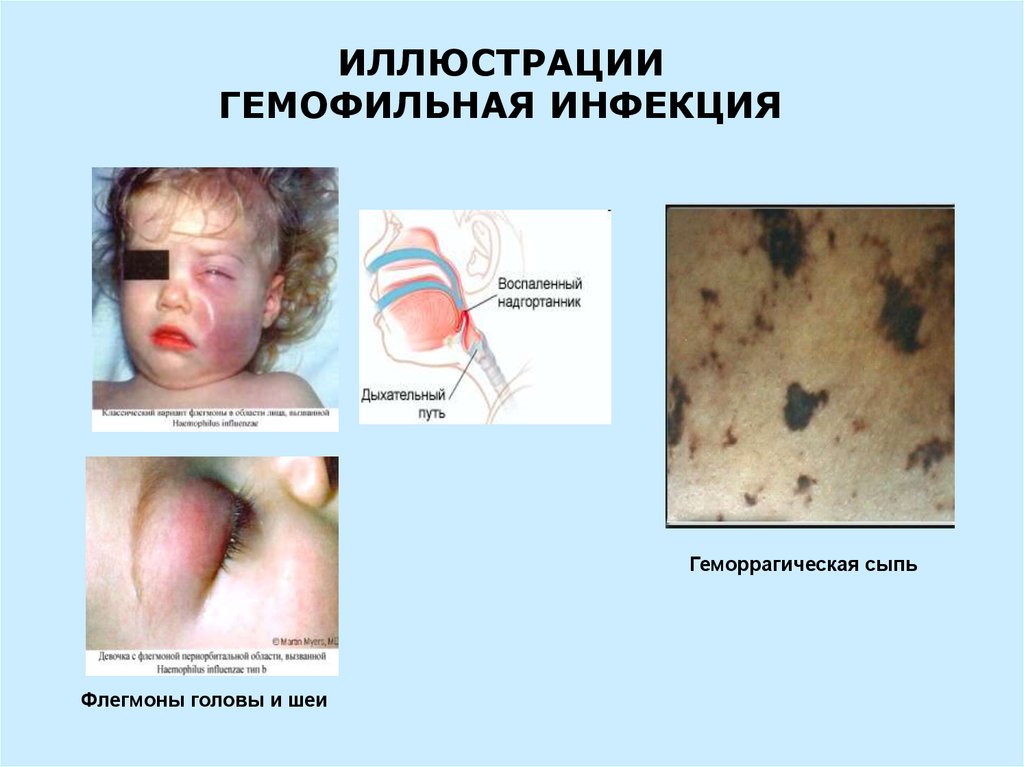
Вторичный (чаще флегмоны головы и шеи)
Начало: подострое, на фоне ОРЗ, отита.
Варианты течения:
сверхострое с отеком ГМ или с-м Уотерхауза-Фридериксена, гем. сыпью (10-16%).
с параменингеальными очагами (пневмония, эпиглоттит, остеомиелит и др.) – 23%.
локальная инфекция ЦНС с относительно благоприятным течением – 61%.
Менингеальные симптомы: появляются на 3-5 сутки.
Частота неотложных состояний: 37% (ОГМ, дислокационный с-м, ВЧГ, ИТШ)1
Течение: затяжная санация.
Исход: летальность – 12%, неврологический дефицит – 35-40%, тугоухость.
Скрипченко Н.В. [и др.], 2012, 2014
Макарова Т.Е. [и др.], 2009, 2011
Лобзин Ю.В., Скрипченко Н.В., 2010
40.
ИЛЛЮСТРАЦИИГЕМОФИЛЬНАЯ ИНФЕКЦИЯ
Геморрагическая сыпь
Флегмоны головы и шеи
41. ЭПИДЕМИОЛОГИЯ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ
Hib-инфекция – антропоноз.
Носительство гемофильной палочки в носоглотке у 50-70%
здоровых детей.
Ведущий путь передачи – воздушно-капельный, редко контактнобытовой путь через игрушки, белье.
При вагинальном носительстве возможно инфицирование
новорожденного в родах.
Сезонность – зимне-весенняя.
Возрастная группа – дети от 6 мес. до 4 лет.
Особенности:
Hib-менингит чаще возникает у детей с неблагоприятным
преморбидным фоном: в анамнезе частые ОРВИ, ангины.
Группа риска – недоношенные дети, с признаками иммунодефицита,
онкологические больные, ВИЧ-инфицированные.
42. КЛИНИЧЕСКАЯ КАРТИНА ГЕМОФИЛЬНОГО МЕНИНГИТА
Варианты развития гемофильногоменингита.
• Сверхострое течение Hib-менингита,
осложненное либо острым отеком мозга,
либо септицемией с синдромом
Уотерхауза-Фридериксена (10-16%).
• Hib-менингит в сочетании с
септицемией и другим очагом (отитом,
гайморитом, остеомиелитом,
эпиглоттитом, целлюлитом и др.) (23%).
• Hib-менингит, как преимущественно
локальная инфекция ЦНС с относительно
благоприятным течением (61%).
43. ГЕМОФИЛЬНЫЙ МЕНИНГИТ У ДЕТЕЙ 1 ГОДА ЖИЗНИ
• Люмбальная пункция должна проводиться всем пациентамдо 12 месяцев с необъяснимой лихорадкой, возбуждением
или сонливостью, т.к. менингеальные симптомы у детей с
Hib-менингитом появляются только на 3-5 сутки от начала
заболевания.
• Гемофильный менингит диагностируется в 82,1% у детей до
1 года
44.
ДИАГНОСТИКАГЕМОФИЛЬНОГО МЕНИНГИТА
Бактериология: Haemophilus influenza тип B
Ликвор
• мутный, белый с зеленоватым оттенком;
• цитоз нейтрофильный – 5-8 тыс. (до 20 тыс.) клеток 106/л,
• белок – высокий 1-1,5 г/л (до 6 г/л),
• санация ликвора – 12-15 дней.
Экспресс-диагностика
РЛА, ПЦР
Глазное дно:
• отек дисков зрительных нервов – всегда.
Сорокина М.Н. [и др.], 2003
Макарова Т.Е. [и др.], 2009
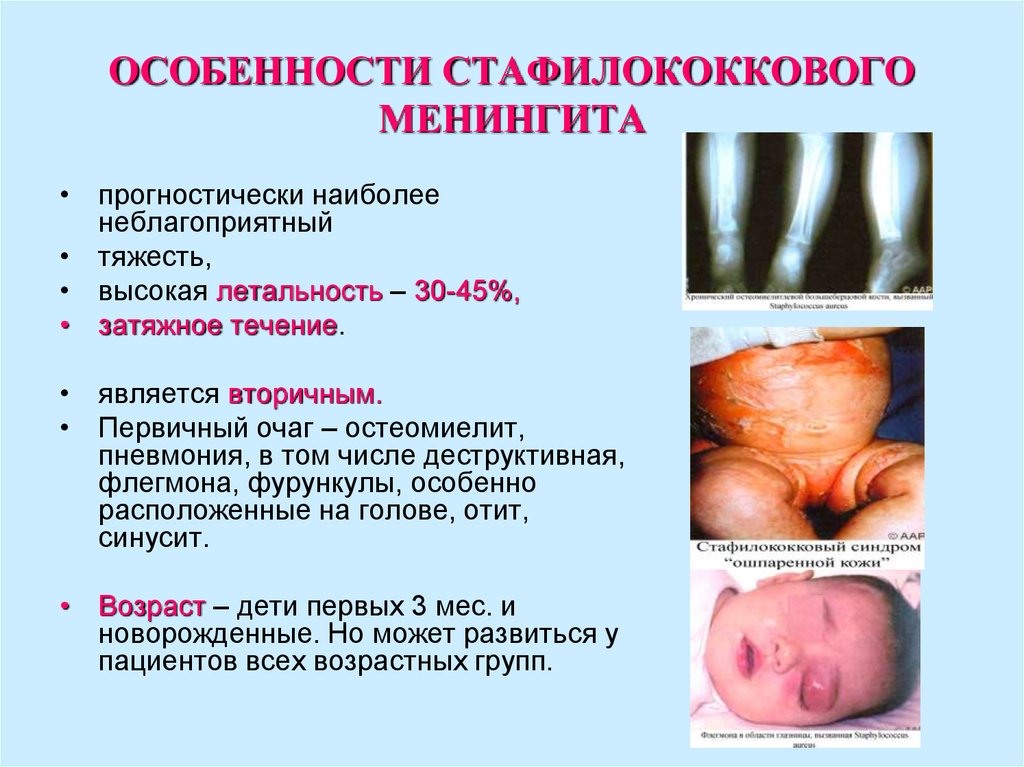
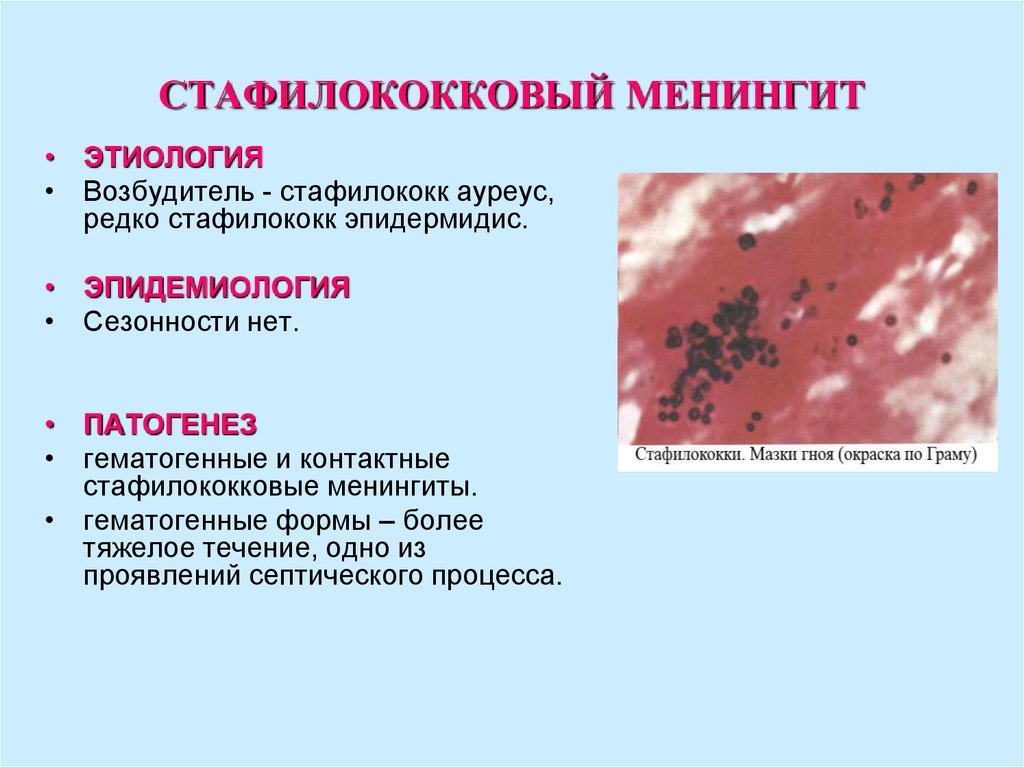
45. ОСОБЕННОСТИ СТАФИЛОКОККОВОГО МЕНИНГИТА
• прогностически наиболеенеблагоприятный
• тяжесть,
• высокая летальность – 30-45%,
• затяжное течение.
• является вторичным.
• Первичный очаг – остеомиелит,
пневмония, в том числе деструктивная,
флегмона, фурункулы, особенно
расположенные на голове, отит,
синусит.
• Возраст – дети первых 3 мес. и
новорожденные. Но может развиться у
пациентов всех возрастных групп.
46. СТАФИЛОКОККОВЫЙ МЕНИНГИТ
• ЭТИОЛОГИЯ• Возбудитель - стафилококк ауреус,
редко стафилококк эпидермидис.
• ЭПИДЕМИОЛОГИЯ
• Сезонности нет.
• ПАТОГЕНЕЗ
• гематогенные и контактные
стафилококковые менингиты.
• гематогенные формы – более
тяжелое течение, одно из
проявлений септического процесса.
47. КЛИНИЧЕСКАЯ КАРТИНА СТАФИЛОКОККОВОГО МЕНИНГИТА
Признаки септического процесса. На фоне сепсиса и септикопиемии
прогрессирующе нарастает тяжесть.
Общемозговые и энцефалические симптомы: тремор, судороги, гиперестезия.
Беспокойство ребенка сменяется сонливостью.
Рано выявляется очаговая неврологическая симптоматика. Сознание нарушено от
сопора до комы.
Гематогенный стафилококковый менингит
• исключительная тяжесть, длительная фебрильная температура,
• склонность к абсцедированию (множественные микроабсцессы в мозге) и блоку
ликворных путей за счет осумковывания экссудата.
• внутричерепная гипертензия с последующим развитием гидроцефалии.
Контактные формы стафилококкового менингита
непосредственный переход воспалительного процесса на мозговые оболочки при
гнойных отитах, синуситах, остеомиелитах костей черепа и позвоночника.
контактные формы чаще диагностируются у детей старше года.
течение, по сравнению с гематогенным стафилококковым менингитом, более
благоприятное.
Ликвор: мутный, зеленовато-желтый, плеоцитоз до 5000 в 1 мкл., белок 1-7 г/л.
Санация поздняя, не ранее, чем через 2 недели после начала лечения.
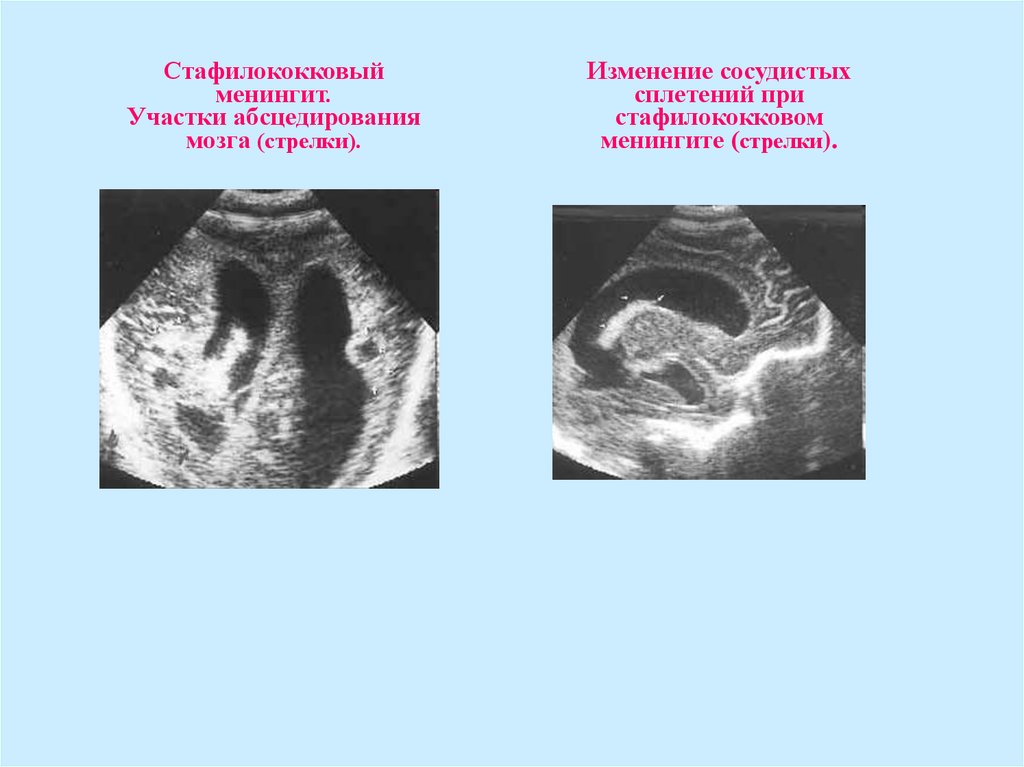
48.
Стафилококковыйменингит.
Участки абсцедирования
мозга (стрелки).
Изменение сосудистых
сплетений при
стафилококковом
менингите (стрелки).
49. ГНОЙНЫЕ МЕНИНГИТЫ, ВЫЗВАННЫЕ ЭШЕРИХИЯМИ, САЛЬМОНЕЛЛАМИ, СИНЕГНОЙНОЙ ПАЛОЧКОЙ, КЛЕБСИЕЛЛАМИ, ЛИСТЕРИЯМИ, ГРИБАМИ
Всегда являются вторичными.
Обычно протекают на фоне токсикоза, септикопиемии.
Чаще возникают у лиц групп риска.
Характеризуются развитием судорожного статуса, мышечной
гипотонии.
Течение затяжное, рецидивирующее
В ликворе высокое содержание белка (6-30 г/л),
цитоз – 5000-7000 в 1 мкл.
Синдром ликворной гипертензии.
50. ОСЛОЖНЕНИЯ МЕНИНГИТОВ
Синдром отёка и набухания головного мозга.
Фазы: синдром повышенного ВЧД (1 фаза), дислокация (2 фаза),
вклинение головного мозга (3 фаза).
Виды вклинения:
Височно-тенториальное вклинение: Сдавление ствола мозга. Быстро
развивается утрата сознания, нарушается функция глазодвигательного
нерва (птоз, анизокория, расходящееся косоглазие), гемиплегия (парез
в руке и ноге с одной стороны).
Транстенториальное вклинение: Сознание снижается до глубокого
сопора (больного можно разбудить только интенсивной болевой
стимуляцией), наблюдается лёгкое расширение зрачков, плавающие
глазные яблоки, нарушение дыхания.
Дислокация на уровне среднего мозга: Симптомы децеребрационной
ригидности, отсутствие реакции зрачков на свет, отсутствие
окулоцефалических рефлексов (при пассивном повороте головы из
стороны в сторону глаза не поворачиваются, к серединной оси, а всё
время "смотрят прямо"), зрачки узкие, нарушается ритм дыхание,
возможна его остановка.
Терминальная дислокация: Сдавление продолговатого мозга
миндалинами мозжечка в большом затылочном отверстии. Характерно
тотальное отсутствие мышечного тонуса, рефлексов, остановка
дыхания, резкое расширение зрачков, отсутствие их реакции на свет.
51. ИСХОДЫ МЕНИНГИТОВ
Функциональные• Церебростенический синдром. Повышенная утомляемость,
истощаемость с возникновением головной боли.
• Неустойчивое внимание, неспособность к длительному напряжению,
нарушение усвоения и воспроизведение материала.
• Дети старшего возраста – раздражительны, младшего – капризны и
плаксивы. Двигательная расторможенность, суетливость.
• Диэнцефальный синдром. Гипоталамические расстройства, симптом
нарушения терморегуляции.
• Астеноневротический синдром - тревожный сон, ночные страхи.
Вегетативная дистония.
• Гипертензионный синдром: Головная боль, усиливающаяся после
физических нагрузок. Причина - нарушения в ликворной системе
(гиперпродукция СМЖ, нарушения всасывания СМЖ, образование спаек).
Органические нарушения.
• Гидроцефалия.
• Симптоматическая эпилепсия.
• Поражение пирамидальной системы – параличи, парезы.
• Подкорковые гиперкинезы.
• Отставание в психическом и моторном развитии - от минимальной
мозговой дисфункции до ДЦП, декортикации и децеребрации.
• Глухота.
52. КЛИНИКО-ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА МЕНИНГИТОВ
• Рентгенография органов грудной полости, черепаи околоносовых пазух (синусов).
• Осмотр ЛОР органов.
• Осмотр глазного дна.
• Осмотр невропатолога.
• Осмотр нейрохирурга при необходимости.
• ЭКГ исследование.
• Нейросонография
• Компьютерная томография
• Магнитно-резонансная томография
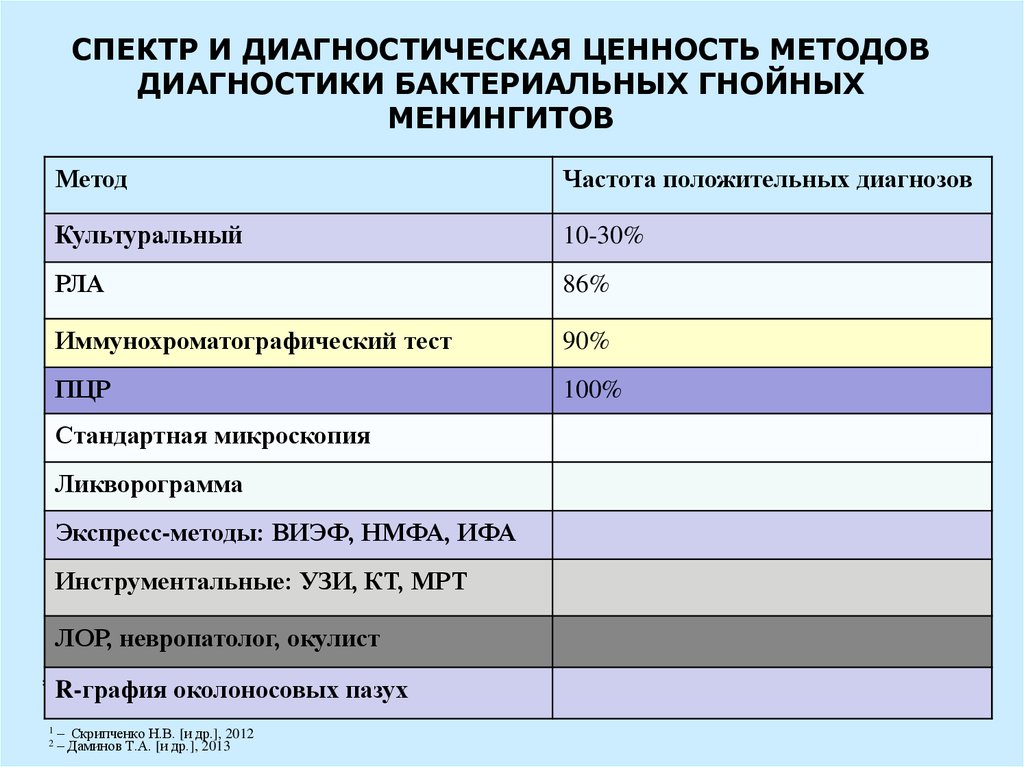
53.
СПЕКТР И ДИАГНОСТИЧЕСКАЯ ЦЕННОСТЬ МЕТОДОВДИАГНОСТИКИ БАКТЕРИАЛЬНЫХ ГНОЙНЫХ
МЕНИНГИТОВ
Метод
Частота положительных диагнозов
Культуральный
10-30%
РЛА
86%
Иммунохроматографический тест
90%
ПЦР
100%
Стандартная микроскопия
Ликворограмма
Экспресс-методы: ВИЭФ, НМФА, ИФА
Инструментальные: УЗИ, КТ, МРТ
ЛОР, невропатолог, окулист
* R-графия околоносовых пазух
1
2
– Скрипченко Н.В. [и др.], 2012
– Даминов Т.А. [и др.], 2013
54. ЛАБОРАТОРНАЯ ДИАГНОСТИКА МЕНИНГИТОВ
Исследованиеспинномозговой
жидкости
клиническое
бактериологическое
обнаружение в ликворе
специфических антигенов
возбудителей: РЛА
55. ЛАБОРАТОРНАЯ ДИАГНОСТИКА МЕНИНГИТОВ
• Специфические методы• Бактериологический – высев возбудителя из глоточной слизи,
крови, ликвора, соскоба некротизированных участков кожи.
Окончательный результат через 3 дня.
• Бактериоскопический – обнаружение возбудителя в мазке
глоточной слизи и «толстой капле» крови.
• Экспресс-методы – обнаружение антигена возбудителя в
материале с последующим серотипированием (РНГА, РЛА)
• Серологический – парные сыворотки, методы РНГА, ИФА.
• Иммунологические методы ВИЭФ, ИФА, ПЦР позволяют
определять токсин в крови, ликворе, синовиальной жидкости,
РИФ – бактериальных клеток.
• Неспецифические методы
• В клиническом анализе крови – лейкоцитоз с нейтрофильным
сдвигом, повышенная СОЭ, в коагулограмме – увеличение
времени свертывания крови, снижение количества
тромбоцитов, протромбина, фибриногена.
56.
ПЕРВОНАЧАЛЬНАЯ ЭМПИРИЧЕСКАЯТЕРАПИЯ ГНОЙНОГО МЕНИНГИТА
При наличии параменингеального очага – срочный перевод в ЛОР
отделение для оперативного вмешательства – санации очага.
Возрастная группа
Терапия
Новорожденные и дети 1-го месяца
жизни
ампициллин+цефотаксим.
ампициллин+амикацин
(стрептококки группы В, листерии)
Дети старше 2-3 мес. жизни
ванкомицин+амикацин (пневмококк)
ванкомицин+цефтриаксон или
цефотаксим.
ванкомицин+рифампицин (при
аллергии к цефалоспоринам).
1
– Скрипченко Н.В. [и др.], 2012
57.
ЛЕЧЕНИЕБАКТЕРИАЛЬНОГО ГНОЙНОГО МЕНИНГИТА
Микроорганизм
N. menengitidis
Препараты выбора
Бензилпенициллин
Альтернативные препараты
Цефотаксим, цефтриаксон, цефепим,
хлорамфеникол
(резистентные)
Цефотаксим или цефтриаксон
S. pneumoniae
Бензилпенициллин, Цефотаксим или
цефтриаксон
Цефепим, хлорамфеникол, азтреонам,
фторхинолоны
Хлорамфеникол, ванкомицин
(резистентные)
Цефотаксим или цефтриаксон +
ванкомицин ( рифампицин)
Цефотаксим или цефтриаксон
H. influenzae
Enterobacteriaceae
Salmonella
P. аerugenosa
(синегнойная палочка)
Цефотаксим или цефтриаксон
Аминогликозиды + Ампициллин
Карбенициллин + амикацин
L. monocytogenes
Ампициллин или бензилпенициллин
( амикацин)
Ампициллин или бензилпенициллин
( аминогликозиды)
S. agalactiae (стрептококк)
S. aureus
MSSA (метициллинчувств) Оксациллин
MRSA (метициллинрезист) Ванкомицин
1
– Скрипченко Н.В., 2012
Меропенем, ванкомицин ( рифампицин)
Цефепим, хлорамфеникол, азтреонам,
фторхинолоны
Азтреонам, фторхинолоны,
ко-тримаксазол, меропенем
Цефтазидим, меропенем, фторхинолоны,
азтреонам ( аминогликозиды)
Ко-тримаксазол
Цефотаксим, цефтриаксон, ванкомицин
Ванкомицин
Рифампицин, ко-тримаксозол
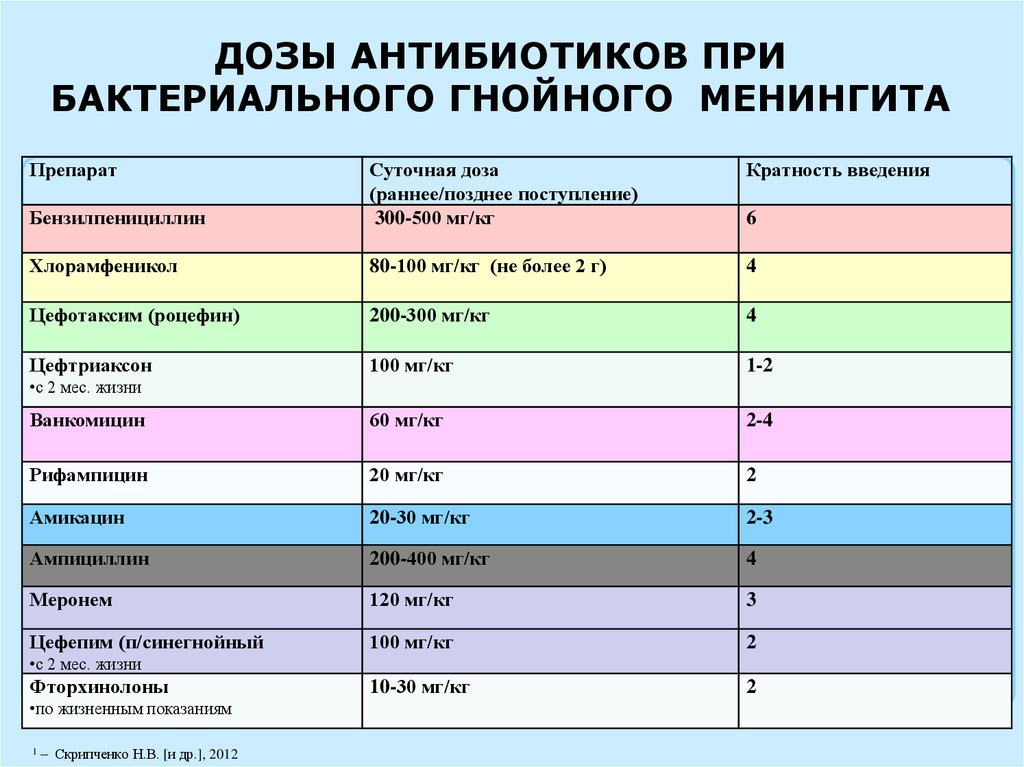
58.
ДОЗЫ АНТИБИОТИКОВ ПРИБАКТЕРИАЛЬНОГО ГНОЙНОГО МЕНИНГИТА
Препарат
Кратность введения
Бензилпенициллин
Суточная доза
(раннее/позднее поступление)
300-500 мг/кг
Хлорамфеникол
80-100 мг/кг (не более 2 г)
4
Цефотаксим (роцефин)
200-300 мг/кг
4
Цефтриаксон
100 мг/кг
1-2
Ванкомицин
60 мг/кг
2-4
Рифампицин
20 мг/кг
2
Амикацин
20-30 мг/кг
2-3
Ампициллин
200-400 мг/кг
4
Меронем
120 мг/кг
3
Цефепим (п/синегнойный
100 мг/кг
2
10-30 мг/кг
2
6
•с 2 мес. жизни
•с 2 мес. жизни
Фторхинолоны
•по жизненным показаниям
1
– Скрипченко Н.В. [и др.], 2012
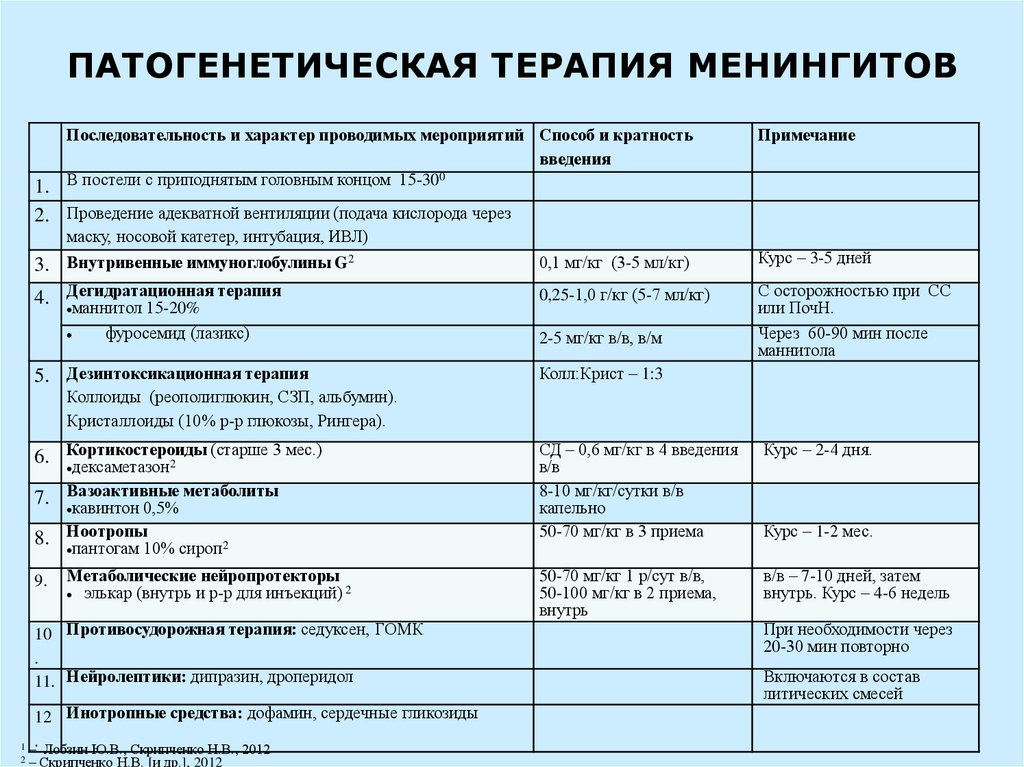
59. ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ МЕНИНГИТОВ
Последовательность и характер проводимых мероприятий Способ и кратностьвведения
В постели с приподнятым головным концом 15-300
Примечание
1.
2. Проведение адекватной вентиляции (подача кислорода через
3.
маску, носовой катетер, интубация, ИВЛ)
Внутривенные иммуноглобулины G2
терапия
4. Дегидратационная
маннитол 15-20%
фуросемид (лазикс)
5. Дезинтоксикационная терапия
0,1 мг/кг (3-5 мл/кг)
Курс – 3-5 дней
0,25-1,0 г/кг (5-7 мл/кг)
С осторожностью при СС
или ПочН.
Через 60-90 мин после
маннитола
2-5 мг/кг в/в, в/м
Колл:Крист – 1:3
Коллоиды (реополиглюкин, СЗП, альбумин).
Кристаллоиды (10% р-р глюкозы, Рингера).
(старше 3 мес.)
6. Кортикостероиды
дексаметазон2
метаболиты
7. Вазоактивные
кавинтон 0,5%
8. Ноотропы
пантогам 10% сироп2
9.
Метаболические нейропротекторы
элькар (внутрь и р-р для инъекций) 2
10 Противосудорожная терапия: седуксен, ГОМК
.
11. Нейролептики: дипразин, дроперидол
12 Инотропные средства: дофамин, сердечные гликозиды
1 –. Лобзин Ю.В., Скрипченко Н.В., 2012
2
– Скрипченко Н.В. [и др.], 2012
СД – 0,6 мг/кг в 4 введения
в/в
8-10 мг/кг/сутки в/в
капельно
50-70 мг/кг в 3 приема
Курс – 2-4 дня.
50-70 мг/кг 1 р/сут в/в,
50-100 мг/кг в 2 приема,
внутрь
в/в – 7-10 дней, затем
внутрь. Курс – 4-6 недель
Курс – 1-2 мес.
При необходимости через
20-30 мин повторно
Включаются в состав
литических смесей
60.
ДЛИТЕЛЬНОСТЬ ТЕРАПИИБАКТЕРИАЛЬНОГО ГНОЙНОГО МЕНИНГИТА
Возбудитель
Средняя продолжительность
Менингококк
7 сут.
Гемофильная палочка
7-10 сут. *
Пневмококк
10-14 сут. *
Стрептококк группы В
14-21 сут. *
E. coli и др. грам «– » бактерии
21 сут. (или 14 сут. после полной санации)
Листерия
21 сут. и более
Грибы
2-3 мес.
* – при наличии параменингеального очага длительность терапии увеличивается до 3-4 недель
1
– Скрипченко Н.В. [и др.], 2012
61.
ПРОФИЛАКТИКА ГНОЙНЫХ МЕНИНГИТОВВАКЦИНЫ ПРОТИВ МЕНИНГОКОККОВОЙ ИНФЕКЦИИ
Полисахаридные
Менингококковая А, Россия
Менинго А+С, Франция
Менцевакс АСWY, Франция
Меньюгейт
ВАКЦИНЫ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
Полисахаридная
Пневмо-23, Франция
Превенар, США
Синфлорикс, Бельгия
1
ВАКЦИНЫ ПРОТИВ ГЕМОФИЛЬНОЙ ИНФЕКЦИИ
Липополисахаридные
Хиберикс, Бельгия
Акт-Хиб, Франция
Бесклеточные
Инванрикс Гекса (коклюш, дифтерия, столбняк, полио, гепатит В, Хиб),
Бельгия
Пентаксим (коклюш, дифтерия, столбняк, полио, Хиб), Франция
62. ДИСПАНСЕРИЗАЦИЯ РЕКОНВАЛЕСЦЕНТОВ
Длительность диспансеризации – не менее 3 лет до стойкого исчезновенияостаточных явлений.
Сроки диспансерного наблюдения: первый осмотр – через1 месяц после
выписки, далее – 1 раз в 3 месяца в течение первого года. В дальнейшем 1 раз в 6 месяцев. При необходимости частота осмотров увеличивается.
После выписки не рекомендуется направлять в детские коллективы в
течение 2-3 недель.
Освобождение от занятий физкультурой и физических нагрузок – 6 мес.
Освобождение от профилактических прививок – 6 мес.
При необходимости – повторная госпитализация, дополнительное
обследование, региональное санаторное лечение.
Специалисты: окулист, отоларинголог, психиатр, массажист, методист ЛФК.
Дополнительные исследования: электроэнцефалография,
эхоэнцефалография, краниография, МРТ, рентгенография, исследование
глазного дна (для ранней диагностики гипертензионного синдрома и
контроля за проводимым лечением); нейропсихологическое обследование
для объективной оценки памяти, внимания, работоспособности детей.
63.
64. ПРОФИЛАКТИКА МЕНИНГОКОККОВОЙ ИНФЕКЦИИ
• Вакцинация – в очагах МИ детям грипп риска – ДДУ, 1-2 классышколы, подростки из коллективов объединенного проживания
• Применяется однократно, каждые 3-4 года.
• Вакцины представляют собой капсульные специфические
полисахариды менингококков.
• Сейчас существуют только вакцины, направленные
против штаммов менингококка
серогрупп A, C, Y, W-135.
• Вакцина менингококковая А (Россия)
• Менинго А+С (Санофи Пастер, Франция).
• Менцевакс ACWY (ГлаксоСмитКляйн, Бельгия)
65. ПРОФИЛАКТИКА ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
В настоящее время в России зарегистрированы:
Пневмо 23 (Санофи Пастер, Франция).
Смесь очищенных полисахаридов 23 серотипов пневмококка.
Применяется у детей старше 2 лет из групп риска.
Прививка проводится однократно в/м или п/к в дозе 0,5 мл.
Ревакцинация проводится однократно с интервалом 5 лет и более.
Превенар (Вайет Фармасьютикалз, Великобритания).
Полисахаридная из 7 серотипов.
Применяется в возрасте от 2-х месяцев до 5 лет.
Дети до 6 мес. должны быть иммунизированы тремя дозами с интервалом 1
месяц, с последующей бустерной дозой в 12-15 месяцев жизни.
Дети старше 7 мес. должны получить две дозы вакцины с тем же интервалом
и повторным введением в 12-15 месяцев.
Дети 2-5 лет – одну дозу.
Синфлорикс (ГлаксоСмитКляйн, Бельгия)
Полисахаридная из 10 серотипов пневмококка, готовится к регистрации
Пневмовакс 23 (Мерк Шарп и Доум, США), готовится к регистрации.
Полисахаридная из 23 типов пневмококка.
66. ПРОФИЛАКТИКА ГЕМОФИЛЬНОЙ ИНФЕКЦИИ
Основная часть вакцин против ХИБ-инфекции – ХИБ-полисахарид.
Длительный иммунитет формируется даже у детей первых месяцев
жизни.
С 1 января 2011 – обязательная вакцинация.
АКТ-ХИБ (Санофи Пастер, Франция)
Прививки – начиная с 3-х мес. возраста трехкратно, с интервалом 1,5
месяца. Ревакцинация через 12 мес. после третьей прививки.
При начале вакцинации в 6-12 мес. достаточно 2 инъекций с
интервалом 1,5 мес., ревакцинация в 18 мес.
Для вакцинации детей в возрасте от 1 года до 5 лет достаточно 1
инъекции вакцины.
Хиберикс («ГлаксоСмитКляйн», Бельгия)
ХИБ-вакцина (Ростов-на-Дону, Россия) готовится к регистрации.
Комвакс (ХИБ + гепатит В) (Мерк Шарп и Доум) готовится к
регистрации.
Может вводиться с возраста 6 недель, в возрасте до 10 мес. вводится
3 дозы, 11-14 мес. – 2 дозы, 15-71 мес. – 1 доза. Ревакцинация не
требуется.
67. КОЛИБАКТЕРНЫЙ МЕНИНГИТ
• Всегда вторичный.• Развивается на фоне септических состояний.
• при субфебрильной, реже высокой температуре,
появляется беспокойство, рвота, симптомы
угнетения, тремор конечностей, снижение
мышечного тонуса, западение родничка.
• на 3-5 день развивается судорожно-коматозный
статус.
• Ликвор: мутный, цитоз 5-7000 в 1 мкл, белок 3-10 г/л.
68. САЛЬМОНЕЛЛЕЗНЫЙ МЕНИНГИТ
Вторичный.
вызывается любым серотипом сальмонелл, но чаще внутрибольничными
штаммами.
встречается редко, преимущественно у детей первых 6 мес. жизни и
новорожденных как проявление генерализованных форм сальмонеллеза.
синдромокомплекс острого гнойного менингита появляется на фоне:
гипертермии со значительными колебаниями t в течение суток
резко выраженных симптомов интоксикации
частого жидкого стула,
гепатоспленомегалии,
тромбогеморрагического синдрома.
Течение сальмонеллезного менингита всегда тяжелое, рецидивирующее, с
развитием резидуальных явлений.
Ликвор: цитоз до 5000 в 1 мкл, белок 1-3 г/л.
69. КЛЕБСИЕЛЛЕЗНЫЙ МЕНИНГИТ
• вторичный,• возникает постепенно на фоне имеющейся пневмонии или
бронхита.
• Манифестация проявляется резким ухудшением состояния
ребенка, адинамией, развитием судорожно-коматозного
статуса.
• Течение - волнообразное, затяжное,
• Санация ликвора – через 3-4 недели.
• Ликвор: мутный, нейтрофильный плеоцитоз до 4000 в 1 мкл,
белок 1-3 г/л.
70. ПРОТЕЙНЫЙ МЕНИНГИТ
• вторичный,• возникает на фоне септического состояния, обусловленного
Proteus spp.
• Характерно резкое беспокойство ребенка, сонливость,
адинамия, повторная рвота.
• В крови умеренный лейкоцитоз, лимфопения, ускоренное СОЭ.
• Течение заболевания затяжное, рецидивирующее.
• Ликвор: мутный, грязно-серого цвета, белок до 4 г/л,
нейтрофиллезный плейоцитоз от 3 до 5000 в 1 мкл.
71. СИНЕГНОЙНЫЙ МЕНИНГИТ
вторичный,
обусловлен Pseudomonas aerugenosa (грамотрицательный аэроб).
Встречается во всех возрастных группах, но чаще среди пациентов
раннего возраста, имеющих неблагоприятный преморбидный фон.
Заболевание протекает исключительно тяжело, прогноз крайне
неблагоприятный.
Является проявлением сепсиса, возникшего как суперинфекция после
оперативных вмешательств или длительной антибиотикотерапии.
Заболевание часто протекает в виде тяжелого менингоэнцефалита с
тенденцией к образованию пиоцефалии.
Характерно длительное волнообразное течение с высокой летальностью.
Ликвор: мутный, сливкообразной консистенции с сине-зелеными
хлопьями, высоким нейтрофильным плеоцитозом до 10-30 000 в 1 мкл и
значительным содержанием белка - 5-10 г/л.
72. КАНДИДОЗНЫЙ МЕНИНГИТ
Вторичный, обычно при генерализации кандидозной инфекции.
Развивается на фоне иммунодефицитного состояния –
недоношенность, внутриутробное инфицирование, ИВЛ более 5 суток,
катетеризация центральных вен, длительная антибиотикотерапия
(более 3 недель), лечение гормонами.
Летальность в среднем – 18%.
Резидуальные изменения – в 36%.
Этиология
преимущественно грибы рода Candida, реже аспергилла и криптококк.
Патогенез
Кандидозный менингит (менингоэнцефалит) может быть проявлением
кандидозного сепсиса, реже – изолированного поражения ЦНС.
73. КЛИНИЧЕСКАЯ КАРТИНА
Отличается вялым течением процесса.
Отсутствие эффекта от антибиотиков, на 2-3 неделе ухудшение.
Лихорадка неправильного типа, нейтропения.
У детей 1-2 мес. сочетание с остеомиелитом длинных трубчатых костей, артритами.
Основной симптом: прогрессирующий ГГС – увеличение размеров головы,
расхождение швов черепа, выбухание родничка.
Часто окклюзия ликворных путей – парезы и параличи, атаксия, глазодвигательные
и бульбарные расстройства вплоть до децеребрации и декортикации.
У детей более старшего возраста – умеренная интоксикация и немотивированная
лихорадка в виде фебрильных «свеч».
Ликвор: прозрачный или мутный, умеренный смешанный плеоцитоз 100- 1000
клеток в 1 мкл, высокий (от 2 до 8 г/л) белок.
Течение затяжное, рецидивирующее.
Прогноз крайне неблагоприятный, при этом, чем ниже плеоцитоз, тем тяжелее
прогноз.
Положительный эффект от флюконазола уже на 2-5 день.
Лабораторная диагностика:
Положительные результаты микроскопии культур в ЦСЖ и крови;
Определение антител и антигена в моче, кале, крови, ЦСЖ.
УЗИ, КТ и МРТ – развитии эпендиматита, вентрикулита, окклюзии ликворных
путей.















































 Медицина
Медицина








