Похожие презентации:
Нарушения регионарного кровообращения
1. Нарушения регионарного кровообращения
ФГБУ «НМИЦ им. В.А.Алмазова» МинздраваРоссии
Нарушения регионарного
кровообращения
2017 / 2018 учебный год
2.
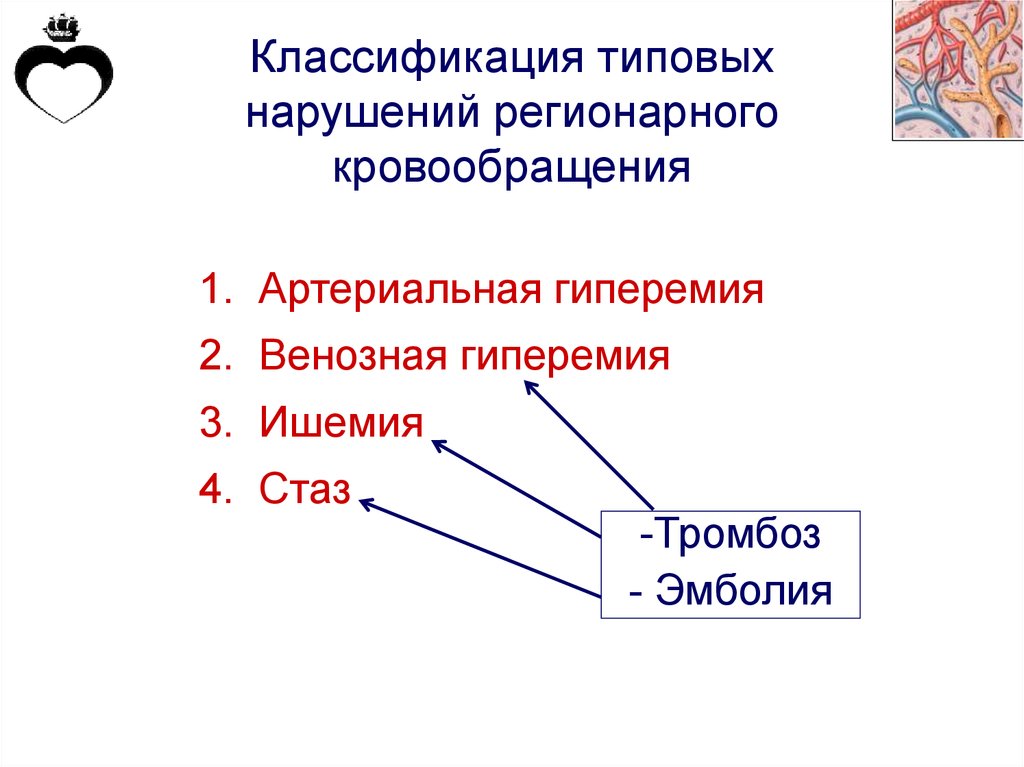
Классификация типовыхнарушений регионарного
кровообращения
1. Артериальная гиперемия
2. Венозная гиперемия
3. Ишемия
4. Стаз
-Тромбоз
- Эмболия
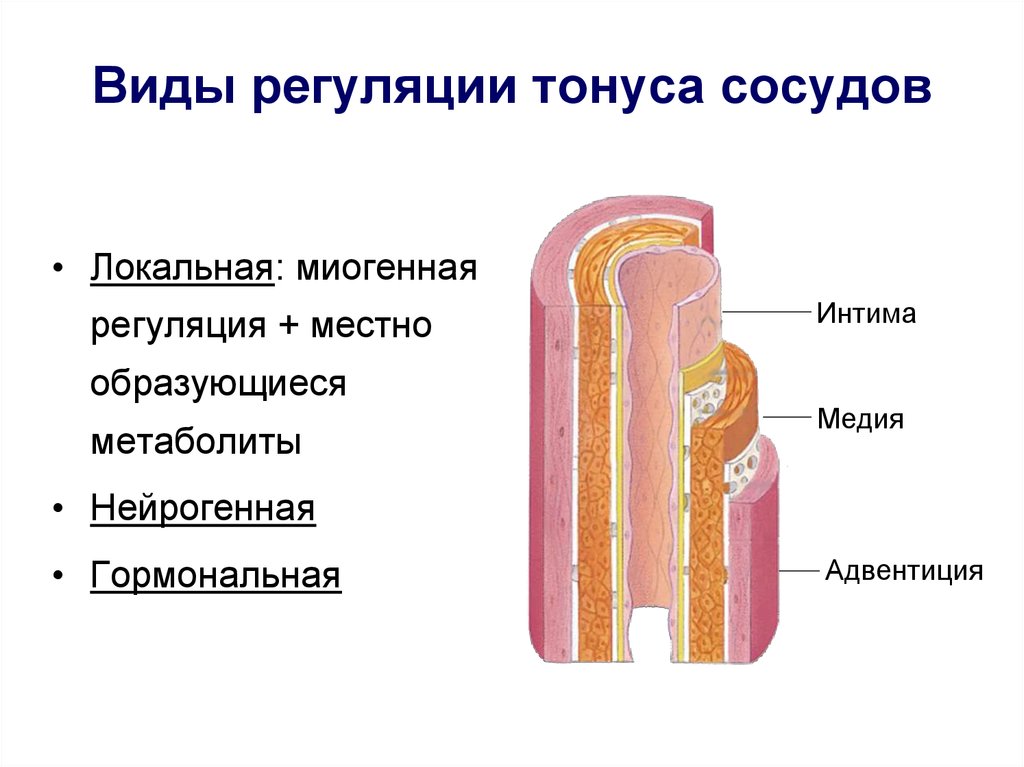
3. Виды регуляции тонуса сосудов
• Локальная: миогеннаярегуляция + местно
образующиеся
метаболиты
Интима
Медия
• Нейрогенная
• Гормональная
Адвентиция
4.
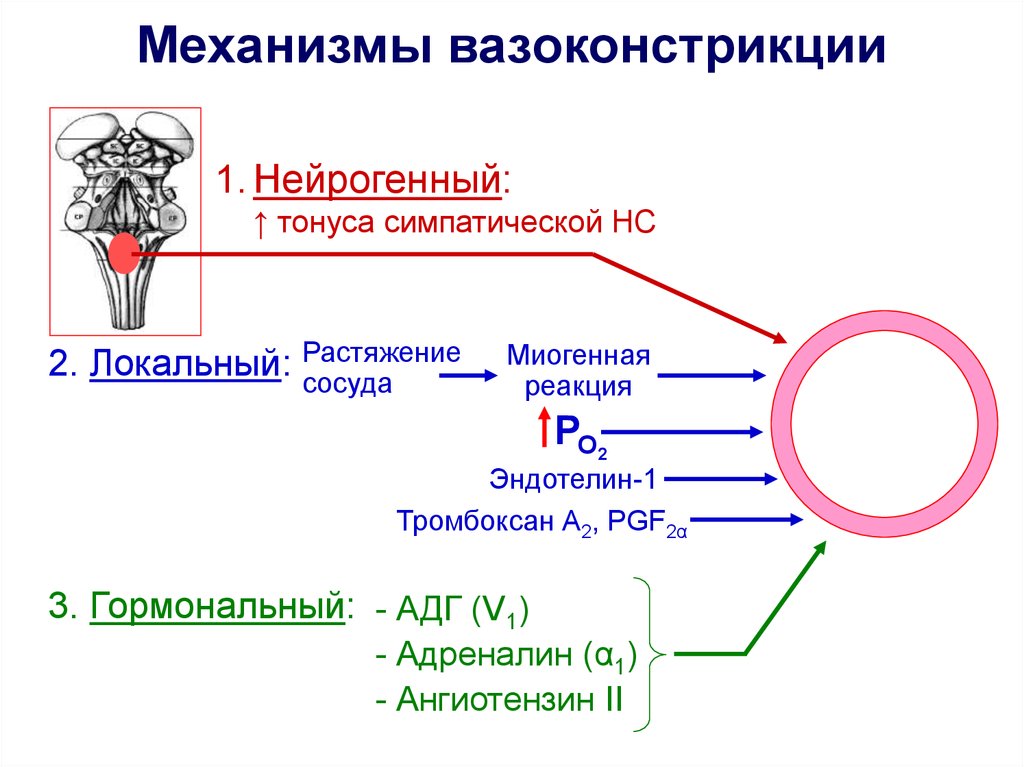
Механизмы вазоконстрикции1. Нейрогенный:
↑ тонуса симпатической НС
2. Локальный: Растяжение
сосуда
Миогенная
реакция
РО2
Эндотелин-1
Тромбоксан А2, PGF2α
3. Гормональный: - АДГ (V1)
- Адреналин (α1)
- Ангиотензин II
5.
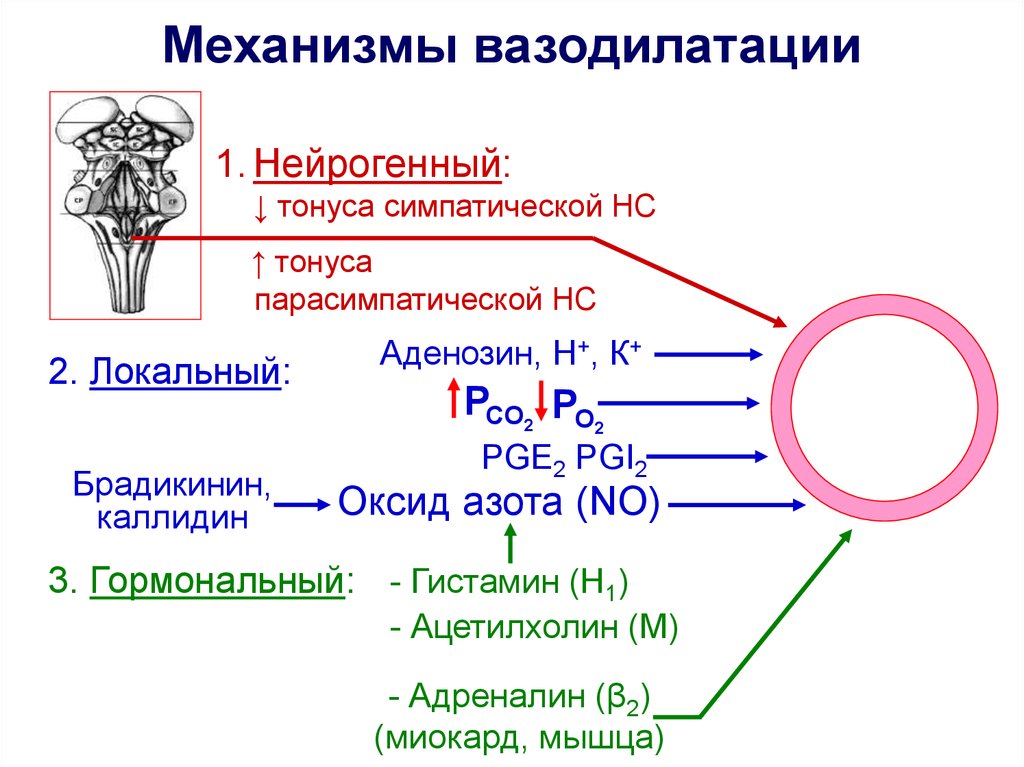
Механизмы вазодилатации1. Нейрогенный:
↓ тонуса симпатической НС
↑ тонуса
парасимпатической НС
2. Локальный:
Брадикинин,
каллидин
Аденозин, Н+, К+
РCО2 РО2
PGE2 PGI2
Оксид азота (NO)
3. Гормональный: - Гистамин (Н1)
- Ацетилхолин (М)
- Адреналин (β2)
(миокард, мышца)
6.
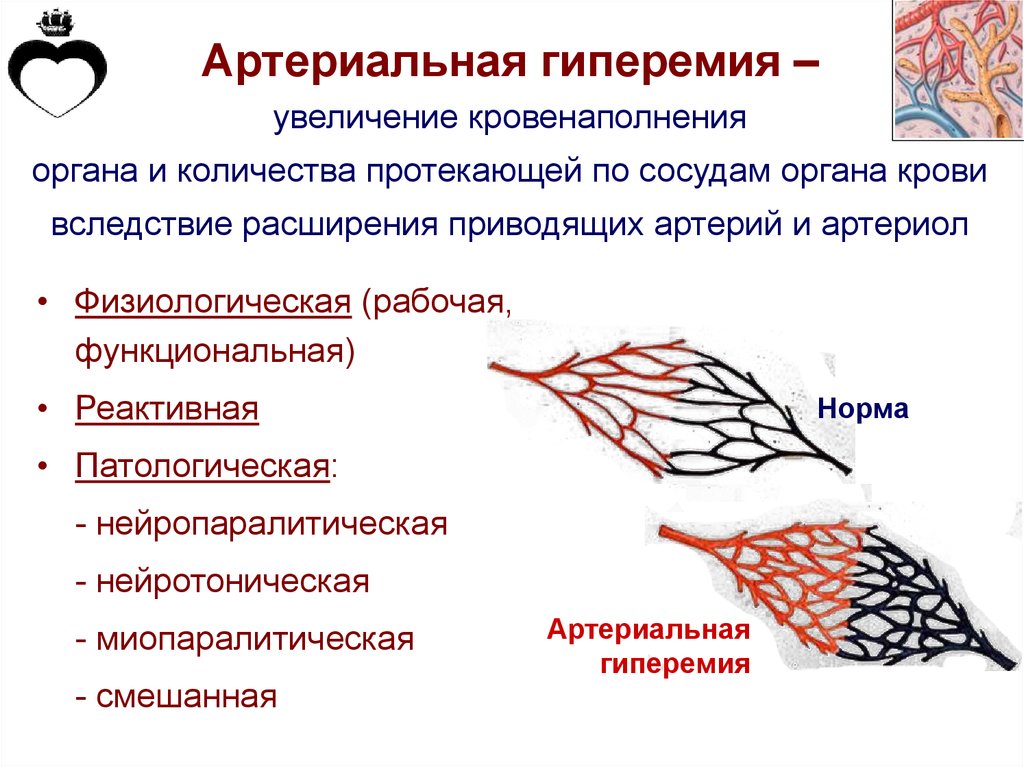
Артериальная гиперемия –увеличение кровенаполнения
органа и количества протекающей по сосудам органа крови
вследствие расширения приводящих артерий и артериол
• Физиологическая (рабочая,
функциональная)
• Реактивная
Норма
• Патологическая:
- нейропаралитическая
- нейротоническая
- миопаралитическая
- смешанная
Артериальная
гиперемия
7.
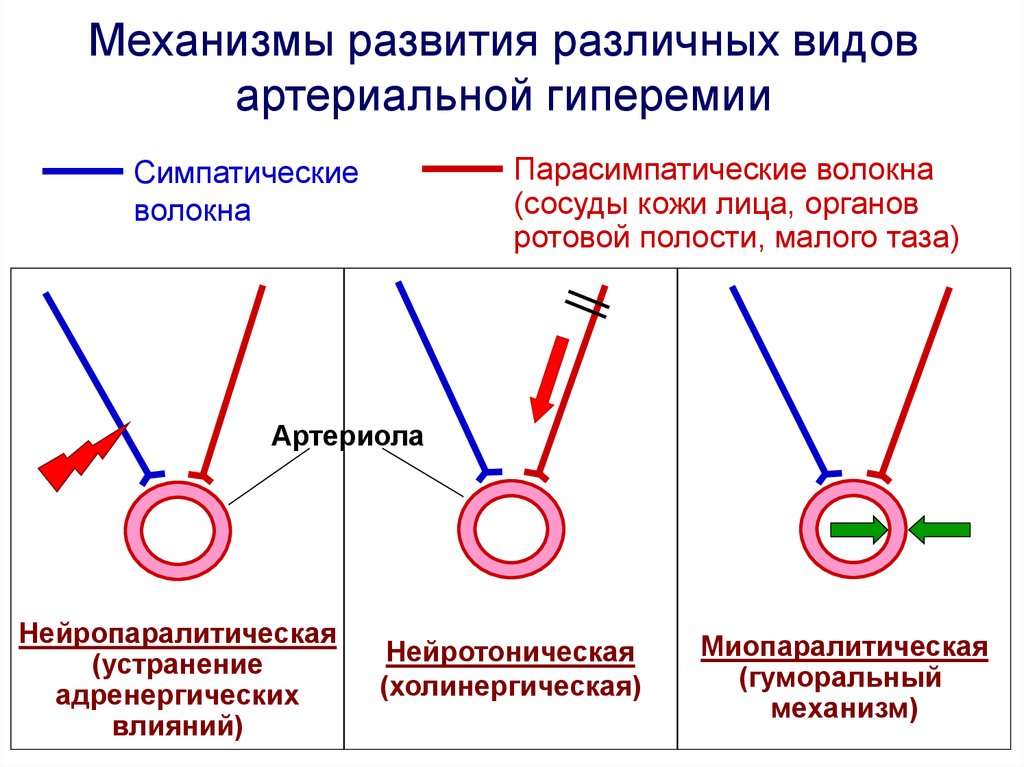
Механизмы развития различных видовартериальной гиперемии
Парасимпатические волокна
(сосуды кожи лица, органов
ротовой полости, малого таза)
Симпатические
волокна
Артериола
Нейропаралитическая
(устранение
адренергических
влияний)
Нейротоническая
(холинергическая)
Миопаралитическая
(гуморальный
механизм)
8.
Причины нейропаралитическойартериальной гиперемии
В эксперименте – перерезка
симпатических вазомоторных волокон
В клинической практике – травма
симпатического ствола
Действие электрического тока
Холодовой паралич сосудов кожи
(<15°C)
Влияние бактериальных токсинов на
симпатические ядра (сыпной тиф,
дифтерия)
Фармакологическая блокада α1адренорецепторов
Опыт К. Бернара
Знаки молнии
9.
Причины нейротоническойартериальной гиперемии
В эксперименте: стимуляция chorda
tympani → гиперемия слюнных желез
В клинической практике: неврит
тройничного нерва, зубная боль
Эритрофобия, эмоциональноопосредованная гиперемия кожи лица
10.
Причины миопаралитическойартериальной гиперемии
• Метаболиты: лактат,
аденозин, Н+, СО2, К+
• Вазоактивные вещества:
местнообразованные и
циркулирующие — гистамин,
простациклин, NO, ВИП, ХЦК
• Эндогенные и экзогенные
токсические вещества
Гиперемия после УФО
11.
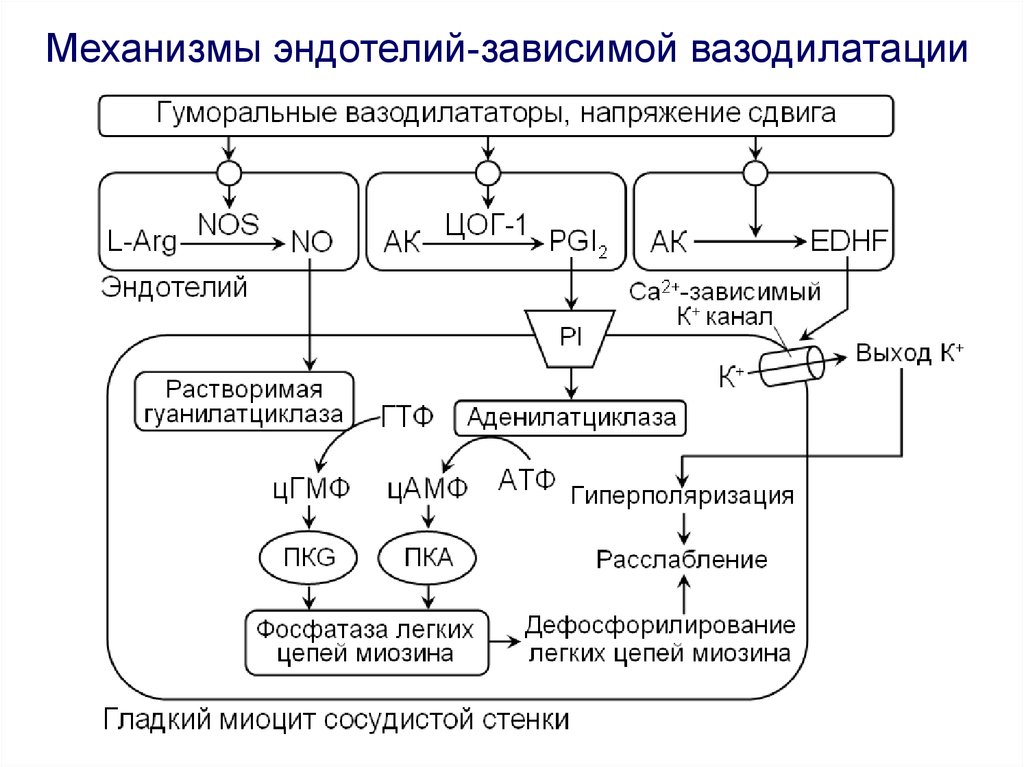
Механизмы эндотелий-зависимой вазодилатации12.
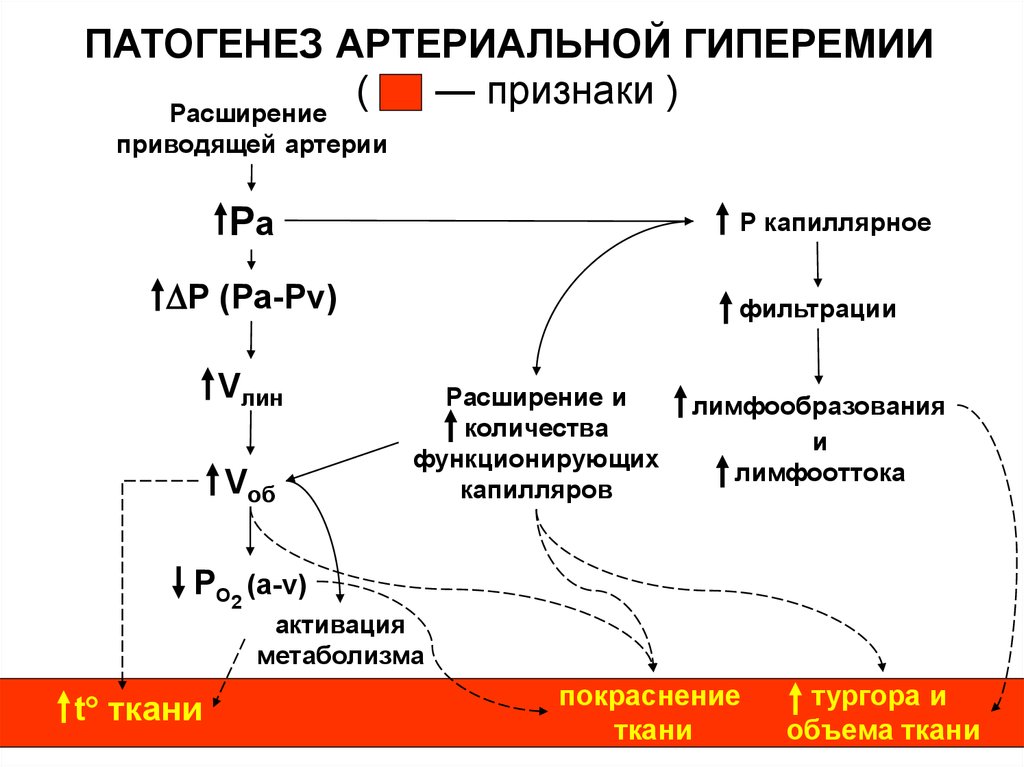
ПАТОГЕНЕЗ АРТЕРИАЛЬНОЙ ГИПЕРЕМИИ(
— признаки )
Расширение
приводящей артерии
Ра
Р капиллярное
Р (Ра-Рv)
Vлин
Vоб
фильтрации
Расширение и
количества
функционирующих
капилляров
лимфообразования
и
лимфооттока
РО2 (а-v)
активация
метаболизма
t ткани
покраснение
ткани
тургора и
объема ткани
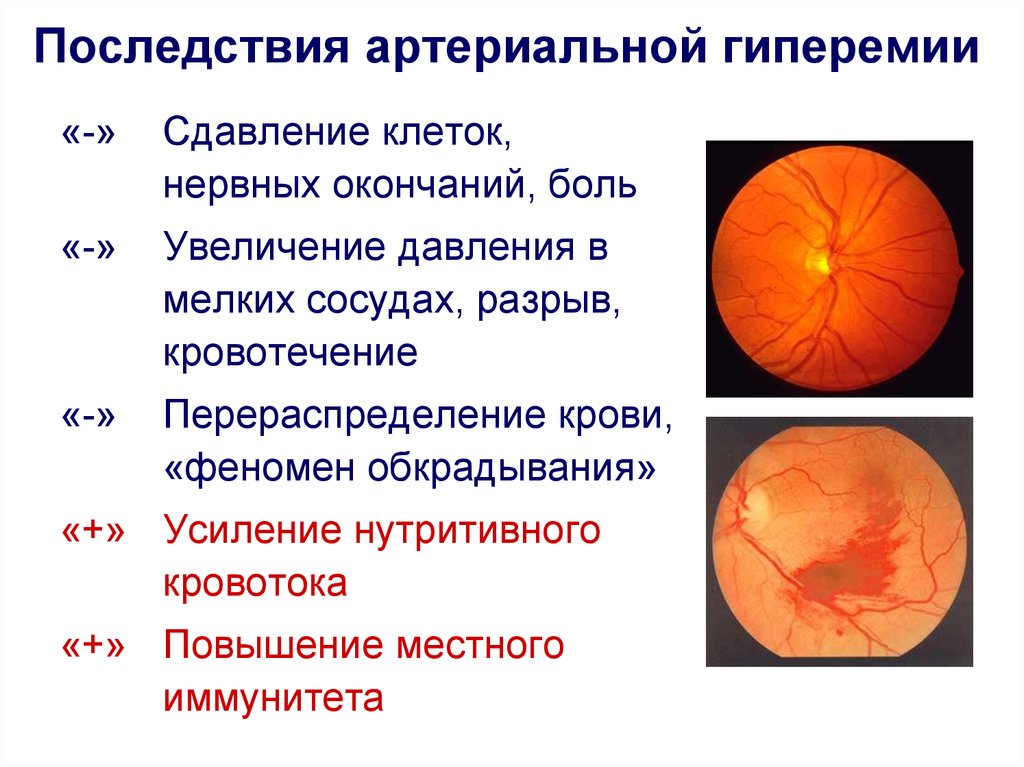
13. Последствия артериальной гиперемии
«-»Сдавление клеток,
нервных окончаний, боль
«-»
Увеличение давления в
мелких сосудах, разрыв,
кровотечение
«-»
Перераспределение крови,
«феномен обкрадывания»
«+» Усиление нутритивного
кровотока
«+» Повышение местного
иммунитета
14.
ВЕНОЗНАЯ ГИПЕРЕМИЯ увеличение кровенаполнения органаили ткани вследствие нарушения
оттока крови по венам,
сопровождающееся уменьшением
перфузии органа или ткани
15.
Причины венозной гиперемииОсновные – механические препятствия
оттоку венозной крови
ОБЩИЕ
• Недостаточность
кровообращения
(сердечная
недостаточность)
МЕСТНЫЕ
• Обтурация просвета вены
(венулы) тромбом, эмболом;
• Компрессия вены (венулы)
опухолью, отечной тканью,
рубцом, жгутом, тугой повязкой,
маткой при беременности
16.
ПАТОГЕНЕЗ ВЕНОЗНОЙ ГИПЕРЕМИИЗатруднение оттока
Р капиллярное
Расширение вен
(варикозы)
Рv
ΔР (Ра-Рv)
Расширение
капилляров,
увеличение
проницаемости
Vлин, Vоб
Уменьшение
реабсорбции
Отек
Агрегация
эритроцитов
Циркуляторная
гипоксия
Диапедез эритроцитов
Энергодефицит, ацидоз
Гиперпигментация
Апоптоз,
дистрофия
17.
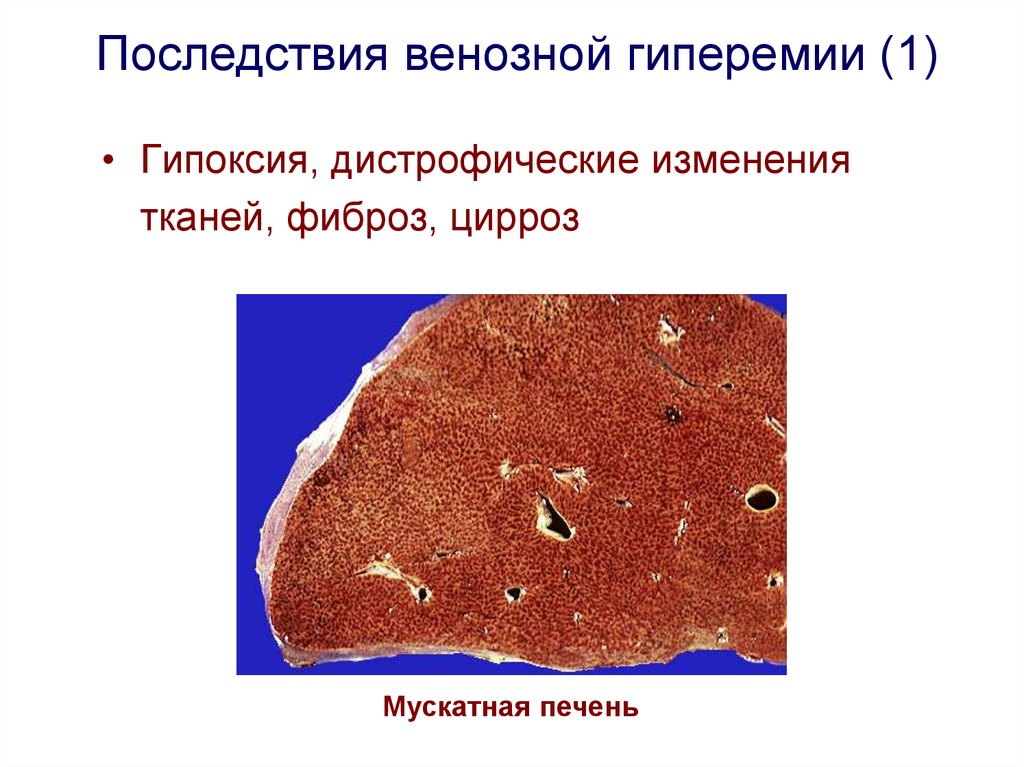
Последствия венозной гиперемии (1)• Гипоксия, дистрофические изменения
тканей, фиброз, цирроз
Мускатная печень
18.
Последствия венозной гиперемии (2)• Повышение гидростатического давления в
венулах → отек
Венозная
гиперемия
Норма
Ргидр Ронк
32
- 22 =10
Артериальный
конец
капилляра
Ргидр Ронк
22
15
- 22 = -07
Венозный
конец
капилляра
(!) Прекращение
реабсорбции
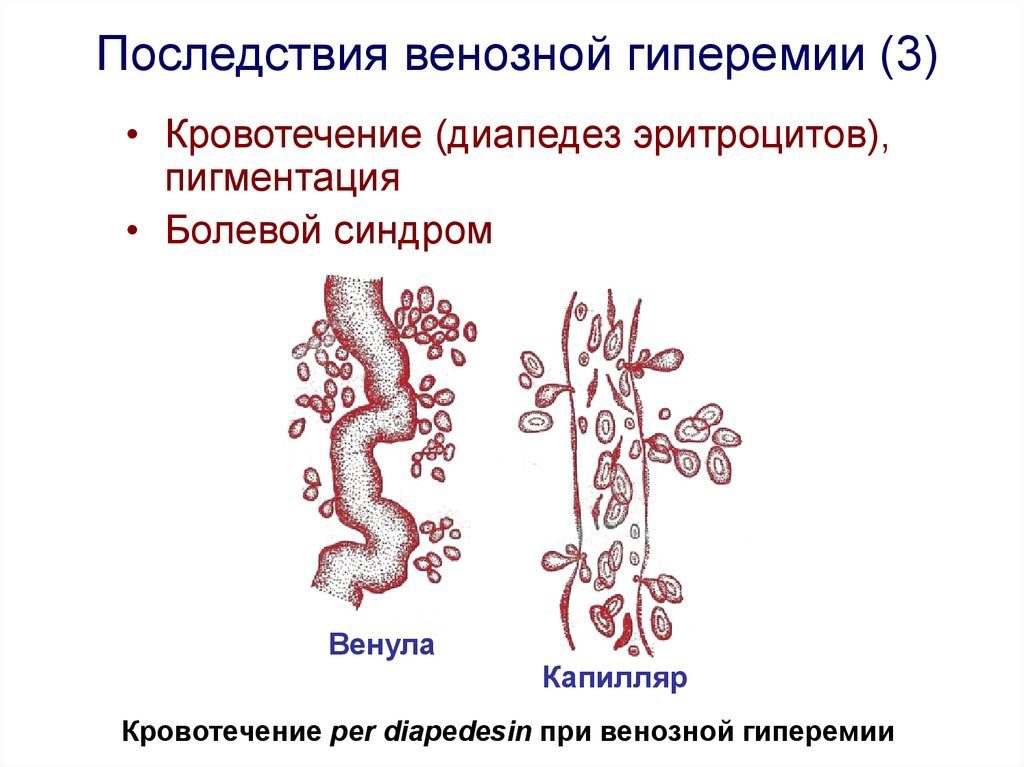
19. Кровотечение per diapedesin при венозной гиперемии
Последствия венозной гиперемии (3)• Кровотечение (диапедез эритроцитов),
пигментация
• Болевой синдром
Венула
Капилляр
Кровотечение per diapedesin при венозной гиперемии
20.
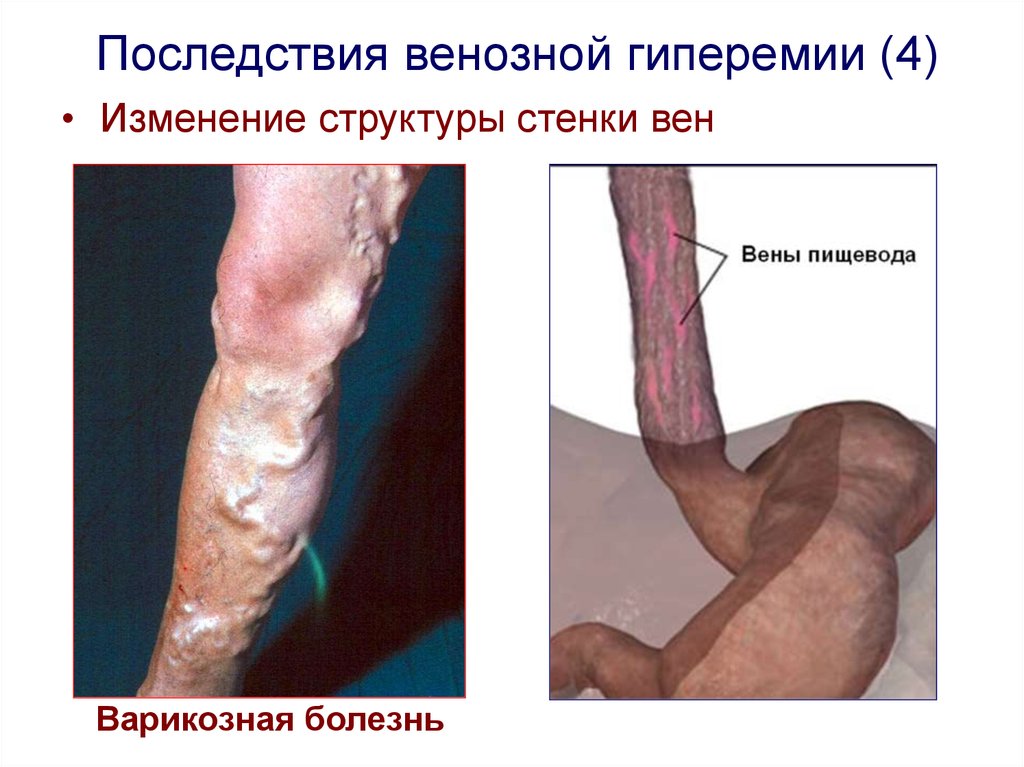
Последствия венозной гиперемии (4)• Изменение структуры стенки вен
Варикозная болезнь
21.
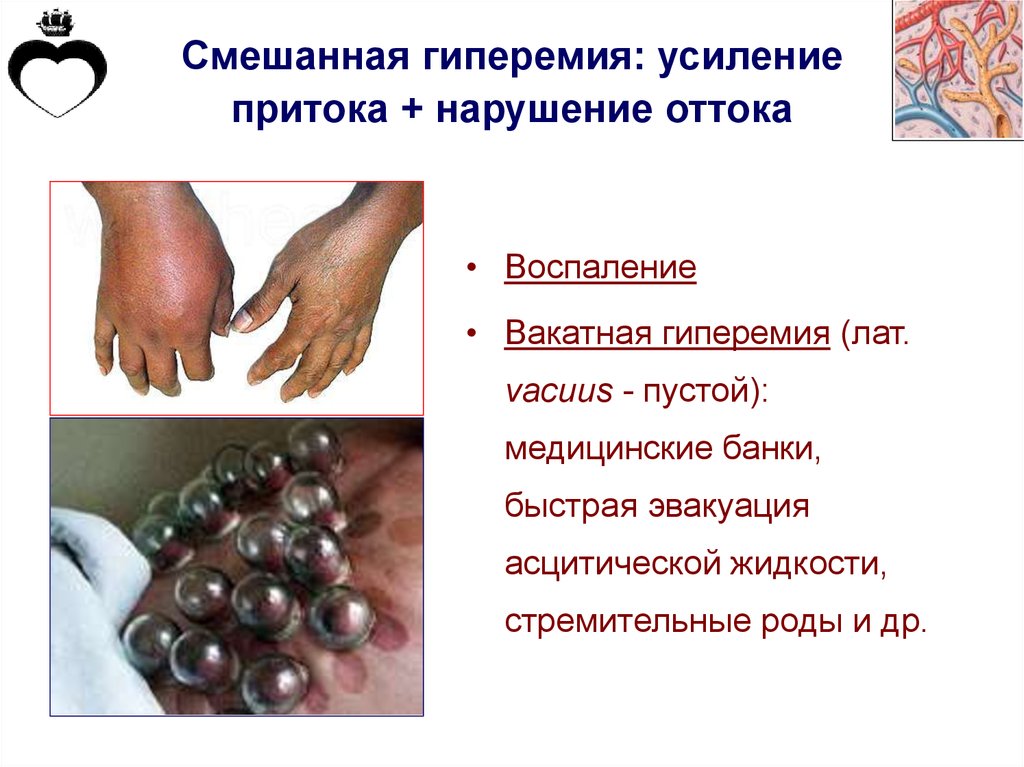
Смешанная гиперемия: усилениепритока + нарушение оттока
• Воспаление
• Вакатная гиперемия (лат.
vacuus - пустой):
медицинские банки,
быстрая эвакуация
асцитической жидкости,
стремительные роды и др.
22.
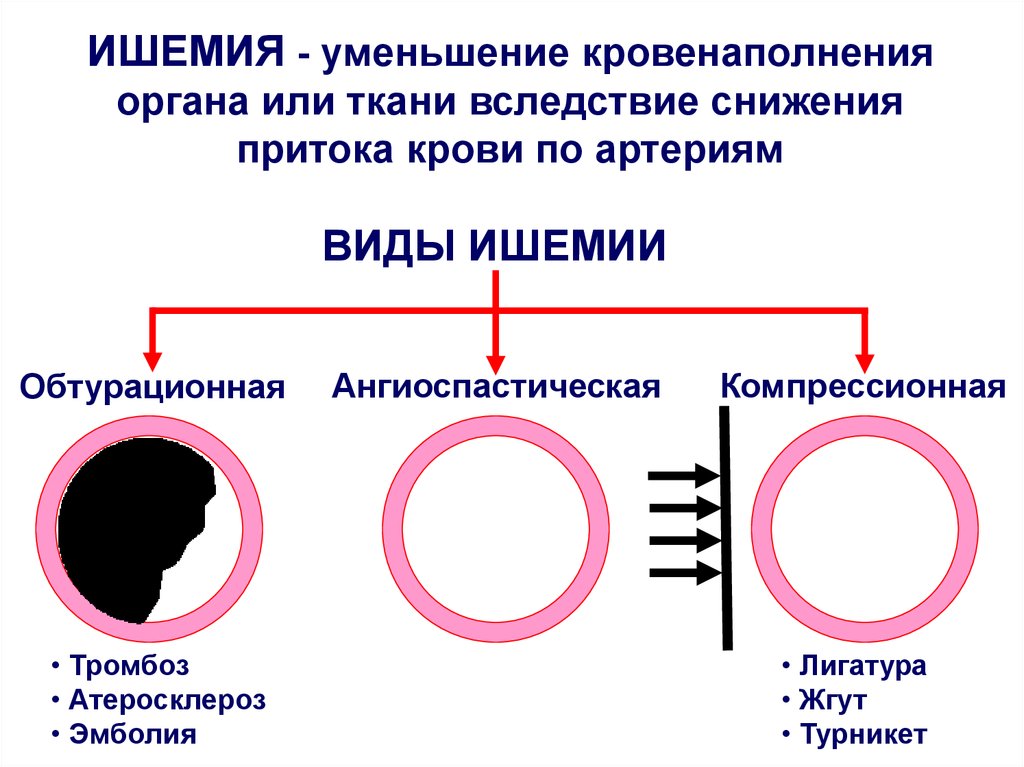
ИШЕМИЯ - уменьшение кровенаполненияоргана или ткани вследствие снижения
притока крови по артериям
ВИДЫ ИШЕМИИ
Обтурационная
• Тромбоз
• Атеросклероз
• Эмболия
Ангиоспастическая
Компрессионная
• Лигатура
• Жгут
• Турникет
23.
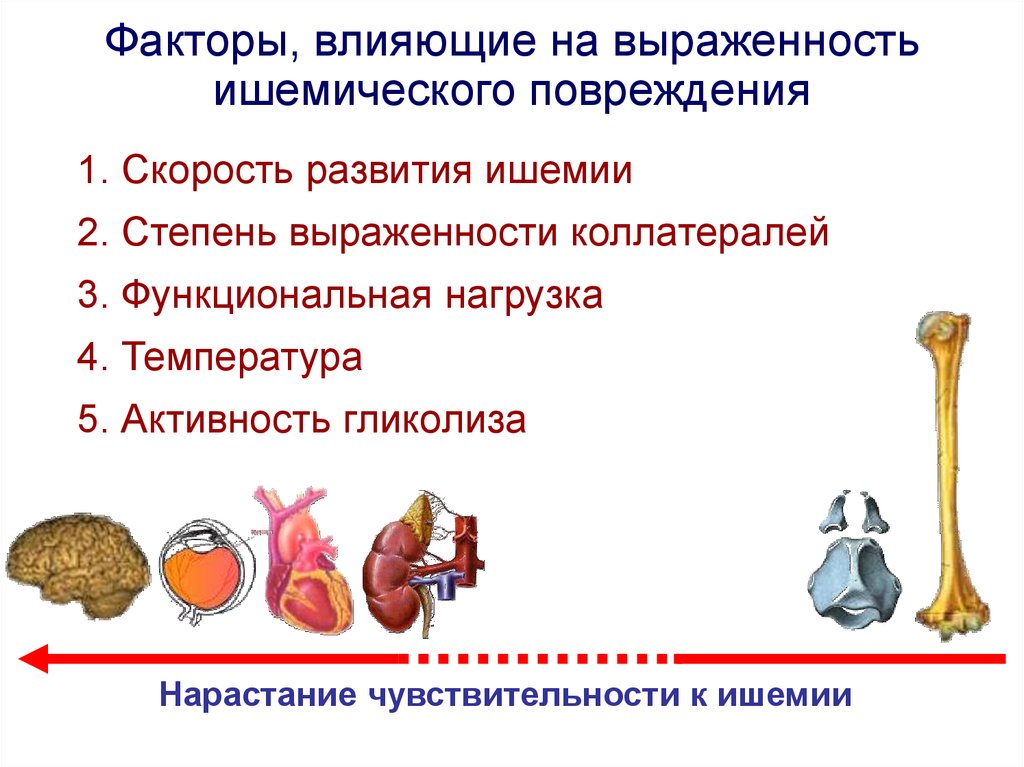
Факторы, влияющие на выраженностьишемического повреждения
1. Скорость развития ишемии
2. Степень выраженности коллатералей
3. Функциональная нагрузка
4. Температура
5. Активность гликолиза
Нарастание чувствительности к ишемии
24.
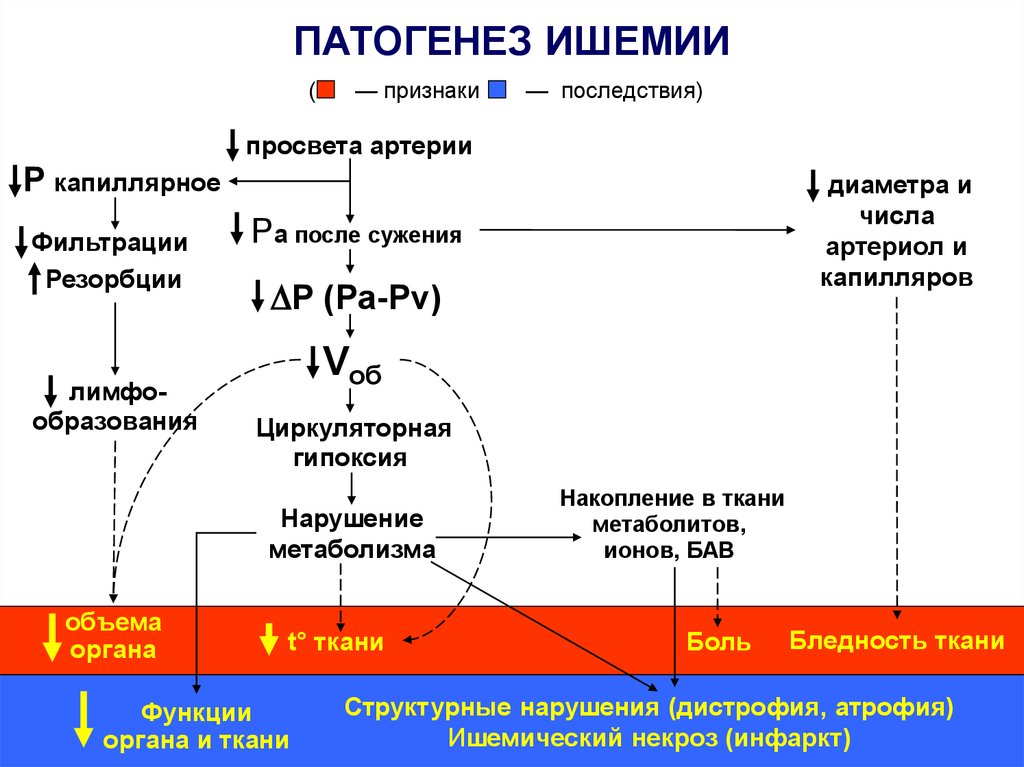
ПАТОГЕНЕЗ ИШЕМИИ(
— признаки
— последствия)
просвета артерии
Р капиллярное
Фильтрации
Резорбции
лимфообразования
Ра после сужения
Р (Ра-Рv)
Vоб
Циркуляторная
гипоксия
Нарушение
метаболизма
объема
органа
диаметра и
числа
артериол и
капилляров
t° ткани
Функции
органа и ткани
Накопление в ткани
метаболитов,
ионов, БАВ
Боль
Бледность ткани
Структурные нарушения (дистрофия, атрофия)
Ишемический некроз (инфаркт)
25.
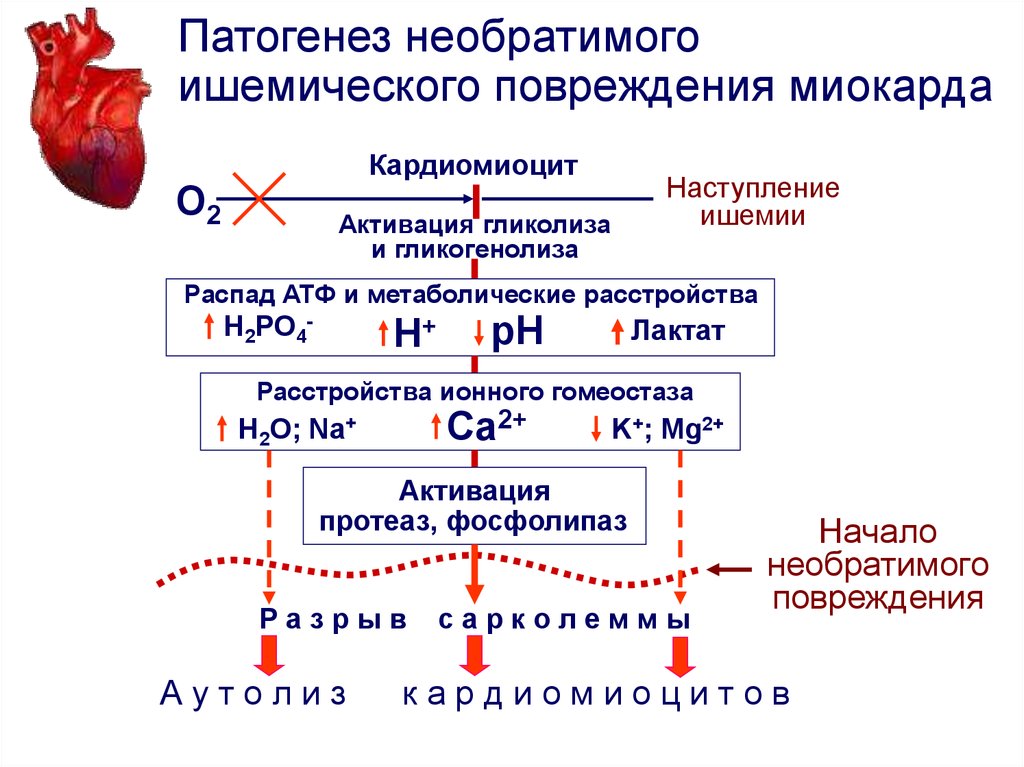
Патогенез необратимогоишемического повреждения миокарда
Кардиомиоцит
О2
Активация гликолиза
и гликогенолиза
Наступление
ишемии
Распад АТФ и метаболические расстройства
Н2РО4Лактат
Н+ рН
Расстройства ионного гомеостаза
H O; Na+
K+; Mg2+
Ca2+
2
Активация
протеаз, фосфолипаз
Разрыв
Аутолиз
сарколеммы
Начало
необратимого
повреждения
кардиомиоцитов
26.
Патогенез ишемической гибели нейронов:феномен excitotoxicity
ГАМК-эргическая
терминаль
Глутаматэргическая
терминаль
ГАМКB(-) рецептор
Ca2+
NMDAрецептор
(-)
Кальпаины
ФЛС
ФЛА2
[Ca2+]
NO
ГАМКАрецептор
i
Тело
нейрона
O2 -
Клеточная
смерть
(-) Протективные
влияния
27.
Анатомия артерий головного мозга и формирование лакунарногоинфаркта
Лакуна в базальных
ганглиях
• Кровоток
• ГЭБ
• Иммунитет
• Трофика
Лакуна в мосту
Iadecola & Nedergaard Nature Neuroscience 2007; 10: 1369-76
28.
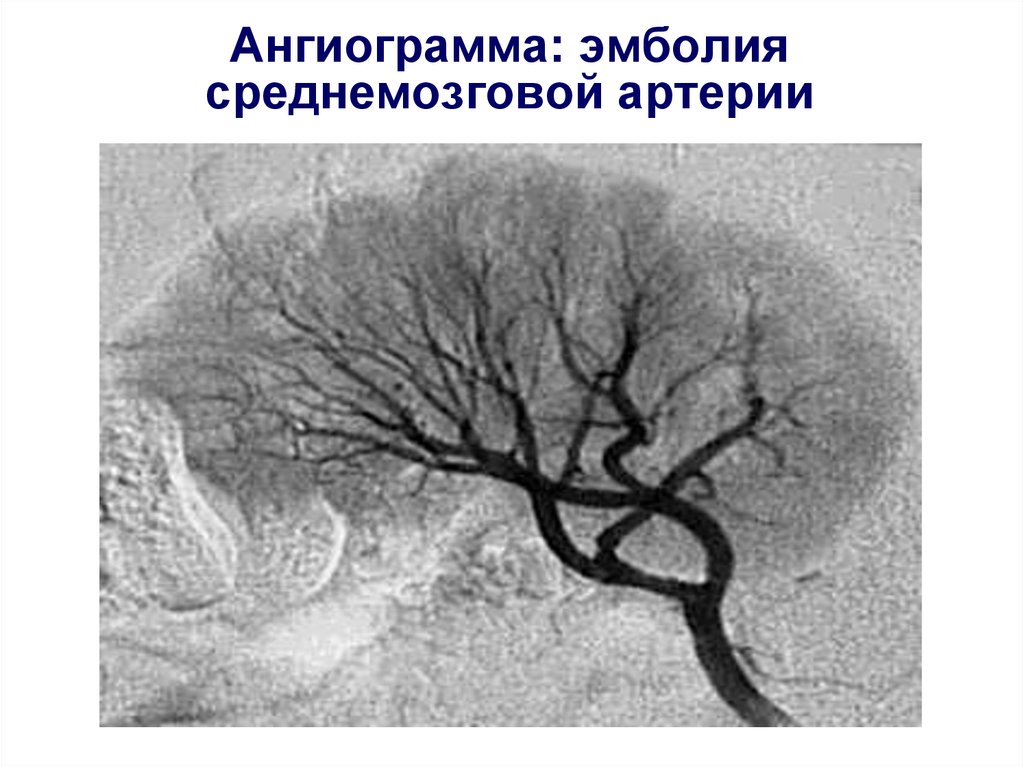
Ишемический инсульт в бассейне среднеймозговой артерии
29.
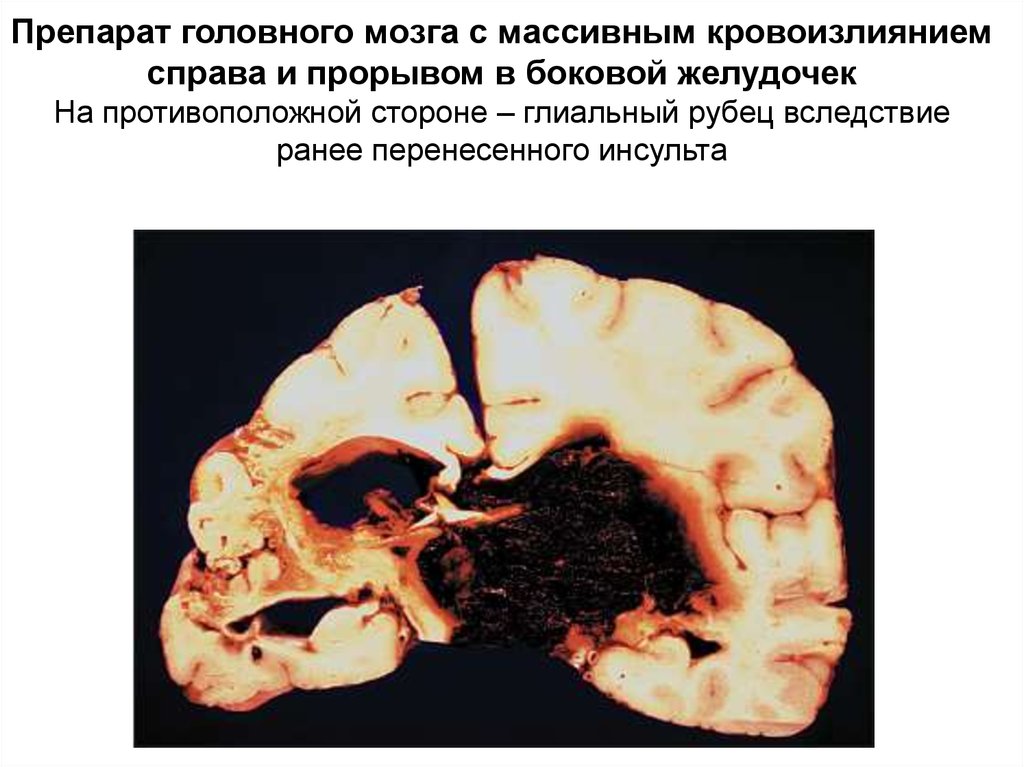
Препарат головного мозга с массивным кровоизлияниемсправа и прорывом в боковой желудочек
На противоположной стороне – глиальный рубец вследствие
ранее перенесенного инсульта
30.
Последствия ишемии: инфаркт миокарда(белый с геморрагическим венчиком)
При массивном инфаркте миокарда, ведущем к развитию сердечной
недостаточности, погибает около 1 миллиарда кардиомиоцитов, т. е. в
среднем 25% от их общего количества в сердце
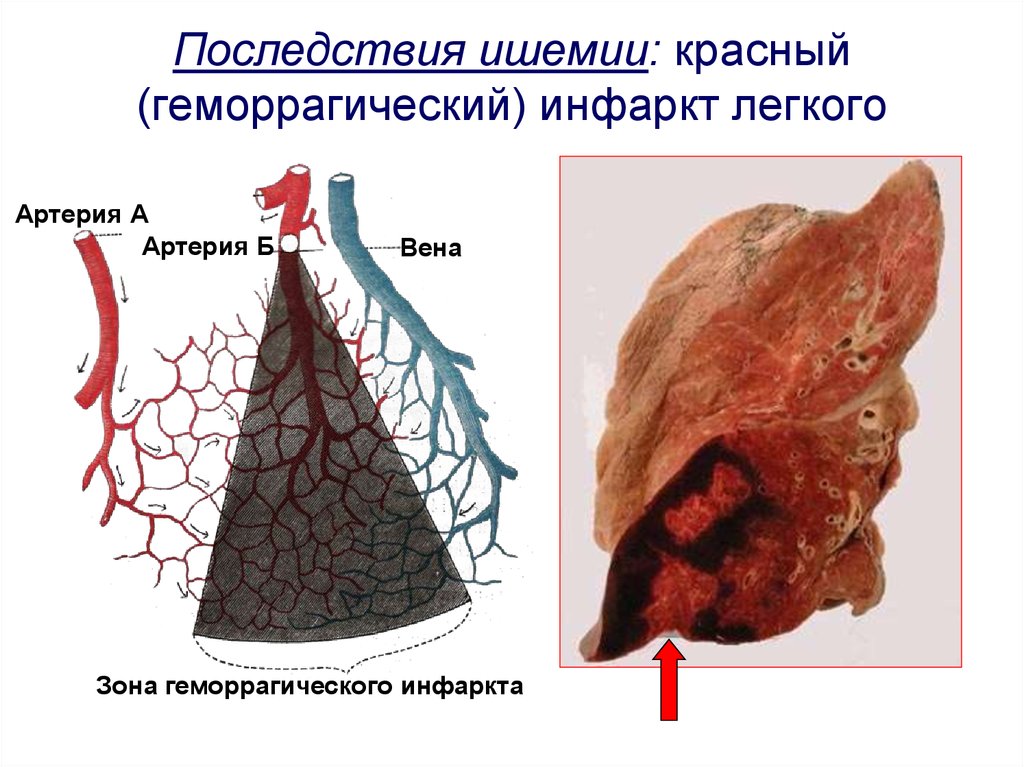
31. Последствия ишемии: красный (геморрагический) инфаркт легкого
Артерия ААртерия Б
Вена
Зона геморрагического инфаркта
32.
Последствия ишемии: красный(геморрагический) инфаркт кишки при
тромбозе брыжеечных артерий
33.
СТАЗ - значительное замедлениеили прекращение тока крови в
сосудах
P A – PV
V=
R
Виды стаза:
1. Ишемический
2. Венозный (застойный)
3. Капиллярный (истинный)
34.
Капиллярный (истинный) стазгемоконцентрационный
агрегационный
агглютинационный
коагуляционный
лейкостаз
Сладж-феномен –
агрегация и
агглютинация
форменных элементов
крови, приводящая к
разделению тока крови
на агрегаты и плазму
35.
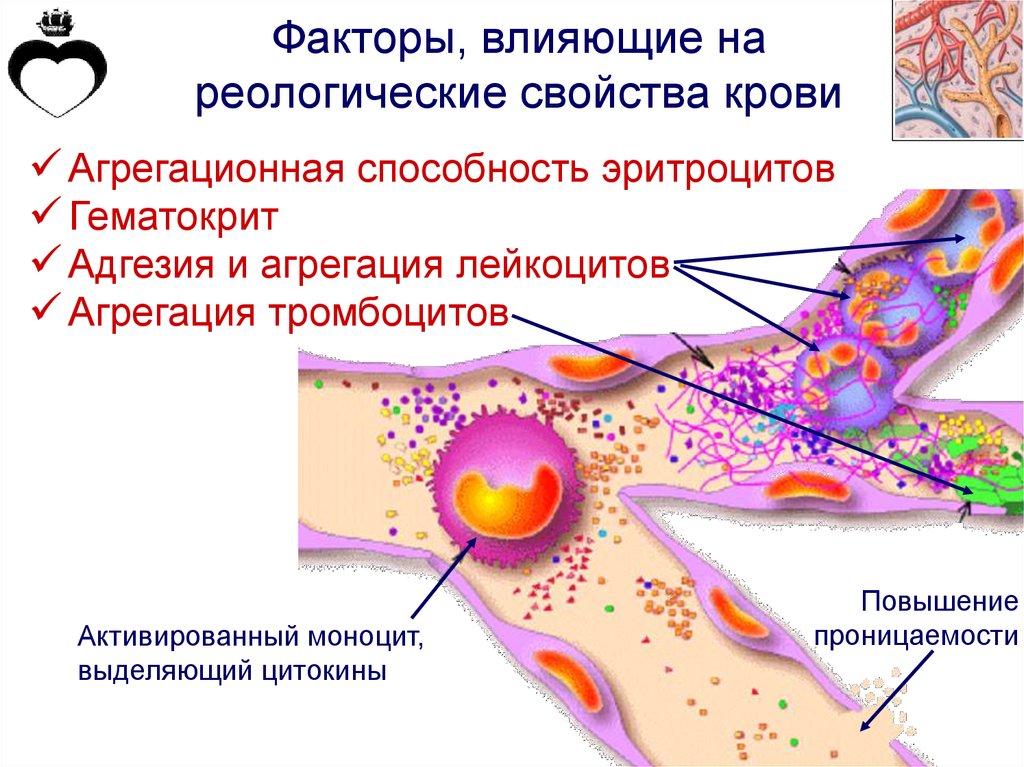
Факторы, влияющие нареологические свойства крови
Агрегационная способность эритроцитов
Гематокрит
Адгезия и агрегация лейкоцитов
Агрегация тромбоцитов
Активированный моноцит,
выделяющий цитокины
Повышение
проницаемости
36.
Соотношение притока и оттокакрови при различных нарушениях
регионарного кровообращения
Приток
Норма
Артериальная Венозная
гиперемия гиперемия
Ишемия
Отток
Стаз
37.
Постишемическая реперфузия –восстановление кровотока к ишемизированой
ткани (тромболизис, тромбэкомия,
ангиопластика, стентирование и др.)
Положительный аспект – прекращение
ишемического повреждения
Отрицательный аспект – наступление
реперфузионного повреждения
38.
Важнейшие механизмыреперфузионого повреждения
Реоксигенация ткани → образование
повреждающих концентраций свободных
радикалов
Формирование градиента осмолярности
между внутри- и внеклеточной средой → отек
клетки
Постишемическое невосcтановление
кровотока (no-reflow) → продолжение
ишемии
39.
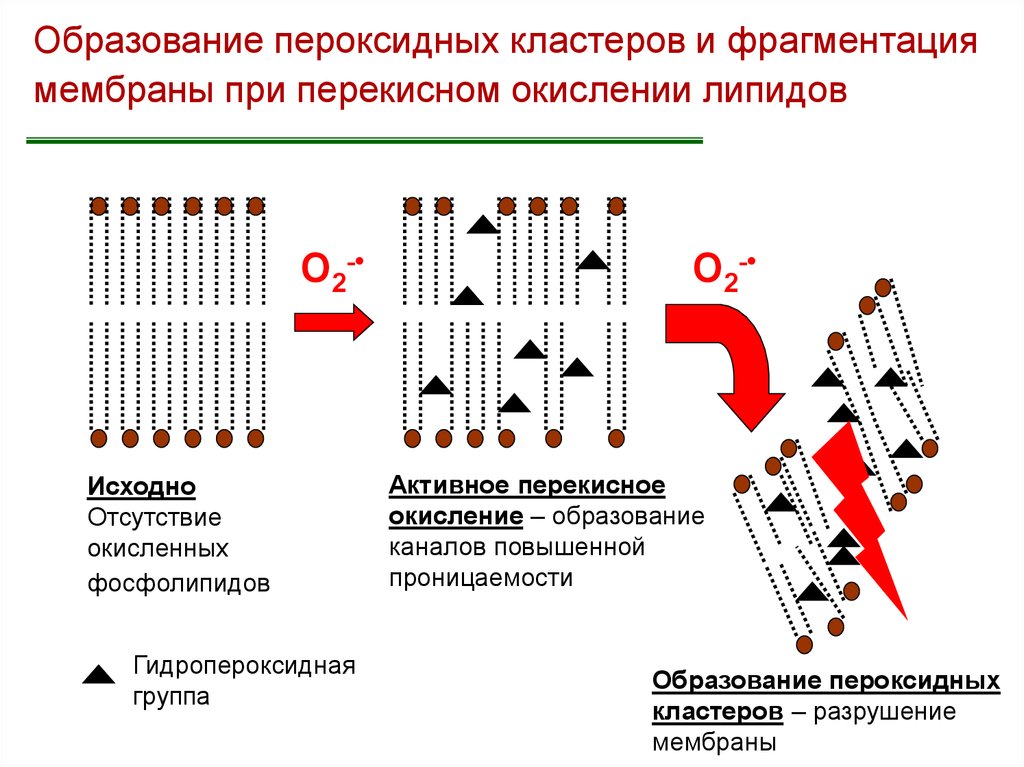
Образование пероксидных кластеров и фрагментациямембраны при перекисном окислении липидов
О2-
Исходно
Отсутствие
окисленных
фосфолипидов
Гидропероксидная
группа
О2-
Активное перекисное
окисление – образование
каналов повышенной
проницаемости
Образование пероксидных
кластеров – разрушение
мембраны
40.
Механизм внутриклеточного отека враннем реперфузионном периоде
Ишемия
Повышенная
осмолярность
(накопление конечных
продуктов обмена
+
отсутствие вымывания)
P
осм
Внеклеточная среда
Pосм
H2O
Реперфузия
H2O
Более быстрая
нормализация
осмолярности во
внеклеточной среде
Pосм
Pосм=норма H2O
Градиент
осмолярности
41.
Механизмы феномена no-reflowДиапедез эритроцитов
и фибринообразование
Отек
окружающих
тканей
Локальный отек
эндотелия
Тромб
Выбухание Тромбоциты
эндотелия
Просвет
капилляра
Нейтрофилы
Сдавление
«Монетные
столбики»
42.
Гиперконтрактура изолированногокардиомиоцита
43.
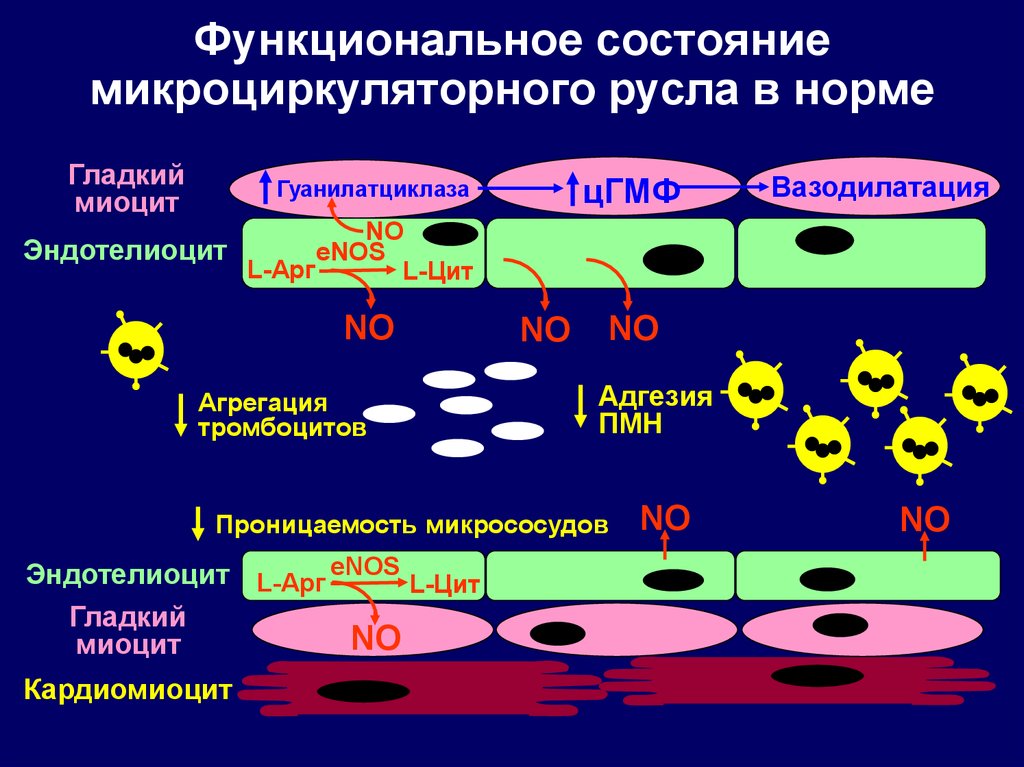
Функциональное состояниемикроциркуляторного русла в норме
Гладкий
миоцит
цГМФ
Гуанилатциклаза
Эндотелиоцит
NO
eNOS
L-Арг
L-Цит
NO
Агрегация
тромбоцитов
NO
NO
Адгезия
ПМН
Проницаемость микрососудов
Эндотелиоцит L-Арг eNOS L-Цит
Гладкий
NO
миоцит
Кардиомиоцит
Вазодилатация
NO
NO
44.
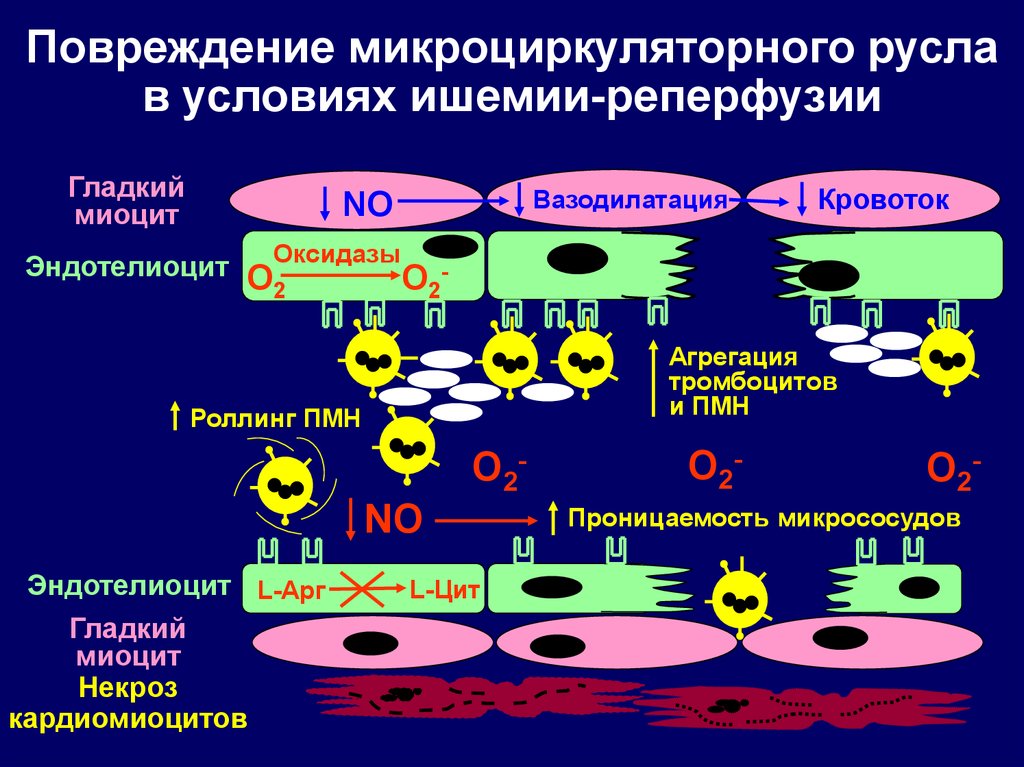
Повреждение микроциркуляторного руслав условиях ишемии-реперфузии
Гладкий
миоцит
Вазодилатация
NO
Кровоток
Эндотелиоцит OОксидазыO 2
2
Агрегация
тромбоцитов
и ПМН
Роллинг ПМН
O2NO
Эндотелиоцит L-Арг
Гладкий
миоцит
Некроз
кардиомиоцитов
L-Цит
O2-
O2-
Проницаемость микрососудов
45.
Найдено воздействие, уменьшающее размеринфаркта в 4 раза - прекондиционирование
1986 – описан феномен ишемического
прекондиционирования миокарда
С. Murry
Контроль
РИ
R. Jennings
Коронароокклюзия 40´
Размер инфаркта в контроле
Ишемическое
прекондиционирование
5´ 5´
РИ
Коронароокклюзия 40´
Murry et al., Circulation. 1986; 74(5):1124-36.
Уменьшение размера
инфаркта более чем в 4 раза
46.
Механизм(ы) противоишемического действияпрекондиционирования: в поисках неуловимого
эффектора
• Ранние гипотезы: прекондиционирование усиливает
коллатеральный кровоток (1986-1989)
• Эффект прекондиционирования является рецепторзависимым (Liu et al., 1991)
• Концепция триггеров, медиаторов и конечного
эффектора, запускающего «энергосберегающую
программу» (1993-2000)
• Изучение сигнальных путей (1995-)
• Прекондиционирование ослабляет необратимое
реперфузионное повреждение миокарда (2005-)
47.
Различные виды кондиционирования миокардаПрекондиционирование
Длительная ишемия
Реперфузия
Посткондиционирование
Длительная ишемия
Реперфузия
Дистантное кондиционирование
Длительная ишемия
Реперфузия
48.
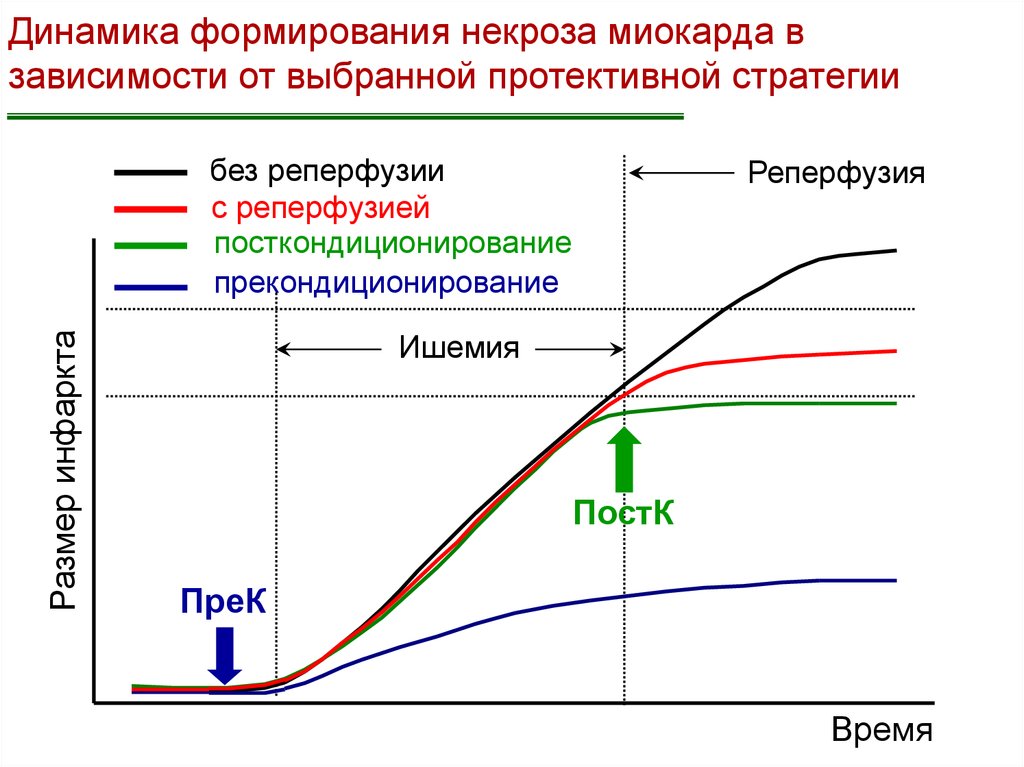
Динамика формирования некроза миокарда взависимости от выбранной протективной стратегии
Размер инфаркта
без реперфузии
с реперфузией
посткондиционирование
прекондиционирование
Реперфузия
Ишемия
ПостК
ПреК
Время
49.
Долговременная адаптация к ишемии:ангиогенез и артериогенез
Определение
Ангиогенез
Артериогенез
Новая капиллярная
сеть
Рост имеющихся
артерио-артериальных
анастомозов
Образующиеся
Капилляры
сосуды
Артериолы → артерии
Стимул
Гипоксия
↑ Напряжения сдвига
Механизмы
Активация HIF-1α →
↑ экспрессии
ангиогенных факторов
роста (FGF, VEGF) →
отпочковывание
новых капилляров от
существующих
Активация эндотелия →
адгезия и миграция
моноцитов → синтез
факторов роста и
цитокинов →
пролиферация гладких
миоцитов и эндотелия
50.
АнгиогенезАртериогенез
51.
Механизм транскапиллярного обменаЛимфатический сосуд
10%
Фильтрация 100%
Реабсорбция 90%
Капилляр
52.
Основные причиныпериферических нарушений
лимфооттока (лимфостаза)
Врожденная аплазия лимфатических сосудов (первичный
лимфостаз)
Обтурация лимфатических сосудов (паразиты, опухолевые
клетки)
Сдавление лимфатических сосудов или узлов извне
(опухоль, спайка, рубец)
Нарушение целостности лимфососудов при радикальных
хирургических операциях
53.
Слоновость – выраженныйпериферический лимфостаз
Wuchereria bancrofti
54. Тромбоз - процесс прижизненного образования на внутренней поверхности стенки сосуда конгломератов, состоящих из элементов крови
Тромбоз процесс прижизненного образованияна внутренней поверхности стенки
сосуда конгломератов, состоящих из
элементов крови
и вызывающих
частичную или
полную закупорку
сосуда
55.
Система гемостазаПовреждение сосудистой стенки
Коагуляционны
й (вторичный)
гемостаз Активация
коагуляционного
каскада
Прокоагулянты (белки
свертывающей
системы)
Тромбоцитарнососудистый
Адгезия(первичный)
гемостаз
Активация
Агрегация
тромбоцитов
Белый тромб
Антикоагулянты
Фибрин
Фибринолиз
(плазмин)
Красный
тромб
56.
57.
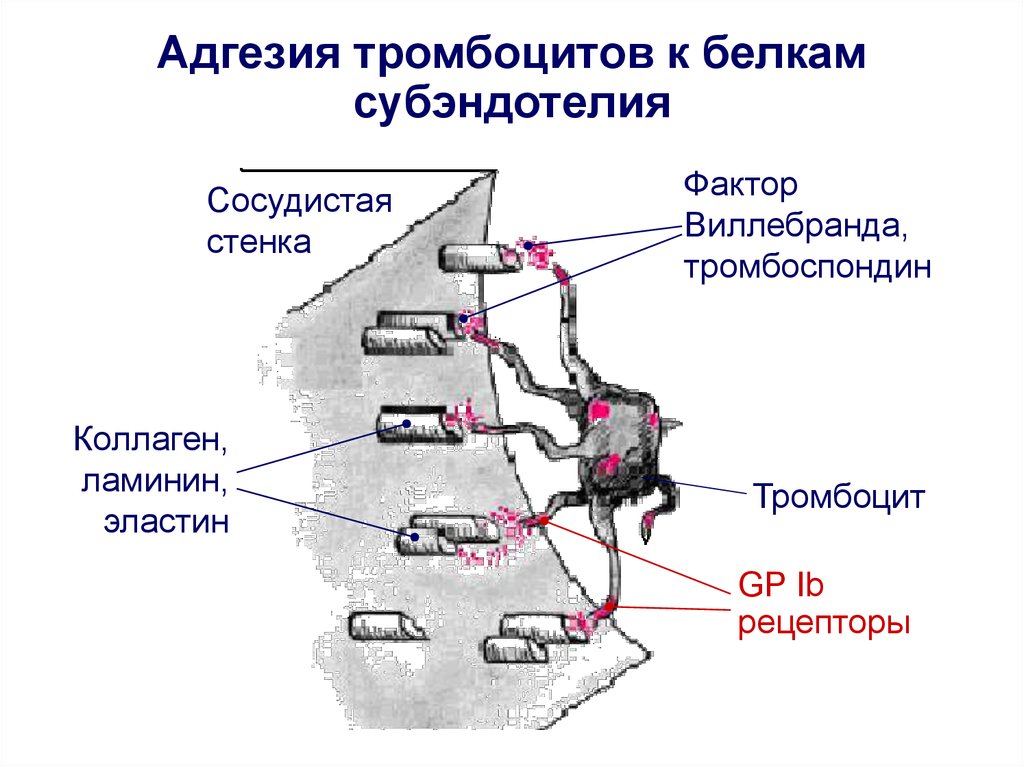
Адгезия тромбоцитов к белкамсубэндотелия
Сосудистая
стенка
Коллаген,
ламинин,
эластин
Фактор
Виллебранда,
тромбоспондин
Тромбоцит
GP Ib
рецепторы
58.
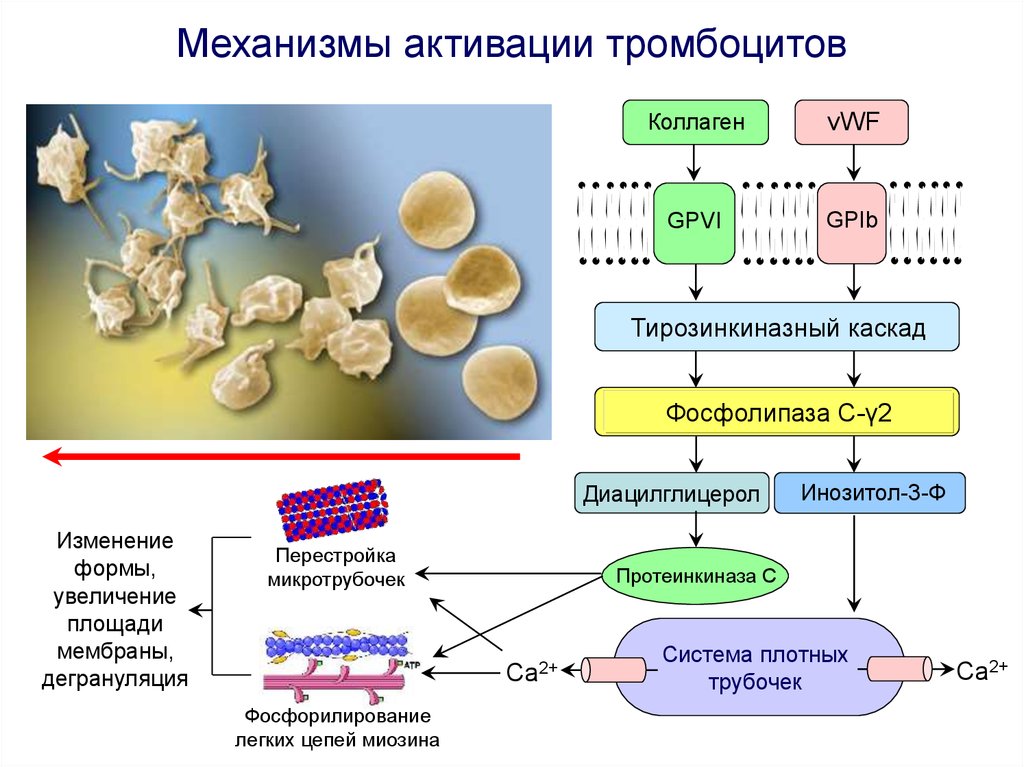
Механизмы активации тромбоцитовКоллаген
vWF
GPVI
GPIb
Тирозинкиназный каскад
Фосфолипаза С-γ2
Диацилглицерол
Изменение
формы,
увеличение
площади
мембраны,
дегрануляция
Перестройка
микротрубочек
Протеинкиназа C
Ca2+
Фосфорилирование
легких цепей миозина
Инозитол-3-Ф
Система плотных
трубочек
Ca2+
59.
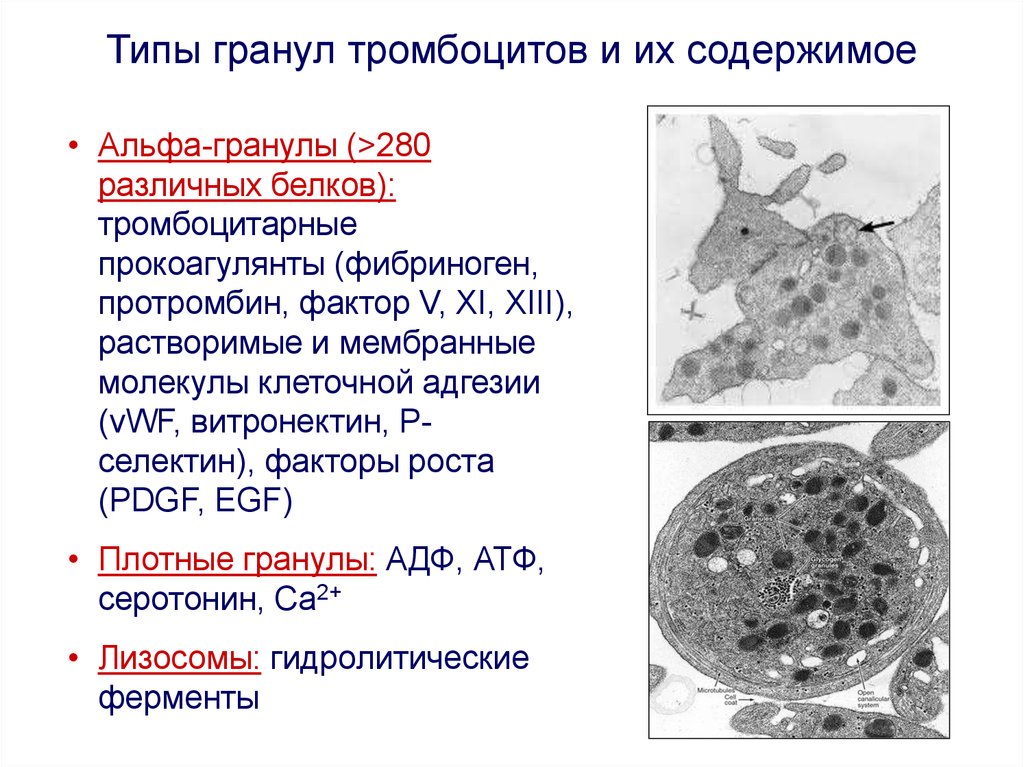
Типы гранул тромбоцитов и их содержимое• Альфа-гранулы (>280
различных белков):
тромбоцитарные
прокоагулянты (фибриноген,
протромбин, фактор V, XI, XIII),
растворимые и мембранные
молекулы клеточной адгезии
(vWF, витронектин, Рселектин), факторы роста
(PDGF, EGF)
• Плотные гранулы: АДФ, АТФ,
серотонин, Са2+
• Лизосомы: гидролитические
ферменты
60.
Агрегация тромбоцитов: формированиеконгломерата, состоящего из тромбоцитов
Индукторы агрегации
тромбоцитов
АДФ
Катехоламины
Коллаген
Тромбин
Тромбоксан А2
Серотонин
Фактор активации
тромбоцитов
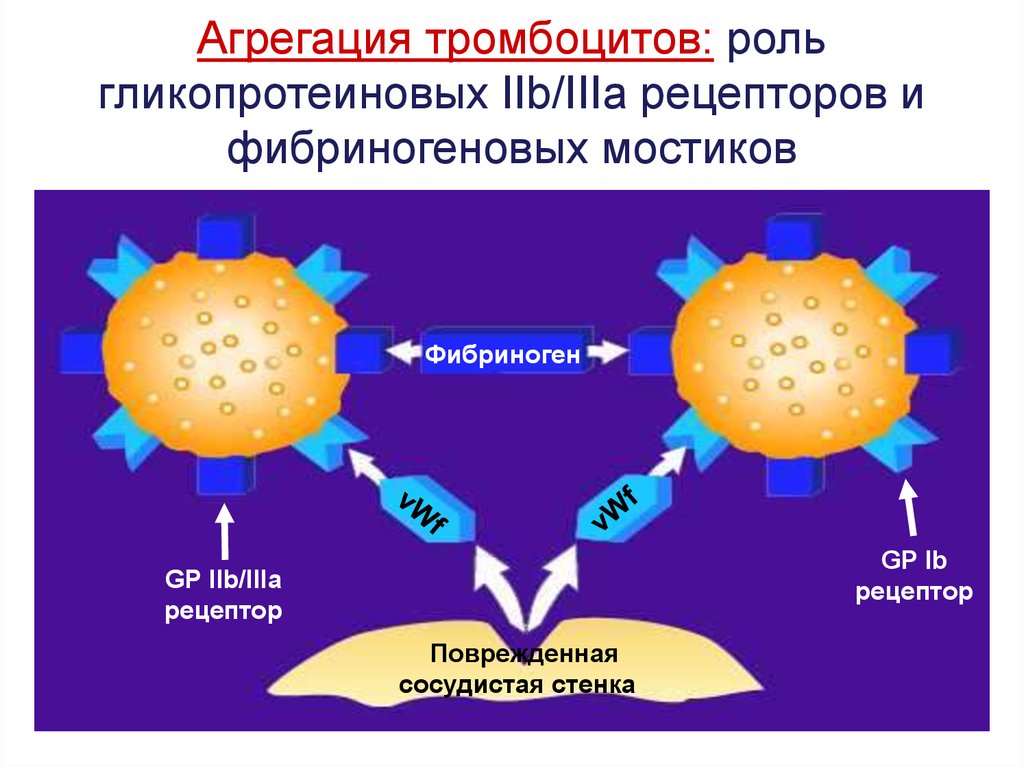
61.
Агрегация тромбоцитов: рольгликопротеиновых IIb/IIIa рецепторов и
фибриногеновых мостиков
Фибриноген
GP Ib
рецептор
GP IIb/IIIa
рецептор
Поврежденная
сосудистая стенка
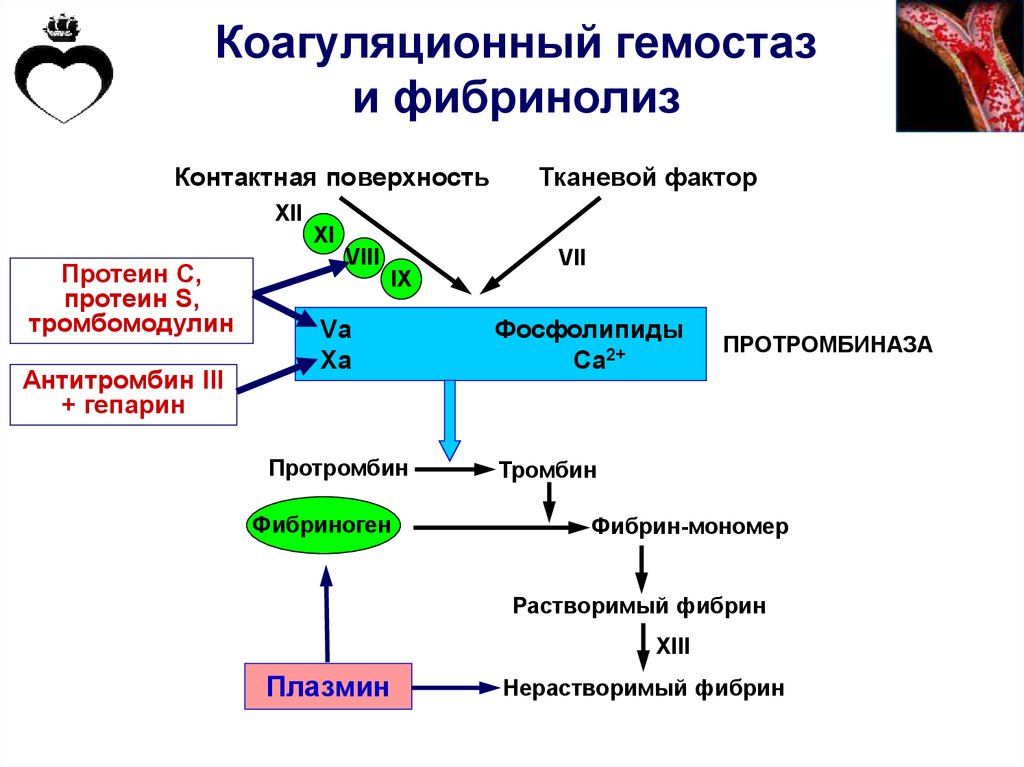
62. Коагуляционный гемостаз и фибринолиз
Контактная поверхностьТканевой фактор
XII
XI
Протеин С,
протеин S,
тромбомодулин
Антитромбин III
+ гепарин
VIII
VII
IX
Vа
Ха
Протромбин
Фибриноген
Фосфолипиды
Са2+
ПРОТРОМБИНАЗА
Тромбин
Фибрин-мономер
Растворимый фибрин
XIII
Плазмин
Нерастворимый фибрин
63. Триада Вирхова
1. Замедление токакрови
2. Изменение физикохимических
свойств крови
3. Повреждение
сосудистой стенки
Рудольф Вирхов
64.
Замедление кровотокаспособствует
тромбообразованию за счет:
Увеличения времени контакта
тромбоцитов с поврежденной
сосудистой стенкой
Гипоксии стенки сосуда
Повышения вязкости крови в сосуде
Уменьшения напряжения сдвига
65.
Генетические детерминанты тромбофилии1. Фактор V Лейден → резистентность V фактора к активному
протеину С
2. Мутация протромбина G20210A → гиперпротромбинемия
3. Дефицит антитромбина III
4. Дефицит протеина С и протеина S
5. Полиморфизм гена MTHFR
(метилентетрагидрофолатредуктазы) →
гипергомоцистеинемия
6. Мутация гена ингибитора активатора плазминогена (PAI1)
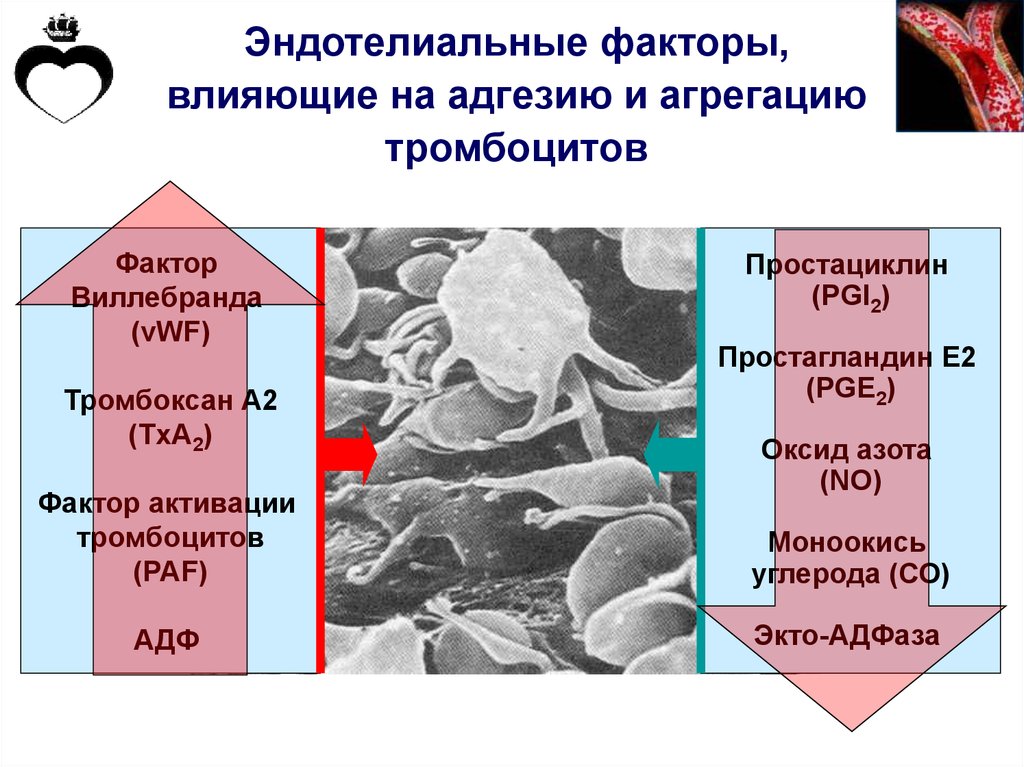
66.
Эндотелиальные факторы,влияющие на адгезию и агрегацию
тромбоцитов
Фактор
Виллебранда
(vWF)
Тромбоксан А2
(TxA2)
Простациклин
(PGI2)
Простагландин Е2
(PGE2)
Оксид азота
(NO)
Фактор активации
тромбоцитов
(PAF)
Моноокись
углерода (СО)
АДФ
Экто-АДФаза
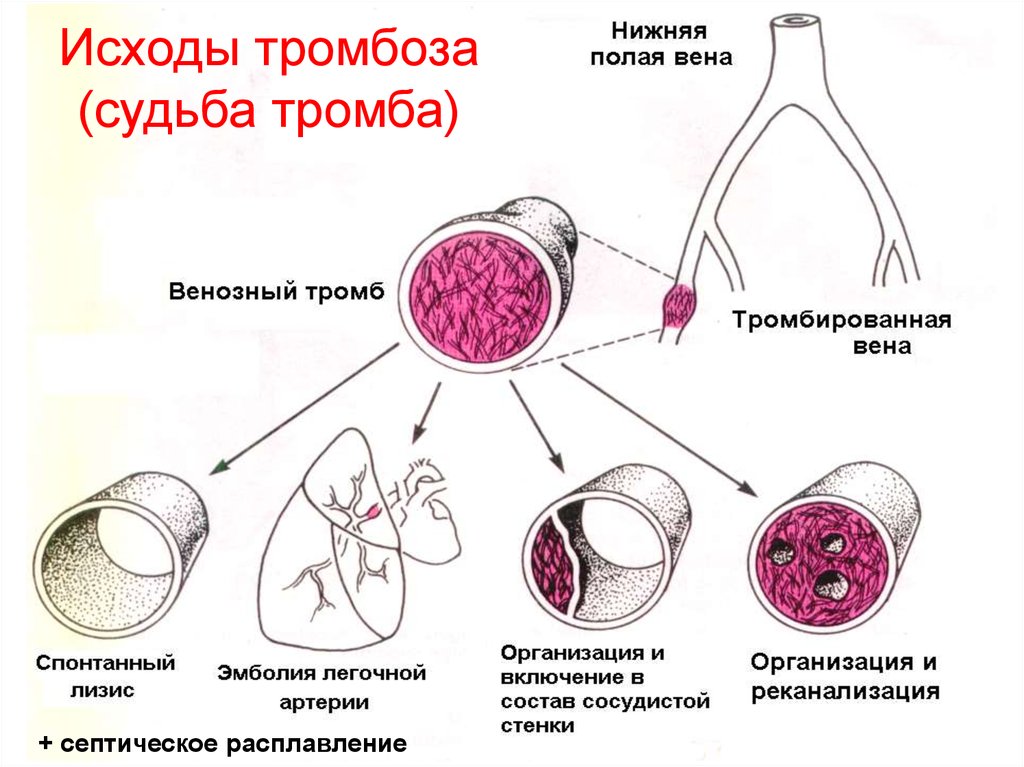
67.
Исходы тромбоза(судьба тромба)
+ септическое расплавление
68.
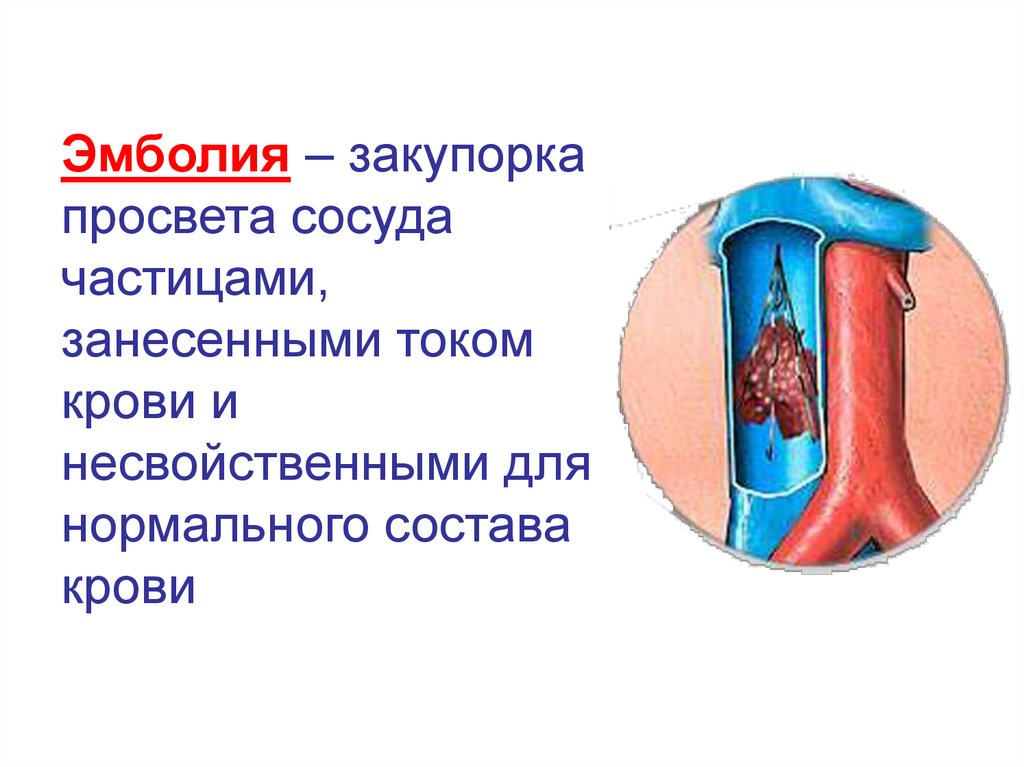
Эмболия – закупоркапросвета сосуда
частицами,
занесенными током
крови и
несвойственными для
нормального состава
крови
69.
Классификацияэмболии
Эндогенная:
Экзогенная:
Тромбоэмболия (>90%)
Воздушная
Жировая
Паразитарная
Газовая
Микробная
Тканевая:
Инородными телами
- Опухолевая
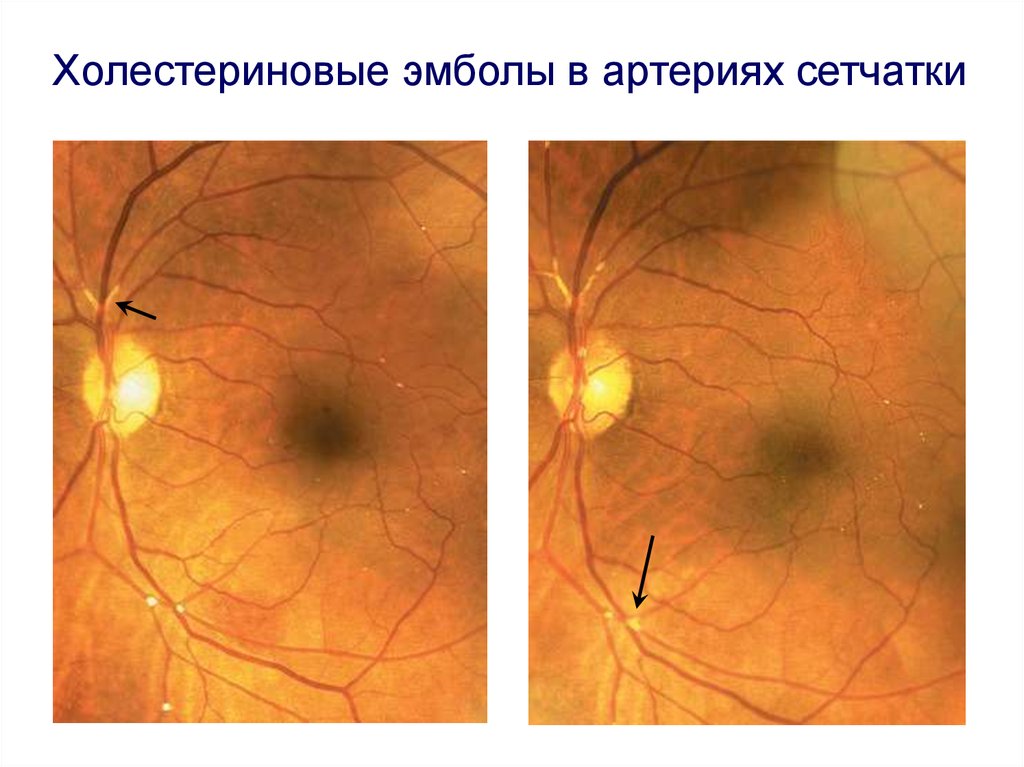
- Атероэмболия
- Амниотическими водами
70.
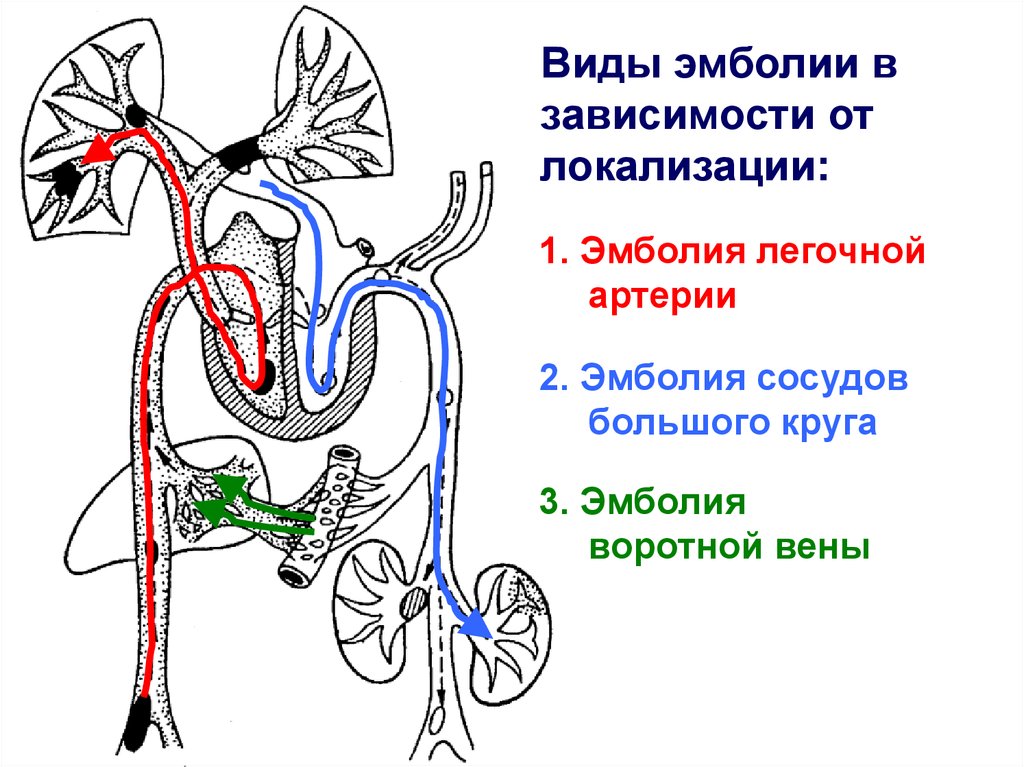
Виды эмболии взависимости от
локализации:
1. Эмболия легочной
артерии
2. Эмболия сосудов
большого круга
3. Эмболия
воротной вены
71.
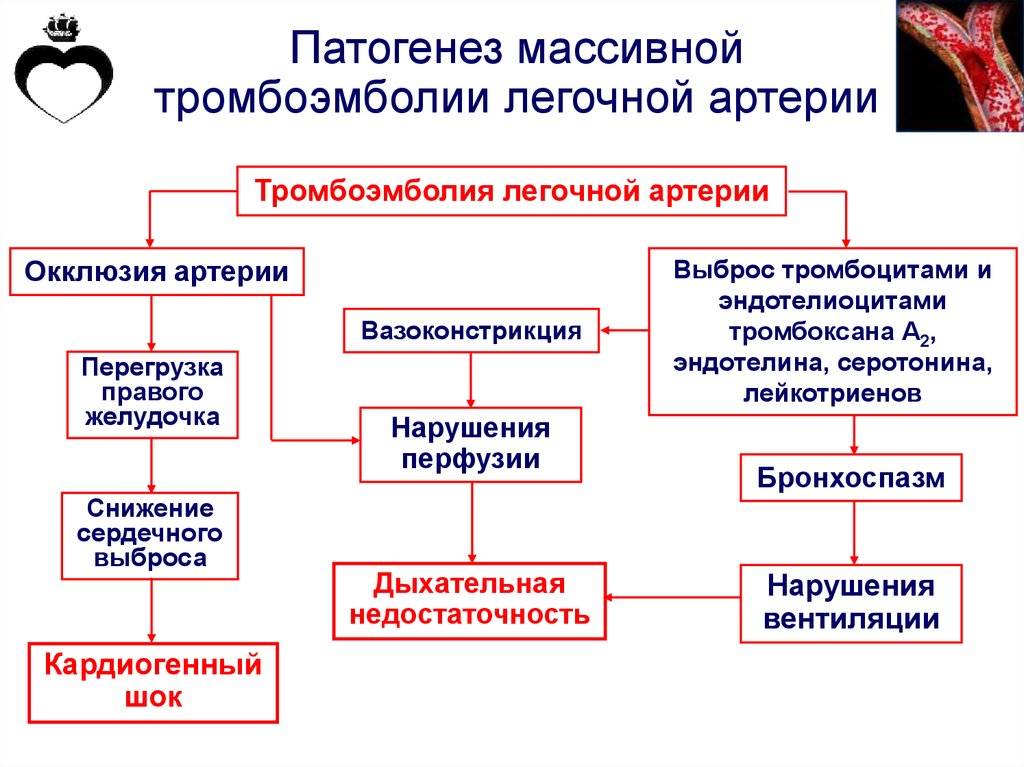
Патогенез массивнойтромбоэмболии легочной артерии
Тромбоэмболия легочной артерии
Окклюзия артерии
Вазоконстрикция
Перегрузка
правого
желудочка
Снижение
сердечного
выброса
Кардиогенный
шок
Нарушения
перфузии
Дыхательная
недостаточность
Выброс тромбоцитами и
эндотелиоцитами
тромбоксана А2,
эндотелина, серотонина,
лейкотриенов
Бронхоспазм
Нарушения
вентиляции
72.
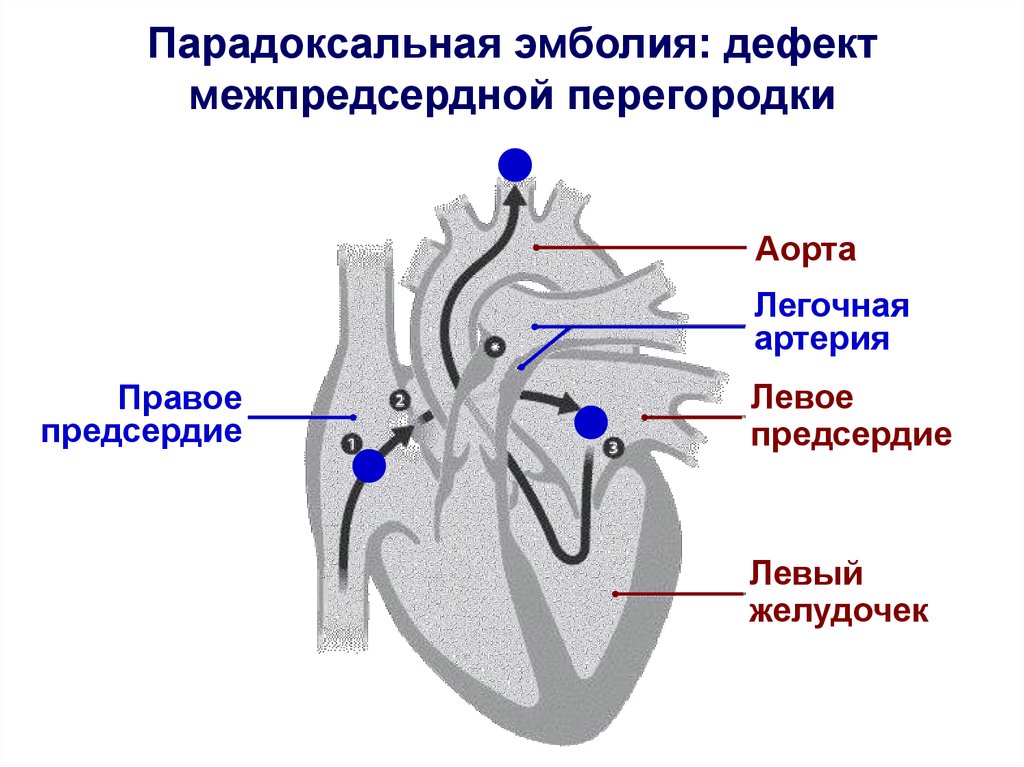
Особые формы эмболии• Ретроградная (против тока крови под действием
силы тяжести, практически всегда в венах)
• Парадоксальная (из вен большого круга в аорту
минуя малый круг):
- Открытое овальное окно
- Дефект межпредсердной перегородки
- Дефект межжелудочковой перегородки
- Легочные артерио-венозные мальформации
73.
Парадоксальная эмболия: дефектмежпредсердной перегородки
Аорта
Легочная
артерия
Правое
предсердие
Левое
предсердие
Левый
желудочек
74.
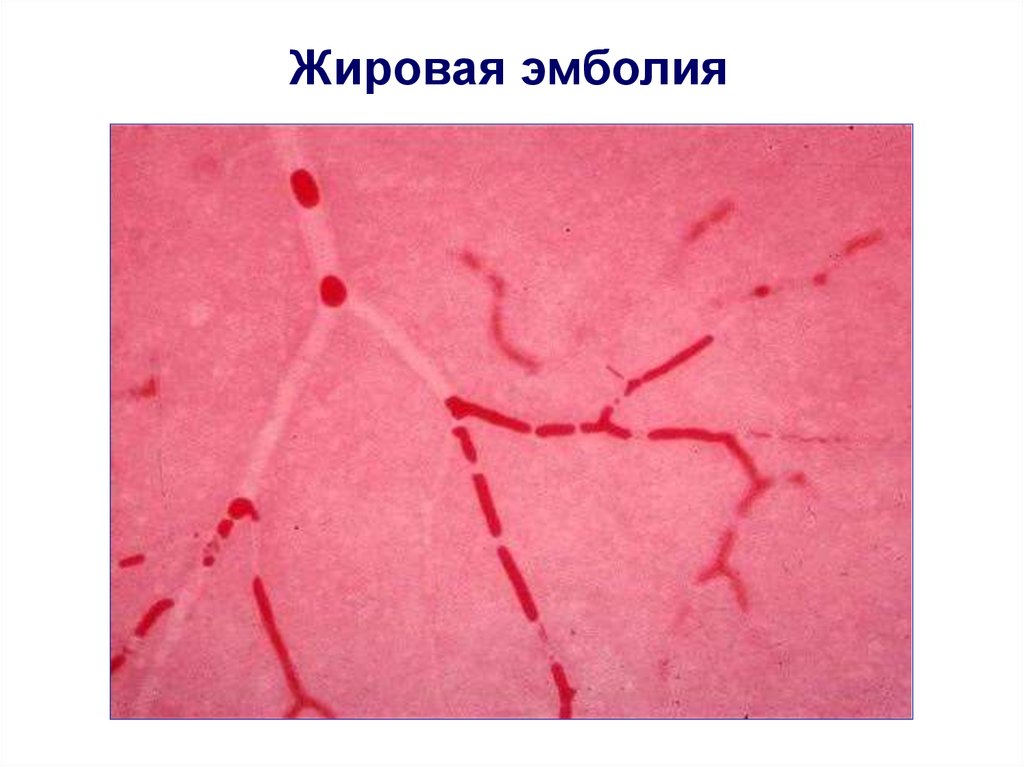
Жировая эмболия75.
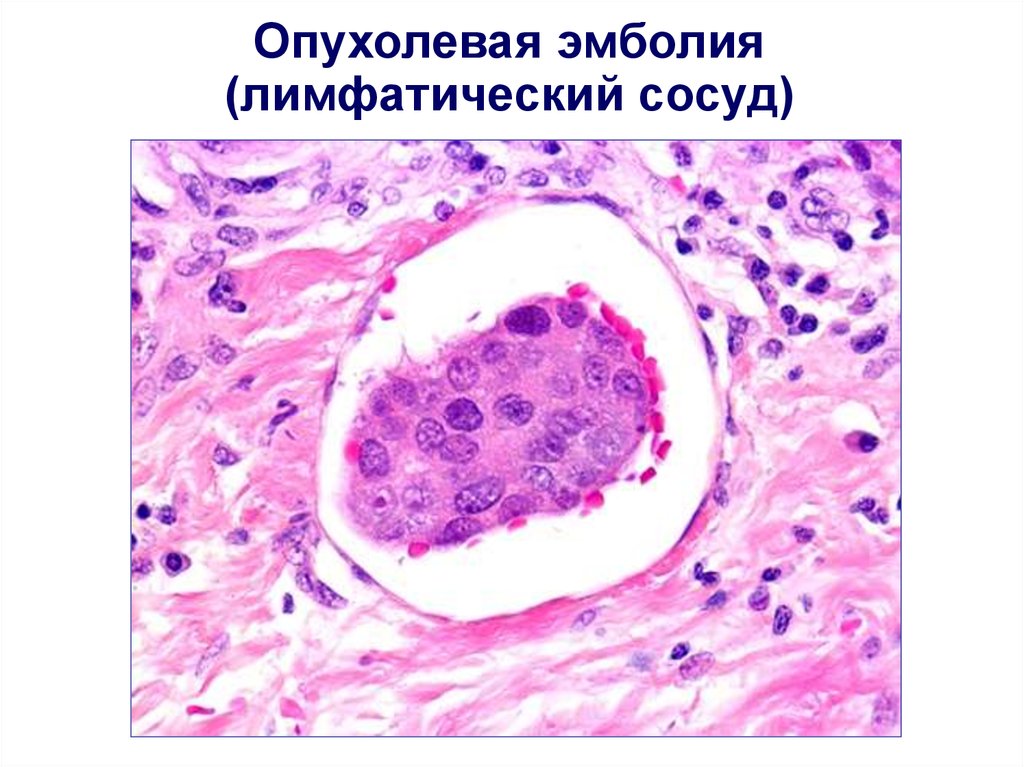
Опухолевая эмболия(лимфатический сосуд)



































 Медицина
Медицина