Похожие презентации:
Показания к применению лечебного наркоза, виды и методы лечебного наркоза и фармакодинамика препаратов, применяемых при наркозе
1. Показания к применению лечебного наркоза, виды и методы лечебного наркоза и фармакодинамика препаратов, применяемых при
лечебном наркозе2. Общие принципы проведения анестезии у детей
Анестезия у детейПроведение анестезии у детей несколько отличается от анестезии у взрослых
главным образом в связи с анатомо-физиологическими и психологическими
особенностями ребенка.
Определенное значение имеет и специфика некоторых оперативных
вмешательств у детей. Объем и размеры различных органов и анатомических
образований ребенка значительно меньше, чем у взрослых.
В связи с этим аппаратуру и инструментарий для анестезии (лицевые маски,
дыхательные мешки наркозных аппаратов, эндотрахеальные трубки,
абсорберы, ларингоскопы, инъекционные иглы, трубки для канюлирования
вен и другие приборы) приспосабливают так, чтобы они соответствовали по
размеру определенным возрастным группам детей. Ткани ребенка более
васкуляризованы, легко ранимы, все манипуляции анестезиологов
должны быть особенно щадящими и атравматичными.
Рассмотрим особенности, касающиеся детского возраста.
).
3.
Подготовка к анестезии.Подготовку к анестезии и операции можно разделить на общую,
психологическую и медикаментозную (премедикацию Общая
подготовка заключается в возможной коррекции нарушенных
функций и санации ребенка. Важно выяснить акушерский (родовая
травма, энцефалопатия) и семейный (есть ли у родственников
непереносимость каких-либо препаратов) анамнез.
Уточняют частоту возникновения острых респираторных
заболеваний. Не следует проводить плановые вмешательства раньше,
чем через 3-4 нед после заболеваний дыхательных путей. Выясняют,
нет ли нарушений проходимости дыхательных путей (аденоиды,
искривление носовой перегородки и др.).
При исследовании сердечно-сосудистой системы надо выяснить, не
страдает ли ребенок врожденными пороками.
Опасность рвоты и регургитации у детей более значительна, чем у
взрослых. Если операция назначена на утро, то ребенок не должен
завтракать. В тех случаях, когда она проводится во вторую очередь,
ребенку за 3 ч до нее можно дать полстакана сладкого чая.
4.
Психологическая подготовка ребенка очень важна.Необходимо расположить его к себе, объяснить
характер предстоящих манипуляций, убедить, что
ему не будет больно.
Премедикация осуществляется по тем же
принципам и с той же целью, что у взрослых.
Наиболее распространенные схемы премедикации:
1) атропин (0,1 мг/кг) + промедол (0,1 мг/кг); 2)
атропин (0,1 мг/кг) + кетамин (2,5 мг/кг) +
дроперидол (0,1 мг/кг); 3) атропин (0,1 мг/кг) +
кетамин (2,5 мг/кг) + диазепам (0,2 мг/кг); 4)
таламонал (0,1 мл на год жизни). Применение
кетамина обеспечивает не только эффект
премедикации, но и частично индукцию в наркоз.
5. Введение в анестезию.
При использовании кетамина в премедикации введение в наркоззначительно упрощается. Через несколько минут после введения кетамина в
дозе 5-7 мг/кг наступает хирургическая стадия наркоза.
Однако одним из самых распространенных методов введения в анестезию
является ингаляционный с помощью фторотана и закиси азота. Если
премедикация эффективна, то к лицу спящего ребенка постепенно
приближают маску наркозного аппарата, подавая вначале только кислород,
после чего смесь закиси азота с кислородом в соотношении 2:1, а затем 3:1.
После того, как маска наложена на лицо, начинают ингаляцию фторотана в
минимальной концентрации, постепенно доводя ее до 1,5-2 об.%.
После наступления хирургической стадии анестезии налаживают
внутривенное введение растворов, вводят миорелаксанты, интубируют
трахею и т.д.
Индукцию путем внутривенного введения анестетиков можно осуществлять
только у детей с хорошо выраженными венами и психологически
подготовленных к этой манипуляции или в тех случаях, когда имеется
доступ к сосудистому руслу. С этой целью используются тиопентал натрия,
гексенал, оксибутират натрия, кетамин и препараты HЛA и атаралгезии.
Наиболее щадящим способом вводной анестезии является ректальный. Для
этого вводят в клизме подогретый до температуры тела 10% раствор
тиопентала натрия в дозе 30-40 мг/кг.
6.
Поддержание анестезии.При кратковременных вмешательствах может применяться однокомпонентная ингаляционная анестезия. С этой целью могут
использоваться закись азота с кислородом в соотношении 2:1 или 3:1*,
фторотан в концентрации 1,5-2 об%.
В аналогичных случаях также возможно использование и
однокомпонентной неингаляционной анестезии. Можно применять
барбитураты в виде 1% раствора (у детей старшего возраста можно
использовать 2% раствор) в количестве 7-10 мл.
Эндотрахеальный способ наркоза используют при операциях на грудной,
брюшной полостях, голове, шее, полости рта, при нефизиологических
положениях (на боку, на животе, в положении Тренделенбурга). Техника
интубации у детей не отличается от таковой у взрослых. У детей раннего
возраста применяются безманжеточные трубки. При использовании
миорелаксантов необходимо помнить, что дети более, чем взрослые,
чувствительны к антидеполяризуюшим и менее к деполяризующим
миорелаксантам.
Методом выбора при операциях у детей может быть эпидуральная
анестезия, как самостоятельный вид обезболивания или как компонент
обшей анестезии.
7. Виды наркоза
В зависимости от путей введения речевинингаляционный и неингаляционный наркоз.В зависимости от методики проведения :
1) мононаркоз, когда используется одно
вещество (эфир, фторотан, пентран и др.);
2) смешанный наркоз, когда применяют
смесь препаратов, близких за своим
действием;
3) комбинированный наркоз, при котором
используют не только смесь веществ но и
пути введения (в/в, ингаляционный и др.).
8. Комбинированный наркоз складывается:
1. Из вводного наркоза, который применяют для быстрого введениябольного в состояние сна, без фазы возбуждения (тиопенталнатрия, калипсол, ардуан и др.).
2. Введения миорелаксантов, для устранения двигательной
активности.
3. Главного (поддерживающего) наркоза, который проводят на всем
этапе операции (фторотан, флюотан, етран, трилен и др.).
4. Дополнительного наркоза, который используют для углубления
главного (кетамин, пропофол, етомидат, оксибутират натрия и
др.).
5. Базисного наркоза, при котором в начале или одновременно с
главным, применяют другой вид обезболивания (ингаляционный
наркоз + неролептаналгезия).
Рациональное сочетание лекарственных средств при примене-нии
многокомпонентной анестезии, дает возможность быстро вызывать
общее обезболивание, уменьшить их дозы, и максимально снизить
их негативное влияние на основные жизненоважные функции
организма, при достаточной глубине наркоза.
9. Ингаляционный наркоз (летучие и газообразные наркотические средства)
А. Летучие наркотические вещества.Эфир (Aether pronarcosi) – прозрачная летучая жидкость со
своеобразным запахом и жгучим вкусом.
Хлороформ (Chloroforneium) – прозрачная летучая
жидкость, которая раскладывается под действием света.
Фторотан (Phthorothanum), флюотан, наркотан –
прозрачная жидкость с приятным запахом.
Этран (Etran), пенфлуран – за своим действием подобный
Фторотану.
Пентран (Pentran),. метоксилфлурон, ингалан –
прозрачная жидкость с характерным фруктовым запахом.
Трихлорэтилен (Trichlorethylenum), трилен –
наркотическая прозрачная летучая жидкость со
своеобразным запахом.
10. Газообразные наркотические средства.
Закись азота(Nitrogenium oxydulatum) –веселящий газ без запаха.
Циклопропан (Cyclopropanum) - огнеопасный газ.
11. Міорелаксанти
. Препараты, которые должны способность блокированиюпередачи возбуждения в нервно-мышечных синапсах скелетной и
дыхательной мускулатуры.
По типу действия их разделяют на:
а) недеполяризационные (d-тубокурарин, ардуан, павулон,
тракриум и др.). Эти препараты являются антагонистами
ацетилхолина, они парализуют нервно-мышечную передачу и
относятся к настоящим курареподобным веществам;
б) деполяризационные препараты – вызывают расслабление
мускулатуры за счет деполяризации клеточных мембран, которая
приводит к нарушению проведения возбуждения из нерва на
мышцу (дитилин);
в) препараты смешанного действия – могут вызывать
антидеполяризационное и деполяризационное действие.
Наиболее широко применяют имбретил.
За механизмом действия миорелаксантов различают:
кратковременную, периодическую, частичную и тотальную
мускульную релаксацию
12. Противопоказания к ингаляционному наркозу
Абсолютными противопоказаниями являются:Отсутствие кислорода, непереносимость препаратов,
неисправная аппаратура. Заболевание сердечнососудистой системы в стадии декомпенсации.
Заболевание органов дыхания с выраженной легочной
недостаточностью – острой пневмонией.
Заболевание печени с выраженной ее функциональ-ной
недостаточностью.
Заболевание почек с нарушением функции.
Тяжелая степень анемии.
Заболевание с выраженным повышенным
внутричерепного давления (опухоли, кисты и др.).
Относительными противопоказаниями являются
вышеперечисленные заболевания, но из менее
выраженными функциональными нарушениями.
13. Подготовка больного к наркозу
Перед операцией каждому больному следует: проверить состояние ротовой полости(имеются в ней вставные протезы, их удаляют); измерить температуру и вес тела;
осмотреть глаза (определить их форму, размеры зрачков, реакцию их, на свет);
проверить проходи-мость дыхательных путей (носовых ходы); проверить
подвижность нижней челюсти, шеи; посчитать пульс и измерить артериальное
давление; собрать анамнез (аллергологический, гемотрансфузийний) ; определить
группу крови, резус-фактор; отмыть желудок; вставить катетер в мочевой пузир.
В канун операции, вечером осуществляют, профилактическую (вечернюю)
премедикацию, сущность которой заключается в назначении больному
одного из снотворных препаратов (фенобарбитал – 0,1 или ноксирон – 0,2 и
др.); транквилизаторов (триоксазин – 0,3-0,6 или хлордиазепоксид – 0,010,015, диазепам, седуксен, сибазон и др.) и антигистаминих препаратов
(димедрол, пипольфен, супрастин, диазолин и др.). Особенно возбужденным
больным это назначение осуществляют утром (утренняя премеди-кация) за
2 год к операции.
Провести непосредственную премедикацию, суть которой заключается в
введении за 40 мин к оперативному вмешательству 0,1%-раствора атропина
сульфата из расчета 0,01 мг/кг, наркотического аналгетика (1% раствору – 1 мл
промедола или 2% раствора – 1 мл омнопона и тому подобное) и
антигистаминных препаратов ( димедрола, супрастина, диазолина, и проч.).
14. Методы ингаляционого наркоза
Масочный ингаляционный наркоз - проводяткапельным способом.
Эндотрахеальний наркоз - осуществляют с
помощью трубок, которые вводят в
дыхательные пути
15. Различают 4 стадии наркоза:
1. Стадия аналгезии - характеризуетсяпостепенно нарастающим разлитым
торможением коры.
2. Стадия возбуждения - возникают через 5-6
мир от начала наркоза (бунт подпробки).
3. Стадия хирургического сна: 1 уровень –
поверхностный наркоз (уровень движения
глазных яблок); 2. уровень – наркоз средней
глубины (уровень исчезновения рогичного
рефлекса); 3. уровень – глубокий наркоз (уровень
расширения зрачков); 4.уровень – чрезвычайно
глубокий наркоз.
4. Стадия пробуждения - выходу из наркоза.
16.
Анестезиологическое обеспечение включаетследующие компоненты:
Медикаментозный сон.
Обезболивание.
Нейровегетативную защиту.
Миорелаксацию.
Обеспечение адекватной функции внешнего дыхания.
Поддержание оптимального кровообращения в
организме.
Нормализацию метаболических процессов,
происходящих в тканях.
17.
Анестетики — фармакологические средства, исключающиечувствительность.
Анестетики бывают общей (средства для наркоза) и местного действия.
В зависимости от способа введения анестетиков наркоз разделяют на
ингаляционный и неингаляционный.
При ингаляционном наркозе газ или пары анестетиков поступают в
организм больного при вдыхании через маску наркозного аппарата,
интубационную трубку или трахеотомическую канюлю. Для этого наркоза
характерна простота метода, легкодоступность и высокая степень
управляемости. Чаще всего применяют такие средства:
диазота оксид,
диэтиловый эфир (эфир для наркоза),
фторотан,
энфлюран,
изофлюран.
Неингаляционный наркоз, в зависимости от путей введения анестетиков,
разделяют на:
а) внутривенный;
б) внутримышечный;
в) пероральный;
г) внутрикишечный.
Последние три способа более распространены в детской анестезиологии.
18.
Характерной особенностью неингаляционного наркоза является плохаяуправляемость: полная зависимость его течения от длительности
биологической трансформации (обезвреживания и выведения)
анестетика в организме. К неингаляционным анестетикам относят:
барбитураты (гексенал, тиопентал натрия),
оксибутират натрия,
виадрил,
кетамин,
пропанидид,
альтезин,
пропофол.
Кроме того, неингаляционным путем можно проводить
комбинированные способы общей анестезии: нейролептаналгезию,
атаралгезию, центральную анальгезию и др. В отличие от общей
анестезии (наркоза), при применении местной анестезии сознание у
больных не исключается.
В зависимости от места введения анестетика (тримекаина, новокаина,
лидокаина, ксилокаина т.д.) местная анестезия подразделяется на:
а) поверхностную (терминальную);
б) инфильтративную;
в) проводниковую: стволовую, плексусную, эпидуральную, спинальную.
19.
МетодыНаряду с перидуральной анестезией для послеоперационного обезболивания нами
используется также известная методика лечебного наркоза (Б. В. Петровский, С. И.
Ефуни), препараты опия и их синтетические заменители в комбинации с
фенотиазинами. Лечебный наркоз выгоден у лиц с расстройством центральной
нервной системы, когда есть необходимость выключить кору. Однако лечебный
наркоз, обладая слабым обезболивающим эффектом, требует комбинации с
анальгетиками, кроме того, при проведении лечебного наркоза необходимо
тщательное наблюдение врача или обученного среднего персонала за
правильностью потока газов и дыханием больного, чтобы вовремя устранить
возможные осложнения. Лечебный наркоз продолжительностью 35—40 минут
проводится дробно, с последующей ингаляцией увлажненного кислорода. Как
известно, опиаты, уменьшая восприятие болевых ощущений, обладают рядом
неблагоприятных свойств: понижают возбудимость дыхательного и кашлевою
центров, вызывают урежение и уменьшение глубины дыхания, что приводит к
снижению легочной вентиляции. Кроме того, под влиянием опиатов повышается
тонус сфинктера мочевого пузыря и усиливаются сокращения желчевыводящих
путей. Все эти побочные свойства опиатов неблагоприятно влияют на течение
послеоперационного периода, особенно у пожилых ослабленных больных, и
заставляют прибегать к различного рода комбинациям обезболивающих средств,
чтобы уменьшить дозу опиатов.
20.
В послеоперационной палате больного укладывают на согретуюфункциональную кровать в горизонтальном положении на спине,
дренажи, введенные в плевральную полость, подсоединяют к
отсасывающему устройству, с помощью которого осуществляется
постоянная аспирация отделяемого из плевральной полости.
Создающееся разряжение способствует раннему расправлению
легкого и устраняет необходимость пункций плевральной полости.
Кроме того, постоянный дренаж позволяет следить за степенью
геморрагии в ближайшем послеоперационном периоде, а также служит
контролем за заживлением анастомоза и в случае развития
недостаточности швов оставляет надежду на ограничение процесса и
образование свища. После полного пробуждения от наркоза
немедленно проводится обезболивание одним из описанных методов,
устанавливается ингаляция увлажненным кислородом и наблюдение за
гемодинамическими показателями и дыханием больного. Каждые 30
минут измеряют артериальное давление, подсчитывают частоту пульса
и дыхания, данные заносят в график. По клиническим показаниям
проводится исследование кислотно-щелочного равновесия и его
коррекция, продолжается возмещение кровопотери. При
удовлетворительных гемодинамических показателях через 2 часа
после наркоза больному можно придать возвышенное положение
(осторожно! чтобы не вызвать ортостатический коллапс), что улучшает
вентиляцию легких.
21. МЕСТНАЯ АНЕСТЕЗИЯ
22. Местная анестезия
Поверхностная анестезияПоказания, противопоказания, медикаменты,
инструментарий, осложнения
Инфильтрационная анестезия
Показания, противопоказания, медикаменты,
инструментарий, осложнения
Проводниковая анестезия
Показания, противопоказания, медикаменты,
инструментарий, осложнения
Спинномозговая и эпидуральная анестезия
Показания, противопоказания, медикаменты,
инструментарий, осложнения
23. Местная анестезия
Преимуществабезопасность
простота методики (не требуется участия других лиц, наличия
сложной аппаратуры)
дешевизна
Недостатки
невозможно управлять функциями организма при обширных
травматических операциях
трудность ревизии органов брюшной полости, так как нет
расслабления мускулатуры
не всегда можно добиться полного обезболивания (операции в
области рубцово измененных тканей и др.)
у больных с неустойчивой психикой нежелательно сохранение
сознания во время операции
Непереносимость местных анестетиков
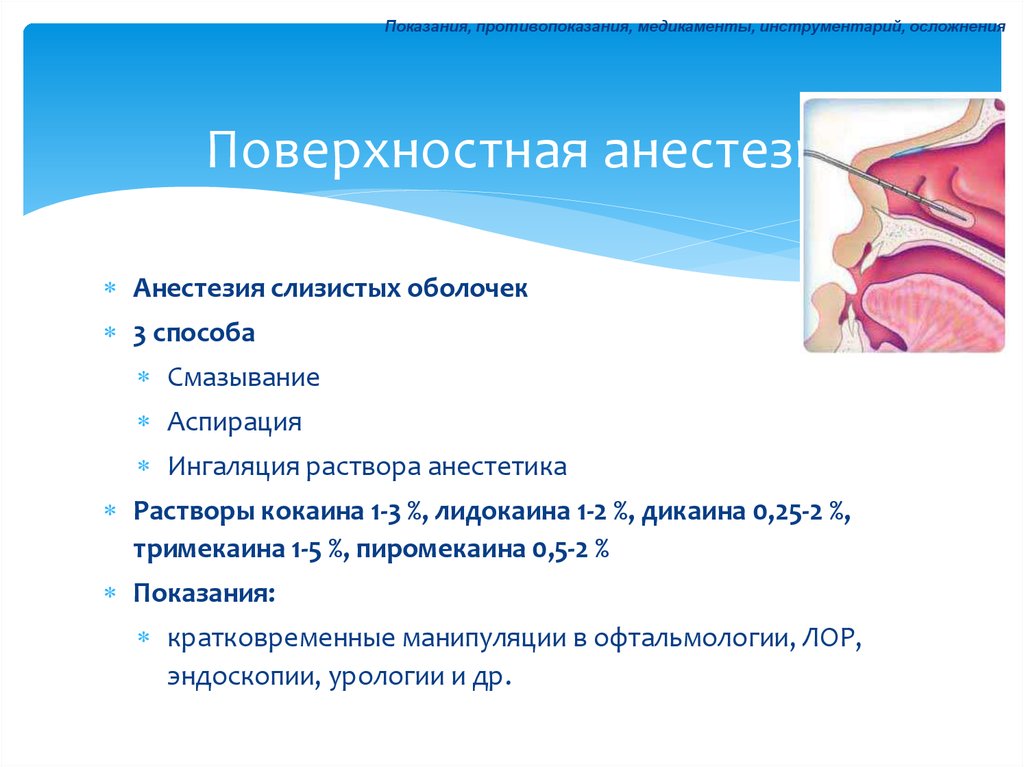
24. Поверхностная анестезия
Показания, противопоказания, медикаменты, инструментарий, осложненияПоверхностная анестезия
Анестезия слизистых оболочек
3 способа
Смазывание
Аспирация
Ингаляция раствора анестетика
Растворы кокаина 1-3 %, лидокаина 1-2 %, дикаина 0,25-2 %,
тримекаина 1-5 %, пиромекаина 0,5-2 %
Показания:
кратковременные манипуляции в офтальмологии, ЛОР,
эндоскопии, урологии и др.
25. Инфильтрационная анестезия
Показания, противопоказания, медикаменты, инструментарий, осложненияИнфильтрационная анестезия
Метод инфильтрационной анестезии по А. В. Вишневскому
Послойная инфильтрация тканей раствором новокаина
фасциальным футляром – тугой ползучий инфильтрат
Растворы новокаина 0,25-0,5 %, лидокаина 0,25-0,5 % – до 1 л на
операцию
Большая, часть раствора вытекает при разрезе, что предупреждает
интоксикацию
Показания к применению:
кратковременные операции на поверхности тела, когда не
требуется релаксации мышц
26. Инфильтрационная анестезия
Показания, противопоказания, медикаменты, инструментарий, осложненияИнфильтрационная анестезия
Этапы инфильтрационной анестезии по А. В. Вишневскому
внутрикожная анестезия по линии разреза с помощью тонкой иглы
с образованием “лимонной корочки”
тугая инфильтрация подкожной клетчатки
после разреза кожи и подкожной клетчатки введение новокаина
под апоневроз;
после рассечения апоневроза инфильтрация мышц
после вскрытия брюшной полости инфильтрация париетальной
брюшины
введение новокаина в брыжейку, сальник и т. п. с образованием
ползучего инфильтрата
NB! Постоянная смена ножа и шприца
Тугой ползучий инфильтрат: обезболивание и гидравлическая
препаровка тканей
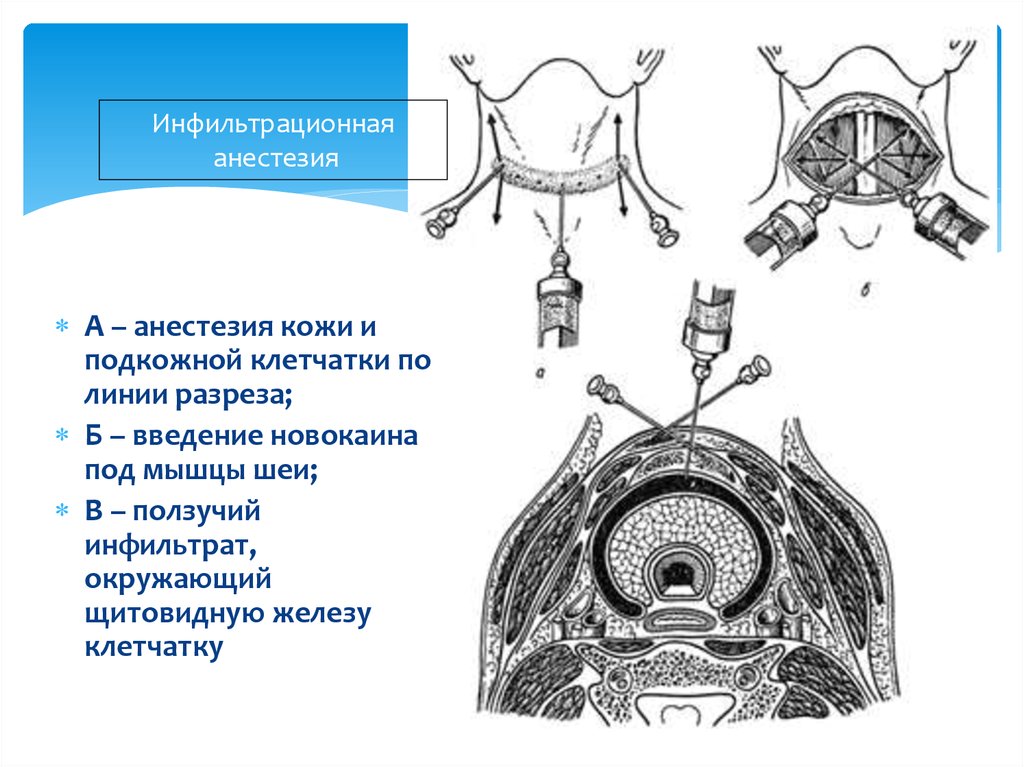
27. Инфильтрационная анестезия
A – анестезия кожи иподкожной клетчатки по
линии разреза;
Б – введение новокаина
под мышцы шеи;
В – ползучий
инфильтрат,
окружающий
щитовидную железу
клетчатку
28. Проводниковая анестезия
Показания, противопоказания, медикаменты, инструментарий, осложненияПроводниковая анестезия
Методы местной анестезии, при которых анестетик подводят к
нервному стволу
стволовая анестезия
анестезия сплетений
Блокада нервного ствола обеспечивает обезболивание области,
иннервируемой этим нервом
Выраженное обезболивание достигается меньшим количеством
анестетика, чем при инфильтрационной анестезии, но в большей
концентрации (1-2 %)
Основными показания
Оперативные вмешательства на конечностях (ортопедия,
травматология, оперативная флебология, операции на артериях и
т.д.), в челюстно-лицевой области, начиная от стоматологии и
кончая сложнейшими реконструктивными операциями
29. Проводниковая анестезия
Показания, противопоказания, медикаменты, инструментарий, осложненияПроводниковая
анестезия
Анестезия плечевого сплетения по Куленкамфу
Раствор новокаина 1 % – 20-50 мл
Анестезия наступает через 10-15 мин, длительный паралич
Паравертебральная анестезия
Блокада нервов при выходе их из межпозвоночных отверстий
Раствор новокаина 0,5 % – 5-10 мл
Парасакральная анестезия по Брауну
Применяется при операциях на органах малого таза
Раствор новокаина 0,5 % – 5-10 мл
Общий расход – около 200 мл раствора новокаина
Чрескожная блокада чревных нервов по Капису
Раствор новокаина 0,5 % – 30-40 мл
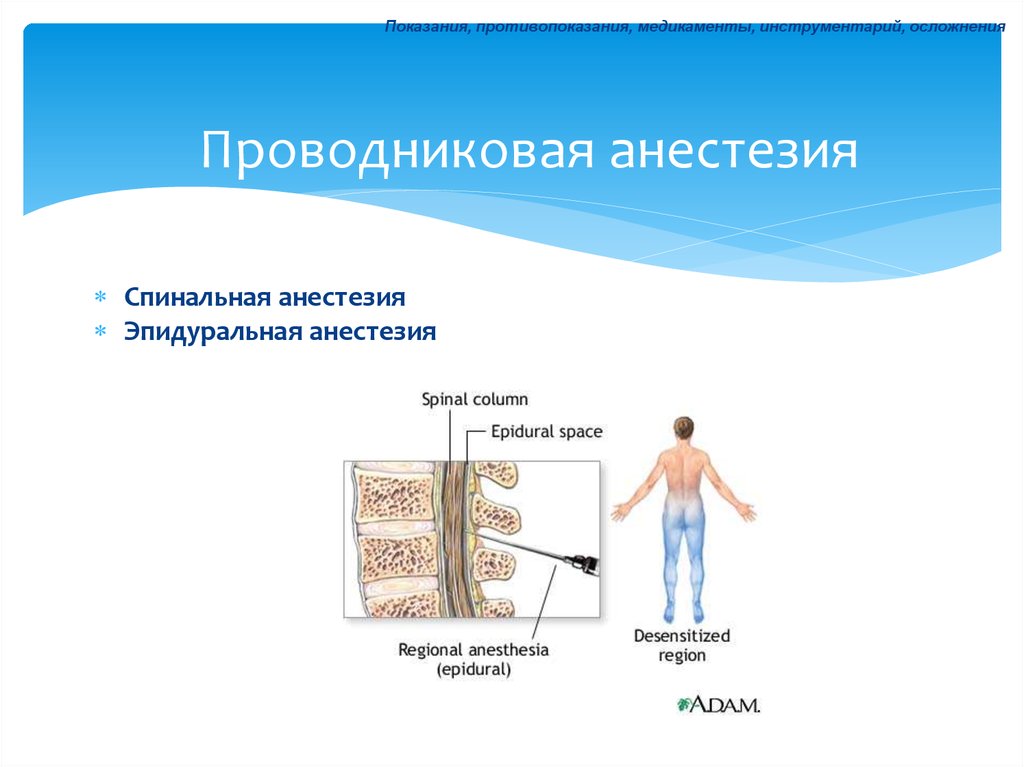
30. Проводниковая анестезия
Показания, противопоказания, медикаменты, инструментарий, осложненияПроводниковая анестезия
Спинальная анестезия
Эпидуральная анестезия
ФИЛЬМ


























 Медицина
Медицина








