Похожие презентации:
Құрсақ ішілік инфекциялар. Қызамық
1.
С.Д. Асфендияров атындағы Қазақ ҰлттықМедицина Университеті.
Кафедра: Балалар инфекциясы
Тақырып: Құрсақ ішілік инфекциялар.Қызамық .
Орындаған: Дәсербай Ж.
Төлегенова Г.
Факультет: ЖМ Курс: 4 Топ:05-02
Тексерген: .
Алматы 2016ж.
2. ЖОСПАР
І КіріспеҚұрсақ ішілік инфекциялар.
ІІ Негізгі бөлім:
1. Этиологиясы.
2. Патогенезі.
3. Клиникасы.
4. Жіктелуі.
5. Қызамық.
ІІІ Қорытынды.
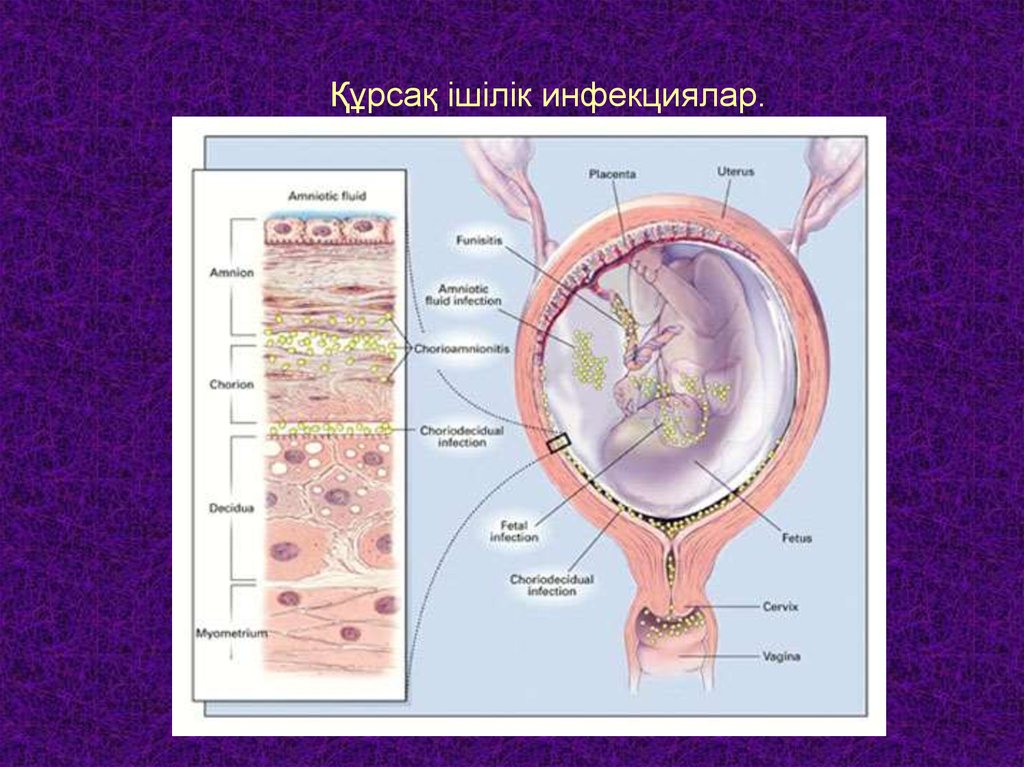
3. Құрсақ ішілік инфекциялар
Құрсақ ішілік инфекциялар – екі қабатәйелден немесе босану кезінде туу
жолдарынан қоздырғыш өтуінен
болатын инфекциялар. Уақытына
байланысты антенатальды немесе
интранатальды деп аталады.
4.
Құрсақ ішілік инфекциялар.5. Этиологиясы.
1. Трансплацентарлы қан ағымы арқылы2. Жоғары өрлеу арқылы. Құрсақ
қуысынан, жатыр мойынынан.
3. Төмен түсу арқылы. Құрсақ қуысынан
және жатыр түтікшелерінен.
4. Тікелей құрсақ қабырғасынан
инфекциялану.
6. Этиологиясы.
Инфекциялық процесс дамуына
мынадай факторлар әсер етеді:
Гипоксия;
Жүктілік ақаулары;
Құрсақ ішілік дамуының артта қалуы;
Шала туылу;
Анасының көп мөлшерде дәрі –
дәрмек ішуі.
7. Құрсақ ішілік инфекциялардың дамуы
Құрсақ ішілік инфекциялардыңдамуы көбінесе бала жолдасының
бүтіндігінің өткізгіштігінің бұзылуына
байланысты және қоздырғыштың
вируленттілігіне, ұрықтың иммундық
жауабының түріне байланысты.
Неғұрлым ертерек жұқтырса, соғұрлым
ауыр түрде өтеді, қауіпті болады. Құрсақ
ішілік инфекциялардың ауруларының
дамуы бір – біріне ұқсас болады.
8. Патогенезі.
Антенатальды инфекцияларБала жолдасының зақымдалуы
Фетоплацентарлық жетіспеушіліктің күшеюі.
Шала туылу;
Түсік тастау;
Өлі туылу;
Тұншығу (асфиксия)
Ұрықта Ig деңгейі төмендеуі
Антидене комплексі пайда болуы
• Энцефалит
• Гломерулонефрит
• цирроз
9. Клиникасы
Улану белгілері• Әлсіздік;
• Дене салмағын қоспауы;
• Тері түсінің бозғылт, сұр болуы;
• Склерема, сарғаю;
• Пурпура
Респираторлы бұзылыстары:
• Тахипноэ
• Ентігу
• Тыныс тоқтауы
• Көгерудің болуы
10. Клиникасы
Асқазан ішек жолдарының бұзылыстары:1. Құсу;
2. Лоқсу;
3. Іш кебу;
4. Диарея, т.с.с.
ОЖЖ зақымдалуының белгілері:
• Гипертензия;
• Гипотензия;
• Тырысулар; т.с.с.
11. Клиникасы
Жүрек – қан тамырлық бұзылыстар:• Тахикардия;
• Жүрек үндерінің кереңделуі;
• Жүректің салыстырмалы шекараларының кеңеюі;
• Терісінің мрамор түстес болуы;
• Ісінулер;
• Қан кетулер;
• Тромбоцитопения;
• Спленомегалия;
• Сарғаю;
• Қан аздық;
• Қан қысымының төмендеуі, т.с.с.
12.
Құрсақ ішінде дамитын инфекцияларВирустық
Бактериялық
13. Құрсақ ішінде дамитын вирустық инфекциялар.
Көптеген вирустық инфекциялар іштегібалаға (немесе ұрыққа) өтіп, әр түрлі
өзгерістер, оның ішінде вирустарға тән
қабыну үрдістерін қоздыра алатыны
анықталған. Оларға: қызамық вирусы,
цитомегалия, жел шешек, жай герпес,
паротит, коксаки, сарысулы гепатит,
аленовирус, АИВ және т.б. жатады.
14. Қызамық (Краснуха) вирусы.
Қызамық (Краснуха) вирусы.Таксономиясы:
Тұқымдастығы: Тоgaviridae.
Туысы:Rubivirus.
Морфологиясы,антигендік құрылымы.
Сфера пішінді,
геномы бір жіпшелі РНҚ.
Сыртқы липопротеидті қабатында
бүрлері (Ha, N) бар симметриясы кубтық
типті, бір жіпшелі.
15. Экологиясы. Эпидемиялогиясы.
Қызамықпен 3-6 жастағы балалар ауырады, ересек адамдарда ауыруы мүмкін. Аса қауіпті туа біткен қызамық –ауру
анадан трансплацентралы жұғуы.
Инфекция көзі: науқас адам. Жұғу жолы: аэрозольды, жанасу
арқылы (жұқтырылған заттармен). Вирус 7-8 күннен кейін
бөлінеді (жоғары тыныс алу жолдарының шырышымен, несеп,
нәжіспен).
Қызамық ұйымдастырылған балалар ұжымдарында
кездесетін эпидемиялық күрт көбею түрінде жиі тіркеледі.
Жұғу жолдары: аэрогенді,трансплацентарлы.
Қызамық вирусы плацентарлы тосқауылдан өтіп нәрестені
жұқтыруға қабілетті, тератогенді қасиетке ие.
Жасырын кезеңі: 11 – 22 күн.
Ену қақпасы: тыныс алу жолдарының шырышты қабаттары.
Мойынның лимфа түйіндерінде көбейгеннен кейін қанға келіп
түсіп, ағзаға таралады.
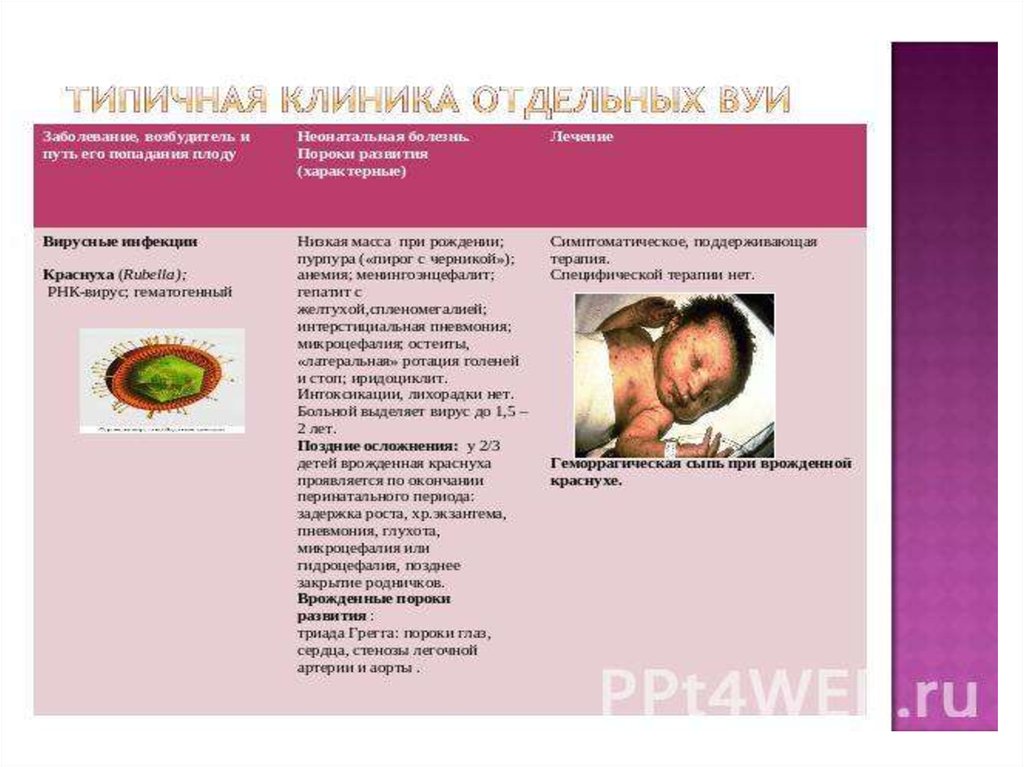
16.
Краснуха, перенесенная в I триместре беременности, часто приводитк инфекции у плода. Врожденная инфекция проявляется рядом
пороков развития, известных как фетальный синдром краснухи;
причиной этих пороков служит вызванный вирусом васкулит в
различных органах и тканях. Большое значение имеют сроки
инфекции. Проспективные исследования, включавшие беременных с
лабораторно подтвержденной краснухой, показали, что, если
женщина заболевала в первые 12 нед беременности, у плода
инфекция развивалась в 90% случаев, если во II триместре — в 25—
30% случаев, а если в последние недели беременности — то в 60—
100% случаев. Инфекция на 2—6-й неделе внутриутробного развития,
когда происходит органогенез, часто приводит к порокам развития
сердца и глаз. Во II триместре иммунная система плода становится
более зрелой, поэтому хронической инфекции, которая возникает при
заражении в первые недели внутриутробного развития не возникает.
17.
В целом чем раньше инфекция развивается у плода, тем тяжелее еепоследствия. Пороки сердца, катаракта и глаукома возникают в
основном в тех случаях, когда мать перенесла краснуху в первые 2
мес беременности. Тугоухость и неврологические расстройства
могут развиться на любом сроке I триместра, в некоторых случаях и
во II триместре, на более поздних сроках инфекция не вызывает
пороков развития Доказано, что повторное заражение краснухой
несет значительно меньший риск для плода, чем первичная
инфекция.
18.
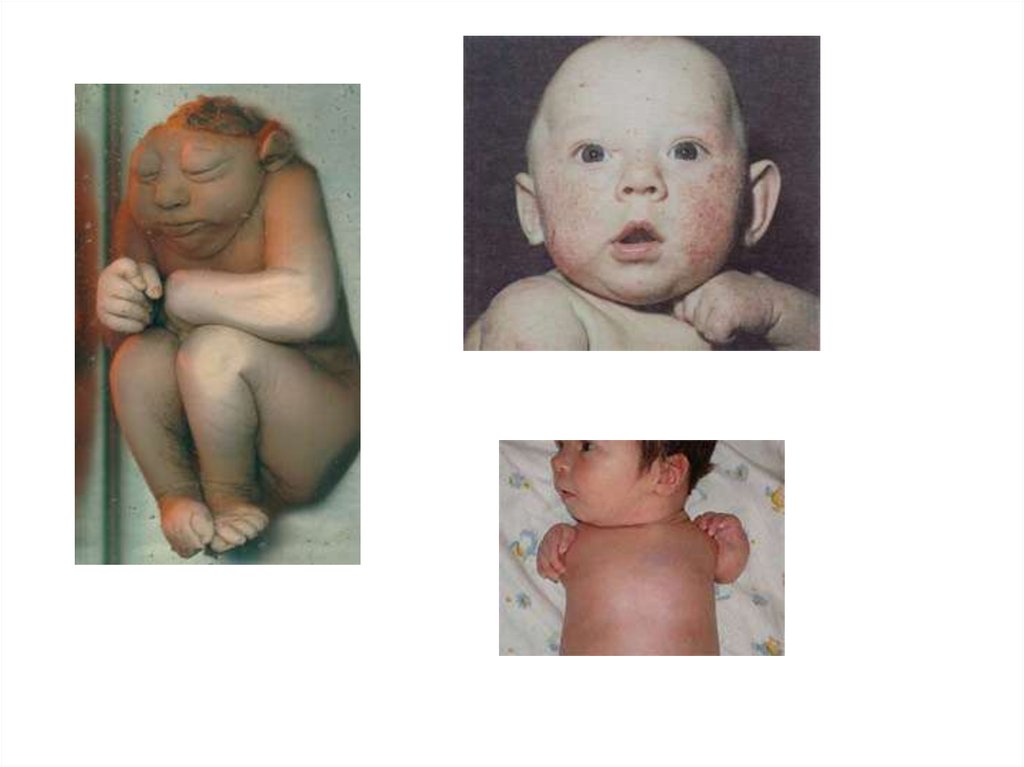
У новорожденного врожденная краснуха может проявляться рядом острых,часто смертельных состояний, которые у выживших детей проходят бесследно.
Самое частое и тяжелое из них — тромбоцитопеническая пурпура
новорожденных, которая протекает с красно-фиолетовой пятнистой сыпью.
Число элементов сыпи бывает разным, кожа имеет характерный вид «оладьев
с черникой». Обычно она сочетается с другими преходящими нарушениями,
например просветлениями метафизов на рентгенограммах длинных трубчатых
костей, гепатосспленомегалией, гепатитом, гемолитической анемией, а также
выбуханием большого родничка с цитозом в СМЖ или без него.
Тромбоцитопеническая пурпура — самое тяжелое проявление врожденной
краснухи. Нередко у детей с острыми проявлениями врожденной краснухи
отмечаются низкий вес при рождении, врожденные пороки сердца, катаракта,
глухота и задержка развития с микроцефалией или без нее.
19.
Самое характерное поражение глаз — одно- или двусторонняя жемчужнаяядерная катаракта, нередко сочетающаяся с микрофтальмией. При рождении
катаракта может отсутствовать или быть настолько незначительной, что
выявить ее можно только с помощью тщательного офтальмоскопического
исследования. Врожденная глаукома может наблюдаться с рождения или
появиться в первые месяцы жизни, клинически она неотличима от
наследственной глаукомы новорожденных. Роговица растянутая, мутная,
передняя камера глаза глубокая, внутриглазное давление повышено. Самым
частым поражением глаз при врожденной краснухе, по-видимому, является
ретинопатия, для которой характерны отдельные черные очаги различного
размера и локализации. По-видимому, эта аномалия пигментного эпителия
сетчатки зрения не нарушает. Однако выявление поражения сетчатки
значительно упощает диагностику врожденной краснухи.
20.
Характерное проявление врожденной краснухи — задержкапсихомоторного развития. Самое частое последствие необратимого
повреждения головного мозга при врожденной краснухе — умственная
отсталость различной тяжести. Часто встречаются поведенческие
расстройства и проявления минимального повреждения головного мозга.
Реже встречается спастическая параплегия и аутизм. Редкое
осложнение врожденной краснухи — прогрессирующий краснушный
панэнцефалит — тяжелое поражение ЦНС, проявляющееся во втором
десятилетии жизни. Снижение интеллекта, миоклонус атаксия и
эпилептические припадки прогрессируют и через несколько лет приводят
к смерти. В сыворотке и СМЖ обнаруживают высокий титр
специфических антител, в СМЖ повышен уровень белка и глобулинов.
При гистологическом исследовании биоптатов головного мозга
обнаруживают признаки прогрессирующего панэнцефалита и выделение
вируса из ткани мозга позволяет дифференцировать краснушный
энцефалит от подострого склерозирующего панэнцефалита редкого
отдаленного осложнения кори.
21.
22.
23. Патогенезі
Вирустың бірінші репродукциясы мойын, шүйде,құлақ артындағы бездердің лимфоидты
жасушаларында өтеді. Бездер үлкейіп,
пальпациялағанда-ауру сезімді. Вирус қанға түседі.
Клиникалық белгілер пайда болғаннан 3-4 күннен
бұрын бөртпе пайда болғанда вирусемия
тоқталады.
Қызамық жүкті әйелдер үшін қауіпті, себебі ұрық
зақымданып жүктілік нәтижесі түсік және ұрықтың
өлуіне немесе ұрықтың ауыр ақауларына –
саңыраулық, көру мүшесінің зақымдалуы, жеке
мүшелердің жетілмеуіне әкелуі мүмкін.
Қызамық вирусы ұрыққа әсер етеді. Жүктіліктің 3
айлығында (90 пайыз кемістік),содан кейін 25-8
пайызға дейін төмендейді.
24. Қорытынды.
Құрсақ ішіндегі инфекциялық ауруларнәрестенің 70 күннен 280 күнге дейінгі
аралықтағы сырқаттары кіреді. Оларды ерте
және кеш дамитын түрлерге бөледі. Жатыр
ішінде дамып жатқан бала 5-6 айдан бастап
микробтар мен вирустар әсеріне қабыну
реакциясы арқылы жауап бере бастайды,
бірте – бірте бұл реакция жеке
инфекцияларға тән түр алады. Іштегі бала
денесіне дарыған инфекция қоздырушылары
ұрықтың өз - өзінен түсіп қалуы, өлі немесе
шала туылуының себебі бола алады.





















 Медицина
Медицина