Похожие презентации:
Опухоли мягких тканей
1. Опухоли мягких тканей
Кафедра онкологии с курсом торакальнойхирургии ФПК и ППС КГМУ.
проф. Бахмутский Н.Г., 2015 г.
2. Характеристика ОМТ
ОМТ – все неэпителиальные опухоли за исключениемновообразований ретикулоэндотелиальной системы и
опорной ткани органов.
Одним из важных критериев, позволяющим считать, что
опухоль исходит из мягких тканей, является её
локализация .
Под мягкими тканями конечностей и туловища
подразумеваются все анатомические образования,
расположенные между кожей и костями скелета –
подкожножировая
клетчатка,
рыхлая
жировая
межмышечная
прослойка,
синовиальная
ткань,
поперечнополосатые и гладкие мышцы и т.д.
Мягкие ткани составляют более 2/3 массы тела, однако
частота опухолей этой локализации не превышает 2-5%
от всех злокачественных опухолей взрослых .
3. Характеристика ОМТ
Источником развития опухолей мягких тканей могутбыть производные всех трёх зародышевых листков:
• Эктодерма (кожа с её придатками, шванновские
клетки, некоторые производные мезенхимы);
• Мезодерма (фиброзная, жировая, мышечная, сосуды,
сочленения, суставные сумки, серозные оболочки);
• Эндодерма.
Чаще всего опухоли мягких тканей образуются из
производных мезенхимы.
Доля сарком среди всех опухолевых и опухолеподобных
поражений мягких тканей составляет 5-10%, в
подавляющем большинстве случаев встречаются
доброкачественные процессы.
4. I. Доброкачественные опухоли и опухолевидные поражения из фиброзной ткани
I. Доброкачественные опухоли1.
2.
3.
4.
и опухолевидные поражения из фиброзной ткани
Узловой фасциит – локализуется вблизи поверхностных фасций в
виде узла до 5см, чаще болеют мужчины 20-40 лет. Лечение
хирургическое, прогноз благоприятный, рецидивы не более 1%.
Оссифицирующий миозит – встречается у молодых мужчин,
после травмы, особенно в зонах бедра, плеча, ягодиц - рубцовый
процесс в глубине мышцы. Нетравматический оссифицирующий
миозит отличается быстрым ростом, рентгенологически –
наличием периостального компонента. Лечение хирургическое,
операция необходима после созревания оссификата, т.е. через 2-3
месяца. Рецидивы редки, связаны с погрешностями операции.
Пролиферирующий миозит – плотное, болезненное образование в
глубоких слоях мышц без четких контуров, возникает чаще в
пожилом возрасте. Чаще локализуется на верхней конечности. В
30% возникает после травм. Лечение хирургическое.
Фиброма – плотная опухоль в виде узла, может достигать
больших размеров, возникает у людей старшего возраста, чаще у
женщин. Лечение хирургическое. Не даёт рецидивов.
5. I. Доброкачественные опухоли и опухолевидные поражения из фиброзной ткани
4.5.
Эластофиброма – редкая, медленно растущая опухоль, чаще у
людей пожилого возраста, локализация - грудная клетка, угол
лопатки. Достигает больших размеров (до 10см). Может носить
семейный характер. Лечение хирургическое.
Поверхностный фиброматоз. Располагается на фасциях и
апоневрозах, имеет медленный темп роста. Варианты - а)
ладонный (б-нь Ледерхоза), чаще у молодых людей, может
ассоциироваться со сгибательной контрактурой Дюпюитрена, у
людей старше 65 лет. Будучи доброкачественным процессом,
может рецидивировать после иссечения; б) б-нь Пейрона,
фибромы расположенные на половом члене, вызывает
выраженные боли при эрекции, может распространяться на
кавернозные и спонгиозные структуры.
6. I. Доброкачественные опухоли и опухолевидные поражения из фиброзной ткани
I. Доброкачественные опухоли7.
и опухолевидные поражения из фиброзной ткани
Фиброматоз – термин часто употребляется для определения
диспластических процессов в соединительной ткани, которые не
имеют ни признаков воспаления, ни черт определённой опухоли.
Встречается во все периоды жизни, бывает локализованным и
генерализованным, врождённым (ювенильным) и смешанным
(десмоид). Отдельно нужно выделить экстраабдоминальный
фиброматоз (агрессивный фиброматоз, экстраабдоминальный
десмоид). Наблюдается чаще у молодых людей, локализуется в
зонах апоневрозов и фасций, на конечностях, плечевом поясе,
ягодицах. Проявление – наличие пальпируемого плотного
новообразования плотной консистенции. Иногда десмоид
инфильтрирует весь массив передней брюшной стенки и даже
врастает в органы брюшной полости. Основной метод лечения –
хирургический: широкое иссечение в пределах здоровых тканей.
Нередки рецидивы (возможно 7-8 и более). Иногда применяют
лучевую терапию на фоне местной гипертемии в сочетании с
тамоксифеном, как самостоятельный метод. Калечащие операции
производят в исключительно редких случаях (инвазия соудистонервного пучка). Не метастазирует.
7. II. Доброкачественные опухоли и опухолеподобные поражения фиброгистиоцитарного генеза.
1.2.
3.
Ксанотома – редкая опухоль у людей с нарушенным
липидным
обменом,
обычно
множественная.
Локализуется в коже, или в сухожилиях. Узелки
мелкие.
Юношеская ксантогранулёма. Небольшой узелок в
толще дермы или подкожной клетчатки. Исчезает
спонтанно.
Фиброзная гистиоцитома – плотный узел до 10 см,
чаще встречается в среднем возрасте на нижних
конечностях,
растёт
медленно.
Лечение
хирургическое, рецидивы редки.
8. III. Доброкачественные опухоли жировой ткани
1.Липома – самая частая опухоль из доброкачественных, составляет
30-40%, возникает везде, где есть жировая ткань. В дерме
инкапсулирована, в других участках тела слабо отграничена.
Озлокачествляется в забрюшинном пр-ве, другие локализации –
практически нет. Бывает множественной, иногда симметричной.
Узел дольчатого строения, при развитии в липоме развиваются
дистрофические изменения – обызествление, оссификация.
Существуют варианты липомы, отличающиеся клиникой и
морфологией.
а)Миелолипома чаще встречается в забрюшинном пр-ве, клетчатке
малого таза, надпочечниках – обычно не озлокачествляется.
Подкожная ангиолипома встречается в молодом возрасте на
передней брюшной стенки предплечьях. Веретеноклеточная липома
– плотный, округлой формы, медленно растущий узел в области
плечевого сустава и спины, в 90% случаев болеют взрослые
мужчины, может инфильтрировать окружающие ткани, хотя
рецидивы и метастазы после иссечения не описаны. Лечение липом
– хирургическое.
9. III. Доброкачественные опухоли жировой ткани
2.3.
Липобластоматоз – инкапсулированный
узел дольчатой формы до 14 см в диаметре,
бывает узловым и диффузным, в 88%
болеют мальчики до 7 лет, локализуется в
области ягодицы, надплечья и кисти. После
хирургичского
иссечения
возможны
рецидивы.
Гебернома – дольчатый узел бурого цвета,
чаще на шее, средостении, спине.
Исключительно редкая опухоль, в зонах, где
имеется бурый жир.
10. IV. Доброкачественные опухоли мышечной ткани
1.Лейомиома – зрелая опухоль, возникает у лиц
обоего пола, может озлокачествляться, бывает
множественной. Лечение – хирургическое.
Основные разновидности: а)лейомиома из
мышечной ткани мелких сосудов – мелкие,
множественные, нечетко очерченные, медленно
растущие узлы, часто с изъязвленной кожей
(напоминающие саркому Капоши), б)генитальная
лейомиома из мышечной оболочки мошонки,
б/половых губах, промежности, соска, гормонозависима, имеется полиморфизм клеток.
Лечение хирургическое.
11. IV. Доброкачественные опухоли мышечной ткани
2.3.
Ангиолейомиома из замыкающих артерий – резко
болезненная опухоль, при внешних воздействиях или
эмоциях может менять размер. Растет медленно около
суставов, чаще в пожилом возрасте.
Рабдомиома – редкая зрелая опухоль, в основе поперечнополосатая мышечная ткань. Поражает сердце и мягкие
ткани. Плотный узел, в капсуле, с четкими границами.
Метастазов не описано. Рецидивы крайне редко.
Микроскопически различают 3 субтипа: миксоидный,
фетальный клеточный и взрослый. Выделяют также
рабдомиомы женских гениталий. Рецидивирует в
основном взрослый тип.
12. V. Доброкачественные опухоли кровеносных и лимфатических сосудов (истинные)
1.2.
3.
4.
Капиллярная ангиома – опухоль с пролиферацией
эндотелиальных клеток.
Доброкачественная
гемангиоэндотелиома
–
врождённая патология, встречается у новорождённых и
грудных детей, чаще у девочек, наиболее частая
локализация – голова.
Капиллярная гемангиома – наиболее частая после
липомы
доброкачественная
опухоль,
бывает
множественной, максимальной величины достигает к
6-месячному возрасту. При множественном поражении
возможна локализация во внутренних органах.
Кавернозная гемангиома – состоит из причудливых
полостей типа синусоидов, различной величины.
Локализуется в коже, мышцах, внутренних органах,
протекает доброкачественно.
13. V. Доброкачественные опухоли кровеносных и лимфатических сосудов (истинные)
5.6.
7.
Старческая гемангиома – опухоль с пролиферацией
капилляров с последующей их кавернизацией.
Гемангиома
–
зрелая
опухоль
сосудистого
происхождения, встречается часто. Возникает в среднем
возрасте на слизистой носа, губ, коже лица,
конечностей,
м/железе.
Выглядит
как
чётко
отграниченный узел серовато-розового цвета до 2-3см.
Может трансформироваться в ангиосаркому.
Гломусная опухоль (гломангиома, оп. Барре-Массона) –
единичная или множественная опухоль (может быть
семейной). Встречается у пожилых людей, чаще в
области ногтевого ложа кистей и стоп, очень редко
поражает кожу голени, лица, туловища и внутренние
органы (единичные наблюдения в почках, влагалище,
костях). При локализации в коже – резко болезненная.
Не рецидивирует и не метастазирует.
14. V. Доброкачественные опухоли кровеносных и лимфатических сосудов (истинные)
7.8.
9.
Гемангиоперицитома – встречается редко, в любом
возрасте. Локализуется в коже, реже - в толще
м/тканей. Имеет вид отграниченного плотного узла
красного цвета. Может озлокачествляться в 20%,
давая
рецидивы
и
метастазы,
считается
потенциально злокачественным процессом. У детей
имеет доброкачественное течение.
Лимфангиома – чаще встречается в детском
возрасте, как порок развития лимфатических
сосудов. В большинстве случаев локализуется на
шее, слизистой полости рта.
Артериальная ангиома – конгломерат порочно
развитых сосудов, не имеет признаков опухоли.
15. VI. Доброкачественные опухоли и опухолеподобные заболевания синовиальной ткани (суставов)
1.2.
3.
Доброкачественная синовиома без гигантских клеток – поражает
главным образом коленный сустав – в виде небольших плотных
узлов. Лечение хирургическое, однако больные должны наблюдаться
до 10 лет, так как опухоль может рецидивировать и метастазировать.
Доброкачественная гигантоклеточная синовиома (нодулярный
тендосиновит) – псевдоопухолевый процесс, достаточно частый.
Локализуется в области синовиальной оболочки суставов (15%),
сухожильных влагалищах (80%), в слизистых сумках (5%).
Узловатое образование на пальцах кистей, реже стоп, ещё реже в
области крупных суставов. Излюбленно – межфаланговые суставы.
Чаще у женщин 30-60 лет. Часто рецидивирует, в связи с неполным
удалением. Метастазов не даёт.
Пигментный вилонодулярный синовит – встречается в среднем
возрасте внутри оболочек коленного, локтевого, плечевого суставов.
Этиология не ясна.
16. VII. Доброкачественные опухоли периферических нервов
1.2.
3.
Травматическая или ампутационная неврома – плотный
болезненный узел, результат посттравматической
гиперрегенерации нерва.
Нейрофиброма – одиночная, медленно растущая опухоль
мезенхимальной оболочки нервного ствола, чаще на
седалищном и межреберных нервах, в любом возрасте.
Растёт в виде опухолевого узла небольших размеров с
гладкой поверхностью, при пальпации боль иррадиирует
по ходу нерва. Рост опухоли может быть от нерва к
периферии, так и внутри нерва. Лечение хирургическое,
прогноз
благоприятный.
Особое
заболевание
множественный нейрофиброматоз (б-нь Реклингхаузена)
относится к группе диспластических процессов
(возможно озлокачествление 1-го из узлов).
Неврилеммома
(невринома, шваннома)– опухоль
шванновской оболочки по ходу нерва. Прогноз
благоприятный.
17. Характеристика злокачественных опухолей мягких тканей
Саркомы мягких тканейпо особенностям роста, клиническому течению
и прогнозу относятся к числу наиболее
злокачественных опухолей человека.
Представляют большую группу
злокачественных новообразований
разнообразного гистогенеза, отличаются
пёстрой клинической картиной, частым
рецидивированием, ранним появлением
гематогенных метастазов и
неблагоприятным прогнозом.
18. ФАКТОРЫ РИСКА ВОЗНИКНОВЕНИЯ САРКОМ МЯГКИХ ТКАНЕЙ
• Ионизирующаярадиация
ответственна
за
возникновение 5% сарком мягких тканей, в результате
ранее проведенного облучения по поводу других
опухолей(например, рака молочной железы или
лимфомы). Средний период между воздействием
радиации и выявлением саркомы мягких тканей
составляет 10 лет.
• Некоторые наследственные заболевания повышают
риск развития сарком мягких тканей:
• Нейрофиброматоз,
который
характеризуется
наличием под кожей множественных нейрофибром
(доброкачественных опухолей). У 5% больных
нейрофиброматозом
отмечается
перерождение
нейрофибромы в злокачественную опухоль.
19. ФАКТОРЫ РИСКА ВОЗНИКНОВЕНИЯ САРКОМ МЯГКИХ ТКАНЕЙ
• Синдром Гарднера приводит к образованиюдоброкачественных полипов и рака в кишечнике.
Синдром является причиной образования десмоидных
опухолей в животе и доброкачественных опухолей
костей.
• Синдром Ли-Фраумени повышает риск развития рака
молочной железы, опухолей головного мозга, лейкоза
и рака надпочечников. У больных повышен риск
возникновения сарком мягких тканей и костей.
• Ретинобластома (злокачественная опухоль глаза)
может быть наследственной. У детей с такой формой
ретинобластомы повышен риск возникновения сарком
кости и мягких тканей.
20. Характеристика злокачественных опухолей мягких тканей
Клинические и терапевтические характеристики сарком мягкихтканей (все гистологические разновидности):
• Локализация в подкожных тканях, глубоко в мышцах или между
ними;
• Бессимптомный рост в течение нескольких месяцев;
• Нахождение опухоли в псевдокапсуле с частым прорастанием за
её пределы;
• Инфильтрация за пределы обнаруживаемой при пальпации массы
( некоторые опухоли, например, рабдомиосаркома, имеют
несколько центров);
• Частые рецидивы после местной резекции;
• Преимущественное гематогенное метастазирование в лёгкие;
• Метастазирование в регионарные лимфоузлы только в 5-20%;
• Пятикратное преобладание доброкачественных новообразований,
что требует предоперационной биопсии.
21. Эпидемиология злокачественных опухолей мягких тканей
В 2002 году в России было выявлено 3055 случаев
сарком мягких тканей у взрослых лиц. При этом
показатель заболеваемости на оба пола составил 2,1. У
детей саркомы мягких тканей составляют 4-8% всех
злокачественных опухолей. Ежегодно регистрируется 5-9
случаев таких случаев на 1 млн детского населения.
В США в 2004 году ориентировочно может быть
выявлено 8680 случаев сарком мягких тканей (4760
случаев у лиц мужского и 3920 - женского пола). Эти
данные касаются детей и взрослых больных.
В Краснодарском крае в 2008 году зарегистрировано
129 случаев. Заболеваемость составила 2,6 на 100тыс.
населения. Прирост к 1999г. составил 13%. Среди всех
злокачественных опухолей СМТ составили в 2008 г. 0,7%. Смертность составляет 2,1 на 100тыс. населения
(2007г.).
22. I. Злокачественные опухоли фиброзной ткани
1. Выбухающаядерматофибросаркома
–
самая
частая
соединительнотканная опухоль кожи. возникает в зрелом возрасте, чаще
на туловище (50%). Вначале имеет вид бляшки без чётких границ, растёт
медленно. Позже принимает вид выбухающих узлов с быстрым ростом.
Далее может прорастать фасцию. Лечение оперативное. Местный
рецидив в 30%, отдалённые метастазы крайне редко.
2. Злокачественная фиброзная гистиоцитома (ЗФГ) – частая форма
(40-50%). Локализация – мягкие ткани конечностей, туловища, реже –
забрюшинное пространство. Встречается чаще у мужчин 40-70 лет. В
половине случаев располагается в глубоких отделах мышечного массива.
Узел – плотный, бугристый, медленно растущий, или конгломерат из
нескольких узлов. Опухоли с размягчениями (некроз) имеют худший
прогноз. Опухоль растёт сравнительно медленно, но отличается
скачкообразным характером роста (развивается из межмышечных
фасциальных структур). Морфологические варианты: а)типичный,
б)миксоидный,
в)гигантоклеточный,
д)воспалительный
(ксантоматозный).
Миксоматозный
отличается
относительно
благоприятным течением. Рецидивы возникают в 28-50%, MTS в 35-45%.
При комплексном лечении рецидивы до 16,6%, 5-летняя выживаемость
60,3%
23. I. Злокачественные опухоли фиброзной ткани
3. Фибросаркома – одна из частых опухолей мягкихтканей,
возникающая
из
незрелой
волокнистой
соединительной
ткани.
Локализуется
в
мышцах
конечностей (бедро, плечо) или туловища. Развивается из
межмышечных фасциальных образований. Пальпируется в
виде плотного, бугристого, относительно подвижного,
малоболезненного узла округлой или овальной формы.
Чаще у женщин. Возраст – средний. Растёт медленно,
никогда не поражает кожу. Метастазирует гематогенно,
главным образом – в лёгкие, очень редко в регионарные
л/у. Прогноз зависит от дифференцировки, величины
первичной опухоли, возраста больного, радикальности
первой операции. Рецидивы после обычного иссечения 70%, широкого – 8-12%. MTS в лёгкие в 55%, 5-летняя
выживаемость 60-70% при высокодифференцированных и
менее 50% при низко дифференцированных.
24. II. Злокачественные опухоли жировой ткани
1. Липосаркома – мезенхимальная опухоль из жировой ткани,представленная различными вариантами и разновидностями. Может
быть множественной, развиваясь одновременно или поэтапно.
Некоторые авторы относят этот вариант опухоли к системным
заболеваниям, обозначая как липобластоматоз. Может развиваться в
любой части тела, но чаще на нижних конечностях (бедро), в области
плечевого сустава, ягодиц. Излюбленная локализация – забрюшинное
пространство. Развивается в межмышечных, межфасциальных или
периартикулярных тканях. Может достигать огромных размеров (3-5кг).
Не имеет истинной капсулы, распространяется в межмышечном
пространстве в виде малоструктурной опухолевой массы с
множественными
отростками.
Гистогенетически
различают:
а)высокодифференцированную, б)миксоидную (эмбриональная липома),
в)круглоклеточную, г)полиморфную, д)смешанную липосаркомы.
Лечение основывается на определении степени злокачественности.
Рецидивы в 36,4%, MTS в 31,8%, 5-летняя выживаемость после
комплексного лечения 58,9%. При низко дифференцированных опухолях
– результаты значительно хуже.
25. III. Злокачественные опухоли мышечной ткани
1. Лейомиосаркома – крайне злокачественная опухоль из элементовгладких мышц, чаще всего матки. Как правило локализуется вблизи
сосудистого пучка. Растёт в виде бугристого узла плотной или плотноэластической консистенции, с нечёткими границами, локализуясь в
глубоко лежащих тканях. Может вовлекать кожу и/или кости.Рецидивы
в 35%, MTS у 50%, 5-летняя выживаемость после комплексного лечения
61%.
2. Рабдомиосаркома
–
опухоль
высокого злокачественного
потенциала,
развивается
из
элементов
поперечно-полосатой
мускулатуры. Обычно у людей старше 40 лет, у мужчин в 2 раза чаще,
возникает на конечностях, голове, шее, в малом тазу. Растёт в толще
мышц в виде узла различной консистенции, от мягкой до плотной. У
детей является самой распространённой опухолью. Морфологически
различают: а)эмбриональный тип – чаще у детей на голове (орбита),
шее; б)альвеолярный тип у молодых людей; в)ботроидный
(гроздьевидный) вариант чаще у детей в малом тазу – редко
метастазирует;
г)полиморфноклеточный
–
наиболее
частый,
локализуется на конечностях у взрослых; д)смешанный вариант, в
котором сочетаются элементы ранее описанных. Рецидивы от 17 до 46%,
выживаемость от 35 до 93%.
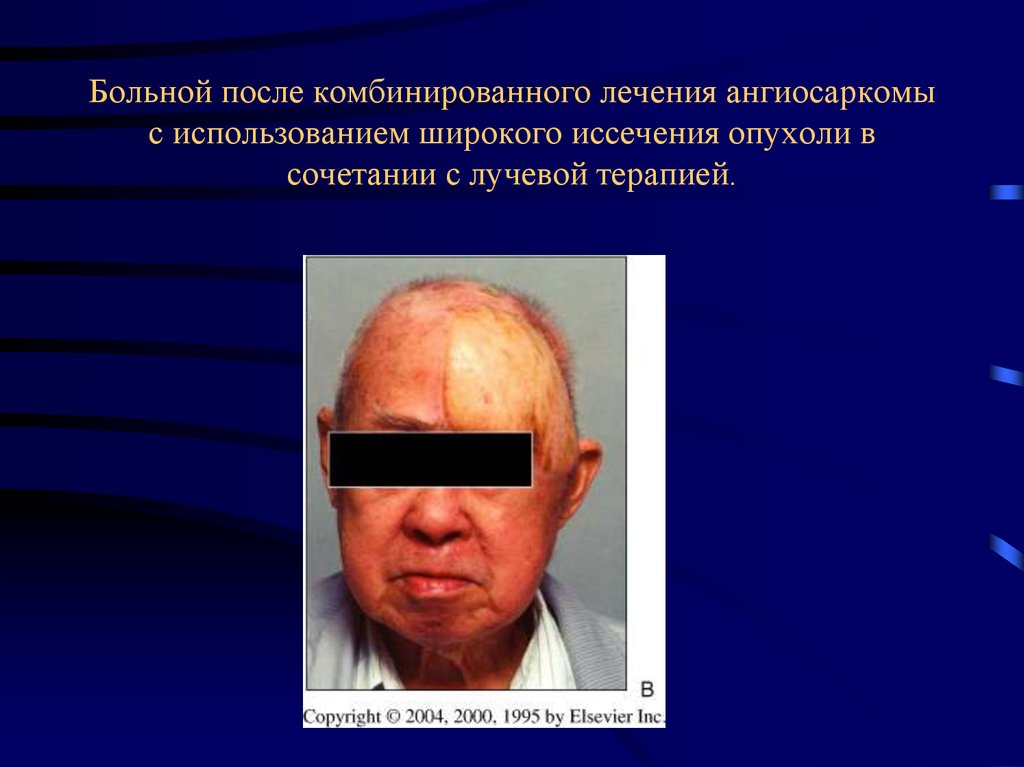
26. IV. Злокачественные опухоли кровеносных и лимфатических сосудов
1. Злокачественнаягемангиоэндотелиома
(гемангиосаркома) – наиболее злокачественная опухоль, чаще
в возрасте 30-60 лет. Локализация - в коже, м/тканях
конечностей, туловища и головы, может поражать молочную
железу. Опухоль с выраженным сосудистым компонентом с
интимно с ними связанными опухолевыми клетками. В
опухоли нередки очаги некрозов, кровоизлияния, кисты с
кровянистым
содержимым.
Клинически
–
узел
мягкоэластической
консистенции,
болезненный,
малоподвижный
из-за
сращения
с
окружающими
структурами, не имеет чётких границ, локализующийся в
глубине мягких тканей, склонна к изъязвлению. Растёт
быстрее других сарком, метастазирует в лёгкие (50%).
2. Лимфанигоэндотелиома – редкая опухоль на фоне
лимфостаза.
В
основном
после
мастэктомии.
Неблагоприятный прогноз.
27. V. Злокачественные опухоли синовиальной ткани (суставов)
1. Синовиальная саркома (злокачественная синовиома) –развивается у людей любого возраста из синовиальных
оболочек суставов (40%), слизистых сумок и фасций (40%),
сухожильных влагалищ (20%), чаще всего из синовий крупных
суставов. Чаще поражает коленный и голеностопный суставы
(45%). Макроскопически представлена опухолевым узлом от
мягкоэластической
(кистозные
полости)
до
плотной
(отложение
солей
кальция
в
опухоли).
Выражен
инфильтративный
рост,
не
имеет
чётких
границ,
распространяется на кость и разрушает её. Морфологически
различают два вида синовиальных сарком: волокнистую и
целлюлярную. 2 типа течения опухоли:монофазный и
бифазный, последний по прогнозу лучше. Выявлению опухоли
могут предшествовать боли, которые отличают её от других.
Рецидив в 26,4%, при комплексном лечении в 9,1%, MTS
соответственно 36,7% и 25% Общая 5-летняя выживаемость –
28. VI. Злокачественные опухоли периферических нервов
1. Злокачественная невринома (нейрогенная саркома, злок-яшваннома) – редкая опухоль из клеток шванновской оболочки
периферических нервов, чаще в среднем возрасте. Локализуется
на бедре, голени, предплечье, очень редко – голова, шея.
Опухоль
бывает
инкапсулирована,
нередко
в
виде
крупнобугристого узла, нерв веретенообразно утолщён и
неотделим от опухоли. Не всегда сопровождается болевым
синдромом и неврологическими расстройствами. Опухоль чётко
отграничена, плотной или плотноэластической консистенции,
способна поражать кожу или вызывать деструкцию кости.
метастазирует гематогенно только в 12-15% случаев.
2. Нейробластома – агрессивная опухоль из симпатических
ганглиев быстро растет и метастазирует. Чаще возникает
забрюшинно, на конечностях, в надпочечниках, лёгких.
3. Злокачественная нейрофиброма – встречается редко,
является результатом озлокачествления нейрофибромы.
29. VII. Редкие злокачественные опухоли мягких тканей
1. Мезенхимомы – опухоли смешанного строения,состоящие из различных элементов мезенхимального
происхождения. Микроскопически выявляется атипичная
жировая, сосудистая, фибробластическая ткань с хрящевым
или остеобластическим компонентом.
2. Группа неклассифицируемых сарком – описываются по
формальным
морфологическим
признакам:
веретеноклеточная,
круглоклеточная,
полиморфноклеточная.
3. Эктопированные в м/ткани – остеогенная и
хондросаркома, злокачественная фиброзная гистиоцитома.
Лечение комплексное, опухоли имеют высокую степень
злокачественности, часто рецидивируют, дают отдалённые
метастазы в 30-60%, 5-летняя выживаемость – до 40%.
30. Общие патологические и клинические особенности сарком мягких тканей
• Не имеют истинной капсулы, но в результате компрессииопухолевых и нормальных клеток образуют псевдокапсулу;
• Клетки опухоли по ходу мышечных волокон, фасциальных
пластин, сосудов и оболочек нервов способны распространяться
за пределы пальпируемой опухоли, что ведёт к возникновению
рецидивов после её экономного иссечения;
• В 25% саркомы мягких тканей имеют множественные зачатки,
что может явиться причиной недооценки распространённости
опухолевого процесса и выбора неадекватного метода лечения;
31. Клиника злокачественных опухолей мягких тканей
1. Агрессивное течение, - частое рецидивирование,раннее
гематогенное
метастазирование,
неблагоприятный прогноз.
2. Локализация подкожно или глубоко в мышцах,
кожа иногда вовлекается в опухолевый процесс при
больших размерах опухоли.
3. Длительный бессимптомный рост, пусковым
механизмом может быть травма.
4. Наличие псевдокапсулы с инвазией за её пределы,
форма опухоли нечеткая, малоподвижна.
5. Основной симптом – наличие опухоли в м/тканях,
страдает функция конечности.
32. Клиника злокачественных опухолей мягких тканей
6. Болевой синдром – интенсивность зависит отразмеров и локализации опухоли
7. Консистенция – плотноэластическая, с участками
размягчения при распаде границы нечёткие, может
выходить за пределы пальпируемой массы, иметь
мультицентричное строение (рабдомиосаркома)
8. Частые рецидивы после местной резекции
9. Преимущественно гематогенное поражение лёгких,
регионарных л/узлов только в 5-20%
10. Пятикратное преобладание доброкачественных
новообразований, что требует обязательной биопсии.
33. Диагностика злокачественных опухолей мягких тканей
Обнаруженное
при
пальпации
опухолевое
образование требует дальнейшего диагностического
поиска, т.е. уточнения анатомической локализации с
помощью:
1. УЗКТ;
2. РКТ;
3. МРТ – метод является наиболее информативным;
4. АГ – помогает выяснить степень кровоснабжения
опухоли и её связь с сосудами.
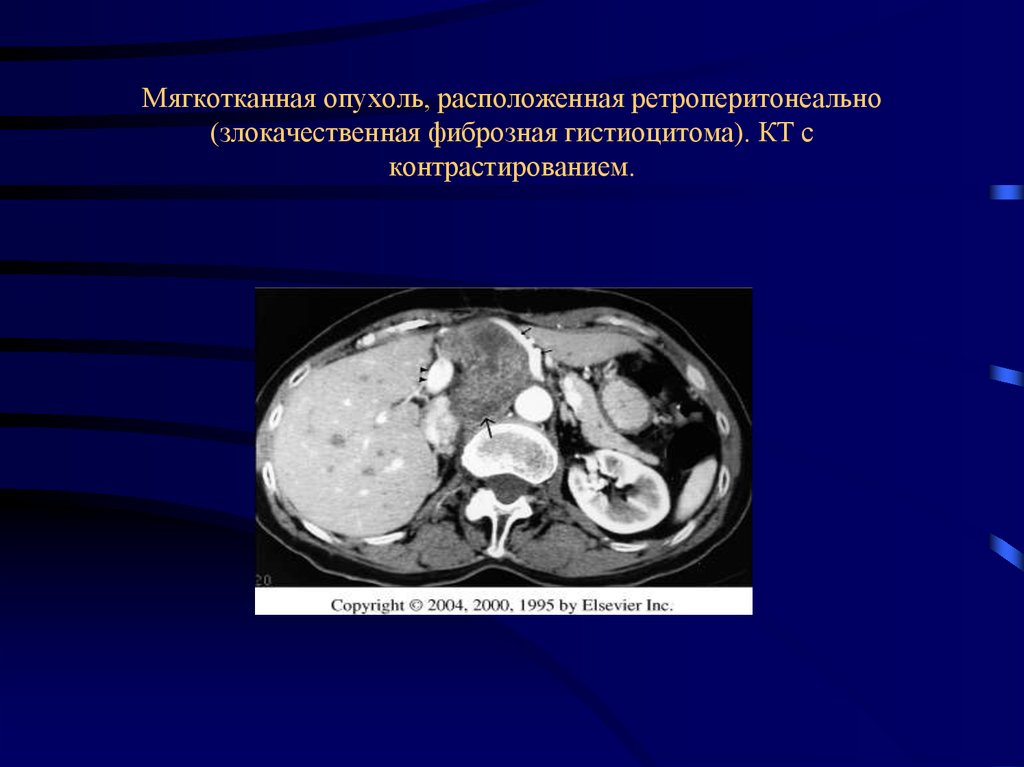
34. Мягкотканная опухоль, расположенная ретроперитонеально (злокачественная фиброзная гистиоцитома). КТ с контрастированием.
35. Диагностика злокачественных опухолей мягких тканей
После установки предварительного диагноза и точнойанатомической локализации необходима биопсия
опухоли для получения важнейшей информации –
вида, гистологического варианта и очень важно
степени злокачественности (критерий G), без которых
невозможно выработать адекватную лечебную
тактику. Необходимо получить достаточно материала,
т.к. требуются иммуногистохимические исследования,
электронная микроскопия. По этим причинам
правильной диагностической методикой является
биопсия (открытая или трепанбиопсия). Возможна
эксцизионная биопсия. Для биопсии необходим
адекватный забор опухолевой ткани как из центра
опухоли, так и по её краям.
36. Иммуногистохимическое (ИГХ) типирование сарком
• Нередки ситуации (особенно при низкойдифференцировке клеток), когда
практически нет возможности
определить исходную ткань опухоли. В
подобных случаях сегодня ведущую роль
играет иммуногистохимическое
исследование. Оно почти вдвое
повышает достоверность диагноза, и в
последнее время стало неотъемлемым
атрибутом в работе онкоморфологов.
37. Иммуногистохимическое (ИГХ) типирование сарком
• ИГХ исследование позволяет:• провести гистогенетическое типирование опухоли и
определить нозологический вариант новообразования;
• определить органопринадлежность первичной опухоли при
метастазах неизвестного происхождения;
• определить степень злокачественной трансформации клеток
опухоли;
• прогнозировать течение опухолевого заболевания;
• прогнозировать
чувствительность
и
резистентность
опухолевых клеток к химиотерапевтическим препаратам и
лучевой терапии;
• определить возможность проведения узконаправленной
терапии.
38. Иммуногистохимическое (ИГХ) типирование сарком
• Сегодня при верификации сарком используетсянесколько
десятков
основных
ИГХ-маркеров.
Поскольку практически нет ИГХ-маркеров, которые
были бы специфичными только для какого-то
конкретного типа опухоли, для типирования
новообразования должен использоваться набор из
нескольких антител. (нейронспецифическая энолаза
(NSE), синаптофизин, хромогранины (CgA), СD56,
СD57, миогенные ядерные регуляторные протеины –
миогенин и МуоD1, виментин, S-100 протеин и, реже,
СD57
и
много
других).
39. Стадирование сарком мягких тканей по TNM
Критерий Т – первичная опухольТх недостаточно данных для оценки первичной опухоли
Т1 до 5 см
Т1а – поверхностная
Т1b - глубокая
Т2 опухоль больше 5 см
Т2а – поверхностная
Т2b – глубокая
Поверхностные опухоли – выше поверхностной фасции, без её
инвазии
Глубокие – ниже поверхностной фасции или прорастают её.
Забрюшинные, средостенные саркомы, саркомы таза
классифицируются как глубокие
40. Стадирование сарком мягких тканей по TNM
Критерий N – регионарные лимфатические узлыN0 – нет метастазов
N1 – есть метастазы
Критерий М – отдалённые метастазы
М0 – нет метастазов
М1 – есть метастазы
41. Стадирование сарком мягких тканей по TNM
Критерий G – гистопатологическая дифференцировкаВысокодифференцированные - Grade 1
(низкий grade)
Низкодифференцированные - Grade 2,3
(высокий grade)
Предложена Французской федерацией онкологических центров
балльная система, основанная на трёх параметрах: 1)
дифференцировка опухоли, 2) количество митозов, 3) количество
некрозов.
42. Стадирование сарком мягких тканей по TNM
Стадия I АСтадия I В
Т1а, Т1b
Т2a, T2b
N0
N0
M0 низкий grade
M0 низкий grade
Стадия IIА
Т1а, Т1b
N0
M0 высокий grade
Стадия IIВ
Стадия III
Стадия IV
Т2a
Т2b
Т любая
Т любая
N0
N0
N1
Nлюбой
M0 высокий grade
M0 высокий grade
M0 любой grade
M1 любой grade
43. Лечение сарком мягких тканей
1. Только хирургический - I A стадия2. При опухолях I B стадии – предоперационная
лучевая терапия
3. Опухоли II A – III стадий в предоперационном
периоде:
неоадъювантная
химиотерапия,
термохимиотерапия,
терморадиотерапия,
химиотерморадиотерапия. В послеоперационном
периоде: адъювантная химиотерапия. Операция +
брахиотерапия.
4. В IV cтадии основным методом является
химиотерапия.В случае солитарных M1, в фазе
длительной стабилизации – оперативное лечение.
44. Основные виды хирургических вмешательств при саркомах мягких тканей
1.Простое иссечение или эксцизионная биопсия.
Производят в случае отсутствия предоперационной
морфологической верификации диагноза, при ошибочном
диагнозе доброкачественной опухоли. Выполняют иссекая
псевдокапсулу опухоли.
2. Широкая локальная резекция или широкое иссечение–
опухоль удаляют в пределах анатомической зоны, отступя 35см от видимого края опухоли. При таком подходе в
препарате остаются те ткани, которые находились на
значительном расстоянии от опухоли, но могут содержать
микроскопические
комплексы
опухолевых
клеток,
вследствие
способности
распространяться
вдоль
фасциальных перемычек, мышечных пучков, нервных
стволов.
45. Основные виды хирургических вмешательств при саркомах мягких тканей
3. Радикальная сохранная операция – удаляют опухольи окружающие её нормальные ткани полностью с
включением в удаляемый блок тканей фасций и
неизменённых окружающих мышц. Последние удаляют
полностью, отсекая их у места прикрепления. В случае
необходимости резецируют сосуды, нервы и кости. Данное
оперативное вмешательство при расположении опухоли на
конечностях по радикализму приближается к ампутации, но
конечность удаётся сохранить, прибегая в необходимых
случаях к реконструктивным операциям на сосудах, нервах,
костно-суставной системе (сосудистая пластика; пластика
нервных стволов, краевая и сегментарная резекция костей,
удаление или резекция одной из парных костей,
эндопротезирование суставов).
46. Основные виды хирургических вмешательств при саркомах мягких тканей
4. Ампутация, экзартикуляция. При расположенииопухоли в дистальных отделах конечностей, например,
на голени, предплечье, стопе и кисти, где объём тканей
мал и радикально удалить опухоль не представляется
возможным,
выполняют
ампутацию,
а
при
расположении опухоли больших размеров в
проксимальных
отделах
конечностей
–
экзартикуляцию. При саркомах тазового и плечевого
пояса прибегают к таким расширенным травматичным
вмешательствам, как межподвздошно-брюшная и
межлопаточно-грудная ампутация.
47. Лучевая терапия в лечении сарком мягких тканей
1. Применяется широко при лечении сарком. Производится ссоблюдением условий: а)правильная разметка опухоли,
б)точный расчёт дозы, в) ритмичность облучения, г) применение
модификаторов. При определённых обстоятельствах (малая
опухоль, высокие дозы) может использоваться самостоятельно, в
других случаях при отказе больного от операции
2. Предоперационная ЛТ распространена и обоснована
теоретически, назначается для: а) снижения репродуктивной
активности опухолевых клеток, б) уменьшения перифокального
воспаления и объёма опухоли, в)девитализации опухолевых
клеток за пределами биологических барьеров (сухожилия,
фасции, надкостница, суставные капсулы и т.д.). Её применение
снижает местные рецидивы до 12-18%, увеличивает долю
органосохраняющих операций до 85%. СОД – 60-70 Грей.
3. Большинство исследователей склоняются к сочетанию
пред- и послеоперационной ЛТ в СОД 60-70Гр, что значительно
снижает частоту рецидивов.
48. Лучевая терапия в лечении сарком мягких тканей
3. Улучшает результаты лечения сочетание радиотерапии слокальной или регионарной гипертермией. Повышение
температуры в опухоли до 42-43º вызывает её термическое
повреждение, снижает порог радиочувствительности.
4. Для повышения эффективности предоперационного
лучевого лечения и предотвращения повреждения
прилегающих здоровых тканей используется брахитерапия
(показано снижение частоты рецидивирования при
локализации опухолей на туловище на 18%). Опухолевые
клетки подвергаются радиационному воздействию не от
внешнего источника, а из введённых по катетеру
непосредственно к ложу опухоли радиопрепарата.
49. Химиотерапия в лечении сарком мягких тканей
Внастоящее
время
стандартом
терапии
высокозлокачественных
сарком
является
неоадъювантное
воздействие
с
последующей
операцией.
В режиме монотерапии применяются доксорубицин
(ч.о.э. до 40%), ифосфамид + месна (30%), цисплатин
(25%). Комбинация этих препаратов эффективна в
40%.
Радикальное удаление опухоли не гарантирует излечения
больных. Проведение неоадъювантной химиотерапии
позволяет выявить группу больных с выраженным
лекарственным
патоморфозом,
и
дальнейшее
проведение уже профилактической химиотерапии
повышает 5-летнюю выживаемость до 80%.
50. Результаты лечения злокачественных ОМТ
Стадия I – общая выживаемость 99%, безрецидивная – 78%
Стадия II – общая выживаемость 81%,
безрецидивная – 64%
Стадия III – общая выживаемость 52%,
безрецидивная – 36%
Стадия IV - средний срок жизни не более 1
года
(По данным ГУ РОНЦ им Н.Н.Блохина
РАМН)


















































 Медицина
Медицина








