Похожие презентации:
Коронарна хвороба cерця (ІХС). Стенокардія
1. ІХС: Стенокардія
Доц. Паламар Т. О.2. ВИЗНАЧЕННЯ
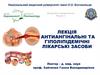
ІХС-коронарна хвороба cерця ,– це гостре або хронічне
захворювання,яке розвивається
внаслідок порушення рівноваги
між потребою міокардa в кисні і
його доставкою з кров’ю.
3.
4. ПРИЧИНИ РОЗВИТКУ ІХС
95 % - стенозуючий атеросклерозвінцевих артерій
5 % спазм вінцевих артерій
атеротромбоз
Чоловіки хворіють на ІХС в 4 рази
частіше, ніж жінки
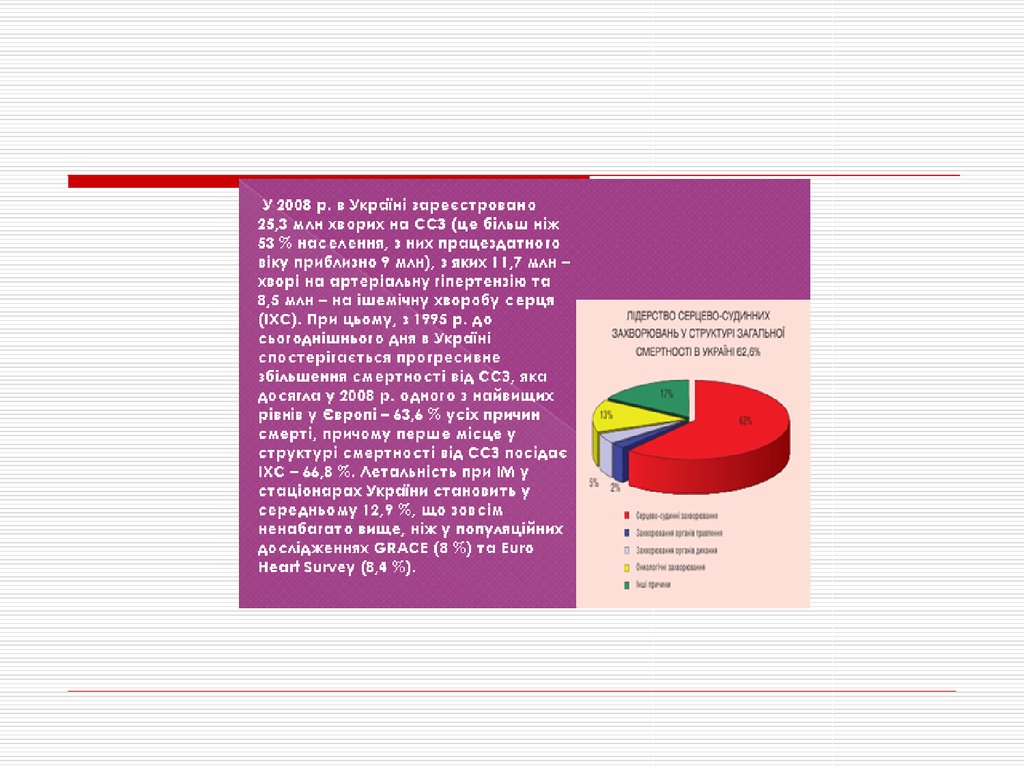
5. ПАТОГЕНЕЗ ІХС
Атеросклерозвінцевих артерій
Стрес
Підвищення
активності САС
Коронароспазм
Посилення
роботи серця
Підвищення
згортання крові
Підвищена
потреба О2
Недостатність
колатералей
Невідповідність в доставці і потребах
енергетичних субстратів і О2
Ішемія міокарду
Стенокардія
ІМ
Аритмії
Серцева недостатність
6. Клінічні форми ІХС
1. Раптова коронарна смерть (РКС): Пов’язана зелектричною нестабільністю міокарда. У рекомендаціях
Європейського кардіологічного товариства РКС
визначають як «природну смерть внаслідок серцевих
причин, якій передує раптова втрата свідомості протягом
1 години після початку гострих симптомів; можливе
діагностоване раніше захворювання серця, але час і
спосіб настання смерті несподівані».
1.1. Раптова клінічна коронарна смерть з успішною
реанімацією
1.2. Раптова коронарна смерть. У разі розвитку на фоні
гострої коронарної недостатності або гострого ІМ
Причиною розвитку РКС в 90 % випадків є ішемія
міокарду.
Від РКС щорічно в США помирає 300тис , в Європі –
350тис, в Україні – 30тис осіб
7. Клінічні форми ІХС
2. Стенокардія2.1.1. Стабільна стенокардія напруження. (із зазначенням І-ІУ ФК за
класифікацією Канадської асоціації кардіологів), у пацієнтів з IV ФК
стенокардія малого напруження може клінічно проявлятися як стенокардія
спокою
2.2. Вазоспастична стенокардія (ангіоспастична, спонтанна, варіантна,
Принцметала.
3. Нестабільна стенокардія
3.1 Стенокардія напруження, що виникла вперше Діагноз
виставляється протягом 28 діб від появи першого ангінозного нападу з
прогресуванням класу стенокардії до III ФК.
3.2 Прогресуюча стенокардія напруги (поява стенокардії спокою, нічних
ангінозних нападів у хворого зі стенокардією напруження, підвищення ФК
стенокардії, щонайменше до III ФК, прогресуюче зниження толерантності до
фізичного навантаження, транзиторні зміни на ЕКГ у стані спокою).
3.3.
Рання постінфарктна стенокардія (від 72 годин до 28 діб)
8.
4. Гострий інфаркт міокарда.Діагноз установлюють із зазначенням дати виникнення (до 28 діб):
локалізація (передня стінка, передньоверхівковий, передньобоковий,
передньосепталь-ний, діафрагмальний, нижньобоковий, нижньозадній,
нижньобазальний, вер-хівковобоковий, базальнолатеральний,
верхньобоковий, бічний, задній, задньо-базальний, задньобоковий,
задньосептальний, септальний, ПШ); первинний, рецидивуючий (від 3 до
28 діб), повторний (відзначати розміри і локалізацію не обов’язково, якщо
виникають труднощі в ЕКГ-діагностиці).
4.1. Гострий ІМ із наявністю патологічного зубця Q .
4.2. Гострий ІМ без патологічного зубця Q
4.3. Гострий ІМ (невизначений).
4.4. Рецидивуючий ІМ (до 28 діб, діагностується за умови повторного
підвищення з наступним закономірним зниженням рівня кардіоспецифічних ферментів.
4.5. Повторний ІМ (після 28 діб).
4.6. Гострий коронарний синдром. Попередній діагноз - елевація або
депресія сегмента 8Т, відображає ішемію до розвитку некрозу міокарда або
раптової коронарної смерті (строк до 3 діб).
4.7. Ускладнення гострого ІМ вказують за часом їхнього виникнення
9.
5. Кардіосклероз.5.1. Вогнищевий кардіосклероз.
5.1.1. Постінфарктний кардіосклероз із зазначенням форми та
стадії СН, характеру порушення ритму і провідності, кількості
перенесених інфарктів, їхньої локалізації та часу виникнення.
5.1.2. Аневризма серця хронічна .
5.2. Дифузний кардіосклероз із зазначенням форми і стадії ХСН,
порушення ритму та провідності.
6. Безбольова форма ІХС .
Діагноз установлюють хворим з верифікованим діагнозом ІХС (за
даними коронаровентрикулографії, сцинтіграфії міокарда з
технецієм, стресової ЕхоКГ з добутаміном) на підставі виявлення
ознак ішемії міокарда за допомогою тесту з фізичним
навантаженням і/або холтерівського моніторування ЕКГ.
10. СТЕНОКАРДІЯ: визначення
Уільям Геберден уперше запропонувавпоняття «стенокардія» («angina pectoris»)
у 1772 році для описання «відчуття
стискання та неспокою» у грудях, в
основному пов'язане з фізичним
навантаженням. На сьогодні стабільна
стенокардія є клінічним синдромом, що
характеризується дискомфортом у грудях,
щелепі, лопатці, спині або руках;
зумовлюється, як правило, фізичним
навантаженням або емоційним
перенапруженням і усувається після
відпочинку або вживання нітрогліцерину.
11.
Eпідеміологія стабільної стенокардіїсвідчить, що в більшості європейських
країн 20 000–40 000 осіб на 1 млн
населення страждають від стенокардії, а
її поширеність зростає з віком:
— з 0,1–1 % у жінок віком 45–54 років до
10–15 % у жінок віком 65–74 років;
— з 2–5 % у чоловіків віком 45–54 років
до 10–20 % у чоловіків віком 65–74
років.
12. ПРОВОКУЮЧІ ФАКТОРИ
1. Фізичні навантаження – підйом вгору,по сходах, біг, перенесення вантажу в
руках.
2. Психо-емоційні навантаження (стрес) –
виробничі і сімейні конфлікти, публічні
виступи, водіння авто.
3. Дія холоду – ходіння проти вітру,
купання в холодній воді.
4. Переїдання, алкоголь, куріння.
5. Загострення супутніх захворювань (АГ,
ШКТр)
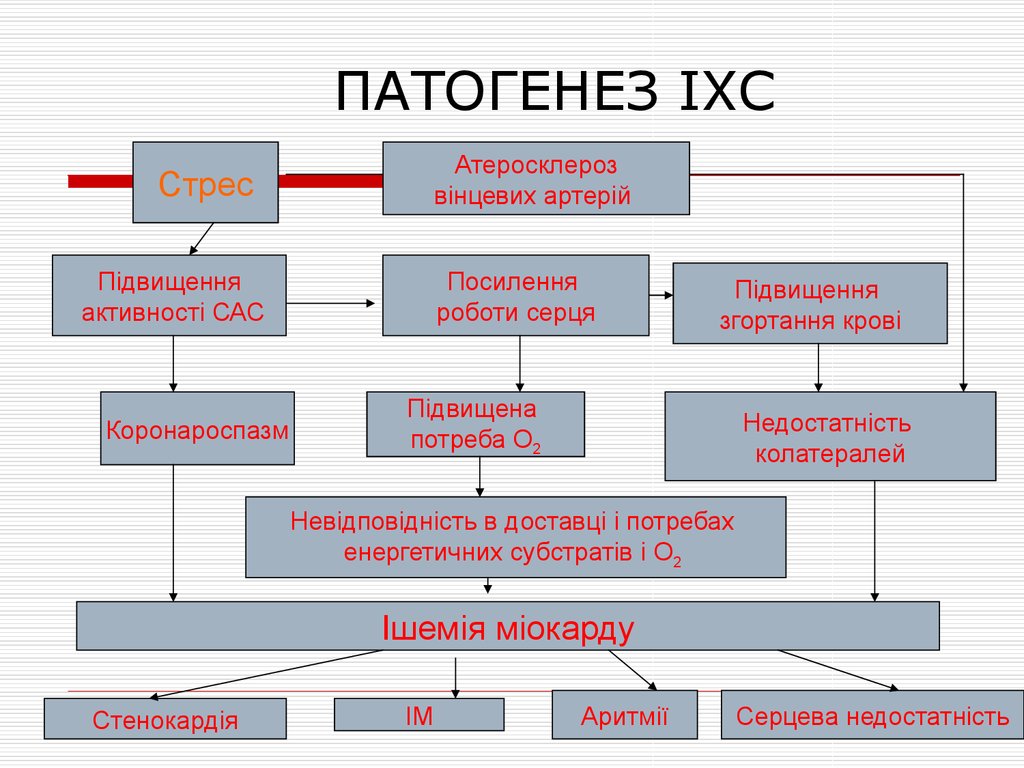
13. коронарографія
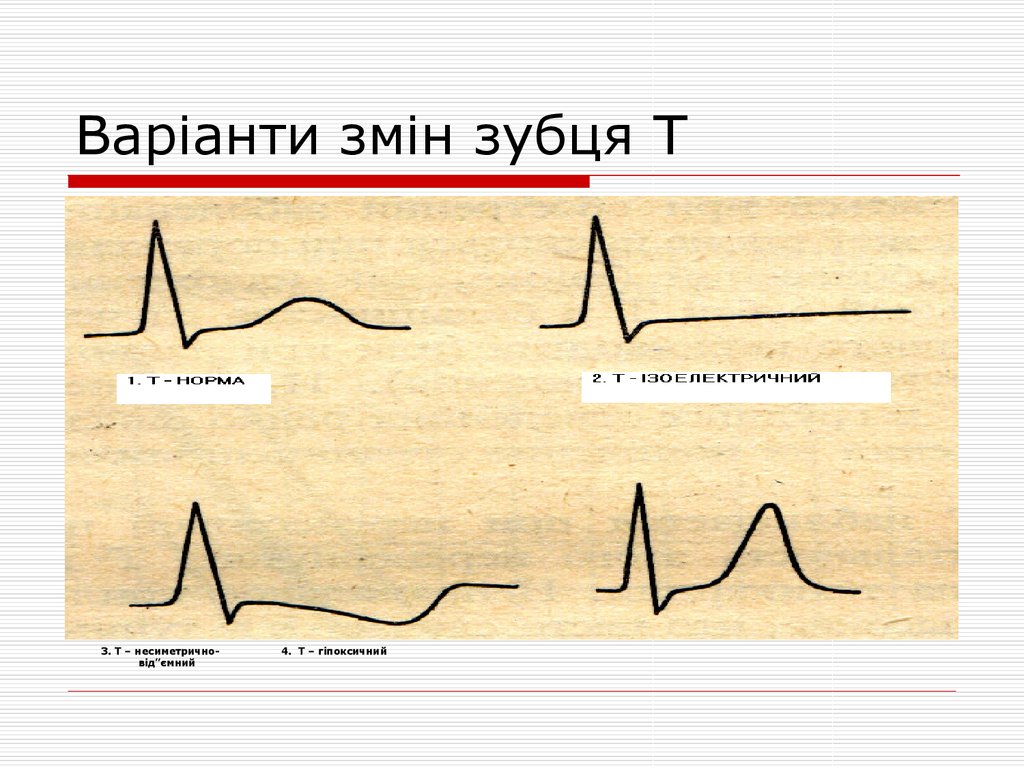
14. Варіанти змін зубця Т
3. Т – несиметричновід”ємний4. Т – гіпоксичний
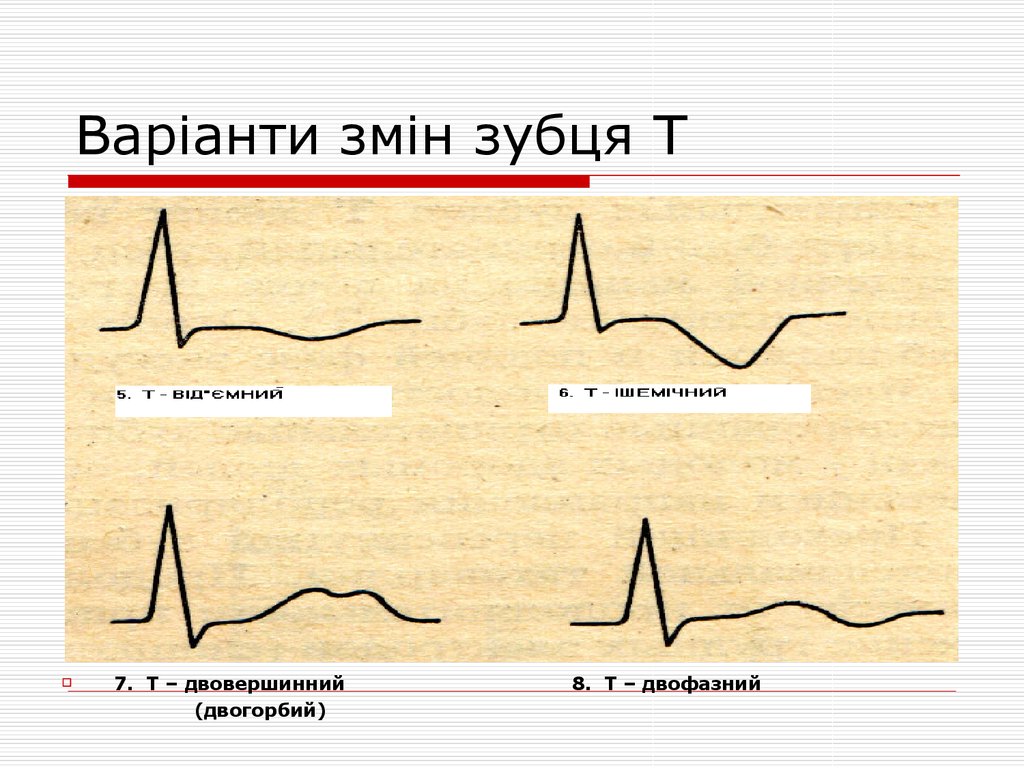
15. Варіанти змін зубця Т
7. Т – двовершинний(двогорбий)
8. Т – двофазний
16. Варіанти зміщення сегменту ST
А. ST – на ізолінії;Б. ST – вище ізолінії дугою донизу;
В. ST – вище ізолінії дугою доверху;
Г. ST – вище ізолінії.
17. Варіанти зміщення сегменту ST
Д. ST – нижче ізолінії;Е. ST – косо-висхідне зміщення;
Ж. ST – косо-нисхідне зміщення
(перевантаження);
З. ST – коритоподібне зміщення (інтоксикації).
18.
Щастя – це як напад стенокардії, воно не може тривати довго– інакше людина помирає
Характер болю (“стискаючий”,”пекучий”)
Локалізація болю (за грудиною, шия, нижня щелепа)
Обставини виникнення нападу (фізичне зусилля)
Тривалість нападу
Дії пацієнта під час нападу
Ефект від цих дій
Час настання ефекту після вживання нітрогліцерину
19. ФУНКЦІОНАЛЬНІ КЛАСИ СТЕНОКАРДІЇзгідно з Канадським кардіоваскулярним товариством
І ФК – приступи стенокардіївиникають при навантаженні дуже
високої інтенсивності (при ВЕМ – 125
Вт і більше), 1 – 2 рази на рік
ІІ
ФК
–
приступи
стенокардії
виникають при ходьбі по рівній
місцевості і на відстань більше 500м,
при підйомі вище 1 поверху (при
ВЕМ – 75 – 100 Вт), 2 – 3 рази на
тиждень
20. ФУНКЦІОНАЛЬНІ КЛАСИ СТЕНОКАРДІЇ
ІІІ ФК – приступи стенокардії виникаютьпри ході по рівній місцевості на відстань
200 – 300 м, при підйомі на 1 поверх
(при ВЕМ – 50 Вт). Післяінфарктна
стенокардія.
ІV ФК – приступи стенокардії виникають
при ході по рівній місцевості на відстань
менше 100 м, а також в спокої (при ВЕМ –
25
Вт).
Поєднання
коронарної
і
міокардіальної недостатності
21. Нестабільні стенокардії
1. Стенокардія, яка впершевиникла.
2. Прогресуюча стенокардія.
3. Спонтанна (варіантна, особлива,
Принцметала) стенокардія
4. Післяінфарктна стенокардія
22.
23.
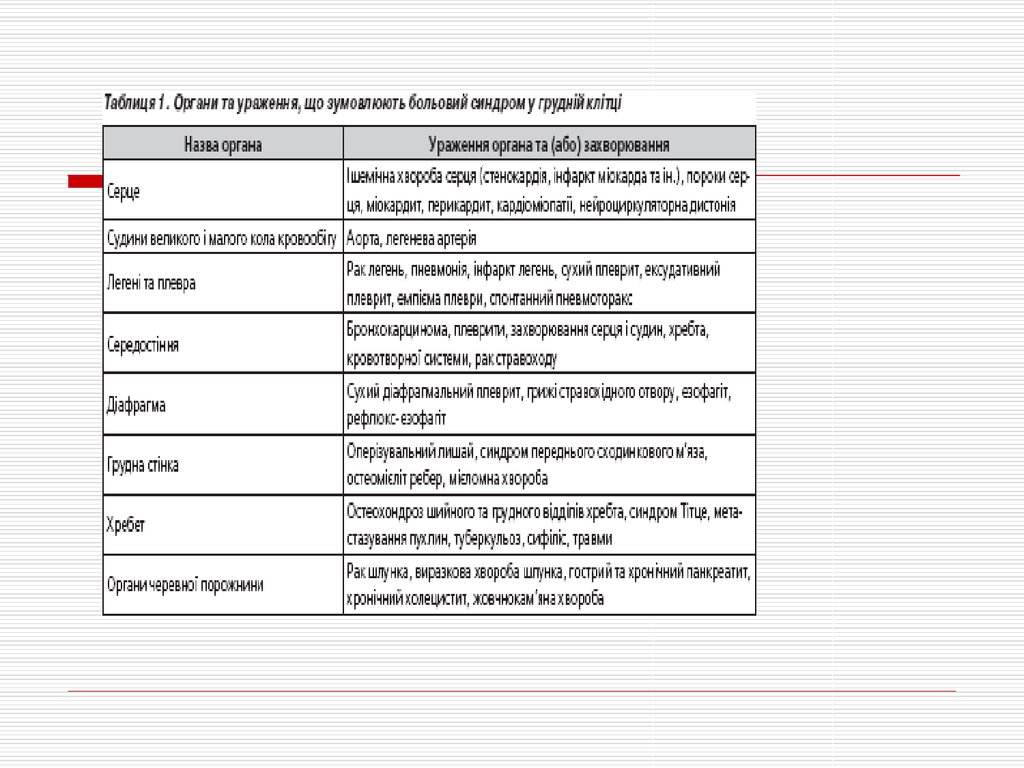
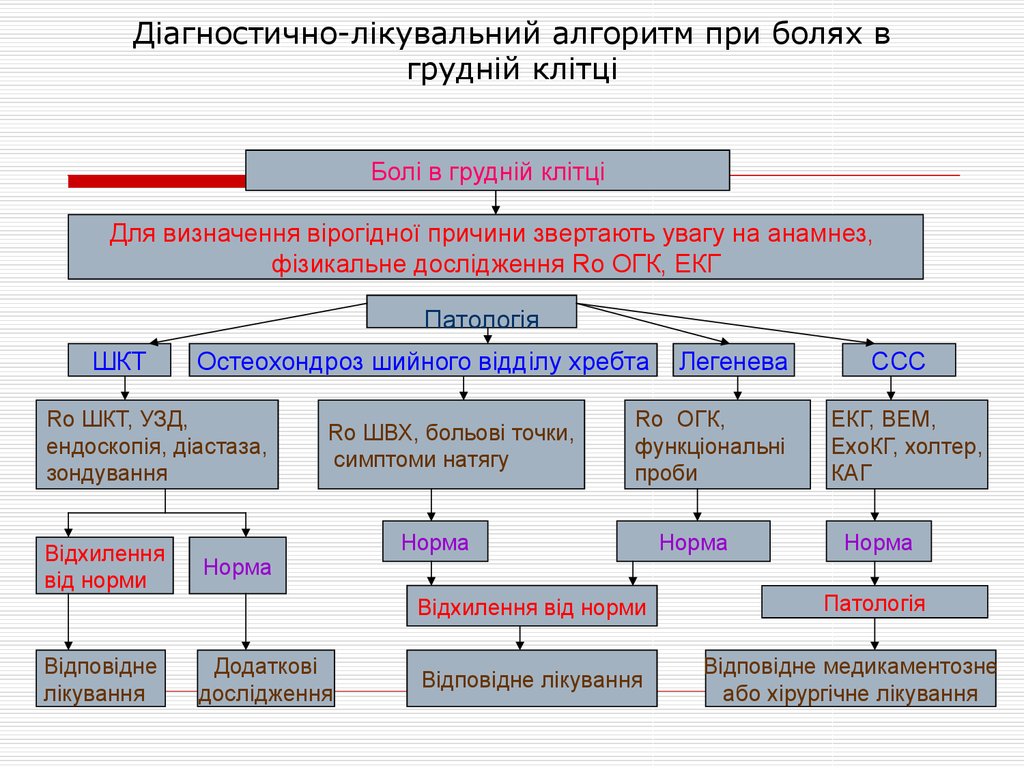
24. Діагностично-лікувальний алгоритм при болях в грудній клітці
Болі в грудній клітціДля визначення вірогідної причини звертають увагу на анамнез,
фізикальне дослідження Rо ОГК, ЕКГ
Патологія
ШКТ
Остеохондроз шийного відділу хребта
Ro ШКТ, УЗД,
ендоскопія, діастаза,
зондування
Відхилення
від норми
Ro ШВХ, больові точки,
симптоми натягу
Норма
Ro ОГК,
функціональні
проби
Норма
Відхилення від норми
Відповідне
лікування
Додаткові
дослідження
Легенева
Відповідне лікування
Норма
ССС
ЕКГ, ВЕМ,
ЕхоКГ, холтер,
КАГ
Норма
Патологія
Відповідне медикаментозне
або хірургічне лікування
25. Перелік діагностичних досліджень
Обов’язкові• Оцінка клінічних симптомів (синдром стенокардії) та факторів ризику
• Аналіз крові (гемоглобін)
• Біохімічний аналіз крові (ХС загальний, ХС ліпопротеїдів низької
щільності (ЛПНЩ), ХС ліпопротеїдів дуже низької щільності (ЛПДНЩ),
ХС ліпопротеїдів високої щільності (ЛПВЩ), тригліцериди (ТГ), глюкоза,
К+)
• ЕКГ у спокої (12 відведень)
• ЕКГ-проба з фізичним навантаженням на тредмілі або ВЕМ; у разі
неможливості проведення останніх або за необхідності додаткової
діагностики – черезстравохідна стимуляція передсердь або
фармакологічні проби, провокуючі ішемію міокарда (дипіридамол)
За наявності показань
• Холтерівське моніторування ЕКГ
• Провокуючі коронарний вазоспазм проби (ергометринова,
гіпервентиляція, холодова)
• ЕхоКГ у спокої
• Стрес-ЕхоКГ з добутаміном
• Перфузійна сцинтиграфія міокарда з 201Тl або з 99mТс МІВІ з
навантажувальною пробою
• Радіонуклідна вентрикулографія з еритроцитами, міченими 99mТс, з
навантаженням
• Коронароангіографія
26. Велоергометрія Показання до проведення
діагностика хронічних форм ІХС;оцінка функціонального стану хворих на ІХС,
пацієнтів з екстракардіальною патологією та здорових
осіб, у тому числі спортсменів;
оцінка ефективності антиішемічної терапії та
реваскуляризаційних втручань у пацієнтів з ІХС;
стратифікація ризику в пацієнтів з різними формами ІХС
27.
28. Критерії припинення навантажувальної проби
29. Лікування стабільної стенокардії
Мета: покращити прогноз шляхом запобігання IМта смертності (зменшити частоту епізодів
нестабільності атеросклеротичної бляшки, її
стабілізація, зменшення запалення та збереження
ендотеліальної функції, профілактика тромбозу при
виникненні ендотеліальної дисфункції або розриві
атеросклеротичної бляшки).
Завданнями фармакотерапії стабільної стенокардії
є покращення якості життя через змешення ступеня
тяжкості клінічних проявів і/або частоти симптомів
та покращення прогнозу для пацієнта.
30. Модифікація факторів ризику і зміна стилю життя
Куріння – відмова, замісна терапія препаратами –антинікотинами.
Дисліпідемія – дієтична і медикаментозна корекція при ХС <
4,5 ммоль/л, ХС – ЛПНЩ < 2,5 ммоль/л.
Ожиріння – Середземноморська дієта (овочі, фрукти, риба,
птиця), зниження ваги тіла (індекс маси тіла
25кг/м2,талія<102cм у чол і <88cм у жінок), обмеження
вживання NaCl, рідини, алкоголю, збільшення фізичної
активності (ходьба не менше 3км або 30хв любої помірної
активності).
Артеріальна гіпертензія – АТ< 130/80мм.рт.ст.
Концентрація глюкози в крові
натще<6ммоль/л,глікозильований гемоглобін<6,5ммоль/л.
Дефіцит естрогенів - замісна терапія.
За наявності анемії або гіпертиреоїдизму необхідно проводити
відповідну корекцію.
31. Схема лікування ІХС
А – аспірин і антиангінальна терапія(Aspirin and Antianginal therapy) .
В – β-блокатори і антигіпертензивні
(Beta-blocker and Blood pressure).
С - холестеринзнижуючі і відмова від
куріння
(Cigarette
smoking
and
Cholesterol)
D – дієта і антидіабетичні (Diet and
Diabetes).
Е – зміна стилю життя (Education and
Exercise)
32. ЛІКУВАННЯ СТЕНОКАРДІЇ
І. Полегшення і зняття больовогосиндрому (симптоматична терапія)
1.ПРЕПАРАТИ НІТРОГЛІЦЕРИНУ:
для зняття больового приступу:
- нітрогліцерин – табл. 0,0005, 1 %
р-н – по 1 – 3 табл. під язик
- ізосорбіду динітрат (нітросорбід 10
мг, різордан 5 мг)
33. Фармакотерапія для покращення прогнозу в пацієнтів зі стабільною стенокардією Клас I:
1) аспірин 75 мг на добу всім пацієнтам безспецифічних протипоказань (активних шлунковокишкових кровотеч, аспіринової алергії або
попередньої інтолерантності до аспірину) (рівень
доказів A);
2) статини всім пацієнтам із коронарними
захворюваннями (рівень доказів A);
3) ІАПФ усім пацієнтам із супутніми показаннями до
їх застосування, такими як артеріальна гіпертензія,
СН, дисфункція ЛШ, попередній ІМ з дисфункцією
ЛШ або цукровим діабетом (рівень доказів A);
4) β-адреноблокатори per os пацієтам після ІМ або
з СН (рівень доказів A).
34. Клас IIa:
1) ІАПФ усім пацієнтам зі стенокардією тавстановленою коронарною хворобою (рівень
доказів B);
2) клопідогрель як альтернативний антиагрегант
пацієнтам зі стабільною стенокардією, які не
можуть вживати аспірин (наприклад, алергія на
аспірин) (рівень доказів B);
3) статини у високих дозах пацієнтам із групи
високого ризику (> 2 % кардіоваскулярної
смертності на рік) із доведеною коронарною
хворобою (рівень доказів B).
35. Клас IIb:
1) фібрати пацієнтам із низьким рівнемЛПВЩ та високим рівнем ТГ, які хворіють
на цукровий діабет або метаболічний
синдром (рівень доказів B);
2) фібрати або нікотинова кислота як
додаткова терапія до статинів пацієнтам
із низьким рівнем ЛПВЩ та високим
рівнем ТГ при високому ризику (0,2 % на
рік кардіоваскулярної смертності) (рівень
доказів C).
36. Покращення прогнозу, запобігання інфаркту міокарда та зниження смертності
1. Гіполіпідемічна терапія:Статини:
І - симвастатин (зокор) 10 -80 мг х 1 р.
- ловастатин 20 мг х 1 р
- провастатин (ліпостат) 10 - 20 мг х 1 р
ІІ - флувастатин (лескол) 20 – 40 мг 1 р.
ІІІ – аторвастатин (ліпримар) – 20 - 80 мг
IV гленвастатин (розувастатин) –
крестор,роксера – 10 -40 мг
37. Покращення прогнозу, запобігання інфаркту міокарда та зниження смертності
Фібрати:- фенофібрат (ліпантил) 200 мг х 1 р.
- ципрофібрат (ліпанор) 100 мг х 1 р
Секвестранти жовчних кислот:
- х’юарова смола (гуарем) 5 г х 2 – 5 р
- холестирамін 8 г/добу
Препарату нікотинової кислоти:
- нікотинова кислота 3 – 6 г/добу
- ніацин, вітамін РР
38. Покращення прогнозу, запобігання інфаркту міокарда та зниження смертності
Антитромбоцитарна терапія:ацетилсаліцилова кислота (аспірин)
75 – 150 мг х 1 р.
Клопідогрель (плавікс) – 75 мг/добу
тиклопідин (тіклід) 250 мг х 2 р.
39. Фармакотерапії для полегшення і/або зменшення проявів ішемії міокарда в пацієнтів зі стабільною стенокардією
Фармакотерапії для полегшення і/або зменшенняпроявів ішемії міокарда в пацієнтів зі стабільною
стенокардією
Клас I:
1) короткодіючий нітрогліцерин для усунення гострих симптомів і
ситуаційної профілактики (рівень доказів B);
2) перевірити вплив β1-адреноблокаторів та титрувати до повної дози
(чсс в спокої до 55-60уд/хв); визначити потребу в цілодобовому
захисті від ішемії міокарда (рівень доказів A);
3) у разі непереносимості β-адреноблокаторів або недостатньої їх
ефективності спробувати монотерапію БКК (рівень доказів A),
пролонгованими нітратами або нікорандилом (рівень доказів C);
4) якщо монотерапії β-адреноблокаторами недостатньо, приєднати
дигідропіридинові БКК (рівень доказів B).
Клас IІa:
1) у разі непереносимості β-адреноблокаторів спробувати інгібітори
if-рецепорів синусового вузла (рівень доказів B);
2) якщо монотерапія БКК або комбіноване лікування (БКК з βадреноблокаторами) не ефективне, замінити БКК пролонгованими
нітратами або нікорандилом. Вжити відповідних заходів для
уникнення толерантності до нітратів (рівень доказів C).
Клас IIb:
1) метаболічні препарати можуть застосовуватися, якщо доступні, як
додаткова або замісна терапія при непереносимості стандартних
препаратів (рівень доказів B).
40. І. Полегшення і зняття больового синдрому (симптоматична терапія)
1.ПРЕПАРАТИ НІТРОГЛІЦЕРИНУ:для зняття больового приступу:
- нітрогліцерин – табл. 0,0005, 1 % р-н –
по 1 – 3 табл. під язик
- ізосорбіду динітрат (нітросорбід 10 мг,
різордан 5 мг)
-ізокет спрей
41.
Похідні нітрогліцерину:- ізосорбіду динітрат – 5 – 60 мг (нітросорбід,
різордан, лангоран, ізокет)
- ізосорбіду – 5 – мононітрат 20 – 100 мг
(Монолонг, Моносан, Моночинкве, Пектрол,
Эфокс)
- тринітрин 2,5; 7,5 (ленітрал), пластир 5, 10
мг (нітродерм)
Нітратоподібні:
- молсидомін 2 – 8 мг (сиднофарм, корвазал,
корватон)
42. 2. БЕТА-АДРЕНОБЛОКАТОРИ
2. БЕТААДРЕНОБЛОКАТОРИА.Некардіоселективні без внутрішньої
симпатоміметичної активності
- пропранол (анаприлін, обзидан, індерал) 10, 40 мг
- надолол (коргард) 40 –240 мг
Б. Некардіоселективні з внутрішньою
симпатоміметичною активністю:
- окспренолол (тразікор) 20, 40 мг
- піндолол (віскен) 5, 15 мг
В. Кардіоселективні без внутрішньої
кардіоселективної активності:
- метопролол (спесікор, беталок, егілок, лопресор) 50 –
100 мг
- атенолол (тенормін, атеносан) 50 – 100 мг
- бісопролол (конкор) 5, 10, 20 мг
43.
Г. Кардіоселективні з внутрішньоюсимпатоміметичною активністю:
- ацебутолол (сектраль) 200, 400 мг
- бетаксолол (локрен) 5, 10, 20 мг
Д. З периферичною
вазодилятуючою дією:
- карведілол (коріол) 12,5 ,50 мг
- небіволол (небілет) 5, 10 мг
44.
3. АНТАГОНІСТИ КАЛЬЦІЮ (ефективні при вазоспастичнійстенокардії):
А. Дигідропіридини (більше впливають на судини)
-ніфедипін (адалат, фенігидин, кордипін,
корінфар,
кордафен, сензіт) 10 – 30 мг
- нітрендипін (нідрель) 10 – 20 мг
- нікардипін (локсен) 20 – 50 мг
- фелодипін (флоділ) 5 мг
- амлодипін (норвакс, аген) 5 мг
Б. Фенілалкіламіни ( вплив на провідність)
- Верапаміл (ізоптін, фіноптін) 40 – 240 мг
В. Бензотіазепіни (мають центральну та периферичну дії)
- Дилтіазем (тілдієм, коразем, дільзем), діакордин - 60 – 300
мг
45. Інші методи лікування стенокардії
Інгібітори АПФ (HOPE, PROGRESS) –раміприл, периндоприл.
Метаболічна терапія –триметазидин,
тіатриазолін.
NO-донатори – нітрати, L-аргінін.
Активатори К+ каналів – нікарандил.
Реваскуляризація
–
коронарна
ангіопластика, стентування, шунтування






































 Медицина
Медицина