Похожие презентации:
Остеохондроз позвоночника
1. Остеохондроз позвоночника
Олюнин Ю.А.ГУ Институт ревматологии РАМН
Остеохондроз
позвоночника
О чем болит спина?
2.
Болевой синдром вобласти позвоночника –
это наиболее
распространенный
вариант патологии
опорно-двигательного
аппарата
3.
Боли в позвоночнике занимают 5 местосреди всех причин обращений к врачу и
2 место среди причин утраты
трудоспособности
С ними связано примерно 25% от общих
потерь рабочего времени
Максимальная заболеваемость
отмечается у лиц 30-50 лет
4.
Болевой синдром принято классифицироватьпрежде всего в зависимости от его
продолжительности, поскольку этот
показатель во многом определяет как
подходы к лечению, так и прогноз
заболевания
Острыми считаются боли, продолжающиеся
не более 3 месяцев (время необходимое для
восстановления тканевого повреждения).
Более длительная боль расценивается как
хроническая
5. Острые боли
В целом имеют достаточноблагоприятный прогноз
Как минимум 60% больных возвращаются к
работе в течение первого месяца
90% - в течение первых трех месяцев
Однако частота рецидивов болевого
синдрома в последующие 6 месяцев может
достигать 40%
В общей сложности рецидивы наблюдаются в
85% случаев
6. Хронические боли
У 15% больных болевой синдромсохраняется спустя год от начала
болезни
Чем раньше больной возвращается к
работе, тем меньше вероятность
хронического течения болезни
7.
Существует целый ряд факторов, которыемогут индуцировать боль и способствовать ее
трансформации в хроническую форму.
Они очень разнородны по своему характеру и
даже из простого их перечисления можно
видеть, что боль в области позвоночника
имеет сложный генез.
Она может быть спровоцирована
механическим воздействием при тяжелой
физической нагрузке.
8.
Однако в дальнейшем развитие болезни вомногом может быть связано с процессами,
происходящими в центральной нервной
системе. Например такими как изменение
восприятия болевых ощущений и снижение
порога болевой чувствительности
Поэтому неблагоприятная психологическая
обстановка, курение и употребление
наркотиков могут негативно повлиять на
течение заболевания
9. Факторы риска
Увеличение возрастаТяжелая физическая работа
Психосоциальные факторы (депрессия,
неудовлетворенность работой, монотонный
труд)
Ожирение
Курение
Тяжелый сколиоз
Головные боли в анамнезе
Употребление наркотиков
10.
По своему биологическомупроисхождению боль представляет
собой физиологическое явление. Это
сигнал об опасности.
Но как понять этот сигнал? О чем он
предупреждает?
В зависимости от источника болей в
области позвоночника их можно
подразделить на вертеброгенные и
отраженные
11. Отраженные боли
Обусловлены распространением болевойимпульсации от пораженных внутренних
органов в соответствующие зоны,
расположенные в области позвоночника.
Такую симптоматику могут индуцировать
Болезни почек (мочекаменная болезнь, пиелонефрит,
паранефральный абсцесс)
Болезни желудочно-кишечного тракта (панкреатит,
холецистит, язвенная болезнь желудка и 12-перстной
кишки)
Заболевания органов малого таза (простатит,
эндометриоз, хронические воспалительные
процессы)
Аневризма аорты
12.
Вертеброгенные болиВозникают в результате патологических
изменений позвоночника и расположенных в
данной области мягких тканей
Причины возникновения вертеброгенных
болей весьма многообразны
Ниже перечислены наиболее
распространенные
13.
Основные механизмывертеброгенных болей
Мышечно-тонический (миофасциальный)
болевой синдром
Дегенеративные изменения позвоночника
Спондилолистез
Спинальный стеноз
Грыжа диска
Травматические повреждения
Патологические переломы при остеопорозе
14. Мышечно-тонический (миофасциальный) болевой синдром
Основные механизмы вертеброгенных болейМышечно-тонический
(миофасциальный) болевой синдром
В чем различие между мышечно-тоническим и
миофасциальным синдромом?
Для того, чтобы это понять, необходимо учесть,
что за рубежом нет термина мышечно-тонический
синдром.
А вот больных с такими нарушениями там очень
много. Наши зарубежные коллеги обозначают
такую патологию как миофасциальный болевой
синдром
15.
Основные механизмы вертеброгенных болейМышечно-тонический синдром – это чисто русский
термин, который описывает этот вид нарушений
гораздо точнее, чем зарубежный аналог
Сейчас в русский язык активно внедряются
английские слова и словосочетания, которые
употребляются к месту и не к месту, а зачастую
представляют собой просто словесный мусор
Миофасциальный синдром – это буквальный
перевод английского названия, который был
сделан без учета сложившейся отечественной
терминологии
16.
Основные механизмы вертеброгенных болейВ результате в русском языке появились два
названия для одного синдрома.
Это привело к элементарной путанице. Некоторые
специалисты истолковали данный факт как
описание нового вида нарушений и даже нашли
существенные различия между русским и
английским синдромами
Так рождаются неизвестные ранее болезни
17.
Основные механизмы вертеброгенных болейМышечно-тонический
(миофасциальный) болевой синдром
Встречается у 30-85% больных со скелетномышечными болями
Характеризуется наличием триггерных
точек, которые представляют собой
ограниченные очаги локальной
болезненности, расположенные в пучках
напряженных мышечных волокон
18.
Основные механизмы вертеброгенных болейТриггерные точки
Напряженный пучок
мышечных волокон
пальпируется в
пораженной мышце в
виде плотного жгута
Его может быть сложно
обнаружить, если он
покрыт достаточно
толстым слоем мягких
тканей
19.
Основные механизмы вертеброгенных болейТриггерные точки
Триггерная точка
определяется как очаг
болезненности в
пределах напряженного
пучка
Надавливание на нее
часто индуцирует не
только локальную
болезненность, но и
боль в отдаленном
участке
20.
Основные механизмы вертеброгенных болейТриггерные точки
Активные
Латентные
Активная триггерная точка
Является источником спонтанных болевых
ощущений в покое и при движении, а также
способствует нарушению функции мышцы
21.
Основные механизмы вертеброгенных болейАктивные триггерные точки
Чаще локализуются в
мышцах шеи,
плечевого и тазового
пояса,
трапециевидной
мышце, квадратной
мышце поясницы
Боли могут иметь различную интенсивность,
часто не совпадают по локализации с
генерирующей их триггерной точкой, зона их
распределения четко не ограничена
22.
Основные механизмы вертеброгенных болейЛатентная триггерная точка
Не индуцирует боли в покое и при движениях
Вызывает напряжение и нарушение функции
мышцы
Определяется как очаг локальной
болезненности при пальпации
Активация триггерных точек может быть
индуцирована физической нагрузкой или
раздражением нервных корешков
23.
Основные механизмы вертеброгенных болейОдин из наиболее частых вариантов
мышечно-тонических нарушений - синдром
грушевидной мышцы
Он характеризуется болями в поясничном
отделе позвоночника, в ягодице и по задней
поверхности ноги. В глубине ягодицы при
пальпации опроеделяется болезненное
уплотнение (спазмированная грушевидная
мышца). Усиление боли отмечается при
внутренней ротации бедра. Спазм
грушевидной мышцы приводит к сдавлению
седалищного нерва, которое сопровождается
болями в области голени и стопы
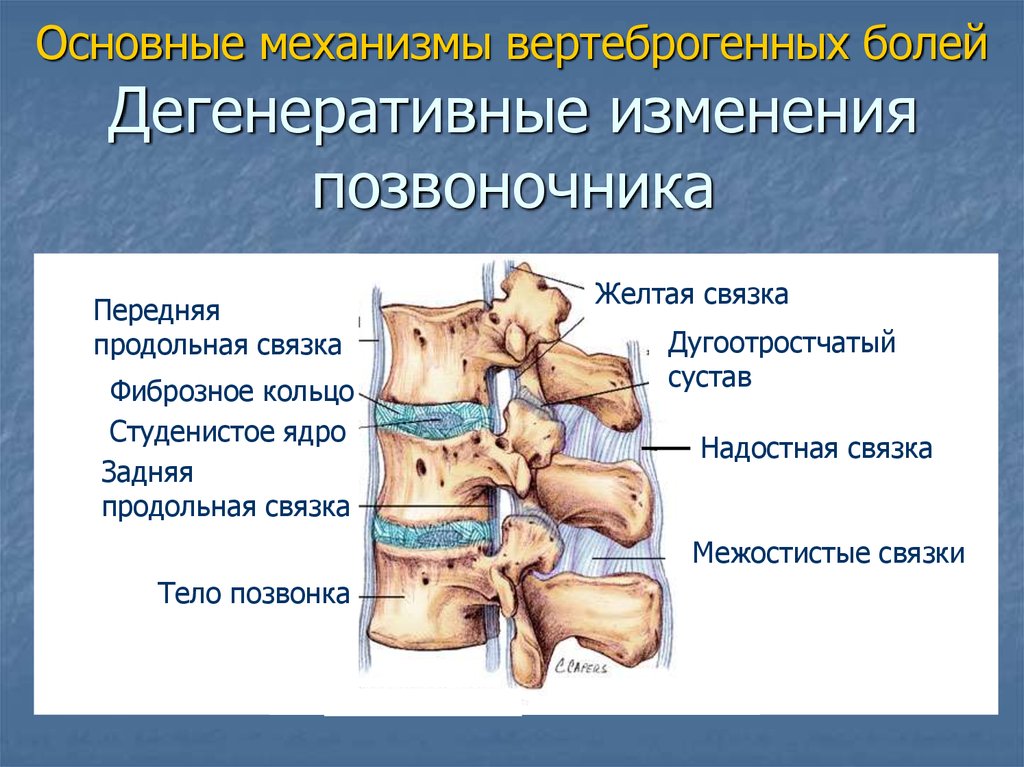
24. Дегенеративные изменения позвоночника
Основные механизмы вертеброгенных болейДегенеративные изменения
позвоночника
Передняя
продольная связка
Фиброзное кольцо
Студенистое ядро
Задняя
продольная связка
Желтая связка
Дугоотростчатый
сустав
Надостная связка
Межостистые связки
Тело позвонка
25.
Основные механизмы вертеброгенных болейДвижения каждого сегмента позвоночника
обеспечивается тремя самостоятельными
сочленениями – межпозвоночным диском и
двумя фасеточными дугоотростчатыми
суставами.
Наружная часть диска – фиброзное кольцо,
содержащее до 90 слоев коллагеновых
волокон. В центре – студенистое ядро. У
молодых людей оно на 90% состоит из воды
26.
Основные механизмы вертеброгенных болейДегенеративные изменения позвоночника
складываются из трех основных компонентов.
В российской медицинской лексике каждый из
них принято обозначать отдельным термином.
Это остеохондроз, спондилез, спондилоартроз
Ключевую роль среди них играет
остеохондроз. Он представляет собой
уменьшение высоты межпозвоночного диска
27.
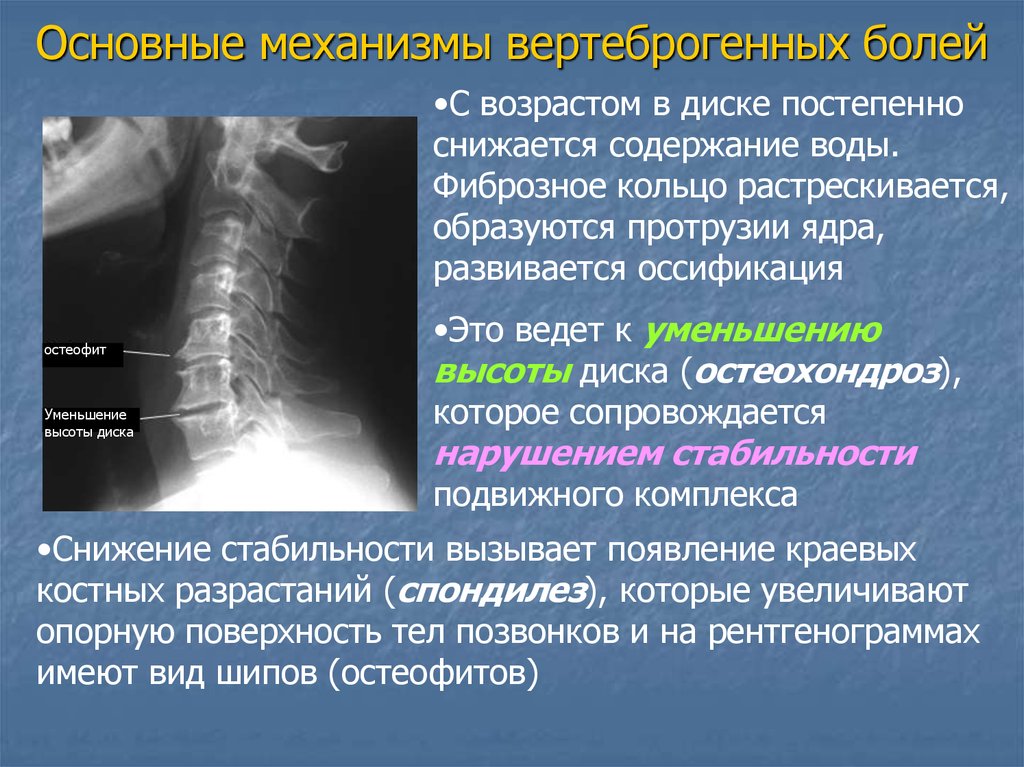
Основные механизмы вертеброгенных болей•С возрастом в диске постепенно
снижается содержание воды.
Фиброзное кольцо растрескивается,
образуются протрузии ядра,
развивается оссификация
остеофит
Уменьшение
высоты диска
•Это ведет к уменьшению
высоты диска (остеохондроз),
которое сопровождается
нарушением стабильности
подвижного комплекса
•Снижение стабильности вызывает появление краевых
костных разрастаний (спондилез), которые увеличивают
опорную поверхность тел позвонков и на рентгенограммах
имеют вид шипов (остеофитов)
28.
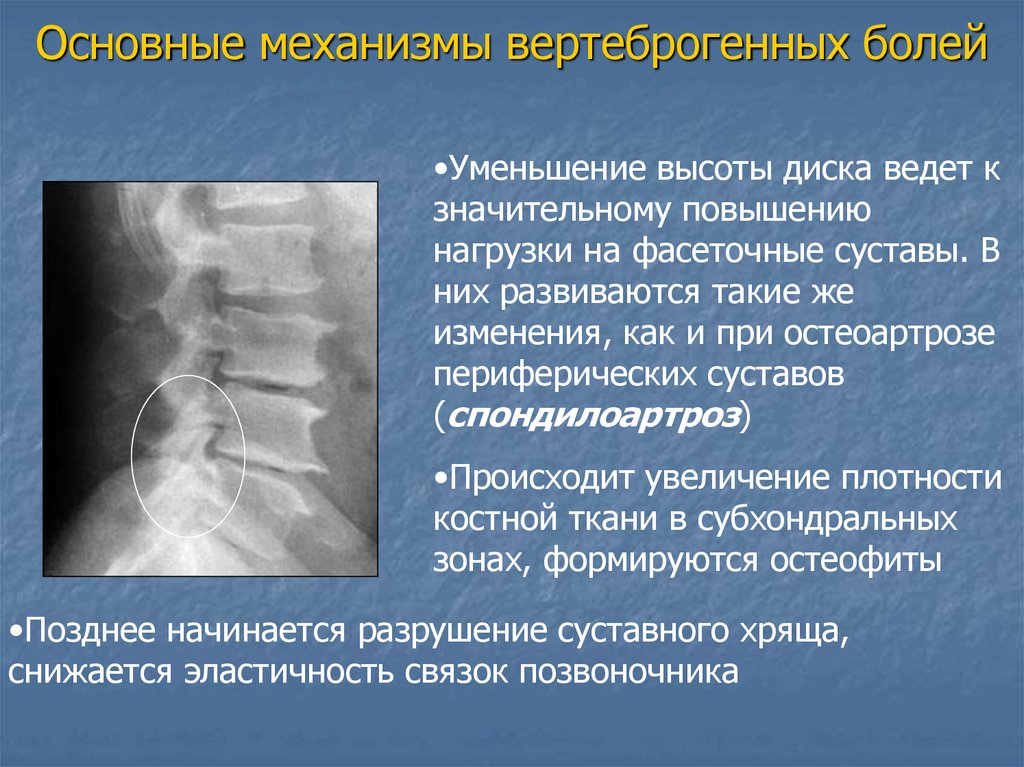
Основные механизмы вертеброгенных болей•Уменьшение высоты диска ведет к
значительному повышению
нагрузки на фасеточные суставы. В
них развиваются такие же
изменения, как и при остеоартрозе
периферических суставов
(спондилоартроз)
•Происходит увеличение плотности
костной ткани в субхондральных
зонах, формируются остеофиты
•Позднее начинается разрушение суставного хряща,
снижается эластичность связок позвоночника
29.
Основные механизмы вертеброгенных болейДегенеративный процесс может вызывать
болевой синдром за счет
уменьшения стабильности подвижного
комплекса, ведущего к перерастяжению
связочного аппарата и капсулы фасеточных
суставов
раздражения нервных окончаний
фиброзного кольца
развития вторичного синовита при
спондилоартрозе
30.
Основные механизмы вертеброгенных болейЗа рубежом термины остеохондроз и спондилез
обычно употребляют для обозначения
дегенеративных изменений позвоночника в
целом
При этом, согласно рекомендациям, которые
поддерживаются отраслевыми научными
обществами США и европейских стран, под
спондилезом понимают возрастные
дегенеративные изменения, которые не
сопровождаются патологической симптоматикой
Остеохондрозом называют дегенерацию
позвоночника, которая приводит к
возникновению клинических признаков болезни
31.
Основные механизмы вертеброгенных болейВ России термин остеохондроз позвоночника
также обычно употребляется для обозначения
заболевания, при котором может быть
обнаружено не только уменьшение высоты
межпозвоночного диска, но и другие
дегенеративные изменения
32.
Основные механизмы вертеброгенных болейНапрямую связаны с дегенерацией и
более грубые изменения
позвоночника, способные вызывать
повреждение нервных структур
Это
спондилолистез,
спинальный стеноз,
грыжа диска
33.
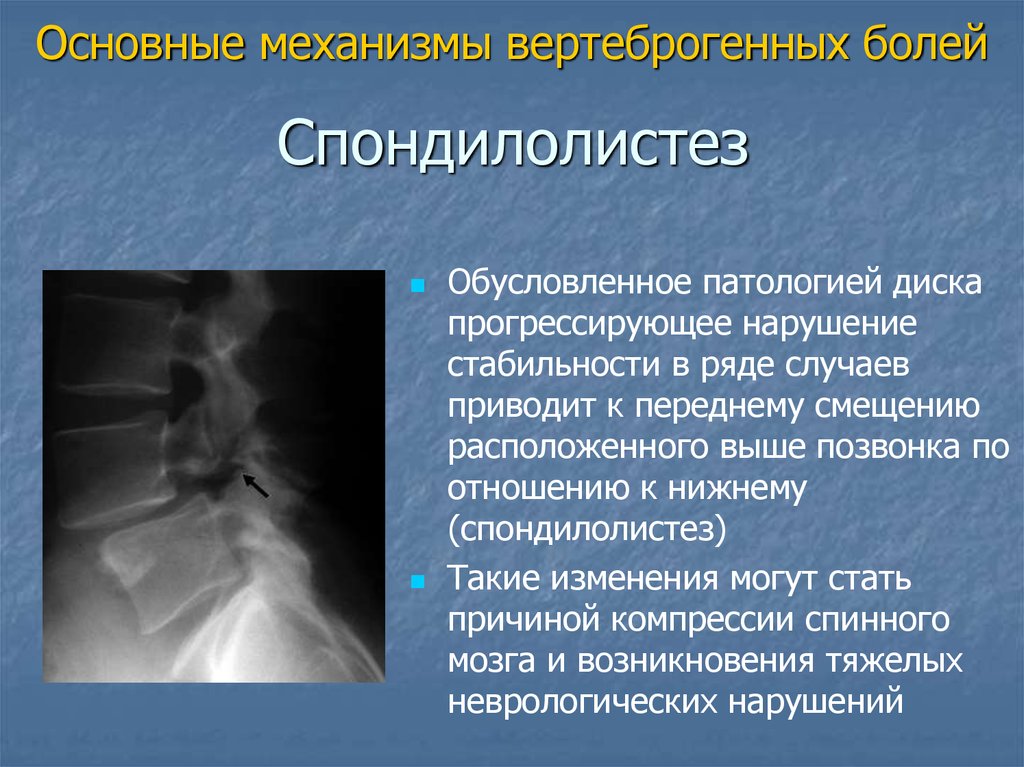
Основные механизмы вертеброгенных болейСпондилолистез
Обусловленное патологией диска
прогрессирующее нарушение
стабильности в ряде случаев
приводит к переднему смещению
расположенного выше позвонка по
отношению к нижнему
(спондилолистез)
Такие изменения могут стать
причиной компрессии спинного
мозга и возникновения тяжелых
неврологических нарушений
34. Спинальный стеноз
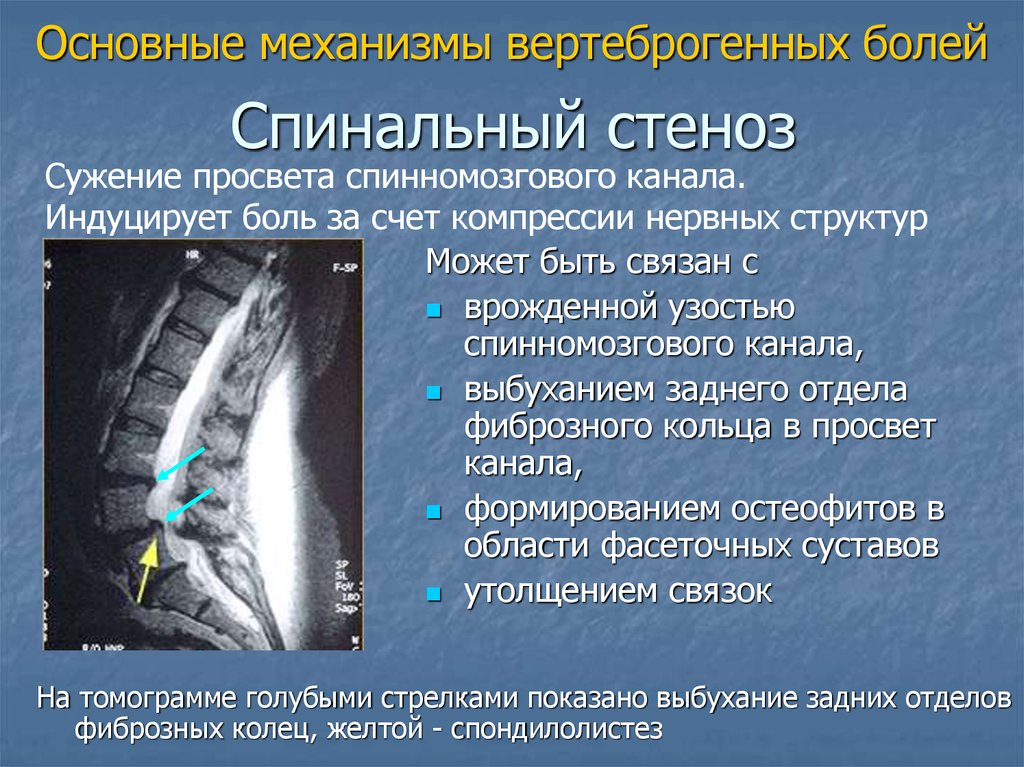
Основные механизмы вертеброгенных болейСпинальный стеноз
Сужение просвета спинномозгового канала.
Индуцирует боль за счет компрессии нервных структур
Может быть связан с
врожденной узостью
спинномозгового канала,
выбуханием заднего отдела
фиброзного кольца в просвет
канала,
формированием остеофитов в
области фасеточных суставов
утолщением связок
На томограмме голубыми стрелками показано выбухание задних отделов
фиброзных колец, желтой - спондилолистез
35. Грыжа диска
Основные механизмы вертеброгенных болейГрыжа диска
Развитие болевого синдрома может быть обусловлено
Разрывом наружной трети фиброзного кольца
Смещением задней продольной связки
Компрессией и раздражением спинномозговых корешков
36.
ДиагностикаКлиническая симптоматика в целом плохо коррелирует
с данными инструментальных методов исследования
Выраженные дегенеративные изменения на
рентгенограммах и грыжи диска по данным МРТ часто
встречаются при отсутствии болей
Данные инструментальных методов можно
интерпретировать только с учетом клинической
симптоматики
37.
ДиагностикаСуществующие в настоящее время методы
исследования не позволяют с достаточной степенью
достоверности идентифицировать анатомическую
причину болевого синдрома примерно у 85% больных с
острыми и у 60% больных с хроническими болями в
области позвоночника (Devereaux MW. Med Clin North
Am. 2003)
Поэтому диагностика направлена не на точную
идентификацию причины болевого синдрома в каждом
конкретном случае, а на выявление опасных
нарушений, которые могут привести к тяжелым
последствиям
38.
ДиагностикаНеобходимо исключить
наличие хронического воспалительного
заболевания
неврологические нарушения, которые могут
стать показанием для оперативного лечения
инфекционную и онкологическую патологию
социальные и психологические проблемы,
которые могут способствовать усилению болей
связь болевого синдрома с патологией
внутренних органов
39.
ДиагностикаПри всем многообразии болевых ощущений в области
позвоночника их можно подразделить на корешковые и
локализованные
Боли в области позвоночника
Корешковые
Вертеброгенные
Локализованные
Отраженные
40. Корешковые боли
ДиагностикаКорешковые боли
Связаны с компрессией нервных
корешков в результате механических
нарушений и воспалительных
изменений
Распространяются а пределах сегмента
тела, соответствующего зоне
иннервации пораженного корешка
41. Локализованные боли
ДиагностикаЛокализованные боли
Возникают преимущественно
паравертебрально, но могут
распространяться на затылок, ягодицы,
боковые отделы грудной клетки
Они могут быть связаны с поражением
межпозвоночного диска, фасеточных
суставов, связок, а также
располагающихся в данной области
мышц и сухожилий
42.
ДиагностикаСуточный ритм боли
В беседе с больным необходимо обратить
внимание на связь боли с временем суток и
физической активностью
Боли, индуцированные механическими
нарушениями обычно усиливаются к вечеру и
после физической нагрузки. После отдыха
они уменьшаются
Боль, связанная с воспалением нарастает
обычно в ночные и утренние часы,
уменьшается после разминки
43.
ДиагностикаХронические воспалительные
заболевания (анкилозирующий спондилит,
псориатический артрит, реактивный артрит)
Усиление болей в ночное время и к утру
Скованность
Поражение периферических суставов
Увеличение СОЭ
44.
ДиагностикаРентгенологическим маркером хронических
спондилоартритов является сакроилеит
В большинстве случаев сакроилеит в сочетании с
болями в области позвоночника встречается при
анкилозирующем спондилите (АС)
Однако другие болезни из группы серонегативных
артритов в ряде случаев могут вызывать похожие
изменения
При проведении дифференциальной диагностики
следует учитывать характер поражения
периферических суставов и внесуставные
проявления
45. Анкилозирующий спондилит
ДиагностикаАнкилозирующий спондилит
Сакроилеит
Синдесмофиты (оссификация наруждых
отделов фиброзного кольца)
46.
ДиагностикаКлиническая картина невоспалительных
заболеваний позвоночника в ряде случаев
может иметь определенное сходство с АС
Болезнь Шейермана-Мау, как и АС может стать
причиной болей в области позвоночника у лиц
молодого возраста
Ее развитие связано с асептическим некрозом
апофизов тел позвонков, который можно
видеть на следующем слайде
На практике чаще приходится сталкиваться с
более поздними изменениями – клиновидной
деформацией тел позвонков и уменьшением
высоты межпозвоночных дисков
47. Болезнь Шейермана-Мау
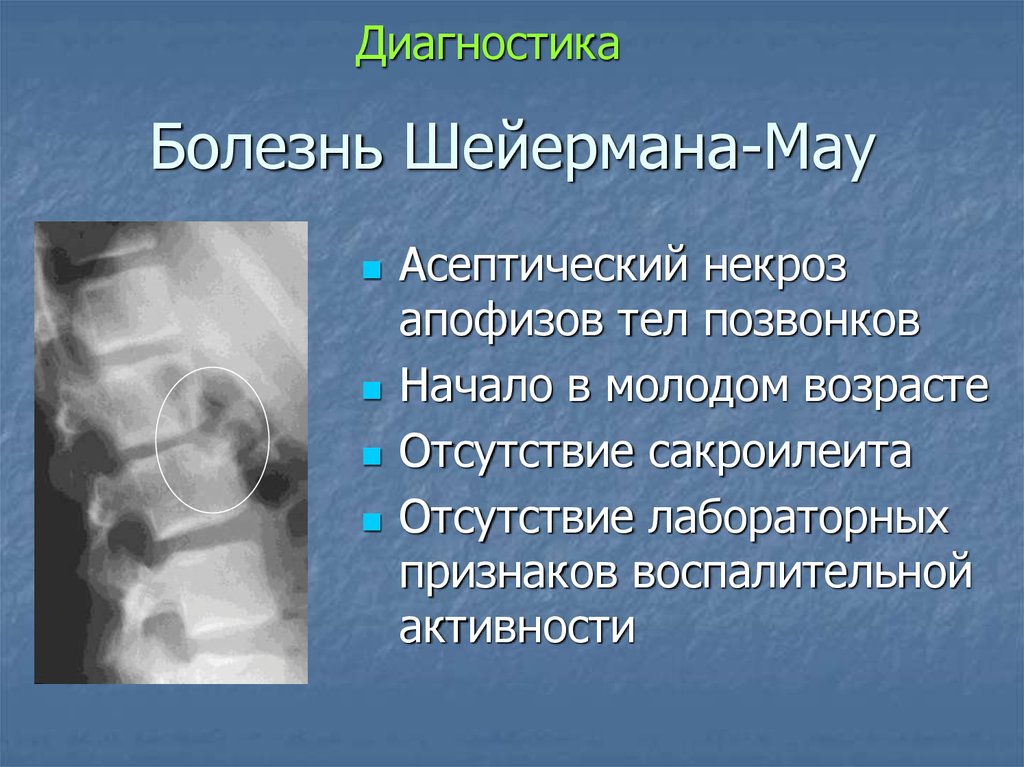
ДиагностикаБолезнь Шейермана-Мау
Асептический некроз
апофизов тел позвонков
Начало в молодом возрасте
Отсутствие сакроилеита
Отсутствие лабораторных
признаков воспалительной
активности
48.
ДиагностикаАнкилозирующий спондилит
Поздняя стадия.
Позвоночник в виде
«бамбуковой палки»
Анкилоз крестцовоподвздошных
суставов
49.
ДиагностикаПозднюю стадию АС порой путают с
анкилозирующим гиперостозом Форестье
Это заболевание, в отличие от АС, начинается
в пожилом возрасте
Рентгенологические изменения позвоночника у
таких пациентов связаны с обызвествлением
передней продольной связки и формированием
довольно грубых остеофитов по краям тел
позвонков
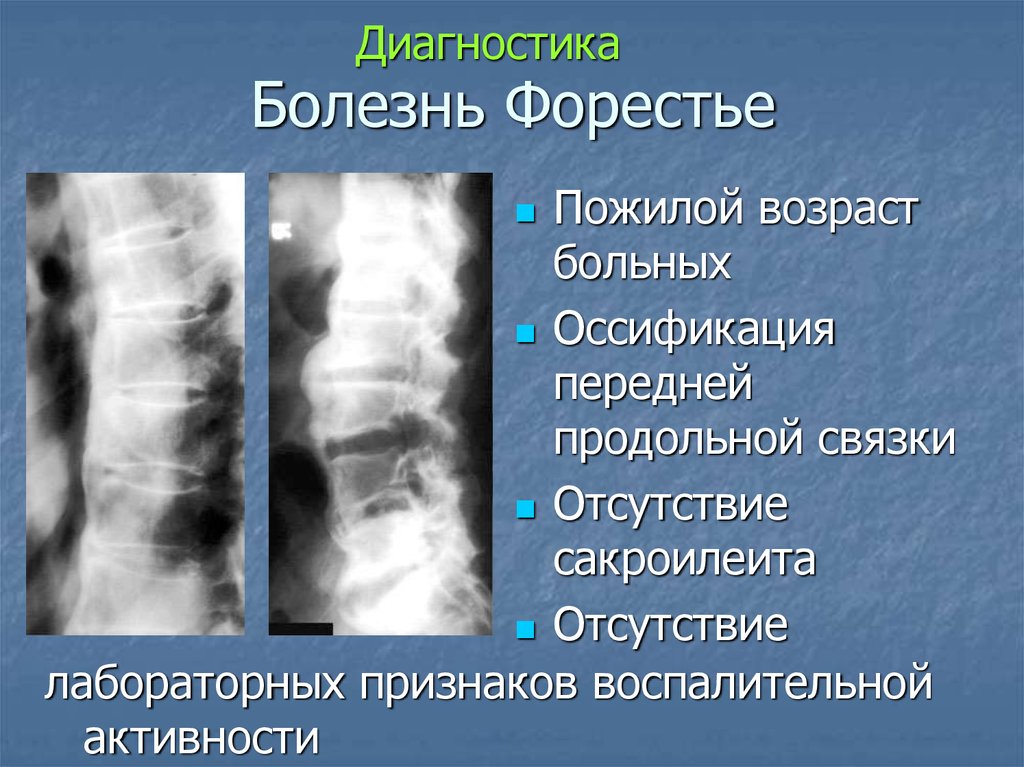
50. Болезнь Форестье
ДиагностикаБолезнь Форестье
Пожилой возраст
больных
Оссификация
передней
продольной связки
Отсутствие
сакроилеита
Отсутствие
лабораторных признаков воспалительной
активности
51.
ДиагностикаУ больных ревматоидным артритом боли,
возникающие в области позвоночника, обычно
не связаны с основным заболеванием
Однако в редких случаях болевой синдром в
области шеи может быть индуцирован
воспалением атланто-аксиального сустава,
ведущим к нарушению его стабильности и
формированию подвывиха
Атланто-аксиальный подвывих определяется
как увеличение расстояния между зубовидным
отростком второго и дугой первого шейного
позвонка
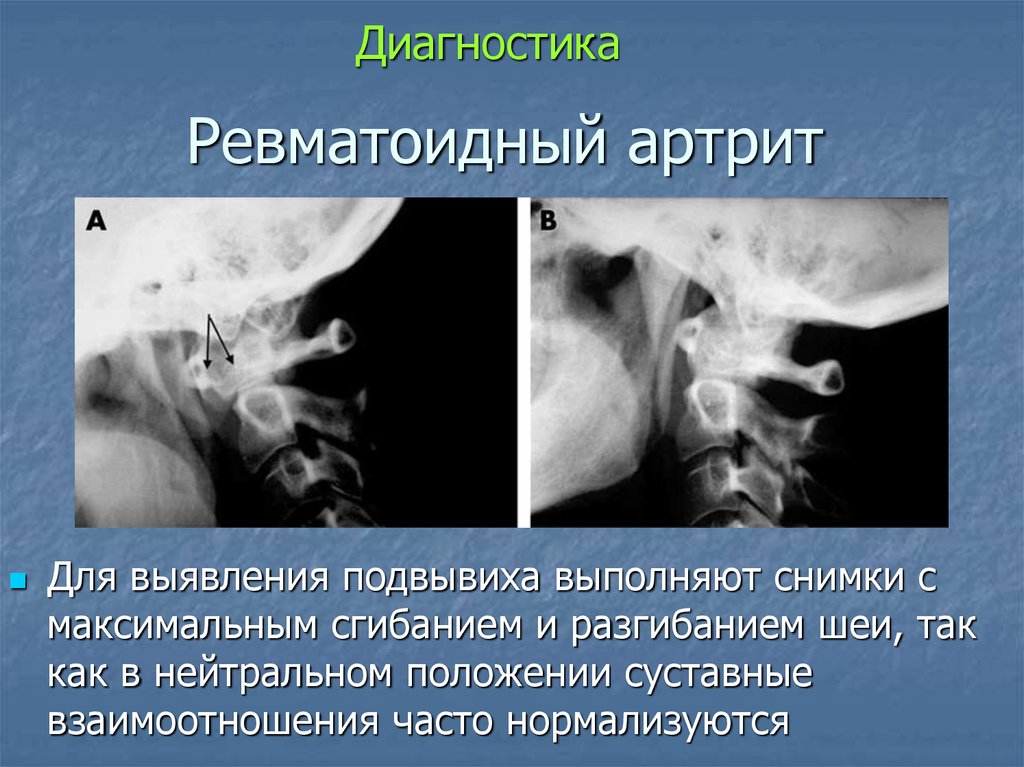
52. Ревматоидный артрит
ДиагностикаРевматоидный артрит
Для выявления подвывиха выполняют снимки с
максимальным сгибанием и разгибанием шеи, так
как в нейтральном положении суставные
взаимоотношения часто нормализуются
53. Признаки вероятной инфекционной и онкологической патологии
ДиагностикаПризнаки вероятной
инфекционной и онкологической
патологии
Лихорадка
Необъяснимая потеря веса
Сохранение боли в покое
Наличие очага хронической инфекции
Злокачественная опухоль в анамнезе
Длительное лечение глюкокортикоидами
54. Потенциально опасные неврологические нарушения
ДиагностикаПотенциально опасные
неврологические нарушения
Корешковые боли
Неврологическая перемежающаяся
хромота (боли в ногах при ходьбе,
напоминающие ишемическую
перемежающуюся хромоту)
Нарушение функции тазовых органов
55.
ДиагностикаОбследование больного
Локальная болезненность при пальпации и
ограничение подвижности позвоночника
являются неспецифичными признаками и
встречаются при разных заболеваниях
Гораздо более информативны так
называемые симптомы натяжения. Таких
симптомов два и они дополняют друг друга
56.
ДиагностикаОбследование больного
Симптом Ласега определяют, поднимая выпрямленную
ногу больного, лежащего на спине. Появление боли,
иррадиирующей вдоль бедра и ниже коленного сустава –
признак раздражения
корешка на уровне
нижних сегментов
поясничного отдела
позвоночника
57.
ДиагностикаОбследование больного
Для того, чтобы исследовать симптом Вассермана
нужно поднять выпрямленную ногу больного,
лежащего на животе или просто согнуть ее в
коленном суставе
Появление боли в области бедра указывает на
поражение корешка на уровне верхних сегментов
поясничного отдела позвоночника
58. Показания для инструментального исследования
ДиагностикаПоказания для
инструментального исследования
Наличие признаков инфекционного,
онкологического или хронического
воспалительного заболевания
Потенциально опасная неврологическая
симптоматика
Травма позвоночника
Отсутствие клинического улучшения в
течение 4-6 недель
59.
ДиагностикаСтандартная рентгенография – наиболее
информативный метод диагностики хронических
воспалительных заболеваний позвоночника. Она
обычно позволяет также выявить повреждения,
связанные с травмой и патологические переломы
при остеопорозе
Магнитно-резонансная томография обладает
значительно большей чувствительностью. Ее
следует использовать при выраженных
неврологических нарушениях, подозрении на
инфекцию или опухоль
60.
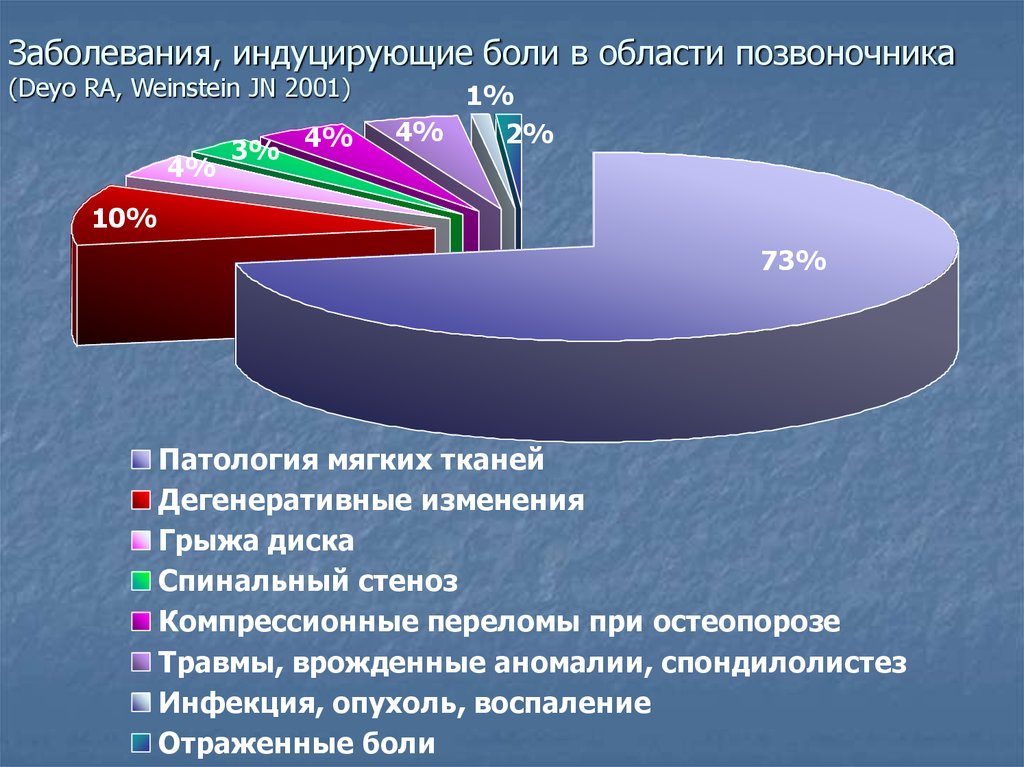
Заболевания, индуцирующие боли в области позвоночника(Deyo RA, Weinstein JN 2001)
4%
3% 4%
1%
4%
2%
10%
73%
Патология мягких тканей
Дегенеративные изменения
Грыжа диска
Спинальный стеноз
Компрессионные переломы при остеопорозе
Травмы, врожденные аномалии, спондилолистез
Инфекция, опухоль, воспаление
Отраженные боли
61.
Формулировка диагнозаКак можно видеть на представленной диаграмме, те
опасные нарушения, о которых говорилось выше
составляют сравнительно небольшую часть среди всех
заболеваний, способных спровоцировать болевой синдром
в области позвоночника
В подавляющем большинстве случаев нам удается их
исключить, и тогда мы, как правило не можем достаточно
убедительно доказать, какие именно анатомические
изменения вызывают боль
62.
Формулировка диагнозаКак нужно формулировать диагноз у таких больных?
Как мы должны называть то, чего мы не знаем?
На первый взгляд, выбор термина в подобных случаях
носит чисто формальный характер. А между тем –
это самый острый вопрос всех времен и народов!
Там, где заканчивается знание, начинается вера.
Кто мы такие, и во что мы верим?
Вера – это не только религиозная категория. Наука будет
мертва, если в ней останутся только доказанные факты. Ее
развитие теснейшим образом связано с формированием
предположительных, гипотетических представлений,
которые и определяют направление поиска.
63.
Формулировка диагнозаВ ходе дальнейших исследований такие гипотезы могут
быть доказаны или опровергнуты. Но до тех пор, пока этого
не произошло, они во многом определяют наши
представления о тех или иных предметах, восполняя
недостаток фактических знаний и побуждая искать доводы
за и против
Мы не считаем такие теоретические разработки пустыми
фантазиями. Они позволяют нам иметь собственное мнение
по многим вопросам. Мы верим, что они могут в большей
или меньшей степени отражать реальные связи между
явлениями, и у нас есть основания для такой веры
64.
Формулировка диагнозаРоссийская медицина традиционно связывала
возникновение болевого синдрома в области позвоночника
с развитием дегенеративных изменений. Поэтому в
подавляющем большинстве случаев таким больным
ставился диагноз остеохондроза позвоночника
Наши коллеги за рубежом придерживаются иной точки
зрения
Deyo RA и Weinstein JN, которые анализировали статистику
США, отмечают, что в 73% случаев врачи считали
причиной боли изменения мягких тканей, которые
трактовались в основном как растяжение
Обратите внимание, как полярны мнения Востока и Запада!
Кто же прав? Чья вера истинная? А может быть истина, как
обычно, где-то посередине?
65.
Формулировка диагнозаСуществует и другой подход – рациональный. Нам
предлагают верить только в то, что мы можем видеть
своими глазами или определить при помощи приборов. Это
своего рода научный атеизм (или, если хотите, атеизм в
науке)
Пациент жалуется на боль в нижней части спины, и наш
диагноз просто фиксирует этот факт. Он так и
формулируется: «боль внизу спины». Мы не делаем даже
робкой попытки понять причину боли. А для того, чтобы
диагноз выглядел солидно и внушительно, его можно
начать красивым и ничего не значащим словом
«дорсопатия»
66.
Формулировка диагнозаИ тогда не нужно мучительно искать истину. Не нужно
сомневаться. Не нужно думать. За нас будут думать другие.
А мы можем спокойно ждать, что когда-нибудь придет
очень умный и добрый человек. Он разъяснит нам причины
всех явлений, составит для нас рецепт счастливой жизни и
укажет путь к вечному блаженству.
67.
Формулировка диагнозаВ настоящее время на территории России основным
юридическим документом, регламентирующим
формулировку диагноза является международная
классификация болезней 10-го пересмотра (МКБ 10)
Она допускает сохранение традиционного для России
диагноза «остеохондроз позвоночника»
Как уже указывалось выше, и мы и наши зарубежные
коллеги, одинаково понимаем значение этого термина
МКБ 10 предлагает и альтернативную формулировку
диагноза, которая определяет заболевание как болевой
синдром соответствующей локализации
68.
Формулировка диагнозаКакой из этих вариантов Вас больше устроит?
Что Вам ближе?
Выбор за Вами
69. МКБ 10
M42 Остеохондроз позвоночникaM42.0 Юношеский остеохондроз позвоночникa
M42.1 Остеохондроз позвоночникa у взрослых
M54 Дорсaлгия
M54.2 Цервикaлгия
M54.5 Боль внизу спины
M54.6 Боль в грудном отделе позвоночникa



























































 Медицина
Медицина