Похожие презентации:
Шок. Классификация шока
1. ШОК
(в пер. с английского удар,сотрясение).
2.
• Пожалуй, нет в медицине ни одногосиндрома, с которым так давно знакомо
человечество.
• Клиническую картину шока описал
Амбруаз Паре.
3.
• Термин «шок» ввел в начале XVI века,описывая тяжелую травму, французский
врач Ле Дран — консультант армии
Людовика XV.
• Он предложил простейшие методы лечения
шока (согревание, покой, алкоголь и опий).
4.
• Англичанин Джеймс Латта в 1743 годуперевел труд француза Ледрана на
английский язык, что способствовало
распространению диагноза шок.
• «Отец» термина шок А. Ледран,
«Повивальная бабка» Д. Латту.
5.
ШОК - это синдром острыхгемодинамических и метаболических
расстройств, которые приводят к
терминальным состояниям (преагонии,
агонии, клинической смерти).
6.
Определений шока несколько десятков, одноиз более удачных английского хирурга
Ливайса (1984)
«Шок – состояние вторичной
гипоперфузии в связи с уменьшением
эффективного ОЦК».
7.
Шок факторы - факторы агрессии: травма,ожог, кровопотеря, обезвоживание, инфаркт
миокарда, аритмия, инфекция, аллергия.
8. ШОК (от англ. shock — удар, потрясение)
ШОК (от англ. shock — удар,потрясение)
Прогрессивное снижение всех
жизненных функций организма (по сути,
это срыв компенсаторных реакций
организма в ответ на повреждение).
Остро возникшее несоответствие
объема циркулирующей крови (ОЦК) и
объема циркуляторного русла.
9. Классификация шока
По типу циркуляторных нарушений-гиповолемический;
-кардиогенный;
-перераспределительный
(дистрибутивный), (септический,
анафилактический) ;
-обструктивный (внесердечный,ТЭЛА).
10. По патогенезу
• Гиповолемический (геморрагический);• кардиогенный;
• Травматический: а) в результате механического
воздействия(рана,компрессия,операция);ожоговы
й шок;электрический шок;холодовый шок;
• инфекционно-токсический;
• септический;
• анафилактический;
• неврогенный;
• комбинированные (сочетают элементы
различных шоков).
11. Клиническая картина (симптомы и синдромы)
Основными клиническимидиагностическими критериями шока
являются:
1. Снижение А/Д, тахикардия, частый слабый пульс;
2. Нарушения микроциркуляции (гипоперфузия),
мочевыделения (олигоанурия, ОПН)
3. Дыхательная недостаточность (гипоксия -гемическая,
тканевая, циркуляторная
12.
Признаки шока:— холодная, влажная кожа, бледноцианотичная или мраморная ее окраска;
— резко замедленный кровоток ногтевого ложа;
— беспокойство, затемнение сознания;
— диспноэ;
— олигурия;
— тахикардия;
— низкое АД.
13. Патогенез шока - упрощённая версия.
Патогенез шока упрощённая версия.1. Общее в патогенезе шоков – синдром полиорганной
недостаточности (СПОН):
•Гиповолемия (абсолютная или относительная);
•Малый сердечный выброс;
•Гипоксия (острая дыхательная недостаточность. РДС.
ОДН).
•Гипоперфузия (периферическая вазоконстрикция с
нарушением тканевой микроциркуляции)
2. Пусковой механизм любого шока - Синдром малого
сердечного выброса.
14. СИНДРОМ МАЛОГО СЕРДЕЧНОГО ВЫБРОСА (причины)
1. Снижение объёма циркулирующей крови(ОЦК)
2. Снижение тонуса сосудов (Увеличение
ёмкости сосудов).
3. Снижение сократительной функции
миокарда.
15. Пусковые механизмы шоков.
1) Гиповолемические шоки -причина (снижение ОЦК)1.Травматический шок (боль, кровотечение)
2. Ожоговый шок (боль, плазмопотеря, гиповолемия)
3. Геморрагический шок (кровотечение)
4. Экзотоксический шок (хим. ожог, плазмопотеря,
гиповолемия)
5. Инфекционно-токсический шок при кишечной инфекции
(потеря жидкости, гиповолемия)
16.
2) Вазоплегические шоки – причина снижение тонусасосудов + снижение ОЦК.
1. Анафилактический шок.
2. Инфекционно токсический шок. (Воспалительные
заболевания).
3) Нормоволемические шоки – причина снижение
сократительной функции миокарда.
1. Кардиогенный шок.
2. Аритмический шок.
17. Петля Шумахера при любом шоке - примеры:
1. Кровопотеря – снижение ОЦК – уменьшение венозноговозврата - снижение тонуса сосудов – снижение
сократительной функции миокарда – гипоксия – ацидоз и тд.
2. Анафилактический шок – снижение тонуса сосудов +
снижение ОЦК – снижение сократительной функции
миокарда – гипоксия – ацидоз и тд.
3. Кардиогенный шок – снижение сократительной функции
миокарда – снижение тонуса сосудов – снижение ОЦК
(относительная гиповолемия) – гипоксия – ацидоз и тд.
18. Шоковые индексы (ИШ):
Используй показатели: А/Д; Ps; ОЦК;ЧДД; Диурез.1. Индекс Альговера - Брубера: Ps- разделить на А/Д
систолическое, в № 0,5;
Пример: в норме - Ps 60/А/дс 120=0,5. (0,5 -0,7)
2. Симптом белого (бледного) пятна, в № 1-2сек.
3. Пульсовое давление, в № 40 мм рт ст.
4. Среднее артериальное А/Д = (А/Д сист + 2 А/Д диаст) / 3, в
N= 80-95
19. Степени тяжести шока:
1.Степень лёгкая - компенсированный.Ps.-100 в 1 мин.; А/Д – 90 - 100 мм рт ст;
Индекс Альговера = 0,8 -1,1
Снижение ОЦК до -1000мл, (25%).
ЧДД тахипноэ до 20 в 1 мин.
Симптом Б П -2-3 сек.
Пульсовое давление 30 мм рт ст.
20.
2. Степень средней тяжести, декомпенсированный обратимый.Ps.- 120 в 1 мин.; А/Д – 80 мм рт ст;
Индекс Альговера = 1,2 – 1,5
Снижение ОЦК до 1500мл, 35%.
ЧДД тахипноэ до 26 в 1 мин.
Симптом Б П -3-4 сек.
Пульсовое давление до 25 мм рт ст
21.
3. Степень тяжёлая, декомпнесированный необратимый.
Ps - 120 в 1 м, и более; А/Д – 60 мм рт ст и мене;
И.Альговера 1,6 - 2,0 и более;
Снижение ОЦК до 2о00мл и более, 50%;
ЧДД тахипноэ до 40 в 1 мин;
Симптом Б П -4-5 сек;
Пульсовое 25 мм рт ст и менее.
22.
• Если не лечить, то через 1 час втерминальные состояния: преагония,
агония, клин. Смерть.
• Некоторые авторы выделяют 4. Степень.
(Терминальные состояния - предагония, агония,
клиническая смерть).
23. Шоковые органы при СПОН:
1.Легкие; респираторный дистрес синдром(РДС) - гипоксия, ацидоз, ОДН.
2. Почки; дизурия, ОПН.
3. Печень, О Печ Н.
4. ДВС.
24. Правило лечения шока:
1. Оценить степень - Индекс Альговера:А/Д, Ps, ЧДД;
Сознание-уровень комы; Проходимость
дыхательных путей.
2. «Золотой час».
Неотложная помощь в первый час с момента
травмы – лучше выживаемость.
25.
3. Правило трёх катеторов:1. Инфузионная терапия.
2.Кислородотерапия.
3.Учёт диуреза.
26.
4.Разорвать порочный круг !1. Кровопотеря-временная остановка
кровотечения, инфузия кровезаменителей,
А/Д удерживать в пределах 80-90 мм.рт.ст.
2. Боль – обезболить.
3.Гиппоксия-кислородотерапия, воздуховод,
интубация-ИВЛ.
27.
5. Инфузия подогретыми растворами до37-38 гр., превышение объёма кровопотери
в 3 раза.
При шоке 1 ст : кристалоиды (солевые)
При шоке 2.ст: коллоиды+кристаллоиды 1:1.
При шоке 3 ст: кол+кр 1:3 + Средства
повышения (Ср.П.) А/Д.
28.
6. Малообъёмная реанимациягипертонический р-р:7,5%-3-4 мл. на 1кг., т.е. 200 мл- 7,5%
приравнивается к 1,5 литра р-ра.
7. Противошоковые костюмы «МАШО»,
«КАШТАН».
29. Противошоковый костюм Каштан
• Назначение:• Для экстренного использования в целях
предотвращения и купирования
гиповолемического шока у
пострадавших с травмами опорнодвигательного аппарата и
повреждениями органов брюшной
полости.
30.
• Основные характеристики:• Время наложения на пострадавшего 3-5
минут;
• Количество камер – 4;
• Диапазон измеряемого давления 0-100
мм рт.ст.;
• Аутотрансфузия крови к жизненно
важным органам пострадавшего 1,5 – 2
л;
31.
• Температура окружающего воздуха приэксплуатации от – 30 до +40 оС;
• Габариты в упаковке 600х320х210;
• Масса в упаковке не более 8,0 кг
• Диапазон применения по
антрометрическим параметрам
пострадавшего: Рост 150 – 190 см,
масса 49 – 130 кг.
32.
• Комплектация:• Пневмобрюки;
• Встроенные мягкие носилки с
утеплением под спиной;
• Дистракционная шина;
• Система наддува;
• Сумка для хранения и переноски.
33.
34.
35.
36.
• Противошоковый костюм «Каштан»предназначен для предотвращения и
купирования гиповолемического и
травматического шока у пострадавших с
различного вида травмами. Принцип
действия костюма заключается в
управляемой внешней
пневмокомпрессии нижней половины
тела,
37.
• приводящий к перераспределениюкровотока к вышележащим органам и
восстановлению критически
сниженного в результате кровопотери и
шока артериального давления. Внешнее
сдавливание приводит к остановке
наружного и внутрибрюшного
кровотечения и иммобилизации
нижних конечностей и таза.
38.
• ПШК-1 состоит из пневмобрюк(ножные, тазопоясная и брюшная секции), ПШК-1Д дополнен
дистракционной шиной,
предназначенной для вытяжения
конечностей в случае их перелома.
39. Противопоказания:
• острая дыхательная недостаточность(отек легких, гемопневмоторакс);
• массивные неостановленные
кровотечения верхней половины тела;
• выпадение внутренних органов;
• тампонада сердца, кардиогенный шок,
острая сердечная недостаточность;
• беременность (из-за угрозы выкидыша).
40. ТРАВМАТИЧЕСКИЙ ШОК
41.
- общая реакция организма, котораяразвивается в ответ на тяжелое повреждение
и характеризуется расстройством жизненноважных функций организма:
кровообращение, дыхание, обмен веществ,
функция эндокринных желез.
Шок это есть тяжелое состояние вызванное
массивной или множественной травмой.
42.
• Развитию способствуют: боль, остраякровопотеря, переохлаждение,
переутомление, дополнительная
травматизация при оказании помощи,
эвакуации и др.
43.
• Учитывая разнообразие клиническихпроявлений, зависящих от характера
травмы и механизма шока, в настоящее
время не всегда пользуются определением
фаз шока, предложенным в прошлом
Н.И.Пироговым.
44.
• Последовательное развитие шока по фазамнаблюдается главным образом при тяжелых
скелетных повреждениях конечностей,
огнестрельных ранениях, ожогах.
• Выделяют фазы шока: компенсации и
декомпенсации (эректильную и торпидную)
45. все развивается в ЦНС:
импульсы из обширного поврежденияпоступают в головной мозг, вызывают
так раздражение возбуждение, затем
запредельное торможение, которая
распространяется на подкорковую
область.
46.
Выделяют две стадии (фазы) Т.Ш:•1. Стадия (фаза) компенсации
(Эректильная, возбуждение, начальный
шок);
•2. Стадия (фаза) декомпенсации
(Торпидная, торможение, развитой шок).
47. Фазы травматического шока
1. Стадия (фаза) компенации (Эректильная,возбуждение, начальный шок);
1. Возбуждение;
2. АД нормальное или повышенное;
3. Бледность кожи;
4. Тахикардия.
Степень тяжести в момент получения травмы не
определить, продолжительность 30 – 60 минут.
48.
2. Стадия (фаза) декомпенсации(Торпидная, торможение,
развитой шок).
Безразличие, подавленность,
нарушением кровообращения и
дыхания.
49. Клинические признаки развитого шока:
Снижение А/Д, тахикардия, частый слабыйпульс, дыхательная недостаточность,
нарушения мочевыделения,
микроциркуляции.
50. Шоковые индексы:
Используй показатели: А/Д; Ps; ОЦК; ЧДД;Диурез.
1. Индекс Альговера: частота Ps за 1 мин. разделить на А/Д систолическое, в № 0,5;
Пример: Ps 60:А/д 120=0,5.
2. Симптом белого пятна, в № 1-2сек.
3. Пульсовое давление, в № 40 мм рт. ст.
51.
Классификация травматического шока потяжести
52.
I степень. Легкий шок (компенсированный).Повреждение чаще изолированное. Общее состояние
средней тяжести. Умеренная заторможенность, бледность.
ЧСС = 90-100 в 1 минуту, систолическое АД не ниже 90
мм рт. ст.
ШИ 0,8-1,1. Кровопотеря до 1000 мл (20% ОЦК)
При своевременном оказании помощи - прогноз
благоприятный.
53.
II степень.Шок средней тяжести(декомпенсированный, обратимый).
Повреждение обширное, нередко множественное или
сочетанное. Общее состояние тяжелое. Сознание
сохранено. Выраженная заторможенность, бледность.
ЧСС 100-120 в 1 минуту, систолическое АД 90-75 мм рт.
ст. ШИ 1,2 – 1,5. Кровопотеря до 1500 мл (30% ОЦК)
Прогноз сомнительный
54.
III степень. Тяжелый шок (декомпенсированный,необратимый).
Повреждения обширные, множественные или сочетанные,
нередко с повреждением жизненно важных органов.
Состояние крайне тяжелое. Оглушение или сопор. Резкая
бледность, адинамия, гипорефлексия.
ЧСС 120-160 в 1 минуту, слабого наполнения,
систолическое АД 70 – 50 мм рт. ст. ШИ 1,6 – 2, 1 и более.
Возможна анурия.
Кровопотеря 1500-2000 мл (30-40% ОЦК)
Прогноз
серьезный или неблагоприятный.
55.
Некоторые авторы выделяют –IV степень (терминальноесостояние).
•Сознание отсутствует. Кожа бледная, холодный пот. Зрачки
расширены, не реагируют на свет. Пульс не прощупывается,
АД не определяется. Появляются цианоз, судороги.
•Предагональное состояние переходит в агональное и
клиническую смерть.
•Переход от одной стадии к другой постепенный, но III и IV
стадии шока могут развиваться уже через 10—15 мин, минуя
первые стадии.
56. Терминальные состояния
• Терминальный шок - имеется потеря сознания, егоподразделяют на три градации:
• Предагональное состояние - пульс на лучевых
артериях не определяется, АД не определяется,
сохранены главные рефлексы - глотательный,
болевые рефлексы
• Агональное состояние - расстройство дыхания типа
Чейн-Стоксова, неадекватные двигательные
реакции. Сознание утрачено полностью и рефлексы
тоже.
• Клиническая смерть - с момента последнего вдоха
исчисляется 5-8 минутами. Пульса, дыхания,
рефлексов нет.
57.
• Для определения стадии шока можнопользоваться шоковым индексом —
отношением частоты пульса к систолическому АД.
• В норме оно равно 0,5; при I стадии
торпидного шока — 1; при II стадии — 1,5;
при III стадии — 2,5.
58. Принципы противошоковой терапии:
1. Временная остановка наружного кровотечения
2. Обезболивание
3. Транспортная иммобилизация.
4. Устранение дефицита ОЦК (объема
циркулирующей крови)
• 5. Коррекция нарушений газообмена (при
открытом пневмотораксе -наложение
окклюзионной повязки, при напряженном
пневмотораксе -пункция плевральной полости)
59. Доврачебная неотложная помощь фельдшером СМП.
1. Производят временную остановку кровотечения спомощью жгута, прижатия кровоточащего сосуда и др.
Обязательно отмечают время пережатия сосуда.
2. После освобождения дыхательных путей от инородных
тел, обеспечивают свободную проходимость дыхательных
путей тройным приемом или введением воздуховода.
3. Если возможно вводят наркотические или анальгетики:
1—2 мл трамала или морадола, применяют ингаляции закиси
азота с кислородом. Необходимо помнить, что общее
обезболивание при подозрении на травму органов брюшной
полости затрудняет последующую диагностику и может
привести к осложнениям.
60.
4. Закрывают раны асептическими повязками, проводятиммобилизацию переломов.
5. Если у пострадавшего имеется клапанный пневмоторакс,
дренируют воздух из плевральной полости.
6. При тяжелой кровопотере - введение кровезаменителей
(0,9% раствор NaCl, полиглюкин, преднизолона 60-120 мг,
преследуя при этом главную цель — устранение дефицита
ОЦК.
61. Геморрагический шок
62.
Шок фактор - острая кровопотеря.Уменьшение венозного возврата на 10- 15 %;
63.
1. Компенсированный обратимый геморрагический шок- синдром малого выброса.
Синдром малого сердечного выброса:
1. Уменьшение ОЦК;
2. Снижение тонуса сосудов;
3. Снижение сократительной функции миокарда.В ответ
выброс катехоламинов (адреналин и норадреналин),
повышается тонус венозных сосудов, что компенсирует
потерю 10—15 % ОЦК.
64.
2. Декомпенсированный обратимыйгеморрагический шок.
Когда венозный возврат снижается на 20—25
%, компенсаторные механизмы истощаются.
Снижение объемной скорости кровотока.
65.
3. Декомпенсированный необратимыйгеморрагический шок
Централизация кровообращения.
Гипотензия; Гипоксия; Ацидоз; Нарушения
микроциркуляции;Шоковые органы;
66. Клиника острой кровопотери.
1. Нарастающая слабость, головокружение, шум в ушах;2. Жажда, одышка, потемнение и мелькание мушек в глазах.
3. Кожа, слизистые бледные, с восковидным оттенком,
покрыты холодным, липким потом, черты лица заострены.
4. Пульс слабый, частый, артериальное давление низкое.
5. Температура тела снижена, уменьшается диурез.
67. Определение степени кровопотери
«Шоковый индекс» Альговера =частота пульса
_________________________________________
систолическое АД
Шоковый индекс
кровопотеря в %ОЦК
0,5
----------------------------0 (норма)
0,8
------------------------------10%
0,9-1,2 ------------------------------20%
1,2-1,4 ------------------------------30%
1,5 и выше --------------------------40%
68. Степени кровопотери
1. Легкая – до 10% от исходного ОЦК2. Умеренная до 25%
3. Большая 30-40%
4. Массивная более 40%
69. Клиника геморрагического шока.
70.
I стадия — компенсированный обратимый шок.Пациент в сознании, возбужден. Кожные покровы
бледные, холодные. Умеренная тахикардия, пульс
слабого наполнения.
Пульс 100 уд. в мин., АД=90/50, объем кровопотери
15-25% (700-1000мл.). ИА от 0,8 до 1,1
71.
II стадия — декомпенсированный обратимыйшок.
Нарастает бледность кожных покровов и слизистых
оболочек, одышка, тахикардия 120/мин. А/Д 80/50
мм.рт.ст., объем кровопотери 25-30% (13001500мл.).
ИА от 1,2 до 1,5
72.
III стадия — декомпенсированный необратимыйшок.
Гипотония, отсутствие сознания, олигоанурия.
Кожные покровы резко бледные, холодный пот,
температура тела снижена. Пульс определяется с
трудом или отсутствует. ЧСС120 и более АД=60
мм.рт.ст. и ниже, объем кровопотери до 50 %
(2000—2500 мл.) ИА от от 1,6 до 2,0 и более
73.
Ориентировочные величины кровопотерипри травмах.
•Плеча
- 300-500 мл;
•Предплечья - 300-400 мл;
•Костей таза
-2500-3000 мл;
•Бедра
-500-1000 мл;
•Голени
-300-350 мл;
74. Неотложная помощь
1.Остановка кровотечения (временныеметоды)
2.Поддержание сердечной и легочной
деятельности (непрямой массаж
сердца, искусственное дыхание)
3.Поддержание ОЦК (переливание
растворов внутривенно)
4.Транспортировка срочно в стационар
75. Способы остановки кровотечения
Временные1. Возвышенное положение конечности
2. Пальцевое прижатие (в ране, на протяжении)
3. Давящая повязка
4. Наложение жгута
5. Наложение зажима
6. Максимальное сгибание конечности в
суставе
7. Тампонада раны
76. Способы временной остановки кровотечения
Пальцевоеприжатие
сосуда на
протяжении
77.
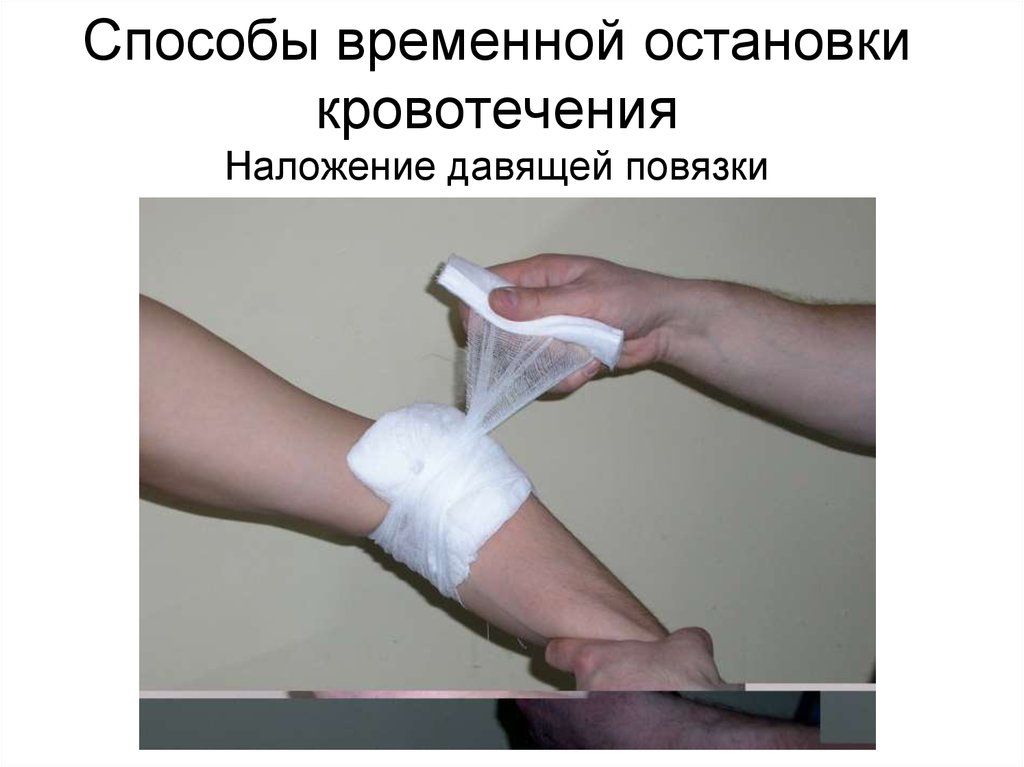
78. Способы временной остановки кровотечения Наложение давящей повязки
79. Способы временной остановки кровотечения
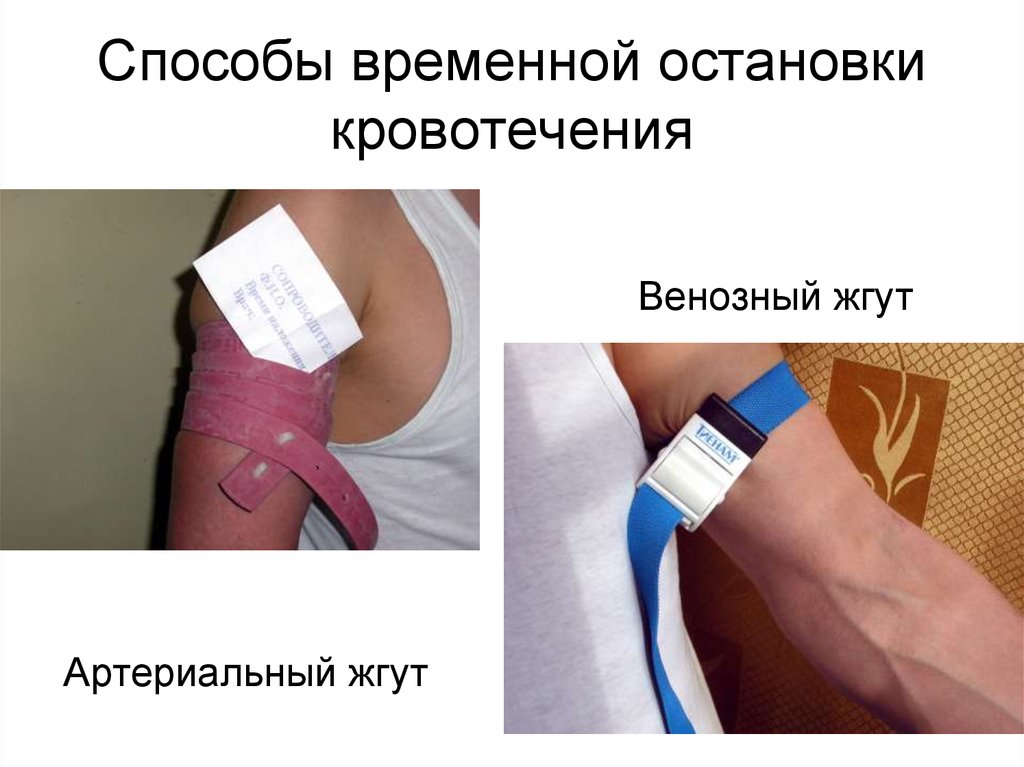
Венозный жгутАртериальный жгут
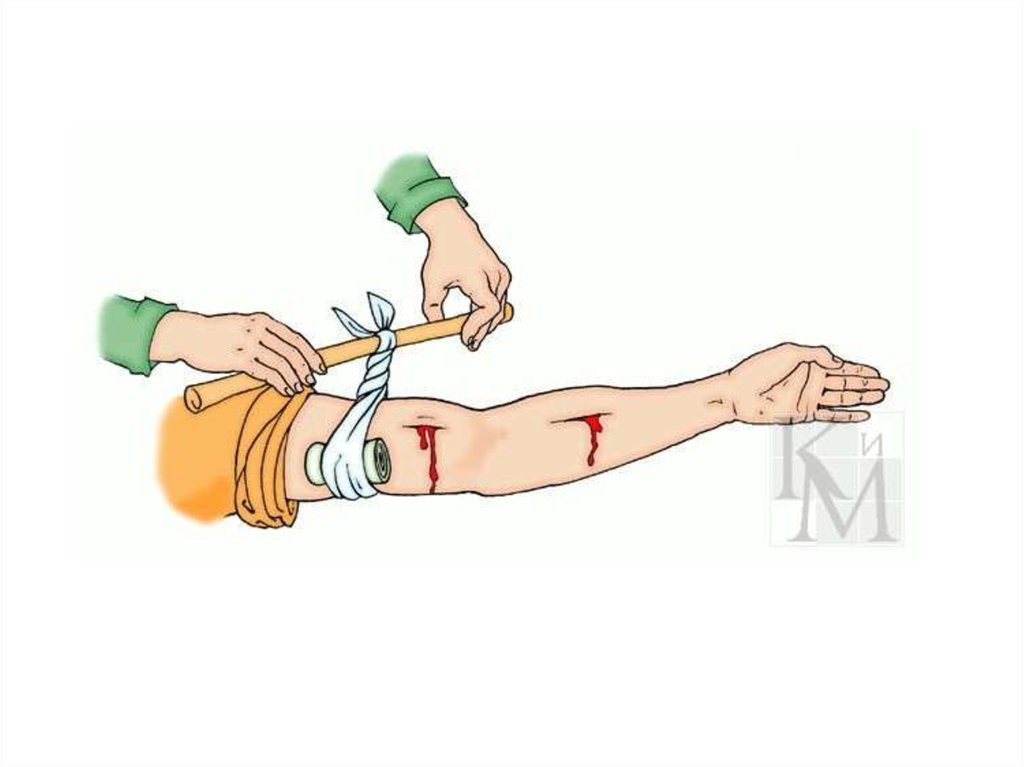
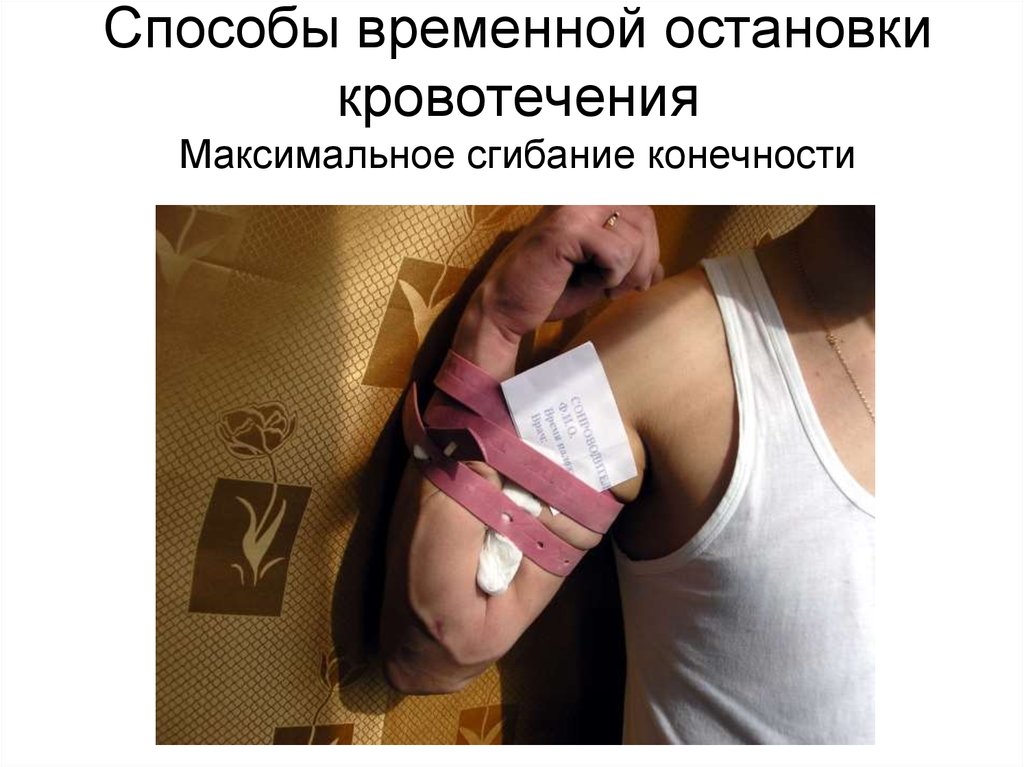
80. Способы временной остановки кровотечения Максимальное сгибание конечности
81. Способы остановки кровотечения
Окончательные (в стационаре)1. Лигирование
2. Наложение шва (клипсы)
3. Электрокоагуляция.
4. Перевязка сосуда в ране или на
протяжении.
82. Внутренние кровотечение:
• 1. Горизонтальное положение, ногиподнять.
• 2. Мониторинг А/Д, пульса.
• 3. Местно холод.
• 4. Компенсация кровопотери, удерживать
А/Д 80 - 90 мм. рт. ст. (смотри лечение
острой кровопотери на СМП).
• 5. Госпитализация.
83. Лечение острой кровопотери на СМП.
1. Инфузионная терапия, после остановкикровотечения либо одновременно с ней.
2. Показание низкое АД, частый пульс,
бледность, обильное пропитывание одежды,
повязок кровью, т.к. указывает на массивное
кровотечение.
3. Катетер в периферическую вену:
струйно или быстро капельно до 800—1200
мл.
84.
Кристаллоидные растворы(физиологический раствор, Рингера,
лактосоль и др).
Кровезаменители гемодинамического
действия: реополиглюкин, волювен и др.
4. Попытки венепункции и переливания
не должны задерживать бригаду скорой
помощи, проводятся в процессе
транспортировки.
5. Транспортные шины профилактика
развития ранних вторичных кровотечений
при транспортировке.
85. Инфузионная терапия
• Кристаллоидныепрепараты –
- физраствор
- раствор Рингера (хлорид
натрия, хлорид кальция,
хлорид калия,
бикарбонат натрия,
дистиллированная вода)
Цель: быстрое увеличение
ОЦК, устранение
дефицита жидкости.
86. Инфузионная терапия
• Коллоидные препараты(плазмозаменители) – полимеры глюкозы
- полиглюкин
- реополиглюкин
- альбумин
- протеин
- желатиноль
Цель: поддержание онкотичекого давления.
87. Новое поколение коллоидных (объёмо) плазмазамещающих растворов (крахмалы)
ГиперХАЕС
ХАЕС-стерил
Волювен
Ионостерил
Рефортан
Стабизол
88.
Гемостатическая терапия: по сути, это шаготчаяния, т.к. эффективность низкая.
В/в или в/м эпсилон-аминокапроновая
кислота, дицинон (этамзилат), викасол,
желатина, протамин сульфат и др.
89. Ожоговый шок
- это осложнение ожогов (это перваястадия ожоговой болезни)
90.
Ожоговый шок отличается от травматического следующим:1) отсутствие кровопотери;
2) выраженная плазмопотеря;
3) гемолиз эритроцитов;
4) ОПН (нарушения функций почек).
5) А/Д при ожоговом шоке снижается позднее после
получения травмы.
Причина ожогового шока.
1. Болевой фактор.
2. Уменьшение ОЦК (плазмопотеря).
91.
1. Поверхность ожога, при котором развиваетсяшок, составляет 15—20 % площади тела, при
глубоких ожогах — 10 %.
2. Шок возникает в первые сутки и в 30 % случаев
является причиной летального исхода.
3. Тяжело протекают ожоги верхних дыхательных
путей.
92.
В течении ожоговой болезни выделяютчетыре периода:
1) ожоговый шок;
2) ожоговая токсемия;
3) ожоговая септикотоксемия;
4) период реконвалесценции.
93.
1 стадия ожоговой болезни.Начинается с ожогового шока.
1 фаза - Возбуждение.
Начинается с момента ожога, может длиться до 24-48
часов. Сопровождается болевым синдромом, пульс
до 120, Т тела повышается, АД в пределах нормы
или повышено.
Далее развивается гиповолемия, уменьшение ОЦК за
счет потери жидкости.
94.
2 стадия – Торпиднаяная фаза. Болиуменьшаются, разко заторможен, дыхание
поверхностное, холодный пот, рвота
«кофейной гущей», протекает с 24-48 часов
до 1-2 недель.
За счет массивного всасывания в
кровеносное русло продуктов распада
тканей, что на фоне гиповолемии
сопровождается токсическим поражением
печени и почек, высокой лихорадкой,
нарастают анемия, лейкоцитоз, ацидоз, ДВС.
При больших площадях ожога развиваются
олигурия, анурия, уремия. Уменьшение
мочи менее 50 мл/час является плохим
прогностическим признаком.
95. По тяжести, в торпидную фазу, различают 3 степени шока.
I степень — легкий шок.•При поверхностных ожогах до 20 %, при глбоких до 10%
площади тела.
•Возбуждение, эйфория, бледность;
•Пульс 100 уд/мин, АД нормальное.
96.
II степень — тяжелый;•Площадь до 40 %, глубоких — до 20 %.;
•Сознание сохранено, заторможенность, тошнота, рвота,
одышка;
•Пульс 120 уд/мин, АД снижено до 80 мм рт.ст.
•Олигурия.
•В крови снижено количество белка, повышен уровень
мочевины.
97.
III степень — крайне тяжелый шок;•Площадь 60 %, глубоких — до 40 %.
•Сознание спутано. Кожа холодная, цианоз. Постоянная
рвота, часто «кофейной гущей». Одышка до 30 в 1 мин,
пульс нитевидный, частый, АД ниже 80 мм рт.ст.
Температура тела снижена. Олиго-анурия, вздутие живота.
Прогноз неблагоприятный.
98.
• Благоприятные признаки: стабильная гемодинамика,увеличение диуреза, повышение температуры тела более
37,4 °С.
• Cгущение крови (гематокрит может превышать 70 %).
• Плазмопотеря от 2 до 5 л в первые двое суток потеряет
много белка (гипопротеинемия), (гемолиз),
(гиперкалиемия), а натрий устремляется внутрь клеток и
вызывает внутриклеточный отек. Нарушается водноэлектролитный и кислотно-основной баланс. Развивается
ацидоз. Температура тела пациента снижается до 36°С и
ниже.
• Развиваются расстройства микроциркуляции .
• Со стороны почек олигурия вплоть до анурии.
99.
2 стадия ожогового шока – ожоговаятоксемия.
Сохраняются массивное всасывание в
кровеносное русло продуктов распада
тканей, что на фоне гиповолемии
сопровождается токсическим
поражением печени и почек, высокой
лихорадкой, нарастают анемия,
лейкоцитоз, ацидоз, ДВС.
100.
3 стадия - септическая стадия развивается с 2-3 недели.Практически все ожоговые раны
инфицируются, при этом наиболее
опасна синегнойная инфекция, трудно
поддающаяся лечению.
Нередко развивается сепсис,
сопровождающийся ознобами,
гектической лихорадкой, анемией,
истощением больных, падает
иммунитет.
101.
• 4 стадия - стадия восстановления.102. Неотложная помощь при ожоговом шоке.
На догоспитальном этапе терапиядолжна быть направлена на
обезболивание и восстановление ОЦК:
103.
1. Прекратить действие термического агентана кожу.
•Вынести из огня, потушить одежду,
прекратить контакт с раскаленными
предметами, жидкостями, паром и т.д.
•Чем быстрее, тем меньше глубина ожога.
104.
2. Охладить обожженные участки: холодной водой, пакетовс водой и льдом в течение 10—15 минут, так как
обожженные ткани нагреты до высокой температуры.
105.
3. Наложить асептическую повязку.•Одежду с обожжённых участков аккуратно срезают.
•Не очищать обожженные области (не снимать приставшие к
коже обрывки одежды, смолу, битум и т.д.), не вскрывать
пузыри.
•Не смазывать растительными, животными жирами,
марганцевкой, зеленкой и т.д.
106.
• На раны без предварительной обработки накладываютсухие асептические повязки (первичная повязка).
• Использовать чистые платки, полотенце, простыни.
• Цель первичной перевязки: защитить от вторичного
инфицирования и внешних повреждений.
• Специальные противоожоговые пакеты, обладающие
антиприлипающим, болеутоляющим и антимикробным
свойством.
107.
4. Обезболить. Местное орошение 1% новокаином.• При 10% и более ввести наркотический анальгетик
(промедол, морфин, омнопон)
5. Инфузия: внутривенно кристаллоиды и противошоковые
кровезаменители Солевые растворы: 400 мл 0,9% р-ра
натрия хлорида, 400 мл сложного р-ра натрия хлорида
(раствор Рингера).
• Плазмозамещающие растворы: 400 мл р-ра декстрана с
мол. массой 30 000-40 000 (реополиглюкин, полиглюкин,
желатиноль).
• В сознании обильное щелочное питье, на 1 л воды – 1
чайная ложка соды и соли.
108.
5. Транспортировку осуществляйте наносилках, осторожно, в положении
пострадавшего лежа на
неповреждённой стороне тела в
ожоговый центр.
109. 2. Борьба с острой дыхательной недостаточностью при ожоге дыхательных путей.
• Ингаляция:смеси № 1: эуфиллина 2,4% - 5,0 мл; нафтизина или
санорина 5,0 мл; новокаина 0,5% - 5,0 мл;
потом смеси № 2: преднизолона 60 мг или
гидрокортизона 125 мг; 1% раствора гидрокарбоната
натрия; увлажненного кислорода.
• Внутривенно 2,4 % раствора эуфиллина 10,0 мл;
преднизолона 60-180 мг.
• При отсутствии эффекта - интубация трахеи или
коникотомия.
110. 3. Инфузионная терапия.
Наибольшее распространение получила схемапротивошоковой ИТ, предусматривающей
сочетанное введение кристаллоидных и
коллоидных растворов в соотношении 2:1 при
I и II степенях шока; 1:1 при III степени шока.
Растворы кристаллоидов/ ацесоль, дисоль,
лактасол, раствор Рингера и 5% раствор
глюкозы вводят в дозе 5-7,5 мл/кг. Растворы
коллоидов: полиглюкин, реополиглюкин,
реоглюман также вводят в дозе 5-7,5 мл/кг.










































































































 Медицина
Медицина








