Похожие презентации:
Лактазная недостаточность
1.
ФГБОУ ВО Нижегородская государственная медицинскаяакадемия
Кафедра госпитальной педиатрии.
Лактазная недостаточность
Выполнила: студентка 611 группы Махова Светлана
Проверила: преподаватель Лазарева Татьяна
Станиславовна
г. Н. Новгород
2018г.
2.
Лактоза (1)Дисахарид, являющийся важнейшим
нутриентом в раннем возрасте, так как
служит основным источником энергии для
детей первых месяцев жизни, покрывая 4045% суточной потребности в энергии.
Женское молоко содержит наивысшие
концентрации лактозы — 80-85% углеводов
(примерно 4 г/100 мл в молозиве, возрастая
до 7 г/100 мл в зрелом молоке), в небольших
количествах содержатся галактоза, фруктоза
и другие олигосахариды.
3. Лактоза (2)
В коровьем молоке содержание лактозынесколько ниже — 4,5-5,0 г/100 мл.
Другие молочные продукты также содержат
лактозу, но в еще меньших количествах (чем
выше жирность молочного продукта, тем
меньше в нем содержится лактозы).
Меньшее содержание лактозы в
кисломолочных продуктах объясняется ее
разрушением в процессе бактериальной
ферментации.
4.
Значение лактозы: (1)• при расщеплении лактозы микрофлорой
толстого кишечника образуется молочная
кислота, которая подавляет рост патогенных
бактерий, гнилостной и газообразующей
флоры;
• она стимулирует рост нормальной
микрофлоры кишечника и выполняет роль
пребиотика;
• снижает рН кишечного содержимого.
5.
Значение лактозы: (2)• участвует в синтезе галактозы, необходимой
в первые месяцы жизни для синтеза
галактоцереброзидов головного мозга;
• участвует в синтезе витаминов группы В;
• влияет на усвоение Mg, Mn, Ca;
• стимулирует собственную ферментативную активность.
6.
Лактаза (1)Лактаза - единственный в организме
человека фермент, расщепляющий лактозу,
который находится на апикальной
поверхности щеточной каемки энтероцита,
фиксированный на его клеточной мембране
С-терминальным концом.
7.
Лактаза (2)Лактаза кодируется геном (LCT),
локализованным на 2 хромосоме.
Существует несколько аллелей:
LCT- аутосомно-рецессивная аллель,
которая в гомозиготном состоянии
вызывает снижение лактазной
активности у взрослых;
LCT*P- аутосомно-доминантная
аллель, которая как в гомозиготном, так
и гетерозиготном состоянии
определяет персистенцию лактазной
активности на протяжении всей жизни.
8.
Лактаза (3)Лактазная активность появляется внутриутробно в
первые 3 месяца гестации. С 17 по 24 нед. наибольшая
активность ее наблюдается в тощей кишке, затем
активности в проксимальном и дистальном отделе
кишечника выравниваются. C 28 по 34 нед. активность
лактазы составляет 30% от ее уровня на 39-40 нед.
В последние недели гестации происходит быстрое
нарастание активности лактазы до уровней,
превышающих уровень взрослого.
Исследование Barr R.G., Hanley J., Patterson D.K., Wooldridge J. t al.
(2004) показало, что по данным дыхательного водородного теста,
большинство (73%) новорождённых имеет некоторую гиполактазию,
но в последующие 2-3 месяца частота её снижается вдвое
9.
Лактаза (4)В дальнейшем при введении прикорма и переходе на
взрослый тип питания снижается активность лактазы
с одновременным повышением активностей сахаразы и
мальтазы. Выраженное падение активности лактазы
происходит к 3-5 годам. Оно начинается уже в конце
первого года жизни (активность фермента в 2-4 раза
ниже в возрасте 10-12 мес.), в дошкольном периоде
уровень ее стабилен и после 5 лет падение более
выражено (активность лактозы у взрослых лишь 5-10%
от исходного уровня).
Темпы снижения активности фермента генетически
предопределены и в большой степени определяются
этнической принадлежностью индивидуума.
10.
Влияние на уровень лактазы (1)Лактаза является ферментом, продуцируемым
зрелыми энтероцитами, ее
активность меняется в
процессе онтогенеза и,
следовательно, все факторы влияющие на процессы
дифференцировки
энтероцитов, на скорость
их обновления могут
оказать влияние на уровень
этого фермента.
11.
Влияние на уровень лактазы (2)• глюкокортикоидные гормоны (укорачивают цикл
деления энтероцитов, повышают активность лактозы в
период гестации);
• тиреоидные гормоны (синергисты глюкокортикоидов
при смене спектра активностей дисахаридаз в
постнатальном периоде);
• соматотропный гормон (оказывает трофическое
действие на энтероцит);
• инсулин (повышает активность фермента в период
гестации);
• пептидные факторы роста (ускоряют деление и
созревание энтероцитов);
• эпидермальный фактор роста (влияет на размножение
клеток кишечного эпителия, крипт, на форму мембраны
щеточной каймы и экспрессию на ней дисахаридаз).
12.
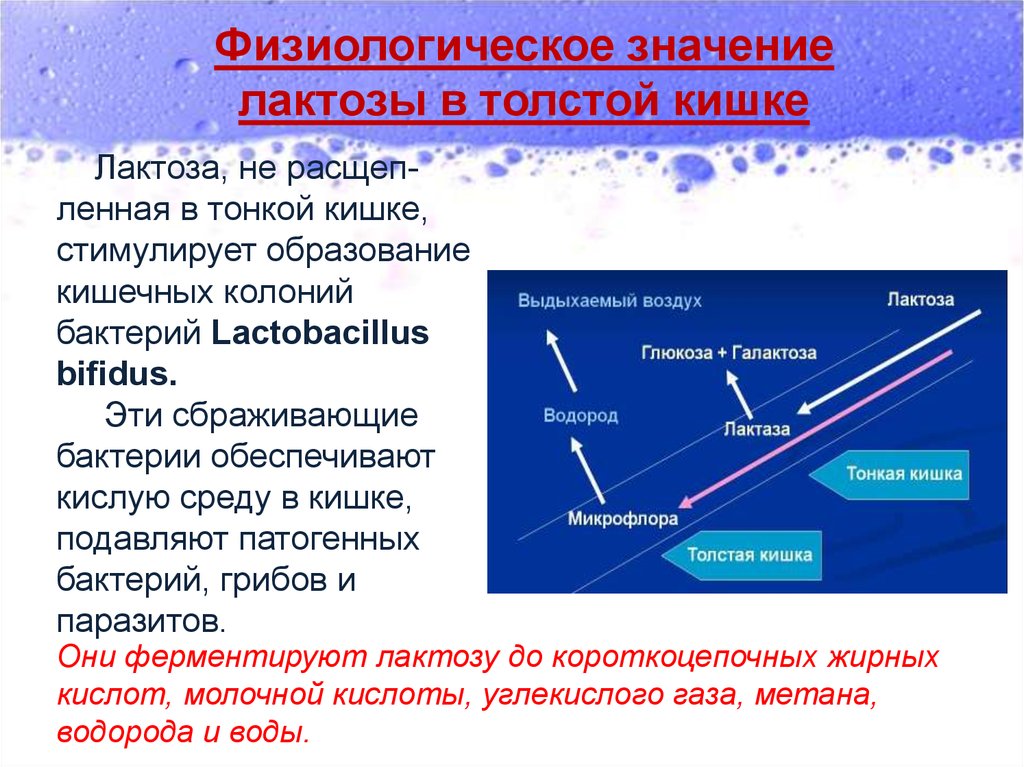
Физиологическое значениелактозы в толстой кишке
Лактоза, не расщепленная в тонкой кишке,
стимулирует образование
кишечных колоний
бактерий Lactobacillus
bifidus.
Эти сбраживающие
бактерии обеспечивают
кислую среду в кишке,
подавляют патогенных
бактерий, грибов и
паразитов.
Они ферментируют лактозу до короткоцепочных жирных
кислот, молочной кислоты, углекислого газа, метана,
водорода и воды.
13.
Лактазная недостаточность:терминология (1)
Лактазная недостаточность – врожденное или
приобретенное состояние, характеризующееся
снижением активности расщепляющего молочный
сахар лактозу фермента лактазы в тонкой кишке и
протекающее скрыто или манифестно.
Непереносимость лактозы – клинически
проявляющаяся врожденная или приобретенная
неспособность расщеплять молочный сахар
лактозу. Эквивалентом термина
«непереносимость лактозы» является
«интолерантность к лактозе».
14.
Лактазная недостаточность:терминология (2)
В целом можно считать, что непереносимость
лактозы является клиническим проявлением
лактазной недостаточности, а лактазная
недостаточность – патофизиологическим
субстратом непереносимости лактозы.
Предлагается считать заболеванием только
манифестные случаи лактазной
недостаточности с формированием вторичных
нарушений в организме пациента, в т.ч.
нарушением его развития, и/или влияющими на
его социальную активность.
15.
Коды по МКБ - 10Е 73 – Непереносимость лактозы
Е 73.0 – Врожденная недостаточность
лактазы
Е 73.1 – Вторичная недостаточность
лактазы
Е 73.8 – Другие виды непереносимости
лактозы
Е 73.9 – Непереносимость лактозы
неуточненная.
16.
ЭпидемиологияНепереносимость молочного сахара лактозы является
широко распространенным состоянием. Наибольшую
значимость проблема имеет для детей раннего
возраста, так как в этот возрастной период молочные
продукты составляют значительную долю в диете, а на
первом году жизни являются основным продуктом
питания.
Распространенность лактазной недостаточности у
взрослых в различных регионах различна: Швеция,
Дания – 3%, Финляндия, Швейцария – 16%, Англия –
20-30%, Франция – 42%, страны Юго-Восточной Азии,
афро-американцы США – 80-100%, Европейская часть
России – 16 - 18%.
17.
КлассификацияПо степени выраженности: частичная (гиполактазия) или полная
(алактазия).
По происхождению:
Первичная ЛН – врожденное снижение активности лактазы при
морфологически сохранном энтероците.
Врожденная (генетически обусловленная, семейная) ЛН.
Транзиторная ЛН недоношенных и незрелых к моменту
рождения детей.
ЛН взрослого типа (конституциональная ЛН) – с 3-5 лет.
Вторичная ЛН - снижение активности лактазы, связанное с
повреждением энтероцита.
18.
Врожденная лактазнаянедостаточность (1)
При врождённом варианте тяжёлая диарея появляется в
первые часы и дни жизни ребёнка, сопровождается
дегидратацией и снижением массы тела. В кале
обнаруживают большое количество лактозы. При
переводе ребёнка на безлактозную диету диарея
прекращается, ребёнок хорошо развивается. При попытке
вновь ввести лактозу симптомы сразу же возобновляются.
На фоне безлактозной диеты морфологических изменений
в тонкой кишке не обнаруживают. Активность лактазы в
биоптатах слизистой оболочки тонкой кишки отсутствует
или минимальна, а других дисахаридаз не изменена.
19.
Врожденная лактазнаянедостаточность (2)
Врождённую лактазную недостаточность следует
отличать от тяжёлой лактозной интолерантности,
впервые описанной Дюрандом.
При болезни Дюранда также наблюдается
тяжёлая симптоматика: рвота, диарея, отставание
в развитии, но она сочетается с лактозурией,
аминоацидурией, ацидозом. Иногда выявляется
катаракта.
Это заболевание не связано с дефицитом лактазы
— еюнальная активность лактазы нормальная.
Предполагают, что в основе болезни лежит
повышенная проницаемость слизистой
оболочки кишечника для лактозы.
20.
21.
Причины вторичной лактазнойнедостаточности (1)
недоношенность;
морфофункциональная незрелость;
постгипоксическая энцефалопатия;
кишечные инфекции (вирусной и
бактериальной этиологии) и паразитарные
заболевания (криптоспоридиаз, лямблиоз и
др.);
аллергоэнтеропатии (пищевая аллергия);
атрофические изменения (целиакия,
длительный период полного
парентерального питания и др.).
22.
Причины вторичной лактазнойнедостаточности (2)
воспалительные процессы в кишке (болезнь
Крона тонкой кишки и др.);
синдром короткой кишки (пострезекционный);
токсическое и лекарственное поражение
кишечника (лучевая и химиотерапия,
антибиотикотерапия);
недостаток трофических факторов.
По данным Gupta S.K., Chong S.K.F., Fitzgerald J.F. et al. (2004)
степень снижения активности лактазы тесно коррелирует со
степенью атрофии ворсин и выраженностью воспаления
слизистой оболочки тонкой кишки.
23.
Патогенез (1)24.
Патогенез (2)25.
Патогенез (3)26.
Патогенез (4)• При изменениях микробиоценоза тонкой кишки и
снижении бифидо и лактобактерий развиваются
разнообразные метаболические нарушения.
• Это состояние выделено в синдром
контаминирования тонкой кишки, проявляющийся
дефектом всасывания моно- и дисахаридов, в
том числе лактозы, а также мальабсорбцией
витаминов, минералов, воды и электролитов.
• Возникновение стеатореи и расстройство абсорбции
жиров находятся в тесной связи с микробной
пролиферацией, являясь следствием нарушения
деконъюгации желчных кислот. Это является
дополнительным фактором повреждения
слизистой оболочки тонкой кишки.
27.
Клиническая картинаКлиническая картина ЛН складывается из симптомов:
• связанных с ферментацией лактозы молочно-кислыми
бактериями (метеоризм, вздутие кишечника, стул
пенистый с кислым запахом);
• обусловленных наличием неферментированной
лактозы (жидкий, частый стул);
• связанных с размножением патогенной флоры.
Выраженность клинической симптоматики при
лактазной недостаточности широко варьирует, так как
она обусловлена уровнем снижения фермента,
особенностями биоценоза кишечника, другими
индивидуальными особенностями кишечника и организма
в целом.
28.
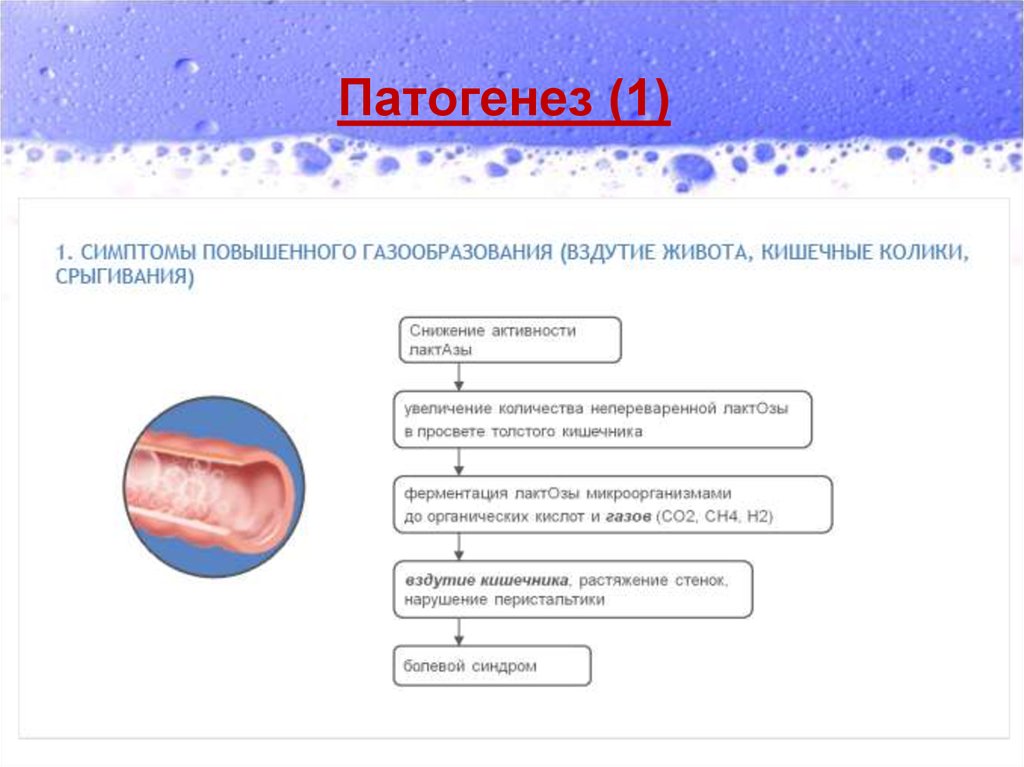
Основные проявления ЛН (1):1) Повышенное газообразование в кишечнике
(метеоризм, вздутие кишечника, боли в
животе, у детей грудного возраста могут быть
срыгивания, связанные с повышением
внутрибрюшного давления; рвота не
характерна).
29.
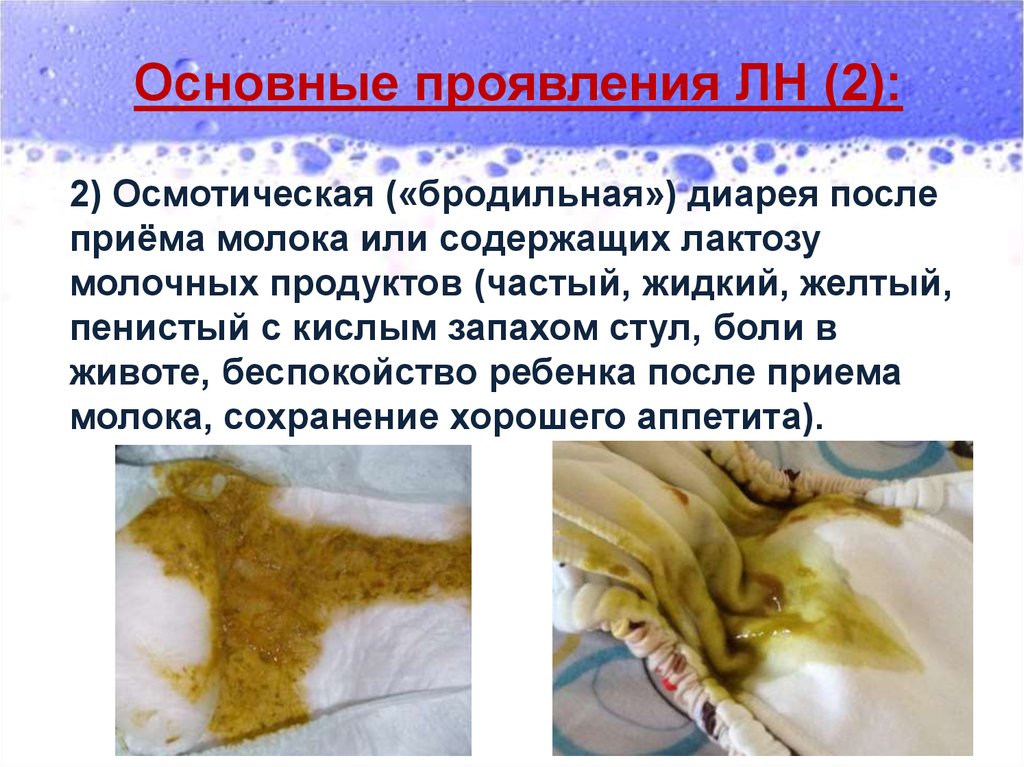
Основные проявления ЛН (2):2) Осмотическая («бродильная») диарея после
приёма молока или содержащих лактозу
молочных продуктов (частый, жидкий, желтый,
пенистый с кислым запахом стул, боли в
животе, беспокойство ребенка после приема
молока, сохранение хорошего аппетита).
30.
Основные проявления ЛН (3):3) У детей раннего возраста возможно
развитие симптомов дегидратации и/или
недостаточная прибавка массы тела.
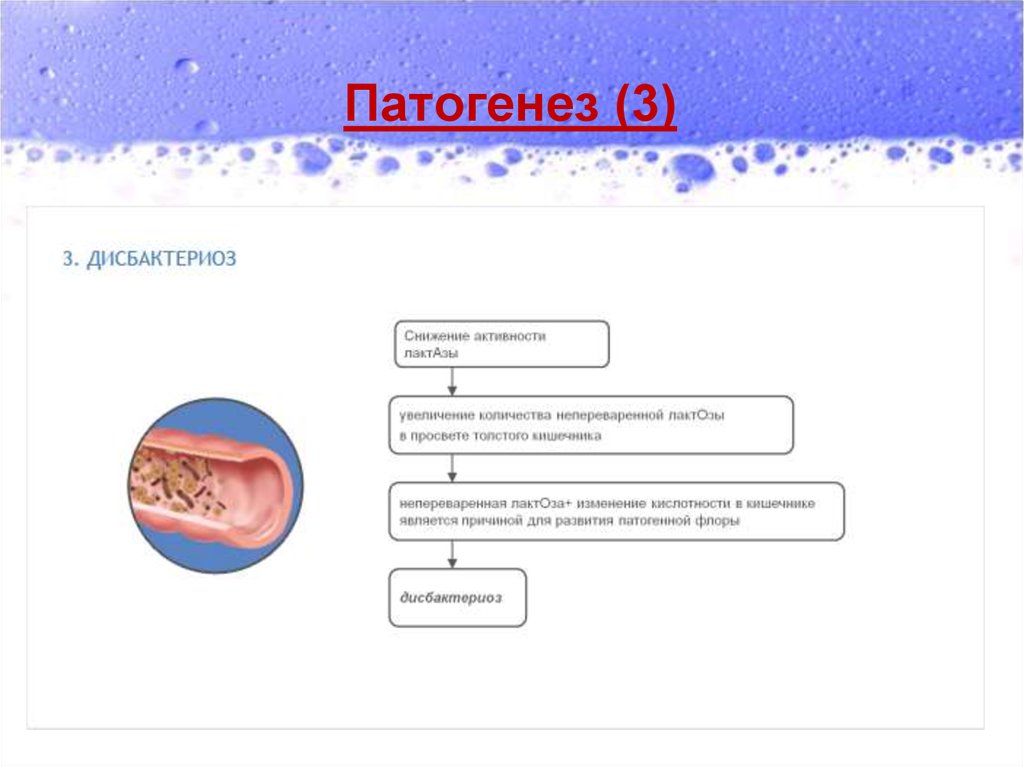
4) Формирование дисбиотических
изменений микрофлоры кишечника.
31.
Диагностика (1)1. Определение общего содержания углеводов в кале.
Метод отражает общую способность к усвоению углеводов,
не позволяет дифференцировать различные вида
дисахаридазной недостаточности между собой , однако
совместно с клиническими данными достаточен для
скрининга и контроля правильности подобранной диеты.
У детей с 2 недель до 6 мес (до начала введения
безлактозного прикорма) содержание углеводов в кале не
должно превышать 0,5-0,6 %, с 6 (с введения
безлактозного прикорма) до 12 мес - 0,25%. а у детей
старше года они отсутствуют.
Содержание лактозы в кале в норме - 0,07-0,1% у детей до
1 года, у детей старше 1 года она отсутствует
32.
Диагностика (2)2. Определение рН кала
Кислотность стула в норме (pH) равна 5.5 и выше, при
ЛН стул более кислый, например, pH = 4.
3. Определение экскреции короткоцепочечных
жирных кислот позволяют оценить выраженность
бактериальной ферментации углеводов в кишечнике.
Зависит от исходного вида вскармливания (на
естественном вскармливании основным продуктом
ферментации является уксусная кислота. на
искусственном - масляная) и состояния биоценоза.
33.
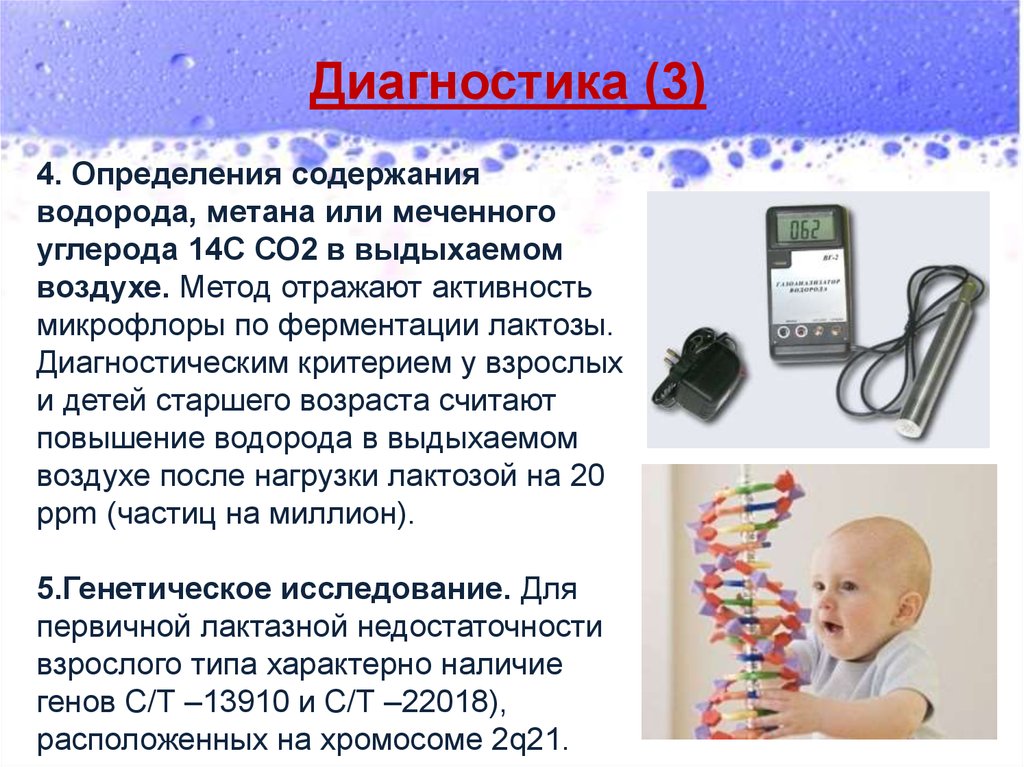
Диагностика (3)4. Определения содержания
водорода, метана или меченного
углерода 14С СО2 в выдыхаемом
воздухе. Метод отражают активность
микрофлоры по ферментации лактозы.
Диагностическим критерием у взрослых
и детей старшего возраста считают
повышение водорода в выдыхаемом
воздухе после нагрузки лактозой на 20
ppm (частиц на миллион).
5.Генетическое исследование. Для
первичной лактазной недостаточности
взрослого типа характерно наличие
генов С/Т –13910 и С/Т –22018),
расположенных на хромосоме 2q21.
34.
Диагностика (4)6. Гликемический нагрузочный тест с лактозой.
Уровень гликемии, регистрируемый до и после нагрузки
лактозой, отражает суммарный результат расщепления и
всасывания лактозы в тонкой кишке.
Проводится нагрузка лактозой в дозе у детей первых месяцев
жизни - 2 г/кг (но не более 15 г), у детей старшего возраста 1
г/кг (но не более 50 г). Обычно уровень глюкозы в крови
определяют натощак и через 15, 30 и 60 мин после нагрузки.
На характер гликемической кривой влияет уровень инсулина
и степень его повышения при подъеме концентрации глюкозы
в крови. Это обстоятельство следует учитывать у детей с
нарушенной толерантностью к глюкозе. При ЛН имеет место
плоской тип гликемической кривой (то есть прирост гликемии
менее 1,39 ммоль/л) – в норме уровень глюкозы возрастает
более чем на 20% от исходного значения.
35.
Диагностика (5)7. Определения активности лактазы в биоптатах
слизистой оболочки тонкой кишки.
Данный метод является «золотым стандартом» для
диагностики лактазной недостаточности, однако
инвазивность, сложность и высокая стоимость метода
ограничивает его применение в повседневной практике.
На полученные результаты влияет также место взятия
биоптата (из двенадцатиперстной или тощей кишки).
При вторичной ЛН снижение активности фермента
имеет разную степень выраженности на поверхности
слизистой оболочки, и необходимо брать несколько
образцов.
36.
NOTE BENE!Для выявления причин вторичной лактазной
недостаточности: целесообразно включить в
обследование методы, позволяющие исключить
аллергию к белкам коровьего молока и другим
аллергенам, целиакию, инфекционный энтерит и
другие заболевания, приводящие к поражению
энтероцита.
Вторичная лактазная недостаточность в
обязательном порядке должна исключаться при
необычном сроке манифестации заболевания,
наличии выраженной задержки физического развития,
тяжелого эксикоза, наличии любых аллергических
заболеваний.
37.
ЛечениеПри первичной ЛН в основе лечения пациента лежит
снижение количества лактозы в пище вплоть до полного ее
исключения. Параллельно проводится терапия,
направленная на коррекцию дисбактериоза кишечника, и
другое симптоматическое лечение.
При вторичной ЛН основное внимание должно быть
уделено лечению основного заболевания, а снижение
количества лактозы в диете является временным
мероприятием, которое проводится до восстановления
слизистой оболочки тонкой кишки.
38. Длительность терапии определяется генезом заболевания (1)
• При первичной врожденной лактазнойнедостаточности низколактозная диета
назначается пожизненно. При транзиторной
лактазной недостаточности недоношенных детей
обычно к 3-4 месяцам жизни ( к
постконцептуальному возрасту 36-40 недель и
более) дети восстанавливают способность
переносить лактозу. Незрелые к сроку гестации
доношенные дети нуждаются в лечении в течение
1-2 месяцев.
• Отмена терапии проводится под индивидуальным
контролем переносимости лактозы. Показанием к
постепенной отмене терапии является урежение
стула и уплотнение его по консистенции.
39. Длительность терапии определяется генезом заболевания (2)
При вторичной гиполактазии симптомы лактазнойнедостаточности являются транзиторными.
Пациентам проводится лечение основного заболевания;
наряду с этим назначается низколактозная диета. При
восстановлении нормальной структуры и функции слизистой
оболочки тонкой кишки активность лактазы
восстанавливается. Поэтому при разрешении (достижении
ремиссии) основного заболевания через 1–3 месяца диету
следует постепенно расширять, вводя лактозо-содержащие
молочные продукты, под контролем клинических симптомов
(диарея, метеоризм) и экскреции углеводов с калом.
При сохранении явлений непереносимости лактозы следует
думать о наличии у больного первичной
(конституциональной) лактазной недостаточности.
40.
При естественном вскармливании нежелательнымстановится уменьшение количества грудного молока.
Количество лактозы в грудном молоке не зависит от
диеты матери и излишне строгая диета может негативно
сказаться на количестве и качестве молока и
эмоциональном состоянии матери. При этом следует
прежде всего учитывать ценность грудного молока как
незаменимого по своей значимости для растущего
организма пищевого субстрата, что оправдывает
всяческие усилия для поддержания грудного
вскармливания.
—
максимальное сохранение грудного вскармливания (особенно у детей
первого полугодия жизни);
—
назначение ферментотерапии.
41. Ферментотерапия
• Детям на грудном вскармливании назначаютферментотерапию — препараты, содержащие
лактазу («Лактаза Энзим», «Лактаза Бэби»,
«Лактазар» и др.), который смешиваются со
сцеженным грудным молоком и расщепляют лактозу,
не влияя на остальные его свойства.
• Дозу ферментного препарата смешивают с 20–30
мл сцеженного молока и выпаивают ребенку перед
кормлением грудью. Эффективность препаратов
возрастает, если сцеженное молоко с лактазой
оставить для ферментации на 15–20 минут, а также
при обработке лактазой всего объема молока.
42.
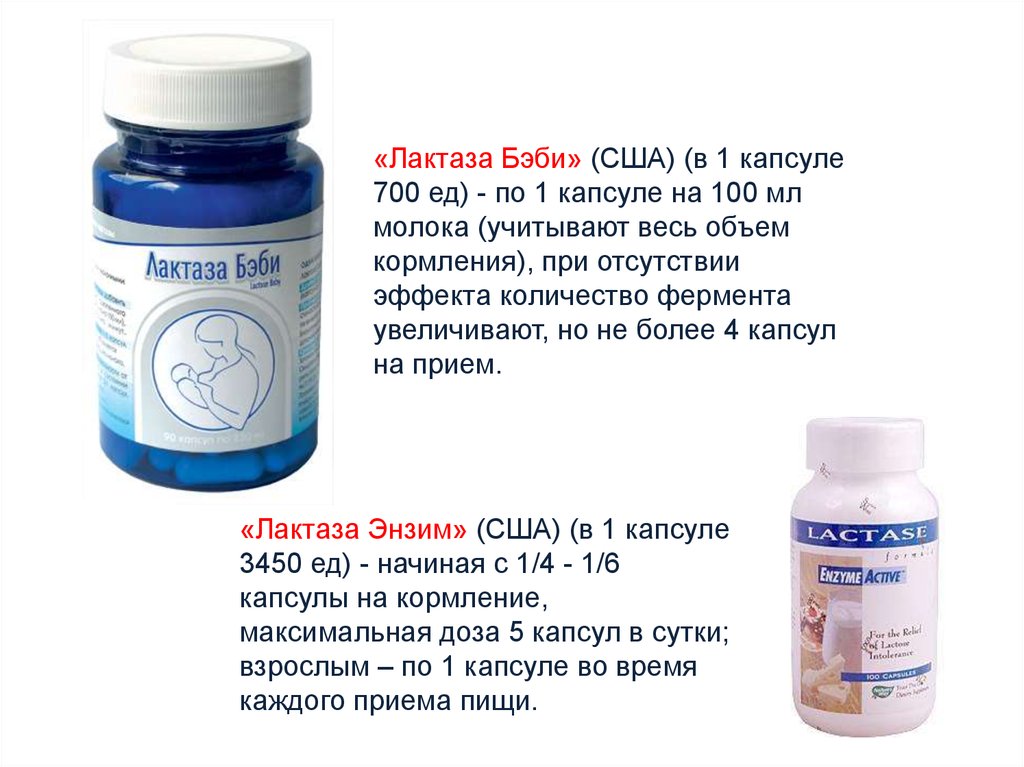
«Лактаза Бэби» (США) (в 1 капсуле700 ед) - по 1 капсуле на 100 мл
молока (учитывают весь объем
кормления), при отсутствии
эффекта количество фермента
увеличивают, но не более 4 капсул
на прием.
«Лактаза Энзим» (США) (в 1 капсуле
3450 ед) - начиная с 1/4 - 1/6
капсулы на кормление,
максимальная доза 5 капсул в сутки;
взрослым – по 1 капсуле во время
каждого приема пищи.
43.
«Лактазар» (Россия) выпускаетсяв капсулах: для детей до 7 лет в
капсуле — 700 единиц, дозировка
– по 1 капсуле на 100 мл молока;
для детей старше 7 лет и
взрослых — 3450 единиц в 1
капсуле — что позволяет
принимать его по 1 капсуле во
время каждого приема пищи,
содержащей молочные продукты
или лактозу.
«Мамалак» (Португалия)
выпускается в каплях (1 флакон
капель - 15 мл) 1 мл - 3000 ед., 1
капля – 150 ед. Для детей от 0 до 4
мес.: 0–2 нед. - 5 кап., 3–4 нед. – 6
кап., 1–2 мес. – 8 кап., 3–4 мес. – 9
кап.
Давать на ложке перед каждым
приемом пищи.
44. Искусственное вскармливание (1)
• Необходимо подобрать смесь с максимальнымколичеством лактозы, которое не вызывает
появления клинической симптоматики и
повышения углеводов в кале. Для этого разработана
схема индивидаульного подбора со ступенчатым
снижением содержания лактозы в диете.
• Стартовая терапия зависит от наличия или
отсутствия такого тяжелого осложнения как эксикоз.
Тяжелый эксикоз при лактазной недостаточности
встречается лишь в случае поздней диагностики.
Наличие эксикоза требует регидратационной терапии
по общепринятой схеме, на время регидратации
лактозу следует исключить из диеты.
45. Искусственное вскармливание (2)
Если отсутствует эксикоз и токсикоз, то начинатьможно с диеты содержащей до 2/3 углеводов в
виде лактозы. Такого соотношения можно
достигнуть, комбинируя обычную адаптированную
смесь с безлактозной. В случае использования двух
смесей, распределять их в течение суток
необходимо равномерно (например, в каждое
кормление 40 мл низколактозной смеси и 80 мл
стандартной).
После изменения диеты следует проверить
содержание углеводов в кале через 1 неделю и
решить вопрос о необходимости дальнейшего
снижения количества лактозы. При недостаточной
эффективности терапии содержание лактозы можно
уменьшить до 1/2-1/3.
46. Искусственное вскармливание (3)
• При выраженном дефиците лактазы, отсутствииэффекта при снижении количества лактозы до 1/3,
рекомендуется использовать безлактозные смеси в
качестве основного продукта питания.
• В любом случае ребенка с лактазной недостаточностью
следует наблюдать, необходимо контролировать
содержание углеводов в кале в динамике, и при
возобновлении симптомов - снизить количество
лактозы, а при появлении склонности к запорам (что
бывает гораздо чаще, ибо при правильной тактике
толерантность к лактозе со временем повышается)
следует увеличить количество лактозы. Так, у
большинства недоношенных с транзиторной лактазной
недостаточностью к 3-4 мес можно вернуться к молочной
диете.
47.
Низколактозные и безлактозныесмеси
- это лечебные смеси, предназначенные для
вскармливания детей первого года жизни с
лактазной недостаточностью.
В безлактозных смесях количество лактозы
(молочного сахара) практически приближается к
нулю. Основным углеводным компонентом таких
смесей является декстрин-мальтоза.
В низколактозных смесях количество лактозы
составляет приблизительно 1 г на 100 мл (от 0,9 до
1,33 г), для сравнения — в женском молоке и
стандартных молочных смесях содержится 6–7 г
лактозы на 100 мл.
48.
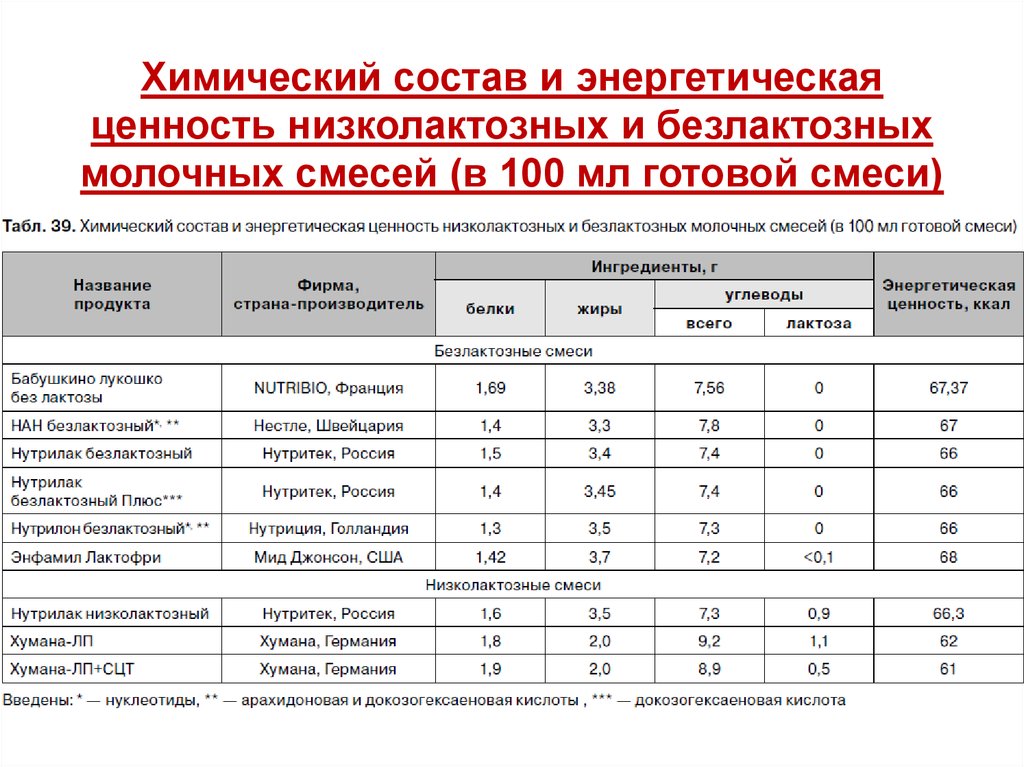
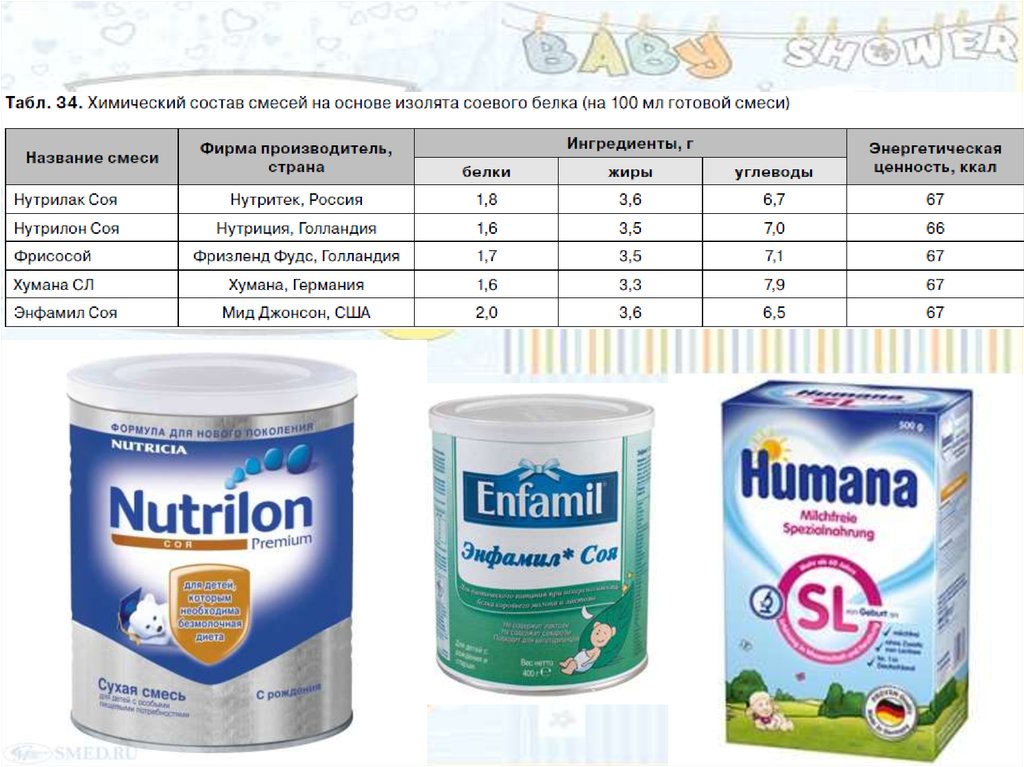
Химический состав и энергетическаяценность низколактозных и безлактозных
молочных смесей (в 100 мл готовой смеси)
49.
50.
51.
Специализированные смеси на основеизолята соевого белка не содержат
лактозы и могут использоваться при
лактазной недостаточности; однако их
более целесообразно применять при
вторичной ЛН, осложняющей аллергию к
белкам коровьего молока, у детей второго
полугодия жизни.
52.
53.
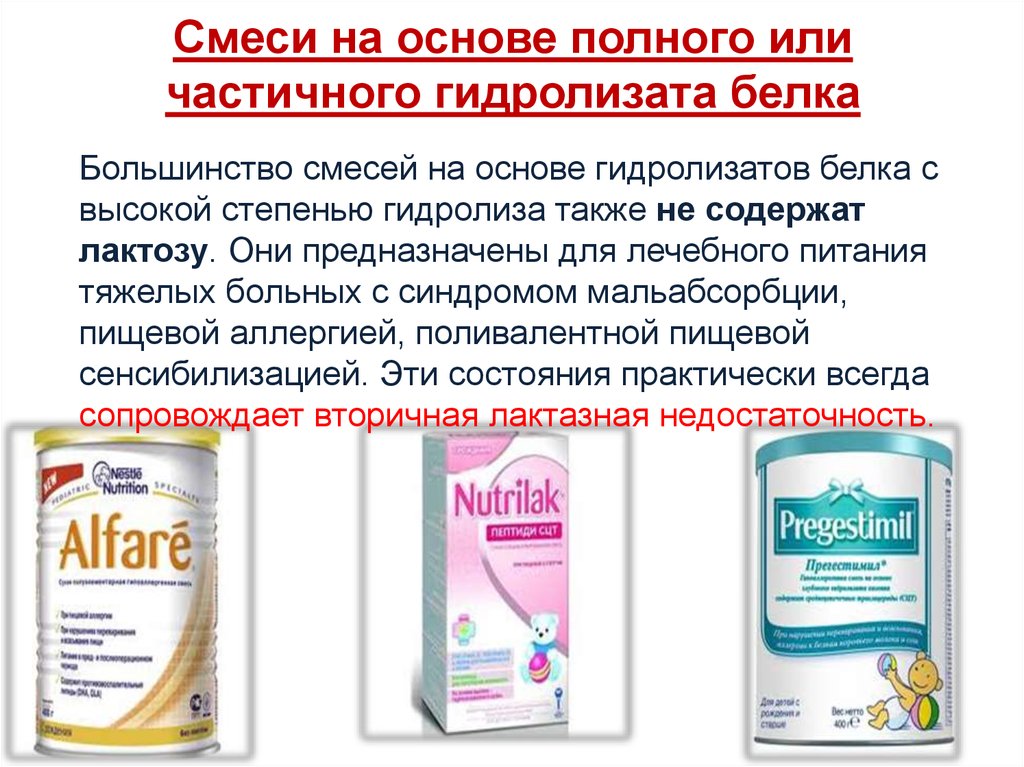
Смеси на основе полного иличастичного гидролизата белка
Большинство смесей на основе гидролизатов белка с
высокой степенью гидролиза также не содержат
лактозу. Они предназначены для лечебного питания
тяжелых больных с синдромом мальабсорбции,
пищевой аллергией, поливалентной пищевой
сенсибилизацией. Эти состояния практически всегда
сопровождает вторичная лактазная недостаточность.
54.
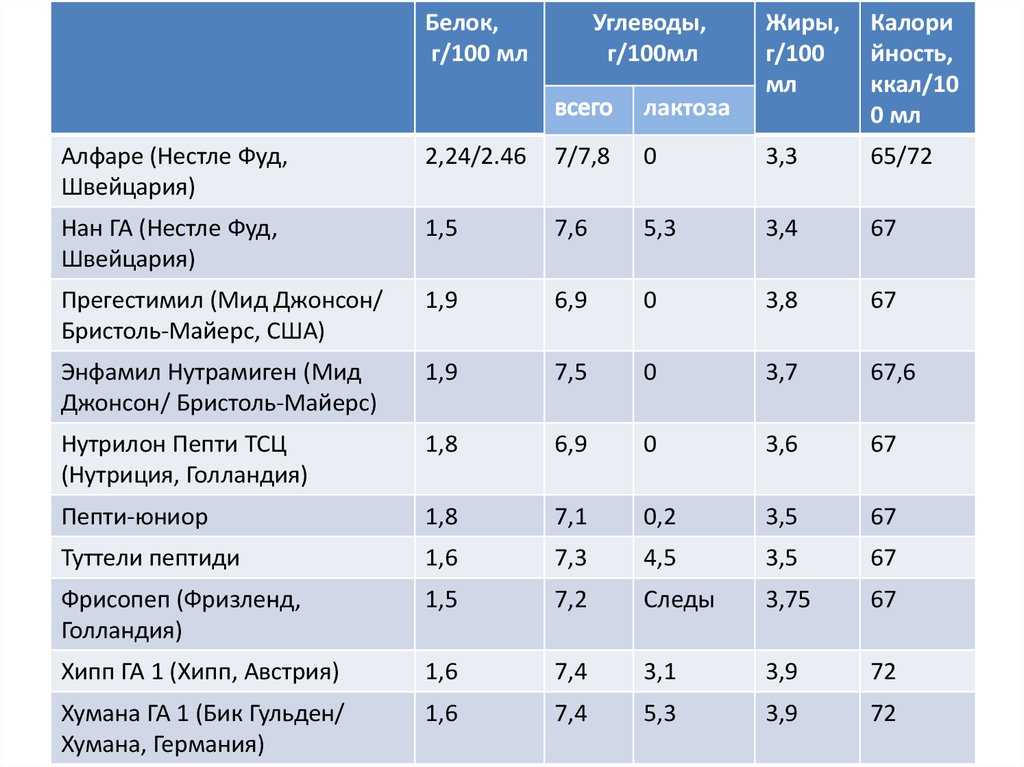
Белок,г/100 мл
Углеводы,
г/100мл
лактоза
Жиры,
г/100
мл
Калори
йность,
ккал/10
0 мл
Алфаре (Нестле Фуд,
Швейцария)
2,24/2.46
7/7,8
0
3,3
65/72
Нан ГА (Нестле Фуд,
Швейцария)
1,5
7,6
5,3
3,4
67
Прегестимил (Мид Джонсон/
Бристоль-Майерс, США)
1,9
6,9
0
3,8
67
Энфамил Нутрамиген (Мид
Джонсон/ Бристоль-Майерс)
1,9
7,5
0
3,7
67,6
Нутрилон Пепти ТСЦ
(Нутриция, Голландия)
1,8
6,9
0
3,6
67
Пепти-юниор
1,8
7,1
0,2
3,5
67
Туттели пептиди
1,6
7,3
4,5
3,5
67
Фрисопеп (Фризленд,
Голландия)
1,5
7,2
Следы
3,75
67
Хипп ГА 1 (Хипп, Австрия)
1,6
7,4
3,1
3,9
72
Хумана ГА 1 (Бик Гульден/
Хумана, Германия)
1,6
7,4
5,3
3,9
72
55.
Блюда прикормаПервым прикормом (с 4–4,5 мес.) целесообразно назначать
безмолочную кашу (рисовую, кукурузную, гречневую), которая
при искусственном вскармливании может разводиться
безлактозным продуктом. При склонности к запорам,
возникающим на фоне лечения, вначале вводится пюре из
овощей с негрубой растительной клетчаткой (цветная
капуста, кабачок, тыква, морковь) с добавлением
растительного масла, а затем — каша.
Далее возможно введение фруктового пюре. Мясное пюре
назначают с 5,5–6 мес. Фруктовые соки (разбавленные водой
1:1) вводят в питание таких детей позднее, как правило, во
втором полугодии жизни. У детей второго полугодия возможно
использование молочных продуктов, где содержание лактозы
незначительно — творога (отмытого от сыворотки),
сливочного масла, детского кефира или детских йогуртов (с 8
мес.).
56.
Дети старше года и взрослыеЗамена молока и молочных продуктов
специализированными низколактозными
молочными продуктами: низколактозным
молоком, сливками, сметаной и т.п. в
количествах, определяемых возрастными
потребностями. Кисломолочные продукты
(кефир, йогурт) эти больные обычно переносят
хорошо. Из рациона больного исключают
сгущенное и концентрированное молоко.
Некоторые дети требуют ограничения
применения кондитерских изделий с молочными
наполнителями (сливочный крем, карамель,
молочные конфеты), а также лекарственных
формы (в том числе биопрепараты), в состав
которых входит лактоза (бифилиз, хилак форте и
др.)
57.
Содержание лактозы в некоторых продуктах в граммах на 100 гпродукта (Т. Шлейп, 2004):
1. Десертный крем — 2,8—6,3.
2. Забеливатель кофе — 10,0.
3. Йогурт из сухого молока — 4,7.
4. Йогурт из цельного молока (3,5%-ный) — 4,0.
5. Йогурт молочный (1,5%-ный) — 4,1.
6. Йогурт молочный (3,5%-ный) — 4,0.
7. Йогурт натуральный — 3,2.
8. Йогурт сливочный — 3,7.
9. Йогурт фруктовый нежирный — 3,1.
10. Йогурт фруктовый обезжиренный — 3,0.
11. Йогурт фруктовый сливочный — 3,2.
12. Йогуртовое мороженое — 6,9.
13. Какао — 4,6.
14. Картофельное пюре — 4,0.
15. Каша манная — 6,3.
16. Каша рисовая на молоке — 18,0.
17. Кефир — 6,0.
18. Кефир нежирный — 4,1.
19. Колбасные изделия — 1,0—4,0.
20. Маргарин — 0,1.
21. Масло сливочное — 0,6.
22. Молоко кислое — 5,3.
23. Молоко нежирное — 4,9.
24. Молоко пастеризованное (3,5%-ное) — 4,8.
25. Молоко сгущенное (7,5%-ное) — 9,2.
26. Молоко сгущенное (10%-ное) — 12,5.
27. Молоко сгущенное с сахаром — 10,2.
28. Молоко сухое — 51,5.
29. Молоко сухое обезжиренное — 52,0.
30. Молоко цельное (3,5%-ное) — 4,8.
31. Молоко цельное сухое — 38,0.
32. Молочные коктейли — 5,4.
33. Молочный шоколад — 9,5.
34. Мороженое — 6,7.
35. Мороженое молочное — 1,9—7,0.
36. Мороженое пломбир — 1,9.
37. Мороженое сливочное — 5,1—6,9.
38. Мороженое фруктовое — 5,1—6,9.
39. Нуга — 25,0.
40. Пахта — 3,5.
41. Пахта сухая — 44,2.
42. Пончики — 4,5.
43. Пудинг — 2,8—6,3.
44. Сливки взбитые (10%-ные) — 4,8.
45. Сливки взбитые (30%-ные) — 3,3.
46. Сливки для кофе — 3,8.
47. Сливки для кофе (10%-ные) — 3,8.
48. Сливки пастеризованные — 3,3.
49. Сливки пастеризованные цельные — 3,1.
50. Сметана (10%-ная) — 2,5.
51. Сыворотка сухая — 70,0.
52. Сыр гауда (45%-ный) — 2,0.
53. Сыр камамбер (45%-ный) — 0,1—1,8.
54. Сыр маццарелла — 0,1—3,1.
55. Сыр пармезан — 0,05—3,2.
56. Сыр рокфор — 2,0.
57. Сыр степной — 0,1.
58. Творог (20%-ный) — 2,7.
59. Творог (40%-ный) — 2,6.
60. Творог обезжиренный — 3,2.
58.
Основные критерии эффективноститерапии
— клинические признаки:
нормализация стула, уменьшение и
исчезновение метеоризма и болей в
животе;
— улучшение и нормализация
показателей физического и
моторного развития;
— снижение и нормализация
экскреции углеводов (лактозы) с
калом.
59. Клинический случай № 1 (1)
• Мама девочки 1 мес обратилась к гастроэнтерологу сжалобами на беспокойство ребенка, частый водянистый
пенистый стул 5-7 раз в день. Из семейного анамнеза
известно, что мама «не любит» молоко. Ребенок с
рождения находится на грудном вскармливании. Во время
и после кормления отмечается беспокойство. При
осмотре ребенка обращало на себя внимание вздутие
живота.
• В копрограмме: запах — кислый, консистенция — жидкая,
рН кала — 5,0, немного слизи.
• Ребенку был поставлен предварительный диагноз
«Лактазная недостаточность». Последующее
обследование подтвердило диагноз (кал на углеводы —
1,0%). При назначении лактазы в дозе 700 ЕД по 1/2
капсулы в каждое кормление отмечался
слабоположительный эффект. При увеличении дозы до 1
капсулы на кормление отмечалось значительное
улучшение клинических симптомов: сон стал спокойный,
стул кашицеобразный, без пены, 4 раза в день.
60. Клинический случай №1 (2)
• С 5,5 мес девочка стала получать безмолочныекаши. При введении молока в 10 мес
отмечалось появление беспокойства,
повышенное газообразование, диарея. Девочке
назначен препарат лактазы по 1 капсуле в
молоко, на фоне приема которого отмечалось
клиническое улучшение. В связи с
выявленными изменениями микробиоценоза
кишечника (снижение общего числа лакто- и
бифидобактерий) девочка получала
пробиотики, не содержащие лактозу
61.
62. Клинический случай № 2 (1)
• Мама ребенка 1 года 2 мес обратилась к педиатру с жалобами наметеоризм, жидкий стул с кислым запахом до 4-5 раз в сут. Из
анамнеза известно, что ребенок от первой беременности,
протекавшей физиологично. Роды срочные самостоятельные.
Масса при рождении 3 190 г, длина 52 см. Оценка по шкале Апгар
8/9 баллов. К груди приложен в первые сут, вакцинирован по
календарю, прикорм введен по возрасту, мать сохраняет грудное
вскармливание.
• Впервые ребенок заболел в возрасте 1 года: отмечались
повышение температуры до 38,8°С, рвота 3-4 раза в сут,
пенистый водянистый стул со слизью до 6-7 раз в сут,
выраженный метеоризм. С явлениями эксикоза 1-2 ст.
госпитализирован в инфекционную больницу с диагнозом
«Острый гастроэнтерит». При обследовании: кал на кишечную
группу был отрицательным, выявлена ротавирусная инфекция
(выделен антиген ротавируса методом ИФА в фекалиях). В
стационаре ребенок получал безмолочную диету, пероральную
регидратацию, сорбенты, ферменты, пробиотики, проводилась
инфузионная терапия. Ребенок выписан с выздоровлением через
10 дней.
63. Клинический случай №2 (2)
• После выписки мама возобновила молочное питаниеребенка (грудное вскармливание 2 раза в сут, каши на
молоке, творог). На фоне питания у ребенка отмечалось
беспокойство, вздутие и метеоризм через 30-40 мин
после еды, расстройство стула: жидкий, пенистый с
кислым запахом, 4-5 раз в сут. При осмотре обращало на
себя внимание вздутие живота, урчание по ходу
кишечника. В общем анализе крови и моче — без
патологии, в копрограмме: pH — кислая,
непереваренная клетчатка ++, слизь ++. При УЗИ
брюшной полости: метеоризм кишечника, признаков
изменений поджелудочной железы не выявлено. Ребенку
поставлен диагноз «Вторичная ЛН после перенесенной
ротавирусной инфекции».
64. Клинический случай №2 (3)
• Даны рекомендации продолжить кормление грудью.Рекомендован прием препарата лактазы, который
назначался перед каждым кормлением грудью.
Препарат в дозе 700 ЕД добавляли в предварительно
сцеженное молоко (20 мл), которое давали ребенку
через 20 мин после добавления лактазы, затем
ребенка докармливали грудью.
• В качестве прикорма рекомендовано использовать
мясное пюре, овощное пюре на воде с растительным
маслом, безмолочные каши или каши на молоке,
добавляя 100 мл молочной каши 700 ЕД лактазы.
Через 3 дня после коррекции питания и назначения
препарата лактазы отмечено улучшение состояния: в
т. ч. отсутствовали явления метеоризма и кишечного
синдрома, нормализовался сон. Терапия лактазой
продолжалась в течение 1 мес.





















































 Медицина
Медицина








