Похожие презентации:
Наследственные нейромышечные заболевания
1. Наследственные нейромышечные заболевания
В. Н. ГорбуноваСанкт-Петербургский государственный педиатрический
медицинский университет
2. Понимание ведущей роли генетических факторов в этиологии и патогенезе многих болезней нервной системы сформировалось в первой
половине прошлого века, инемаловажную роль в этом сыграли
работы выдающегося
отечественного невропатолога
С. Н. Давиденкова
.
3.
Конец XX века и начало новоготысячелетия ознаменовался бурным
развитием молекулярной генетики
человека, важнейшие достижения
которой нашли практическое
воплощение во многих областях
медицины, в том числе и в неврологии
4.
В 1990-2000 годы,получившие название
«Десятилетие мозга»,
фактически произошла смена
фундаментальных концепций,
касающихся молекулярных основ
этиологии и патогенеза наследственных
болезней нервной системы
5. Идентификация мутантных генов и первичных биохимических нарушений, ответственных за развитие многих десятков подобных
заболеваний, привелак возможности их
патогенетической классификации
6. На этой основе были сформированы новые неизвестные ранее классы заболеваний, такие как болезни экспансии, конформационные
болезни мозга, наследственныеканалопатии и др.
7. В основе болезней экспансии, лежат динамические мутации, обусловленные нестабильностью расположенных в значимых областях генов
тринуклеотидных сателлитныхповторов.
В настоящее время описаны около 30
болезней экспансии, большинство из
них затрагивают нервную систему
8. Патогенетический механизм нейродегенеративных болезней, обусловленных экспансией CAG-или GCG-повторов, расположенных в
кодирующих областях генов, связан сизменением конформации белков и
внутриклеточным накоплением
нерастворимых белковых комплексов с
последующей гибелью клеток по типу
апоптоза
9. Подобные болезни получили название конформационных. К ним относятся некоторые миопатии, синдромы паркинсонизма, амилоидные
нейропатии, наследственные формыболезни Альцгеймера и Паркинсона,
прионные болезни, боковой
амиотрофический склероз и др.
10. При наследственных заболеваниях с пароксизмами, гипер- или гипо-возбудимостью вовлеченных в патологический процесс тканей,
При наследственных заболеваниях спароксизмами, гипер- или гиповозбудимостью вовлеченных в
патологический процесс тканей,
обнаружены мутации в генах
ионных каналов – ионопатии или
каналопатии
11. К каналопатиям относятся миотонии, периодические параличи, наследственные формы абсанс эпилепсии и мигрени
12. Нервно-мышечные заболевания характеризуются нарушением движений и прогрессирующей атрофией мышц. Выделяют: прогрессирующие
мышечные дистрофии (миопатии);спинальные амиотрофии;
наследственные полиневропатии;
миотонии и миоплегии
13. Наследственные болезни мышц, мышечные дистрофии и миопатии
14. Клиническая классификация прогрессирующих мышечных дистрофий (ПМД) основана на характере распространения мышечных атрофий и
парезов –конечностно-поясные,
лице-лопаточно-плечевые,
дистальные,
окулофаренгиальные.
15. Морфологически в мышечных волокнах при миопатиях выявляются дистрофические и некротические изменения, разрастание
соединительнойткани, диффузная
разнокалиберность миоцитов.
Признаки денервации на ЭМГ
отсутствуют
16. Биохимически в сыворотке крови увеличено содержание саркоплазматических ферментов – креатинфосфокиназы (КФК), альдолазы,
лактатдегидрогеназыи др. Эти нарушения
свидетельствуют о гибели миоцитов
и на 1-1,5 года опережают
появление клинических симптомов
17. Наиболее распространенной и злокачественной формой нервно-мышечной патологии детского возраста является прогрессирующая
Х-сцепленнаяпсевдогипертрофическая
миодистрофия
Дюшенна/Беккера
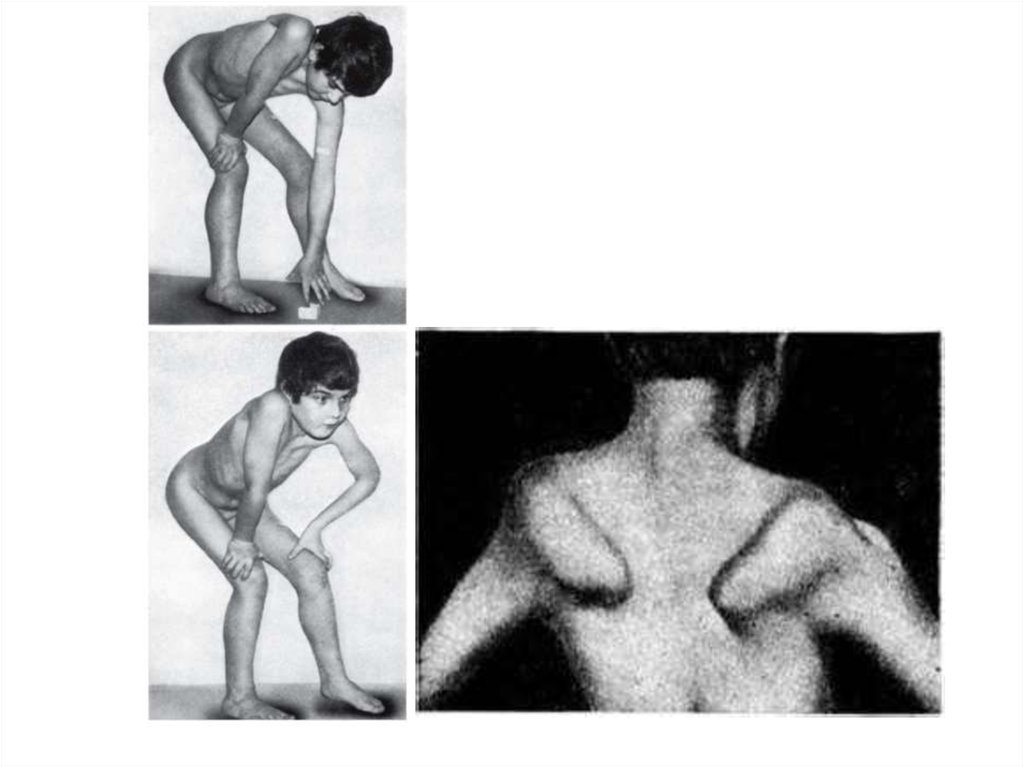
18. Первые признаки миодистрофии Дюшенна появляются в возрасте 2-7 лет. При начале ходьбы отмечаются неловкость в движениях,
быстраяутомляемость. Постепенно появляются
затруднения при подъёме по лестнице,
вставании из положения на корточках,
беге, ходьбе
19. Патологический процесс носит восходящий характер. Первыми поражаются мышцы тазового пояса и проксимальных отделов нижних
конечностей, затем мышцы плечевогопояса и проксимальных отделов верхних
конечностей. В процесс вовлекаются
длинные мышцы спины, формируются
поясничный гиперлордоз, «осиная
талия», крыловидные лопатки, симптом
свободных надплечий, «утиная походка»
20.
21. Характерно лицо «сфинкса», «миопата» - гипертелоризм, недостаточность мимической мускулатуры. Возникают вторичные деформации
Характерно лицо «сфинкса», «миопата» гипертелоризм, недостаточностьмимической мускулатуры.
Возникают вторичные деформации
позвоночника, грудной клетки,
ретракции сухожилий, контрактуры
суставов.
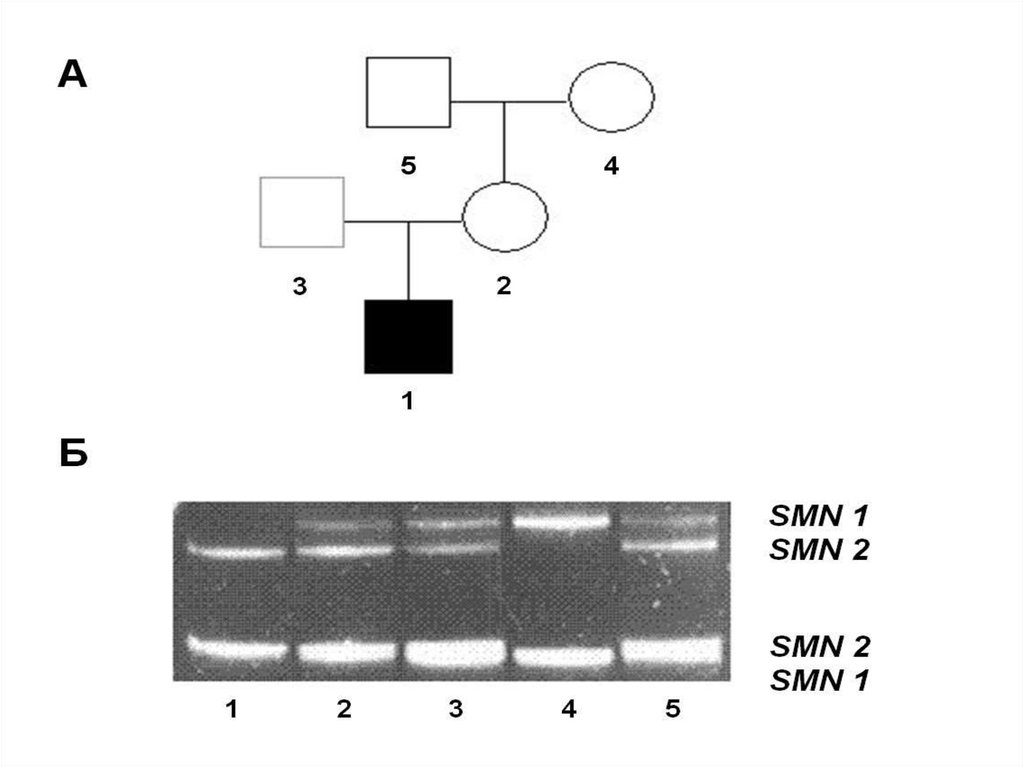
Примерно у четверти больных
диагностируется олигофрения в степени
дебильности
22. Больные миодистрофией Дюшенна сохраняют способность к ходьбе до 10-12-летнего возраста, после чего передвигаются только с
помощьюинвалидной коляски.
Погибают в возрасте 18 – 25 лет от
интеркуррентных заболеваний,
не оставляя потомства.
23. Миодистрофия Беккера – это более мягкий вариант Х-сцепленной прогрессирующей мышечной дистрофии. В настоящее время убедительно
Миодистрофия Беккера – этоболее мягкий вариант Хсцепленной прогрессирующей
мышечной дистрофии.
В настоящее время убедительно
доказано, что обе формы
миодистрофии обусловлены
разными мутациями в одном и
том же гене – DMD (Xp21.2)
24. В некоторых случаях дюшенно-подобные миодистрофии наследуются по аутосомно-рецессивному типу. К подобным заболеваниям
В некоторых случаях дюшенноподобные миодистрофиинаследуются по аутосомнорецессивному типу.
К подобным заболеваниям
относится, в частности, врожденная
прогрессирующая миодистрофия
Фукуяма, сочетающаяся с
умственной отсталостью
25. Конечностно-поясные миодистрофии – это гетерогенная группа заболеваний с преимущественной локализацией дистрофического процесса
в мышцах плечевого итазового пояса
26. Больные начинают испытывать затруднения при беге и ходьбе в 15-20 лет, однако способность к самостоятельному передвижению может
Больные начинают испытыватьзатруднения при беге и ходьбе в 1520 лет, однако способность к
самостоятельному передвижению
может сохраняться до 30 лет.
Клиническая картина соответствует
форме Дюшенна
27. Генетическое разнообразие наследственных конечностно-поясных миодистрофий очень велико. Идентифицированы мутантные гены для
Генетическое разнообразиенаследственных конечностнопоясных миодистрофий очень
велико.
Идентифицированы мутантные
гены для четырех аутосомнорецессивных и десяти
аутосомно-доминантных
вариантов этих заболеваний
28. При некоторых формах конечностно-поясная миодистрофия сочетается с выраженной патологией других систем, например с буллезным
эпидермолизом или контрактурамисуставов и кардиомиопатией миодистрофия Эмери-Дрейфуса
29. В самостоятельную клиническую группу традиционно выделяют врожденные непрогрессирующие миопатии. Наиболее частой из них
являетсямерозин-дефицитная миопатия.
Характерной чертой врожденных
миопатий Бетлема и Ульриха
является их сочетание с
контрактурами суставов
30. Патологические процессы при некоторых врожденных непрогрессирующих миопатиях обусловлены отложением в миофибриллах
гистологическиидентифицируемых аномальных
образований
31. При немалиновой миопатии в мышечных клетках пациентов присутствуют нитеобразные патологические фибриллярные структуры, причиной
развитиякоторых является латеральная
экспансия Z-дисков
32. Определенные гистологические аномалии выявляются также у больных миотубулярной миопатией и болезнью центрального стержня
33. Нерастворимые включения в мышечных клетках характерны и для других миопатий, дебютирующих в более позднем возрасте. Примерами
являются десминоваямиопатия, миопатия с
инклюзионными тельцами и
локальная окулофарингеальная
миопатия
34. В особую группу выделяют медленно прогрессирующие митохондриальные миопатии, клиническая картина которых складывается из
слабости мышц,начинающейся с мышц тазового
пояса, и постепенной их атрофии
35. Наследственные дефекты различных мышечных ферментов являются причиной развития относительно доброкачественных метаболических
миопатий, такихкак мышечный гликогеноз – болезнь
Мак-Ардла, миопатия напряжения
и другие
36. В настоящее время расшифрована молекулярно- генетическая природа многих наследственных форм мышечных дистрофий и миопатий, что
В настоящее времярасшифрована молекулярногенетическая природа многих
наследственных форм
мышечных дистрофий и
миопатий, что позволяет
проводить их биохимическую
классификацию
37.
Оказалось, что белковые продуктымногих генов, связанных с
наследственными болезнями мышц,
ассоциированы с мембранами
мышечных волокон и часто, хотя и не
всегда, выполняют там
структурную роль.
Условно их можно отнести к
сарколеммным миопатиям
38. Основными функциями подобных белков являются:
• стабилизация сарколеммы мышечноговолокна за счет связывания цитоскелета с
внеклеточным матриксом
• обеспечение трансмембранного
информационного потока
• формирование нейромышечного синапса
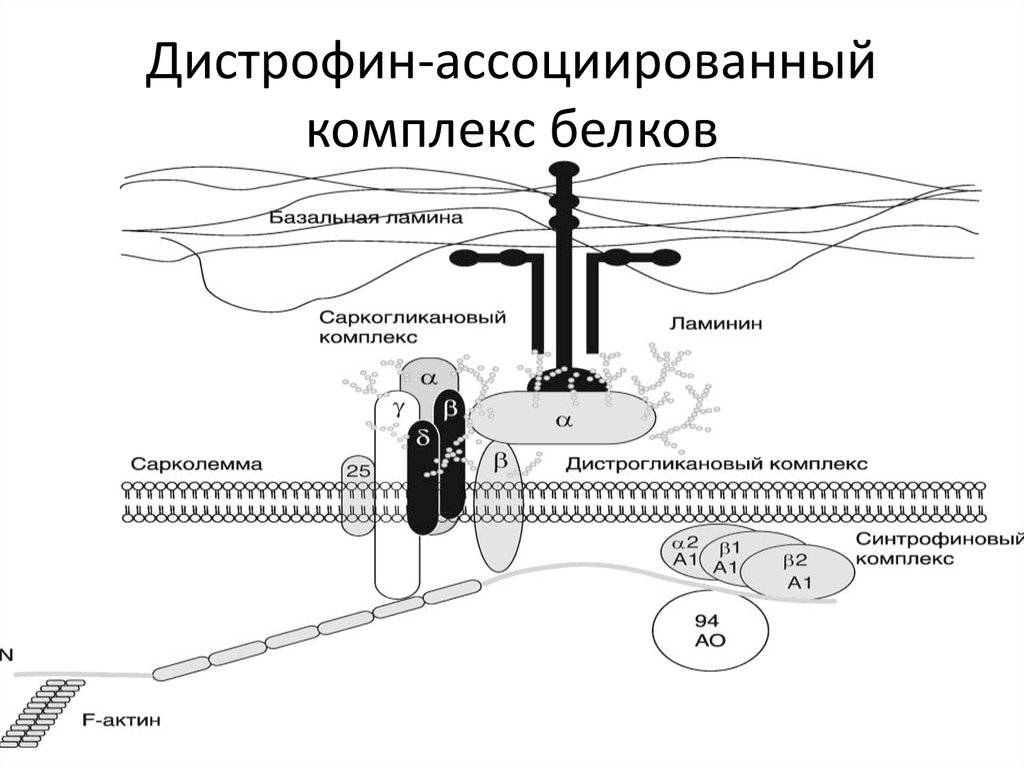
39.
К подобным белкам относитсядистрофин –
стержневидный белок,
принадлежащий к
спектрин/α-актининовому
суперсемейству белков цитоскелета
40.
Дистрофин-ассоциированныйкомплекс белков
41. N-концевой домен дистрофина связан с цитоскелетом мышечного волокна. Затем идет самый крупный стержневидный домен,
обеспечивающий гибкость молекулы.Последние два домена – цистеинбогатый и С-концевой наиболее
значимы в функциональном отношении
42. В области цистеин-богатого домена формируются кальциевые каналы и осуществляется связь дистрофина, а значит и цитоскелета
мышечноговолокна с внеклеточным матриксом
через трансмембранный комплекс
дистрофин-ассоциированных белков
43. Эти белки, в свою очередь, разделяют на два субкомплекса – саркогликановый и дистрогликановый. В области С-концевого домена
располагается синтрофиновыйкомплекс, функции которого
особенно важны для
формирования нейромышечного
синапса
44.
При миодистрофииДюшенна/Беккера, также как при
аутосомно-рецессивных дюшенноподобных и некоторых конечностнопоясных миодистрофиях происходит
разрушение
дистрофин-ассоциированного
комплекса белков
45.
При миодистрофииДюшенна/Беккера разрушение
дистрофин-ассоциированного
комплекса белков происходит за
счет мутаций в гене дистрофина.
Таким образом эти заболевания
относятся к
дистрофинопатиям
46. Разрушение дистрофинового комплекса за счет специфических мутаций в гене DMD является одним из центральных звеньев в этиологии
некоторых наследственных формдилатационных
кардиомиопатий , которые также
могут быть отнесены к
дистрофинопатиям
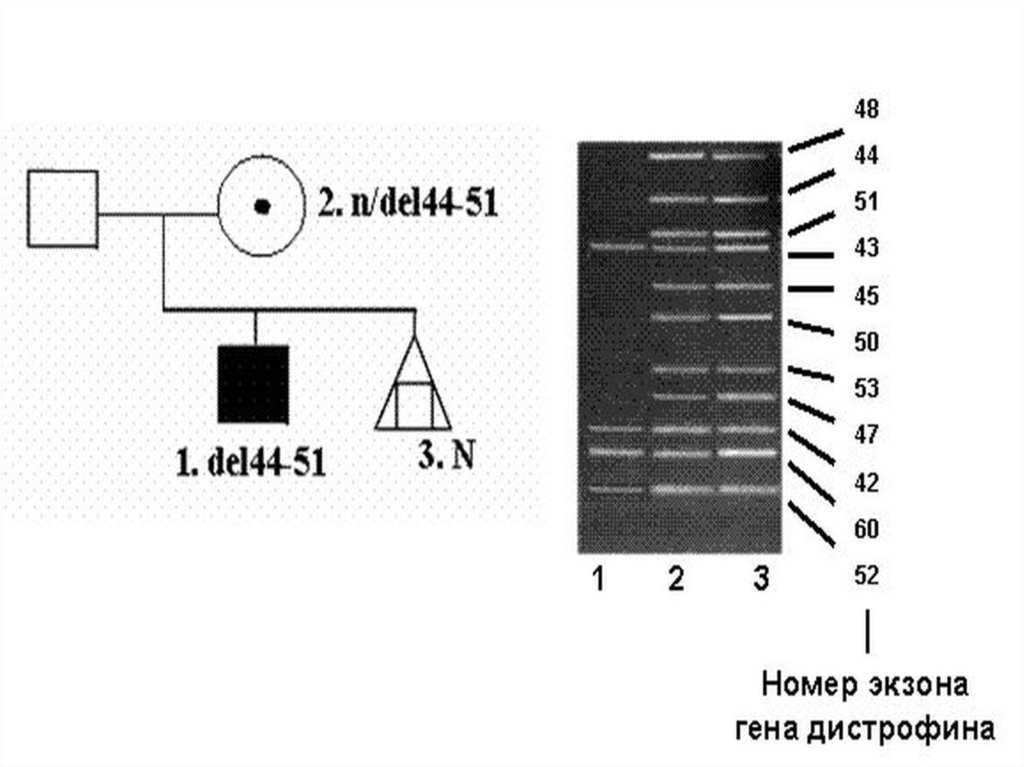
47. В 65-70% случаев у больных миодистрофией Дюшенна/Беккера диагностируются протяженные внутригенные делеции, затрагивающие
несколькососедних экзонов гена DMD,
причем эти делеции характерны
для обеих форм заболевания
48. Различия заключаются в том, что при миодистрофии Дюшенна делеции сопровождаются сдвигом рамки считывания, и дистрофин у больных
вообще не образуется.При форме Беккера делеции не
нарушают рамку считывания,
дистрофин синтезируется, но имеет
аномалии
49. В гене DMD идентифицированы также относительно небольшие перестройки и нонсенс-мутации, в то время как миссенс-мутации
встречаются редко50. Молекулярная диагностика делеций в гене DMD проводится с использованием мультиплексной ПЦР, что позволяет во многих семьях
высокого риска проводитьпрофилактику заболевания на
базе пренатальной диагностики
51.
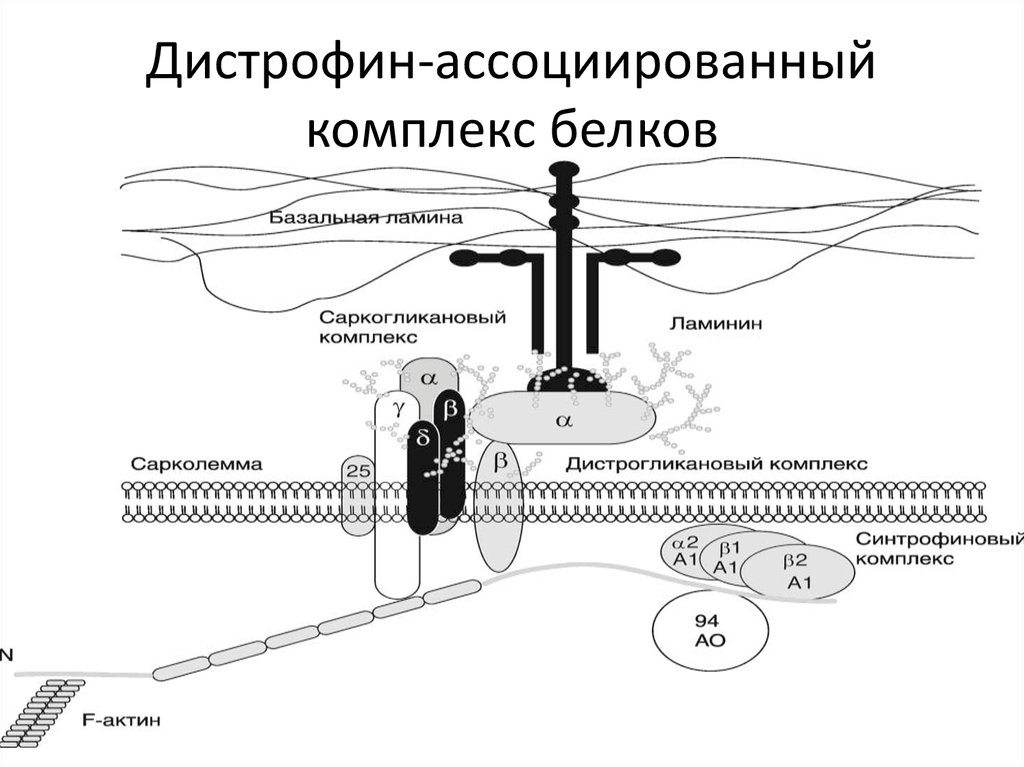
52. Разрушение дистрофин-ассоциированного комплекса белков при аутосомно-рецессивных дюшенно-подобных и некоторых
Разрушениедистрофин-ассоциированного
комплекса белков при аутосомнорецессивных дюшенно-подобных и
некоторых конечностно-поясных
миодистрофиях происходит за счет
мутаций в генах саркогликанов –
SGCG, SGCA, SGCB и SGCD.
Это саркогликанопатии
53.
Дистрофин-ассоциированныйкомплекс белков
54. Мутации в генах дистрогликанов не обнаружены. Но при врожденных миодистрофиях, сопровождающихся тяжелой умственной отсталостью,
найденымутации в генах ферментов,
участвующих в процессинге
дистрогликанов.
Это дистрогликанопатии
55.
Дистрогликанопатии(5 нозологических форм)
• Миодистрофия врожденная,
прогрессирующая с умственной
отсталостью, тип Фукуяма, аутосомнорецессивная
• Уолкера-Варбурга синдром
• Миодистрофия конечностно-поясная,
аутосомно-рецессивная, 2I
• Миодистрофии врожденные 1С и 1D,
с неврологическими аномалиями
56.
Некоторые формы дистальных миопатийобусловлены мутациями в гене
кавеолина – основного белка
кавеоловых мембран сарколеммы
мышечного волокна и
взаимодействующего с ним белка дисферлина.
Эти миодистрофии получили название
кавеолинопатии
57.
Кавеолинопатии(7нозологических форм)
• Миодистрофия конечностно-поясная,
аутосомно-доминантная, 1C
• миопатия дистальная
• болезнь волнистых (rippling) мышц
• Миодистрофия конечностно-поясная,
аутосомно-рецессивная, 2B
• Миопатия дистальная, Миоши
58.
Инактивирующие мутации в генеплектина, участвующего в связи
цитоскелета мышечного волокна с
мембраной, приводят к необычной
форме миодистрофии,
сочетающейся с буллезным
эпидермолизом
59. Сарколеммные миопатии (20 нозологических форм)
• Дистрофинопатии (миодистофияДюшенна/Беккера)
• Саркогликанопатии (4 формы конечностнопоясных миодистофий)
• Дистрогликанопатии (5 форм миодистофий с
неврологическими аномалиями)
• Кавеолинопатии (7 форм конечностно-поясных и
дистальных миодистофий)
• Плектинопатия (миодистофия с буллезным
эпидермолизом)
60. Наследственная недостаточность белков внеклеточного матрикса, взаимодействующих с дистрогликановым комплексом, является
причиной развитияврожденных аутосомно-рецессивных
болезней мышц, среди которых
наиболее частой является мерозиндефицитная миопатия, обусловленная
мутациями в гене мерозина, или
ламинина 2 – LAMA2 (6q22,33)
61. К матриксным миопатиям относятся также аутосомно-доминантные врожденные миопатии Бетлема и Ульриха. Эти заболевания обусловлены
дефектами трех разных α-субъединицмикрофибриллярного коллагена VI типа,
выполняющего в мышцах роль моста
между клетками и внеклеточным
матриксом
62.
Матриксные миопатии(4 нозологические формы)
• Миодистрофия врожденная, мерозиндефицитная, аутосомно-рецессивная
• Миопатия врожденная, интегрин α7 β1Dдефицитная, аутосомно-рецессивная
• Миопатия Бетлема, доброкачественная,
врожденная с контрактурами
• Миодистрофия Ульриха, врожденная,
склероатоническая
63. Нарушения структуры белков ядерной ламины миофибрилл ассоциированы с другой группой мышечных дистрофий, получивших название
ламинопатии.Это различные формы мышечной
дистрофии с контрактурами суставов
и кардиологическими дефектами
проводимости Эмери-Дрейфуса
64. При наиболее распространенной Х-сцепленной форме заболевания мутантным оказывается ген EMD (Xq28) ядерного
ламинаассоциированного белка,получившего название эмерин
65. Более редкие аутосомные формы миодистрофии Эмери-Дрейфуса обусловлены мутациями в гене LMNA (1q22), кодирующем синтез двух
Более редкие аутосомныеформы миодистрофии ЭмериДрейфуса обусловлены
мутациями в гене LMNA (1q22),
кодирующем синтез двух
филаментных белков ядерной
ламины – ламина A и C. Оба эти
белка взаимодействуют с
эмерином
66. Нарушения структуры белков ядерной ламины миофибрилл – ламинопатии (3 нозологические формы)
• миодистрофия с контрактурамиЭмери-Дрейфуса, Х-сцепленная
• миодистрофия с контрактурами
Эмери-Дрейфуса, аутосомнорецессивная, аутосомно-доминантная
67. Мутации в гене ламина A/C, приводят к 13 заболеваниям, включающим наряду с мышечными дистрофиями различные варианты
липодистрофии, полинейропатии,мандибулоакральной дисплазии и
целую серию прогерических
синдромов
68. Хорошо известная клиницистам немалиновая, или нитчатая миопатия также представляет собой генетически гетерогенную группу
заболеваний.Данная разновидность миопатий
обусловлена дефектами основных
структурных белков тонких и
толстых нитей саркомера
69.
Миопатия немалиновая• небулин – интегральный компонент тонких
(актиновых) и толстых (миозиновых) филамент
саркомера
• тропомиозин 2 – основной белковый компонент
толстых филамент саркомера
• тропомиозин 3 – главный белковый компонент
латеральных Z-дисков
• тропонин T1 - член Ca+-зависимого
тропонинового комплекса, взаимодействующего с
тропомиозиновым димером саркомера
• α-актин – основной белковый компонент тонких
филамент саркомера
70. Миотилиновые, титиновые и телетониновые конечностно-поясные миопатии
• 1А: миотилин – гигантский саркомерный белок,содержащий несколько Ig-подобных доменов,
ассоциированный с актиновыми филаментами в
комплексе с альфа-актинином
• 2J: титин или коннектин – гигантский
белок, занимающий половину саркомера между Z- и Mслоями
• 2А: калпаин-3 – мышечная протеаза, лиганд титина
• 2G: телетонин – саркомерный 19-кД белок,
располагающийся в Z-дисках, субстрат титина
71. Саркомерные миопатии (15 нозологических форм)
• Немалиновая миопатия(6 нозологических форм)
• Миотилиновые, титиновые и телетониновые
конечностно-поясные миопатии
(9 нозологических форм)
72. При целом ряде миопатий причиной дистрофических процессов является накопление в цитоплазме и/или в ядрах мышечных клеток
гистологически идентифицируемыхвключений, молекулярные
механизмы формирования которых
могут быть совершенно различными
73. Определенные гистологические аномалии характерны для пациентов с болезнью центрального стержня и миотубулярной миопатией. В
обеих случаях дефектнымиоказываются белки, участвующие в
контроле дифференцировки
мышечных волокон
74. В первом случае – это рецептор 1 рионадина – кальций высвобождающего канала саркоплазматического ретикулума скелетных мышц, во
втором – мышечная тирозинсерин-фосфатаза, участвующая вдифференцировке мышечных
клеток
75. Для ряда миопатий, дебютирующих в позднем возрасте и сочетающихся с нарушениями сердечной проводимости, аритмиями и
рестриктивной сердечнойнедостаточностью, характерно
присутствие нерастворимых
цитоплазматических и ядерных
включений в мышечных клетках
76. Причиной развития патологических процессов в данных случаях являются нарушения конформации определенных мышечных белков, то
есть этоконформационные болезни
мышц
77. Конформационные болезни мышц
• десминовые миопатии, обусловленные накоплениемцитоплазматических филаментных включений
• миопатии с инклюзионными тельцами, при которых
наблюдается отложения β-амилоида в дегенерирующих
мышечных волокнах
• конечностно-поясная миодистрофия с ранним началом
костной болезни Пагета и деменцией, обусловленная
дефектом системы убиквитин-зависимой деградации
белков
• окулофарингеальная миопатия, при которой
тубулофиламентные включения образуются за счет
увеличения длины полиаланиновой цепочки в поли(А)связывающим белке 2
78. Биохимическая классификация миодистрофий и миопатий (60 нозологических форм)
Сарколеммные миопатии (20)
Матриксные миопатии (4)
Ламинопатии (3)
Саркомерные миопатии (15)
Дефекты дифференцировки (2)
Конформационные болезни мышц (6)
Митохондриальные миопатии
Метаболические миопатии
79. Таким образом, различные нарушения могут приводить к развитию сходных патологических процессов в мышцах. При постановке
дифференциальногодиагноза миопатии, наряду с
клиническими критериями,
решающую роль играет
гистологический и гистохимический
анализ биоптатов мышц больного
80. Однако классификации наследственных болезней мышц, основанные на морфологических и патогенетических критериях, далеко не всегда
совпадают.Это хорошо видно на примере
клинически сходных наследственных
КПМД, к развитию которых могут
приводить дефекты структурных белков
сарколеммы, саркомеров, ядерной
ламины, а также некоторых других
мышечных белков
81.
Миодистрофии конечностно-поясныеДоминантные
• 1А - миотилин
• 1B - ламин A/C
• 1C - кавеолин-3
Рецессивные
2A - калпаин-3
2B - дисферлин
C,D,E,F – саркогликаны
2G - телетонин
2H -убиквитин лигаза
2I – гликозил-трансфераза
2J - титин
82. Лице-лопаточно-плечевая мышечная дистрофия Ландузи-Дежерина – третье по частоте аутосомно-доминантное заболевание мышц. Первые
Лице-лопаточно-плечеваямышечная дистрофия ЛандузиДежерина – третье по частоте
аутосомно-доминантное
заболевание мышц.
Первые признаки заболевания
обычно появляются во второй
декаде жизни
83. Преимущественно поражается мускулатура лица, плечевого пояса и проксимальных отделов верхних конечностей. Слабость мускулатуры
лица проявляется неполнымсмыканием век, бедностью мимики,
трудностями при употреблении
соломинки, сосании
84. В области локализации мутантного локуса FSHD1 (4q35-qter), ответственного за развитие заболевания, расположен высоко
В области локализациимутантного локуса FSHD1 (4q35qter), ответственного за развитие
заболевания, расположен
высоко полиморфный
макросателлитный повтор D4Z4
размером в 3.3 кб.
85. В норме количество копий этого повтора варьирует от 11 до 100. У больных наблюдаются гетерозиготные делеции в области
D4Z4-повтора, сокращающие числоего копий до 1-10, причем размер
этих делеций коррелирует с
тяжестью заболевания
86. Предполагается, что мутации, вызывающие лице-лопаточно-плечевую миодистрофию, нарушают не структуру или функцию какого-то
Предполагается, что мутации,вызывающие лице-лопаточноплечевую миодистрофию,
нарушают не структуру или
функцию какого-то
специфического гена, но
транскрипционный контроль
одного или нескольких генов
87. Сложные эпигенетические механизмы вовлечены в реализацию этого нарушения. Молекулярная диагностика заболевания основана на
определении величиныD4Z4-повтора
88. Спинальные амиотрофии – это гетерогенная группа наследственных заболеваний, обусловленных прогрессирующим разрушением
мотонейронов передних роговспинного мозга и в некоторых случаях ствола
мозга, приводящим к развитию
денервационных атрофий и парезов
соответствующих мышечных групп
89. Наиболее распространенной аутосомно-рецессивной формой поражения периферического двигательного неврона является проксимальная
спинальнаямышечная атрофия (СМА).
Частота заболевания – 1 на 6-10
тысяч новорожденных
90. Основными клиническими проявлениями СМА являются слабость и гипотония мышц, вялые симметричные парезы всей поперечно-полосатой
мускулатуры, угнетениерефлексов
91. СМА делят на 3 формы: болезнь Верднига-Гоффмана, острая детская СМА I, с дебютом до 6 месяцев, хроническая, или СМА II с
началомзаболевания во втором полугодии
жизни и СМА III, известная как
болезнь Кугельберга-Веландер,
дебютирует после года или позднее
92. Болезнь Верднига-Гоффмана может проявляться уже во внутриутробном периоде недостаточно активным шевелением плода, при рождении
–генерализованной мышечной
гипотонией («синдром шарфа»,
«вялый ребёнок», «поза лягушки»),
в дальнейшем отставанием в
моторном развитии
93. Развиваются вялые, преимущественно проксимальные парезы конечностей, глубокие рефлексы отсутствуют. Обычно больные погибают в
течение первого года жизни отдвигательной недостаточности на
фоне рецидивирующих пневмоний
94. При СМА II ребёнок может научиться сидеть и даже ходить с поддержкой. При этом походка раскачивающаяся, с опорой на внутренние
поверхности стоп.Затем развиваются Х-образные
искривления нижних конечностей,
деформации грудной клетки и
позвоночника по типу кифосколиоза,
появляются контрактуры в конечностях,
и самостоятельное передвижение
становится невозможным
95. Болезнь Кугельберга-Веландер характеризуется более медленным течением сходных патологических процессов на протяжении
десятилетий.Продолжительность жизни при
СМА II и СМА III может достигать
20 и 30 лет соответственно
96. Все клинические типы СМА обусловлены мутациями в гене SMN1 (5q13.2), кодирующем белок выживания двигательных нейронов –
Smn-белок.От 95% до 98% больных СМА имеют
гомозиготные делеции различной
протяженности, затрагивающие
экзоны 7 и 8 гена SMN1
97.
98. При инактивации Smn-белка периферические двигательные нейроны теряют способность контролировать образование мРНК, в результате
чегонарушается синтез многих других
нейрональных белков
99. В непосредственной близости от гена SMN1 идентифицирован его гомолог, получивший название SMN2. У разных индивидуумов ген SMN2
может присутствовать вразличном числе копий,
варьирующем от 0 до 5 на
диплоидный геном
100. Характер экспрессии двух гомологичных генов SMN1 и SMN2 в специализированных тканях организма одинаков, но их продукты
различаются. Важно отметить, чтонебольшое количество
полноразмерного Smn-белка все же
образуется при экспрессии гена
SMN2
101. Поэтому присутствие у больных СМА трех и более дополнительных копий гена SMN2 достоверно коррелирует с более мягким течением
заболевания102. Одна из главных стратегий лечения СМА направлена на повышение активности гена SMN2. Первые результаты применения вальпроевой
кислоты для лечениябольных СМА, полученные в нашей
стране доктором В. Г. Вахарловским,
внушают определенный оптимизм
103. Боковой амиотрофический склероз (БАС) характеризуется своеобразным сочетанием поражения периферического и центрального
двигательных невронов. Клиническаякартина складывается из мышечных
атрофий, патологических стопных знаков при
наличии высоких сухожильных и
периостальных рефлексов
104. БАС начинается в среднем возрасте и в дальнейшем прогрессирует. В 10% случаев заболевание носит семейный характер с чертами
аутосомнодоминантного наследования инеполной пенетрантностью
105. Для наследственных форм БАС характерна большая генетическая гетерогенность, хотя в 20% случаев у больных обнаруживаются мутации
в генеSOD1 (21q22.11)
Cu/Zn-супероксиддисмутазы
106. Наследственные полиневропатии
107. Наследственные полиневропатии составляют до 60-70% всех хронических полиневропатий и представляют собой весьма гетерогенную
Наследственныеполиневропатии составляют до 6070% всех хронических
полиневропатий и представляют
собой весьма гетерогенную группу.
Наиболее распространёнными
являются наследственные моторносенсорные невропатии, или болезнь
Шарко-Мари-Тута
108. Клинически характеризуются прогрессирующей слабостью и атрофией дистальной (преимущественно перонеальной) мускулатуры;
расстройствамичувствительности по полиневритическому
типу; деформацией стоп типа Фридрейха;
расстройством походки типа «степпаж»
(перонеальная, петушиная походка,
обусловленная отвислой стопой)
109. Патогенетически моторно-сенсорная невропатия делится на 2 основных типа: демиелинизирующая – миелопатия и аксональная–
аксонопатия.Для первых характерно снижение скорости
проведения импульса по нерву,
морфологически сегментарная
гипертрофическая демиелинизация с
образованием «луковичных» головок
110. Для второго типа характерно первичное поражение аксонов, нормальная скорость проведения импульса, морфологически сохранность
структуры миелина111. Из сравнительно редких синдромов, отличающихся от классического фенотипа Шарко-Мари-Тута следует отметить синдром
Дежерина-Сотта, основнымиклиническими проявлениями которого
являются выраженные гипертрофии
периферических нервов («гипертрофический
неврит»), снижение скорости проведения
импульса по двигательным волокнам,
ранняя инвалидизация
112. Для моторно-сенсорных полинейропатий характерна огромная генетическая гетерогенность. В настоящее время идентифицированы более
20 генов,мутации в которых могут приводить
к клинически однородным типам
заболевания с различным
характером наследования
113. Наиболее частыми являются аутосомно-доминантные демиелинизирующие полинейропатии, связанные с нарушением синтеза миелина
периферических нервов114. Тип 1А, обусловлен гиперпродукцией интегрального белка компактного миелина периферической нервной системы – pmp22.
Гиперпродукция миелинового белкавозникает за счет тандемной
дупликации гена PMP22 (17p12), которая
выявляется у 70-80% больных
115. При типе 1B дефектным оказывается структурный белок периферического миелина P(0), кодируемый геном MPZ (1q23.3). P(0)
составляет более 50% всегобелка, присутствующего в
миелиновых оболочках
периферических нервов
116. Относительно редкие аксональные формы аутосомно-доминантной болезни Шарко-Мари-Тута, промежуточные и аутосомно-рецессивные
Относительно редкие аксональныеформы аутосомно-доминантной
болезни Шарко-Мари-Тута,
промежуточные и аутосомнорецессивные формы еще более
гетерогенны по количеству
молекулярно-генетических типов и
функциям дефектных белков
117. Синдром Дежерина-Сотта также генетически гетерогенен, но не является самостоятельной формой, а представляет собой аллельные
варианты различных генетическихтипов болезни Шарко-Мари-Тута
118. Наследственные миотонии и миоплегии (нервно-мышечные каналопатии)
119. Ионные каналы участвуют в поддержании мембранного потенциала, регуляции объема и модуляции электрической возбудимости во многих
типах клеток.Наследственные нарушения работы
ионных каналов в скелетных мышцах
приводят к развитию миотонических
синдромов и других форм миоплегии
120. Дефектная работа ионных каналов в кардиомиоцитах ассоциирована с нарушениям сердечного ритма. Мутации в генах некоторых
нейрональных ионных каналовлежат в основе развития
наследственных форм мигрени и
идиопатической эпилепсии
121. Феномен миотонии заключается во внезапном тоническом спазме мышцы, возникающем вслед за произвольным её сокращением. Он может
застатьбольного в любое время – при
выполнении рабочих операций,
еде, переходе улицы и т.п.
122. Известны две клинические формы: аутосомно-доминантная врождённая миотония Томсона и аутосомно-рецессивная генерализованная
Известны две клинические формы:аутосомно-доминантная врождённая
миотония Томсона и аутосомнорецессивная генерализованная
миотония Беккера.
Характерной особенностью миотонии
Томсона является атлетическое
телосложение. Форма Беккера более
тяжёлая и обычно сопровождается
постоянной мышечной слабостью
123. Обе формы обусловлены мутациями в гене хлорного канала скелетных мышц – CLC1 (7q34). Известно, что ионы хлора обеспечивают
стабилизациюмембранного покоя после акта
сокращения
124. Наследственная пароксизмальная миоплегия характеризуется приступами резкой слабости, вплоть до полного паралича рук и ног.
Выделяют 3 формы заболевания:гипо-, гипер- и
нормокалиемический
периодический паралич
125. Аутосомно-доминантная гипокалиемическая форма, или болезнь Шахновича-Вестфаля встречается наиболее часто. Приступы появляются с
детства,от единичных до каждодневных,
чаще утром, при этом больные
просыпаются обездвиженными
126. Краниальная мускулатура, как правило, не страдает, сознание сохранено. Длительность приступа от 30 минут до 72 часов, он может
провоцироваться обильнымприёмом пищи, физической
нагрузкой. В момент приступа
уровень сывороточного калия
снижается до 2 ммоль/л и ниже
127. Гиперкалиемическая форма пароксизмальной миоплегии, или болезнь Гармстропа отличается слабостью мимической и артикуляционной
мускулатуры, приступможет провоцироваться отдыхом,
голоданием. Третья, очень редкая
нормокалиемическая миоплегия по
клиническим проявлениям не
отличается от предыдущих форм
128. При гипокалиемическом параличе, обусловленном мутациями в гене CACNA1S (1q31-32), дефектным оказывается кальциевый канал
L-типа.При этом происходит уменьшение
кальциевого тока внутрь миоцита и
его содержание в саркоплазме
оказывается недостаточным для
инициации мышечного сокращения
129. Мутации в гене SCN4 (17q23.1), кодирующем альфа-4-субъединицу потенциал-зависимого натриевого канала, обнаруживаются при
гиперкалиемическом периодическомпараличе и серии аллельных
заболеваний с частично
перекрывающимися клиническими
проявлениями – парамиотония
Эйленбурга, атипичный миотонический
синдром и др.
130. В результате дефекта натриевого канала происходит усиление тока иона в клетку, генерация потенциала действия и деполяризация
(миотонический феномен), а втяжёлых случаях развивается
рефрактерность мышечной
мембраны (параличи)
131. Наследственные миастении
132. В разделе наследственных нейромышечных заболеваний традиционно рассматривают миастению, или болезнь Эрба. Это многофакторное
аутоиммунное заболевание,относящееся к болезням
нейромышечного синапса
133. Миастения клинически характеризуется нарастающей при выполнении движений мышечной слабостью, которая может достигать степени
паралича.После отдыха объём движений
увеличивается и даже достигает
нормы. Как правило, атрофии и
расстройства чувствительности
отсутствуют
134. Различают миастению генерализованную и локальную с поражением глазодвигательных нервов (глазная форма) и мышц гортани, глотки,
языка (бульбарная форма).В зависимости от формы ведущими
клиническими проявлениями являются
двоение в глазах, птоз, дизартрия,
дисфагия, общая слабость.
Эти симптомы меняются в течение суток
и зависят от физической нагрузки
135. Опасны миастенические кризы, когда внезапно развиваются генерализованная общая слабость и выраженные бульбарные расстройства,
нарушения дыхания, требующиеприменения аппаратных
методов
136. Как и для многих других аутоиммунных заболеваний, генетическими факторами риска миастении являются полиморфные аллели HLA-генов
главногокомплекса гистосовместимости.
Для генерализованной формы – это
HLA-B8 и HLA-DR3, а для глазной –
HLA-DR1
137. В патогенезе аутоиммунной реакции основную роль играет тимус. При патологии тимоцитов (тимома, воспаление и др.) их антигенный
составстановится сходным с антигенами
ацетилхолиновых рецепторов,
рецепторами Са-каналов.
В результате начинают продуцироваться
аутоантитела, приводящие к гибели
ацетилхолиновых рецепторов
138. Патогенетическая терапия: антихолинэстеразные препараты (прозерин, оксазил, каллимин), курсы стероидной терапии. При выявлении
опухоливилочковой железы её
оперативное удаление
139. Редкие врожденные миастенические синдромы – это моногенные формы миастении. Их классифицируют по месту трансмиссионного
дефекта:пресинаптические (10%),
синаптические (15%) и
постсинаптические (75%)
140. Пресинаптический миастенически синдром, сопровождающийся эпизодической атаксией, обусловлен мутациями в гене CHAT (10q11.23),
кодирующемхолинацетилтрансферазу –
биосинтетический фермент для
нейротрансмиттера ацетилхолина
141. Постсинаптический синдром по характеру кинетического дефекта ацетилхолинового рецептора делится на два варианта — с быстрым и
медленнымпотоком, который встречается
значительно чаще.
Клинически эти варианты не
отличаются друг от друга
142. И в том, и в другом случае мутантными оказываются гены различных субъединиц ацетилхолинового рецептора: альфа (CHRNA1, 2q31.1),
бета (CHRNB1, 17p13.1), дельта(CHRND, 2q37.1) и эпсилон (CHRNE,
17p13.2), а также мышечной
рецепторной тирозин-киназы,
участвующей в образовании
нейромышечного соединения
(MUSK, 9q31.3).
143. При этом причиной развития варианта с быстрым потоком являются инактивирующие мутации, и заболевание в этом случае наследуется
поаутосомно-рецессивному типу
144. При варианте с медленным потоком мутации в генах различных субъединиц ацетилхолинового рецептора обладают доминантно-негативным
При варианте с медленнымпотоком мутации в генах
различных субъединиц
ацетилхолинового рецептора
обладают доминантнонегативным эффектом, а само
заболевание наследуется по
аутосомно-доминантному типу
145. В некоторых случаях у больных с врожденным миастеническим синдромом обнаруживают мутации в гене RAPSN (11p11.2), продукт
которого играетопределяющую роль в
кластерировании
ацетилхолиновых рецепторов в
синаптической щели
146. Синаптический вариант врожденного миастенического синдрома обусловлен недостаточностью синаптической ацетилхолинэстеразы,
причинойразвития которой являются
инактивирующие рецессивные
мутации в гене ассоциированного с
ацетилхолинэстеразой
коллагена Q (COLQ, 3p25.1)















































































































































 Медицина
Медицина








