Похожие презентации:
Венозные тромбоэмболические осложнения: тромбофлебит поверхностных вен, флеботромбоз глубоких вен, синдром Педжета-Шрёттера
1. Венозные тромбоэмболические осложнения: тромбофлебит поверхностных вен, флеботромбоз глубоких вен, синдром Педжета-Шрёттера
ВыполнилаСтудентка 4 курса ЛФ
Максимова Екатерина
2.
Венозныетромбоэмболические
осложнения
собирательное понятие, объединяющее:
Тромбоз подкожных вен;
Тромбоз глубоких вен;
Легочную тромбоэмболию;
—
Тромбоз глубоких вен (флеботромбоз) — наличие тромба
в глубокой вене, который может вызвать ее окклюзию.
Тромбоз поверхностных вен (тромбофлебит) — наличие
тромба в поверхностной вене, которое обычно
сопровождается клинически определяемым воспалением.
3. Причины
Венозный тромбоз может возникнуть при:нарушение кровообращения (застой крови),
повреждение эндотелия сосудистой стенки,
повышенной способности крови к образованию тромба
(гиперкоагуляция и ингибирование фибринолиза),
Рудольф Вирхов
1821-1902 гг.
4.
Нарушение кровотока:1.
Варикозное расширение вен,
2.
Сдавление сосудов извне (опухолями, кистами,
воспалительными инфильтратами, увеличенной маткой,
костными фрагментами),
3.
Разрушение клапанного аппарата после перенесенного
ранее флеботромбоза.
4.
Иммобилизация конечности
5.
Длительный постельный режим
6.
Увеличение вязкости крови (полицитемия, эритроцитоз,
дегидратация,
диспротеинемия,
значительное
увеличение содержания фибриногена)
Повреждение эндотелия сосудистой стенки:
1.
Прямое повреждение: при установке эндовазальных
катетеров, внутрисосудистых устройств (фильтры, стенты
и пр.), протезировании вен, травме, операции
2.
Гипоксия, вирусы, эндотоксины.
3.
Обширные оперативные вмешательства, тяжелые
механические
травмы,
массивная
кровопотеря,
распространенные ожоги, инфекционные заболевания и
сепсис => механизм СВР
5.
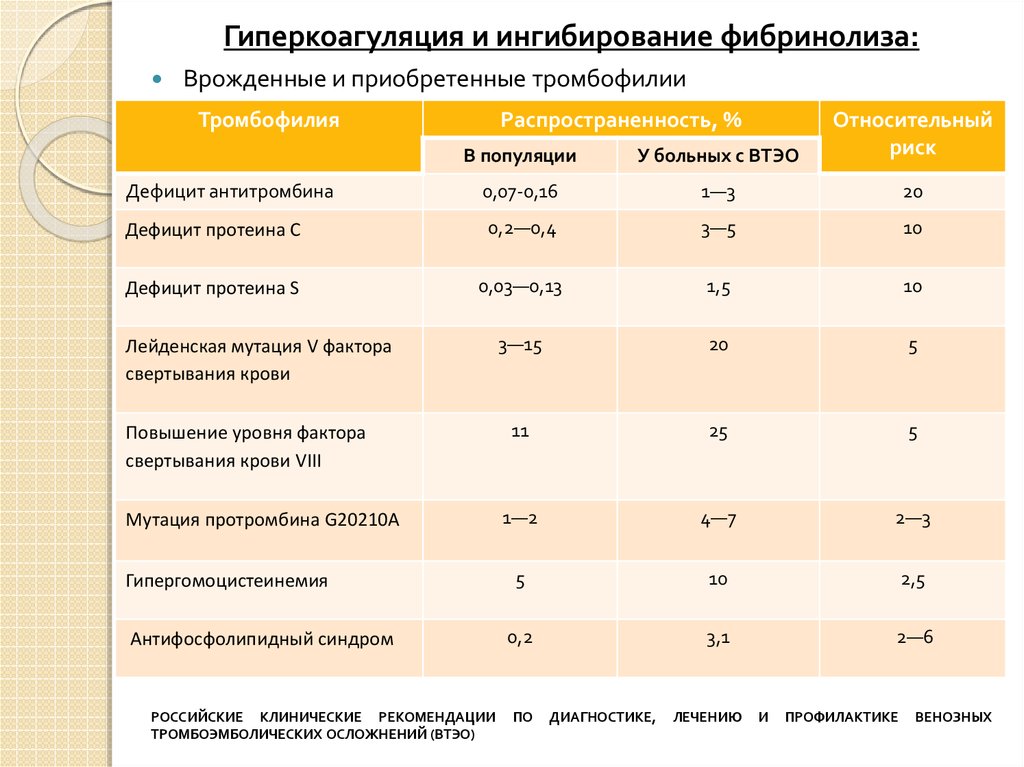
Гиперкоагуляция и ингибирование фибринолиза:Врожденные и приобретенные тромбофилии
Тромбофилия
Распространенность, %
В популяции
У больных с ВТЭО
Относительный
риск
Дефицит антитромбина
0,07-0,16
1—3
20
Дефицит протеина С
0,2—0,4
3—5
10
Дефицит протеина S
0,03—0,13
1,5
10
3—15
20
5
11
25
5
1—2
4—7
2—3
5
10
2,5
0,2
3,1
2—6
Лейденская мутация V фактора
свертывания крови
Повышение уровня фактора
свертывания крови VIII
Мутация протромбина G20210A
Гипергомоцистеинемия
Антифосфолипидный синдром
РОССИЙСКИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ (ВТЭО)
ПО
ДИАГНОСТИКЕ,
ЛЕЧЕНИЮ
И
ПРОФИЛАКТИКЕ
ВЕНОЗНЫХ
6.
Вероятность ВТЭО повышена более чем в 10 раз— перелом нижней конечности
— госпитализация с сердечной недостаточностью или фибрилляцией/трепетанием предсердий в предшествующие 3 мес
— протезирование тазобедренного или коленного сустава
— крупная травма
— инфаркт миокарда (достаточно обширный) в ближайшие 3 мес
— ВТЭО в анамнезе
— повреждение спинного мозга
Вероятность ВТЭО повышена в 2—9 раз
— артроскопическая операция на коленном суставе
— аутоиммунные заболевания
— переливание крови
— катетер в центральной вене
— химиотерапия
— застойная сердечная или дыхательная недостаточность
— использование стимуляторов эритропоэза
— гормональная заместительная терапия (риск зависит от препарата), использование пероральных контрацептивов
— искусственное оплодотворение
— инфекция (в частности, пневмония, инфекция мочевых путей, СПИД), воспалительные заболевания толстого кишечника
— злокачественное новообразование (наибольший риск при наличии метастазов)
— инсульт с параличом
— послеродовый период
— тромбоз поверхностных вен, тромбофилия
Вероятность ВТЭО повышена менее чем в 2 раза
— постельный режим более 3 сут
— сахарный диабет
— артериальная гипертензия
— длительное положение сидя (например, при вождении автомобиля, авиаперелетах)
— лапароскопические операции (в частности, холецистэктомия)
— ожирение
— беременность
— варикозное расширение вен нижних конечностей
РОССИЙСКИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО
ДИАГНОСТИКЕ,
ЛЕЧЕНИЮ
И
ПРОФИЛАКТИКЕ
ВЕНОЗНЫХ ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ
(ВТЭО)
7. Тромбоз поверхностных вен
Клинические признаки:• боль по ходу тромбированных вен, ограничивающая движения конечности;
• полоса гиперемии в проекции пораженной вены;
• при пальпации — шнуровидный, плотный, резко болезненный тяж;
• местное повышение температуры, гиперестезия кожных покровов.
Рис. 1,2. Больная с острым варикотромбофлебитом левого бедра.
Крылов А.Ю., Шулутко А.М., Хмырова С.Е. Петровская А.А. Острые окклюзионные заболевания вен нижних конечностей. – Москва: ПМГМУ
им. И.М. Сеченова
8. Диагностика
Жалобы, анамнезФизикальное обследование
Компрессионное ультразвуковое дуплексное ангиосканирование.
Рис. 3. Флотирующий тромб в
средней трети БПВ.
Рис. 4. Флотирующий тромб в устье МПВ
Крылов А.Ю., Шулутко А.М., Хмырова С.Е. Петровская А.А. Острые окклюзионные заболевания вен нижних конечностей. – Москва: ПМГМУ
им. И.М. Сеченова
9.
Рис.5. Острый тромбофлебит v. intermedia cubitiПоказания к госпитализации
— локализация острого тромбофлебита на бедре;
— локализация острого тромбофлебита в верхней
трети голени при поражении малой подкожной вены.
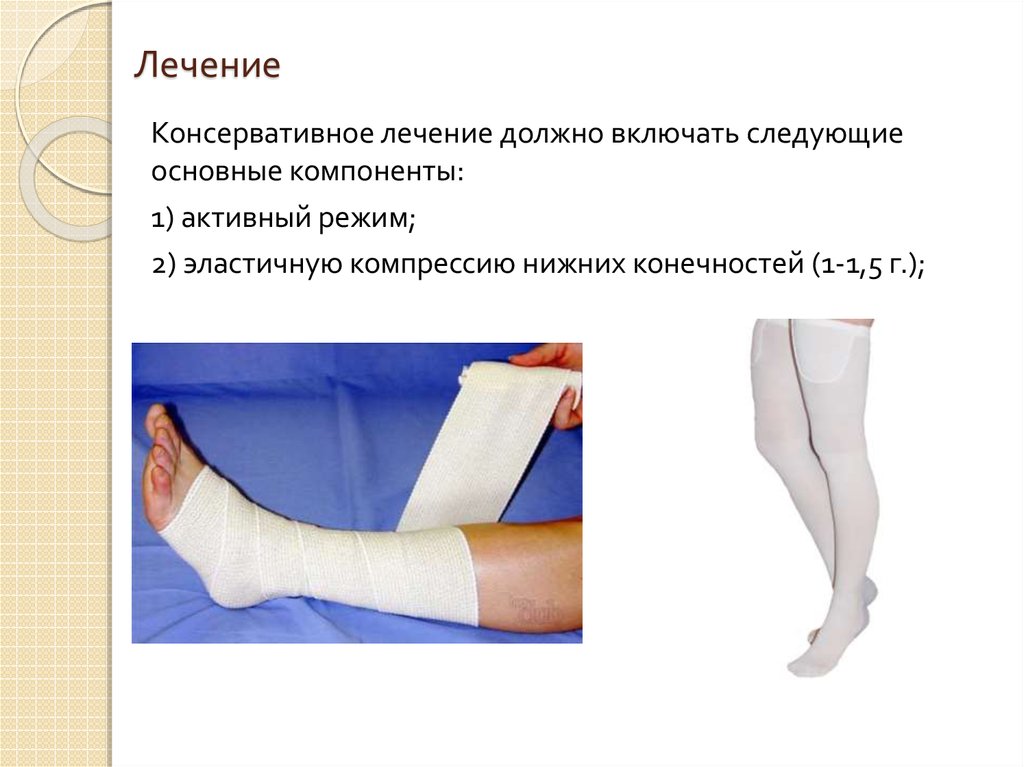
10. Лечение
Консервативное лечение должно включать следующиеосновные компоненты:
1) активный режим;
2) эластичную компрессию нижних конечностей (1-1,5 г.);
11.
3) системную фармакотерапию:Фондапаринукс натрия или профилактические (или,
возможно, промежуточные) дозы низкомолекулярных
гепаринов в течение 1,5 мес.
НПВС внутрь в течение 7—10 дней (при выраженном
болевом синдроме).
Флеботоники: «Детралекс»,«Троксерутин», «Антистакс»,
«Эндотелон», «Флебодия 600», «Вазокет»;
4) местное лечебное воздействие на пораженную конечность
(холод, препараты, содержащие гепарин и⁄или НПВС) 1,5-2
мес.:
геприновая мазь, мазь гепароид, гепатромбиновая мазь и
гель-Лиотон-1000;
диклофенак, вольтарен-гель, найс ;
12.
Кроссэктомия (операция Троянова-Транделенбурга)13.
Тромбэктомия из магистральных глубоких вен14.
Частые осложнения и их предотвращение15.
Минифлебэктомия в бассейне v. saphena magna и/ или v.saphena parva.
Пункционная тромбэктомия
подкожных вен.
из
тромбированных
Флебосклерозирование.
Рис.6. Флебосклерозирование
Рис.7. Минифлебэктомия
узлов
16. Флеботромбоз
ДистальныйПроксимальный
Окклюзивный
Неокклюзивный
Типичный спектр симптоматики включает:
1.
отек всей конечности либо ее части;
2.
цианоз кожных покровов и усиление рисунка подкожных вен;
3.
распирающую боль в конечности;
4.
боль по ходу сосудисто-нервного пучка;
При неокклюзивных формах клиническая симптоматика не
выражена либо вообще отсутствует.
Иногда первым признаком ТГВ могут быть симптомы ТЭЛА.
17.
Тромбоз глубоких вен голениболь по ходу сосудисто-нервного пучка соответствующей
локализации или в икроножных мышцах, усиливающиеся
при физической нагрузке, ходьбе или просто в
вертикальном положении больного;
внешние признаки тромбоза чаще отсутствуют.
Тромбоз подколенной вены
Редко бывает изолированным.
резкие распирающие боли в икроножных мышцах,
усиливающиеся в вертикальном положении и при
движении, тяжесть, напряжение;
отек конечности до уровня коленного сустава (объем
голени увеличивается до 4-5 см и более);
повышается температура конечности;
кожа конечности приобретает цианотичный оттенок;
нарушается функция конечности (больной не может
наступить на пораженную конечность).
18.
При тромбозе этой локализации можно выявить следующиеположительные симптомы:
Симптом Хоманса – боли, возникающие по ходу сосудистонервного пучка по задней поверхности голени при тыльном
сгибании стопы.
Симптом Мозеса – болезненность при пальпации мышц
голени в передне-заднем направлении.
Симптом Ловенберга – при наложении и накачивании
манжетки от аппарата, измеряющего давление, боли
возникают уже на 80 мм Hg (в норме – 150-180 мм Hg).
Симптом Пайра – болезненность по медиальной поверхности
конечности от стопы до бедра.
Симптом Пратта – при выраженном отеке кожа становится
глянцевой, проступает сосудистый рисунок подкожных вен.
19.
Тромбоз бедренной веныПоражение
поверхностной бедренной вены
Отек редко;
Тяжесть в конечности;
Умеренные болями по
медиальной поверхности
бедра в проекции сосудистонервного пучка;
Поражение
общей бедренной вены
Отек конечности до паховой
складки;
Тупые ноющие боли в
конечности, усиливающиеся
в вертикальном положении и
при движении;
Увеличение в объеме как
голени так и бедра;
Цианоз кожных покровов и
расширение подкожных вен,
усиливающиеся в
дистальных отделах
конечности;
Усиление рисунка
подкожных вен в области
лобка и паха (при обтурации
тромбом устья БПВ);
20.
Рис.8. Тромбоз бедренной вены21.
Илео-феморальный тромбозОтек и распирающие боли распространяются до паховой
области;
Цвет кожных покровов конечности багрово-цианотичный
расширенная подкожная венозная сеть;
Отеки мошонки, ягодичной области и передней брюшной стенки;
Болезненность по ходу сосудисто-нервного пучка конечности;
Положительные симптомы Хоманса, Мозеса, Ловенберга;
Венозная гангрена (phlegmasia caerulea dolens);
Рис.9. Илео-феморальный тромбоз
Рис.10. Венозная гангрена
22. Диагностика
Жалобы, анамнез, физикальное обследование23.
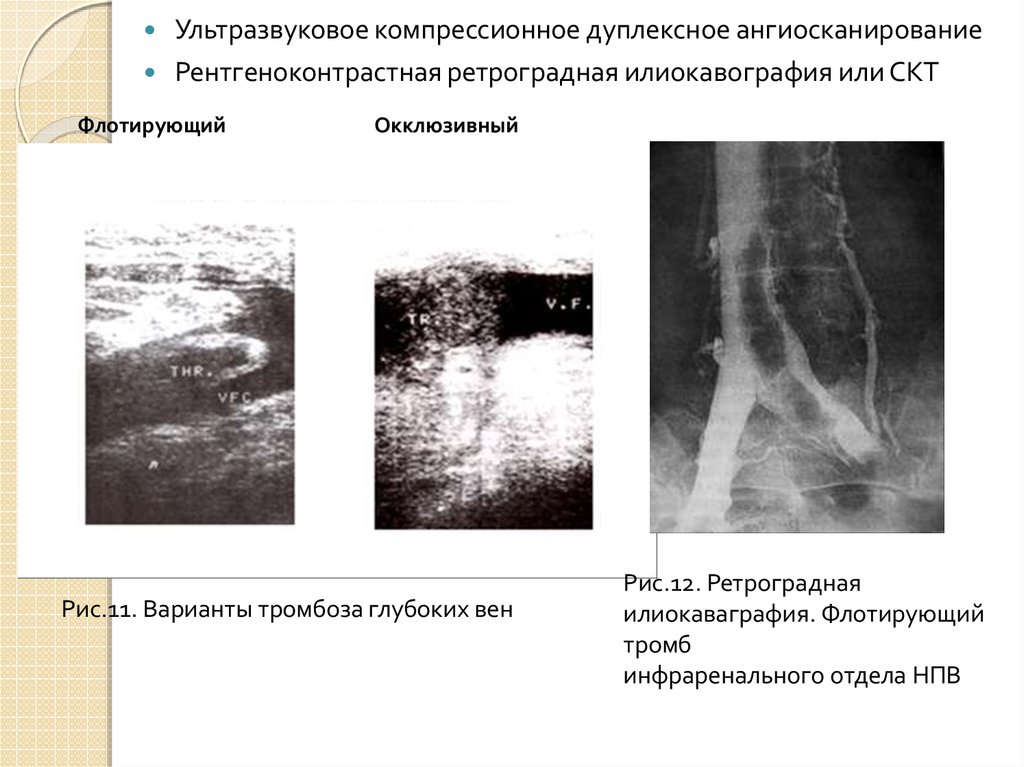
Ультразвуковое компрессионное дуплексное ангиосканированиеРентгеноконтрастная ретроградная илиокавография или СКТ
Флотирующий
Окклюзивный
Рис.11. Варианты тромбоза глубоких вен
Рис.12. Ретроградная
илиокаваграфия. Флотирующий
тромб
инфраренального отдела НПВ
24.
Радионуклидное исследование с меченным фибриногеномОпределение уровня D-димера в крови (ELISA, ELFA)
↑чувствительность, ↓специфичность
25. Лечение
Режим. До инструментального обследования - строгийпостельный режим для снижения риска ТЭЛА. После
обследования
пациенты
с
окклюзивными
и
пристеночными формами венозного тромбоза сразу
могут быть активизированы
Эластичная компрессия
Антикоагулянтная
терапия
под
лабораторным
контролем
Флеботоники
Хирургическое лечение
26. Антикоагулянты
Минимум 5 сут.МНО 2,0-3,0
Под контролем
НМГ, НФГ,
Фондапаринукс
натрия
п/э, леч. дозы
АЧТВ
Анти-Xa-активность
Тромбоцитодинамика
УЗангиосканирование
НМГ: Фраксипарин, (эноксапарин
натрия) Гемапаксан, Клексан, Анфибра,
(далтепарин натрия) Фрагмин
Нефракционированный гепарин
АВК: Варфарин, Фенилин, Дикумарин
АВК
ИЛИ
Дабигатрана
этексилат
п/о
150 мг 2 раза в сутки)
27.
Апиксабан(10 мг 2 раза в сутки 7 дней, затем 5 мг 2 раза в сутки)
или
Ривароксабан
(15 мг 2 раза в сутки в течение 3 нед., затем однократный прием 20 мг в сутки)
28.
2 сут.НМГ, НФГ, Фондапаринукс
натрия
п/э, леч. дозы
Апиксабан
(10 мг 2 раза в сутки 7 дней,
затем 5 мг 2 раза в сутки)
или
Ривароксабан
(15 мг 2 раза в сутки в
течение 3 нед, затем
однократный прием 20 мг в
сутки)
29.
Общая продолжительность леченияантикоагулянтами
30. Хирургическое лечение
1.2.
3.
4.
5.
6.
Имплантация кава-фильтра;
Эндоваскулярная катетерная тромбэктомия из нижней
полой и подвздошных вен;
Пликация нижней полой вены;
Паллиативная тромбэктомия ;
Радикальная тромбэктомия;
Регионарная тромболитическая терапия;
31. Синдром Педжета - Шреттера
James Paget в 1875 г. и Von Schroetter в 1884 г. независимодруг от друга описали синдром, развивающийся на фоне
полного здоровья у молодых людей и проявляющийся в
виде тотального отека и синюшности верхней конечности.
В 1947 г. Hughes впервые предложил использовать термин
«синдром Педжета– Шреттера» для определения
спонтанных венозных тромбозов верхних конечностей.
Вопрос о том, какая когорта пациентов с острыми
венозными
тромбозами
верхних
конечностей
соответствует данной нозологической форме, длительное
время оставался дискутабельным.
Характерные термины - «спонтанный», «идиопатический»,
«первичный».
Леопольд Шреттер
1837–1908 г.г.
Джеймс Педжет
1814—1899 г.г.
32. Эпидемиология
Донастоящего
времени
не
эпидемиологические
исследования
распространенности СПШ в популяции.
проводились
относительно
Среди всех острых тромбозов глубоких вен на долю
тромбозов верхних конечностей приходится 1—4%, при
этом первичные тромбозы или СПШ составляют около
20%.
Наиболее часто СПШ встречается в молодом возрасте,
причём примерно в 4 раза чаще у мужчин.
Правосторонняя локализация процесса наблюдается в
2—2,5 раза чаще.
33. Патогенез
Фиксация вены к Iребру
Окружающие
терминальный отдел
подключичной вены
костные и сухожильномышечные
образования
Сужения промежутка
между ключицей и I
ребром:
Гипертрофия мышц
Хроническая
травматизация
вены и ее
притоков
34.
• Хроническая травматизация вены и ее притоков• Ухудшения питания
• Замещения активных элементов венозной стенки соединительной
тканью
• Гипертрофия
и ригидность
венозной стенки
Место
для формулы.
• Рубцевание
• Асептический флебит
• Пристеночное тромбообразование
35.
36.
Клинические признаки:Острое развитие отека
верхней
конечности,
реже верхних отделов
грудной
клетки
на
стороне поражения;
Синюшность,
реже
гиперемия; повышение
температуры, чувство
тяжести в пораженной
конечности;
Усиление
венозного
рисунка
преимущественно
в
локтевой ямке;
Боль
имеет острый
характер,
часто
иррадиирует в плечо и
подмышечную область;
Рис.13.Больные с типичным проявлением СПШ
37. Диагностика
Жалобы, анамнез, физикальноеобследование
Ультразвуковое дуплексное сканирование
Контрастная флебография
КТ и МРТ с контрастом
38.
Рис.14. Right subclavian vein compression in dynamic exploration (elevation of the arm)39. Лечение
Антикоагулянтная терапия (НМГ, НФГ, АВК) – 3-6 мес.;Катетерный тромболизис с применением урокиназы,
стрептокиназы и тканевого активатора плазминогена;
Рис.15. Катетерный тромболизис.
Рис.16. Восстановление просвета подключичной вены
40.
Баллонная дилатация, стентированиеподключичной вены;
Пластика венозной стенки заплатой или
шунтирующая операция.
+
Декомпрессия подключично-подмышечного
сегмента:
1. резекция I ребра;
2. резекция сухожильных и мышечных частей
передней лестничной и подключичной мышц;
3. Венолизис
41.
Рис.17. Venous stenosis treated with stent placementРис.18.Post lysis balloon dilatation of subclavian vein showing compression typical of Paget Schroetter
42. Литература:
1.2.
3.
4.
5.
6.
7.
Российские клинические рекомендации по диагностике, лечению и
профилактике венозных тромбоэмболических осложнений.
Флебология. 2014;4:1:2:2-37.
Клиническая ангиология: руководство под ред. А. В. Покровского.
В 2 томах, Т. 2 — М.: Медицина, 2004. — 888 с.
Крылов А.Ю., Шулутко А.М., Хмырова С.Е. Петровская А.А. Острые
окклюзионные заболевания вен нижних конечностей. – Москва:
Первый московский государственный медицинский университет
им. И.М. Сеченова, 2015. - 95 с.
Antithrombotic Therapy and Prevention of Thrombosis, 9th ed:
American College of Chest Physicians Evidence-Based Clinical Practice
Guidelines. Chest Am Coll Chest Phys. 2012;141:2.
Hill S.L., Berry R. subclavian vein thrombosis: a continuing challenge//
surgery. — 1990. — Vol.108. — P.1—9.
Hughes Esr:Venous obstruction in the upper extremity// Br. J. surg. —
1949. — Vol. 36. — P.155—163.
Hurlbert S.N., Rutherford R.B. subclavian-axillary vein thrombosis//
Vascular surgery. — 2000. — Vol.5. — P. 1208—1221.






































 Медицина
Медицина