Похожие презентации:
Принципы диагностики аллергических заболеваний
1. Принципы Диагностики Аллергических заболеваний
ПРИНЦИПЫ ДИАГНОСТИКИАЛЛЕРГИЧЕСКИХ
ЗАБОЛЕВАНИЙ
Выполнила:
Студентка 3 курса педиатрического
факультета
340 группы
Брутян Асмик Оганесовна
2.
Все основные методы специфической аллергологическойдиагностики можно разделить на:
1. Аллергологический анамнез
2. Кожные аллергические тесты
3. Провокационные аллергические тесты
4. Лабораторные исследования
3. Аллергологический анамнез
Цель:■ Выявить всю совокупность бытовых и профессиональных контактов с аллергенами,
ответственных за развитие аллергического заболевания, и на основании этого
выбрать группу аллергенов для тестирования
■ Установить возможную наследственную предрасположенность к возникновению
аллергического заболевания
■ Выявить возможные вторичные экзогенные и эндогенные факторы, влияющие на
течение заболевания(климатические, погодные, физические факторы, психогенные ,
эндокринные и др.) Детализация дает возможность включить в комплекс
мероприятий помимо основной специфической терапии, ряд неспецифических
средств и методов ,воздействующих на вторичные звенья патогенетической цепи
4.
■ Аллергический анамнез собирается после общего анамнеза, так как решатьвопрос о возможности и объеме аллергологического обследования и лечения
можно только с учетом общего состояния больного, наличия сопутствующих
заболеваний.
■ При сборе обращается внимание на наследственную предрасположенность:
выясняется наличие у близких родственников таких заболеваний, как
бронхиальная астма, аллергический ринит, крапивница, атопический дерматит,
непереносимость пищевых продуктов или лекарственных средств, химических и
биологических препаратов.
5. Схема аллергологического анамнеза, разработанная в Научно-исследовательской лаборатории АМН СССР
1. Аллергические заболевания в семье прошлом и настоящем:Б) у матери и ее родственников……………………………………………
В) у братьев и сестер…………………………………………………………….
Г) у детей больного………………………………………………………………..
2. Перенесенные ранее аллергические заболевания( перечислить)…………………………………..
3. Реакция на введение сывороток и вакцин( какие, когда)………………………………………………..
4. Реакции на введение различных медикаментов( какие, когда)………………………………………..
5. Сезонность заболевания…………………………………………………………………………………………………..
6. Влияние климата на течение заболевания………………………………………………………………………..
7. Влияние погоды и физических факторов( охлаждение, перегревание и т.д.)……………………………………
8. Влияние физических нагрузок, отрицательных эмоций и др……………………………………………………………….
9. Связь с простудными заболеваниями( катарами дыхательных путей, ангинами, бронхитами, воспалением легких и др.)………………
10. Связь заболевания с менструацией, кормлением ребенка, беременностью, родами……………………………………………………………….
11. Где и когда чаще всего возникают приступы болезни( или ухудшение состояния)- дома, на работе, на улице, в лесу, поле и тд, днем, ночью….
12. Влияние на течение заболевания различных пищевых продуктов, напитков, алкоголя, косметических средств, средств от насекомых, пыли,
запахов и т.д., контакта с различными животными, одеждой, пастельными принадлежностями…………………………………………..
13. Жилищная обстановка ( дом- каменный, деревянный и т.д.), отопление, сырость, ковры, мягкая мебель, книги, спальные принадлежности,
животные, аквариумные рыбы и др………………………………………
14. Условия работы и ее изменения на протяжении жизни, наличие профессиональных вредностей………………………………………………
6. Кожные пробы
■ Это диагностический метод выявления специфической сенсибилизации организмапутем введения в кожу аллергена и оценки величины характера развившегося при
этом отека или воспалительной реакции
■ В зависимости от способа введения аллергена используют различные методы
постановки кожных тестов: прик-тесты, скарификационные, внутрикожные,
аппликационный и др.
Выбор метода зависит от:
- вида заболевания
- предполагаемого типа аллергической реакции
- предполагаемой групповой принадлежности аллергена
7. Аппликационные кожные тесты
Используют для диагностики контактного аллергического дерматита и фото-аллергических реакций.Методика проведения аппликационных кожных проб
■
Аппликационные пробы наносятся на верхнюю часть здоровой кожи спины без предварительной обработки кожи
спиртом или мылом. Важно правильно определить количество тестового материала: оно должно составлять 12-15 мл
или немного больше половины площади камер (в случае камер Финна). Если используется тестовый раствор,
достаточно поместить одну каплю на диск фильтровальной бумаги за несколько минут до нанесения на кожу, чтобы
избежать испарения. Врач или медсестра, работающие с резервуарами для аллергенов, должны надевать защитные
перчатки для профилактики контактной аллергии.
■
Полоски клейкой ленты накладываются снизу и слегка прижимаются, чтобы удалить пузырьки воздуха и обеспечить
равномерный и полный контакт с кожей. Если кожа жирная или потная, с густым волосяным покровом или очень
влажная, концы клейкой ленты необходимо дополнительно зафиксировать.
■
Тип серий и репрезентативные номера набора аллергенов должны указываться на ленте. Перед удалением
аппликационных кожных проб важно отметить границы зоны тестирования с помощью водостойкого маркера,
который не загрязняет одежду.
■
Пациентам следует дать письменные инструкции о соблюдении правил тестирования. В них указывается, что участки
тестирования должны оставаться сухими, и подчеркивается, что пациенту необходимо уменьшить интенсивность
трудовой деятельности и избегать повышенных физических нагрузок. Если фиксация пробы к коже ослабляется, этот
участок закрепляют дополнительной лентой. Если зуд или жжение в каком-то участке слишком сильные, пробу можно
осторожно удалить, однако все остальные пробы следует оставить на месте. Их можно снять только через 48 ч.
8.
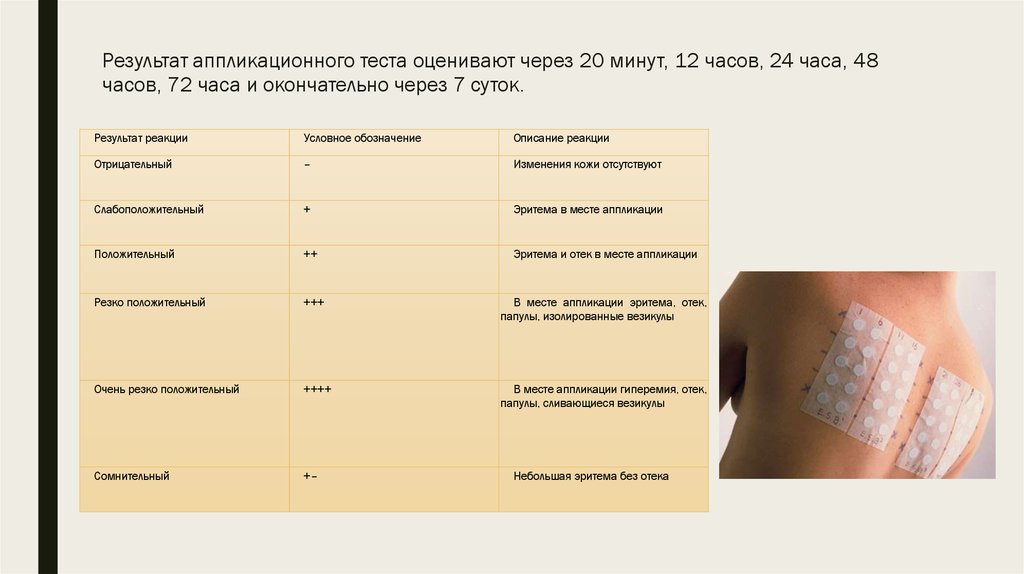
Результат аппликационного теста оценивают через 20 минут, 12 часов, 24 часа, 48часов, 72 часа и окончательно через 7 суток.
Результат реакции
Условное обозначение
Описание реакции
Отрицательный
–
Изменения кожи отсутствуют
Слабоположительный
+
Эритема в месте аппликации
Положительный
++
Эритема и отек в месте аппликации
Резко положительный
+++
В месте аппликации эритема, отек,
папулы, изолированные везикулы
Очень резко положительный
++++
В месте аппликации гиперемия, отек,
папулы, сливающиеся везикулы
Сомнительный
+–
Небольшая эритема без отека
9. Прик-тесты
Их характеристика- простота, быстрота выполнения, низкая стоимость и высокаячувствительность объясняют их важное значение.
Преимущества перед скарфикационными кожными пробами:
- менее травматичен
- требует меньшей поверхности кожи
- возможна постановка большего числа проб и при этом в организм поступает
минимальное количество аллергенов
-дает меньшее число ложно- положительных реакций
Данный тест на аллергию назначается в случае проявления каких-либо аллергических
реакций: высыпаний на коже – сыпь, прыщики, пузырьки; зуда, покраснения,
шелушения кожных покровов; слезотечения, конъюнктивитов, покраснения глаз;
выделений из носа, отека носоглотки, заложенности носовых проходов; чиханья или
кашля; приступов астмы или бронхоспазмов; отека Квинке; общего недомогания на
фоне проявления специфичных симптомов.
10.
Обычно тестирование выполняют в зоне предплечья. Врач обрабатывает ее при помощи спирта,наносит препараты. Обязательно вносятся капли гистамина и раствора хлорида натрия для
положительного и отрицательного контроля.
Используются и растворы аллергенов, они наносятся в виде небольших капель. Врач использует
ланцет, с его помощью выполняет уколы на глубину 1-1,5 мм. Вещества проникают внутрь кожного
покрова и тканей, через несколько минут происходит оценка результатов.
Результат реакции
Условные обозначения
Описание реакции
Отрицательный
–
Размеры, как в
разводящей жидкостью
Слабоположительный
+
Волдырь диаметром 3–5 мм с
гиперемией до 10 мм, заметен только
при натягивании кожи
Положительный
++
Волдырь диаметром
окруженный
зоной
диаметром 5–10 мм
Резко положительный
+++
Волдырь диаметром 10–15 мм,
окруженный
зоной
гиперемии,
диаметром более 10 мм
Очень резко положительный
++++
Волдырь диаметром более 15 мм, с
псевдоподиями, гиперемия диаметром
более 20 мм
Сомнительный
+–
контроле
с
5–10 мм,
гиперемии,
Наличие гиперемии без волдыря
11. Скарификационный тест
Выявление причинных факторов аллергических реакций, проявляющихсякрапивницей, экземой, поллинозом, конъюнктивитом, бронхиальной астмой.
Анализ на аллергию выполняют на сухой чистой здоровой коже внутренней
поверхности предплечья или спины. Кожу протирают 70% раствором спирта. Затем
делают «царапины» – парные скарификации, по числу оцениваемых аллергенов и
контрольных растворов, не более 10-20 за один раз. Длина каждой скарификации – от
5 до 8 мм, расстояние между соседними «царапинами» - от 3 до 4 см. На первую
скарификацию капают 0,01% раствор гистамина, на остальные – проверяемые
аллергены, а на последнюю – тест-контрольную жидкость. Аллерген провоцирует острую
аллергическую реакцию в коже, которая приводит к покраснению (гиперемии),
появлению волдырей и псевдоподий. Результат оценивают спустя двадцать минут.
Размеры покраснения и волдырей измеряют в миллиметрах.
12.
Результатреакции
Условные обозначения
Описание реакции
Отрицатель
ный
–
Размеры, как в контроле с разводящей
жидкостью
Слабополо
жительный
+
Волдырь диаметром
гиперемией,
заметен
натягивании кожи
Положитель
ный
++
Волдырь диаметром не более 5 мм,
окруженный гиперемией, заметен без
натягивания кожи
Резко
положительн
ый
+++
Волдырь диаметром не более 10 мм с
гиперемией и псевдоподиями
Очень
резко
положительн
ый
++++
Волдырь более 10 мм в диаметре с
гиперемией и псевдоподиями
Сомнительн
ый
+–
В месте скарификации гиперемия без
волдыря
2–3 мм с
только
при
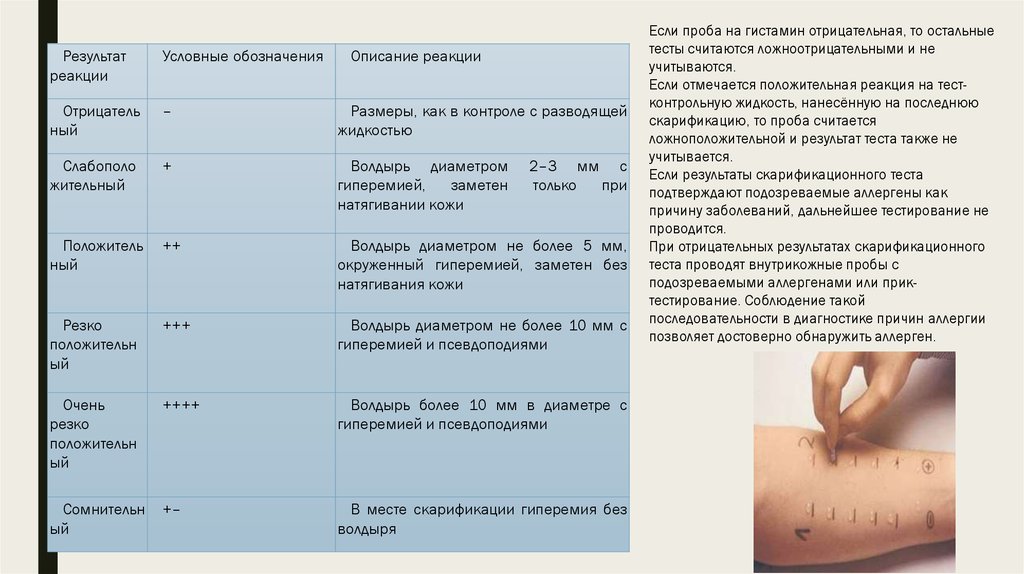
Если проба на гистамин отрицательная, то остальные
тесты считаются ложноотрицательными и не
учитываются.
Если отмечается положительная реакция на тестконтрольную жидкость, нанесённую на последнюю
скарификацию, то проба считается
ложноположительной и результат теста также не
учитывается.
Если результаты скарификационного теста
подтверждают подозреваемые аллергены как
причину заболеваний, дальнейшее тестирование не
проводится.
При отрицательных результатах скарификационного
теста проводят внутрикожные пробы с
подозреваемыми аллергенами или приктестирование. Соблюдение такой
последовательности в диагностике причин аллергии
позволяет достоверно обнаружить аллерген.
13. Внутрикожная проба
Показанием для проведения внутрикожных проб являются определенные указания в анамнезе напричинную значимость тех или иных групп аллергенов при отрицательных или сомнительных
результатах скарификационных кожных проб или теста уколом и прик-теста. Внутрикожный тест
обладает наибольшей чувствительностью по сравнению с другими кожными пробами. При
выполнении этой пробы туберкулиновым шприцем внутрикожно вводят 0,01-0,02 мл аллергена в
разведении 1:1000, используя при этом короткие иглы 27-го калибра со скошенным острием.
Показателем достаточного введения раствора аллергена является образование на месте его
введения папулы диаметром 3 мм.
При внутрикожных пробах обычно возникают местные реакции. В некоторых случаях могут развиться
общие и системные аллергические проявления, поэтому в аллергологическом кабинете нужно иметь
набор средств для оказания неотложной помощи (резиновый жгут, воздуховоды, ларингоскоп,
адреналин, эуфиллин, антигистаминные и глюкокортикостероидные препараты для парентерального
введения, кислород). При предположении высокого уровня сенсибилизации внутрикожное
тестирование можно начинать с больших разведений аллергена. Результаты проб учитывают через
15-20 мин и через 24 ч. При проведении внутрикожного теста требуется строгое выполнение техники
его постановки. При слишком глубоком введении аллергена в кожу возможен отрицательный
результат. При внутрикожном введении пузырька воздуха развивается гиперемия кожи, которую
можно принять за положительный результат. При внутрикожном введении аллергенов на расстоянии
менее 2,5 см в случаях развития сильной реакции оценка результата может оказаться невозможной
из-за слияния папул. К ложноположительным результатам может привести недостаточная
стерилизация шприцев.
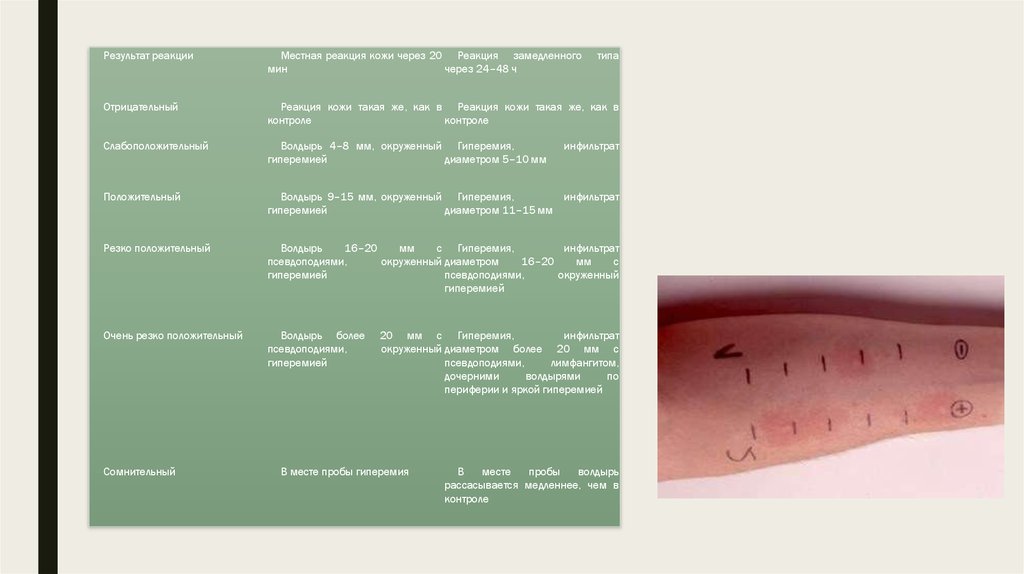
14.
Результат реакцииМестная реакция кожи через 20 Реакция замедленного
мин
через 24–48 ч
Отрицательный
Реакция кожи такая же, как в Реакция кожи такая же, как в
контроле
контроле
Слабоположительный
Волдырь 4–8 мм, окруженный Гиперемия,
гиперемией
диаметром 5–10 мм
Положительный
Волдырь 9–15 мм, окруженный Гиперемия,
инфильтрат
гиперемией
диаметром 11–15 мм
Резко положительный
Волдырь
16–20
мм
с Гиперемия,
инфильтрат
псевдоподиями,
окруженный диаметром
16–20
мм
с
гиперемией
псевдоподиями,
окруженный
гиперемией
Очень резко положительный
Волдырь более
псевдоподиями,
гиперемией
Сомнительный
типа
инфильтрат
20 мм с Гиперемия,
инфильтрат
окруженный диаметром более 20 мм с
псевдоподиями,
лимфангитом,
дочерними
волдырями
по
периферии и яркой гиперемией
В месте пробы гиперемия
В
месте
пробы
волдырь
рассасывается медленнее, чем в
контроле
15.
Основные причины ложноотрицательных результатов кожных тестов:■ инактивация аллергена в результате неправильного его хранения;
■ использование аллергенов с истекшим сроком годности;
■ снижение реактивности кожи (пожилой и старческий возраст, заболевания нейроэндокринной
системы и др.);
■ прием пациентом в период проведения кожного тестирования антигистаминных и
глюкокортикостероидных препаратов, антимедиаторных средств и других медикаментов,
тормозящих высвобождение гистамина из клеток-мишеней или снижающих реактивность
кожи;
■ нарушение техники проведения кожного тестирования;
■ постановка кожных тестов ранее, чем через 4 нед после системной реакции (истощение
антител);
■ ранний детский возраст.
Основные причины ложноположительных результатов кожного тестирования:
■ нарушение техники проведения кожного тестирования;
■ загрязнение аллергена посторонними примесями при неправильном его хранении;
■ уртикарный дермографизм.
16. Провокационные тесты
Целью является воспроизведение симптомов аллергического заболевания наоргане- мишени. Их используют в случае расхождения между данными
аллергологического анамнеза и результатами кожного тестирования. Проводят
только в ремиссию заболевания.
17. Назальный провокационный тест
■ Для диагностики ринита.■
Техника его проведения: в одну половину носа пипеткой вводят 2 капли тестконтрольной жидкости. При отсутствии симптомов аллергического воспаления
через 15–20 мин закапывают 2 капли аллергена в разведении 1:100 (100 РNU)
или при подозрении на очень высокую степень сенсибилизации – 1:1000 (10
PNU). При положительной реакции появляются чиханье, зуд в носу, ринорея.
■ При положительном результате полость носа промывают физ.раствором и
закапывают сосудосуживающие капли.
■ Для определения порога чувствительности слизистой оболочки носа проводят
провакационные назальный тест как с 10-кратными таки с 2х-кратными
разведениями.
18. Конъюнктивальный провокационный тест
Применяют для диагностики аллергического конъюнктивита и выявленияаллергенов, вызывающих его развитие.
Техника проведения такова: в конъюнктивальный мешок, отодвинув нижнее веко,
закапывают 1–2 капли тест-контрольной жидкости. При отсутствии изменений
конъюнктивы через 15–20 мин переходят к исследованию с аллергеном. Аллерген
(1–2 капли) закапывают в концентрации, которая дала слабоположительную кожную
пробу. При положительной реакции проявляются слезотечение, гиперемия
конъюнктивы, зуд век.
При положительном результате конъюнктивальный мешок промывают физ.
раствором, при выраженной реакции закапывают 1-2 капли 0,1% раствора
адреналина.
19. Ингаляционный провокационный тест
■применяют для выявления бронхиальной астмы, в основном с целью дифференциальной диагностики
(бронхиальная астма, обструктивный бронхит и т.п.), только в фазе ремиссии в стационарных условиях.
Перед постановкой теста предварительно регистрируют параметры функции внешнего дыхания (объем
форсированного выдоха в течение первой секунды – ОФВ1, ФЖЕЛ, коэффициент Тиффно). Исходный
уровень ОФВ1 должен быть не менее 70% от должного значения.
Затем испытуемый вдыхает сначала контрольный раствор, а затем раствор аллергена, начиная с дозы
минимальной концентрации, до той, которая даст заметную реакцию. Тест считается положительным при
снижении ФЖЕЛ и индекса Тиффно более чем на 20%.
По рекомендации, предложенной экспертами Европейского респираторного общества, ингаляционный
провокационный тест при бронхиальной астме проводится с помощью дозирующего струйного
небулайзера по следующей методике: сначала проводятся последовательные ингаляции разводящей
жидкости, затем – двукратные разведения аллергена: 1:1024; 1:512 … 1:16. Через каждые 10 мин после
очередной ингаляции аллергена трехкратно регистрируют ОФВ1. После последнего введения аллергена
ОФВ1 измеряют в течение часа каждые 10 мин, затем через 90, 120 мин и далее каждый час, в течение
7 часов. Тест считают положительным при снижении ОФВ1 на 20% и более от исходного значения.
Провокационный ингаляционный тест с карбахолином (ацетилхолином) используется для подтверждения
диагноза бронхиальной астмы.
Провокационный ингаляционный тест с холодным воздухом применяется для исследования
неспецифической гиперреактивности бронхов.
20. Холодовой провокационный тест
■ Применяют при холодовой крапивнице.■ На кожу ладонной поверхности предплечья помещают кусочек льда 2-3 см в
диаметре и закрепляют с помощью бинта на 3 минуты. Через 5-10 минут после
удаления льда при положительной реакции на коже образуется волдырь, обычно
без псевдоподий, по форме совпадающий с очертаниями кусочков льда. При
отрицательной реакции возникает нерезкая гиперемия.
21. Тепловой провокационный тест
Применяют при тепловой крапивнице.Пробирку с горячей водой 40-42 градуса помещают на кожу волярной поверхности
предплечья и прикрепляют лейкопластырями на 10 минут. Положительная реакция
характеризуется образованием волдыря на месте контакта.
22. Подъязычный провокационный тест
используется для диагностики пищевой и лекарственной аллергии. Аллергеннаносится на слизистую оболочку подъязычной области. При пищевой аллергии
применяются натуральные продукты в разведении 1:10, при лекарственной — 1/8–
1/4 разовой дозы растворенного вещества. Тест считается положительным при
появлении в подъязычной области гиперемии, отека, зуда, а также при учащении
пульса, чиханье, кашле.
23.
Для диагностики лекарственной аллергии применяется также тест торможения естественнойэмиграции лейкоцитов (ТТЕЭЛ). Данный тест высокоспецифичен и безопасен.
Показания к применению ТТЕЭЛ in vivo:
• для специфической диагностики лекарственной аллергии у больных с указаниями в анамнезе
на непереносимость медикаментов и показаниях к их применению;
• у больных с атопическими заболеваниями (бронхиальная астма, поллиноз, атопический
дерматит) при показаниях к применению антибактериальных и других препаратов;
• для подтверждения лекарственной аллергии в клинике профессиональных заболеваний.
Абсолютные противопоказания к применению ТТЕЭЛ in vivo:
•полное отсутствие зубов в полости рта;
•острая стадия воспалительных заболеваний в полости рта (острый парадонтит, ангина,
стоматит и др.);
•острые аллергические заболевания.



















 Медицина
Медицина








