Похожие презентации:
Саркома костей
1.
СОНГ УРИМ 5леч 36гр2017г.
САРКОМА КОСТЕЙ
2.
ЭПИДЕМИОЛОГИЯНезначителен( 1,4 на 100 тыс. человек.)
До 50-60% всех случаев заболевания злокачественными оп
ухолями костей приходится на долю остеогенной саркомы.
Второе и третье место по частоте занимают саркома Юинг
а и хондросаркома соответственно.
В подростковом и юношеском возрасте (до 20 лет), в основ
ном, обнаруживают хондробластому, остеогенную сарком
у и опухоль Юинга, в возрасте 21-30 лет - остеобластокласт
ому (гигантноклеточную опухоль), у лиц старше 30 лет - хо
ндросаркому и ретикулосаркому, а также метастатические
опухоли.
В анамнезе отмечают ушибы костей и мягких тканей(>50%)
Наследственные факторы
3.
КЛАССИФИКАЦИЯ ВОЗ (1972):I. Костеобразующие опухоли. А. Добро- Б.Злокачественные.
II. Хрящеобразующие опухоли. А. Добро- Б.Злокачественные.
III. Гигантоклеточная опухоль (остеокластома).
IV. Костномозговые опухоли.
V. Сосудистые опухоли.
А. Добро- . Б. Промежуточные. B. Злокачественные.
VI. Другие соединительнотканные опухоли.
А. Добро- Б. Злокачественные.
VII. Прочие опухоли.
VIII. Неклассифицируемые опухоли.
IX. Опухолеподобные поражения (солитарная киста, аневри
змальная костная киста и др.).
4.
I. Костеобразующие опухоли.А. Доброкачественные.
1. Остеома.
2. Остеоидостеома и остеокластома (доброкач.
остеобластокластома).
Б. Злокачественные.
1. Остеосаркома (остеогенная саркома).
2. Юкстакортикальная остеосаркома (паростальная остеосаркома).
II. Хрящеобразующие опухоли.
А. Доброкачественные.
1. Хондрома.
2. Остеохондрома (костно-хрящевой экзостоз).
3. Хондробластома (эпифизарная хондробластома).
4. Хондромиксоидная фиброма.
5.
Б. Злокачественные.1. Хондросаркома.
2. Юкстакортикальная хондросаркома.
3. Мезенхимальная хондросаркома.
III. Гигантоклеточная опухоль (остеокластома).
IV. Костномозговые опухоли.
1. Саркома Юинга.
2. Ретикулосаркома кости.
3. Лимфосаркома кости.
4. Миелома.
6.
V. Сосудистые опухоли.A. Доброкачественные.
1. Гемангиома.
2. Лимфангиома.
3. Гломусная опухоль (гломангиома).
Б. Промежуточные.
1. Гемангиоэндотелиома.
2. Гемангиоперицитома.
B. Злокачественные.
1. Ангиосаркома.
VI. Другие соединительнотканные опухоли.
А. Доброкачественные.
1. Десмопластическая фиброма.
2. Липома.
7.
Б. Злокачественные.1. Фибросаркома.
2. Липосаркома.
3. Злокачественная мезенхимома.
4. Недифференцированная саркома.
VII. Прочие опухоли.
1. Хордома.
2. «Адамантинома длинных костей».
3. Неврилеммома (шваннома, невринома).
4. Нейрофиброма.
VIII. Неклассифицируемые опухоли.
IX. Опухолеподобные поражения
(солитарная киста, аневризмальная костная киста и др.).
8.
Гистогенетическая классификация9.
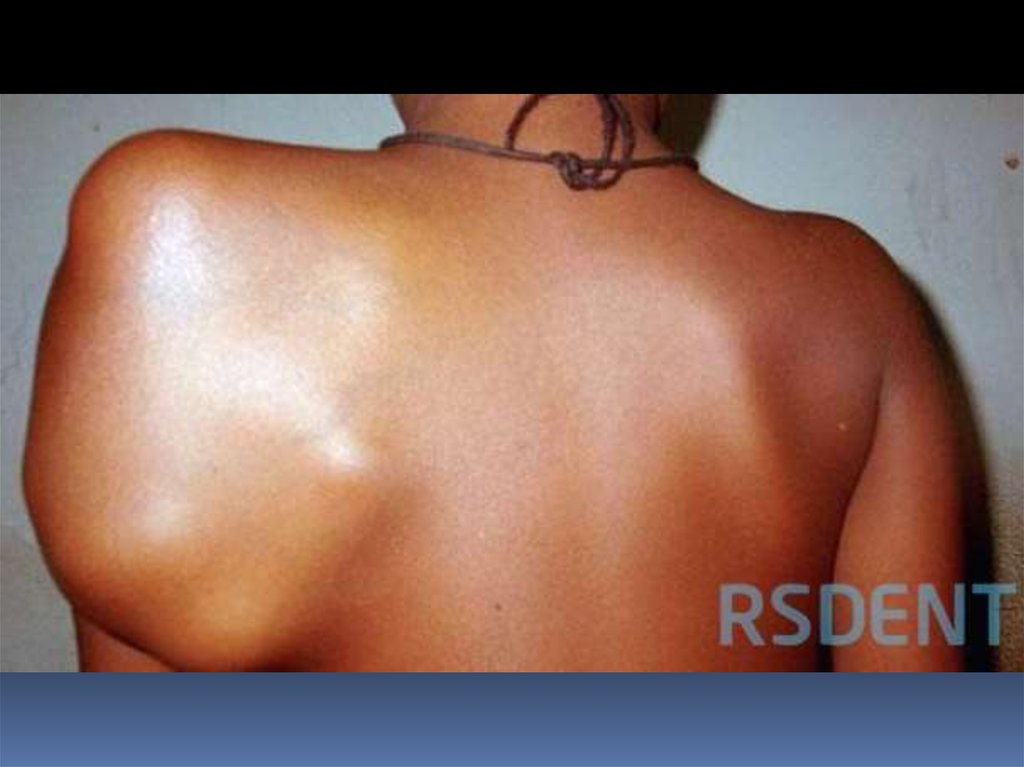
Клиническая картинаПроявлений мало.
Стадии развития болезни в типичном варианте течения
костных сарком:
1. Начало: болевой синдром.
Боль при вначале не имеет чёткой локализации, но вскоре
проецируется на поражённый участок кости.
Но: Поражение костей таза боль в области бедра и
коленного сустава
Боли часто беспокоят пациентов в ночное время,
носят интенсивный характер и
купируются только приёмом наркотических средств.
Иммобилизация конечности приносит мало облегчения
больному (при доброкачественных процессах боли обычно
утихают).
10.
2.Через два месяца от момента появления болей:
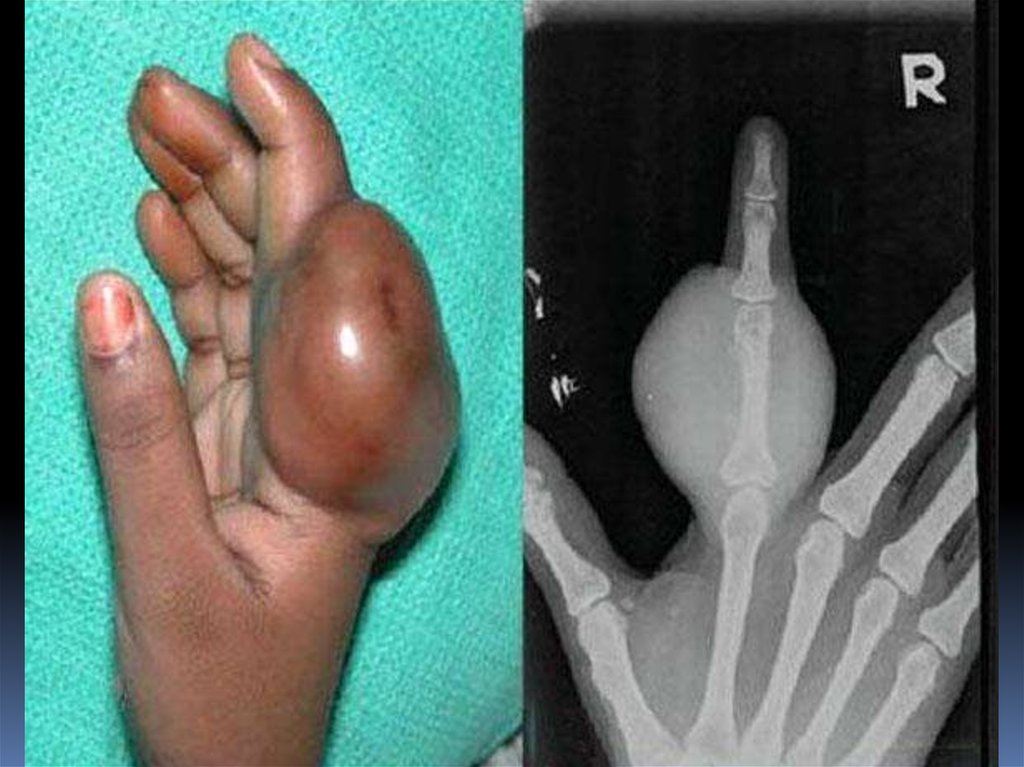
пропальпирование опухоли.
Хар.: каменистую плотность, неподвижна, болезненна при
пальпации.
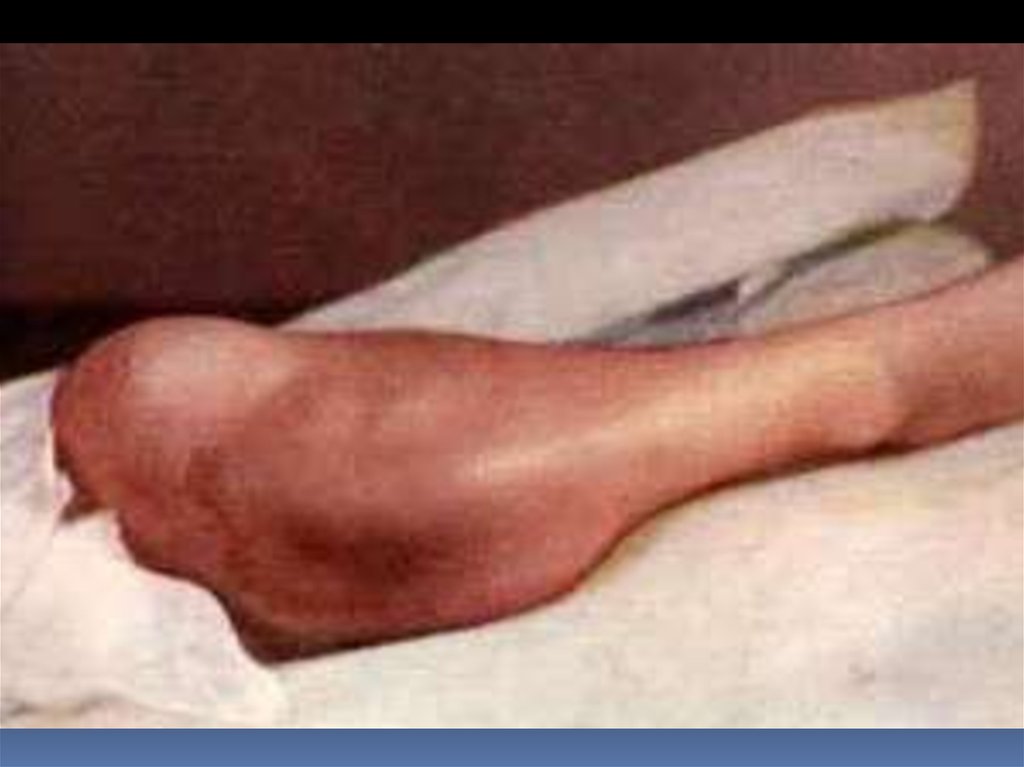
Позже возникают локальные симптомы:
- повышение Т кожных покровов над опухолью,
- выраженный венозный рисунок,
- гиперемия кожи,
- атрофия близлежащих мышц,
- отёк конечности ниже уровня опухоли.
3.
Нарушение функции конечности
усиление болевого синдрома, контрактуры и анкилозы.
«Излюбленная» локализация костных сарком –
кости, формирующие крупные суставы,
зоны прикрепления сухожилий мышц и синовиальных
оболочек.
11.
4. Патологический перелом в зоне расположенияопухоли
- запущенная стадия болезни;
существенно ухудшаются прогноз для данной
категории больных.
12.
Диагностика1.
Сбор анамнеза.
2.
Осмотр и пальпация.
3.
Рентгенография в 2 вз/перп. проекциях
(как правило, подтверждает или отрицает
злокачественность процесса).
4.
Пункция опухоли с цитологическим исследованием биоптата
позволяет установить гистогенез в 15-20% случаев.
5.
Трепанобиопсия.
(Хирург после предварительной анестезии надкостницы
Новокаином «всверливает» трепан в костную опухоль,
вследствие чего в трепан попадает «столбик» опухолевой
ткани высотой 1-1,5 см.
Информативность гистологического исследования - 80%,
но имеется существенный недостаток - несмотря на
обезболивание, возникает сильная боль)
13.
в настоящее время трепанобиопсию вытесняетоткрытая биопсия.
6. Открытая биопсия.
(Под наркозом из разреза 6-10 см над опухолью
хирург скальпелем или ложечкой Фолькмана берёт
несколько фрагментов опухолевой ткани.
В совокупности с рентген.диагностикой
верифицирует Ds в 95% )
7. Исследование с радиоизотопом 85Sr
(Установка распространённости опухолевого
процесса, что уточняет предоперационные
варианты лечения и определяет объём
хирургического вмешательства и
судит достоверно о состоянии всего скелета, что
имеет большую ценность при метастазах в кости)
14.
8.КТ и МРТ
(установление Ds, оценка распространённости)
9.
УЗИ
имеет ограниченные возможности в диагностике костных
опухолей.
10. Лабораторные методы исследования.
При костных саркомах существенно повышается ЩФ и
лактатдегидрогеназы (ЛДГ) в сыворотке крови.
Другие показатели позволяют косвенно судить о наличии
метастазов в другие органы и степени их повреждения.
ОАК, как правило, информативен лишь при проведении
химиотерапии, когда необходимо следить за возможным
развитием лейкоцитотромбопении.
15.
Остеогенная саркомаСоставляет до 60% среди первичных сарком скелета.
Превращение опухолевой СТ в атипичную кость.
У 1-6% больных остеогенные саркомы развиваются на
почве деформирующего остеоза (болезни Педжета) и
хронического остеомиелита.
Большинство исследователей отрицает роль травмы
как причинного фактора.
Диагноз остеогенной саркомы устанавливают на
основании данных (не только) клинического,
рентгенологического и морфологического
исследования.
Различают остеолитическую, остеопластическую и
смешанную разновидности по рентгенологической
картине
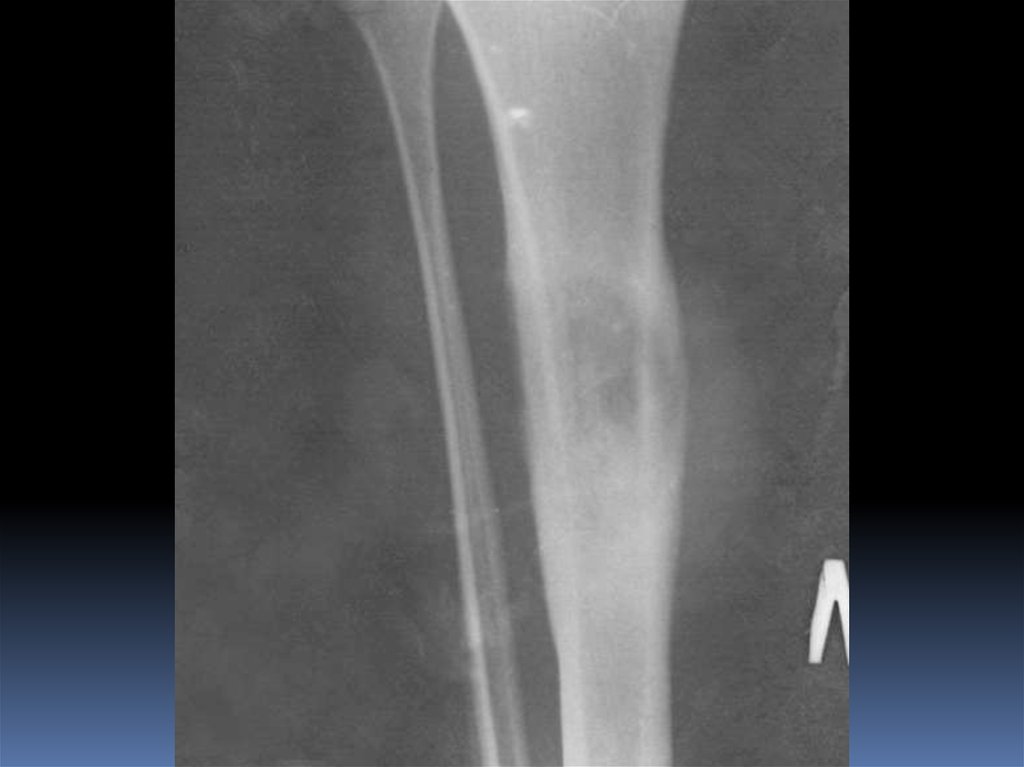
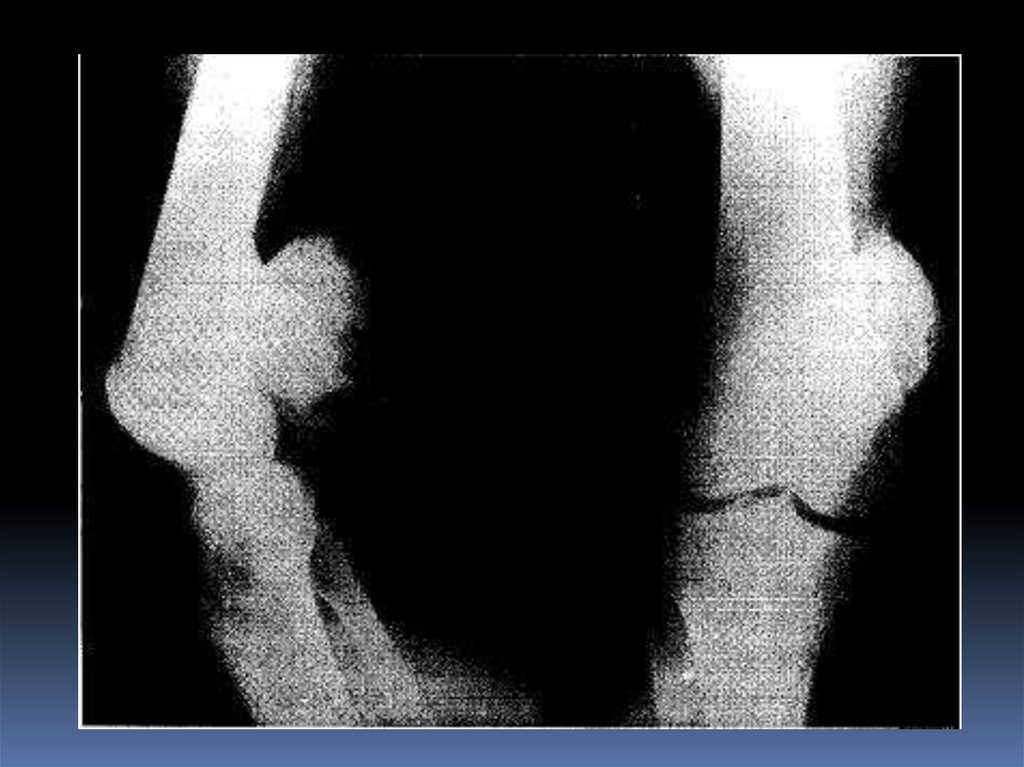
16.
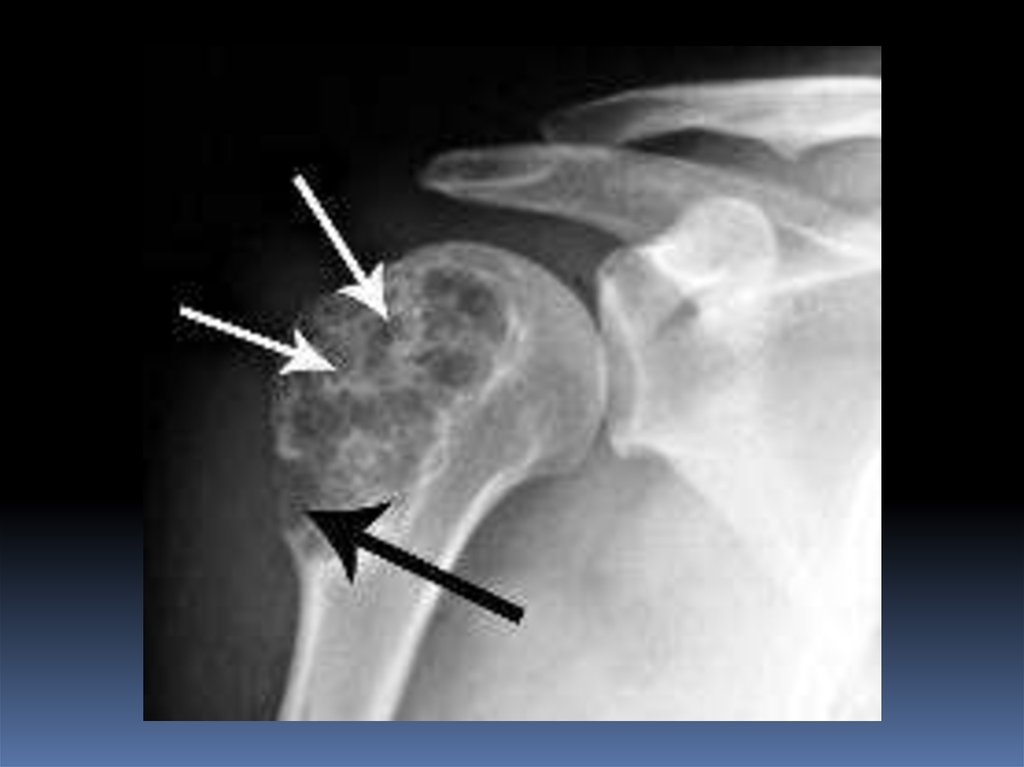
Остеолитическая остеогенная саркома::> крупный очаг деструкции с неровными
изъеденными контурами в метаэпифизарном
отделе кости.
Происходит отслоение периоста с образованием на
границе дефекта коркового слоя - «козырька», или
треугольника Кодмана.
Внекостный компонент не содержит
известковых включений. Границы
рентгенологически выявляемой
опухоли не соответствуют её
истинному распространению.
Обычно эпифизарный и суставной
хрящи служат барьером для
распространения опухоли
в сторону сустава.
17.
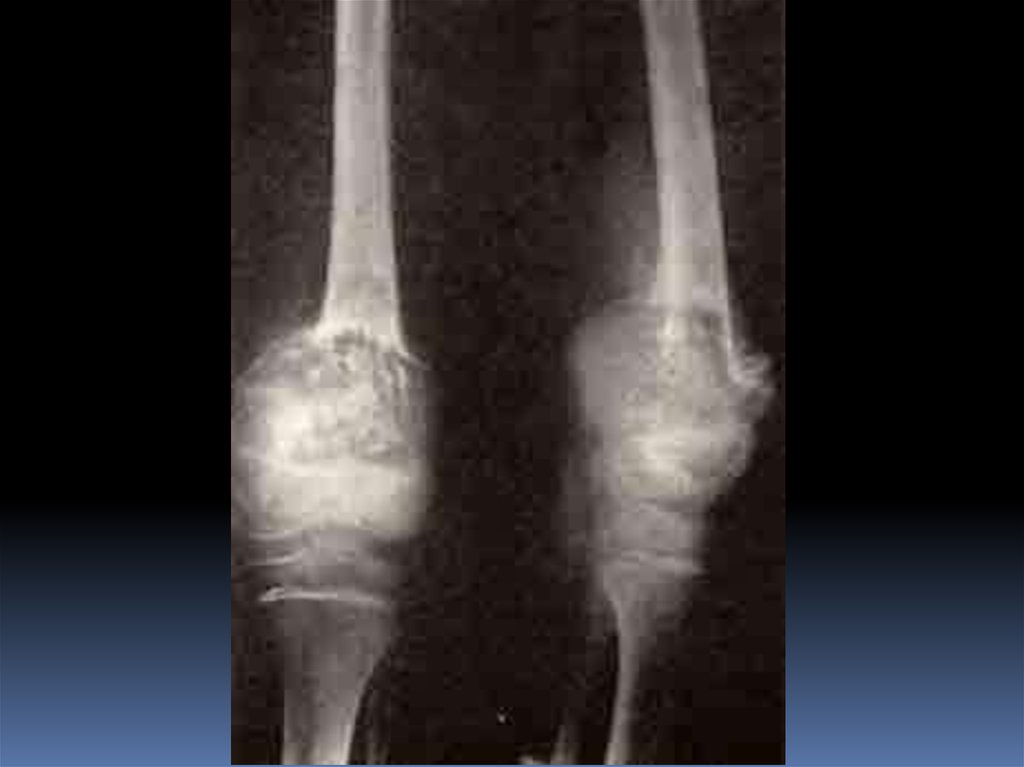
Остеопластическая остеогенная саркома:> диффузное уплотнение структуры кости в виде отдельных зон.
Опухоль, постепенно оттесняя надкостницу, приводит к
образованию радиально расходящихся спикул, расположенных
перпендикулярно к поверхности кости.
Остеопластическая остеогенная саркома всегда сопровождается
остеопорозом.
Основной гистологический признак остеогенной саркомы образование опухолевыми клетками неопластического костного
вещества, что опухоль отличается необычным полиморфизмом:
при остеолитическом типе выявляют клетки с такой глубокой
степенью анаплазии, что они утрачивают способность
продуцировать костное вещество;
при остеопластическом типе обнаруживают выраженную
наклонность клеток к пролиферации с образованием огромного
количества атипичной опухолевой кости;
при смешанном типе клеточные элементы чрезвычайно
разнообразны, с различной степенью атипии и полиморфизма.
18.
Любой первичный опухолевый очаг может гематогеннометастазироваться в лёгкие, которое у большинства
больных происходит в первые 6-8 мес болезни.
комбинированная лечебная тактика - радикальное
хирургическое удаление опухоли с последующей
химиотерапией.
Радикальное хирургическое лечение - ампутация
конечности либо сегментарная резекция кости с
замещением дефекта металлическим эндопротезом.
Вероятность рецидивирования без предоперационной
химиотерапии достигает 70%.
При остеогенной саркоме и других злокачественных
опухолях костей ампутации следует выполнять за
пределами поражённых костей.
19.
Профилактическая химиотерапияпоказана
при радикальном удалении опухоли при отсутствии
рентгенологически регистрируемых метастазов.
Используют доксорубицин, метотрексат в
высоких дозах, а также цисплатин.
Лечение на предоперационном этапе:
1.
В/артериальные инфузии доксорубицина в течение 3 сут,
2.
Лучевая терапия с 4-х сут в течение 14 дней суммарной
дозой 36г.
3.
Резекция кости на 4-5 см выше рентгенологически
определяемой границы поражения
(через 1-2 сут после окончания лучевой терапии)
Курс профилактической химиотерапии.
4.
После такого лечения 55,7% больных живут в течение 4 лет.
20.
Радикальное удаление солитарного метастаза в лёгкихвыполняют при отсутствии рецидива и метастазов
в других органах,
если после удаления первичной опухоли прошёл
длительный период времени (более 6 мес).
Операцию проводят на фоне полихимиотерапии
по схеме САР
(цисплатин + доксорубицин + циклофосфамид).
21.
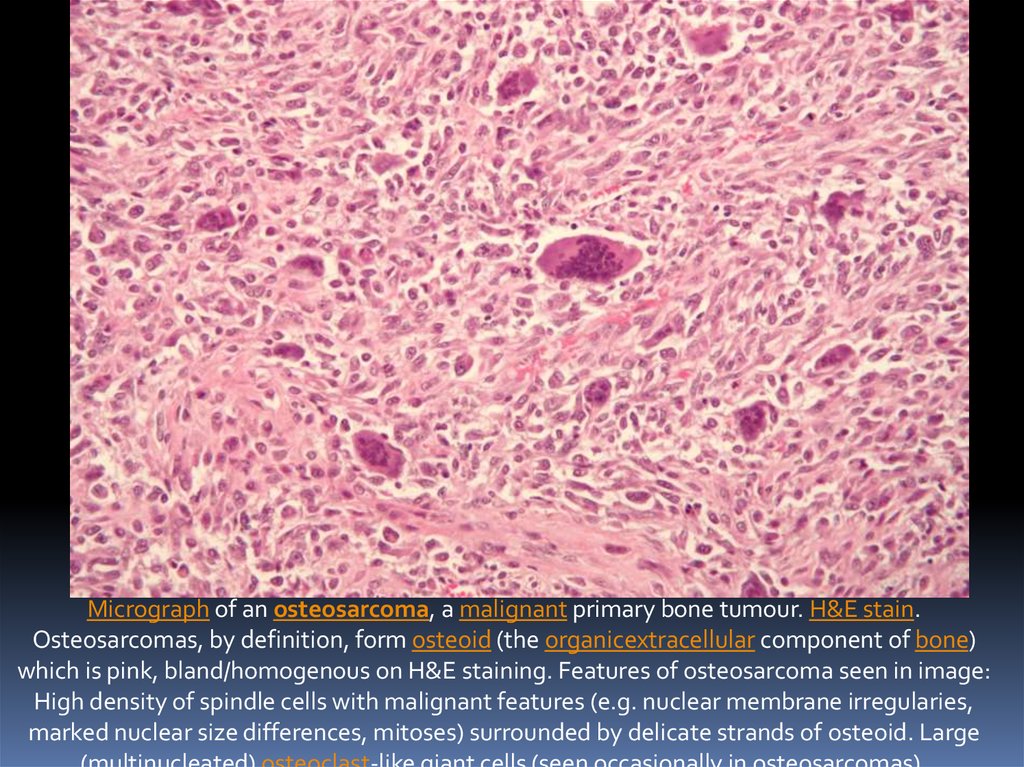
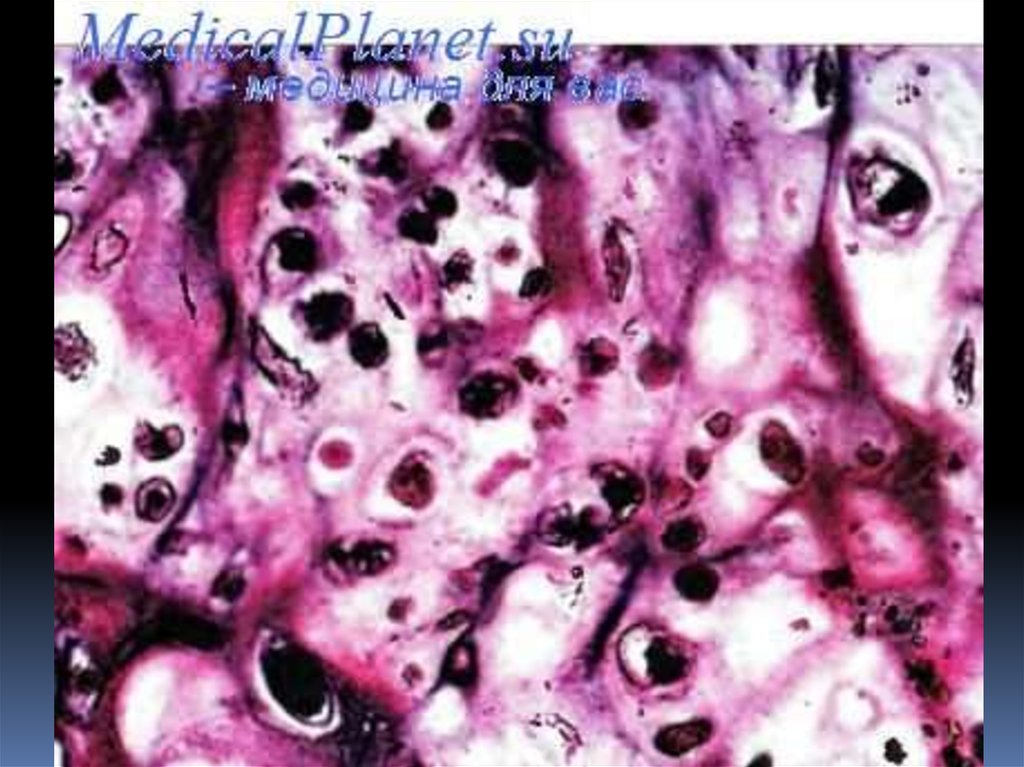
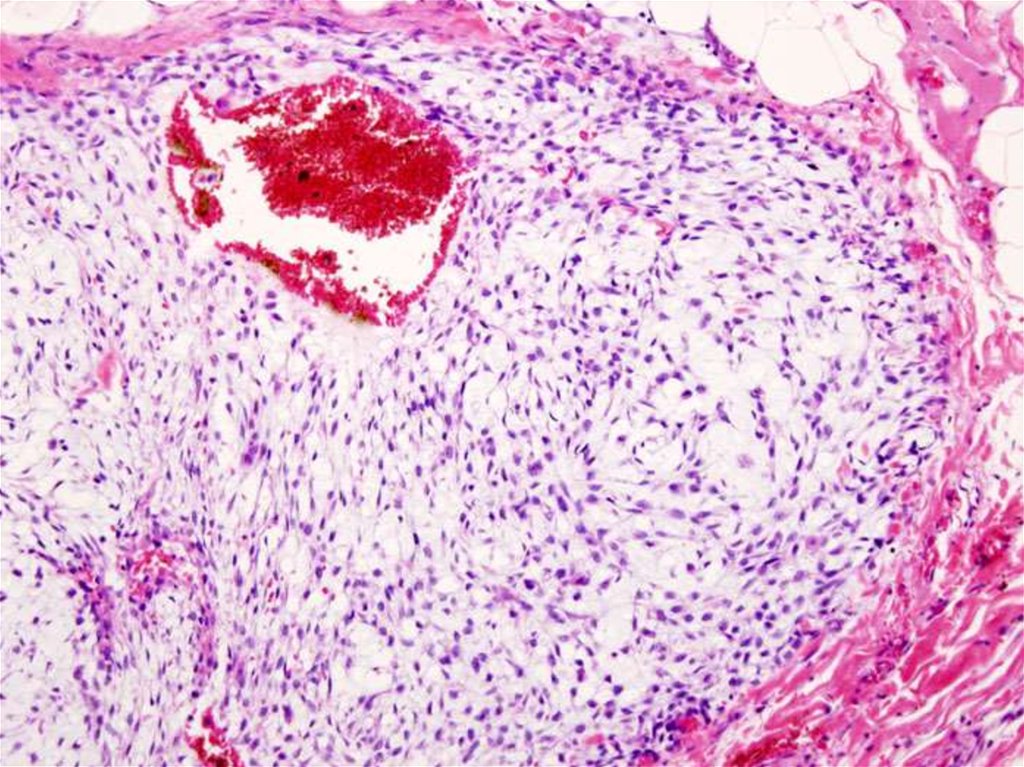
Micrograph of an osteosarcoma, a malignant primary bone tumour. H&E stain.Osteosarcomas, by definition, form osteoid (the organicextracellular component of bone)
which is pink, bland/homogenous on H&E staining. Features of osteosarcoma seen in image:
High density of spindle cells with malignant features (e.g. nuclear membrane irregularies,
marked nuclear size differences, mitoses) surrounded by delicate strands of osteoid. Large
22.
23.
24.
25.
26.
Паростальная саркомаЗаболевают в возрасте 25-40 лет
Характерная локализация - нижнезадний отдел
бедренной и проксимальный отдел плечевой костей
Медленный рост, но достигает больших размеров
Mets: в лёгкие, но в более поздние сроки,
чем остеогенная саркома
Лечение хирургическое.
Лучевая терапия малоэффективна,
химиотерапия на современном этапе не
разработана.
Пятилетняя выживаемость составляет 60-70%.
27.
28.
29.
Хондросаркома10-17% всех первичных злокач. опухолей костей
В основном болеют лица среднего и пожилого возраста (30-
50 лет), чаще мужчины.
У больных моложе 30 лет чаще развиваются
низкодифференцированные варианты опухоли.
У лиц старше 30 лет - медленное прогрессирование;
при анаплазированных хондросаркомах больные
обращаются к врачу спустя 1-3 мес от начала заболевания.
Может поражать любую кость, развивающейся из хряща
путем энхондрального окостенения
Клиническое течение зависит от морфологического
строения.
30.
Гематогенное метастазирование(преимущественно в лёгкие), однако
реже и в более поздние сроки, чем при
остеогенной саркоме.
Местные рецидивы возникают часто, они более
злокачественные, чем первичные опухоли.
Рентгенологические проявления зависят от
степени заболевания:
Нп: при умеренной степени зрелости более
выражены процессы петрификации опухоли.
31.
Лечение:- Низкая чувствительность опухоли к химиолучевой терапии
Основной метод лечения - хирургический,
объём вмешательства зависит от локализации опухоли и
степени её злокачественности.
При небольших размерах хондросаркомы I-II степени
злокачественности показана резекция кости.
При анаплазированном варианте проводят паллиативную лучевую
терапию.
При хондросаркоме I-II степени злокачественности в длинных
трубчатых костях выполняют сегментарную резекцию, при
анаплазированных формах - ампутацию или экзартикуляцию
конечности.
Пятилетняя выживаемость составляет 15-76%
32.
33.
34.
35.
36.
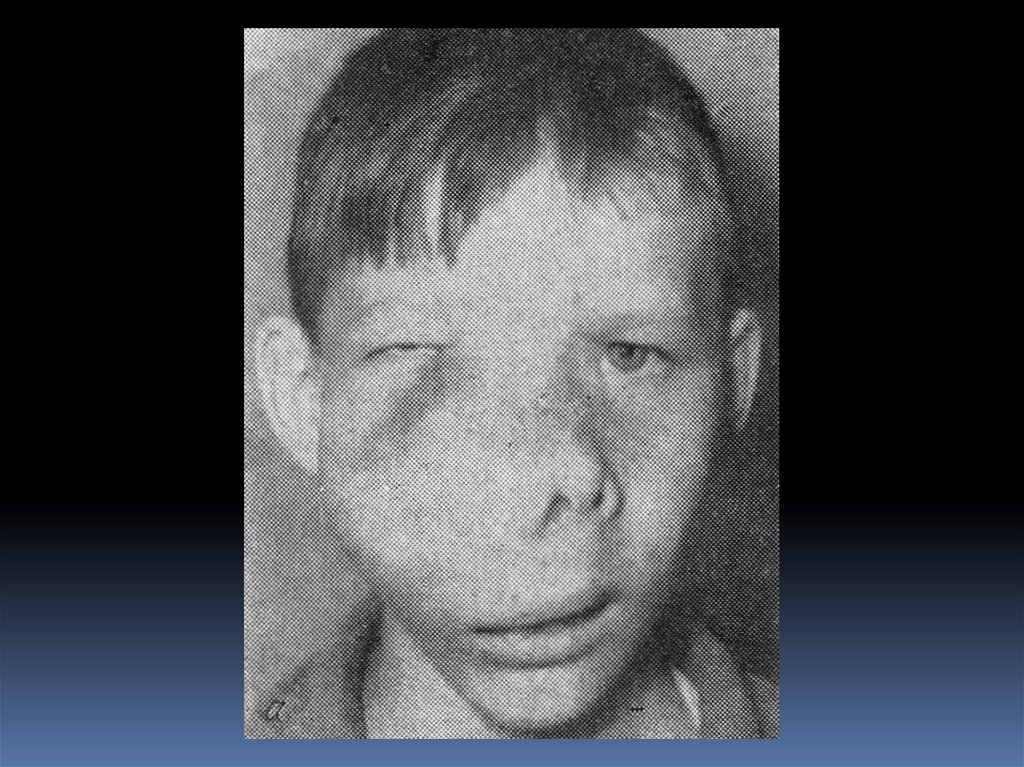
Саркома Юинга25,8% из первичных злокач. опухолей скелета
Болеют лица 10-25 лет, преимущественно мужчины
Может поражать любую кость, но чаще длинные трубчатые
кости конечностей (обычно в области диафиза) и кости таза
Этиология и предрасполагающие факторы неизвестны.
В большинстве случаев: характерная клиническая картина:
слабость, недомогание, высокая температура тела (до 3940С), лейкоцитоз, увеличение СОЭ
Гиперемия и гипертермия кожи над опухолью, расширение
подкожных вен
Циклический характер заболевания
37.
Метастазы выявляются рано: в течение первогогода заболевания.
! Особенность: способна давать метастазы в ЛУ (в
20%) и другие отделы скелета (особенно в кости
черепа и позвоночник):
Метастазы в костях - в среднем через 8-9 мес
Mets в лёгких - 45-65% - появляются позднее, чем
метастазы в костях.
На поздних стадиях : метастазирование в печень,
почки, головной мозг и сердце.
Среднее время появления всех метастазов - 11,2 мес.
38.
Пат.Ан.: однотипные округлые клетки с ядрами и узким ободком светлой цитоплазмы без чётких границ (DDx от рет
икулосаркомы)
- клетки могут располагаются в виде «псевдорозеток»
- правильной сети аргирофильных волокон отсутствует, н
ередко имеются полости, ограниченные непосредственно
опухолевыми клетками, содержащие кровь
- на фоне почти сплошного клеточного поля видны полос
ти различных размеров и формы, заполненные кровью
- стромальных
волокнистых
элементов в опухоли
почти отсутствуют.
39.
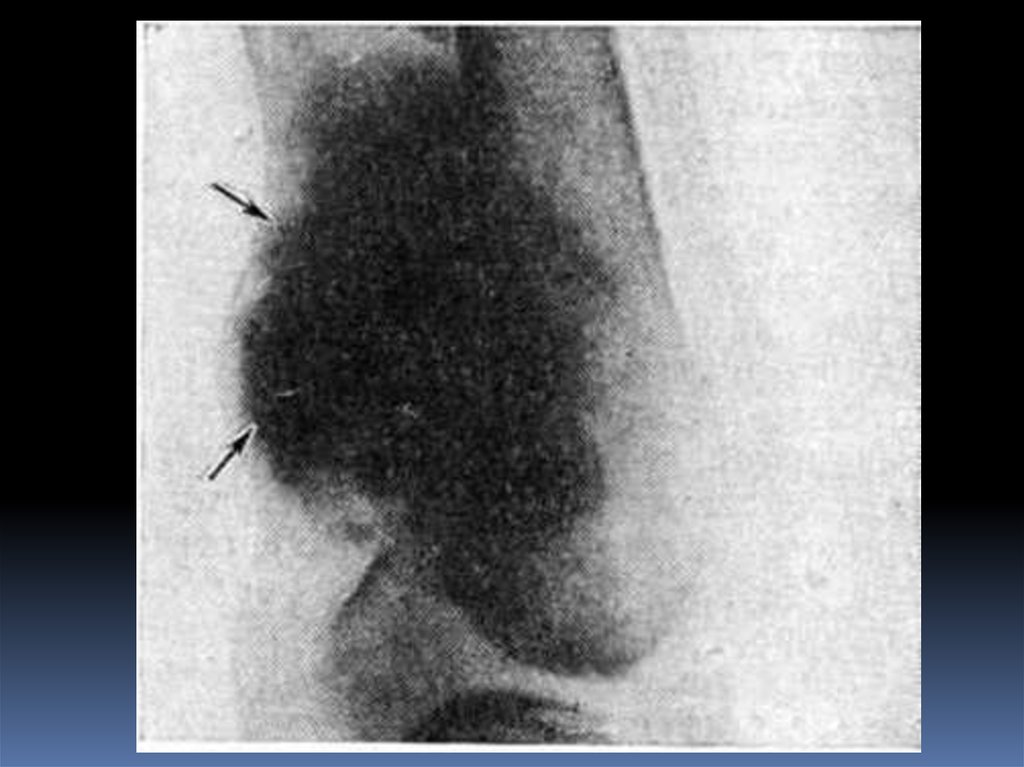
В диафизе длинной трубчатой кости, когда процесс ещё невышел за пределы кости, выявляют разрежение костной
ткани, которое придаёт кости «испещрённый» вид.
Может быть расширение костномозгового канала и
разволокнение коркового слоя.
Реакция надкостницы выражена в виде линейного или
слоистого периостоза, в результате чего тень диафиза
кости может быть веретенообразно расширена.
Когда опухоль прорастает мягкие ткани, она вызывает
периостальную аппозицию кости, рентгенологически
проявляющуюся в виде козырька.
При поражении метафизарных отделов кости основной
рентгенологический симптом разрушения кости мелкоочаговая деструкция.
Чаще, чем при диафизарной локализации, встречается
периостальная реакция в виде козырька.
40.
Надкостница тазовых костей неплотная, поэтому опухоль быстро выходитза пределы кости, и часто отсутствуют признаки периостального
костеобразования. Разрушение кости обычно проявляется в виде
мелкоочаговой деструкции.
Постоянный диагностический признак саркомы Юинга данной
локализации - наличие внекостного мягкотканого компонента без
известковых включений, благодаря которому хорошо видны контуры
гребня и тела подвздошной кости в виде серповидной тени.
Высокая чувствительность к лучевым и лекарственным воздействиям!
Основной метод Tx - лучевая терапия суммарной дозой 50-60 Гр.
Облучению подлежит вся кость, в которой выявлен очаг поражения.
Детям не облучают противоположный эпифиз.
Эффект проявляется уже на 1-й неделе.
Первые признаки заживления кости выявляют уже на 3-4-й нед от начала
лечения.
Пятилетняя выживаемость после лучевого лечения составляет 10%.
41.
ХимиотерапияЦель: подавлениу роста субклинических метастазов
Сарколизин с циклофосфамидом или доксорубицином в
комбинации с винкристином
увеличение пятилетней выживаемости (40,8%)
Хирургическое вмешательство
Показ.: рецидив после лучевой терапии,
маленькие дети с поражением эпифизарной зоны
кости
(ампутация с последующим протезированием более
выгодна, чем резко отстающая в росте конечность),
большая опухоли,
патологический перелом
Следует удалять всю кость во избежание раннего рецидива
опухоли.
42.
По окончании лечения лёгкие и поражённуюконечность обследуют один раз в 3 мес на протяжении
первых 3 лет,
а затем - один раз в 4-5 мес ещё 2 года.
Наиболее эффективный вариант лечения:
В/артериальная химиотерапия доксорубицином или
препаратами платины,
лучевую терапию на область опухоли в дозе 45-55г
6-8 курсы в/в химиотерапия доксорубицином,
винкристином или циклофосфамидон.
При данном методе лечения пятилетняя
безметастатическая выживаемость достигает 68,3%
(РОНЦ РАМН).
43.
44.
45.
Ретикулосаркома2-5% из первичных злокач. опухолей скелета.
Лица в возрасте от 8 до 71 года (особ. 21-40 лет),
мужчины в 2 раза чаще.
Обычно поражает длинные трубчатые кости,
преимущественно н/к, и кости таза.
50% - коленный сустав.
Время между развитием первичного поражения и
возникновением метастазов составляет от нескольких
месяцев до 5 лет.
Наиболее частые и ранние метастазы - в ЛУ (в 22%),
реже – кости (15%), лёгкие, пкк и ГМ.
Кости обычно поражены плоские (череп, позвоночник, кости
таза). Метастазы в лёгких (10-13%) могут появляться довольно
поздно, иногда спустя несколько лет после лечения
46.
Клиническая картина ретикулосаркомы кости вомногом сходна с проявлениями саркомы Юинга
Особенности: - более медленный рост;
- несоответствие между обширностью поражения и
хорошим общим состоянием больного;
- боль не достигает такой силы, как при
остеогенной саркоме.
При ретикулосаркоме длинной трубчатой кости боль
иррадиирует в близлежащий сустав.
Опухоль метадиафизарного отдела может
прорастать синовиальные оболочки с развитием
выпота в суставную полость
Частые патологические переломы.
47.
При поражении плоских костей заболевание протекаетболее бурно: рано появляются сильные боли и повышается
температура тела. Опухоль быстро разрушает
кортикальный слой и прорывается в мягкие ткани.
При прогрессирующем росте ретикулосаркома костей таза
может приводить к нарушению функции тазовых органов.
Рентген: преобладание костных деструктивных изменений
и слабо выраженная периостальная реакция.
Микроскопия: клетки ретикулярного типа (круглые или
овальные) с признаками полиморфизма, ядра имеют
несколько ядрышек, между группами клеток располагаются
ретикулиновые волокна.
Основной метод лечения - комбинированная
химиолучевая терапия.
48.
Запомните!1.
2.
3.
4.
5.
6.
Преимущественно молодой возраст больных
(пик заболеваемости приходится на 15-25 лет).
В 70% случаев поражаются длинные трубчатые кости,
формирующие крупные суставы, в 30% - плоские кости скелета.
Для правильной интерпретации патологического процесса в
кости необходима совместная работа клинициста, рентгенолога
и морфолога, специализирующихся именно в костной
онкологии.
Необходимость дифференцированного подхода в лечении
различных морфологических типов костных сарком.
Высокий процент наличия субклинических (неопределяемых)
микрометастазов остеогенной саркомы в лёгкие требует
комплексного лечения с обязательным проведением
неоадьювантной химиотерапии.
Раннее гематогенное метастатическое поражение лёгких
(у 90% больных - в первые 18 мес), поэтому изучение
результатов лечения можно проводить по полуторагодичному,
а не пятилетнему интервалу.
49.
Клиническая классификация TNMТ - первичная опухоль
Tx - оценка первичной опухоли невозможна.
T0 - первичная опухоль не обнаружена.
T1 - опухоль не более 8 см в наибольшем измерении.
T2 - опухоль более 8 см в наибольшем измерении.
T3 - множественные опухоли в исходно поражённой кости.
N - регионарные лимфатические узлы.
Nx - состояние регионарных лимфатических узлов оценить
невозможно. Ввиду редкого их поражения при опухолях костей
категорию Nx обычно не выделяют, а опухоль (при отсутствии
клинических данных за поражение лимфатических узлов) относят к
группе N0.
N0 - регионарных метастазов нет.
N1 - метастазы в регионарных лимфатических узлах.
50.
М - отдалённые метастазы.- Мх - наличие отдалённых метастазов оценить невозможно.
- М0 - отдалённых метастазов нет.
- М1 - имеются отдалённые метастазы.
• ■ M1a - отдалённые метастазы в лёгких; ■M1b - отдалённые
метастазы иных локализаций.
G - степень злокачественности.
- G1-2 - высокодифференцированная опухоль.
- G3-4 - низкодифференцированная опухоль.
• Группирование по стадиям.
Примечание. Саркома Юинга и первичная лимфома кости оценива
ются как G4.
51.
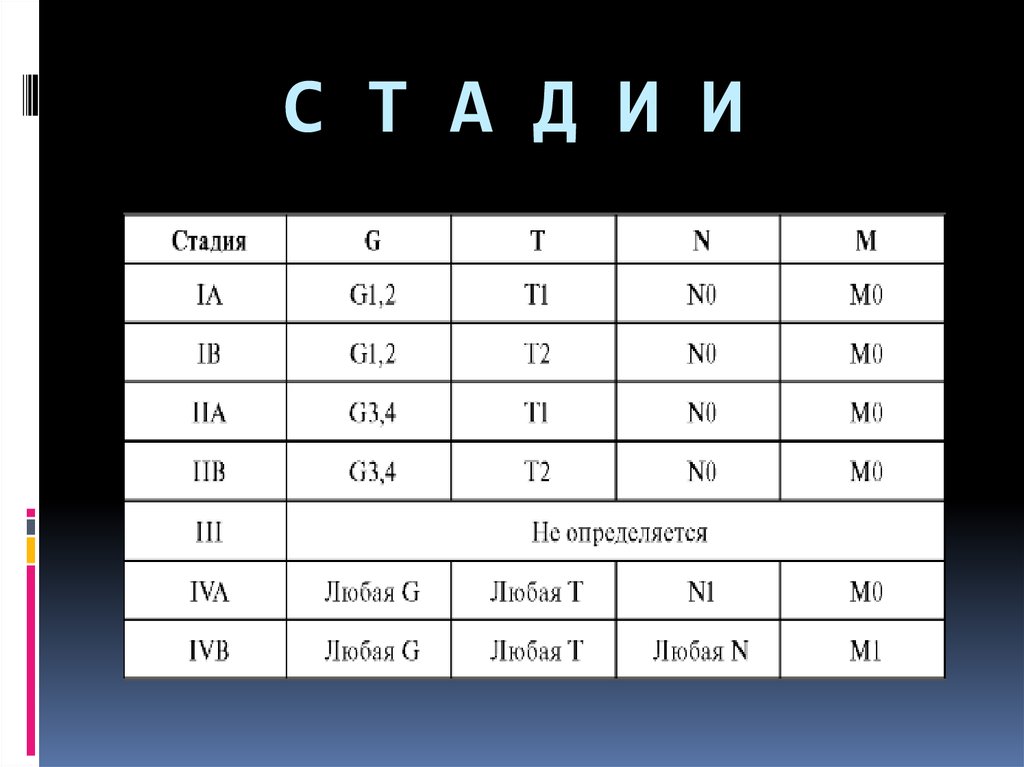
С Т А Д И И52.
ОНКОМАРКЁРЫПри наличии метастазов рака костной ткани повышается
уровень онкомаркера TRAP 5b.
TRAP 5b не является специфическим маркером рака костей.
Уровень TRAP 5b повышается и при остеопорозе (однако,
скорость его повышения значительно ниже).
Прогнозирует вероятность метастатического поражения костей
намного раньше, чем их можно увидеть при помощи сцинтиграфии или же иных инструментальных методов исследования.
Онкомаркер TRAP 5b у женщин в преклимактерическом
периоде определяется на уровне 1,03-4,15 Ед/л,
в постклимактерическом периоде – 1,49-4,89 Ед/л.
У мужчин референтные значения онкомаркера TRAP 5b
находятся в пределах от 1,5 до 4,7 Ед/л.
53.
Т Е С Т ЫГде наиболее часто локализуются саркомы
костей?
A. В рёбрах.
B. В плечевой кости.
C. В бедренной кости.
D. В локтевой кости.
E. В большеберцовой кости.
54.
Где чаще всего обнаруживают метастазы присаркомах костей?
A. В печени.
B. В лёгких.
C. В других костях скелета.
D. В селезёнке.
E. Лимфатических узлах.
55.
Назовите ведущие симптомы в развитииклинической картины при костных
саркомах:
A. Нарушение электролитного обмена (ионов
B.
C.
D.
E.
Ca2+, Na+, K+).
Появление ночных болей в зоне
расположения опухоли.
Пальпируемая опухоль.
Перемежающаяся хромота.
Повышение СОЭ.
56.
О чём дает возможность судитьрадиоизотопное исследование костей
скелета?
A. О наличии метастазов в другие кости
B.
C.
D.
E.
скелета.
О патологическом переломе.
О гистогенезе опухоли.
О поражении кости по длиннику.
О наличии патологического перелома.











































 Медицина
Медицина








