Похожие презентации:
Диагностика заболеваний артерий
1. Диагностика заболеваний артерий
ВЫПОЛНИЛА: ГАБРИЕЛЯН Л.Р., 5 К2.
Подсчет ЧСС, оценка ритмичностиИзмерение АД на обеих руках
Аускультация шеи ( шум в проекции сонных артерий)
Аускультация сердца (аритмия, ритм галопа, шумы)
Пальпация живота (для исключения пульсирующего новообразования –
аневризма аорты)
Аускультация живота
Определение пульсации периферических артерий
Аускультация бедренных артерий
Осмотр (язвы, гангрена, синдром «синих пальцев»)
Расчет ЛПИ
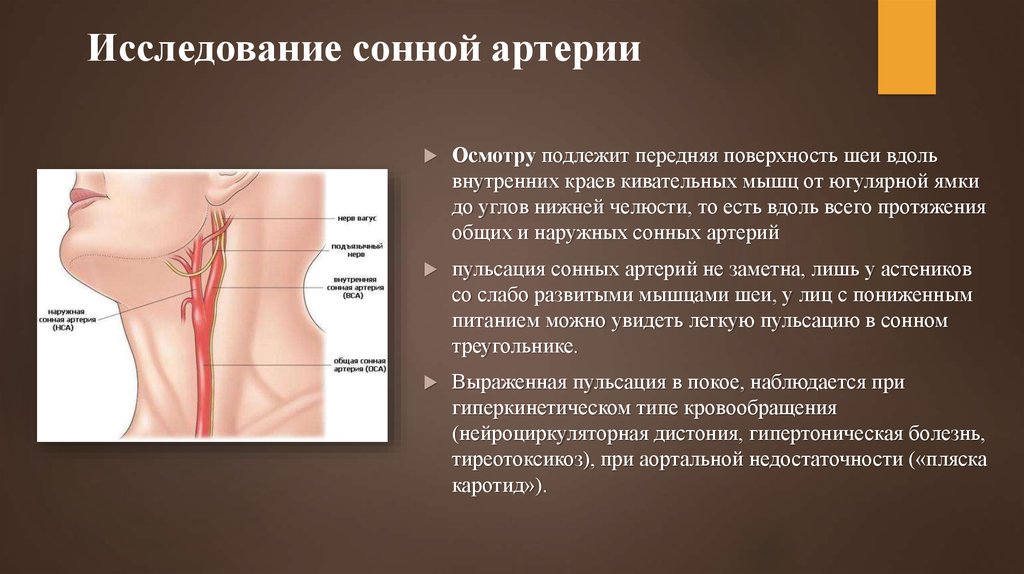
3. Исследование сонной артерии
Осмотру подлежит передняя поверхность шеи вдольвнутренних краев кивательных мышц от югулярной ямки
до углов нижней челюсти, то есть вдоль всего протяжения
общих и наружных сонных артерий
пульсация сонных артерий не заметна, лишь у астеников
со слабо развитыми мышцами шеи, у лиц с пониженным
питанием можно увидеть легкую пульсацию в сонном
треугольнике.
Выраженная пульсация в покое, наблюдается при
гиперкинетическом типе кровообращения
(нейроциркуляторная дистония, гипертоническая болезнь,
тиреотоксикоз), при аортальной недостаточности («пляска
каротид»).
4. Пальпация
Сонные артерии исследуются на всем их протяжении —от югулярной ямки до угла нижней челюсти.
пальпация на уровне сонного бугорка (ост. отросток VI
шейного позвонка), что примерно соответствует уровню
нижнего края щитовидного хряща.
Для оценки каротидного пульса – пальпация в сонном
треугольнике
5.
- Три пальца кисти врача располагаются вдольвнутреннего края кивательной мышцы, осторожно
погружаются вглубь шеи до ощущения пульсации под
пальцами. Так проводится исследование от югулярной
ямки до угла нижней челюсти
- Указательный и средний пальцы правой руки
устанавливаются в сонном треугольнике у угла
челюсти и внутреннего края кивательной мышцы,
лучше их поставить лесенкой — вверху II палец, ниже
— III палец
6. Аускультация
внутренний край кивательной мышцы на уровневерхнего края щитовидного хряща (бифуркация)
Наружную сонную артерию выслушивают в
сонном треугольнике у угла челюсти.
Начальный сегмент общей сонной артерии
лучше выслушивать у места прикрепления
кивательной мышцы к ключице.
7. Исследование дуги аорты
Точка аускультации и пальпации – вяремной ямке
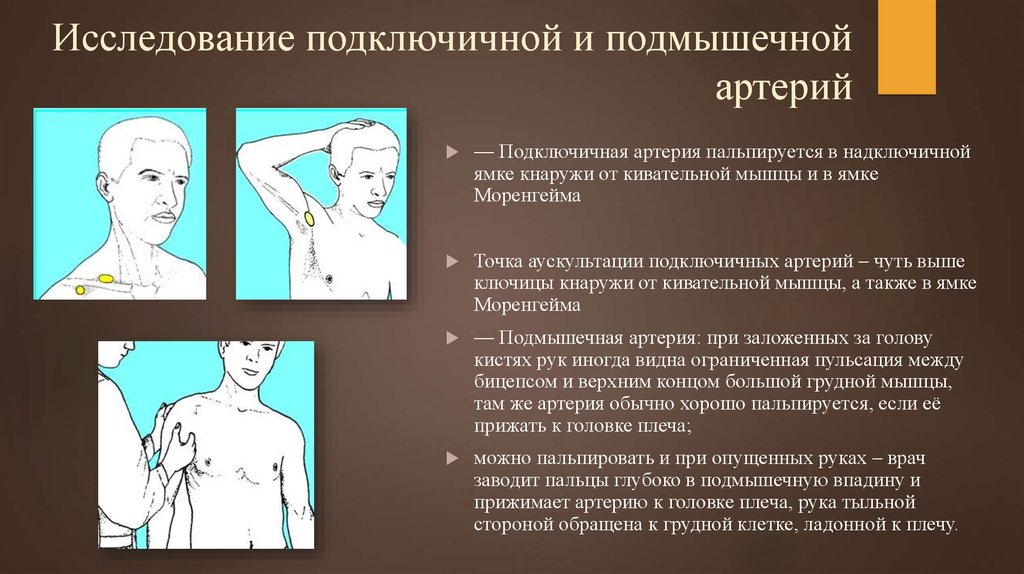
8. Исследование подключичной и подмышечной артерий
— Подключичная артерия пальпируется в надключичнойямке кнаружи от кивательной мышцы и в ямке
Моренгейма
Точка аускультации подключичных артерий – чуть выше
ключицы кнаружи от кивательной мышцы, а также в ямке
Моренгейма
— Подмышечная артерия: при заложенных за голову
кистях рук иногда видна ограниченная пульсация между
бицепсом и верхним концом большой грудной мышцы,
там же артерия обычно хорошо пальпируется, если её
прижать к головке плеча;
можно пальпировать и при опущенных руках – врач
заводит пальцы глубоко в подмышечную впадину и
прижимает артерию к головке плеча, рука тыльной
стороной обращена к грудной клетке, ладонной к плечу.
9.
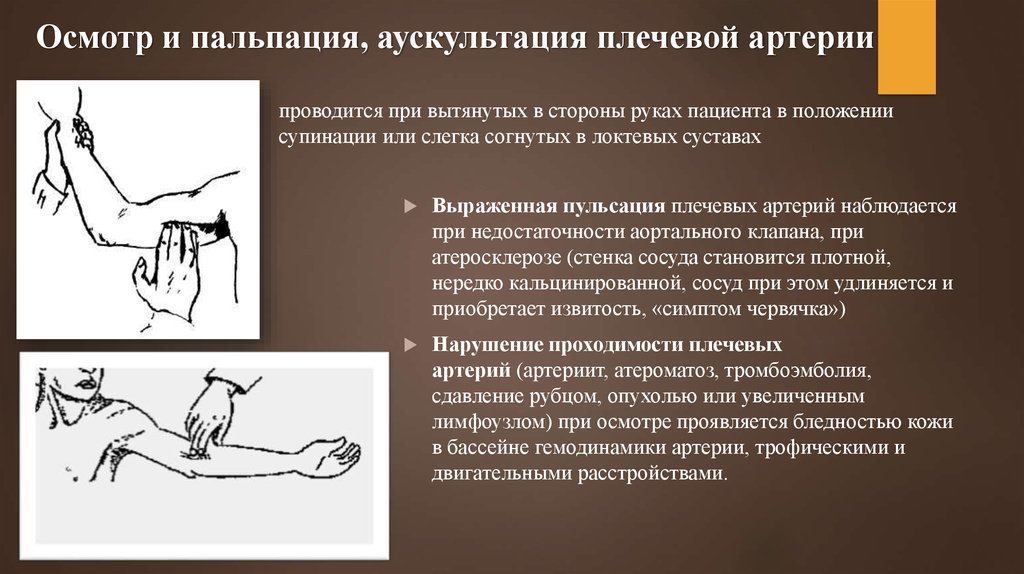
Осмотр и пальпация, аускультация плечевой артериипроводится при вытянутых в стороны руках пациента в положении
супинации или слегка согнутых в локтевых суставах
Выраженная пульсация плечевых артерий наблюдается
при недостаточности аортального клапана, при
атеросклерозе (стенка сосуда становится плотной,
нередко кальцинированной, сосуд при этом удлиняется и
приобретает извитость, «симптом червячка»)
Нарушение проходимости плечевых
артерий (артериит, атероматоз, тромбоэмболия,
сдавление рубцом, опухолью или увеличенным
лимфоузлом) при осмотре проявляется бледностью кожи
в бассейне гемодинамики артерии, трофическими и
двигательными расстройствами.
10.
Исследование лучевой и локтевой артерии— Лучевая артерия (a.radialis) пальпируется на
передней стороне предплечья, проксимальнее
лучезапястного сустава кнаружи от сухожилий
сгибателей, ее прижимают к лучевой кости (здесь же
оцениваются все свойства пульса); за редким
исключением (аномалия развития) обе лучевые
артерии пальпируются у всех пациентов, пульсация их
видна очень редко.
— Локтевая артерия (a. ulnaris) пальпируется на
передней поверхности предплечья проксимальнее
лучезапястного сустава, прижимается к локтевой
кости.
11. Функциональные пробы
Проба М. Ратшова (М. Ratshow, 1953 г.)Больному в положении стоя предлагают поднять над
головой слегка согнутые в локтевых суставах руки и в
течение 30 с сжимать и разжимать пальцы рук в
размеренном темпе. В норме побледнение кистей рук
не наступает. При сосудистой патологии чем раньше и
больше выражено побледнение ладоней и пальцев,
тем сильнее нарушено артериальное кровообращение
верхних конечностей.
12.
Проба Н.К. Боголепова (1957 г.)Больному в положении стоя предлагают вытянуть обе руки вперед с разогнутыми пальцами и
отмечают окраску кожи на тыльной стороне кистей, пальцев, состояние вен (степень их
расширения, венозный стаз).
Затем просят сначала поднять правую руку вверх, а левую опустить вниз. Такое положение рук
поддерживается в течение 30 с, после чего рукам придается исходное положение. С этого момента
включается секундомер и ведется наблюдение за характером изменения окраски кожи тыльной
стороны кистей и состоянием венозного и капиллярного кровообращения.
При отсутствии сосудистой патологии возникшие
изменения в кровенаполнении нормализуются в
течение 30 с.
При недостаточности артериального
кровообращения побледнение, возникшее в
поднятой правой руке, и цианотичная окраска,
появившаяся в опущенной левой руке, исчезают
тем медленнее, чем больше нарушено
артериальное и венозное кровообращение.
13. Исследование брюшной аорты
У брюшной аорты чаще всего удается только определить пульсацию,для чего производится глубокое давление на брюшную стенку тремя
пальцами, концы которых располагаются на одной линии вдоль тела
чуть левее белой линии, начиная от края печени.
Рука постепенно перемещается вниз до пупка. Хорошо определяется
упругая стенка аорты с гладкой поверхностью.
Скольжение производится как вдоль, так и поперек аорты. При
скольжении вдоль аорты на ее поверхности можно пропальпировать
поджелудочную железу, большую кривизну желудка и поперечную
ободочную кишку. В некоторых случаях удается захватить аорту
между пальцами (первым справа и вторым-четвертым слева по
отношению к пациенту) и слегка смещать ее в стороны, в это время
ощущается латеральная пульсация.
У пациентов с дряблой брюшной стенкой можно прощупать
бифуркацию аорты, которая находится чуть ниже пупка.
14.
Условное клиническое и ангиографическое разделение бассейнов артерийнижних конечностей
Аорто-подвздошный сегмент
Бедренно-подколенный сегмент
Берцовый сегмент
15.
Подвздошные артерииКосвенные признаки функционального
состояния сосудов:
цвет кожи нижних конечностей,
состояние трофики кожи и ногтей,
состояние волосяною покрова,
трофики мышц,
двигательной функции нижних
конечностей
16.
Бедренная артериянепосредственно ниже середины
пупартовой связки при выпрямленном и
слегка ротированном кнаружи бедре
17. Подколенная артерия
в медиальной половине подколенной ямки в положениилежа на животе с согнутыми под прямым углом в коленных
суставах ногами
18. Задняя большеберцовая артерия
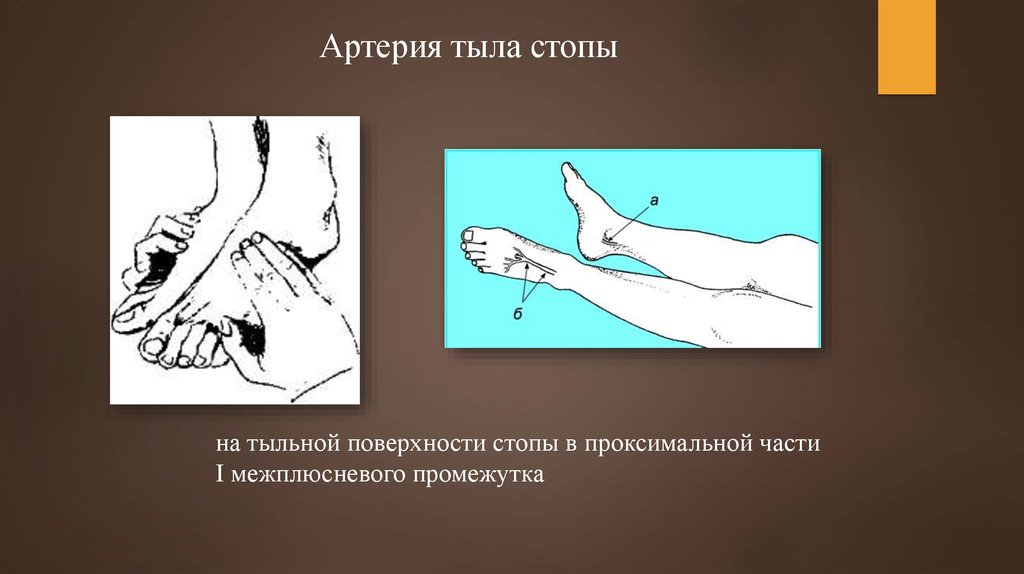
пальпируют вдоль заднего края медиальной лодыжки19. Артерия тыла стопы
на тыльной поверхности стопы в проксимальной частиI межплюсневого промежутка
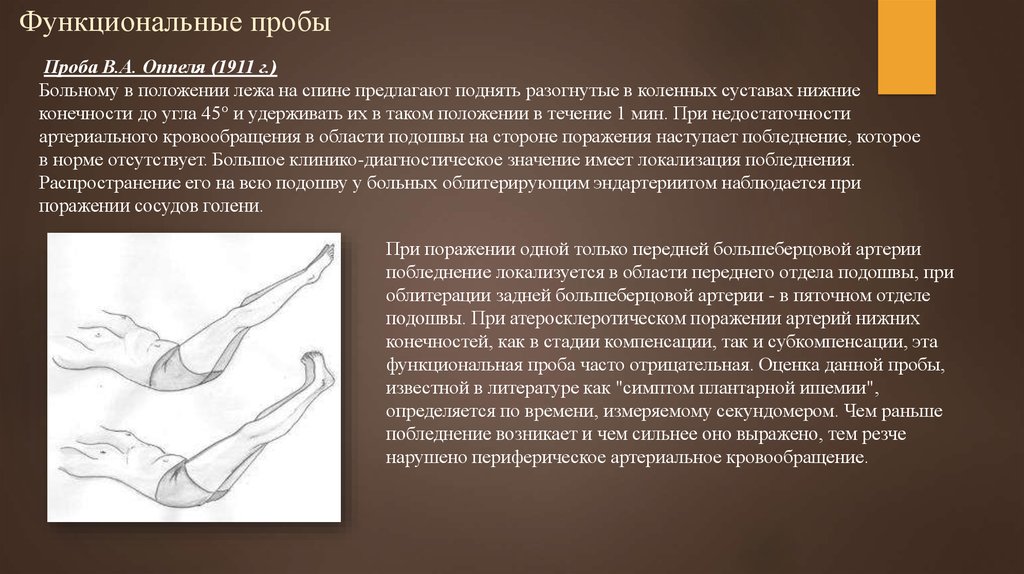
20. Функциональные пробы
Проба В.А. Оппеля (1911 г.)Больному в положении лежа на спине предлагают поднять разогнутые в коленных суставах нижние
конечности до угла 45° и удерживать их в таком положении в течение 1 мин. При недостаточности
артериального кровообращения в области подошвы на стороне поражения наступает побледнение, которое
в норме отсутствует. Большое клинико-диагностическое значение имеет локализация побледнения.
Распространение его на всю подошву у больных облитерирующим эндартериитом наблюдается при
поражении сосудов голени.
При поражении одной только передней большеберцовой артерии
побледнение локализуется в области переднего отдела подошвы, при
облитерации задней большеберцовой артерии - в пяточном отделе
подошвы. При атеросклеротическом поражении артерий нижних
конечностей, как в стадии компенсации, так и субкомпенсации, эта
функциональная проба часто отрицательная. Оценка данной пробы,
известной в литературе как "симптом плантарной ишемии",
определяется по времени, измеряемому секундомером. Чем раньше
побледнение возникает и чем сильнее оно выражено, тем резче
нарушено периферическое артериальное кровообращение.
21.
Проба С. Самуэлса (S. Samuels, 1929 г.)В основе этой пробы лежит рабочая гипоксия. Больному в положении лежа на спине
предлагают поднять вытянутые ноги до угла 45° и проделать в среднем темпе 20-30
сгибательных и разгибательных движений в голеностопных суставах. В норме окраска кожи
подошв не меняется. Появление побледнения указывает на недостаточность периферического
артериального кровообращения. Проба Самуэлса уже в ранней стадии заболевания
положительная. При атеросклеротическом поражении артерий проксимальных отделов
конечности эта проба может быть отрицательной.
Проба Гольдфламма (Goldflamm, 1910 г.)
производится по такой же методике, как и проба Самуэлса. Критерием оценки пробы
является время появления утомляемости мышц конечности на стороне поражения. Оценка
производится по секундомеру.
22.
Проба Д.И. Панченко (1937 г.)Больному в положении сидя предлагают положить больную
ногу на здоровую, а при двустороннем поражении нижних
конечностей поочередно перекладывать одну ногу на
другую (первое коленное положение).
Через некоторое время возникают парестезии, а затем боли
в икроножных мышцах на стороне поражения. Эту пробу
по указанной методике автор рекомендует проводить также
и в лежачем положении (второе коленное положение).
Время появления парестезии или болей определяется по
секундомеру, который включается с момента начала пробы.
Интенсивность и быстрота появления парестезии или
болей находятся в прямой зависимости от степени
недостаточности периферического артериального
кровообращения. Положительная проба Д.И. Панченко при
облитерирующем эндартериите наблюдается в поздней
стадии заболевания.
При периферическом атеросклерозе даже при вовлечении
крупных магистральных сосудов проба может быть слабо
выраженной или отрицательной.
23.
Проба Ратшова (1959 г.)характеризует степень кровоснабжения дистальных отделов конечностей.
Первая часть пробы: лежа на спине с обнаженными и вытянутыми ногами больной в течение
10 мин адаптируется к окружающей температуре.
Затем ему предлагают поднять ноги до угла 45° и в этом положении производить сгибание и
разгибание стоп по одному разу в секунду в течение 2 мин. Оценка пробы проводится по
секундомеру.
В норме диффузное и равномерное покраснение подошвы возникает в течение 5 с. При
недостаточном кровоснабжении конечностей появляется побледнение всей подошвы или части
ее.
Вторая часть пробы: больному предлагают быстро сесть, опустив ноги с кушетки.
Определяется время наступления равномерного покраснения тыльной поверхности стоп и
пальцев, время наполнения венозной сети тыла стоп. В норме покраснение появляется через 2-3
с, а наполнение вен - через 5-7 с. При облитерирующем эндартериите во всех стадиях процесса
проба Ратшова положительная.
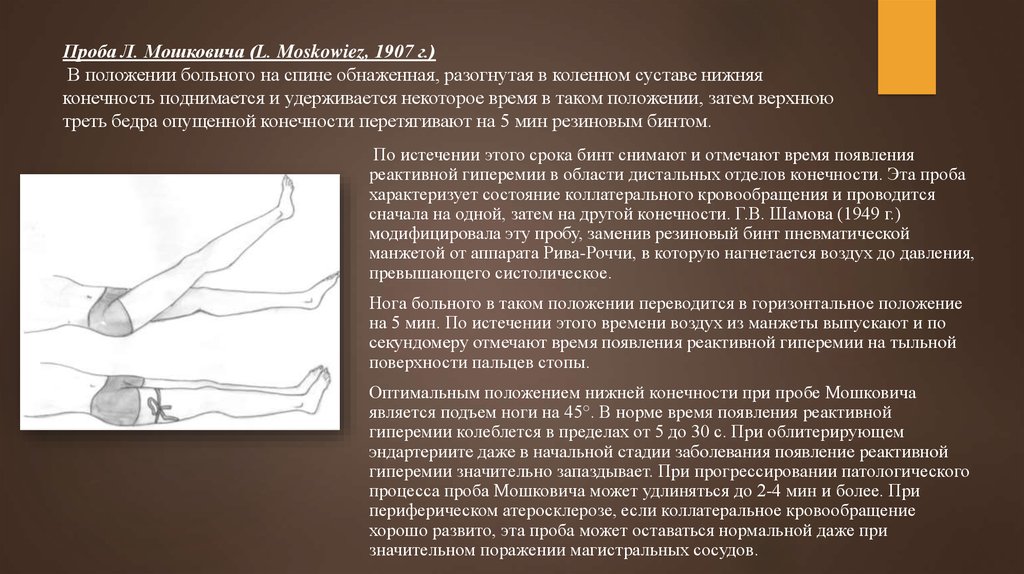
24.
Проба Л. Мошковича (L. Moskowiez, 1907 г.)В положении больного на спине обнаженная, разогнутая в коленном суставе нижняя
конечность поднимается и удерживается некоторое время в таком положении, затем верхнюю
треть бедра опущенной конечности перетягивают на 5 мин резиновым бинтом.
По истечении этого срока бинт снимают и отмечают время появления
реактивной гиперемии в области дистальных отделов конечности. Эта проба
характеризует состояние коллатерального кровообращения и проводится
сначала на одной, затем на другой конечности. Г.В. Шамова (1949 г.)
модифицировала эту пробу, заменив резиновый бинт пневматической
манжетой от аппарата Рива-Роччи, в которую нагнетается воздух до давления,
превышающего систолическое.
Нога больного в таком положении переводится в горизонтальное положение
на 5 мин. По истечении этого времени воздух из манжеты выпускают и по
секундомеру отмечают время появления реактивной гиперемии на тыльной
поверхности пальцев стопы.
Оптимальным положением нижней конечности при пробе Мошковича
является подъем ноги на 45°. В норме время появления реактивной
гиперемии колеблется в пределах от 5 до 30 с. При облитерирующем
эндартериите даже в начальной стадии заболевания появление реактивной
гиперемии значительно запаздывает. При прогрессировании патологического
процесса проба Мошковича может удлиняться до 2-4 мин и более. При
периферическом атеросклерозе, если коллатеральное кровообращение
хорошо развито, эта проба может оставаться нормальной даже при
значительном поражении магистральных сосудов.
25.
Проба Н.С. Короткова (1910 г.)На поднятую обнаженную ногу больного, лежащего на спине, туго
накладывают эластичный бинт от кончиков пальцев до того места, где
предполагают исследовать величину давления в коллатералях данного
участка конечности.
Затем выше этого участка накладывают пневматическую манжету от
аппарата Рива-Роччи и нагнетают в нее воздух до уровня давления,
превышающего систолическое. Выше пневматической манжеты
сдавливают большим пальцем магистральную артерию по возможности
на ограниченном участке, чтобы выключить наименьшее количество
коллатералей.
После этого конечность опускают и, продолжая сдавливать
магистральную артерию, снимают эластичный бинт и начинают
медленно выпускать воздух из пневматической манжеты. Цифра на
шкале сфигмоманометра в момент появления реактивной гиперемии на
наружной поверхности стопы указывает величину давления в
коллатералях данного участка конечности.
В норме эта величина выше 35 мм рт.ст. Снижение этой цифры
свидетельствует о недостаточном развитии коллатералей в исследуемой
конечности.
26.
Проба М. Лайнель-Лавастина (М. Laignel-Lawastine, 1924 г.)указывает на состояние капиллярной циркуляции. Исследующий мякотью больших
пальцев одновременно и с одинаковой силой надавливает на подошвенную или
ладонную поверхность концевых фаланг больших пальцев больного (а при показаниях и
на другие пальцы). На месте давления возникает "белое пятно", которое в норме
удерживается 2-4 с. Увеличение времени побледнения свыше 4 с оценивается как
замедление капиллярной циркуляции.
Температура воздуха помещения при исследовании больного должна быть 20-22 °С.
Понижение внешней температуры удлиняет продолжительность существования "белого
пятна", повышение - сокращает его длительность.
При облитерирующем эндартериите чем тяжелее процесс, тем резче выражена эта проба.
27.
Симптом В.А. Оппеля - стопа пораженной конечности у больных облитерирующимизаболеваниями при подъеме выше уровня койки на 40-50 см быстро бледнеет, а при опускании
ниже уровня койки становится неравномерно цианотичной. В норме такой смены окраски не
происходит.
Симптом Н.Н. Бурденко - длительное побледнение подошвенной поверхности больной стопы
после перехода обследуемого из вертикального положения в горизонтальное.
28. Лабораторная диагностика
Глюкоза крови - в норме натощак – ниже 5,6 ммоль/л, уровень гликированного гемоглобина –ниже 5,7%. Диагноз СД: ≥ 7,0 ммоль/л натощак или в любое время ≥ 11,1 ммоль/л у больных с
симптомами гипергликемии либо при уровне гликированного гемоглобина ≥ 6,5%.
Значение: не является критерием диагностики сосудистых заболеваний, но у пациентов с СД
велика вероятность наличия мультифокального атеросклеротического процесса; фактор риска
неблагоприятного течения сосудистых заболеваний и хирургических вмешательств.
29.
Липиды крови- оценка ОХ, ЛПНП, ЛПВП и ТАГ.ОХ – ниже 5 ммоль/л
ЛПВП – как минимум 1,0 моль/л у мужчин, 1,2 моль/л у женщин
ТАГ – не выше 1,7 ммоль/л
ЛПНП – ниже 3 ммоль/л
Категории риска ССО
(по шкале SCORE)
Начало немедикаментозной
терапии
Начало применения
гиполипидемических
препаратов
Целевая концентрация в
крови
Очень высокий
> 1,8 (70)
> 1,8 (70)
< 1,8 (70)
Высокий
> 2,5 (100)
> 2,5 (100)
< 2,5 (100)
Умеренный
> 3,0 (115)
> 3,5 (130)
< 3,0 (115)
Низкий
> 3,5 (130)
> 4,0 (155)
< 3,5 (130)
Очень высокий риск: клинические проявления атеросклероза или суммарный риск СС смерти в ближайшие 10 лет > 10% у
асимптомных больных;
Высокий риск: (высокая АГ или гиперхолестеринемия) или риск СС смерти у больных без клинических проявлений
атеросклероза > 5 - < 10% в ближайшие 10 лет;
Умеренный риск: риск СС смерти у больных без клинических проявлений 1-4% в ближайшие 10 лет;
Низкий риск: риск СС смерти у больных без клинических проявлений < 1% в ближайшие 10 лет
30.
Протромбиновое время, МНО- Повышение значения протромбинового времени отражаетсклонность к тромбообразованию. Снижение содержания протромбина, напротив, указывает на
уменьшение свертывающего потенциала крови.
МНО - нормальные значения около 1,0, повышаются при терапии непрямыми
антикоагулянтами (варфарин).
Фибриноген - вырабатывается печенью, является одним из основных параметров,
определяющих свертывающий потенциал крови, его повышение свидетельствует о склонности
к тромбообразованию
D – димер – высокочувствительный показатель, указывающий на процесс образования и
разрушения фибрина в сосудистом русле.
Использование: в диагностике тромбоэмболических осложнений (возникновение и/или
рецидивирование). Наиболее информативно выявление нормального уровня – позволяет
отвергнуть наличие продолжающегося или недавно возникшего тромбообразования и за счет
этого исключить заболевание либо осложнение.
31.
Сниженный клиренс креатинина/ скорость клубочковой клубочковой фильтрациии микроальбуминурия – факторы риска ССО. Клиническое значение – ниже 60, тяжелая
ПН – ниже 30.
С-реактивный белок – при отсутствии явных признаков воспаления повышенный
уровень (начиная с 1 мг/л) указывает на возможное наличие атеросклероза и высокий
риск ССО.
Сердечные тропонины T и I- показатели некроза кардиомиоцитов. Не является
критерием диагностики сосудистых заболеваний, но позволяет уточнить их тяжесть и
судить о наличии осложнений.
32. Инструментальные методы
Тредмил-тест- служит методом объективной оценкивыраженности перемежающейся хромоты. Косвенно
свидетельствует о степени нарушения артериального
кровотока. Также используется для оценки клинического
эффекта лечения.
33.
Ультразвуковая допплерография – метод диагностикинарушений кровотока в артериях конечностей. Два
показателя:
Качественный, определяет тип кровотока в лоцируемом
сегменте (магистральный или коллатеральный – на
основании формы волны допплеровского сигнала);
Количественный, определяет ЛПИ давления
ЛПИ
Клинические данные
1,2 – 2,0 или большое
Кальциноз медии или несжимаемость
артерий
0,95 - 1,2
Норма
0,5 – 0,95
Перемежающаяся хромота
0,2 – 0,5
Боли покоя
0,0 – 0,2
Повреждение тканей или гангрена
34.
Ультразвуковое дуплексное ангиосканирование – позволяет одновременноизображение как артерии, так и вены в двухмерном режиме и допплеровский сигнал
кровотока с цветным картированием потока крови.
Позволяет оценить:
морфологическое состояние просвета сосуда (окклюзия, стеноз, пристеночные
тромботические наложения, расслоение интимы)
степень гемодинамической значимости указанных поражений (магистральный или
коллатеральный кровоток)
35.
36.
37.
Рентгеноконтрастная ангиография – основной метод топической диагностики поражения магистральныхсосудов.
Используют следующие артериальные доступы: общая бедренная артерия под пупартовой связкой, левая
плечевая артерия, транслюмбальная пункция брюшной аорты.
КТ-ангиография- неинвазивный метод. Позволяет увидеть размеры и расположение не только сосудов, но и
атеросклеротических образований, тромбов, диагностика аневризм.
Мультиспиральная компьютерная томография – неинвазивный метод. Диагностически сложные случаи
разрыва аневризмы аорты, тромбоза или илиокавального сегмента.
МСКТ-ангиография основной метод диагностики ТЭЛА у больных в тяжелом состоянии. В отличие от КТангиографии, не может визуализировать депозиты кальция в сосудах. Результаты изображений МСКТ
некоторых артерий не совпадает с результатами, полученными с применением обычной катетерной
ангиографии. МСКТ визуализация маленьких сосудов не очень качественная . Иногда трудно получить
отдельные образы артерий и вен с помощью МСКТ.
38.
39.
40.
41.
Транскутанное напряжение кислорода – практически единственныйпоказатель состояния МЦР при облитерирующих заболеваниях аорты и
артерий конечностей. Стандартная точка для измерения – первый
межпальцевый промежуток на стопе (в N 65 мм.рт.ст.). Имеет смысл только при
критической ишемии конечностей. Значение при выборе уровня ампутации
конечности – при ТсрO2 от 40 мм.рт.ст. и выше рана может зажить первичным
натяжением.




































 Медицина
Медицина








