Похожие презентации:
Синдром острой коронарной недостаточности
1. Синдром острой коронарной недостаточности
12.
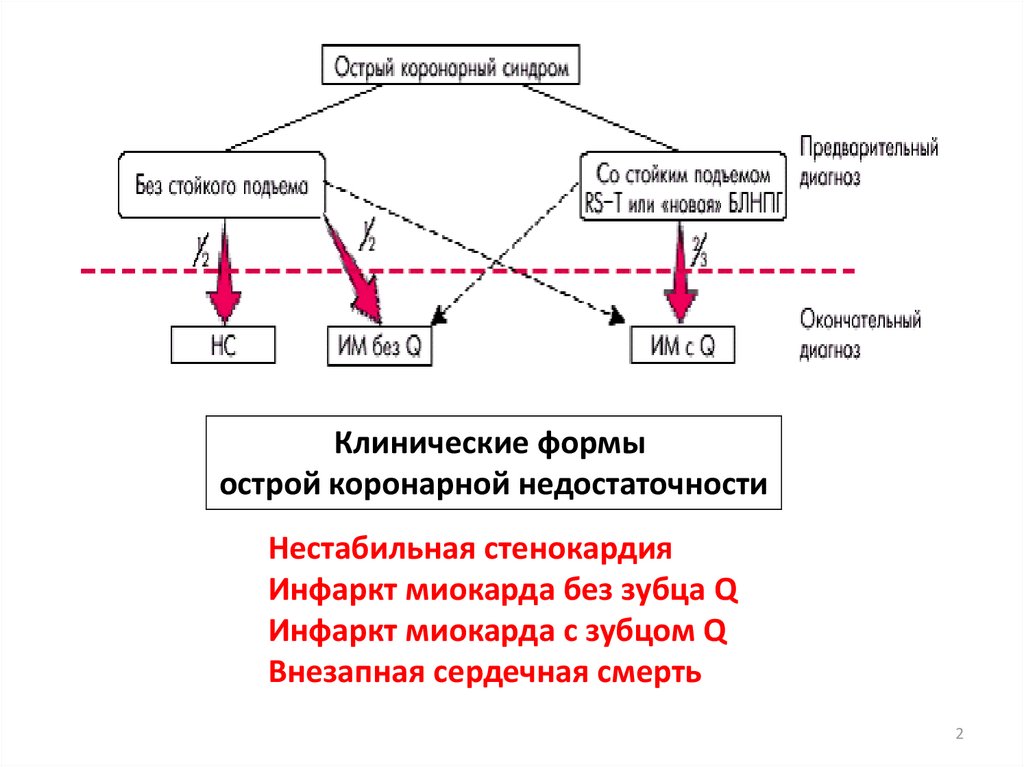
Клинические формыострой коронарной недостаточности
Нестабильная стенокардия
Инфаркт миокарда без зубца Q
Инфаркт миокарда с зубцом Q
Внезапная сердечная смерть
2
3. Острый коронарный синдром
• ОКС с подъёмомсегмента ST
ТЛТ эффективна
• ОКС без подъёма
сегмента ST (неQинфаркт миокарда,
нестабильная
стенокардия)
ТЛТ неэффективна
3
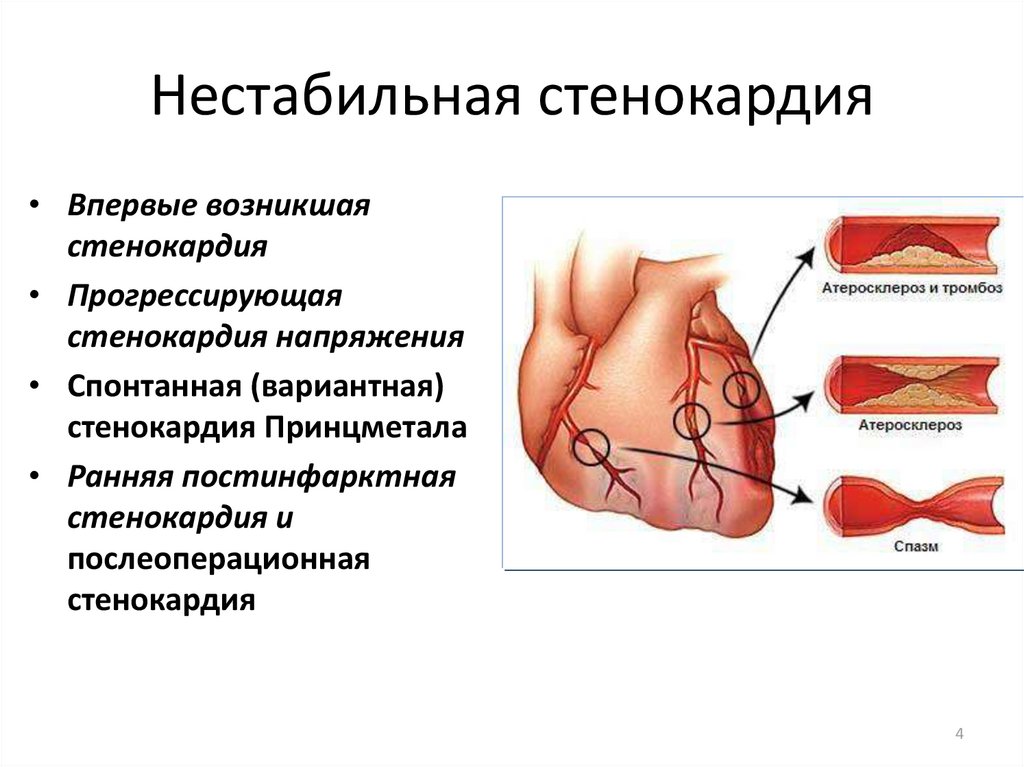
4. Нестабильная стенокардия
• Впервые возникшаястенокардия
• Прогрессирующая
стенокардия напряжения
• Спонтанная (вариантная)
стенокардия Принцметала
• Ранняя постинфарктная
стенокардия и
послеоперационная
стенокардия
4
5. Инфаркт миокарда
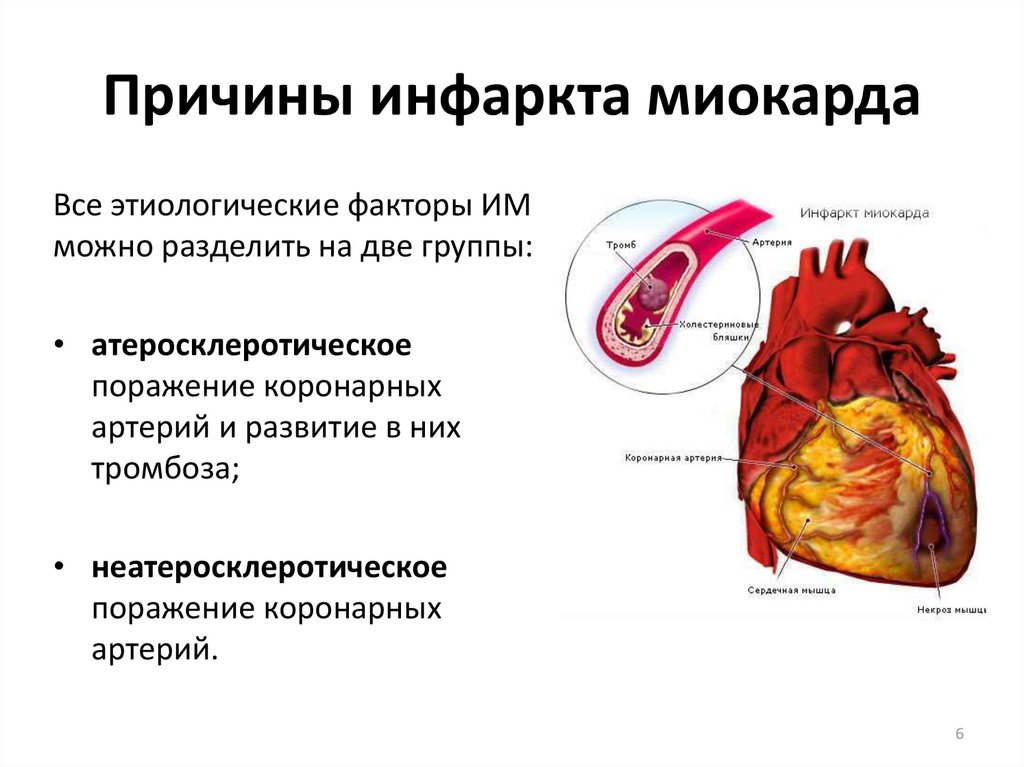
56. Причины инфаркта миокарда
Все этиологические факторы ИМможно разделить на две группы:
• атеросклеротическое
поражение коронарных
артерий и развитие в них
тромбоза;
• неатеросклеротическое
поражение коронарных
артерий.
6
7. Основные механизмы развития острой коронарной недостаточности
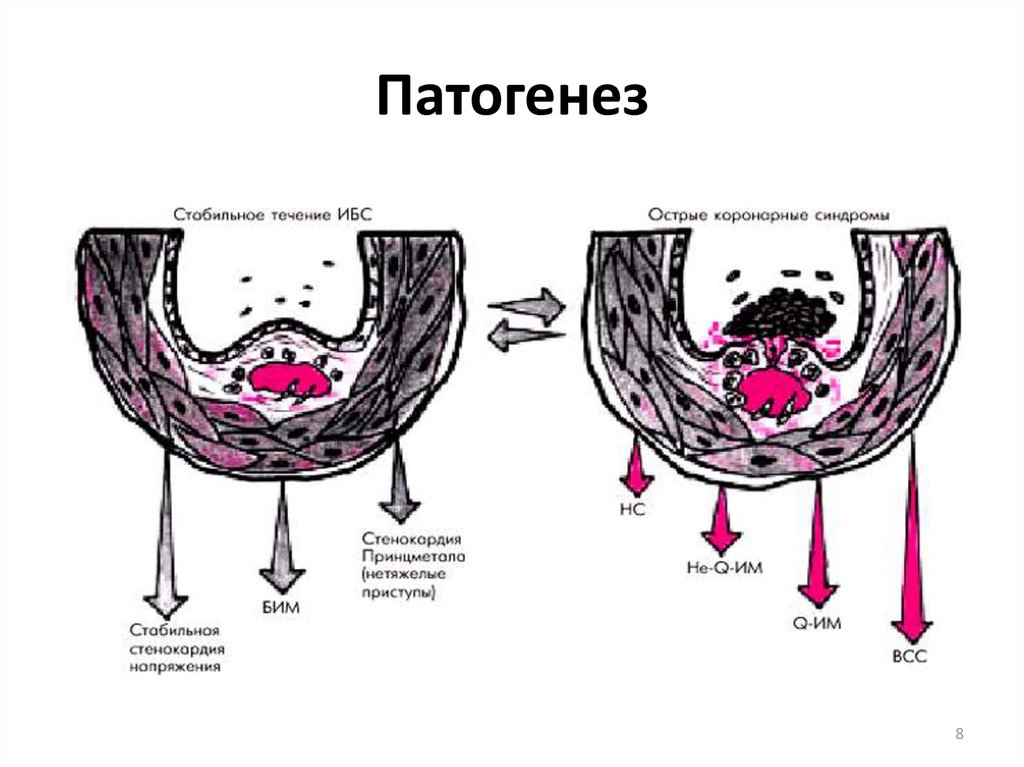
78. Патогенез
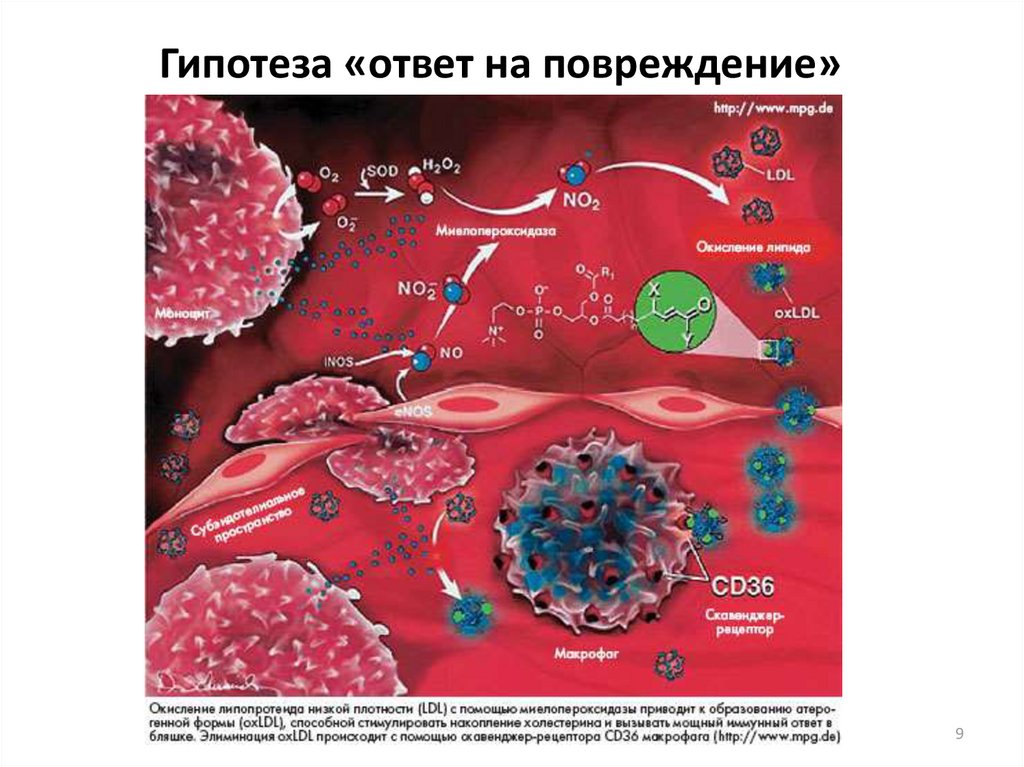
89. Гипотеза «ответ на повреждение»
Гипотеза «ответ на повреждение»9
10. Гипотеза «ответ на повреждение»
Гипотеза «ответ на повреждение»10
11. Механизмы дестабилизации атеросклеротической бляшки
• Активное воспаление воболочке бляшки
• Накопление в бляшке (ядре)
большого количества
липидов
• «Механическая усталость»
фиброзной оболочки
• Кровоизлияния внутри
бляшки
• Спазм коронарной артерии
в области «осложненной»
бляшки
• Адгезия и агрегация
тромбоцитов, образование
тромба
11
12. Гемодинамически обусловленные надрывы оболочки атеросклеротической бляшки
1213. Влияние спазма коронарной артерии на суммарный просвет венечного сосуда
(а) в норме(б, в) при различных
степенях
органического
сужения артерии
13
14. Патогенез
1415. Нарушения метаболизма сердечной мышцы
• Снижение сократительнойфункции кардиомиоцитов
• Нарушение диастолического
расслабления ишемизированного
миокарда
• Негомогенность
электрофизиологических свойств
сердечной мышцы
• Снижение возбудимости клеток
15
16. Нестабильная стенокардия
Основные факторы ограничениякоронарного кровотока
• Пристеночный тромбоцитарный
(белый) тромб в области
«осложненной» бляшки
• Микроэмболия тромбоцитарными
агрегатами мелких интрамуральных
ветвей коронарной артерии
• Повышенная вазоконстрикторная
активность в области поврежденной
бляшки – динамическая окклюзия
коронарной артерии
16
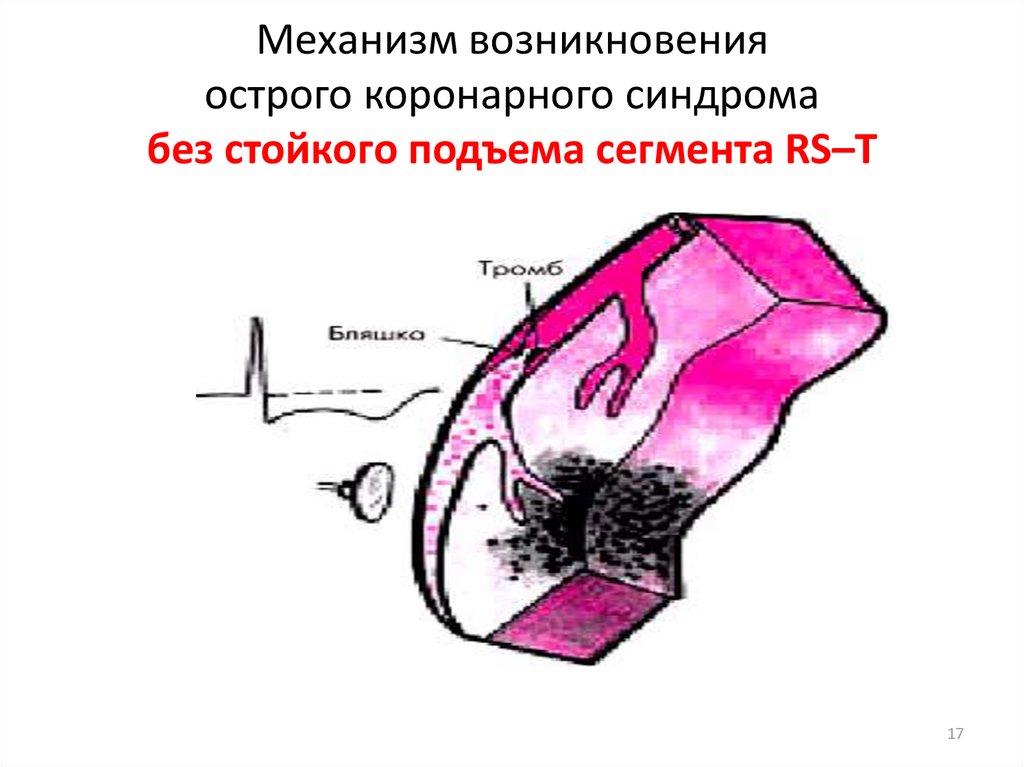
17. Механизм возникновения острого коронарного синдрома без стойкого подъема сегмента RS–Т
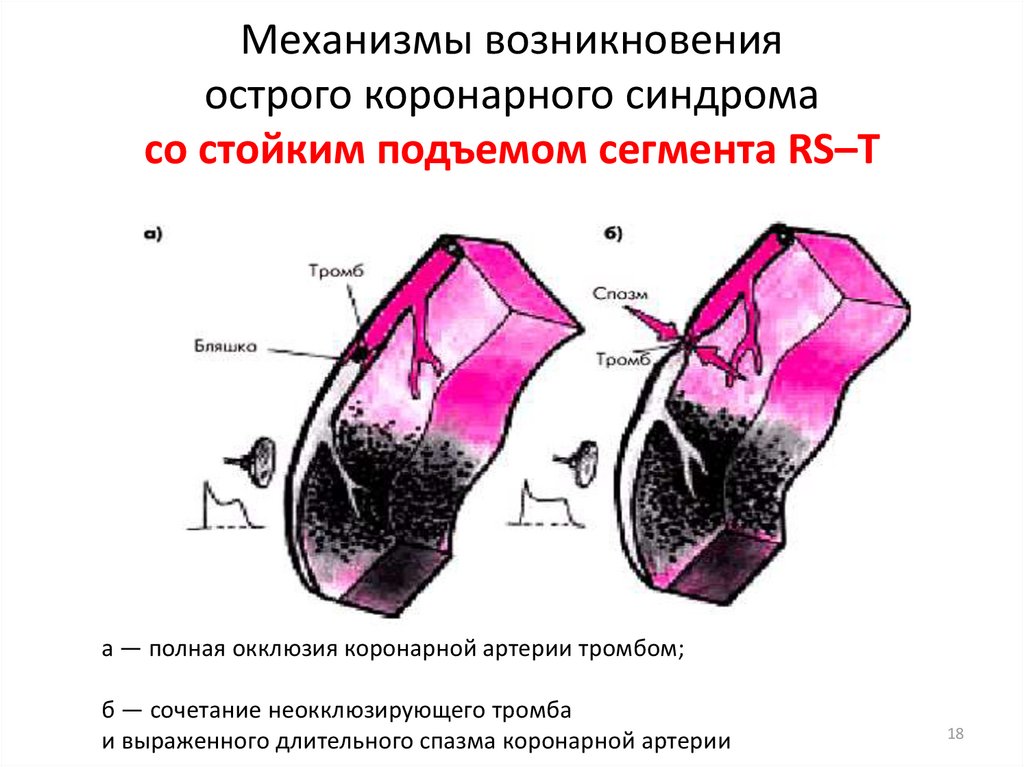
1718. Механизмы возникновения острого коронарного синдрома со стойким подъемом сегмента RS–Т
а — полная окклюзия коронарной артерии тромбом;б — сочетание неокклюзирующего тромба
и выраженного длительного спазма коронарной артерии
18
19. Инфаркт миокарда
1920. Классификация
• По величине и глубине поражениямиокарда
Крупноочаговый (трансмуральный),
нетрансмуральный
• По характеру течения
Первичный, повторный, рецидивирующий
• По локализации
Переднеперегородочный,
передневерхушечный, переднебоковой,
переднебазальный,
распространенный
передний,
заднедиафрагмальный,
заднебоковой, заднебазальный,
распространенный задний, ИМ правого
желудочка
• По стадии течения
Острейшая, острая, подострая, рубцовая
20
21. Механизмы развития инфаркта миокарда
• Повреждение (разрыв,деэндотелизация)
атеросклеротической бляшки
• Повышенная агрегация тромбоцитов
– активация свертывающей системы –
торможение фибринолиза – тромбоз
• Вазоконстрикция (локальная,
генерализованная)
21
22. Клинические формы инфаркта миокарда
Типичный
Астматический
Абдоминальный
Аритмический
Церебральный
Периферический
Малосимптомный (бессимптомный)
22
23. Основные жалобы в остром периоде инфаркта миокарда
Ангинозный статус(отличия от приступа стенокардии)
23
24. Ангинозный статус (отличия от приступа стенокардии)
1. Обширная зона болевых ощущений (за грудиной,иногда вся передняя грудная стенка).
2. Большая зона иррадиации: в левую руку, левую
кисть, левое плечо, левую лопатку, реже — в
межлопаточное пространство, шею, нижнюю
челюсть, в обе руки.
3. Сжимающий, давящий, распирающий, жгучий
характер боли.
4. Боль чрезвычайно интенсивная.
5. Более продолжительная (более 20 минут), иногда
сохраняется несколько часов.
6. Боль не купируется нитроглицерином. Часто боль купируется только после
применения наркотических анальгетиков.
7. Сопровождается страхом смерти, резкой слабостью, головокружением,
выраженной потливостью, сердцебиением, похолоданием конечностей.
7. Может иметь рецидивирующий или волнообразный характер.
24
25. Данные физических методов исследования у больных с ОИМ
2526. Лабораторная диагностика острого инфаркта миокарда
• Общий анализ крови• Биохимические маркеры повреждения
миокарда
26
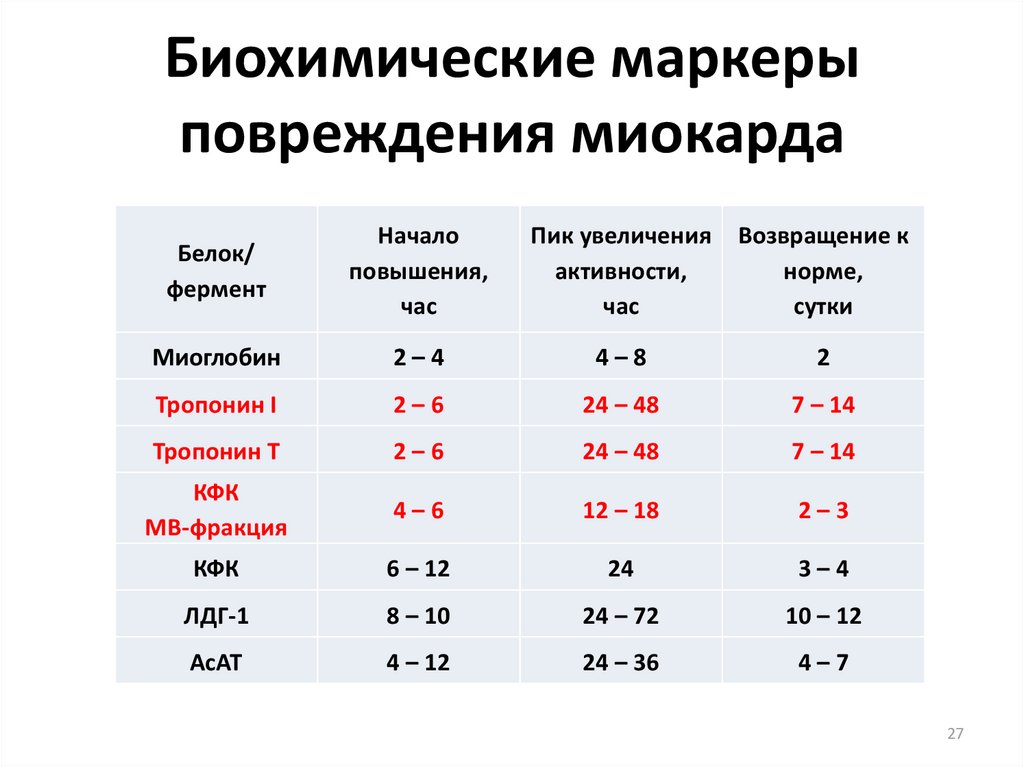
27. Биохимические маркеры повреждения миокарда
Белок/фермент
Начало
повышения,
час
Пик увеличения
активности,
час
Возвращение к
норме,
сутки
Миоглобин
2–4
4–8
2
Тропонин I
2–6
24 – 48
7 – 14
Тропонин Т
2–6
24 – 48
7 – 14
КФК
МВ-фракция
4–6
12 – 18
2–3
КФК
6 – 12
24
3–4
ЛДГ-1
8 – 10
24 – 72
10 – 12
АсАТ
4 – 12
24 – 36
4–7
27
28. Изменение уровня тропонинов при нестабильной стенокардии (кривая красного цвета) и инфаркте миокарда. Для сравнения приведена
кривая повышения уровня МВКФК у больного острым инфарктом миокарда
28
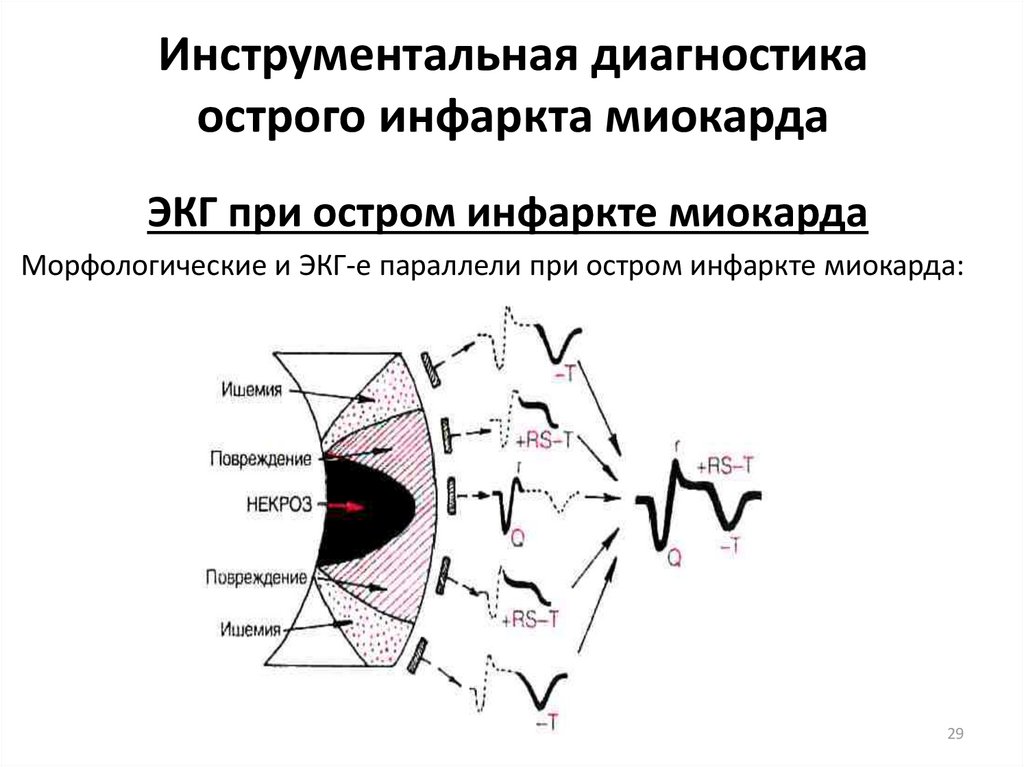
29. Инструментальная диагностика острого инфаркта миокарда
ЭКГ при остром инфаркте миокардаМорфологические и ЭКГ-е параллели при остром инфаркте миокарда:
29
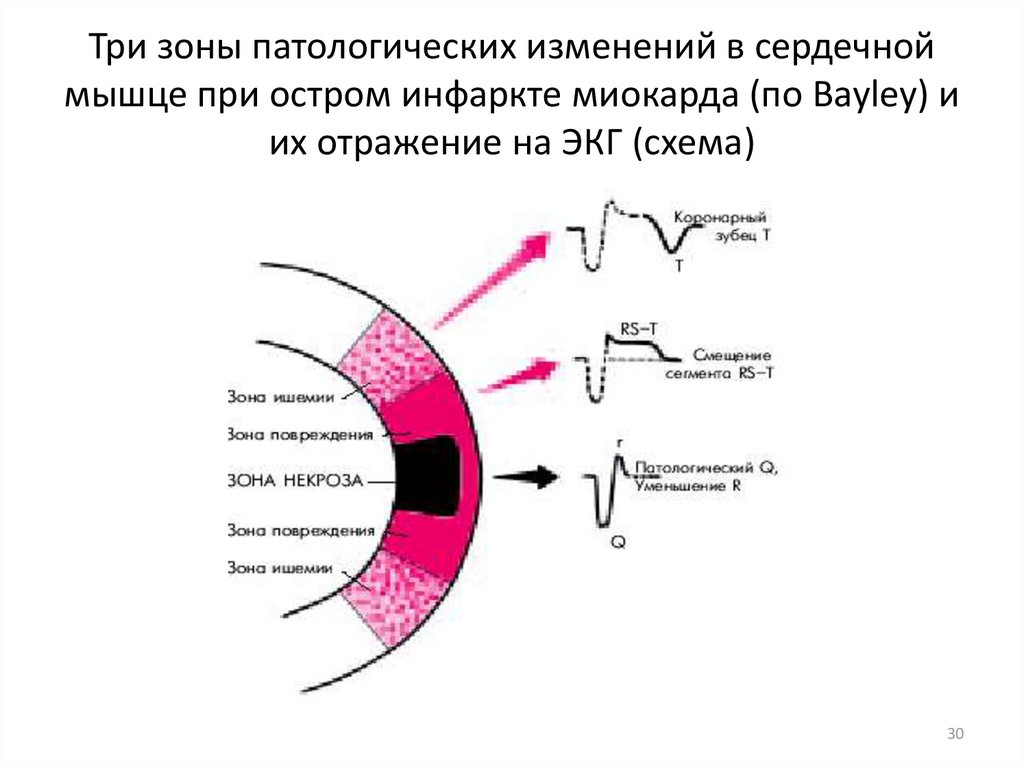
30. Три зоны патологических изменений в сердечной мышце при остром инфаркте миокарда (по Bayley) и их отражение на ЭКГ (схема)
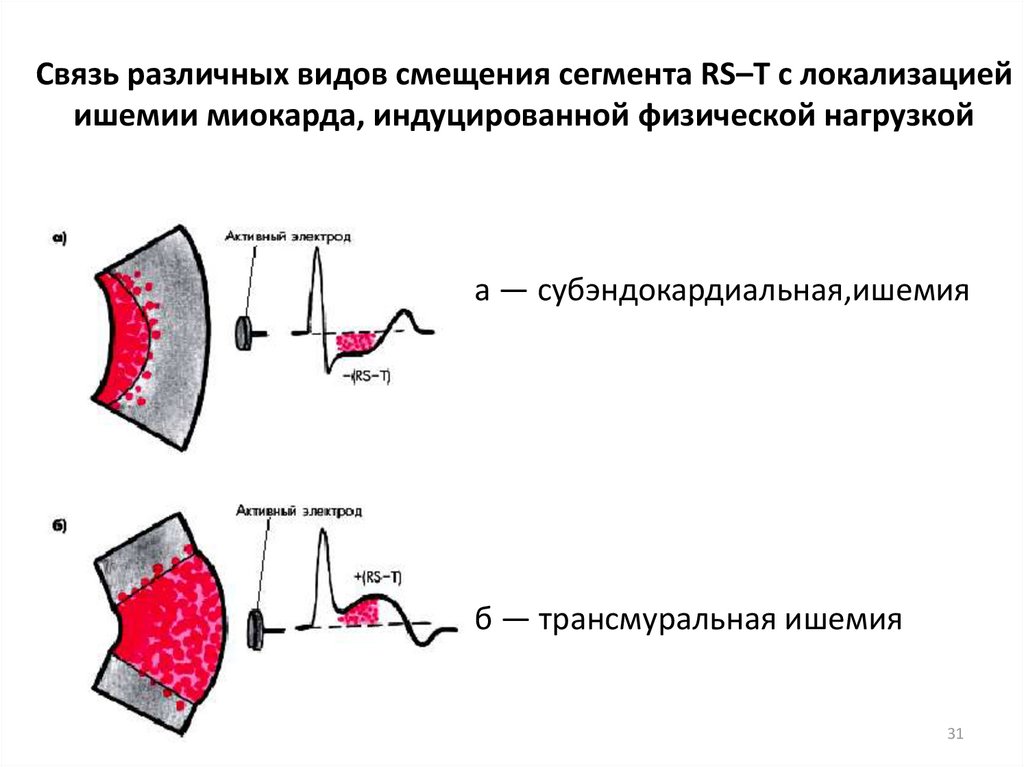
3031. Связь различных видов смещения сегмента RS–T с локализацией ишемии миокарда, индуцированной физической нагрузкой
а — субэндокардиальная,ишемияб — трансмуральная ишемия
31
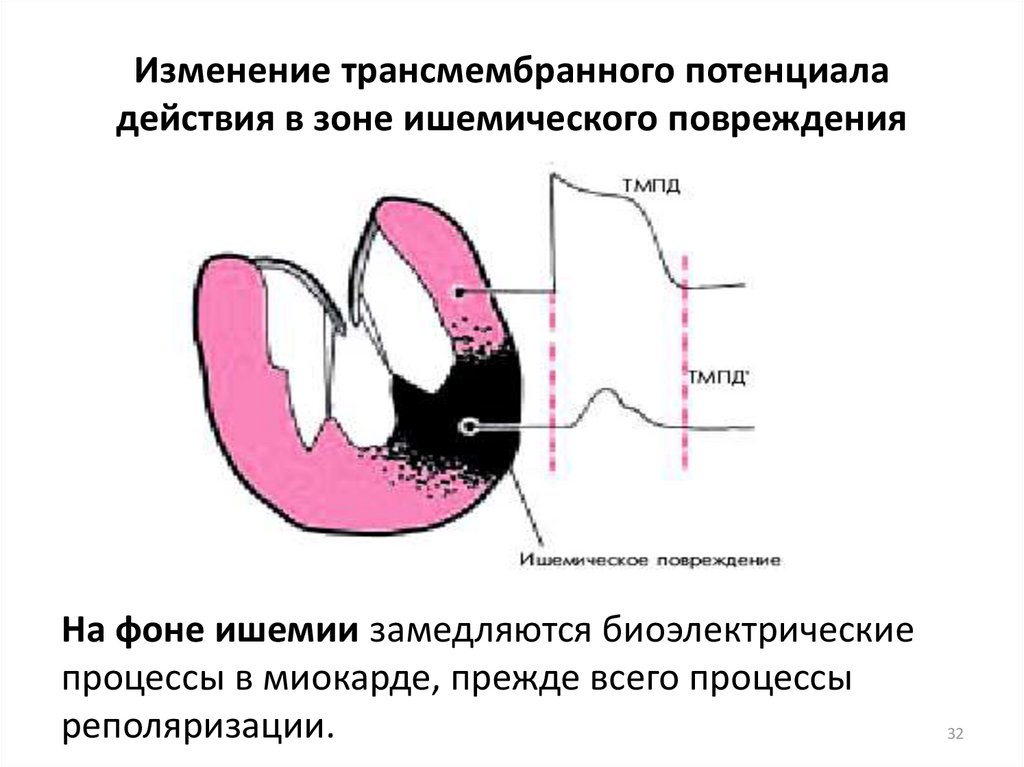
32. Изменение трансмембранного потенциала действия в зоне ишемического повреждения
На фоне ишемии замедляются биоэлектрическиепроцессы в миокарде, прежде всего процессы
реполяризации.
32
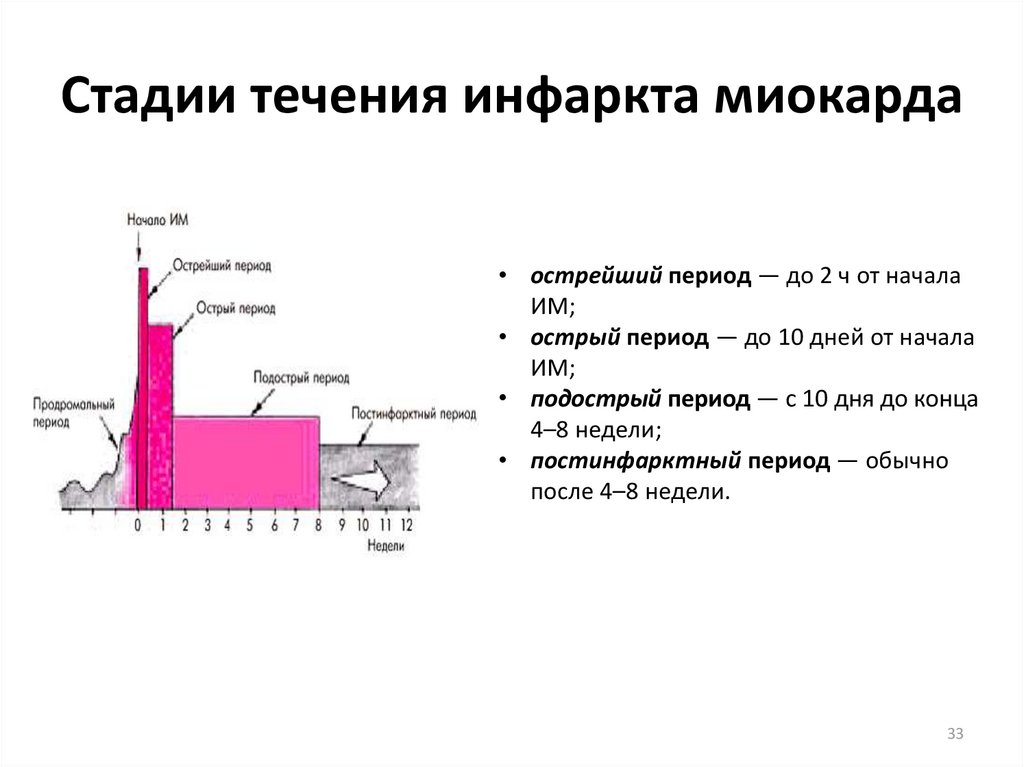
33. Стадии течения инфаркта миокарда
• острейший период — до 2 ч от началаИМ;
• острый период — до 10 дней от начала
ИМ;
• подострый период — с 10 дня до конца
4–8 недели;
• постинфарктный период — обычно
после 4–8 недели.
33
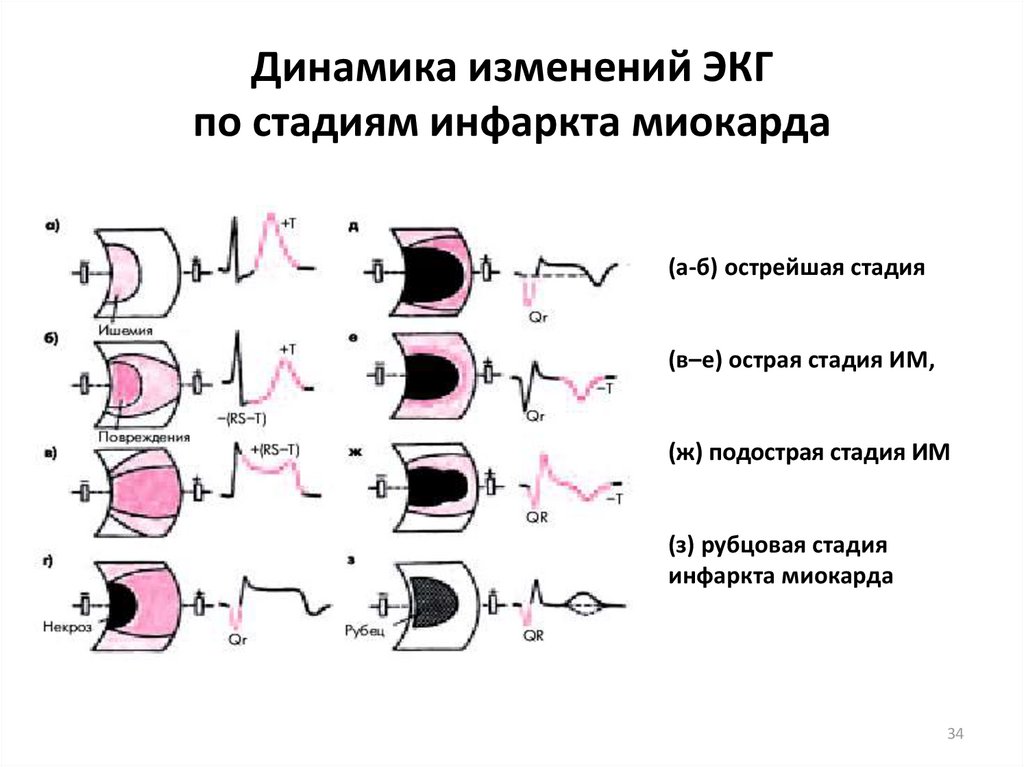
34. Динамика изменений ЭКГ по стадиям инфаркта миокарда
(а-б) острейшая стадия(в–е) острая стадия ИМ,
(ж) подострая стадия ИМ
(з) рубцовая стадия
инфаркта миокарда
34
35. Локализация ЭКГ-изменений при инфаркте миокарда
IV1
Перегородка
II
Передняя, боковая
стенка
Передняя, задняя стенка
V2
Перегородка
III
Задняя стенка
V3
Передняя стенка
aVL
Передняя, боковая
стенка
Задняя стенка
V4
Верхушка
V5
V6
Боковая стенка
Боковая стенка
aVF
35
36. Локализация ЭКГ-изменений при ИМ передней стенки
ПереднеперегородочныйV1-V3
Передневерхушечный
V3, V4
Переднебоковой
I, aVL, V5, V6
Распространенный передний
I, aVL, V1-V6
36
37. Локализация ЭКГ-изменений при ИМ задней стенки
Заднедиафрагмальный(нижний)
II, III, aVF
Заднебазальный
V7-V9
Заднебоковой
III, aVF, V5-V6
Распространенный
задний
II, III, aVF, V5-V6,
V7-V9
37
38. ЭКГ при мелкоочаговом инфаркте миокарда
ЭКГ-признаки:• Отсутствие патологического зубца Q или
комплекса QS
• Снижение амплитуды зубца R в
соответствующих зоне некроза отведениях
• Депрессия сегмента RS-T за счет
субэндокардиального повреждения
• Редко подъем сегмента S-T при
субэпикардиальном расположении зоны
повреждения
• Зубец Т снижается вплоть до глубокого
отрицательного вследствие распространения
ишемии до субэпикардиальных слоев,
двухфазный или положительный.
38
39. Динамика ЭКГ (грудные отведения) у больного с нестабильной стенокардией
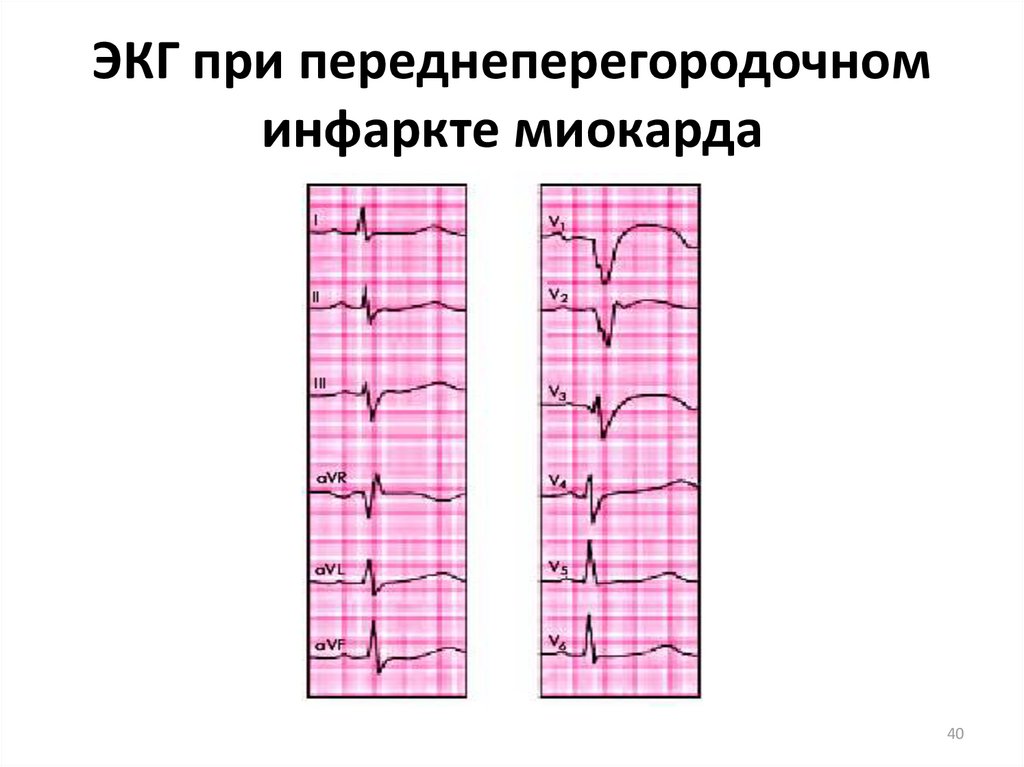
3940. ЭКГ при переднеперегородочном инфаркте миокарда
4041. ЭКГ при переднеперегородочном инфаркте миокарда с переходом на верхушку
4142. ЭКГ при переднебоковом инфаркте миокарда
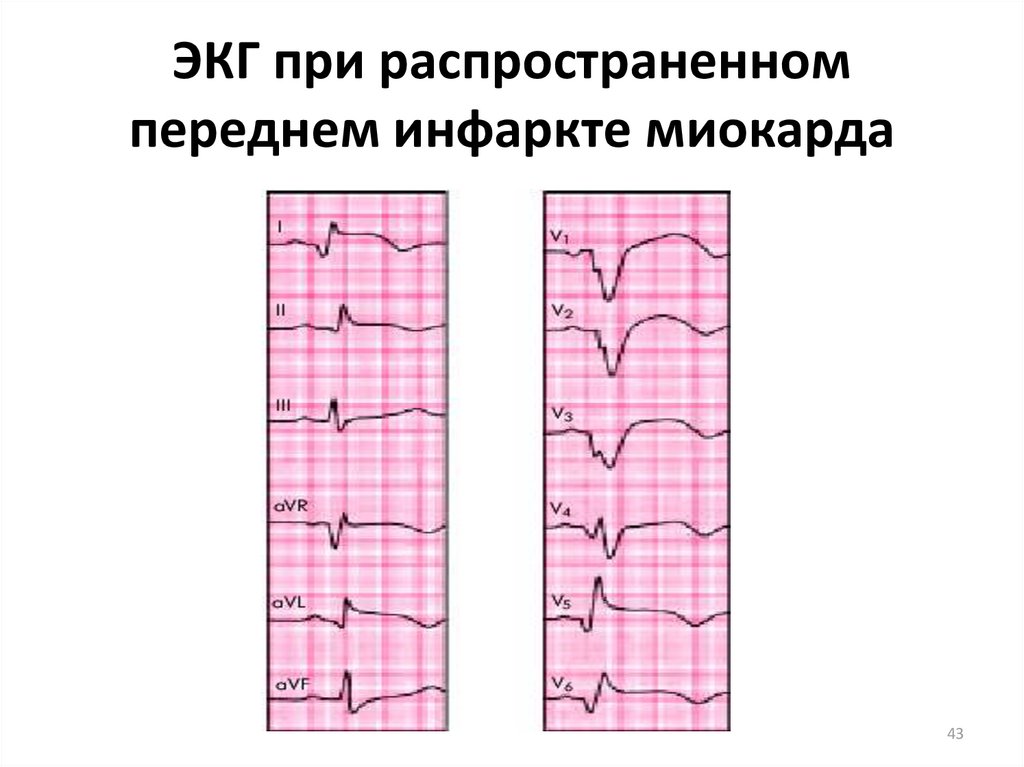
4243. ЭКГ при распространенном переднем инфаркте миокарда
4344. ЭКГ при остром заднедиафрагмальном (нижнем) инфаркте миокарда. В отведениях I, aVL, V1 –V4 регистрируются реципрокные изменения
ЭКГ44
45. Изменения ЭКГ при нетрансмуральном инфаркте миокарда без зубца Q с локализацией в передней стенке ЛЖ
Заметна выраженная депрессия сегмента RS–Т и отрицательный(коронарный) зубец Т в грудных отведениях и в отведениях I, II, aVL
45
46. Изменения ЭКГ при нетрансмуральном инфаркте миокарда без зубца Q с локализацией в заднедиафрагмальной (нижней) стенке ЛЖ
Заметна выраженная депрессия сегмента RS–Т и отрицательный(коронарный) зубец Т в отведениях III, аVF и II; в грудных отведениях —
высокие (коронарные) зубцы Т
46
47. Рентгенография органов грудной клетки
4748. Эхокардиография
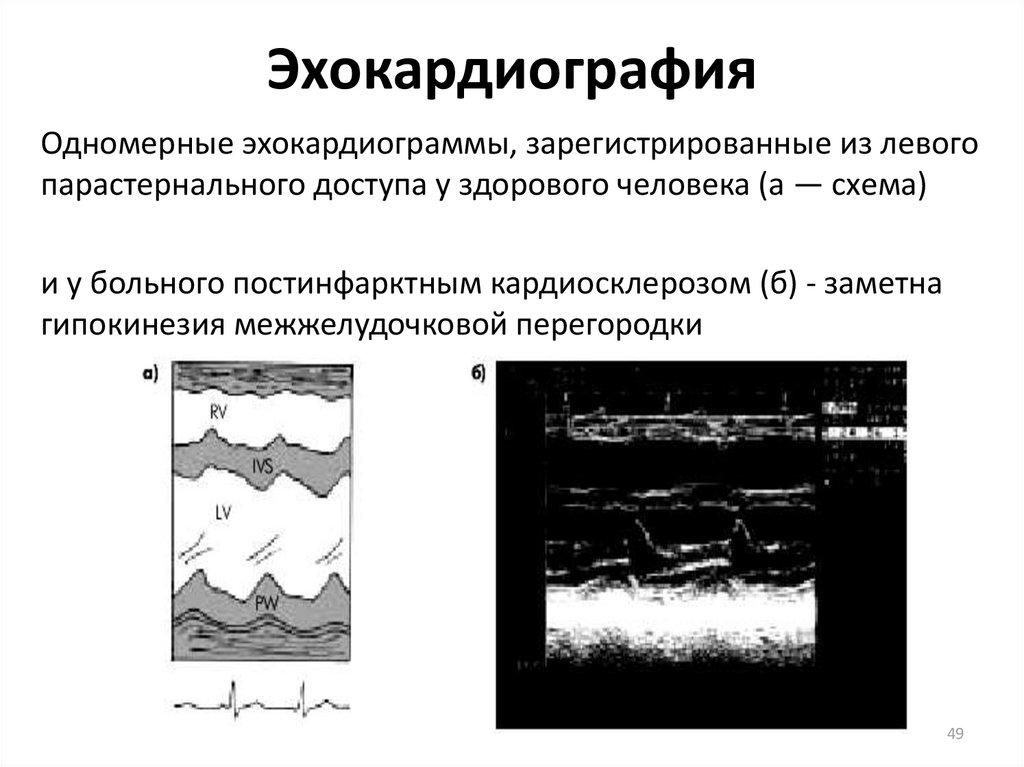
4849. Эхокардиография
Одномерные эхокардиограммы, зарегистрированные из левогопарастернального доступа у здорового человека (а — схема)
и у больного постинфарктным кардиосклерозом (б) - заметна
гипокинезия межжелудочковой перегородки
49
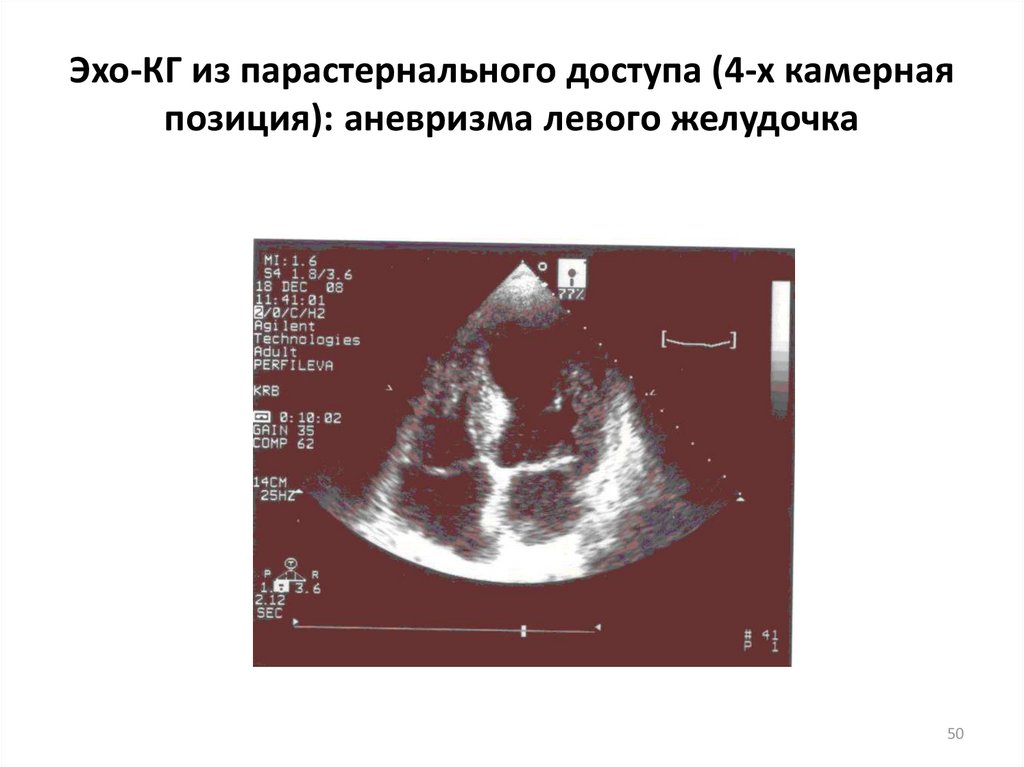
50. Эхо-КГ из парастернального доступа (4-х камерная позиция): аневризма левого желудочка
5051. ЭхоКГ позволяет
• выявить локальные нарушения сократительной способности ЛЖ(гипокинезия, акинезия, дискинезия миокарда);
• диагностировать ИМ правого желудочка;
• оценить систолическую и диастолическую функцию ЛЖ; величину
сердечного выброса (ФВ);
• выявить признаки ремоделирования ЛЖ (дилатацию полости
желудочка, изменение геометрии ЛЖ и т.д.);
• выявить эхокардиографические признаки аневризмы ЛЖ;
• оценить состояние клапанного аппарата и наличие относительной
недостаточности митрального клапана или дефекта МЖП;
• оценить уровень давления в ЛА и выявить признаки легочной
гипертензии;
• выявить морфологические изменения перикарда и наличие
жидкости в полости перикарда;
• выявить наличие внутрисердечных тромбов;
• оценить морфологические и функциональные изменения
магистральных и периферических артерий и вен.
51
52. Сцинтиграфия миокарда с 99mТс-пирофосфатом (технецием)
Сцинтиграфия миокарда с 99mТспирофосфатом (технецием)Сцинтиграфия миокарда с 99mТс-пирофосфатом:
светлая зона – очаг некроза.
52
53. Коронарная ангиография
5354. Фрагмент коронароангиограммы у больного с осложненной атеросклеротической бляшкой ПМЖВ. Асимметричное сужение артерии с
неровными контурамиобозначено стрелкой
В отличие от этого у больного со
стабильной стенокардией в месте
сужения КА кромка обычно ровная
и незазубренная, что отражает
наличие “неосложненной”
атеросклеротической бляшки,
суживающей просвет КА.
Значительно реже, чем при НС,
выявляется эксцентрический
характер сужения венечного сосуда.
54
55. Коронароангиография: стеноз (субокклюзия) коронарной артерии
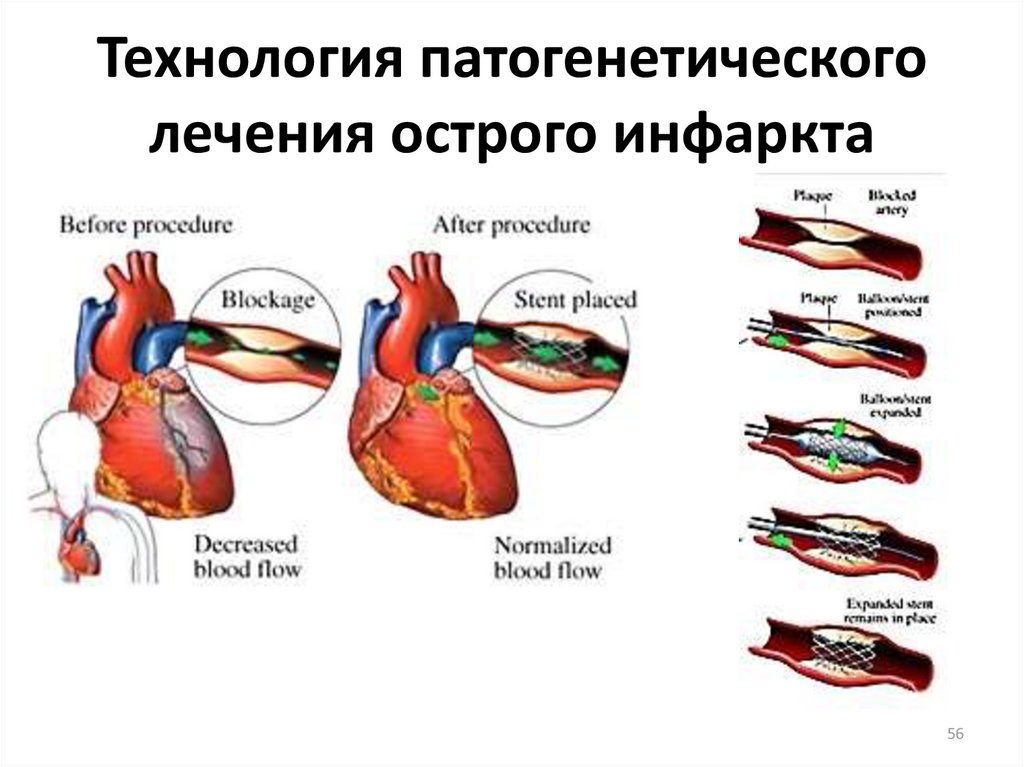
5556. Технология патогенетического лечения острого инфаркта
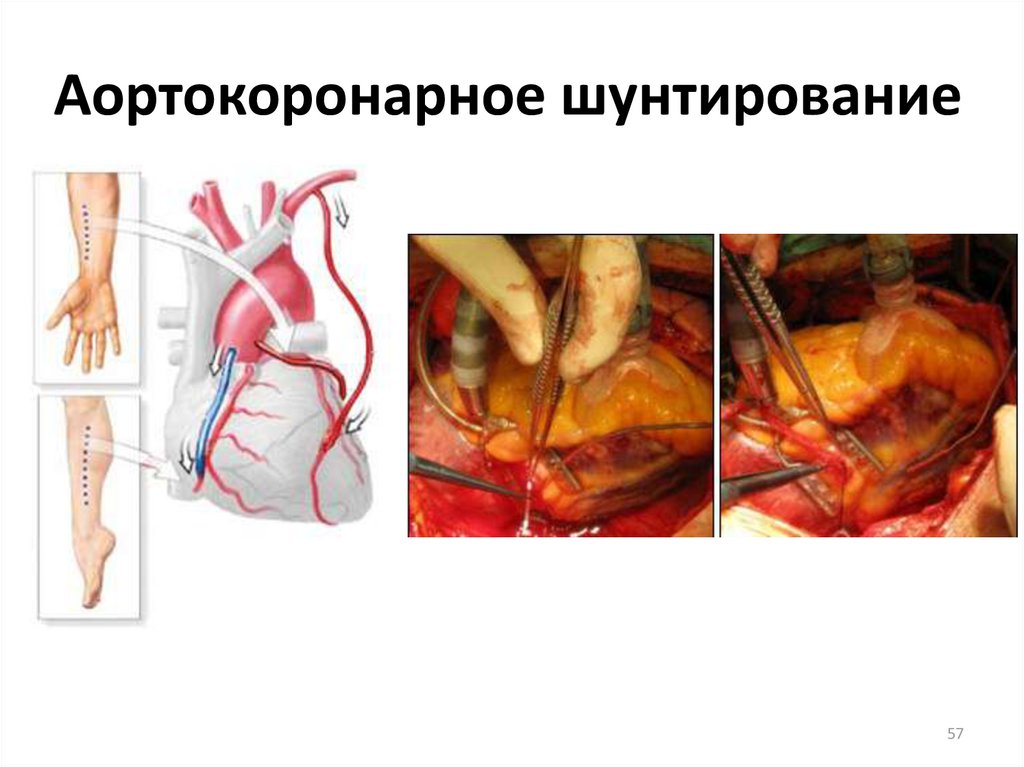
5657. Аортокоронарное шунтирование
5758. Больницы без кардиологического блока интенсивной терапии
Обезболивание - при сильной, продолжающейся несмотря на применение
нитроглицерина, боли - морфин внутривенно.
Аспирин (разжевать 250-500 мг препарата, не покрытого оболочкой), если не дан
раньше.
Регистрация ЭКГ:
- при подъеме ST - тромболитическая терапия (начало желательно уже в приемном
покое) и направление в терапевтическое;
- при депрессии ST, отрицательном Т или нормальной ЭКГ - при отсутствии
противопоказаний начало введения гепарина - подкожно НМГ (в этих условиях
предпочтителен) или внутривенно НФГ.
Оценить выраженность факторов, способствующих усугублению ишемии миокарда гипертония, сердечная недостаточность, аритмии. Принять меры к их устранению.
Собрать анамнестическую и клиническую информацию, позволяющую оценить риск
развития осложнений .
Если есть возможность – определить содержание сердечного тропонина в крови
(предпочтительно тропонина Т).
Направление в кардиологическое или при его отсутствии терапевтическое отделение
для продолжения начатой терапии.
58




































 Медицина
Медицина