Похожие презентации:
Гіповітаміноз. Рахіт. Гіпервітаміноз вітаміну Д. Гіпокальціємічний синдром. Аномалії конституції
1. Гіповітаміноз. Рахіт. Гіпервітаміноз вітаміну Д. Гіпокальціємічний синдром. Аномалії конституції.
2. МІЖДИСЦИПЛІНАРНА ІНТЕГРАЦІЯ
3. Гіповітаміноз
– це стан, пов’язаний з нестачеювітамінів. Для дитячого організму
характерними є значна енергія
росту, напруження процесів обміну, і
тому потреба у вітамінах у нього
значно вища, ніж у дорослих.
Види гіповітамінозів
Аліментарний – розвивається
при недостатньому
надходженні вітамінів з їжею
(недостатня кількість фруктів,
овочів, соків, пізнє
введення овочевих
прикормів)
Ендогенний - розвивається
у разі порушення всмоктування
вітамінів у травневому
каналі або частковому
руйнуванні їх (захворювання
шлунку, жовчного міхура,
кишок)
Виникає при тривалих
і тяжких інфекційних
захворюваннях,
вживанні деяких
лікарських препаратів
4. Рахіт
- загальне захворювання дитячогоорганізму, що виникає в
результаті нестачі вітаміну Д
або порушення його природного
синтезу
в
організмі.
Характеризується
змінами
фосфорно-кальцієвого обміну,
зниженням реактивності, а
також патологічними зсувами в
ендокринній
системі,
активності ферментів, в обміні
мікроелементів.
5.
Причинами рахіту є:1. Недостатнє отримання вітаміну Д з
їжею. Вітамін Д міститься у продуктах
тваринного походження (жовток,
риба, вершкове масло, молоко, ікра,
риб’ячий жир)
6.
2.Недостатнє
ультрафіолетове
опромінювання шкіри. У природі
відомо близько 7 видів вітаміну Д, але
антирахітичну дію мають вітамін Д3
(холекальциферол) і вітамін Д2
(ергокальциферол)
7.
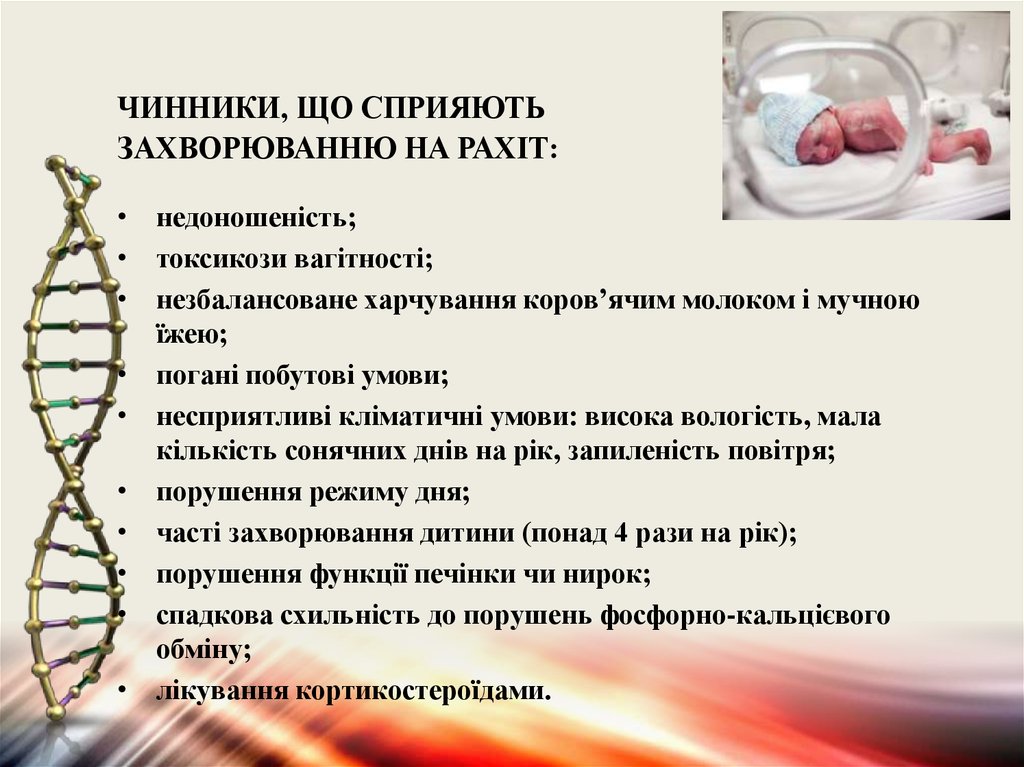
ЧИННИКИ, ЩО СПРИЯЮТЬЗАХВОРЮВАННЮ НА РАХІТ:
• недоношеність;
• токсикози вагітності;
• незбалансоване харчування коров’ячим молоком і мучною
їжею;
• погані побутові умови;
• несприятливі кліматичні умови: висока вологість, мала
кількість сонячних днів на рік, запиленість повітря;
• порушення режиму дня;
• часті захворювання дитини (понад 4 рази на рік);
• порушення функції печінки чи нирок;
• спадкова схильність до порушень фосфорно-кальцієвого
обміну;
• лікування кортикостероїдами.
8.
Класифікація рахіту:За типом:
Вітамін Д - дефіцитний рахіт (класичний).
Вітамін Д - залежний рахіт(природжений).
Вітамін Д - резистентний (сімейна гіпофосфатемія).
Ренальний рахіт.
Рахіт при різних захворюваннях.
Тривала терапія фенобарбіталом, барбітуратами
(затримується синтез ферментів) і глюкокортекоїди
(антагоністи вітаміну Д)
9. Класифікація рахіту:
Ступені важкості рахіту:1 . легкий – І ступінь;
2. середній – ІІ ступінь;
3. важкий – ІІІ ступінь.
Види перебігу рахіту:
1. гострий;
2. підгострий;
3. рецидивуючий хронічний (період ремісії чергується з
загостренням).
За періодами:
1. початковий (1-1,5 місяці);
2. розпалу;
3. реконвалесценції;
4. залишкових явищ.
10. Медсестринський процес
І етап: Медсестринське обстеженняПочатковий період рахіту діагностується у віці 2-3 місяці життя,
характеризується змінами з боку центральної та вегетативної нервової
системи:
• неспокоєм;
• дратівливістю;
• порушенням сну;
• пітливістю, особливо голови;
• облисіння потилиці;
• підвищення вазомоторної збудливості;
• зригуванням;
• подразнювання шкіри та свербіж у разі дії поту.
11. Період розпалу
Захворювання частіше починається через 2 тижні післяпояви симптомів з боку нервової системи.
До порушень нервової системи приєднуються кісткові та
м’язові зміни:
• гострий перебіг характеризується переважанням
симптомів розм’якшення кісток, що веде до їх
деформації;
• підгострий період проявляється перевагою симптомів
розростання остеоїдної тканини.
Рахітичний процес уражає весь скелет, але передусім ті
кістки, які в цей період ростуть найбільш інтенсивно:
• деформація кісток голови виникає в 3 місяці життя;
• деформація кісток тулуба та грудної клітки в 3-6 місяців
життя;
• деформація кінцівок у другому півріччі життя.
12.
ДЕФОРМАЦІЯ КІСТОК ЧЕРЕПА:• плоска потилиця;
• розм’якшення країв великого тім’ячка,
збільшення його розмірів;
• відкриття бічних та малого тім’ячка;
• розм’якшення швів;
• розм’якшення кісток черепа — краніотабес;
• асиметрія голови — стиснення з боків верхньої щелепи;
• порушення прорізування зубів – запізнення і зміна по
черговості;
• схильність до карієсу;
• збільшення лобних та тім’яних бугрів.
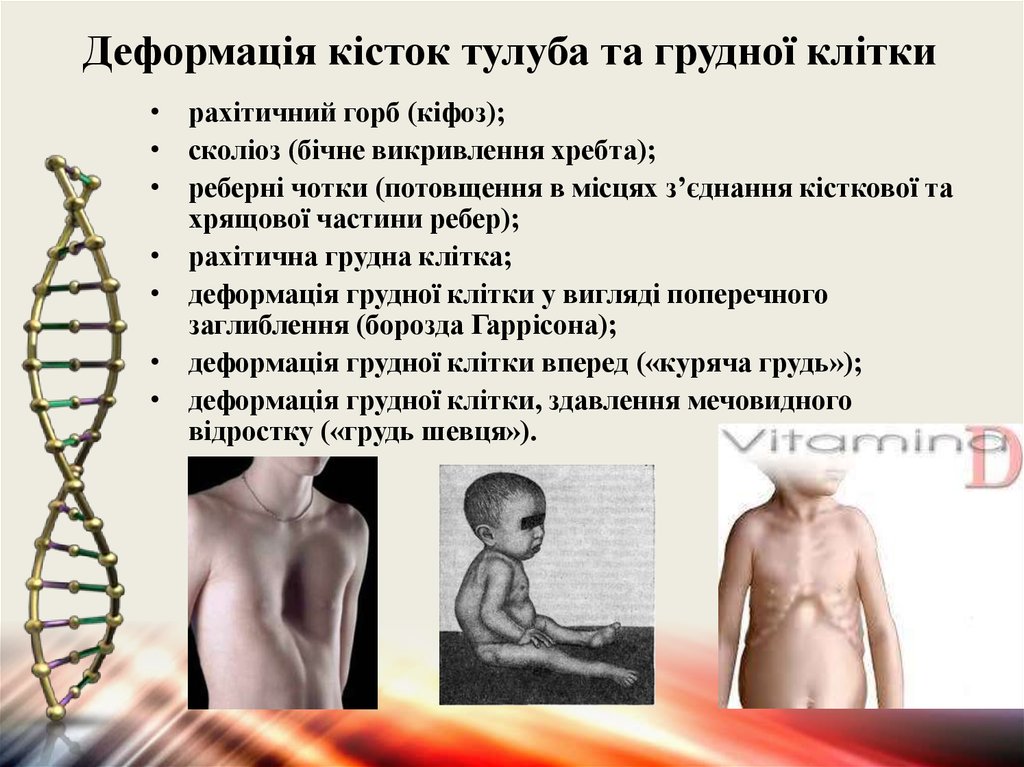
13. Деформація кісток тулуба та грудної клітки
• рахітичний горб (кіфоз);• сколіоз (бічне викривлення хребта);
• реберні чотки (потовщення в місцях з’єднання кісткової та
хрящової частини ребер);
• рахітична грудна клітка;
• деформація грудної клітки у вигляді поперечного
заглиблення (борозда Гаррісона);
• деформація грудної клітки вперед («куряча грудь»);
• деформація грудної клітки, здавлення мечовидного
відростку («грудь шевця»).
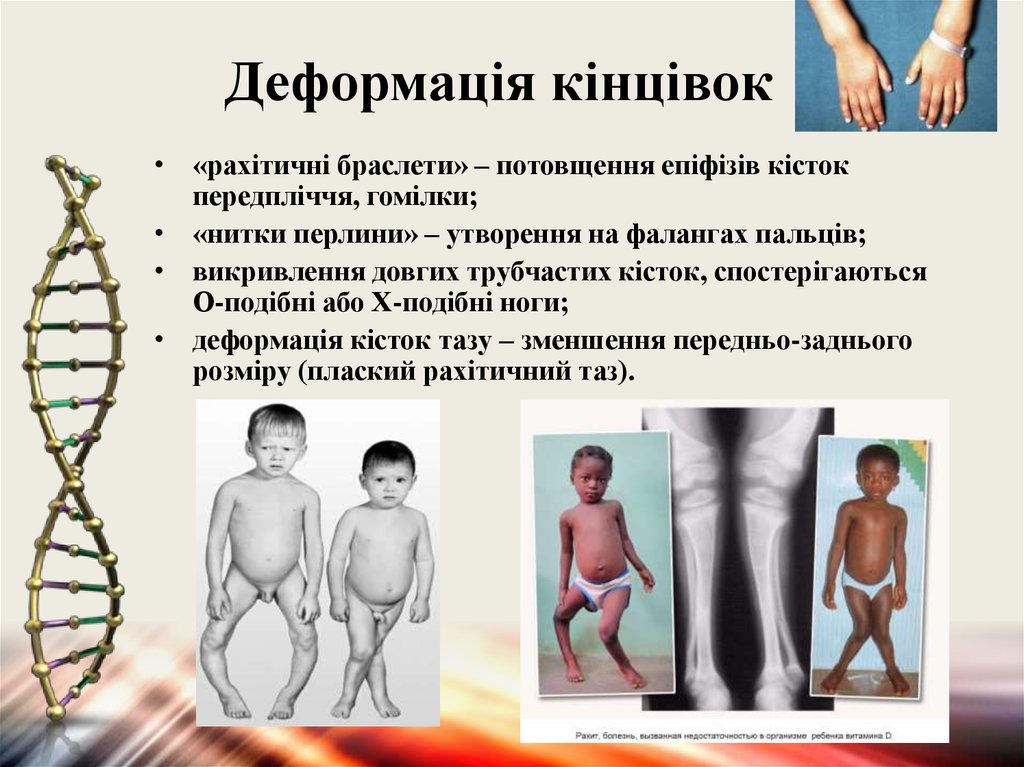
14. Деформація кінцівок
• «рахітичні браслети» – потовщення епіфізів кістокпередпліччя, гомілки;
• «нитки перлини» – утворення на фалангах пальців;
• викривлення довгих трубчастих кісток, спостерігаються
О-подібні або Х-подібні ноги;
• деформація кісток тазу – зменшення передньо-заднього
розміру (плаский рахітичний таз).
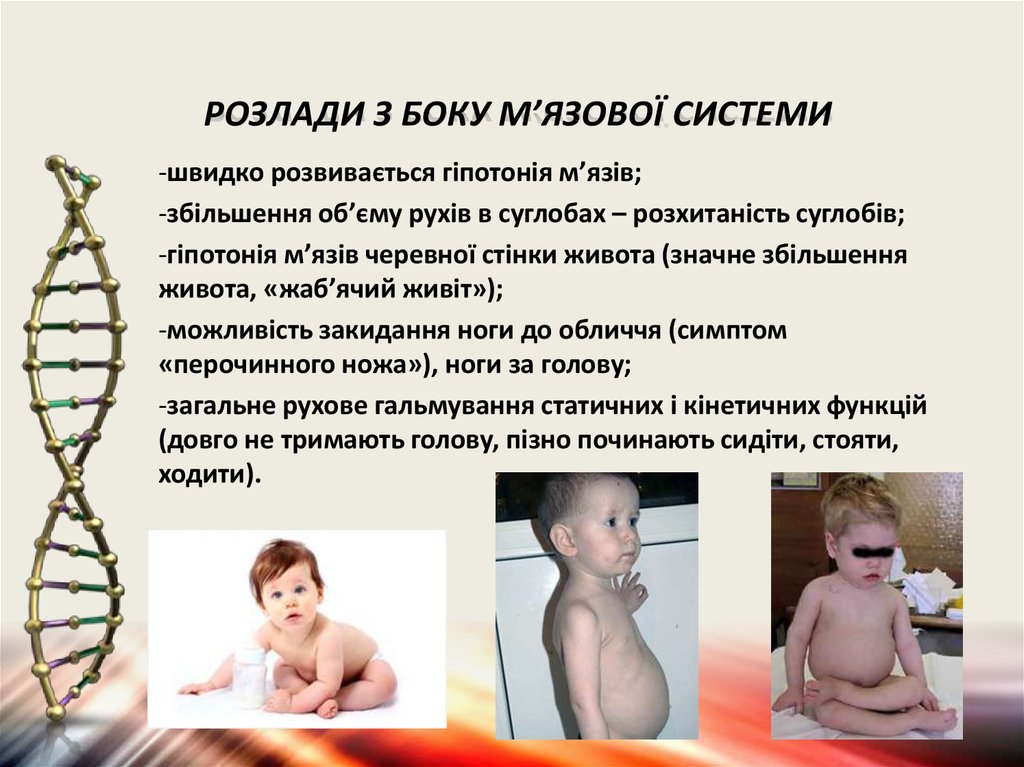
15.
РОЗЛАДИ З БОКУ М’ЯЗОВОЇ СИСТЕМИ-швидко розвивається гіпотонія м’язів;
-збільшення об’єму рухів в суглобах – розхитаність суглобів;
-гіпотонія м’язів черевної стінки живота (значне збільшення
живота, «жаб’ячий живіт»);
-можливість закидання ноги до обличчя (симптом
«перочинного ножа»), ноги за голову;
-загальне рухове гальмування статичних і кінетичних функцій
(довго не тримають голову, пізно починають сидіти, стояти,
ходити).
16.
ПОРУШЕННЯ З БОКУ ВНУТРІШНІХ ОРГАНІВ:– розлад дихання (задишка, ателектази).
– порушення роботи серця ( тахікардія,
слабкість тонів, систолічний шум);
– розлади з боку травної системи (зміни
секреції, моторики кишечника, диспепсичні
розлади);
– розвивається стаз крові в органах черевної
порожнини, збільшується печінка,
порушується її функція;
– виникає гіпохромна анемія.
17.
• ПЕРІОД РЕКОНВАЛЕСЦЕНЦІЇхарактеризується поступовим послабленням
основної симптоматики, відновлюється функція
нервової
системи,
ущільнюються
кістки,
зменшується їхня деформація, нормалізуються
обмінні процеси.
• ПЕРІОД ЗАЛИШКОВИХ ЯВИЩ
спостерігається у дітей 2-3 років. Залишається
деформація
кісток.
Збільшення
печінки,
селезінки, анемія.
18.
II етап: Медсестринська діагностика1.
Головні клінічні симптоми прояву рахіту.
2.
Зниження вмісту кальцію і фосфору в крові (нормальні
показники загального кальцію в сироватці крові для дітей
віком до 3-х років – 2,25-2,5 ммоль /л
3.
Проба Сулковича ( виведення кальцію з сечею)
(+) – слабо позитивна, (++) – позитивна, (+++) – різко
позитивна
4. Рентгенологічна картина: явища остеопорозу, розширення зон
росту, викривлення кісток.
III етап: Планування медсестринських втручань
Аналіз виявлених симптомів рахіту дозволяє медичній сестрі
разом з батьками дитини сформулювати наявні та
потенційні проблеми і скласти план сестринського догляду,
виконувати лікарські призначення, організувати якісний
догляд за шкірою дитини, проводити гігієнічні та лікувальні
ванни, вміти використовувати фізіотерапевтичні методи в
лікуванні дитини.
19. IV ЕТАП: РЕАЛІЗАЦІЯ ПЛАНУ МЕДСЕСТРИНСЬКИХ ВТРУЧАНЬ
Лікування рахіту включає неспецифічні або специфічні заходи.До неспецифічних належать:
–
–
–
–
–
дієтотерапія (корекція харчування, соки, овочеві страви, печінка, м’ясо,
жовток;
руховий режим, повітряні ванни, прогулянки;
масаж і ЛФК;
лікувальні ванни (сольові – для дітей малорухомих, пастозних; і хвойні –
переважно збудженим дітям);
теплові процедури (парафін, пісок).
До специфічних належать:
Призначення холекальциферолу або аквадетрим:
при I ступені – по 2000 МО на добу;
при II ступені – по 4000 МО на добу;
при III ступені – по 5000 МО на добу протягом 30-45 днів.
Якщо призначають високі дози холекальциферолу, щотижня слід проводити пробу
Сулковича (вміст кальцію в сечі).
Курси лікування холекальциферолом чергують з курсами УФО (2 курси з перервою 1-2
місяці)
При гострому перебігу рахіту призначають препарати кальцію.
При м’язової гіпотонії вводять вітаміни групи В, нікотинову та аскорбінову кислоти.
20. V ЕТАП: ОЦІНКА РЕЗУЛЬТАТІВ МЕДСЕСТРИНСЬКИХ ВТРУЧАНЬ
Оцінка стану дитини базується на спостереженні за клінічними симптомамипрояв рахіту, визначення вмісту кальцію і фосфору у крові,
рентгенологічних знімках ( явища остеопорозу, розширення зон росту,
викривлення кісток)
Профілактика
Профілактика рахіту повинна проводитися ще до народження дитини
(антенатальна) та в перші два роки життя (постнатальна).
Профілактику рахіту в антенатальному та постнатальному періоді поділяють
на неспецифічну та специфічну.
Антенатальна неспецифічна профілактика включає:
- руховий режим;
- перебування на свіжому повітрі;
- збалансоване харчування: вживання овочів, фруктів, молока, молочних
продуктів, м’яса, моркви, риби, печінки.
Антенатальна специфічна профілактика включає:
- УФО в останні 2 місяці вагітності;
- призначення водного розчину вітаміну Д (аквадетрим) 1000 МО 1 раз на
день з 28 - 32 тижня вагітності;
- комплекс вітамінів «Пренатал».
21. ПРОФІЛАКТИКА
Постнатальна неспецифічна профілактика включає:-
руховий режим;
прогулянки на свіжому повітрі;
повітряні ванни;
масаж;
збалансоване харчування;
грудне вигодовування;
адаптовані суміші при змішаному та штучному вигодовуванні;
соки, овочевий прикорм, печінку, м’ясо.
Постнатальна специфічна профілактика включає:
У недоношених дітей починається з двотижневого віку. Призначають водний
розчин вітаміну Д 1000 МО 1 раз на добу щоденно протягом першого
півріччя життя разом з препаратами кальцію чергуючи з проведенням
УФО.
У доношених дітей профілактика починається з 30 дня життя. призначають
водний розчин вітаміну Д у дозі 500 МО 1 раз на добу чергуючи з
проведенням УФО. Проводиться щоденно протягом першого півріччя за
винятком літніх місяців.
Або друга схема – на 2-му,6-му,10-му місяцях життя у дозі 2000 МО щоденно
протягом 30 днів. У подальшому до 3-х річного віку по 2-3 курси на рік з
інтервалом між ними у 3 місяці.
22. Ситуаційна задача
Дівчинці 7 місяців. Перебуває на грудномувигодовуванні, профілактика рахіту не
проводилася. Фруктово-овочеві продукти,
соки не отримує. Мати визначає пітливість у
дитини. Дані об’єктивного обстеження:
виражені лобові та тім’яні горби, велике
тім’ячко має розмір 3х4 см, краї його
стовщені. На ребрах так звані чотки.
Виражена м’язова гіпотонія, «жаб’ячий
живіт», дитина погано спирається на ніжки.
Завдання:
1. Про яке захворювання йдеться?
2. Що сприяло виникненню захворювання?
23. Гіпервітаміноз Д
– захворювання, яке зумовлено гіперкальціємією ітоксичними змінами в органах і тканинах
унаслідок підвищеної чутливості до кальцію.
Захворювання спричиняється широким застосуванням
препаратів вітаміну Д з метою лікування та
профілактики. Головним наслідком гіпервітамінозу
Д є розвиток інтоксикації.
Чинники:
– передозування кальциферолів;
– призначення кальциферолів улітку в умовах інтенсивної
сонячної інсоляції;
– поєднання приймання кальціферолів із УФ-променями;
– підвищена індивідуальна чутливість до препарату.
24. Клініка гіпервітамінозу
Гостра інтоксикація розвивається частіше у дітей першого півріччя у разізбільшення дози кальциферолів. Клінічна картина складається з низки
симптомів:
• Симптоми кишкового токсикозу:
– зниження апетиту або анорексія;
– Блювання;
– зменшення маси тіла;
– зневоднення організму;
– спрага.
• Симптоми нейротоксикозу:
– підвищена температура тіла;
– дитина млява, сонлива, на короткий час може знепритомніти;
– підвищена збудливість;
– напади тоніко-клонічних судом.
• Симптом порушення функцій вегетативної нервової системи:
– тахікардія, систолічний шум;
– червоний дермографізм;
– блідість шкіри з сіруватим відтінком;
– зниження тургору тканин;
– зниження м’язового тонусу;
– збільшення печінки та селезінки;
– нестійкі випорожнення.
25.
Лікування гіпервітамінозу Д залежить від тяжкостістану дитини.
Виключити препарати вітаміну Д і кальцію.
Виключити з раціону яйця, печінку, сир, коров’яче
молоко, вершкове масло.
Включити до раціону овочеві відвари, страви, фруктові
соки, каші тільки на овочевих відварах.
Провести
інтенсивну
дезинтоксикаційну
та
регідраційну терапію з рахунку 150-170мл на 1 кг
маси тіла 70-80% в/вено, решту – через рот
малими порціями. Вводять розчин глюкози,
натрію хлориду, альбуміну, плазму, поліглюкін.
Призначають вітамінотерапію ( група В, аскорбінова
кислота),
призначають
серцеві
глікозиди,
гіпотензивні засоби, антигістамінні препарати.



















 Медицина
Медицина








